引用本文: 邢東軍, 于榮國, 王林妮, 胡立影, 李筱榮, 李志清. 急性區域性隱匿性外層視網膜病變譜系疾病1例. 中華眼底病雜志, 2023, 39(6): 502-504. doi: 10.3760/cma.j.cn511434-20220214-00084 復制
版權信息: ?四川大學華西醫院華西期刊社《中華眼底病雜志》版權所有,未經授權不得轉載、改編
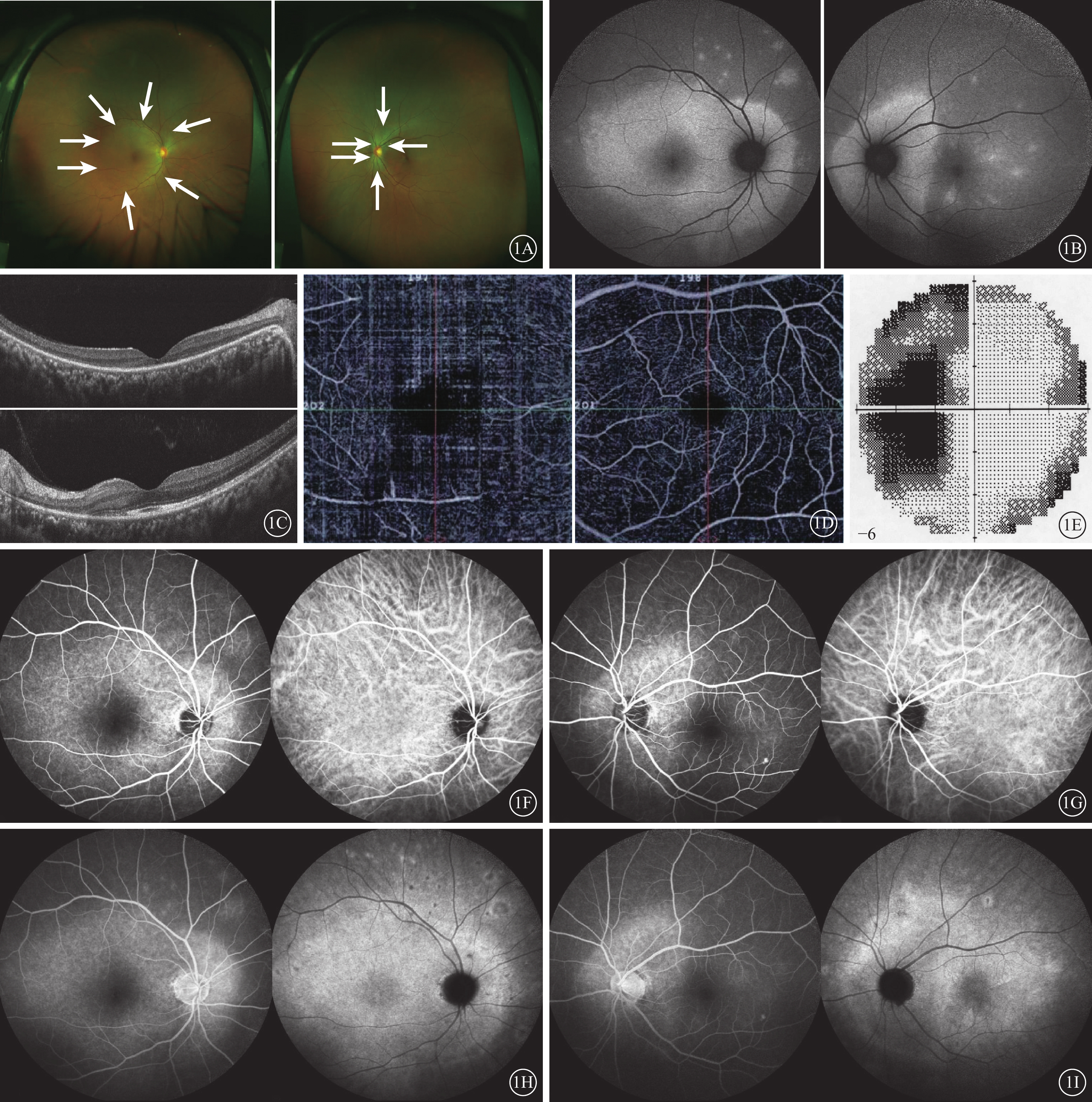
患者女,46歲。因右眼視力下降伴閃光感10 d,于2019年4月10日就診于天津醫科大學眼科醫院。10 d前患者突發右眼視力明顯下降伴閃光感,無眼紅、眼痛,無全身其他不適。既往有膝關節炎病史5年,糖尿病病史2年,均未規律服藥;否認感冒及其他病史。眼部檢查:右眼視力眼前數指,矯正不能提高;左眼視力1.0。右眼、左眼眼壓分別為14.9、14.7 mm Hg(1 mm Hg=0.133 kPa)。雙眼眼前節未見明顯異常;瞳孔直接、間接對光反射正常;雙眼玻璃體細胞(-)。眼底檢查,雙眼視盤邊界清楚,中周部視網膜散在黃白色圓點狀病灶,右眼后極部及左眼視盤周圍黃白色改變(圖1A)。眼底自身熒光(AF)檢查,雙眼黃斑區及中周部多處點片狀強AF,右眼視盤及左眼視盤周圍大片強AF(圖1B)。光相干斷層掃描(OCT)檢查,右眼視盤、黃斑區以及左眼視盤顳側視網膜外核層、外界膜、橢圓體帶和嵌合體區反射缺失;左眼黃斑中心旁局部橢圓體帶及嵌合體區結構不清,反射模糊(圖1C)。OCT血管成像檢查,雙眼視網膜表層血流密度降低,右眼為著(圖1D)。視野檢查,左眼生理盲點擴大,視野損害;右眼視力差未能檢查(圖1E)。熒光素眼底血管造影(FFA)檢查,雙眼動靜脈充盈時間正常,早期后極部強熒光,晚期視盤熒光著染,右眼后極部大片熒光素滲漏,中周部視網膜多處片狀強熒光素滲漏;吲哚青綠血管造影(ICGA)檢查,雙眼后極部大片強熒光,晚期中周部多處“錢幣狀”弱熒光灶伴邊緣環形熒光素滲漏(圖1F~1I)。血常規、肝腎功能、乙肝病毒、人類免疫缺陷病毒、丙肝病毒、抗梅毒螺旋體抗體、紅細胞沉降率、斑點試驗、甲狀腺功能七項、C反應蛋白、風濕三項、自身抗體譜、腫瘤常規均未見異常。PET-CT檢查,體部、頭部未見惡性病態征象。結合病史及眼部體征診斷:雙眼急性區域性隱匿性外層視網膜病變(AZOOR)譜系疾病(AZOOR Complex)。
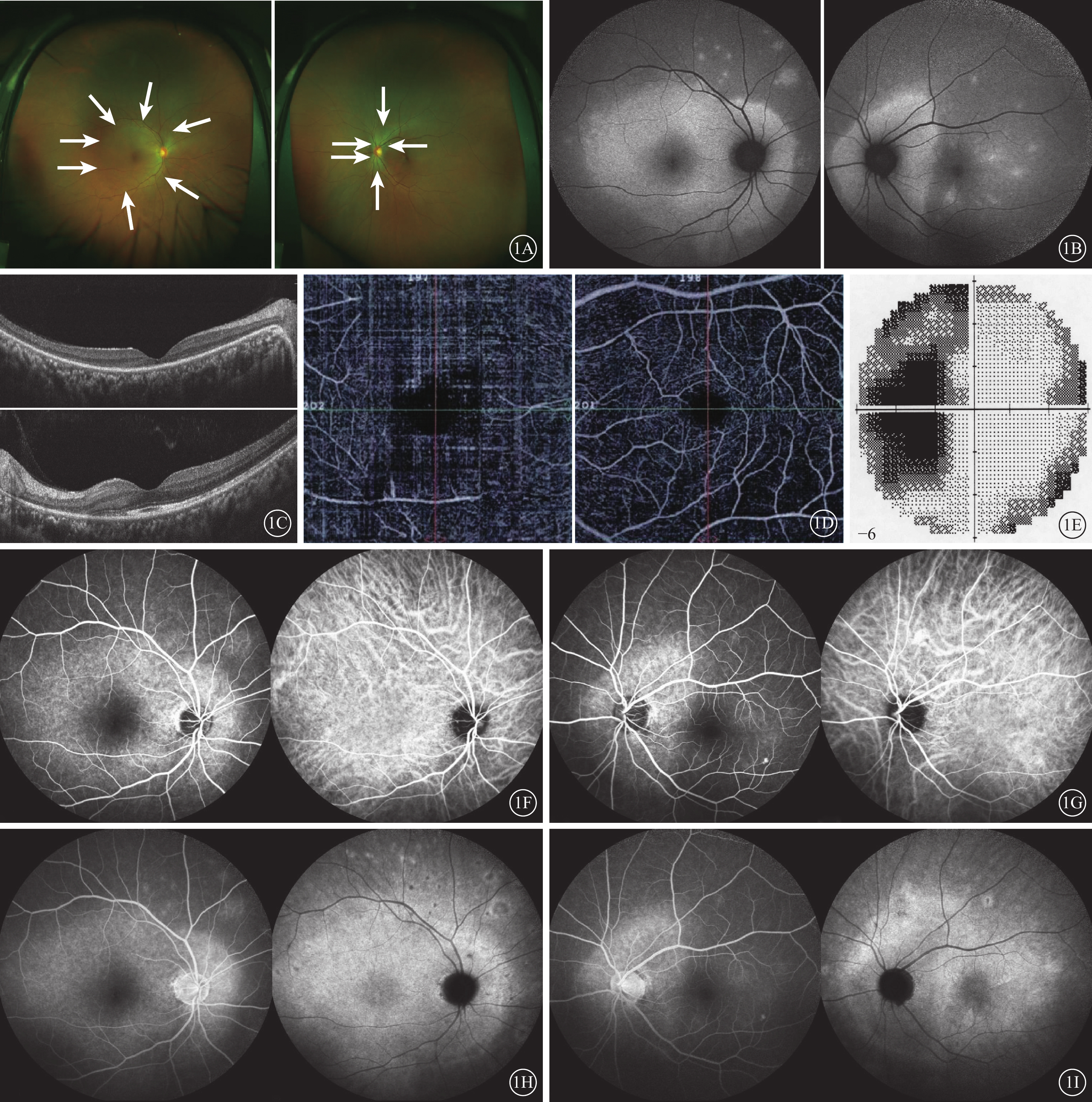 圖1
急性區域性隱匿性外層視網膜病變譜系疾病患者初診眼部檢查像 1A示超廣角彩色眼底像,左圖為右眼,右圖為左眼。右眼后極部和左眼視盤周圍黃白色改變,雙眼中周部視網膜散在黃白色病灶(白箭)。1B示眼底自身熒光像,左圖為右眼,右圖為左眼。右眼后極部及左眼視盤周圍主病灶區大片強自身熒光,右眼中周部和左眼黃斑區散在片狀強自身熒光。1C示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼黃斑區視網膜外核層、外界膜、橢圓體帶和嵌合體區缺失;左眼視盤旁視網膜外層結構缺失,黃斑中心旁橢圓體帶和嵌合體區結構不清,反射模糊。1D示光相干斷層掃描血管成像圖,左圖為右眼,右圖為左眼。雙眼視網膜表層血流密度降低,右眼為著。1E示左眼視野檢查像,生理盲點明顯擴大,視野缺損。1F、1G分別示右眼、左眼熒光素眼底血管造影(FFA)聯合吲哚青綠血管造影(ICGA)早期像,右眼視盤周圍及黃斑區大片強熒光,中周部視網膜多個獨立強熒光灶;左眼視盤周圍強英光,ICGA示病灶區稍強熒光。1H、1I分別示右眼、左眼FFA聯合ICGA晚期像,雙眼FFA可見相應病灶明顯熒光素滲漏,ICGA可見周邊部顯示多個“錢幣樣”弱熒光灶繞以強英光環
圖1
急性區域性隱匿性外層視網膜病變譜系疾病患者初診眼部檢查像 1A示超廣角彩色眼底像,左圖為右眼,右圖為左眼。右眼后極部和左眼視盤周圍黃白色改變,雙眼中周部視網膜散在黃白色病灶(白箭)。1B示眼底自身熒光像,左圖為右眼,右圖為左眼。右眼后極部及左眼視盤周圍主病灶區大片強自身熒光,右眼中周部和左眼黃斑區散在片狀強自身熒光。1C示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼黃斑區視網膜外核層、外界膜、橢圓體帶和嵌合體區缺失;左眼視盤旁視網膜外層結構缺失,黃斑中心旁橢圓體帶和嵌合體區結構不清,反射模糊。1D示光相干斷層掃描血管成像圖,左圖為右眼,右圖為左眼。雙眼視網膜表層血流密度降低,右眼為著。1E示左眼視野檢查像,生理盲點明顯擴大,視野缺損。1F、1G分別示右眼、左眼熒光素眼底血管造影(FFA)聯合吲哚青綠血管造影(ICGA)早期像,右眼視盤周圍及黃斑區大片強熒光,中周部視網膜多個獨立強熒光灶;左眼視盤周圍強英光,ICGA示病灶區稍強熒光。1H、1I分別示右眼、左眼FFA聯合ICGA晚期像,雙眼FFA可見相應病灶明顯熒光素滲漏,ICGA可見周邊部顯示多個“錢幣樣”弱熒光灶繞以強英光環
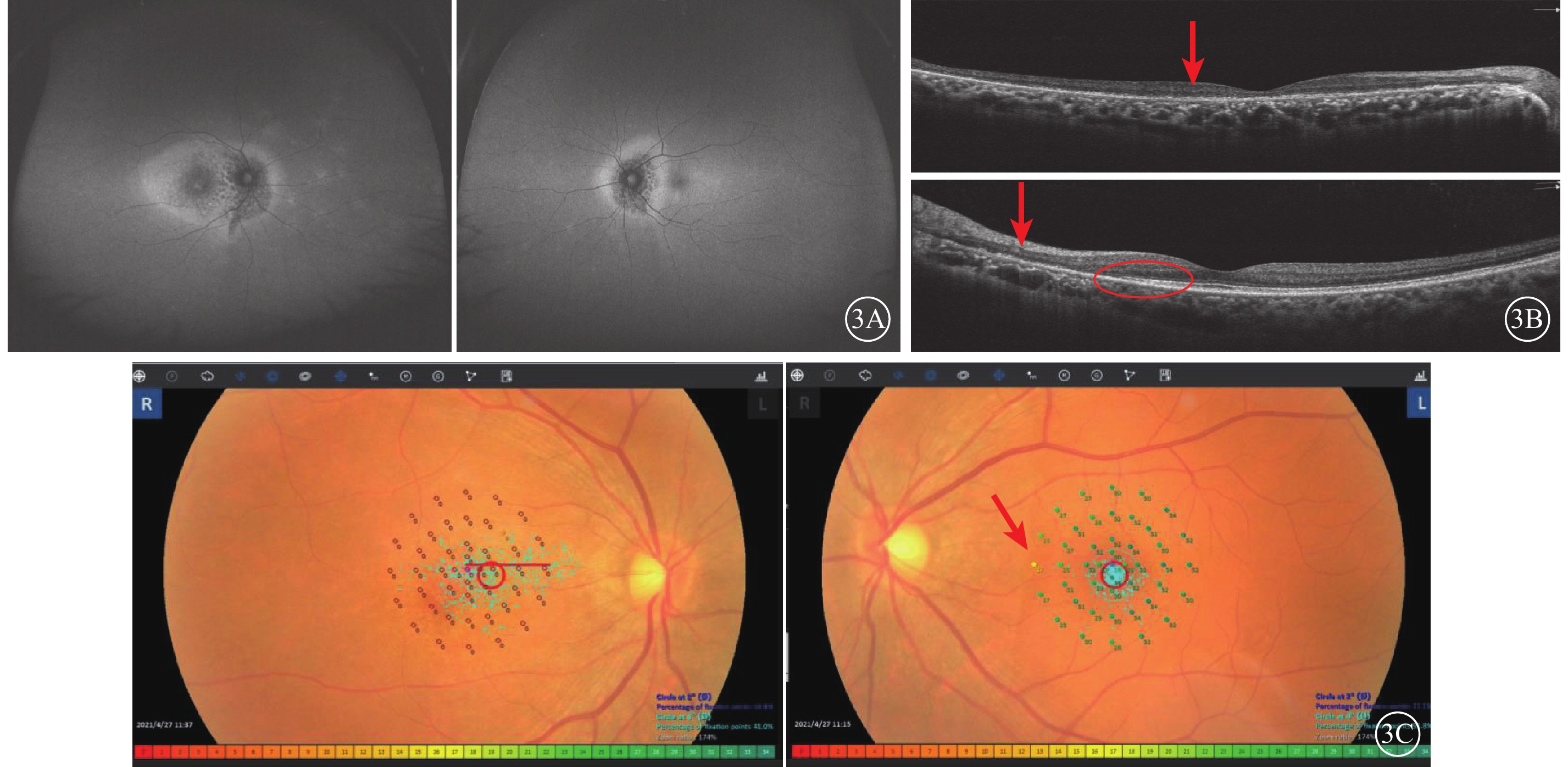
給予患者曲安西龍40 mg頓服,1次/d,2周后階梯減量;甲鈷胺0.5 mg口服,3次/d;保護胃黏膜、補鈣、補鉀治療。治療后6周,患者眼底周邊部強AF病灶部分消退。治療后8個月,眼底AF檢查顯示右眼周邊部黃白色病灶逐漸減小,左眼黃斑區黃白色病灶消退,雙眼視盤周圍視網膜色素上皮(RPE)逐漸萎縮呈弱AF(圖2A)。OCT檢查,右眼視網膜外層結構缺失,RPE呈顆粒樣改變;左眼視盤鼻側外層缺失,黃斑中心旁病灶反射層次部分恢復(圖2B)。治療后2年,患者雙眼周邊部黃白色病灶逐漸消退;眼底AF檢查,雙眼視盤周圍大片弱AF(圖3A)。OCT檢查,右眼后極部和左眼視盤周圍視網膜外層萎縮,左眼黃斑中心旁視網膜外層結構重建(圖3B)。12°微視野檢查,右眼黃斑區視敏度均丟失;左眼黃斑區病灶與正常視網膜交接區視敏度受損,黃斑中心視敏度得以保存良好(圖3C)。
 圖2
急性區域性隱匿性外層視網膜病變譜系疾病患者治療后8個月眼部檢查像 2A示眼底自身熒光像,左圖為右眼,右圖為左眼。雙眼視盤周圍見部分弱自身熒光,主病灶區與正常視網膜交界區自身熒光變模糊,視網膜周邊部病灶大部分消退。2B示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼視網膜外層結構缺失,視網膜色素上皮呈顆粒樣改變(紅箭);左眼視盤鼻側外層缺失(紅箭),黃斑中心旁病灶反射層次部分恢復(紅圈)
圖2
急性區域性隱匿性外層視網膜病變譜系疾病患者治療后8個月眼部檢查像 2A示眼底自身熒光像,左圖為右眼,右圖為左眼。雙眼視盤周圍見部分弱自身熒光,主病灶區與正常視網膜交界區自身熒光變模糊,視網膜周邊部病灶大部分消退。2B示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼視網膜外層結構缺失,視網膜色素上皮呈顆粒樣改變(紅箭);左眼視盤鼻側外層缺失(紅箭),黃斑中心旁病灶反射層次部分恢復(紅圈)
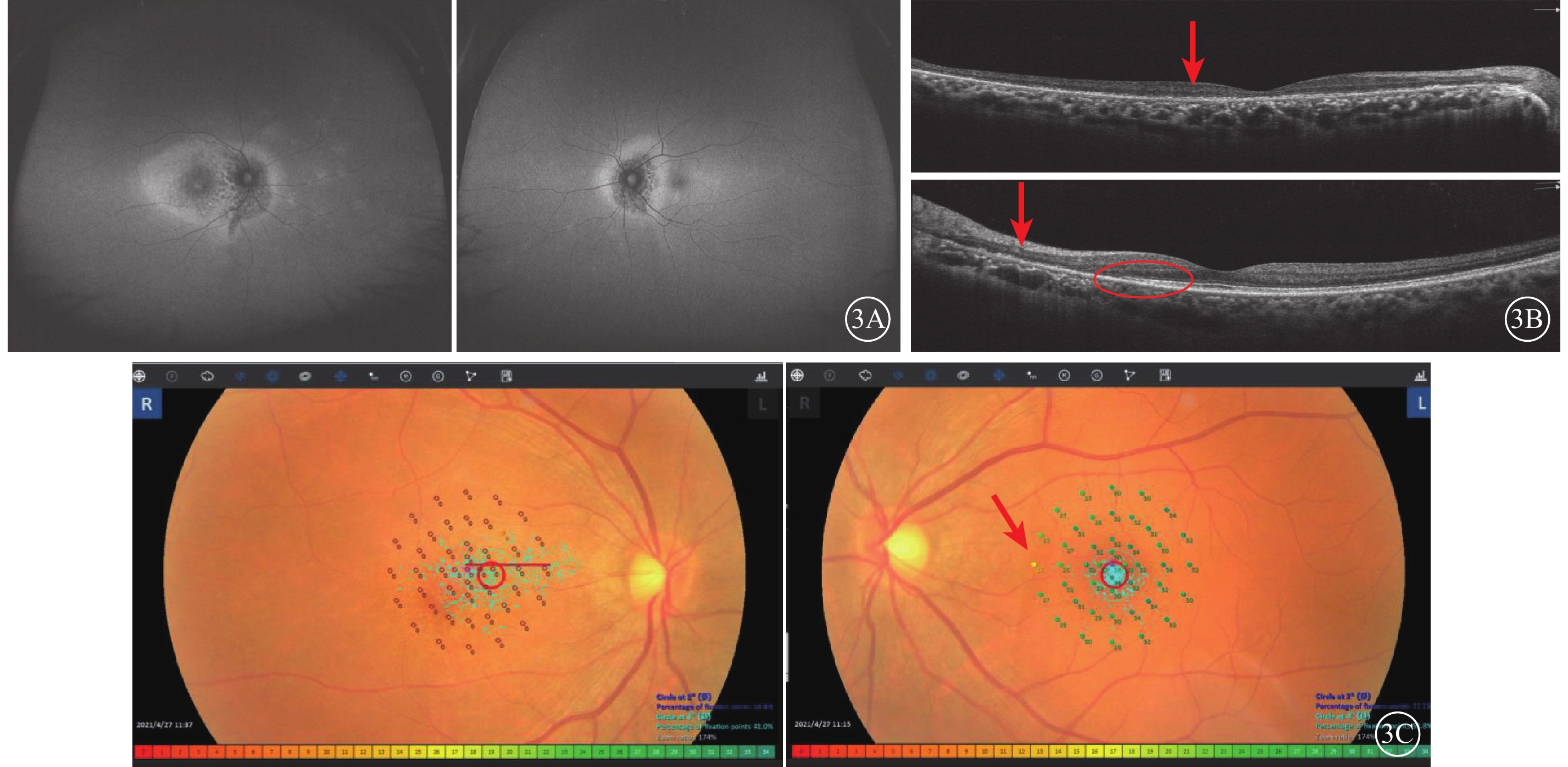 圖3
急性區域性隱匿性外層視網膜病變譜系疾病患者治療后2年眼部檢查像 3A示眼底自身熒光像,左圖為右眼,右圖為左眼。雙眼視盤周圍大片弱自身熒光,中周部視網膜病灶基本消退,右眼鼻側視網膜殘存部分強自身熒光灶。3B示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼視網膜外層萎縮(紅箭);左眼視盤鼻側視網膜外層萎縮(紅箭),黃斑中心旁病灶外層結構形態恢復(紅圈)。3C示12°微視野檢查像,左圖為右眼,右圖為左眼。右眼無法固視,視敏度丟失;左眼固視佳,病灶邊緣視敏度降低(紅箭),其余黃斑12°范圍內視敏度保留
圖3
急性區域性隱匿性外層視網膜病變譜系疾病患者治療后2年眼部檢查像 3A示眼底自身熒光像,左圖為右眼,右圖為左眼。雙眼視盤周圍大片弱自身熒光,中周部視網膜病灶基本消退,右眼鼻側視網膜殘存部分強自身熒光灶。3B示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼視網膜外層萎縮(紅箭);左眼視盤鼻側視網膜外層萎縮(紅箭),黃斑中心旁病灶外層結構形態恢復(紅圈)。3C示12°微視野檢查像,左圖為右眼,右圖為左眼。右眼無法固視,視敏度丟失;左眼固視佳,病灶邊緣視敏度降低(紅箭),其余黃斑12°范圍內視敏度保留
討論 AZOOR Complex包括AZOOR、多發性一過性白點綜合征(MEWDS)、多灶性脈絡膜炎、點狀內層視網膜病變、急性黃斑神經視網膜病變、急性特發性生理盲點擴大綜合征[1]。AZOOR是一種急性視網膜外層結構和功能障礙性疾病,以視力下降、閃光、視野缺損為特征表現[2]。MEWDS是RPE層或視網膜深層急性出現多處黃白色病灶,以視物暗點、閃光感、病灶自限性完全消退為特征表現[3]。國內對于AZOOR和MEWDS的單獨報道較多,但是對AZOOR合并MEWDS樣表現的病例鮮有報道。
AZOOR患者多急性單眼發病,發病初始肉眼觀察正常;視野缺損往往與生理盲點相連;受損區域呈弱AF,病變與正常視網膜之間有明確的分界線,病灶邊緣可見強AF;OCT檢查可見視網膜外核層、橢圓體帶、嵌合體區反射消失[4]。本例患者在發病初期雙眼視盤周圍病灶肉眼觀察不明顯;但OCT示視網膜外層結構缺失;眼底AF顯示大片強AF且與正常視網膜分界清晰;FFA示病灶區熒光素滲漏。2年后復診,視盤周圍主病灶區RPE萎縮呈弱AF,均表現出了AZOOR的特征。
MEWDS患者急性起病,典型癥狀為視物模糊、視野暗點、顳側閃光感,眼底可見多量黃白色病灶。視盤周圍及視神經呈現弱AF或強AF;FFA見“花環樣”熒光著染;OCT可見橢圓體帶反射中斷,強反射信號指向外核層。本例患者視力急性下降伴閃光感,眼底中周部視網膜散在黃白色圓片狀病灶;OCT示病灶處橢圓體帶反射中斷;AF呈強AF;ICGA晚期顯示更多周邊視網膜弱熒光病灶。經過臨床觀察周邊病灶快速消退,這些均表現出MEWDS的特征。本例患者血生化、免疫相關檢查、常規感染、腫瘤常規及PET-CT未見異常,基本排除特殊病原菌感染相關視網膜病變及腫瘤相關性視網膜病變。因此,其AZOOR合并MEWDS診斷成立,屬于AZOOR Complex。
AZOOR和MEWDS屬同一類疾病,兩種疾病的發生有密切相關性[4]。本例患者具有AZOOR和MEWDS兩種疾病的特點,表現出了重疊的白點綜合征(Overlapping "White Dot Syndrome")的臨床改變。但由于該病機制未明,尚不能確定究竟是MEWDS繼發了AZOOR,還是兩者同時發生。糖皮質激素及抗病毒藥物可用于該類疾病治療,但沒有明確循證醫學證據該方案有效[5]。本例患者經糖皮質激素逐漸緩慢減量后周邊病灶消退,視盤周圍主病灶區穩定無擴大,黃斑中心旁視網膜外層結構重建,提示小劑量糖皮質激素對該病治療可能有效。需要指出的是,本例患者在發病早期即出現難以恢復的視網膜外層病變,提示早期階段即發生了AZOOR。
患者女,46歲。因右眼視力下降伴閃光感10 d,于2019年4月10日就診于天津醫科大學眼科醫院。10 d前患者突發右眼視力明顯下降伴閃光感,無眼紅、眼痛,無全身其他不適。既往有膝關節炎病史5年,糖尿病病史2年,均未規律服藥;否認感冒及其他病史。眼部檢查:右眼視力眼前數指,矯正不能提高;左眼視力1.0。右眼、左眼眼壓分別為14.9、14.7 mm Hg(1 mm Hg=0.133 kPa)。雙眼眼前節未見明顯異常;瞳孔直接、間接對光反射正常;雙眼玻璃體細胞(-)。眼底檢查,雙眼視盤邊界清楚,中周部視網膜散在黃白色圓點狀病灶,右眼后極部及左眼視盤周圍黃白色改變(圖1A)。眼底自身熒光(AF)檢查,雙眼黃斑區及中周部多處點片狀強AF,右眼視盤及左眼視盤周圍大片強AF(圖1B)。光相干斷層掃描(OCT)檢查,右眼視盤、黃斑區以及左眼視盤顳側視網膜外核層、外界膜、橢圓體帶和嵌合體區反射缺失;左眼黃斑中心旁局部橢圓體帶及嵌合體區結構不清,反射模糊(圖1C)。OCT血管成像檢查,雙眼視網膜表層血流密度降低,右眼為著(圖1D)。視野檢查,左眼生理盲點擴大,視野損害;右眼視力差未能檢查(圖1E)。熒光素眼底血管造影(FFA)檢查,雙眼動靜脈充盈時間正常,早期后極部強熒光,晚期視盤熒光著染,右眼后極部大片熒光素滲漏,中周部視網膜多處片狀強熒光素滲漏;吲哚青綠血管造影(ICGA)檢查,雙眼后極部大片強熒光,晚期中周部多處“錢幣狀”弱熒光灶伴邊緣環形熒光素滲漏(圖1F~1I)。血常規、肝腎功能、乙肝病毒、人類免疫缺陷病毒、丙肝病毒、抗梅毒螺旋體抗體、紅細胞沉降率、斑點試驗、甲狀腺功能七項、C反應蛋白、風濕三項、自身抗體譜、腫瘤常規均未見異常。PET-CT檢查,體部、頭部未見惡性病態征象。結合病史及眼部體征診斷:雙眼急性區域性隱匿性外層視網膜病變(AZOOR)譜系疾病(AZOOR Complex)。
 圖1
急性區域性隱匿性外層視網膜病變譜系疾病患者初診眼部檢查像 1A示超廣角彩色眼底像,左圖為右眼,右圖為左眼。右眼后極部和左眼視盤周圍黃白色改變,雙眼中周部視網膜散在黃白色病灶(白箭)。1B示眼底自身熒光像,左圖為右眼,右圖為左眼。右眼后極部及左眼視盤周圍主病灶區大片強自身熒光,右眼中周部和左眼黃斑區散在片狀強自身熒光。1C示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼黃斑區視網膜外核層、外界膜、橢圓體帶和嵌合體區缺失;左眼視盤旁視網膜外層結構缺失,黃斑中心旁橢圓體帶和嵌合體區結構不清,反射模糊。1D示光相干斷層掃描血管成像圖,左圖為右眼,右圖為左眼。雙眼視網膜表層血流密度降低,右眼為著。1E示左眼視野檢查像,生理盲點明顯擴大,視野缺損。1F、1G分別示右眼、左眼熒光素眼底血管造影(FFA)聯合吲哚青綠血管造影(ICGA)早期像,右眼視盤周圍及黃斑區大片強熒光,中周部視網膜多個獨立強熒光灶;左眼視盤周圍強英光,ICGA示病灶區稍強熒光。1H、1I分別示右眼、左眼FFA聯合ICGA晚期像,雙眼FFA可見相應病灶明顯熒光素滲漏,ICGA可見周邊部顯示多個“錢幣樣”弱熒光灶繞以強英光環
圖1
急性區域性隱匿性外層視網膜病變譜系疾病患者初診眼部檢查像 1A示超廣角彩色眼底像,左圖為右眼,右圖為左眼。右眼后極部和左眼視盤周圍黃白色改變,雙眼中周部視網膜散在黃白色病灶(白箭)。1B示眼底自身熒光像,左圖為右眼,右圖為左眼。右眼后極部及左眼視盤周圍主病灶區大片強自身熒光,右眼中周部和左眼黃斑區散在片狀強自身熒光。1C示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼黃斑區視網膜外核層、外界膜、橢圓體帶和嵌合體區缺失;左眼視盤旁視網膜外層結構缺失,黃斑中心旁橢圓體帶和嵌合體區結構不清,反射模糊。1D示光相干斷層掃描血管成像圖,左圖為右眼,右圖為左眼。雙眼視網膜表層血流密度降低,右眼為著。1E示左眼視野檢查像,生理盲點明顯擴大,視野缺損。1F、1G分別示右眼、左眼熒光素眼底血管造影(FFA)聯合吲哚青綠血管造影(ICGA)早期像,右眼視盤周圍及黃斑區大片強熒光,中周部視網膜多個獨立強熒光灶;左眼視盤周圍強英光,ICGA示病灶區稍強熒光。1H、1I分別示右眼、左眼FFA聯合ICGA晚期像,雙眼FFA可見相應病灶明顯熒光素滲漏,ICGA可見周邊部顯示多個“錢幣樣”弱熒光灶繞以強英光環
給予患者曲安西龍40 mg頓服,1次/d,2周后階梯減量;甲鈷胺0.5 mg口服,3次/d;保護胃黏膜、補鈣、補鉀治療。治療后6周,患者眼底周邊部強AF病灶部分消退。治療后8個月,眼底AF檢查顯示右眼周邊部黃白色病灶逐漸減小,左眼黃斑區黃白色病灶消退,雙眼視盤周圍視網膜色素上皮(RPE)逐漸萎縮呈弱AF(圖2A)。OCT檢查,右眼視網膜外層結構缺失,RPE呈顆粒樣改變;左眼視盤鼻側外層缺失,黃斑中心旁病灶反射層次部分恢復(圖2B)。治療后2年,患者雙眼周邊部黃白色病灶逐漸消退;眼底AF檢查,雙眼視盤周圍大片弱AF(圖3A)。OCT檢查,右眼后極部和左眼視盤周圍視網膜外層萎縮,左眼黃斑中心旁視網膜外層結構重建(圖3B)。12°微視野檢查,右眼黃斑區視敏度均丟失;左眼黃斑區病灶與正常視網膜交接區視敏度受損,黃斑中心視敏度得以保存良好(圖3C)。
 圖2
急性區域性隱匿性外層視網膜病變譜系疾病患者治療后8個月眼部檢查像 2A示眼底自身熒光像,左圖為右眼,右圖為左眼。雙眼視盤周圍見部分弱自身熒光,主病灶區與正常視網膜交界區自身熒光變模糊,視網膜周邊部病灶大部分消退。2B示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼視網膜外層結構缺失,視網膜色素上皮呈顆粒樣改變(紅箭);左眼視盤鼻側外層缺失(紅箭),黃斑中心旁病灶反射層次部分恢復(紅圈)
圖2
急性區域性隱匿性外層視網膜病變譜系疾病患者治療后8個月眼部檢查像 2A示眼底自身熒光像,左圖為右眼,右圖為左眼。雙眼視盤周圍見部分弱自身熒光,主病灶區與正常視網膜交界區自身熒光變模糊,視網膜周邊部病灶大部分消退。2B示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼視網膜外層結構缺失,視網膜色素上皮呈顆粒樣改變(紅箭);左眼視盤鼻側外層缺失(紅箭),黃斑中心旁病灶反射層次部分恢復(紅圈)
 圖3
急性區域性隱匿性外層視網膜病變譜系疾病患者治療后2年眼部檢查像 3A示眼底自身熒光像,左圖為右眼,右圖為左眼。雙眼視盤周圍大片弱自身熒光,中周部視網膜病灶基本消退,右眼鼻側視網膜殘存部分強自身熒光灶。3B示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼視網膜外層萎縮(紅箭);左眼視盤鼻側視網膜外層萎縮(紅箭),黃斑中心旁病灶外層結構形態恢復(紅圈)。3C示12°微視野檢查像,左圖為右眼,右圖為左眼。右眼無法固視,視敏度丟失;左眼固視佳,病灶邊緣視敏度降低(紅箭),其余黃斑12°范圍內視敏度保留
圖3
急性區域性隱匿性外層視網膜病變譜系疾病患者治療后2年眼部檢查像 3A示眼底自身熒光像,左圖為右眼,右圖為左眼。雙眼視盤周圍大片弱自身熒光,中周部視網膜病灶基本消退,右眼鼻側視網膜殘存部分強自身熒光灶。3B示光相干斷層掃描像,上圖為右眼,下圖為左眼。右眼視網膜外層萎縮(紅箭);左眼視盤鼻側視網膜外層萎縮(紅箭),黃斑中心旁病灶外層結構形態恢復(紅圈)。3C示12°微視野檢查像,左圖為右眼,右圖為左眼。右眼無法固視,視敏度丟失;左眼固視佳,病灶邊緣視敏度降低(紅箭),其余黃斑12°范圍內視敏度保留
討論 AZOOR Complex包括AZOOR、多發性一過性白點綜合征(MEWDS)、多灶性脈絡膜炎、點狀內層視網膜病變、急性黃斑神經視網膜病變、急性特發性生理盲點擴大綜合征[1]。AZOOR是一種急性視網膜外層結構和功能障礙性疾病,以視力下降、閃光、視野缺損為特征表現[2]。MEWDS是RPE層或視網膜深層急性出現多處黃白色病灶,以視物暗點、閃光感、病灶自限性完全消退為特征表現[3]。國內對于AZOOR和MEWDS的單獨報道較多,但是對AZOOR合并MEWDS樣表現的病例鮮有報道。
AZOOR患者多急性單眼發病,發病初始肉眼觀察正常;視野缺損往往與生理盲點相連;受損區域呈弱AF,病變與正常視網膜之間有明確的分界線,病灶邊緣可見強AF;OCT檢查可見視網膜外核層、橢圓體帶、嵌合體區反射消失[4]。本例患者在發病初期雙眼視盤周圍病灶肉眼觀察不明顯;但OCT示視網膜外層結構缺失;眼底AF顯示大片強AF且與正常視網膜分界清晰;FFA示病灶區熒光素滲漏。2年后復診,視盤周圍主病灶區RPE萎縮呈弱AF,均表現出了AZOOR的特征。
MEWDS患者急性起病,典型癥狀為視物模糊、視野暗點、顳側閃光感,眼底可見多量黃白色病灶。視盤周圍及視神經呈現弱AF或強AF;FFA見“花環樣”熒光著染;OCT可見橢圓體帶反射中斷,強反射信號指向外核層。本例患者視力急性下降伴閃光感,眼底中周部視網膜散在黃白色圓片狀病灶;OCT示病灶處橢圓體帶反射中斷;AF呈強AF;ICGA晚期顯示更多周邊視網膜弱熒光病灶。經過臨床觀察周邊病灶快速消退,這些均表現出MEWDS的特征。本例患者血生化、免疫相關檢查、常規感染、腫瘤常規及PET-CT未見異常,基本排除特殊病原菌感染相關視網膜病變及腫瘤相關性視網膜病變。因此,其AZOOR合并MEWDS診斷成立,屬于AZOOR Complex。
AZOOR和MEWDS屬同一類疾病,兩種疾病的發生有密切相關性[4]。本例患者具有AZOOR和MEWDS兩種疾病的特點,表現出了重疊的白點綜合征(Overlapping "White Dot Syndrome")的臨床改變。但由于該病機制未明,尚不能確定究竟是MEWDS繼發了AZOOR,還是兩者同時發生。糖皮質激素及抗病毒藥物可用于該類疾病治療,但沒有明確循證醫學證據該方案有效[5]。本例患者經糖皮質激素逐漸緩慢減量后周邊病灶消退,視盤周圍主病灶區穩定無擴大,黃斑中心旁視網膜外層結構重建,提示小劑量糖皮質激素對該病治療可能有效。需要指出的是,本例患者在發病早期即出現難以恢復的視網膜外層病變,提示早期階段即發生了AZOOR。