膽囊息肉樣病變(gallbladder polypoid lesion, GPL)是一種常見的膽囊疾病,包括膽囊癌和膽囊腺瘤等腫瘤性病變以及膽固醇性息肉和膽囊腺肌增生癥等非腫瘤病變。超聲造影有助于提高對 GPL 診斷的準確性。該文對超聲造影在膽囊癌、膽囊腺瘤、膽固醇性息肉和膽囊腺肌增生癥診斷中的應用進展及其診斷 GPL 的局限性進行了綜述。
引用本文: 任佑祥, 曹佳智, 凌文武, 羅燕. 超聲造影診斷膽囊息肉樣病變的應用進展. 華西醫學, 2023, 38(12): 1944-1948. doi: 10.7507/1002-0179.202204088 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
膽囊息肉樣病變(gallbladder polypoid lesion, GPL)是指自膽囊壁向膽囊腔生長的非活動性局限性病變,主要包括以膽囊癌、膽囊腺瘤為代表的膽囊腫瘤性病變和以膽固醇性息肉、膽囊腺肌增生癥為代表的非腫瘤病變[1]。隨著全生命周期健康管理理念的普及,人民對于健康的關注度逐年提高,且隨著生活水平的不斷提高,國民飲食結構也發生較大變化,GPL 的檢出率不斷增高。腫瘤性病變與非腫瘤性病變的潛在風險和臨床治療方案各不相同,因此早期準確診斷顯得尤為重要。但 GPL 的臨床表現缺乏特異性,主要是通過影像學檢查發現。超聲作為膽囊檢查和隨訪最常用的影像學方法[2],在臨床膽囊疾病的診斷中有廣泛的應用。傳統超聲檢查對于 GPL 的發現率很高,但難以判斷其性質。超聲造影作為純血池顯像的新技術,能實時評估器官和組織微循環的灌注情況[3],可為傳統超聲檢查鑒別診斷 GPL 提供額外的信息,有效彌補不足[4],被廣泛用于腎臟、前列腺、乳腺、胰腺等器官疾病的診斷[5]。已有研究表明,分析 GPL 的強化特征、病灶內血管形態、消退時間等超聲造影信息,能有效提高對 GPL 診斷及鑒別診斷的準確率[6]。本文擬對超聲造影在 GPL 中的診斷應用進展進行簡要綜述。
1 超聲造影在膽囊癌診斷中的應用
膽囊癌是膽道系統最常見的惡性腫瘤之一,其臨床表現缺乏特異性,常表現為上腹部疼痛等不適癥狀,起病初期癥狀較為隱匿,容易被忽視。由于早期發現率不足,絕大多數膽囊癌患者確診時已經處于晚期階段,病情發展迅速,且膽囊癌容易復發轉移,5 年生存率僅為 5%~15%,預后極差[7]。早期診斷及治療能顯著改善預后。
膽囊癌依據常規超聲表現可分為結節型、腫塊型和厚壁型。常規超聲常難以將膽囊癌與其他類型的 GPL 相鑒別,尤其是處于早期階段的膽囊癌。惡性腫瘤的形成、增殖、發展浸潤和轉移與腫瘤內部新生血管的形成息息相關[8],與傳統彩色多普勒技術相比,應用了純血池顯影劑注射用六氟化硫微泡(商品名:聲諾維)的超聲造影技術能夠獲得腫瘤內部血管形態和腫瘤滋養血管等豐富的微循環血流信息,為臨床提供充分的診斷信息[9-10]。此外,在造影模式下,膽囊壁的增強程度較鄰近肝實質略高,因此利用超聲造影可以顯示病變部位膽囊壁的完整性是否被破壞[11],彌補常規超聲檢查的不足。
膽囊癌在超聲造影動脈期表現為異常高增強,靜脈期表現為低增強(圖1);對于腫塊型膽囊癌,超聲造影動脈期多呈快速高增強,病灶內部出現無增強區可能提示病變體積較大,其血管形態不規則或呈樹枝樣改變[12]。厚壁型膽囊癌超聲造影的主要特征為:膽囊壁的正常結構消失,黏膜面不規則,多數病例動脈期呈高增強。此外,在造影增強模式上,結節型膽囊癌應注意與膽囊非腫瘤性息肉進行鑒別,厚壁型應注意與慢性膽囊炎進行鑒別。
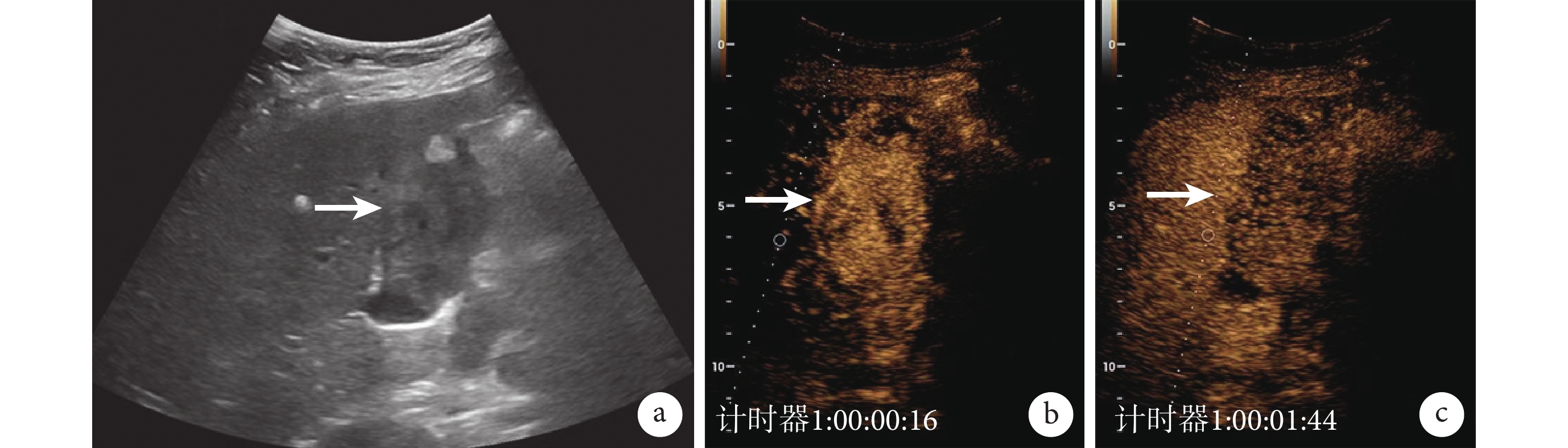
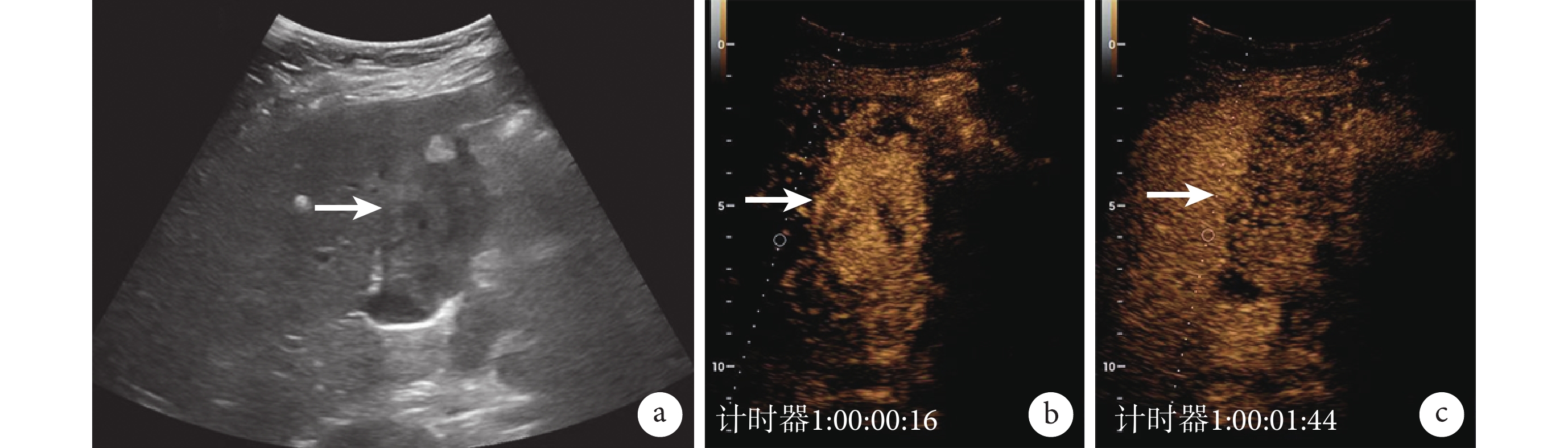 圖1
腫塊型膽囊癌的常規超聲與超聲造影圖像
圖1
腫塊型膽囊癌的常規超聲與超聲造影圖像
a. 常規超聲,顯示膽囊內 5 cm×3 cm 大小的低回聲團塊(白箭);b. 超聲造影,動脈期團塊呈高增強(白箭);c. 超聲造影,靜脈期團塊呈低增強,膽囊壁結構完全消失(白箭)。患者,女,75 歲,四川大學華西醫院門診患者,病理診斷為腫塊型膽囊癌
除了超聲造影增強模式定性分析外,有研究定量分析了膽囊癌超聲造影的特征,結果顯示,與膽囊良性病變相比,膽囊癌超聲造影達峰時間更短,峰值強度更高,而消退時間相對較短,小于 35 s[13],這可能是由于膽囊癌的滋養血管走行不規則,且管徑較粗,這也是血管形態呈樹枝狀的重要原因。
Sparchez 等[14]研究表明,相比于常規超聲對膽囊癌的診斷符合率(43%~74%),超聲造影聯合腫瘤大小診斷膽囊癌的靈敏度、特異度及準確率分別為 90.9%、87.2% 和 88.8%;已有研究顯示超聲造影能用于膽囊癌與黃色肉芽腫性膽囊炎的鑒別診斷[15]。張道建等[16]回顧研究了膽囊癌和黃色肉芽腫性膽囊炎患者共 81 例,超聲造影診斷準確率明顯高于常規超聲[76.5%(62/81)vs. 53.1%(43/81),P=0.002]。這表明相較于常規超聲檢查不能反映血管狀況的缺陷[17],超聲造影在膽囊癌的診斷中有更高的診斷效能和更大的臨床價值。Cheng 等[18]的一項包含 1044 例病例的 Meta 分析結果顯示,超聲造影對于鑒別診斷膽囊腫瘤性病變良惡性有潛在臨床價值(曲線下面積=0.9371,診斷優勢比=58.84)。此外,對于已浸潤至臨近肝實質或轉移至肝臟的膽囊癌,超聲造影也能起到一定的評估作用[19],如在超聲造影的后期掃查肝臟,更易發現轉移至肝臟的病灶,且相對常規超聲,超聲造影可發現更多更小或常規超聲難以發現的轉移性病灶,從而有利于臨床治療決策的制定。
2 超聲造影在膽囊腺瘤診斷中的應用
膽囊腺瘤是一種好發于膽囊的良性腫瘤,具有一定的惡變傾向,多表現為膽囊壁上局限性結節狀突起,部分可表現為占據大部分膽囊腔的實質性團塊,預后不佳[20]。相對于常規超聲檢查,超聲造影不僅能更清晰地顯示膽囊腺瘤基底部的膽囊壁結構,還能提供其微循環灌注情況。
膽囊腺瘤超聲造影的典型增強模式為:均勻增強,動脈期常呈高增強(圖2),靜脈期為等增強,相較于膽囊癌“快進快退”的增強模式,膽囊腺瘤更多表現為均勻強化。膽囊腺瘤是血供豐富的腫瘤性病變,在超聲造影模式下,膽囊腺瘤內部常可見從基底部進入瘤體內并呈樹枝狀分布的分支狀血管走行,此為提示膽囊腺瘤的重要征象[21]。在高幀頻超聲造影模式下,由于時間分辨率的提高,超聲造影可以捕捉到更多微循環灌注的特點和血管模式,有利于膽囊腺瘤和膽固醇性息肉的進一步鑒別,從而為膽囊腺瘤的正確診斷提供更多的證據。
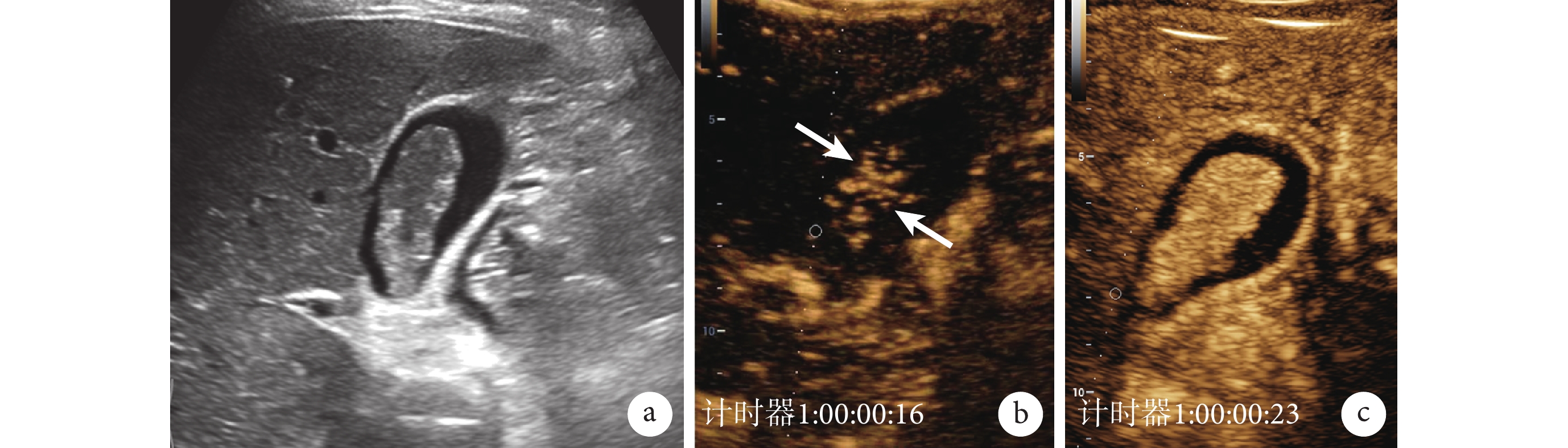
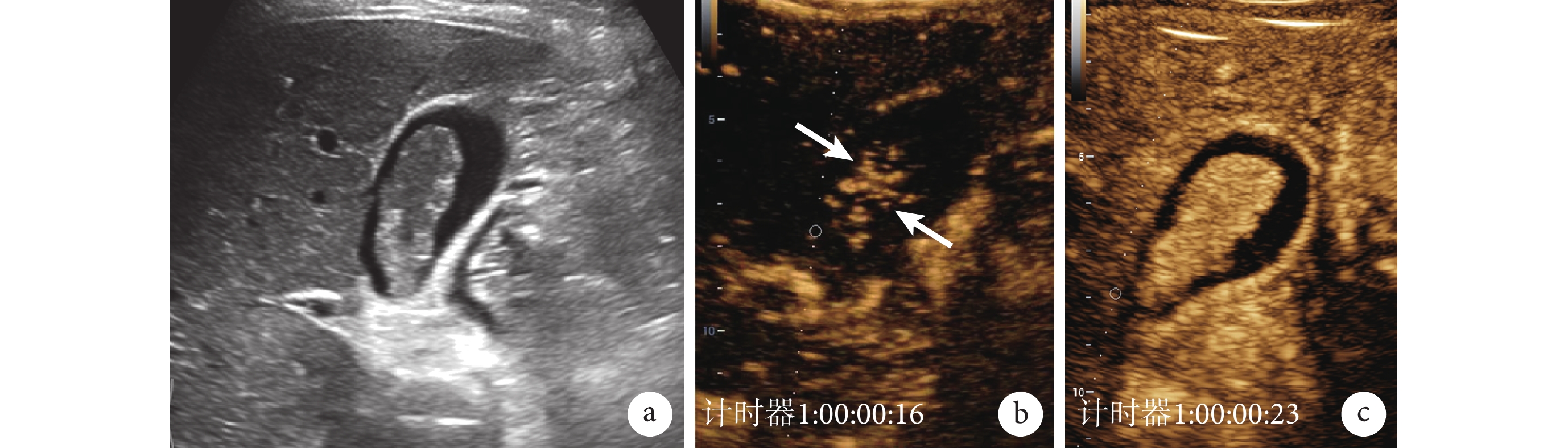 圖2
膽囊腺瘤的常規超聲和超聲造影圖像
圖2
膽囊腺瘤的常規超聲和超聲造影圖像
a. 常規超聲,膽囊腔內見 3.8 cm×1.2 cm 大小低回聲團塊;b. 超聲造影動脈期早期,團塊內見樹枝狀分布的血管影(白箭); c. 超聲造影動脈期后期,團塊呈均勻高增強,附著處膽囊壁完整。患者,女,46 歲,四川大學華西醫院門診患者,病理診斷為膽囊腺瘤
膽囊腺瘤附著處膽囊壁的連續性好,完整且無增厚,周圍組織正常,無類似膽囊癌的侵襲現象。若基底部膽囊壁完整性遭到破壞或出現異常增強[22],則提示腺瘤有惡變的可能,需要立刻考慮手術治療。朱連華等[23]研究表示,在膽囊腺瘤與膽囊膽固醇性息肉的鑒別診斷中,超聲造影相較于常規超聲具有更高的準確度和敏感性。在 136 例由膽囊腺瘤與膽囊膽固醇性息肉患者組成的樣本中,常規超聲檢查的準確性為 78.68%(107/136),而超聲造影的準確性達到 88.24%(120/136);受試者操作特征曲線分析發現,超聲造影鑒別診斷膽囊腺瘤和膽固醇性息肉的曲線下面積相較于常規超聲更大(Z=2.293,P=0.022)。但較小的膽囊腺瘤不易與膽固醇性息肉相鑒別,而較大的膽囊腺瘤不易與膽囊癌相鑒別[24]。徐菱遙等[25]的研究顯示,超聲造影鑒別診斷膽囊腺瘤與大型膽固醇性息肉的準確率為 94%,遠高于彩色多普勒超聲的診斷準確率(79.1%)。同時 Sun 等[26]的研究顯示,對于膽囊腺瘤患者與膽囊腺瘤癌變患者,其超聲造影低增強時間存在較大區別[(55.56±15.48) vs. (84.71±36.07) s,P=0.027],故超聲造影在鑒別診斷膽囊腺瘤與膽囊腺瘤癌變時有較大作用。
3 超聲造影在膽囊膽固醇性息肉診斷中的應用
膽囊膽固醇性息肉是最常見的 GPL 非腫瘤性病變,占手術切除 GPL 的 46%~70%[27]。膽固醇性息肉的發生過程大致為甘油三酯、膽固醇等在膽囊黏膜下不斷堆積形成隆起樣病變,因此其最終轉化為惡性腫瘤的可能性很低,一般情況下不需進行切除。
膽囊膽固醇性息肉的超聲造影特點為:取同深度的鄰近肝實質作為參考,膽囊壁完整,光滑整齊,病灶邊界清楚;呈現蜂窩樣增強,且大多數不均勻;體積較小的息肉可表現為整體均勻增強模式,邊緣不整齊,基底較窄,多有蒂,緊貼于膽囊壁,多早于肝實質增強,晚于或與肝實質同步減退,達峰時與肝臟相比增強程度稍高或相等,膽囊壁連續完整,一般表現為厚度均勻的線條樣狀[28]。其中值得注意的是,不同大小的病灶的超聲造影表現存在差異,尤其是直徑<8 mm 的病灶,雖然也多呈整體增強等典型表現,但部分病例顯示病灶蒂部較困難,這也增加了與其他部分膽囊疾病鑒別的難度;動脈期膽囊膽固醇性息肉多呈等增強,表現為點狀血管狀態,一些較大的病灶的造影結果也可以呈現中央型血管形態。
劉雪松等[29]使用常規超聲和超聲造影對 47 例膽囊膽固醇性息肉患者進行了研究,結果顯示高增強 40 例,低增強 7 例;其中 29 例患者增強模式表現為蜂窩狀不均勻增強,這也大致印證了上述典型特征,常規超聲和超聲造影的結果比較差異有統計學意義(P=0.018)。這是因為超聲造影可以提高病灶內部微循環灌注的顯示率,為臨床診斷提供額外幫助。Yuan 等[30]的研究顯示,超聲造影診斷膽囊膽固醇性息肉的準確率為 87.1%,高于 CT(83.87%)。
GPL 的基底部是病灶與膽囊壁相連的位置,附壁面部是指與病灶貼近的膽囊壁,但是并沒有與之相連。病灶基底部的寬度是影像學區分膽固醇性息肉和膽囊腺瘤的重要預測因素之一,在常規超聲不能很好識別病灶基底部的情況下,超聲造影能夠提供更多的信息加以鑒別。這是由于基底部和附壁面部的增強特征不同,基底部增強時間更早,且在造影模式下可以很好地識別其與病灶是否相連。超聲造影技術可以彌補常規超聲難以鑒別病灶基底部和附壁面的不足,通過捕捉病灶的微循環特點,提高對膽固醇性息肉與膽囊腺瘤的鑒別診斷,為臨床診斷提供更多的信息。
4 超聲造影在膽囊腺肌增生癥診斷中的應用
膽囊腺肌增生癥是一種原因不明的增生性疾病,根據病灶范圍和大小不同,可分為節段型、局灶型和彌漫型。既往認為膽囊腺肌增生癥是良性病變,隨著醫學的發展,現在公認其為癌前病變[31],并且腺肌癥臨床癥狀與膽囊炎性癥狀類似,缺乏特異性,且其臨床診斷主要依賴影像學檢查,因此早期診斷具有重大意義。超聲造影能在灰階超聲的基礎上提供更多的血流信息。膽囊腺肌癥的超聲造影典型征象為:病灶周圍組織首先增強,包括漿膜面及黏膜面,之后中心增強灌注;動脈期呈現低增強,也可見等增強,在靜脈期增強明顯消退;病變內部動脈期可見班片狀無增強區,提示 Rokitansky-Aschoff 竇,這也是膽囊腺肌增生癥的特征性超聲造影征象(圖3);病灶內部常見均勻點狀型血管;病灶處膽囊壁連續性較好,黏膜常增生肥厚,局灶性或彌漫性都可見[32]。
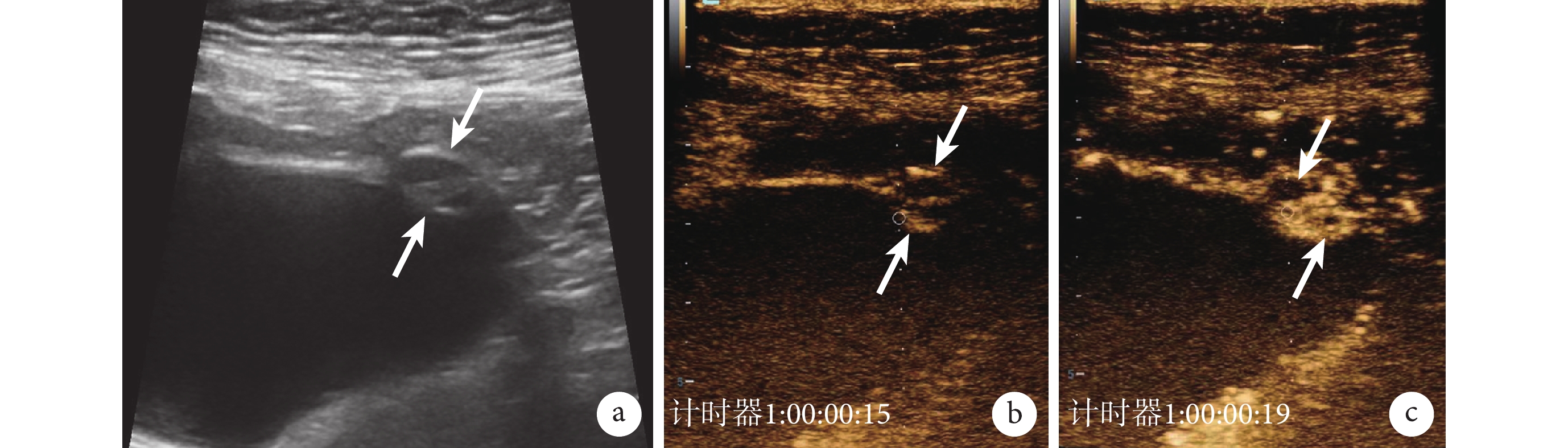
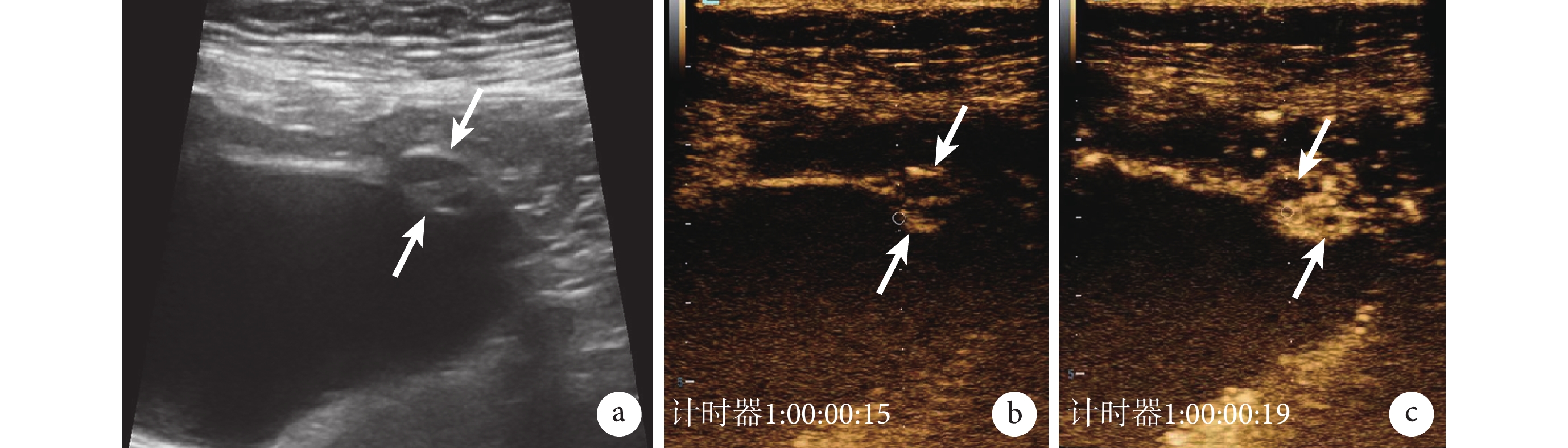 圖3
膽囊腺肌增生癥的常規超聲和超聲造影圖像
圖3
膽囊腺肌增生癥的常規超聲和超聲造影圖像
a. 常規超聲,顯示膽囊底部局限性增厚,內部回聲不均勻(白箭);b. 超聲造影動脈期,15 s 時見周圍漿膜面及黏膜面先增強(白箭);c. 超聲造影動脈期,19 s 時顯示強化填充至中心,內見小片狀無增強區,提示為 Rokitansky-Aschoff 竇(白箭)。患者,女,76 歲,四川大學華西醫院門診患者,病理診斷為膽囊腺肌增生癥
張娜[33]報道了 46 例局灶型和節段型膽囊腺肌增生癥的超聲造影結果,動脈期和靜脈期均表現為增強,且增強常不均勻,病灶內部顯示小面積斑片狀的無增強區。以附近正常膽囊壁為參考,30 例呈等增強,16 例呈高增強。除 2 例因膽囊壁的顯示情況不佳,無法排除惡性病變的可能,其余均正確診斷為膽囊腺肌增生癥,診斷準確率高于常規超聲診斷(95.65% vs. 69.57%)。此外,超聲造影可提高 Rokitansky-Aschoff 竇的可視化程度,更好地評估膽囊壁的完整性,對膽囊腺肌增生癥的鑒別診斷有重要作用。Tang 等[34]對 21 例病理學診斷結果為膽囊腺肌增生癥的患者進行的一項回顧性研究發現,21 例均檢出小的無回聲空間或壁內回聲灶,膽囊壁在動脈期表現為 2 條“高回聲線”。鑒別診斷方面,李忠軒[35]研究發現,膽囊腺肌癥和膽囊癌開始增強時間分別為(19.29±1.3)、(15.00±1.45) s,達峰時間分別為(30.57±2.38)、(23.57±1.57) s,差異均有統計學意義(P<0.05)。
5 超聲造影在 GPL 診斷中的局限性及展望
超聲造影能提供 GPL 微循環灌注情況,有助于鑒別腫瘤性病變與非腫瘤性病變,但現階段超聲造影仍有一些局限性[36]:① 受制于超聲波頻率和穿透性的關系,超聲造影的檢查適用深度有限,因此,肥胖患者或膽囊位置較深者超聲圖像質量欠佳,診斷效能降低;② 超聲圖像上膽囊結石后方的回聲衰減會對超聲造影的結果產生不同程度的干擾,同時 GPL 患者常合并膽囊炎,臨床醫師在分析超聲造影圖像時會受其影響;③ 對于小于 1 cm 的微小病灶,超聲造影的敏感性明顯降低;④ 雖然超聲造影在顯示病灶微循環信息方面存在優勢,但有研究發現不同 GPL 的微血管造影結果存在相似之處,因此鑒別診斷可能受限,究其原因在于 GPL 無論良性還是惡性,其血流供應都是來自膽囊動脈分支,因此大多數 GPL 在動脈期都呈高增強[37],目前通過超聲造影鑒別良惡性病變主要是通過判斷膽囊壁結構有無破壞和局部侵犯來實現[1]。
在 GPL 的超聲造影診斷中,近年來的一些新技術可能有助于提高其診斷準確性,包括高幀頻膽囊超聲造影及超聲造影與超微血管成像聯合應用。當膽囊超聲造影的幀頻增加時,時間分辨率得到改善,在顯示微氣泡的運動細節方面更具優勢,從而更清晰、更準確地描繪 GPL 動脈期的血管形態,有助于不同 GPL 的鑒別診斷[38]。有研究發現超微血管成像技術對于 GPL 血流的顯示能力與超聲造影有較好的一致性,在診斷效能方面無明顯差異[39],超聲造影聯合超微血管成像技術可提高診斷的靈敏度及準確度,尤適于嚴重肝腎功能障礙不能耐受增強 CT 或 MRI 檢查的患者[40]。同時,Dong 等[41]研究發現,使用更高頻率的探頭能夠更好地鑒別診斷各類 GPL。
6 結語
超聲造影是一種安全、簡便且具有高準確性的影像學檢查手段,雖然現階段仍存在一些局限性,但是其在 GPL 的診斷中能提供額外信息,且在診斷過程中顯現出獨特優勢[19]。隨著超聲造影技術的不斷成熟,相信此項技術在診斷和鑒別診斷 GPL 中能得到越來越多的認可,實現更大的臨床價值。
利益沖突:所有作者聲明不存在利益沖突。
膽囊息肉樣病變(gallbladder polypoid lesion, GPL)是指自膽囊壁向膽囊腔生長的非活動性局限性病變,主要包括以膽囊癌、膽囊腺瘤為代表的膽囊腫瘤性病變和以膽固醇性息肉、膽囊腺肌增生癥為代表的非腫瘤病變[1]。隨著全生命周期健康管理理念的普及,人民對于健康的關注度逐年提高,且隨著生活水平的不斷提高,國民飲食結構也發生較大變化,GPL 的檢出率不斷增高。腫瘤性病變與非腫瘤性病變的潛在風險和臨床治療方案各不相同,因此早期準確診斷顯得尤為重要。但 GPL 的臨床表現缺乏特異性,主要是通過影像學檢查發現。超聲作為膽囊檢查和隨訪最常用的影像學方法[2],在臨床膽囊疾病的診斷中有廣泛的應用。傳統超聲檢查對于 GPL 的發現率很高,但難以判斷其性質。超聲造影作為純血池顯像的新技術,能實時評估器官和組織微循環的灌注情況[3],可為傳統超聲檢查鑒別診斷 GPL 提供額外的信息,有效彌補不足[4],被廣泛用于腎臟、前列腺、乳腺、胰腺等器官疾病的診斷[5]。已有研究表明,分析 GPL 的強化特征、病灶內血管形態、消退時間等超聲造影信息,能有效提高對 GPL 診斷及鑒別診斷的準確率[6]。本文擬對超聲造影在 GPL 中的診斷應用進展進行簡要綜述。
1 超聲造影在膽囊癌診斷中的應用
膽囊癌是膽道系統最常見的惡性腫瘤之一,其臨床表現缺乏特異性,常表現為上腹部疼痛等不適癥狀,起病初期癥狀較為隱匿,容易被忽視。由于早期發現率不足,絕大多數膽囊癌患者確診時已經處于晚期階段,病情發展迅速,且膽囊癌容易復發轉移,5 年生存率僅為 5%~15%,預后極差[7]。早期診斷及治療能顯著改善預后。
膽囊癌依據常規超聲表現可分為結節型、腫塊型和厚壁型。常規超聲常難以將膽囊癌與其他類型的 GPL 相鑒別,尤其是處于早期階段的膽囊癌。惡性腫瘤的形成、增殖、發展浸潤和轉移與腫瘤內部新生血管的形成息息相關[8],與傳統彩色多普勒技術相比,應用了純血池顯影劑注射用六氟化硫微泡(商品名:聲諾維)的超聲造影技術能夠獲得腫瘤內部血管形態和腫瘤滋養血管等豐富的微循環血流信息,為臨床提供充分的診斷信息[9-10]。此外,在造影模式下,膽囊壁的增強程度較鄰近肝實質略高,因此利用超聲造影可以顯示病變部位膽囊壁的完整性是否被破壞[11],彌補常規超聲檢查的不足。
膽囊癌在超聲造影動脈期表現為異常高增強,靜脈期表現為低增強(圖1);對于腫塊型膽囊癌,超聲造影動脈期多呈快速高增強,病灶內部出現無增強區可能提示病變體積較大,其血管形態不規則或呈樹枝樣改變[12]。厚壁型膽囊癌超聲造影的主要特征為:膽囊壁的正常結構消失,黏膜面不規則,多數病例動脈期呈高增強。此外,在造影增強模式上,結節型膽囊癌應注意與膽囊非腫瘤性息肉進行鑒別,厚壁型應注意與慢性膽囊炎進行鑒別。
 圖1
腫塊型膽囊癌的常規超聲與超聲造影圖像
圖1
腫塊型膽囊癌的常規超聲與超聲造影圖像
a. 常規超聲,顯示膽囊內 5 cm×3 cm 大小的低回聲團塊(白箭);b. 超聲造影,動脈期團塊呈高增強(白箭);c. 超聲造影,靜脈期團塊呈低增強,膽囊壁結構完全消失(白箭)。患者,女,75 歲,四川大學華西醫院門診患者,病理診斷為腫塊型膽囊癌
除了超聲造影增強模式定性分析外,有研究定量分析了膽囊癌超聲造影的特征,結果顯示,與膽囊良性病變相比,膽囊癌超聲造影達峰時間更短,峰值強度更高,而消退時間相對較短,小于 35 s[13],這可能是由于膽囊癌的滋養血管走行不規則,且管徑較粗,這也是血管形態呈樹枝狀的重要原因。
Sparchez 等[14]研究表明,相比于常規超聲對膽囊癌的診斷符合率(43%~74%),超聲造影聯合腫瘤大小診斷膽囊癌的靈敏度、特異度及準確率分別為 90.9%、87.2% 和 88.8%;已有研究顯示超聲造影能用于膽囊癌與黃色肉芽腫性膽囊炎的鑒別診斷[15]。張道建等[16]回顧研究了膽囊癌和黃色肉芽腫性膽囊炎患者共 81 例,超聲造影診斷準確率明顯高于常規超聲[76.5%(62/81)vs. 53.1%(43/81),P=0.002]。這表明相較于常規超聲檢查不能反映血管狀況的缺陷[17],超聲造影在膽囊癌的診斷中有更高的診斷效能和更大的臨床價值。Cheng 等[18]的一項包含 1044 例病例的 Meta 分析結果顯示,超聲造影對于鑒別診斷膽囊腫瘤性病變良惡性有潛在臨床價值(曲線下面積=0.9371,診斷優勢比=58.84)。此外,對于已浸潤至臨近肝實質或轉移至肝臟的膽囊癌,超聲造影也能起到一定的評估作用[19],如在超聲造影的后期掃查肝臟,更易發現轉移至肝臟的病灶,且相對常規超聲,超聲造影可發現更多更小或常規超聲難以發現的轉移性病灶,從而有利于臨床治療決策的制定。
2 超聲造影在膽囊腺瘤診斷中的應用
膽囊腺瘤是一種好發于膽囊的良性腫瘤,具有一定的惡變傾向,多表現為膽囊壁上局限性結節狀突起,部分可表現為占據大部分膽囊腔的實質性團塊,預后不佳[20]。相對于常規超聲檢查,超聲造影不僅能更清晰地顯示膽囊腺瘤基底部的膽囊壁結構,還能提供其微循環灌注情況。
膽囊腺瘤超聲造影的典型增強模式為:均勻增強,動脈期常呈高增強(圖2),靜脈期為等增強,相較于膽囊癌“快進快退”的增強模式,膽囊腺瘤更多表現為均勻強化。膽囊腺瘤是血供豐富的腫瘤性病變,在超聲造影模式下,膽囊腺瘤內部常可見從基底部進入瘤體內并呈樹枝狀分布的分支狀血管走行,此為提示膽囊腺瘤的重要征象[21]。在高幀頻超聲造影模式下,由于時間分辨率的提高,超聲造影可以捕捉到更多微循環灌注的特點和血管模式,有利于膽囊腺瘤和膽固醇性息肉的進一步鑒別,從而為膽囊腺瘤的正確診斷提供更多的證據。
 圖2
膽囊腺瘤的常規超聲和超聲造影圖像
圖2
膽囊腺瘤的常規超聲和超聲造影圖像
a. 常規超聲,膽囊腔內見 3.8 cm×1.2 cm 大小低回聲團塊;b. 超聲造影動脈期早期,團塊內見樹枝狀分布的血管影(白箭); c. 超聲造影動脈期后期,團塊呈均勻高增強,附著處膽囊壁完整。患者,女,46 歲,四川大學華西醫院門診患者,病理診斷為膽囊腺瘤
膽囊腺瘤附著處膽囊壁的連續性好,完整且無增厚,周圍組織正常,無類似膽囊癌的侵襲現象。若基底部膽囊壁完整性遭到破壞或出現異常增強[22],則提示腺瘤有惡變的可能,需要立刻考慮手術治療。朱連華等[23]研究表示,在膽囊腺瘤與膽囊膽固醇性息肉的鑒別診斷中,超聲造影相較于常規超聲具有更高的準確度和敏感性。在 136 例由膽囊腺瘤與膽囊膽固醇性息肉患者組成的樣本中,常規超聲檢查的準確性為 78.68%(107/136),而超聲造影的準確性達到 88.24%(120/136);受試者操作特征曲線分析發現,超聲造影鑒別診斷膽囊腺瘤和膽固醇性息肉的曲線下面積相較于常規超聲更大(Z=2.293,P=0.022)。但較小的膽囊腺瘤不易與膽固醇性息肉相鑒別,而較大的膽囊腺瘤不易與膽囊癌相鑒別[24]。徐菱遙等[25]的研究顯示,超聲造影鑒別診斷膽囊腺瘤與大型膽固醇性息肉的準確率為 94%,遠高于彩色多普勒超聲的診斷準確率(79.1%)。同時 Sun 等[26]的研究顯示,對于膽囊腺瘤患者與膽囊腺瘤癌變患者,其超聲造影低增強時間存在較大區別[(55.56±15.48) vs. (84.71±36.07) s,P=0.027],故超聲造影在鑒別診斷膽囊腺瘤與膽囊腺瘤癌變時有較大作用。
3 超聲造影在膽囊膽固醇性息肉診斷中的應用
膽囊膽固醇性息肉是最常見的 GPL 非腫瘤性病變,占手術切除 GPL 的 46%~70%[27]。膽固醇性息肉的發生過程大致為甘油三酯、膽固醇等在膽囊黏膜下不斷堆積形成隆起樣病變,因此其最終轉化為惡性腫瘤的可能性很低,一般情況下不需進行切除。
膽囊膽固醇性息肉的超聲造影特點為:取同深度的鄰近肝實質作為參考,膽囊壁完整,光滑整齊,病灶邊界清楚;呈現蜂窩樣增強,且大多數不均勻;體積較小的息肉可表現為整體均勻增強模式,邊緣不整齊,基底較窄,多有蒂,緊貼于膽囊壁,多早于肝實質增強,晚于或與肝實質同步減退,達峰時與肝臟相比增強程度稍高或相等,膽囊壁連續完整,一般表現為厚度均勻的線條樣狀[28]。其中值得注意的是,不同大小的病灶的超聲造影表現存在差異,尤其是直徑<8 mm 的病灶,雖然也多呈整體增強等典型表現,但部分病例顯示病灶蒂部較困難,這也增加了與其他部分膽囊疾病鑒別的難度;動脈期膽囊膽固醇性息肉多呈等增強,表現為點狀血管狀態,一些較大的病灶的造影結果也可以呈現中央型血管形態。
劉雪松等[29]使用常規超聲和超聲造影對 47 例膽囊膽固醇性息肉患者進行了研究,結果顯示高增強 40 例,低增強 7 例;其中 29 例患者增強模式表現為蜂窩狀不均勻增強,這也大致印證了上述典型特征,常規超聲和超聲造影的結果比較差異有統計學意義(P=0.018)。這是因為超聲造影可以提高病灶內部微循環灌注的顯示率,為臨床診斷提供額外幫助。Yuan 等[30]的研究顯示,超聲造影診斷膽囊膽固醇性息肉的準確率為 87.1%,高于 CT(83.87%)。
GPL 的基底部是病灶與膽囊壁相連的位置,附壁面部是指與病灶貼近的膽囊壁,但是并沒有與之相連。病灶基底部的寬度是影像學區分膽固醇性息肉和膽囊腺瘤的重要預測因素之一,在常規超聲不能很好識別病灶基底部的情況下,超聲造影能夠提供更多的信息加以鑒別。這是由于基底部和附壁面部的增強特征不同,基底部增強時間更早,且在造影模式下可以很好地識別其與病灶是否相連。超聲造影技術可以彌補常規超聲難以鑒別病灶基底部和附壁面的不足,通過捕捉病灶的微循環特點,提高對膽固醇性息肉與膽囊腺瘤的鑒別診斷,為臨床診斷提供更多的信息。
4 超聲造影在膽囊腺肌增生癥診斷中的應用
膽囊腺肌增生癥是一種原因不明的增生性疾病,根據病灶范圍和大小不同,可分為節段型、局灶型和彌漫型。既往認為膽囊腺肌增生癥是良性病變,隨著醫學的發展,現在公認其為癌前病變[31],并且腺肌癥臨床癥狀與膽囊炎性癥狀類似,缺乏特異性,且其臨床診斷主要依賴影像學檢查,因此早期診斷具有重大意義。超聲造影能在灰階超聲的基礎上提供更多的血流信息。膽囊腺肌癥的超聲造影典型征象為:病灶周圍組織首先增強,包括漿膜面及黏膜面,之后中心增強灌注;動脈期呈現低增強,也可見等增強,在靜脈期增強明顯消退;病變內部動脈期可見班片狀無增強區,提示 Rokitansky-Aschoff 竇,這也是膽囊腺肌增生癥的特征性超聲造影征象(圖3);病灶內部常見均勻點狀型血管;病灶處膽囊壁連續性較好,黏膜常增生肥厚,局灶性或彌漫性都可見[32]。
 圖3
膽囊腺肌增生癥的常規超聲和超聲造影圖像
圖3
膽囊腺肌增生癥的常規超聲和超聲造影圖像
a. 常規超聲,顯示膽囊底部局限性增厚,內部回聲不均勻(白箭);b. 超聲造影動脈期,15 s 時見周圍漿膜面及黏膜面先增強(白箭);c. 超聲造影動脈期,19 s 時顯示強化填充至中心,內見小片狀無增強區,提示為 Rokitansky-Aschoff 竇(白箭)。患者,女,76 歲,四川大學華西醫院門診患者,病理診斷為膽囊腺肌增生癥
張娜[33]報道了 46 例局灶型和節段型膽囊腺肌增生癥的超聲造影結果,動脈期和靜脈期均表現為增強,且增強常不均勻,病灶內部顯示小面積斑片狀的無增強區。以附近正常膽囊壁為參考,30 例呈等增強,16 例呈高增強。除 2 例因膽囊壁的顯示情況不佳,無法排除惡性病變的可能,其余均正確診斷為膽囊腺肌增生癥,診斷準確率高于常規超聲診斷(95.65% vs. 69.57%)。此外,超聲造影可提高 Rokitansky-Aschoff 竇的可視化程度,更好地評估膽囊壁的完整性,對膽囊腺肌增生癥的鑒別診斷有重要作用。Tang 等[34]對 21 例病理學診斷結果為膽囊腺肌增生癥的患者進行的一項回顧性研究發現,21 例均檢出小的無回聲空間或壁內回聲灶,膽囊壁在動脈期表現為 2 條“高回聲線”。鑒別診斷方面,李忠軒[35]研究發現,膽囊腺肌癥和膽囊癌開始增強時間分別為(19.29±1.3)、(15.00±1.45) s,達峰時間分別為(30.57±2.38)、(23.57±1.57) s,差異均有統計學意義(P<0.05)。
5 超聲造影在 GPL 診斷中的局限性及展望
超聲造影能提供 GPL 微循環灌注情況,有助于鑒別腫瘤性病變與非腫瘤性病變,但現階段超聲造影仍有一些局限性[36]:① 受制于超聲波頻率和穿透性的關系,超聲造影的檢查適用深度有限,因此,肥胖患者或膽囊位置較深者超聲圖像質量欠佳,診斷效能降低;② 超聲圖像上膽囊結石后方的回聲衰減會對超聲造影的結果產生不同程度的干擾,同時 GPL 患者常合并膽囊炎,臨床醫師在分析超聲造影圖像時會受其影響;③ 對于小于 1 cm 的微小病灶,超聲造影的敏感性明顯降低;④ 雖然超聲造影在顯示病灶微循環信息方面存在優勢,但有研究發現不同 GPL 的微血管造影結果存在相似之處,因此鑒別診斷可能受限,究其原因在于 GPL 無論良性還是惡性,其血流供應都是來自膽囊動脈分支,因此大多數 GPL 在動脈期都呈高增強[37],目前通過超聲造影鑒別良惡性病變主要是通過判斷膽囊壁結構有無破壞和局部侵犯來實現[1]。
在 GPL 的超聲造影診斷中,近年來的一些新技術可能有助于提高其診斷準確性,包括高幀頻膽囊超聲造影及超聲造影與超微血管成像聯合應用。當膽囊超聲造影的幀頻增加時,時間分辨率得到改善,在顯示微氣泡的運動細節方面更具優勢,從而更清晰、更準確地描繪 GPL 動脈期的血管形態,有助于不同 GPL 的鑒別診斷[38]。有研究發現超微血管成像技術對于 GPL 血流的顯示能力與超聲造影有較好的一致性,在診斷效能方面無明顯差異[39],超聲造影聯合超微血管成像技術可提高診斷的靈敏度及準確度,尤適于嚴重肝腎功能障礙不能耐受增強 CT 或 MRI 檢查的患者[40]。同時,Dong 等[41]研究發現,使用更高頻率的探頭能夠更好地鑒別診斷各類 GPL。
6 結語
超聲造影是一種安全、簡便且具有高準確性的影像學檢查手段,雖然現階段仍存在一些局限性,但是其在 GPL 的診斷中能提供額外信息,且在診斷過程中顯現出獨特優勢[19]。隨著超聲造影技術的不斷成熟,相信此項技術在診斷和鑒別診斷 GPL 中能得到越來越多的認可,實現更大的臨床價值。
利益沖突:所有作者聲明不存在利益沖突。