引用本文: 馬龍冰, 賈云兵, 宋躍明, 李濤, 劉立岷, 龔全, 劉浩, 曾建成, 周忠杰, 馬立泰. 聚氨基酸/納米羥基磷灰石/硫酸鈣椎間融合器在腰椎融合術中的初步應用. 中國修復重建外科雜志, 2016, 30(3): 328-335. doi: 10.7507/1002-1892.20160065 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
腰椎融合的目的是防止不穩定節段退變進一步發展,并通過各種術式重建腰椎穩定性,臨床上常采用椎間植骨融合、釘棒系統內固定來重建退變椎體的穩定性[1-2]。目前臨床用于制作椎間融合器(Cage)的材料主要有自體骨、同種異體骨及人工骨,各種材料均有利弊。其中,聚醚醚酮(polyetheretherketone,PEEK)Cage具有最接近骨骼的彈性模量、透射線性、防止應力遮擋等特點,以及高強度、硬度及良好生物相容性,是理想的Cage類型[3];但其材料本身是生物惰性的,且制作費用昂貴,嚴重限制其臨床推廣應用;近來也出現了關于PEEK Cage不良反應的報道[4-5]。聚氨基酸/納米羥基磷灰石/硫酸鈣(polyaminoacid/nano-hydroxyapatite/calcium sulfate,PAA/HA/CS)支撐型復合骨植入物(簡稱PHC Cage)是一種新型仿生復合骨修復替代材料。本研究采用隨機對照臨床試驗,通過比較采用PHC Cage與PEEK Cage行腰椎融合術的患者臨床資料,探討PHC Cage的臨床療效及安全性,為其推廣應用提供數據支持。報告如下。
1 臨床資料
1.1 患者選擇標準
納入標準:①年齡18~70歲,性別不限;②單節段退變性腰椎疾病需行椎間支撐融合者;③采用經后路椎間盤髓核摘除和/或滑脫腰椎復位、椎管減壓、椎間及后外側植骨融合、鋼板螺釘內固定治療。排除標準:①體質量指數(body mass index,BMI)≥28?kg/m2[6];②合并局部或全身感染;③嚴重的肝、腎、腦、心血管、呼吸和內分泌等系統疾病,不能耐受手術;④手術節段有感染或終板硬化;⑤合并顱腦損傷伴有意識障礙;⑥已知的對內植物成分過敏者;⑦骨質疏松癥,骨密度T值≤—2.5;⑧合并下肢多發性動脈閉塞癥;⑨妊娠期或哺乳期婦女;⑩過去1年內有酗酒、吸煙≥40支/d或藥物濫用者;?過去3個月內參加過其他臨床試驗的受試者;?研究者判定依從性差,不能按照驗證方案完成驗證或不適合參加試驗者。
2014年3月-9月,共30例患者符合選擇標準納入研究,隨機分為試驗組(20例)及對照組(10例)。試驗組于術中植入PHC Cage(商品名:國納愛納康;四川國納科技有限公司),見圖 1;對照組植入PEEK Cage(商品名:Capstone;Medtronic Sofamor Danek公司,美國)。本研究獲四川大學華西醫院醫學倫理委員會批準,患者均簽署知情同意書。
 圖1
PHC Cage外觀
Figure1.
Appearance of PHC Cage
圖1
PHC Cage外觀
Figure1.
Appearance of PHC Cage
1.2 一般資料
試驗組:男10例,女10例;年齡28~70歲,平均49.2歲。其中腰椎滑脫14例(L4 8例,L5 6例),Meyerding分度Ⅰ度11例、Ⅱ度3例,其中峽部裂型4例、退變型10例;椎間盤突出癥2例(L4、5 1例,L5、S1 1例);L4、5平面椎管狹窄癥1例;L5、S1椎間盤突出并椎管狹窄癥3例。手術節段:L4、5 10例,L5、S1 10例。病程1~10年,平均3.4年。
對照組:男3例,女7例;年齡36~68歲,平均48歲。其中腰椎滑脫6例(L4 3例,L5 3例),Meyerding分度Ⅰ度5例、Ⅱ度1例,其中峽部裂型2例、退變型4例;椎間盤突出癥2例(L1、2 1例,L4、5 1例);L5、S1椎間盤突出并椎管狹窄癥1例;L4、5椎間盤突出癥摘除術后復發1例。手術節段:L1、2 1例,L4、5 5例,L5、S1 4例。病程1~7年,平均3.6年。
兩組患者均主要表現為腰腿痛、下肢放射疼痛或麻木。術前均行腰椎正側位X線片、CT三維重建檢查。兩組患者性別、年齡、病變類型、手術節段、病程及術前融合節段椎間隙高度、融合節段前凸曲度、Oswestry功能障礙指數(ODI)等一般資料比較,差異均無統計學意義(P > 0.05),具有可比性。見表 1~3。
1.3 手術方法
兩組術中操作一致。患者均于氣管插管全麻后取俯臥位,以腰椎手術節段棘突為中心沿后正中作一縱切口,逐層切開皮膚、皮下筋膜并電凝止血,鈍性分離棘突旁肌肉、軟組織,撐開器將椎旁肌肉撐向兩側,充分顯露手術節段雙側椎板、橫突及上、下關節突。術中C臂X線機透視定位確定融合固定節段,并植入雙側椎弓根螺釘,透視確認椎弓根螺釘位置滿意。剪除手術節段椎體棘突,切除雙側椎板,根據受試者術前癥狀嚴重程度決定切除單側或雙側關節突關節,以充分減壓椎管。切除的骨組織剪成碎粒植骨備用。經單側椎間孔暴露椎間盤,保護神經根的同時使用配套器械切除椎間盤髓核及鄰近上、下終板軟骨;腰椎滑脫癥患者加以復位操作。隨后向椎間隙逐級擊入不同大小的Cage試模,當椎間盤高度恢復后,選擇與試模模型型號相同的Cage;將Cage植入椎間隙,制備的碎骨粒填充至Cage兩側椎間隙中,適當加壓融合間隙,完成椎間融合操作。組裝椎弓根螺釘連接桿及橫連,隨后行小關節間及橫突間植骨。大量生理鹽水沖洗手術區域,術野徹底止血。安置血漿引流管1根自切口引出并固定,逐層關閉切口,敷料包扎。試驗組PHC Cage型號:S/I/26×12×10/1 9例、S/I/26×12×12/1 6例、S/I/24×12×12/1 3例、S/I/24×12×10/1 1例、S/I/24×12×8/1 1例;對照組PEEK Cage型號:08×22 2例、08×26 2例、10×22 3例、12×26 2例、08×28 1例。
1.4 術后處理
術后常規鎮痛,靜脈應用抗生素預防感染1 d;術后1~3 d拔除引流管后,佩戴腰部支具進行腰背肌功能鍛煉;1周后佩戴外固定支具下床活動。
1.5 療效評價指標
記錄手術時間、術中出血量及自體血回輸量。術前、術后1周及3、6、12個月行腰椎正側位X線片及病變節段CT三維重建,分別測量融合節段椎間隙高度(上位椎體下終板后緣至下位椎體上終板的垂直距離)及融合節段前凸曲度(上位椎體下終板及下位椎體上終板的Cobb角),評價手術改善效果;術前及術后3、6、12個月分別行ODI檢查。
術后采用CT三維重建觀察兩組Cage破裂、移位、沉降等情況。CT掃描需完整包含植骨區域,采用連續薄層掃描,并對植骨區域進行矢狀面和冠狀面的三維重建;將獲得的CT圖像調整至骨窗,選取能夠反映植骨區域最大面積的矢狀面、冠狀面作為評估圖像,評價椎間植骨融合情況。依據Brantigan植骨融合分級標準分為5級[7],本組定義D、E級視為成功融合,A、B、C級視為不融合。
1.6 統計學方法
采用SPSS17.0統計軟件進行分析。計量資料以均數±標準差表示,數據服從正態分布且方差齊性時,組內各時間點間比較采用重復測量方差分析,兩兩比較采用配對t檢驗;數據屬偏態資料或方差不齊時采用秩和檢驗;兩組間比較采用獨立樣本t檢驗。檢驗水準α=0.05。
2 結果
兩組患者手術時間、術中出血量及自體血回輸量比較,差異均無統計學意義(P > 0.05),見表 4。術后兩組患者切口均Ⅰ期愈合。術后試驗組和對照組各1例出現尿路感染、對照組1例發生腦脊液漏及肺部感染,經積極抗感染、對癥治療均治愈。兩組患者均獲隨訪,隨訪時間12個月。兩組患者Cage位置良好,無移位或塌陷,椎間高度未見明顯丟失,Cage與椎體間無界面,植骨融合已基本完成。兩組患者術后各時間點融合節段椎間隙高度、融合節段前凸曲度及ODI均較術前顯著改善,差異有統計學意義(P < 0.05);術后除3個月ODI與6、12個月比較差異有統計學意義(P < 0.05)外,其余各指標術后各時間點間比較差異均無統計學意義(P > 0.05);術后各時間點兩組間各指標比較,差異均無統計學意義(P > 0.05)。見表 1~3。術后12個月,依據Brantigan植骨融合分級標準,試驗組E級5例、D級13例、C級2例;對照組E級4例、D級5例、C級1例;兩組植骨融合率均為90%。見圖 2、3。
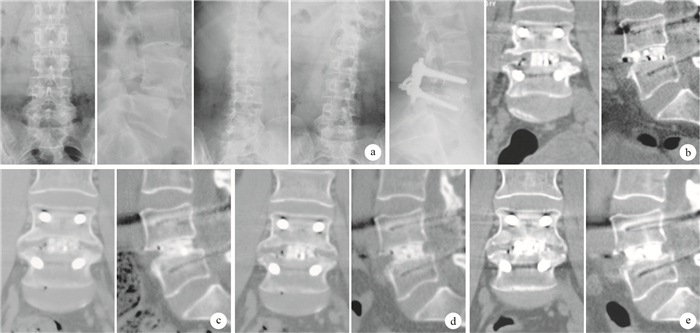
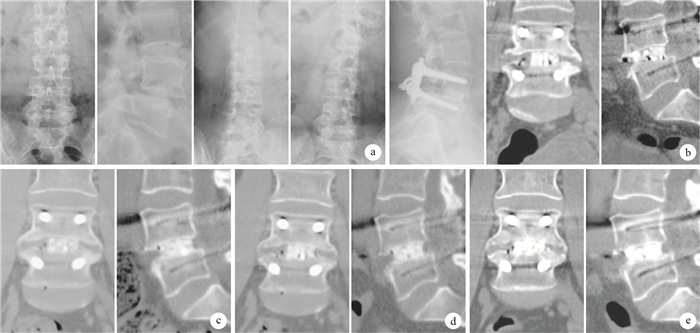 圖2
試驗組患者,女,51歲,L4峽部裂型椎體滑脫(MeyerdingⅠ度),行經后路L4切開復位、椎管減壓、PHC Cage植入、椎間及后外側植骨融合、椎弓根螺釘內固定術 ? 術前正側位及左右斜位X線片 ? 術后1周側位X線片及CT示PHC Cage與上、下椎體貼合緊密,周圍見植骨影 ? 術后3個月CT示PHC Cage位置良好,未見移位或塌陷,椎間隙高度維持滿意,植骨已開始融合 ? 術后6個月CT示植骨融合程度進一步提高 ? 術后12個月CT示PHC Cage位置良好,椎間隙高度未見明顯丟失,Cage與椎體間無界面,植骨融合已基本完成
Figure2.
A 51-year-old female patient with isthmic spondylolisthesis at L4 (Meyerding degreeⅠ) in the trial group, who underwent posterior L4 vertebral opening reduction, spinal decompression, PHC Cage interbody implants, and posterolateral fusion with plate fixation screws ? Preoperative anteroposterior and oblique X-ray films of the lumbar spine ? Lateral X-ray film and CT at 1 week after operation, showing that PHC Cage tightly attached to the upper and lower vertebral bodies, and grafted bone was seen ? CT at 3 months after operation, showing that PHC Cage was in good position, with no shift or collapse; the intervertebral height was maintained satisfactorily. The graft began fusion ? CT at 6?months after operation, showing that degree of fusion was further enhanced ? CT at 12 months after operation, showing that PHC Cage was in good position; disc height had no obvious loss; no interface was found between the Cage and the vertebrae; and spinal fusion completed
圖2
試驗組患者,女,51歲,L4峽部裂型椎體滑脫(MeyerdingⅠ度),行經后路L4切開復位、椎管減壓、PHC Cage植入、椎間及后外側植骨融合、椎弓根螺釘內固定術 ? 術前正側位及左右斜位X線片 ? 術后1周側位X線片及CT示PHC Cage與上、下椎體貼合緊密,周圍見植骨影 ? 術后3個月CT示PHC Cage位置良好,未見移位或塌陷,椎間隙高度維持滿意,植骨已開始融合 ? 術后6個月CT示植骨融合程度進一步提高 ? 術后12個月CT示PHC Cage位置良好,椎間隙高度未見明顯丟失,Cage與椎體間無界面,植骨融合已基本完成
Figure2.
A 51-year-old female patient with isthmic spondylolisthesis at L4 (Meyerding degreeⅠ) in the trial group, who underwent posterior L4 vertebral opening reduction, spinal decompression, PHC Cage interbody implants, and posterolateral fusion with plate fixation screws ? Preoperative anteroposterior and oblique X-ray films of the lumbar spine ? Lateral X-ray film and CT at 1 week after operation, showing that PHC Cage tightly attached to the upper and lower vertebral bodies, and grafted bone was seen ? CT at 3 months after operation, showing that PHC Cage was in good position, with no shift or collapse; the intervertebral height was maintained satisfactorily. The graft began fusion ? CT at 6?months after operation, showing that degree of fusion was further enhanced ? CT at 12 months after operation, showing that PHC Cage was in good position; disc height had no obvious loss; no interface was found between the Cage and the vertebrae; and spinal fusion completed
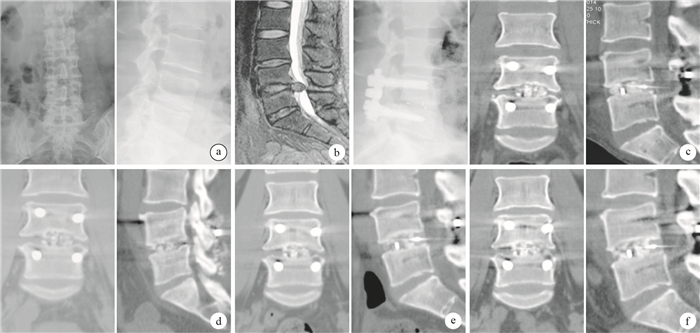
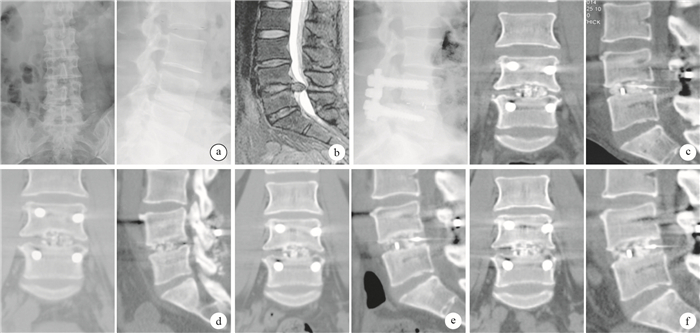 圖3
對照組患者,女,41歲,L4、5椎間盤突出癥摘除術后復發,行經后路L4、5椎間盤切除、椎管減壓、PEEK Cage植入、椎間及后外側植骨融合、L4、5椎弓根螺釘內固定術 ? 術前正側位X線片 ? 術前MRI ? 術后1周側位X線片及CT示PEEK Cage及鋼板、螺釘位置良好,未見滑脫或斷裂,PEEK Cage與上、下椎體貼合緊密 ? 術后3個月CT示PEEK Cage位置良好,椎間高度滿意,植骨已開始融合 ? 術后6個月CT示PEEK Cage較前無破裂、移位或下沉 ? 術后12個月CT示PEEK Cage位置良好,椎間高度未見明顯丟失,Cage與椎體間無界面,植骨融合已基本完成
Figure3.
A 41-year-old female patient with L4, 5 lumbar disc herniation recurrence after removing in the control group, who underwent posterior L4, ?5 lumbar discectomy, spinal decompression, PEEK Cage interbody implants, and posterolateral fusion with plate fixation screws ? Preoperative anteroposterior and lateral X-ray films ? Preoperative MRI ? Lateral X-ray film and CT at 1 week after operation, showing PEEK Cage, plate, and screw were in good position, with no shift or collapse, and Cage tightly attached to the upper and lower vertebral bodies ? CT at 3 months after operation, showing that PEEK Cage was in good position; the intervertebral height was satisfactory, and the grafted bone began fusion ? CT at 6?months after operat ion, showing no fracture, displacement or sinking of PEEK Cage ? CT at 12 months after operation, showing that PEEK Cage was in good position; disc height had no obvious loss; no interface was found between the Cage and the vertebrae, and spinal fusion completed
圖3
對照組患者,女,41歲,L4、5椎間盤突出癥摘除術后復發,行經后路L4、5椎間盤切除、椎管減壓、PEEK Cage植入、椎間及后外側植骨融合、L4、5椎弓根螺釘內固定術 ? 術前正側位X線片 ? 術前MRI ? 術后1周側位X線片及CT示PEEK Cage及鋼板、螺釘位置良好,未見滑脫或斷裂,PEEK Cage與上、下椎體貼合緊密 ? 術后3個月CT示PEEK Cage位置良好,椎間高度滿意,植骨已開始融合 ? 術后6個月CT示PEEK Cage較前無破裂、移位或下沉 ? 術后12個月CT示PEEK Cage位置良好,椎間高度未見明顯丟失,Cage與椎體間無界面,植骨融合已基本完成
Figure3.
A 41-year-old female patient with L4, 5 lumbar disc herniation recurrence after removing in the control group, who underwent posterior L4, ?5 lumbar discectomy, spinal decompression, PEEK Cage interbody implants, and posterolateral fusion with plate fixation screws ? Preoperative anteroposterior and lateral X-ray films ? Preoperative MRI ? Lateral X-ray film and CT at 1 week after operation, showing PEEK Cage, plate, and screw were in good position, with no shift or collapse, and Cage tightly attached to the upper and lower vertebral bodies ? CT at 3 months after operation, showing that PEEK Cage was in good position; the intervertebral height was satisfactory, and the grafted bone began fusion ? CT at 6?months after operat ion, showing no fracture, displacement or sinking of PEEK Cage ? CT at 12 months after operation, showing that PEEK Cage was in good position; disc height had no obvious loss; no interface was found between the Cage and the vertebrae, and spinal fusion completed
3 討論
3.1 腰椎融合術中Cage材料的選擇
腰椎融合術是脊柱外科近年來應用最廣泛的技術之一,適用于具有明顯腰椎不穩表現的患者,目的是使相鄰病變腰椎變得穩定,防止不穩定性腰椎節段退變進一步發展。Hibbs和Albee于1911年首先報道了脊柱融合術[8],1988年Bagby[9]首次將Cage應用于脊柱融合。Cage利用界面固定原理植入椎間隙,對椎間隙具有撐開作用,同時利用“撐開-壓縮張力帶”效應提供術后即刻穩定性[10],能為其中的植骨提供良好融合環境,使患者早期下床活動。Cage加椎弓根釘棒系統的使用可起到加壓效果,獲得脊柱前中后三柱穩定[11]。Cage植骨加內固定能夠顯著提高椎間融合率[12]。
目前臨床上用于制作Cage的材料主要有自體骨、同種異體骨和人工骨材料,各種材料均有不足之處[13]。臨床上常用的Cage主要有鈦合金Cage和PEEK Cage[14]。鈦合金Cage作為金屬類材料與人體力學性能不匹配,容易引起植入物松動;且金屬材料的Cage硬度大,彈性模量遠大于椎體,易造成應力集中,導致骨吸收、椎體塌陷及Cage移位等并發癥;另外,金屬Cage對X線無通透性,對電磁場產生干擾,影響術后影像學評估[15-16]。故目前臨床上多選用非金屬Cage進行椎間融合。PEEK Cage是一種芳香族結晶型熱塑性高分子材料,優點主要有:①為腰椎前、中柱提供更堅強的支持,增加初始穩定性,有利于維持椎間隙高度;②PEEK Cage中植入自體骨、同種異體骨或骨誘導材料等,能誘導界面骨細胞長入,促進骨性融合。目前認為PEEK材料的楔型Cage具有最接近骨骼的彈性模量、透射線性、防止應力遮擋等特點,能提供滿意強度、硬度及良好的生物相容性,是較理想的Cage類型[3]。
3.2 PHC Cage的特點
本研究植入的PHC Cage是一種新型仿生Cage,PHC由60% PAA、30% HA與10% CS復合而成。PAA由6-氨基己酸、氨基丁酸、L-丙氨酸、L-苯丙氨酸、L-脯氨酸和羥脯氨酸等6種氨基酸構成,是一類在一級結構上以肽鍵為重復單元的生物活性高分子材料[17]。PAA在骨愈合過程中能夠持續提供足夠強度和硬度,具有良好的生物相容性,安全性高[18],同時其降解速率可調節[19-20]。HA是一種活性生物陶瓷,鈣、磷比率為1.67,是人及動物骨骼、牙齒的主要無機成分,對骨代謝過程中鈣鹽的沉積起到支架作用,而且還能誘導新骨形成,因此具有良好的生物相容性、生物活性及堅強的力學性能[21-25]。CS作為骨缺損修復材料,具有良好的骨傳導性和生物相容性[26-27],但也具有降解速率過快[28]、降解產物呈酸性易引發局部炎性反應等缺點。運用仿生學原理,將這兩種不同性質且具有互補性的無機鈣鹽與PAA復合,形成PAA/HA/CS類骨科修復產品,在延續PAA良好生物學性能、易加工可塑性強的基礎上,通過調節無機成分含量和CS/HA比例,可在更寬的范圍內有效改善、控制和適應不同臨床力學性能要求[29]。同時,鈣離子的釋放能促進骨骼生長和愈合;HA所提供的磷酸根離子,不僅能進一步提升材料的生物相容性,使材料具有優良的骨傳導性,還能改善CS在降解過程中pH值較低、易形成不利于骨生長的弱酸性環境的問題。
將PHC Cage用于山羊腰椎的修復,結果表明在修復各時期椎間隙周圍均未見明顯炎性細胞浸潤,材料有良好的組織相容性[30]。生物力學測試結果顯示PHC Cage的平均抗壓縮強度為80.74?MPa,遠遠大于髂骨的20.91?MPa,可以提供足夠的機械力學強度[30-31]。PHC Cage的彈性模量為5.19 GPa,接近人椎體骨的彈性模量,并且遠低于鈦合金的彈性模量,從而減少了應力遮擋效應,降低Cage下沉發生率。PHC Cage上、下邊緣設計為鋸齒狀,可增加其自穩性,有效防止Cage移位。解剖型Cage有利于維持脊椎正常的生理弧度,可與上、下椎體形成“面”接觸,增大了Cage與終板的接觸面積,為植骨融合創造了較好的生物力學環境。前期研究表明,PHC Cage的生物相容性好,生物活性高,對人體無毒副作用[30-32];材料植入體內后,可與骨組織形成骨性結合[33]。
3.3 影像學檢查結果
兩組術后12個月融合節段椎間隙高度均較術后1周有所丟失,但差異無統計學意義(P > 0.05),各時間點兩組間比較差異亦無統計學意義(P > 0.05)。Cinotti等[34]通過在干燥和新鮮的腰椎標本上研究椎間孔形態與椎間盤之間的關系,認為椎間孔狹窄與椎間隙高度丟失相關。因此,恢復相對椎間隙高度可以擴大椎間孔,間接減壓神經根[35]。本研究結果提示,采用PHC Cage與PEEK Cage進行椎間融合后,椎間隙高度丟失少,能有效恢復并維持腰椎間正常解剖關系,擴大椎間孔,緩解神經根壓力,重建脊柱載荷分配,為腰椎融合節段提供即刻生物力學支持。
兩組術后12個月融合節段前凸曲度均較術后1周有所丟失,但差異無統計學意義(P > 0.05);各時間點兩組間比較差異亦無統計學意義(P > 0.05)。龍厚清等[36]使用Cage加自體骨塊行經后路椎體間融合治療退變性腰椎滑脫,發現腰椎前凸角由(5.8±2.2)°增加至(11.3±2.0)°。Kawakami等[37]發現融合節段的腰椎前凸角與術后癥狀恢復率間存在密切關系,認為恢復、維持融合節段的前凸角有利于改善手術療效。在脊柱生理曲度中,腰椎前凸有利于負重和維持穩定,既增加了脊柱抵抗縱向壓縮載荷的能力,也具有緩沖震蕩的作用。腰椎融合內固定術的目的之一是恢復腰椎正常的生理曲度及椎間隙高度,使腰椎承載應力分布均勻,既有利于維持脊柱的遠期穩定性,恢復腰椎本身的生物力學環境,也可積極防止鄰近節段的進一步退變[38]。術后12個月,依據Brantigan植骨融合分級標準,兩組融合率均為90%,無明顯差異。
3.4 患者臨床癥狀改善程度
本研究中,兩組患者ODI均呈整體下降趨勢,表明采用PHC Cage與PEEK Cage行腰椎融合術后均可明顯緩解患者臨床癥狀、改善生活質量。各時間點兩組間ODI比較差異均無統計學意義,說明兩種Cage在緩解患者臨床癥狀、改善生活質量方面無顯著差異。
鑒于患者受教育程度、理解能力不同,加之量表中部分條目對部分患者并不適用,ODI評價可能存在偏倚,不一定能反映腰椎融合術后患者最真實的感受、臨床癥狀改善及生活質量提升程度等;且ODI量表不是專門針對腰椎融合術后患者臨床癥狀改善的測定量表,其中未包括反映腰椎疾病癥狀、體征和治療副作用的特異性條目,不能全面反映腰椎融合術患者的生存質量。因此,采用PHC Cage行腰椎融合的療效以及與其他類型Cage的療效差異,均有待采用更多客觀評價標準進一步明確。
綜上述,本研究結果表明,PHC Cage可有效恢復、維持融合節段椎間隙高度及腰椎穩定性,與PEEK Cage類似,用于腰椎融合術早中期臨床療效滿意。但本研究尚存在以下不足:①納入病例較少,仍需納入大樣本病例使結果更具說服力;②隨訪時間較短,仍需長期臨床隨訪觀察以評價遠期療效;③PHC Cage的推廣應用還需進行跨地域、多中心臨床研究,以排除術者手術習慣、操作技巧、患者體質差異、生活習慣等人為因素的干擾或偏倚,使結論更具普遍性。
腰椎融合的目的是防止不穩定節段退變進一步發展,并通過各種術式重建腰椎穩定性,臨床上常采用椎間植骨融合、釘棒系統內固定來重建退變椎體的穩定性[1-2]。目前臨床用于制作椎間融合器(Cage)的材料主要有自體骨、同種異體骨及人工骨,各種材料均有利弊。其中,聚醚醚酮(polyetheretherketone,PEEK)Cage具有最接近骨骼的彈性模量、透射線性、防止應力遮擋等特點,以及高強度、硬度及良好生物相容性,是理想的Cage類型[3];但其材料本身是生物惰性的,且制作費用昂貴,嚴重限制其臨床推廣應用;近來也出現了關于PEEK Cage不良反應的報道[4-5]。聚氨基酸/納米羥基磷灰石/硫酸鈣(polyaminoacid/nano-hydroxyapatite/calcium sulfate,PAA/HA/CS)支撐型復合骨植入物(簡稱PHC Cage)是一種新型仿生復合骨修復替代材料。本研究采用隨機對照臨床試驗,通過比較采用PHC Cage與PEEK Cage行腰椎融合術的患者臨床資料,探討PHC Cage的臨床療效及安全性,為其推廣應用提供數據支持。報告如下。
1 臨床資料
1.1 患者選擇標準
納入標準:①年齡18~70歲,性別不限;②單節段退變性腰椎疾病需行椎間支撐融合者;③采用經后路椎間盤髓核摘除和/或滑脫腰椎復位、椎管減壓、椎間及后外側植骨融合、鋼板螺釘內固定治療。排除標準:①體質量指數(body mass index,BMI)≥28?kg/m2[6];②合并局部或全身感染;③嚴重的肝、腎、腦、心血管、呼吸和內分泌等系統疾病,不能耐受手術;④手術節段有感染或終板硬化;⑤合并顱腦損傷伴有意識障礙;⑥已知的對內植物成分過敏者;⑦骨質疏松癥,骨密度T值≤—2.5;⑧合并下肢多發性動脈閉塞癥;⑨妊娠期或哺乳期婦女;⑩過去1年內有酗酒、吸煙≥40支/d或藥物濫用者;?過去3個月內參加過其他臨床試驗的受試者;?研究者判定依從性差,不能按照驗證方案完成驗證或不適合參加試驗者。
2014年3月-9月,共30例患者符合選擇標準納入研究,隨機分為試驗組(20例)及對照組(10例)。試驗組于術中植入PHC Cage(商品名:國納愛納康;四川國納科技有限公司),見圖 1;對照組植入PEEK Cage(商品名:Capstone;Medtronic Sofamor Danek公司,美國)。本研究獲四川大學華西醫院醫學倫理委員會批準,患者均簽署知情同意書。
 圖1
PHC Cage外觀
Figure1.
Appearance of PHC Cage
圖1
PHC Cage外觀
Figure1.
Appearance of PHC Cage
1.2 一般資料
試驗組:男10例,女10例;年齡28~70歲,平均49.2歲。其中腰椎滑脫14例(L4 8例,L5 6例),Meyerding分度Ⅰ度11例、Ⅱ度3例,其中峽部裂型4例、退變型10例;椎間盤突出癥2例(L4、5 1例,L5、S1 1例);L4、5平面椎管狹窄癥1例;L5、S1椎間盤突出并椎管狹窄癥3例。手術節段:L4、5 10例,L5、S1 10例。病程1~10年,平均3.4年。
對照組:男3例,女7例;年齡36~68歲,平均48歲。其中腰椎滑脫6例(L4 3例,L5 3例),Meyerding分度Ⅰ度5例、Ⅱ度1例,其中峽部裂型2例、退變型4例;椎間盤突出癥2例(L1、2 1例,L4、5 1例);L5、S1椎間盤突出并椎管狹窄癥1例;L4、5椎間盤突出癥摘除術后復發1例。手術節段:L1、2 1例,L4、5 5例,L5、S1 4例。病程1~7年,平均3.6年。
兩組患者均主要表現為腰腿痛、下肢放射疼痛或麻木。術前均行腰椎正側位X線片、CT三維重建檢查。兩組患者性別、年齡、病變類型、手術節段、病程及術前融合節段椎間隙高度、融合節段前凸曲度、Oswestry功能障礙指數(ODI)等一般資料比較,差異均無統計學意義(P > 0.05),具有可比性。見表 1~3。
1.3 手術方法
兩組術中操作一致。患者均于氣管插管全麻后取俯臥位,以腰椎手術節段棘突為中心沿后正中作一縱切口,逐層切開皮膚、皮下筋膜并電凝止血,鈍性分離棘突旁肌肉、軟組織,撐開器將椎旁肌肉撐向兩側,充分顯露手術節段雙側椎板、橫突及上、下關節突。術中C臂X線機透視定位確定融合固定節段,并植入雙側椎弓根螺釘,透視確認椎弓根螺釘位置滿意。剪除手術節段椎體棘突,切除雙側椎板,根據受試者術前癥狀嚴重程度決定切除單側或雙側關節突關節,以充分減壓椎管。切除的骨組織剪成碎粒植骨備用。經單側椎間孔暴露椎間盤,保護神經根的同時使用配套器械切除椎間盤髓核及鄰近上、下終板軟骨;腰椎滑脫癥患者加以復位操作。隨后向椎間隙逐級擊入不同大小的Cage試模,當椎間盤高度恢復后,選擇與試模模型型號相同的Cage;將Cage植入椎間隙,制備的碎骨粒填充至Cage兩側椎間隙中,適當加壓融合間隙,完成椎間融合操作。組裝椎弓根螺釘連接桿及橫連,隨后行小關節間及橫突間植骨。大量生理鹽水沖洗手術區域,術野徹底止血。安置血漿引流管1根自切口引出并固定,逐層關閉切口,敷料包扎。試驗組PHC Cage型號:S/I/26×12×10/1 9例、S/I/26×12×12/1 6例、S/I/24×12×12/1 3例、S/I/24×12×10/1 1例、S/I/24×12×8/1 1例;對照組PEEK Cage型號:08×22 2例、08×26 2例、10×22 3例、12×26 2例、08×28 1例。
1.4 術后處理
術后常規鎮痛,靜脈應用抗生素預防感染1 d;術后1~3 d拔除引流管后,佩戴腰部支具進行腰背肌功能鍛煉;1周后佩戴外固定支具下床活動。
1.5 療效評價指標
記錄手術時間、術中出血量及自體血回輸量。術前、術后1周及3、6、12個月行腰椎正側位X線片及病變節段CT三維重建,分別測量融合節段椎間隙高度(上位椎體下終板后緣至下位椎體上終板的垂直距離)及融合節段前凸曲度(上位椎體下終板及下位椎體上終板的Cobb角),評價手術改善效果;術前及術后3、6、12個月分別行ODI檢查。
術后采用CT三維重建觀察兩組Cage破裂、移位、沉降等情況。CT掃描需完整包含植骨區域,采用連續薄層掃描,并對植骨區域進行矢狀面和冠狀面的三維重建;將獲得的CT圖像調整至骨窗,選取能夠反映植骨區域最大面積的矢狀面、冠狀面作為評估圖像,評價椎間植骨融合情況。依據Brantigan植骨融合分級標準分為5級[7],本組定義D、E級視為成功融合,A、B、C級視為不融合。
1.6 統計學方法
采用SPSS17.0統計軟件進行分析。計量資料以均數±標準差表示,數據服從正態分布且方差齊性時,組內各時間點間比較采用重復測量方差分析,兩兩比較采用配對t檢驗;數據屬偏態資料或方差不齊時采用秩和檢驗;兩組間比較采用獨立樣本t檢驗。檢驗水準α=0.05。
2 結果
兩組患者手術時間、術中出血量及自體血回輸量比較,差異均無統計學意義(P > 0.05),見表 4。術后兩組患者切口均Ⅰ期愈合。術后試驗組和對照組各1例出現尿路感染、對照組1例發生腦脊液漏及肺部感染,經積極抗感染、對癥治療均治愈。兩組患者均獲隨訪,隨訪時間12個月。兩組患者Cage位置良好,無移位或塌陷,椎間高度未見明顯丟失,Cage與椎體間無界面,植骨融合已基本完成。兩組患者術后各時間點融合節段椎間隙高度、融合節段前凸曲度及ODI均較術前顯著改善,差異有統計學意義(P < 0.05);術后除3個月ODI與6、12個月比較差異有統計學意義(P < 0.05)外,其余各指標術后各時間點間比較差異均無統計學意義(P > 0.05);術后各時間點兩組間各指標比較,差異均無統計學意義(P > 0.05)。見表 1~3。術后12個月,依據Brantigan植骨融合分級標準,試驗組E級5例、D級13例、C級2例;對照組E級4例、D級5例、C級1例;兩組植骨融合率均為90%。見圖 2、3。
 圖2
試驗組患者,女,51歲,L4峽部裂型椎體滑脫(MeyerdingⅠ度),行經后路L4切開復位、椎管減壓、PHC Cage植入、椎間及后外側植骨融合、椎弓根螺釘內固定術 ? 術前正側位及左右斜位X線片 ? 術后1周側位X線片及CT示PHC Cage與上、下椎體貼合緊密,周圍見植骨影 ? 術后3個月CT示PHC Cage位置良好,未見移位或塌陷,椎間隙高度維持滿意,植骨已開始融合 ? 術后6個月CT示植骨融合程度進一步提高 ? 術后12個月CT示PHC Cage位置良好,椎間隙高度未見明顯丟失,Cage與椎體間無界面,植骨融合已基本完成
Figure2.
A 51-year-old female patient with isthmic spondylolisthesis at L4 (Meyerding degreeⅠ) in the trial group, who underwent posterior L4 vertebral opening reduction, spinal decompression, PHC Cage interbody implants, and posterolateral fusion with plate fixation screws ? Preoperative anteroposterior and oblique X-ray films of the lumbar spine ? Lateral X-ray film and CT at 1 week after operation, showing that PHC Cage tightly attached to the upper and lower vertebral bodies, and grafted bone was seen ? CT at 3 months after operation, showing that PHC Cage was in good position, with no shift or collapse; the intervertebral height was maintained satisfactorily. The graft began fusion ? CT at 6?months after operation, showing that degree of fusion was further enhanced ? CT at 12 months after operation, showing that PHC Cage was in good position; disc height had no obvious loss; no interface was found between the Cage and the vertebrae; and spinal fusion completed
圖2
試驗組患者,女,51歲,L4峽部裂型椎體滑脫(MeyerdingⅠ度),行經后路L4切開復位、椎管減壓、PHC Cage植入、椎間及后外側植骨融合、椎弓根螺釘內固定術 ? 術前正側位及左右斜位X線片 ? 術后1周側位X線片及CT示PHC Cage與上、下椎體貼合緊密,周圍見植骨影 ? 術后3個月CT示PHC Cage位置良好,未見移位或塌陷,椎間隙高度維持滿意,植骨已開始融合 ? 術后6個月CT示植骨融合程度進一步提高 ? 術后12個月CT示PHC Cage位置良好,椎間隙高度未見明顯丟失,Cage與椎體間無界面,植骨融合已基本完成
Figure2.
A 51-year-old female patient with isthmic spondylolisthesis at L4 (Meyerding degreeⅠ) in the trial group, who underwent posterior L4 vertebral opening reduction, spinal decompression, PHC Cage interbody implants, and posterolateral fusion with plate fixation screws ? Preoperative anteroposterior and oblique X-ray films of the lumbar spine ? Lateral X-ray film and CT at 1 week after operation, showing that PHC Cage tightly attached to the upper and lower vertebral bodies, and grafted bone was seen ? CT at 3 months after operation, showing that PHC Cage was in good position, with no shift or collapse; the intervertebral height was maintained satisfactorily. The graft began fusion ? CT at 6?months after operation, showing that degree of fusion was further enhanced ? CT at 12 months after operation, showing that PHC Cage was in good position; disc height had no obvious loss; no interface was found between the Cage and the vertebrae; and spinal fusion completed
 圖3
對照組患者,女,41歲,L4、5椎間盤突出癥摘除術后復發,行經后路L4、5椎間盤切除、椎管減壓、PEEK Cage植入、椎間及后外側植骨融合、L4、5椎弓根螺釘內固定術 ? 術前正側位X線片 ? 術前MRI ? 術后1周側位X線片及CT示PEEK Cage及鋼板、螺釘位置良好,未見滑脫或斷裂,PEEK Cage與上、下椎體貼合緊密 ? 術后3個月CT示PEEK Cage位置良好,椎間高度滿意,植骨已開始融合 ? 術后6個月CT示PEEK Cage較前無破裂、移位或下沉 ? 術后12個月CT示PEEK Cage位置良好,椎間高度未見明顯丟失,Cage與椎體間無界面,植骨融合已基本完成
Figure3.
A 41-year-old female patient with L4, 5 lumbar disc herniation recurrence after removing in the control group, who underwent posterior L4, ?5 lumbar discectomy, spinal decompression, PEEK Cage interbody implants, and posterolateral fusion with plate fixation screws ? Preoperative anteroposterior and lateral X-ray films ? Preoperative MRI ? Lateral X-ray film and CT at 1 week after operation, showing PEEK Cage, plate, and screw were in good position, with no shift or collapse, and Cage tightly attached to the upper and lower vertebral bodies ? CT at 3 months after operation, showing that PEEK Cage was in good position; the intervertebral height was satisfactory, and the grafted bone began fusion ? CT at 6?months after operat ion, showing no fracture, displacement or sinking of PEEK Cage ? CT at 12 months after operation, showing that PEEK Cage was in good position; disc height had no obvious loss; no interface was found between the Cage and the vertebrae, and spinal fusion completed
圖3
對照組患者,女,41歲,L4、5椎間盤突出癥摘除術后復發,行經后路L4、5椎間盤切除、椎管減壓、PEEK Cage植入、椎間及后外側植骨融合、L4、5椎弓根螺釘內固定術 ? 術前正側位X線片 ? 術前MRI ? 術后1周側位X線片及CT示PEEK Cage及鋼板、螺釘位置良好,未見滑脫或斷裂,PEEK Cage與上、下椎體貼合緊密 ? 術后3個月CT示PEEK Cage位置良好,椎間高度滿意,植骨已開始融合 ? 術后6個月CT示PEEK Cage較前無破裂、移位或下沉 ? 術后12個月CT示PEEK Cage位置良好,椎間高度未見明顯丟失,Cage與椎體間無界面,植骨融合已基本完成
Figure3.
A 41-year-old female patient with L4, 5 lumbar disc herniation recurrence after removing in the control group, who underwent posterior L4, ?5 lumbar discectomy, spinal decompression, PEEK Cage interbody implants, and posterolateral fusion with plate fixation screws ? Preoperative anteroposterior and lateral X-ray films ? Preoperative MRI ? Lateral X-ray film and CT at 1 week after operation, showing PEEK Cage, plate, and screw were in good position, with no shift or collapse, and Cage tightly attached to the upper and lower vertebral bodies ? CT at 3 months after operation, showing that PEEK Cage was in good position; the intervertebral height was satisfactory, and the grafted bone began fusion ? CT at 6?months after operat ion, showing no fracture, displacement or sinking of PEEK Cage ? CT at 12 months after operation, showing that PEEK Cage was in good position; disc height had no obvious loss; no interface was found between the Cage and the vertebrae, and spinal fusion completed
3 討論
3.1 腰椎融合術中Cage材料的選擇
腰椎融合術是脊柱外科近年來應用最廣泛的技術之一,適用于具有明顯腰椎不穩表現的患者,目的是使相鄰病變腰椎變得穩定,防止不穩定性腰椎節段退變進一步發展。Hibbs和Albee于1911年首先報道了脊柱融合術[8],1988年Bagby[9]首次將Cage應用于脊柱融合。Cage利用界面固定原理植入椎間隙,對椎間隙具有撐開作用,同時利用“撐開-壓縮張力帶”效應提供術后即刻穩定性[10],能為其中的植骨提供良好融合環境,使患者早期下床活動。Cage加椎弓根釘棒系統的使用可起到加壓效果,獲得脊柱前中后三柱穩定[11]。Cage植骨加內固定能夠顯著提高椎間融合率[12]。
目前臨床上用于制作Cage的材料主要有自體骨、同種異體骨和人工骨材料,各種材料均有不足之處[13]。臨床上常用的Cage主要有鈦合金Cage和PEEK Cage[14]。鈦合金Cage作為金屬類材料與人體力學性能不匹配,容易引起植入物松動;且金屬材料的Cage硬度大,彈性模量遠大于椎體,易造成應力集中,導致骨吸收、椎體塌陷及Cage移位等并發癥;另外,金屬Cage對X線無通透性,對電磁場產生干擾,影響術后影像學評估[15-16]。故目前臨床上多選用非金屬Cage進行椎間融合。PEEK Cage是一種芳香族結晶型熱塑性高分子材料,優點主要有:①為腰椎前、中柱提供更堅強的支持,增加初始穩定性,有利于維持椎間隙高度;②PEEK Cage中植入自體骨、同種異體骨或骨誘導材料等,能誘導界面骨細胞長入,促進骨性融合。目前認為PEEK材料的楔型Cage具有最接近骨骼的彈性模量、透射線性、防止應力遮擋等特點,能提供滿意強度、硬度及良好的生物相容性,是較理想的Cage類型[3]。
3.2 PHC Cage的特點
本研究植入的PHC Cage是一種新型仿生Cage,PHC由60% PAA、30% HA與10% CS復合而成。PAA由6-氨基己酸、氨基丁酸、L-丙氨酸、L-苯丙氨酸、L-脯氨酸和羥脯氨酸等6種氨基酸構成,是一類在一級結構上以肽鍵為重復單元的生物活性高分子材料[17]。PAA在骨愈合過程中能夠持續提供足夠強度和硬度,具有良好的生物相容性,安全性高[18],同時其降解速率可調節[19-20]。HA是一種活性生物陶瓷,鈣、磷比率為1.67,是人及動物骨骼、牙齒的主要無機成分,對骨代謝過程中鈣鹽的沉積起到支架作用,而且還能誘導新骨形成,因此具有良好的生物相容性、生物活性及堅強的力學性能[21-25]。CS作為骨缺損修復材料,具有良好的骨傳導性和生物相容性[26-27],但也具有降解速率過快[28]、降解產物呈酸性易引發局部炎性反應等缺點。運用仿生學原理,將這兩種不同性質且具有互補性的無機鈣鹽與PAA復合,形成PAA/HA/CS類骨科修復產品,在延續PAA良好生物學性能、易加工可塑性強的基礎上,通過調節無機成分含量和CS/HA比例,可在更寬的范圍內有效改善、控制和適應不同臨床力學性能要求[29]。同時,鈣離子的釋放能促進骨骼生長和愈合;HA所提供的磷酸根離子,不僅能進一步提升材料的生物相容性,使材料具有優良的骨傳導性,還能改善CS在降解過程中pH值較低、易形成不利于骨生長的弱酸性環境的問題。
將PHC Cage用于山羊腰椎的修復,結果表明在修復各時期椎間隙周圍均未見明顯炎性細胞浸潤,材料有良好的組織相容性[30]。生物力學測試結果顯示PHC Cage的平均抗壓縮強度為80.74?MPa,遠遠大于髂骨的20.91?MPa,可以提供足夠的機械力學強度[30-31]。PHC Cage的彈性模量為5.19 GPa,接近人椎體骨的彈性模量,并且遠低于鈦合金的彈性模量,從而減少了應力遮擋效應,降低Cage下沉發生率。PHC Cage上、下邊緣設計為鋸齒狀,可增加其自穩性,有效防止Cage移位。解剖型Cage有利于維持脊椎正常的生理弧度,可與上、下椎體形成“面”接觸,增大了Cage與終板的接觸面積,為植骨融合創造了較好的生物力學環境。前期研究表明,PHC Cage的生物相容性好,生物活性高,對人體無毒副作用[30-32];材料植入體內后,可與骨組織形成骨性結合[33]。
3.3 影像學檢查結果
兩組術后12個月融合節段椎間隙高度均較術后1周有所丟失,但差異無統計學意義(P > 0.05),各時間點兩組間比較差異亦無統計學意義(P > 0.05)。Cinotti等[34]通過在干燥和新鮮的腰椎標本上研究椎間孔形態與椎間盤之間的關系,認為椎間孔狹窄與椎間隙高度丟失相關。因此,恢復相對椎間隙高度可以擴大椎間孔,間接減壓神經根[35]。本研究結果提示,采用PHC Cage與PEEK Cage進行椎間融合后,椎間隙高度丟失少,能有效恢復并維持腰椎間正常解剖關系,擴大椎間孔,緩解神經根壓力,重建脊柱載荷分配,為腰椎融合節段提供即刻生物力學支持。
兩組術后12個月融合節段前凸曲度均較術后1周有所丟失,但差異無統計學意義(P > 0.05);各時間點兩組間比較差異亦無統計學意義(P > 0.05)。龍厚清等[36]使用Cage加自體骨塊行經后路椎體間融合治療退變性腰椎滑脫,發現腰椎前凸角由(5.8±2.2)°增加至(11.3±2.0)°。Kawakami等[37]發現融合節段的腰椎前凸角與術后癥狀恢復率間存在密切關系,認為恢復、維持融合節段的前凸角有利于改善手術療效。在脊柱生理曲度中,腰椎前凸有利于負重和維持穩定,既增加了脊柱抵抗縱向壓縮載荷的能力,也具有緩沖震蕩的作用。腰椎融合內固定術的目的之一是恢復腰椎正常的生理曲度及椎間隙高度,使腰椎承載應力分布均勻,既有利于維持脊柱的遠期穩定性,恢復腰椎本身的生物力學環境,也可積極防止鄰近節段的進一步退變[38]。術后12個月,依據Brantigan植骨融合分級標準,兩組融合率均為90%,無明顯差異。
3.4 患者臨床癥狀改善程度
本研究中,兩組患者ODI均呈整體下降趨勢,表明采用PHC Cage與PEEK Cage行腰椎融合術后均可明顯緩解患者臨床癥狀、改善生活質量。各時間點兩組間ODI比較差異均無統計學意義,說明兩種Cage在緩解患者臨床癥狀、改善生活質量方面無顯著差異。
鑒于患者受教育程度、理解能力不同,加之量表中部分條目對部分患者并不適用,ODI評價可能存在偏倚,不一定能反映腰椎融合術后患者最真實的感受、臨床癥狀改善及生活質量提升程度等;且ODI量表不是專門針對腰椎融合術后患者臨床癥狀改善的測定量表,其中未包括反映腰椎疾病癥狀、體征和治療副作用的特異性條目,不能全面反映腰椎融合術患者的生存質量。因此,采用PHC Cage行腰椎融合的療效以及與其他類型Cage的療效差異,均有待采用更多客觀評價標準進一步明確。
綜上述,本研究結果表明,PHC Cage可有效恢復、維持融合節段椎間隙高度及腰椎穩定性,與PEEK Cage類似,用于腰椎融合術早中期臨床療效滿意。但本研究尚存在以下不足:①納入病例較少,仍需納入大樣本病例使結果更具說服力;②隨訪時間較短,仍需長期臨床隨訪觀察以評價遠期療效;③PHC Cage的推廣應用還需進行跨地域、多中心臨床研究,以排除術者手術習慣、操作技巧、患者體質差異、生活習慣等人為因素的干擾或偏倚,使結論更具普遍性。