引用本文: 黃一東, 曾莉, 黃桂珍, 康磊, 黃魯剛. 帶蒂島狀包皮內板陰莖成形術治療先天性重型蹼狀陰莖. 中國修復重建外科雜志, 2016, 30(11): 1387-1390. doi: 10.7507/1002-1892.20160285 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
先天性蹼狀陰莖表現為陰囊皮膚延伸至陰莖腹側并與陰莖皮膚融合,畸變發生在陰莖陰囊交界處,陰莖海綿體、尿道、陰囊發育正常[1]。根據El-Koutby & El Gohary分類法,先天性蹼狀陰莖可分為單純型蹼狀陰莖(1~3級)和復合型蹼狀陰莖(1~3型)[2]。通常臨床將單純性蹼狀陰莖3級及復合型蹼狀陰莖定義為重型蹼狀陰莖,此類患者需手術矯治。蹼狀陰莖常用矯治術式包括腹側蹼狀皮膚橫切縱縫、Z字成型等[3],以上術式矯治重型蹼狀陰莖效果欠佳,存在術后陰莖長度恢復不理想、包皮長期水腫、手術切口集中在陰莖腹側容易繼發陰莖下曲,以及術后外觀不理想等問題。2011年5月-2015年5月,我院收治23例重型蹼狀陰莖患兒,采用帶蒂島狀包皮內板陰莖成形術矯治,獲得滿意療效。報告如下。
1 臨床資料
1.1 一般資料
本組患兒年齡2歲8個月~8歲3個月,平均4歲8個月。入院檢查:陰莖腹側皮膚較缺乏,陰囊皮膚延伸至陰莖腹側并與陰莖皮膚融合。陰莖海綿體、尿道發育正常。根據El-Koutby & El Gohary分類法[2],單純型蹼狀陰莖3級14例;復合型蹼狀陰莖9例,其中1型2例、2型2例、3型5例。陰莖長度2.1~5.4 cm,平均3.4 cm;陰莖陰囊角130~160°,平均144°。龜頭均不能外露。患兒無其他泌尿系統疾病,無陰莖手術史;無肥胖兒。
1.2 手術方法
采用基礎麻醉聯合骶管阻滯麻醉,患兒取仰臥位,臀部適當墊高;在陰莖腹側縱行切開包皮口,鈍性分離包皮內板與龜頭粘連,龜頭頂部縫牽引線;冠狀溝下0.6 cm處作內板環狀切口,于Buck筋膜淺層脫套至陰莖根部;分別將陰莖海綿體腹側根部5點和7點處白膜與陰囊肉膜縫合固定,恢復陰莖陰囊角,蹼狀皮膚僅用于成形陰囊,不用于成形陰莖;陰莖伸直,陰莖陰囊角恢復后,測量陰莖腹側皮膚缺損區域;在包皮內外板交界處橫斷包皮,根據缺損區域大小適當修剪,制備與陰莖腹側缺損區域大小一致的帶蒂島狀包皮內板瓣(本組皮瓣切取范圍2.0 cm×1.8 cm~3.4 cm×2.2 cm),在陰莖淺深筋膜間分離,由陰莖淺動脈分支供血,形成筋膜血管蒂,注意保護皮瓣血供;在皮瓣血管蒂中央作紐扣狀孔,陰莖穿過該孔,將皮瓣轉至陰莖腹側;適當修剪陰莖皮膚,6-0微喬線間斷縫合切口,成形陰莖。放置硅膠氣囊尿管,多孔油紗-紗布-彈力繃帶環形包扎固定。
1.3 術后處理
術后2~3 d更換敷料,3~4 d拔除尿管、拆除敷料后開始2.5%溫鹽水局部浸泡,每天2次,共4周。
2 結果
本組手術均順利完成。手術時間30~50 min,平均37 min。術后即刻測量陰莖長度3.6~6.4 cm,平均4.7 cm;陰莖陰囊角90~110°,平均97°。陰莖、陰囊皮膚分界清晰,陰莖腹側無蹼狀皮膚、陰囊皮膚遺留。患兒切口均Ⅰ期愈合。術后早期皮瓣水腫,經溫鹽水坐浴后緩解,無皮瓣感染壞死發生。患兒均獲隨訪,隨訪時間12~41個月,平均25個月。無繼發性陰莖下曲,陰莖頭感覺無異常、陰莖陰囊角正常,排尿正常。見圖 1。
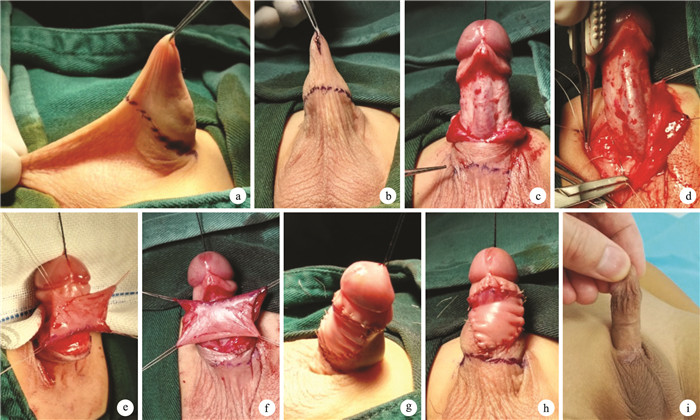
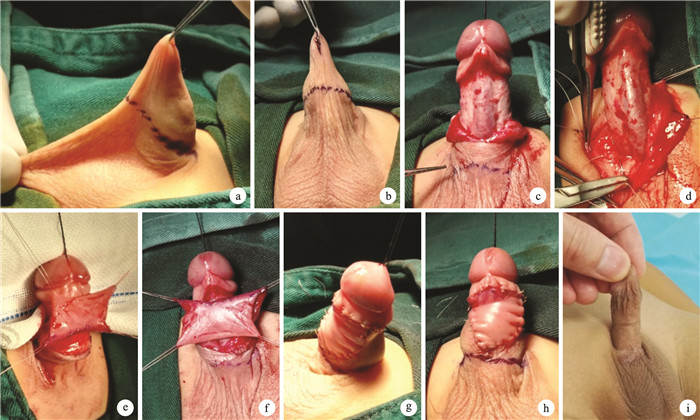 圖1
患兒,男,3歲11個月,單純型蹼狀陰莖3級???術前陰莖側面觀及陰莖陰囊皮膚交界線???術前陰莖腹側觀及陰莖腹側縱行切口???術中陰莖脫套后交界線退至正常位置???術中將陰莖海綿體腹側與陰囊肉膜固定???術中選取包皮內板并分離???將帶蒂島狀包皮內板瓣轉移至陰莖腹側???利用陰莖皮膚、帶蒂島狀包皮內板瓣成形陰莖???陰莖成形術后即刻外觀???術后6個月陰莖外觀
Figure1.
A 3 years and 11 months old boy with webbed penis (Grade 3) ??? Lateral view of the penis and penoscrotal boundary before operation ??? Ventral view and the longitudinal incision before operation ??? Normal position of the penoscrotal boundary after stripping ??? Corpus cavernosum fixed with sarcolemma ??? Separation of inner preputial lamina ??? Transposition of flap to the ventral side ??? Preputial pedicled flap phalloplasty ??? Penis appearance at immediate after operation ??? Penis appearance at 6 months after operation
圖1
患兒,男,3歲11個月,單純型蹼狀陰莖3級???術前陰莖側面觀及陰莖陰囊皮膚交界線???術前陰莖腹側觀及陰莖腹側縱行切口???術中陰莖脫套后交界線退至正常位置???術中將陰莖海綿體腹側與陰囊肉膜固定???術中選取包皮內板并分離???將帶蒂島狀包皮內板瓣轉移至陰莖腹側???利用陰莖皮膚、帶蒂島狀包皮內板瓣成形陰莖???陰莖成形術后即刻外觀???術后6個月陰莖外觀
Figure1.
A 3 years and 11 months old boy with webbed penis (Grade 3) ??? Lateral view of the penis and penoscrotal boundary before operation ??? Ventral view and the longitudinal incision before operation ??? Normal position of the penoscrotal boundary after stripping ??? Corpus cavernosum fixed with sarcolemma ??? Separation of inner preputial lamina ??? Transposition of flap to the ventral side ??? Preputial pedicled flap phalloplasty ??? Penis appearance at immediate after operation ??? Penis appearance at 6 months after operation
3 討論
蹼狀陰莖分先天性和繼發性。繼發性多由醫源性因素引起,例如包皮環切或其他陰莖手術切除過多陰莖腹側皮膚。先天性蹼狀陰莖病因尚未明確,Bergeson等[4]認為其為胚胎形成過程中,包皮發育受到干擾,陰莖腹側皮膚發育不良、覆蓋不全,陰囊組織上移融合覆蓋導致。既往蹼狀陰莖命名和分類標準較混亂,有學者將其稱為陰莖陰囊融合、陰莖陰囊翼狀胬肉,將其歸類于埋藏陰莖、隱匿陰莖[3-6]。2010年,El-Koutby等[2]在分析了224例先天性蹼狀陰莖患兒資料基礎上,提出了新的蹼狀陰莖分類方法,并指導治療方法的選擇。其中,先天性蹼狀陰莖分為單純型及復合型兩類。單純型蹼狀陰莖根據蹼狀皮膚延伸范圍又分為1~3級,1級:蹼狀皮膚延伸至陰莖腹側近端1/3處;2級:蹼狀皮膚延伸至陰莖腹側中份1/3處;3級:蹼狀皮膚延伸至陰莖腹側遠端1/3處。復合型蹼狀陰莖根據合并癥不同亦分為3型,1型:合并陰莖陰囊轉位;2型:合并陰莖下曲;3型:寬闊的蹼狀皮膚。其中,單純型蹼狀陰莖3級以及復合型蹼狀陰莖屬于重型蹼狀陰莖。
先天性蹼狀陰莖在兒童期多無癥狀,但存在陰莖外觀差、龜頭不能顯露、陰莖顯露不良等問題[7-9]。患兒成年后可能存在陰莖勃起障礙,性交不適,難以放置避孕套,造成心理壓力和生理上的困擾[10]。但患兒成年后包皮如能完全上翻,可部分緩解蹼狀陰莖癥狀,如不影響勃起功能也可長期觀察隨訪。但重型蹼狀陰莖嚴重影響陰莖外觀及功能,均需要手術矯治。
手術矯治先天性蹼狀陰莖應達到以下目標:①顯露龜頭和冠狀溝;②陰莖與陰莖皮膚長度匹配;③陰莖伸直;④恢復正常陰莖陰囊角。為達到以上目標,需要采用重建成形技術分離陰莖陰囊皮膚蹼狀融合,分離陰莖海綿體和陰囊廣泛的粘連,使用包皮或陰囊皮膚重建陰莖[5, 11]。臨床常用術式包括包皮環切+蹼狀皮膚橫切縱縫、蹼狀皮膚“Z”字型皮瓣成形術、baya皮瓣方法延長陰莖腹側皮膚[12-15]。但重型蹼狀陰莖不僅有陰莖陰囊皮膚融合,深面還存在筋膜增厚、異常附著,僅處理蹼狀皮膚不能達到理想矯治效果。例如,包皮環切+蹼狀皮膚橫切縱縫術僅能延長陰莖腹側皮膚,切口集中于陰莖腹側正中,極易出現瘢痕攣縮繼發陰莖下曲;陰莖成形后部分蹼狀皮膚殘留于陰莖,影響外觀;陰莖陰囊角成形后,皮膚橫向張力高,導致包皮長期水腫;另外,因需聯合包皮環切術處理包莖,導致手術切口多、手術時間長,浪費陰莖皮膚。而帶蒂島狀包皮內板陰莖成形術可避免以上問題。
目前,帶蒂島狀包皮內板陰莖成形術已廣泛應用于各種陰莖畸形的矯治[16-17],經臨床應用我們總結該術式優勢及要點主要包括以下方面:①選擇陰莖腹側作縱切口切開包皮口,顯露龜頭,保證了陰莖背側包皮和筋膜完整性,便于整塊切取帶蒂島狀皮瓣。②陰莖腹側沿尿道海綿體脫套至陰莖根部,充分松解海綿體與陰囊之間附著的筋膜,使陰莖充分顯露。③陰莖海綿體根部腹側5點和7點處白膜與陰囊肉膜縫合固定,恢復陰莖陰囊角,避免復發,改善外觀。④背側包皮按照陰莖腹側皮膚缺損大小切取帶蒂島狀皮瓣,在陰莖皮膚淺深筋膜之間分離,皮瓣由陰莖淺動脈分支供血,血運豐富,切口愈合快。⑤可利用皮瓣面積較大,可滿足腹側皮膚缺損較多的重型蹼狀陰莖修復要求。⑥在皮瓣血管蒂中央作紐扣狀孔,陰莖穿過該孔,將皮瓣轉至陰莖腹側,陰莖陰囊交界處皮膚無張力,切口規整,避免了橫向張力過高導致陰莖包皮水腫不退,其他術式陰莖腹側縱切口瘢痕攣縮導致繼發性陰莖下曲的可能。⑦充分利用陰莖皮膚,陰莖體由包皮內外板皮膚成形,避免了組織浪費。⑧蹼狀皮膚歸于陰囊,顏色、質地一致,解剖學上更合理。
綜上述,帶蒂島狀包皮內板陰莖成形術治療先天性重型蹼狀陰莖,手術時間短,療效確切,但遠期療效還需要進一步隨訪觀察。
先天性蹼狀陰莖表現為陰囊皮膚延伸至陰莖腹側并與陰莖皮膚融合,畸變發生在陰莖陰囊交界處,陰莖海綿體、尿道、陰囊發育正常[1]。根據El-Koutby & El Gohary分類法,先天性蹼狀陰莖可分為單純型蹼狀陰莖(1~3級)和復合型蹼狀陰莖(1~3型)[2]。通常臨床將單純性蹼狀陰莖3級及復合型蹼狀陰莖定義為重型蹼狀陰莖,此類患者需手術矯治。蹼狀陰莖常用矯治術式包括腹側蹼狀皮膚橫切縱縫、Z字成型等[3],以上術式矯治重型蹼狀陰莖效果欠佳,存在術后陰莖長度恢復不理想、包皮長期水腫、手術切口集中在陰莖腹側容易繼發陰莖下曲,以及術后外觀不理想等問題。2011年5月-2015年5月,我院收治23例重型蹼狀陰莖患兒,采用帶蒂島狀包皮內板陰莖成形術矯治,獲得滿意療效。報告如下。
1 臨床資料
1.1 一般資料
本組患兒年齡2歲8個月~8歲3個月,平均4歲8個月。入院檢查:陰莖腹側皮膚較缺乏,陰囊皮膚延伸至陰莖腹側并與陰莖皮膚融合。陰莖海綿體、尿道發育正常。根據El-Koutby & El Gohary分類法[2],單純型蹼狀陰莖3級14例;復合型蹼狀陰莖9例,其中1型2例、2型2例、3型5例。陰莖長度2.1~5.4 cm,平均3.4 cm;陰莖陰囊角130~160°,平均144°。龜頭均不能外露。患兒無其他泌尿系統疾病,無陰莖手術史;無肥胖兒。
1.2 手術方法
采用基礎麻醉聯合骶管阻滯麻醉,患兒取仰臥位,臀部適當墊高;在陰莖腹側縱行切開包皮口,鈍性分離包皮內板與龜頭粘連,龜頭頂部縫牽引線;冠狀溝下0.6 cm處作內板環狀切口,于Buck筋膜淺層脫套至陰莖根部;分別將陰莖海綿體腹側根部5點和7點處白膜與陰囊肉膜縫合固定,恢復陰莖陰囊角,蹼狀皮膚僅用于成形陰囊,不用于成形陰莖;陰莖伸直,陰莖陰囊角恢復后,測量陰莖腹側皮膚缺損區域;在包皮內外板交界處橫斷包皮,根據缺損區域大小適當修剪,制備與陰莖腹側缺損區域大小一致的帶蒂島狀包皮內板瓣(本組皮瓣切取范圍2.0 cm×1.8 cm~3.4 cm×2.2 cm),在陰莖淺深筋膜間分離,由陰莖淺動脈分支供血,形成筋膜血管蒂,注意保護皮瓣血供;在皮瓣血管蒂中央作紐扣狀孔,陰莖穿過該孔,將皮瓣轉至陰莖腹側;適當修剪陰莖皮膚,6-0微喬線間斷縫合切口,成形陰莖。放置硅膠氣囊尿管,多孔油紗-紗布-彈力繃帶環形包扎固定。
1.3 術后處理
術后2~3 d更換敷料,3~4 d拔除尿管、拆除敷料后開始2.5%溫鹽水局部浸泡,每天2次,共4周。
2 結果
本組手術均順利完成。手術時間30~50 min,平均37 min。術后即刻測量陰莖長度3.6~6.4 cm,平均4.7 cm;陰莖陰囊角90~110°,平均97°。陰莖、陰囊皮膚分界清晰,陰莖腹側無蹼狀皮膚、陰囊皮膚遺留。患兒切口均Ⅰ期愈合。術后早期皮瓣水腫,經溫鹽水坐浴后緩解,無皮瓣感染壞死發生。患兒均獲隨訪,隨訪時間12~41個月,平均25個月。無繼發性陰莖下曲,陰莖頭感覺無異常、陰莖陰囊角正常,排尿正常。見圖 1。
 圖1
患兒,男,3歲11個月,單純型蹼狀陰莖3級???術前陰莖側面觀及陰莖陰囊皮膚交界線???術前陰莖腹側觀及陰莖腹側縱行切口???術中陰莖脫套后交界線退至正常位置???術中將陰莖海綿體腹側與陰囊肉膜固定???術中選取包皮內板并分離???將帶蒂島狀包皮內板瓣轉移至陰莖腹側???利用陰莖皮膚、帶蒂島狀包皮內板瓣成形陰莖???陰莖成形術后即刻外觀???術后6個月陰莖外觀
Figure1.
A 3 years and 11 months old boy with webbed penis (Grade 3) ??? Lateral view of the penis and penoscrotal boundary before operation ??? Ventral view and the longitudinal incision before operation ??? Normal position of the penoscrotal boundary after stripping ??? Corpus cavernosum fixed with sarcolemma ??? Separation of inner preputial lamina ??? Transposition of flap to the ventral side ??? Preputial pedicled flap phalloplasty ??? Penis appearance at immediate after operation ??? Penis appearance at 6 months after operation
圖1
患兒,男,3歲11個月,單純型蹼狀陰莖3級???術前陰莖側面觀及陰莖陰囊皮膚交界線???術前陰莖腹側觀及陰莖腹側縱行切口???術中陰莖脫套后交界線退至正常位置???術中將陰莖海綿體腹側與陰囊肉膜固定???術中選取包皮內板并分離???將帶蒂島狀包皮內板瓣轉移至陰莖腹側???利用陰莖皮膚、帶蒂島狀包皮內板瓣成形陰莖???陰莖成形術后即刻外觀???術后6個月陰莖外觀
Figure1.
A 3 years and 11 months old boy with webbed penis (Grade 3) ??? Lateral view of the penis and penoscrotal boundary before operation ??? Ventral view and the longitudinal incision before operation ??? Normal position of the penoscrotal boundary after stripping ??? Corpus cavernosum fixed with sarcolemma ??? Separation of inner preputial lamina ??? Transposition of flap to the ventral side ??? Preputial pedicled flap phalloplasty ??? Penis appearance at immediate after operation ??? Penis appearance at 6 months after operation
3 討論
蹼狀陰莖分先天性和繼發性。繼發性多由醫源性因素引起,例如包皮環切或其他陰莖手術切除過多陰莖腹側皮膚。先天性蹼狀陰莖病因尚未明確,Bergeson等[4]認為其為胚胎形成過程中,包皮發育受到干擾,陰莖腹側皮膚發育不良、覆蓋不全,陰囊組織上移融合覆蓋導致。既往蹼狀陰莖命名和分類標準較混亂,有學者將其稱為陰莖陰囊融合、陰莖陰囊翼狀胬肉,將其歸類于埋藏陰莖、隱匿陰莖[3-6]。2010年,El-Koutby等[2]在分析了224例先天性蹼狀陰莖患兒資料基礎上,提出了新的蹼狀陰莖分類方法,并指導治療方法的選擇。其中,先天性蹼狀陰莖分為單純型及復合型兩類。單純型蹼狀陰莖根據蹼狀皮膚延伸范圍又分為1~3級,1級:蹼狀皮膚延伸至陰莖腹側近端1/3處;2級:蹼狀皮膚延伸至陰莖腹側中份1/3處;3級:蹼狀皮膚延伸至陰莖腹側遠端1/3處。復合型蹼狀陰莖根據合并癥不同亦分為3型,1型:合并陰莖陰囊轉位;2型:合并陰莖下曲;3型:寬闊的蹼狀皮膚。其中,單純型蹼狀陰莖3級以及復合型蹼狀陰莖屬于重型蹼狀陰莖。
先天性蹼狀陰莖在兒童期多無癥狀,但存在陰莖外觀差、龜頭不能顯露、陰莖顯露不良等問題[7-9]。患兒成年后可能存在陰莖勃起障礙,性交不適,難以放置避孕套,造成心理壓力和生理上的困擾[10]。但患兒成年后包皮如能完全上翻,可部分緩解蹼狀陰莖癥狀,如不影響勃起功能也可長期觀察隨訪。但重型蹼狀陰莖嚴重影響陰莖外觀及功能,均需要手術矯治。
手術矯治先天性蹼狀陰莖應達到以下目標:①顯露龜頭和冠狀溝;②陰莖與陰莖皮膚長度匹配;③陰莖伸直;④恢復正常陰莖陰囊角。為達到以上目標,需要采用重建成形技術分離陰莖陰囊皮膚蹼狀融合,分離陰莖海綿體和陰囊廣泛的粘連,使用包皮或陰囊皮膚重建陰莖[5, 11]。臨床常用術式包括包皮環切+蹼狀皮膚橫切縱縫、蹼狀皮膚“Z”字型皮瓣成形術、baya皮瓣方法延長陰莖腹側皮膚[12-15]。但重型蹼狀陰莖不僅有陰莖陰囊皮膚融合,深面還存在筋膜增厚、異常附著,僅處理蹼狀皮膚不能達到理想矯治效果。例如,包皮環切+蹼狀皮膚橫切縱縫術僅能延長陰莖腹側皮膚,切口集中于陰莖腹側正中,極易出現瘢痕攣縮繼發陰莖下曲;陰莖成形后部分蹼狀皮膚殘留于陰莖,影響外觀;陰莖陰囊角成形后,皮膚橫向張力高,導致包皮長期水腫;另外,因需聯合包皮環切術處理包莖,導致手術切口多、手術時間長,浪費陰莖皮膚。而帶蒂島狀包皮內板陰莖成形術可避免以上問題。
目前,帶蒂島狀包皮內板陰莖成形術已廣泛應用于各種陰莖畸形的矯治[16-17],經臨床應用我們總結該術式優勢及要點主要包括以下方面:①選擇陰莖腹側作縱切口切開包皮口,顯露龜頭,保證了陰莖背側包皮和筋膜完整性,便于整塊切取帶蒂島狀皮瓣。②陰莖腹側沿尿道海綿體脫套至陰莖根部,充分松解海綿體與陰囊之間附著的筋膜,使陰莖充分顯露。③陰莖海綿體根部腹側5點和7點處白膜與陰囊肉膜縫合固定,恢復陰莖陰囊角,避免復發,改善外觀。④背側包皮按照陰莖腹側皮膚缺損大小切取帶蒂島狀皮瓣,在陰莖皮膚淺深筋膜之間分離,皮瓣由陰莖淺動脈分支供血,血運豐富,切口愈合快。⑤可利用皮瓣面積較大,可滿足腹側皮膚缺損較多的重型蹼狀陰莖修復要求。⑥在皮瓣血管蒂中央作紐扣狀孔,陰莖穿過該孔,將皮瓣轉至陰莖腹側,陰莖陰囊交界處皮膚無張力,切口規整,避免了橫向張力過高導致陰莖包皮水腫不退,其他術式陰莖腹側縱切口瘢痕攣縮導致繼發性陰莖下曲的可能。⑦充分利用陰莖皮膚,陰莖體由包皮內外板皮膚成形,避免了組織浪費。⑧蹼狀皮膚歸于陰囊,顏色、質地一致,解剖學上更合理。
綜上述,帶蒂島狀包皮內板陰莖成形術治療先天性重型蹼狀陰莖,手術時間短,療效確切,但遠期療效還需要進一步隨訪觀察。