引用本文: 尤田, 白露, 張新濤, 李偉, 江長青, 張文濤. 可吸收錨釘修復前交叉韌帶部分損傷的早期療效觀察. 中國修復重建外科雜志, 2017, 31(10): 1190-1194. doi: 10.7507/1002-1892.201610026 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
前交叉韌帶是膝關節中維持前向穩定與旋轉穩定性的重要結構,一旦出現損傷將導致膝關節不穩、創傷性關節炎的發生。體育運動中前交叉韌帶損傷發生率較高[1],大部分為完全斷裂且需要手術重建治療[2-3],但極少數情況下也會出現前交叉韌帶部分損傷,對于這類患者如直接進行前交叉韌帶重建需要將未受損的纖維束一并切除,不符合外科手術微創理念。為此,我們利用可吸收錨釘修復前交叉韌帶部分損傷,經臨床應用獲得較好療效。報告如下。
1 臨床資料
1.1 一般資料
患者選擇標準:① 急性損傷,受傷時間不超過 2 周;② 年齡<45 歲;③ 患膝無手術史;④ 自愿參與本手術治療并能夠接受術后隨訪者;⑤ 關節鏡檢查,見韌帶撕裂范圍不超過前交叉韌帶寬度的 75%,且表面滑膜較完整的前交叉韌帶部分損傷。
2013 年 12 月—2015 年 2 月,共 22 例患者符合選擇標準納入研究。其中男 12 例,女 10 例;年齡 20~44 歲,平均 27.5 歲。均為單膝損傷,左膝 8 例、右膝 14 例;受傷至入院時間 2~13 d,平均 9.8 d。合并半月板損傷 16 例。本研究經本院醫學倫理委員會批準,患者均自愿接受本手術并參與研究,術前簽署知情同意書。
1.2 手術方法
參考文獻[4]報道的手術方法。蛛網膜下腔阻滯麻醉聯合持續硬膜外麻醉下,患者雙小腿自然下垂于手術床沿。常規消毒鋪巾,患肢上止血帶,壓力為 33.3 kPa。取膝關節前內、前外入路,置入關節鏡及刨刀,適度清理髕下脂肪墊,注意保留 ACL 滋養動脈[5]。關節鏡下明確為前交叉韌帶部分損傷后,采用 2 枚直徑 3 mm 可吸收錨釘(Arthrex 公司,美國)從部分損傷的前交叉韌帶止點處打入,然后用弧形肩關節縫合鉤(Arthrex 公司,美國)對前交叉韌帶斷端進行縫合,確認前交叉韌帶被拉緊后打結,鏡下用探鉤再次明確修復后的前交叉韌帶緊張度恢復正常。最后在髁間窩外側壁裸區行微骨折術,使骨髓溢出以促進前交叉韌帶愈合。見圖 1。本組合并半月板損傷者中,14 例為體部與后角紅區的全層裂傷,以 FAST-FIX 半月板縫合器全內縫合修復(Smith&Nephew 公司,美國);2 例為體部紅白區的非全層裂傷,探查半月板穩定無需處理。
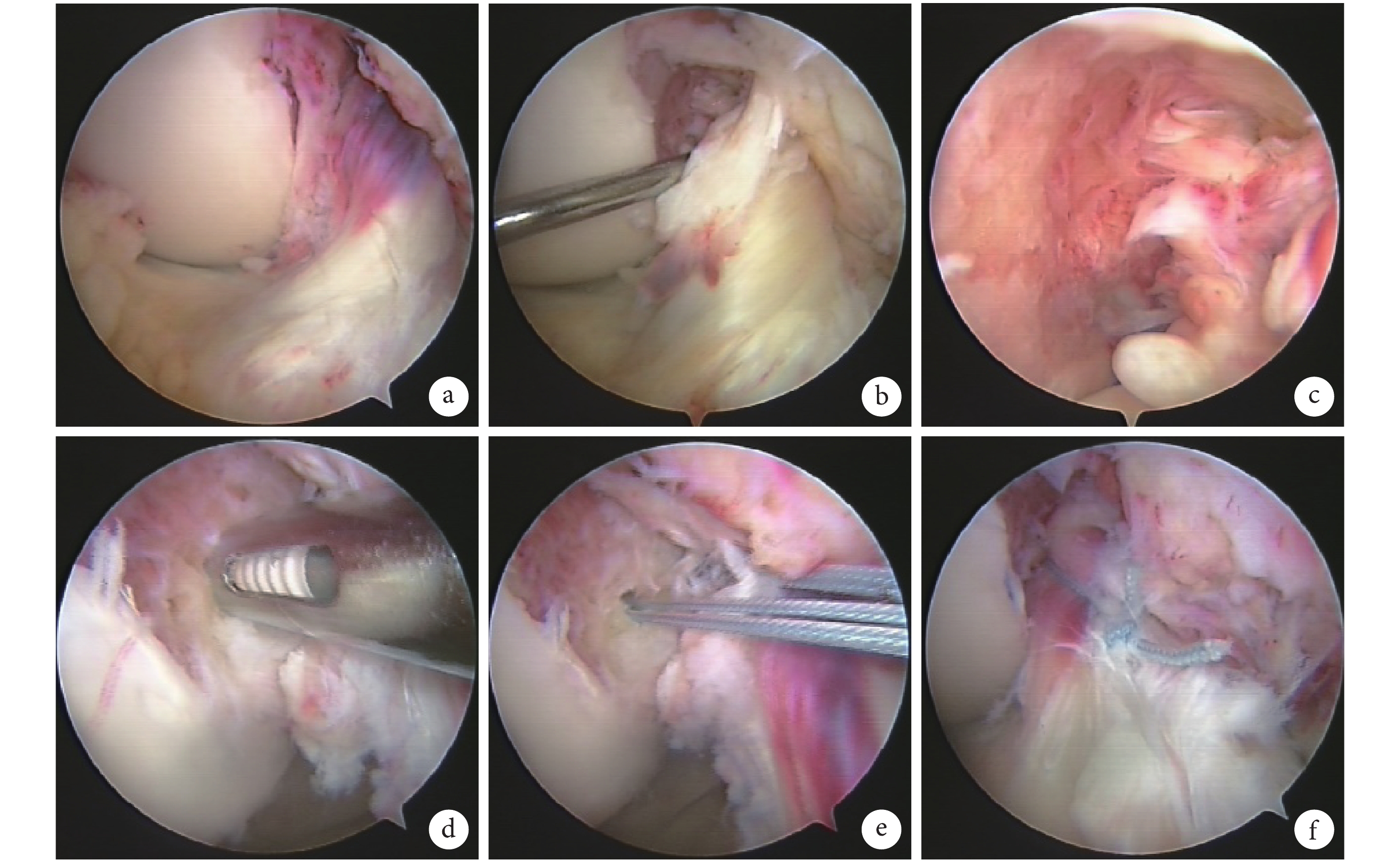
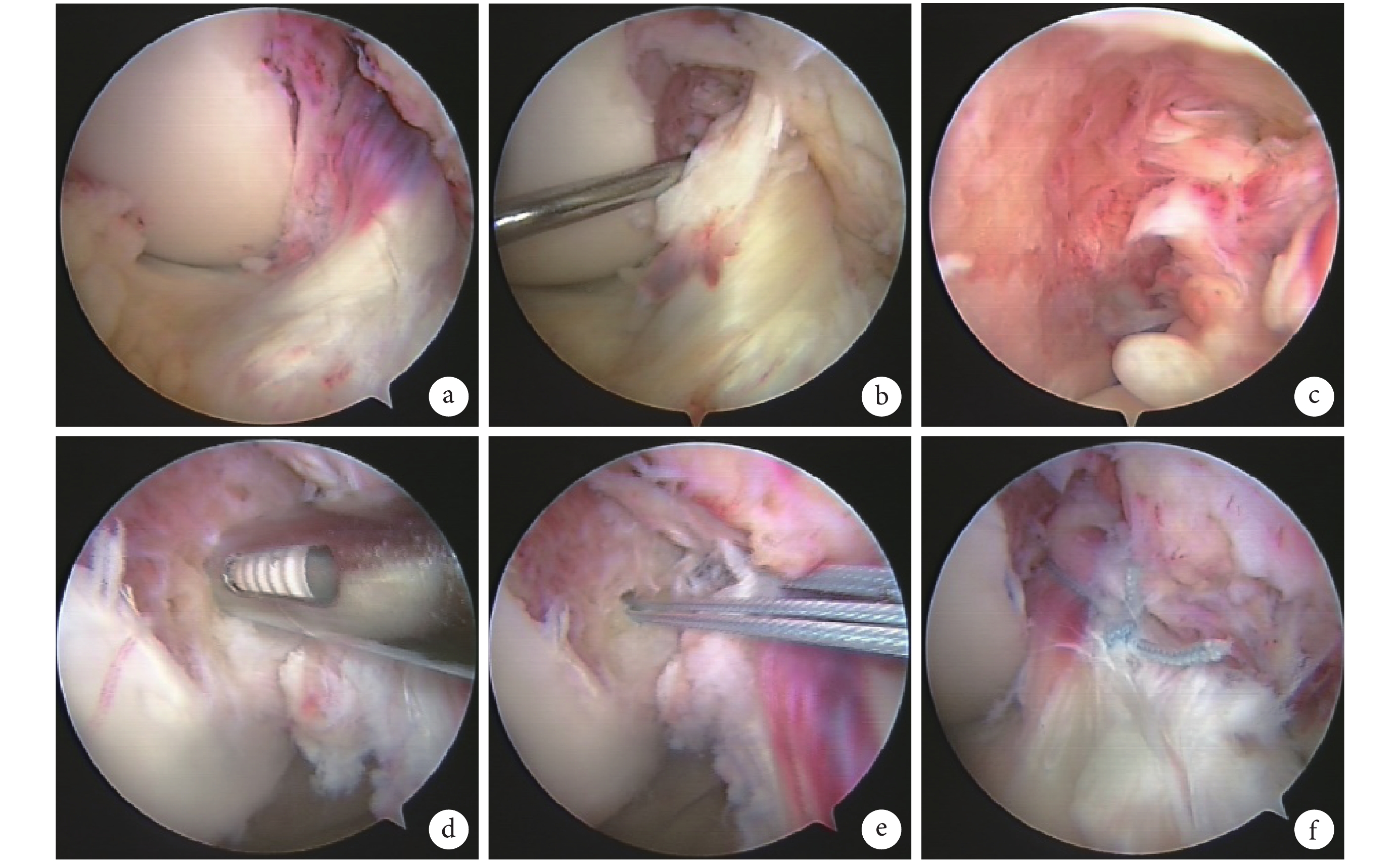 圖1
手術操作步驟
圖1
手術操作步驟
a. 關節鏡下見前交叉韌帶扭曲、腫脹;b. 用探鉤可推開前交叉韌帶止點;c. 前交叉韌帶后外束撕裂,前內束尚存;d. 在足印處植入第 1 枚錨釘;e. 在足印處植入第 2 枚錨釘;f. 用錨釘線縫扎前交叉韌帶實質部,并打結系緊
Figure1. Surgical proceduresa. ACL was twist and swelling under arthroscopy; b. The insertion was easily pushed away by probe; c. The posterolateral bundle was torn, while the anteromedial bundle was survived; d. The first anchor was inserted at the footprint; e. The second anchor was inserted at the footprint; f. The strings were sutured and tied at ACL substance
1.3 術后處理
術后使用外固定支具將患膝固定于伸膝 0°位 2 d,然后開始活動。術后 3 周內屈膝不超過 60°,3~6 周屈膝不超過 90°;術后 3~6 周患肢允許部分負重,6 周后開始完全負重,可進行慢跑等非競技運動;3~6 個月后如患側大腿周徑達對側的 95% 以上,可囑患者恢復常規體育活動。
1.4 療效評價指標
受傷前及術后 6 周、3 個月、6 個月、12 個月,采用 Tegner 評分、Lysholm 評分及國際膝關節文獻委員會(IKDC)評分評價患者膝關節功能,同時采用疼痛視覺模擬評分(VAS)[5]評估患者主觀滿意度(0=完全不滿意,10=完全滿意)。以 KT-1000 測量儀評估膝關節松弛度(MED metric 公司,美國),雙側脛骨前移差值<3 mm 時為 A 級(張力正常),3~5 mm 為 B 級(張力接近正常),5~10 mm 為 C 級(張力異常),>10 mm 為 D 級(張力嚴重異常)。
術前及術后 6 周、3 個月、6 個月、12 個月行 MRI 檢查,按以下標準評估韌帶恢復情況。① 連續性及形態:根據 Eggli 等[5]報道的評價標準,韌帶信號連續且緊張為 1 級,韌帶信號連續但松弛為 2 級,韌帶信號不連續為 3 級。② 纖維化信號強度:根據 Hakozaki 等[6]報道的評價標準,以 T2WI 為標準,全韌帶均勻一致的低信號為 1 級;韌帶超過 50% 部分均勻一致低信號為 2 級;韌帶不超過 50% 部分均勻一致低信號為 3 級;韌帶位置異常伴混雜信號為 4 級。
1.5 統計學方法
采用 SPSS13.0 統計軟件進行分析。功能評分描述采用中位數和極差表示,受傷前后功能評分比較采用 Wilcoxon 秩和檢驗;檢驗水準 α=0.05。
2 結果
術后患者切口均 Ⅰ 期愈合,無手術相關并發癥發生。患者均獲隨訪 12 個月。隨訪期間均未出現前交叉韌帶二次損傷。受傷前及術后各時間點膝關節各功能評分、患者主觀滿意度 VAS 評分以及雙側脛骨前移差值見表 1;術后 12 個月 Tegner 評分、Lysholm 評分、IKDC 評分與受傷前比較,差異均無統計學意義(P=0.281;P=0.324;P=0.150)。MRI 復查示,術后各時間點韌帶連續性分級均為 1 級;而纖維化信號強度分級逐漸降低,術后 6 個月后均達 1 級。見表 2 及圖 2。
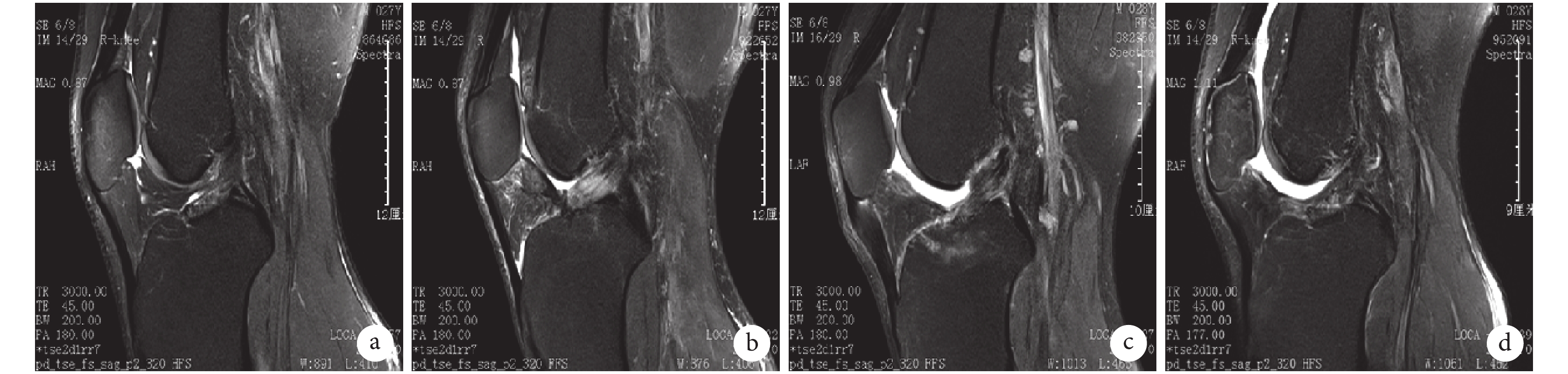
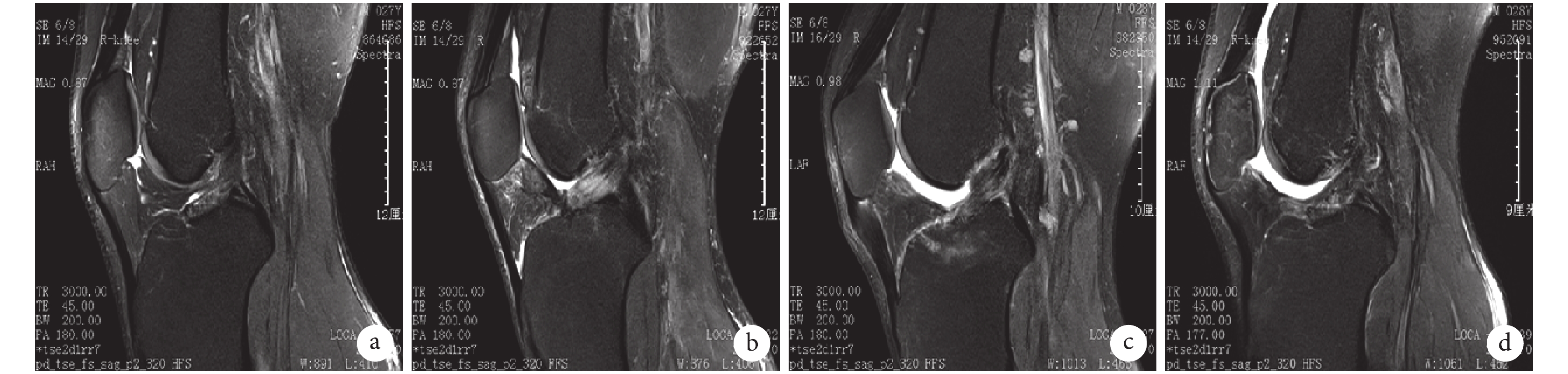 圖2
患者,男,27 歲,右膝前交叉韌帶部分損傷矢狀位 MRI
圖2
患者,男,27 歲,右膝前交叉韌帶部分損傷矢狀位 MRI
a. 術前前交叉韌帶不連續、信號雜亂;b. 術后 6 周;c. 術后 3 個月;d. 術后 12 個月呈全韌帶均勻一致低信號
Figure2. Sagittal MRI of a 27-year-old male patient with partial ACL rupture of right kneea. The ACL signal was discontinuous and diffuse before operation; b. At 6 weeks after operation; c. At 3 months after operation; d. The ACL signal was entirely homogeneous and low-intensity at 12 months after operation
3 討論
前交叉韌帶斷裂是一種嚴重的膝關節損傷,損傷后如不及時干預,將導致關節不穩、骨關節炎[7]。目前主要手術方式仍然是移植肌腱或人工韌帶重建[8-9]。但臨床隨訪發現,與非手術治療患者相比,部分經前交叉韌帶重建治療且關節穩定的患者,其發生骨關節炎的風險無明顯降低[10-13]。除手術技巧等因素外,前交叉韌帶重建后本體感覺喪失可能是導致該現象的一個重要因素[14-15]。因此,有學者提倡前交叉韌帶重建術中最大程度地保留韌帶殘端,以利于本體感覺恢復。動物實驗發現,前交叉韌帶移植物中存在促進血管生成、修復以及與神經修復相關的基因表達,并呈時間依賴性,而保留殘端重建可促進某些時間點相關基因的表達[16]。因此,對于前交叉韌帶部分損傷患者,為保留韌帶殘留組織,不宜進行重建手術。本組采用可吸收錨釘進行修復治療。
Henle 等[17]采取斷端解剖復位、韌帶內動態固定加微骨折技術治療 278 例急性前交叉韌帶斷裂,隨訪 3 年 IKDC 評分、Lysholm 評分及 Tegner 評分均較術前顯著提高,患膝前向位移距離較術前明顯降低,差異均有統計學意義,患者平均主觀滿意度 VAS 評分達 8.8 分;僅 8 例患者發生二次斷裂,絕大部分患者均能恢復至術前運動水平。最新研究表明,在前交叉韌帶斷端內植入膠原蛋白-血小板復合物可顯著提高其愈合能力[18]。Zumstein 等[19]報道富白細胞-血小板血漿可以促進前交叉韌帶損傷的修復,如果結合微骨折術,將極大地提高韌帶愈合能力。因此,本組在前交叉韌帶修復后,于髁間窩外側壁作微骨折術,以期增加腱-骨愈合能力。
本組術后 MRI 復查結果顯示,修復的前交叉韌帶低信號不斷增加,表明纖維瘢痕組織逐漸生成,術后 6 個月時韌帶恢復連續性和緊張度。術后 12 個月時,患者 Lysholm 評分平均達 99.5 分,IKDC 評分平均達 98.0 分,與受傷前比較差異無統計學意義。表明可吸收錨釘修復前交叉韌帶部分損傷,一方面能有效地恢復膝關節穩定性,另一方面又保護了韌帶本體感受器,這對術后患者快速康復有著至關重要的作用。另外,與前交叉韌帶重建相比,該手術避免了自體肌腱移植相關的供區并發癥、減少了手術創傷,或者同種異體肌腱移植相關的傳染疾病風險、切口愈合不良等并發癥。有研究采取同樣方法治療前交叉韌帶部分損傷患者(均為傷后 3 周內手術),經隨訪 2 年手術成功率為 83%,手術失敗的 11 例患者中 7 例接受了前交叉韌帶重建(腘繩肌),但其中 10% 患者在恢復運動后出現二次損傷[4]。因此,我們認為可吸收錨釘修復術對于前交叉韌帶部分損傷患者早期療效較好,但中遠期療效還需繼續觀察。手術適應證包括傷后 2 周內新鮮損傷,年齡 18~45 歲,韌帶撕裂范圍不超過前交叉韌帶寬度的 75%,韌帶表面滑膜完整、血供條件好。
手術注意事項:第一,至少采用 2 枚錨釘固定,既能增加前交叉韌帶止點與骨質接觸面積、利于愈合,又能在術后早期提供足夠抗拉強度,防止手術失敗。第二,錨釘修復后建議術中立即對患膝進行被動全范圍屈、伸活動。因為錨釘尾線縫扎存在過緊風險,活動后可能導致線結松動、錨釘拔出。術中全范圍活動后再次鏡檢,如發現問題可及時處理。
綜上述,可吸收錨釘修復前交叉韌帶部分損傷,最大限度地保留了患者自身的韌帶組織,獲得較滿意早期療效,有望作為前交叉韌帶重建術的補充術式。但本研究樣本量小,缺少對照,其中遠期療效仍需進一步隨訪研究。
前交叉韌帶是膝關節中維持前向穩定與旋轉穩定性的重要結構,一旦出現損傷將導致膝關節不穩、創傷性關節炎的發生。體育運動中前交叉韌帶損傷發生率較高[1],大部分為完全斷裂且需要手術重建治療[2-3],但極少數情況下也會出現前交叉韌帶部分損傷,對于這類患者如直接進行前交叉韌帶重建需要將未受損的纖維束一并切除,不符合外科手術微創理念。為此,我們利用可吸收錨釘修復前交叉韌帶部分損傷,經臨床應用獲得較好療效。報告如下。
1 臨床資料
1.1 一般資料
患者選擇標準:① 急性損傷,受傷時間不超過 2 周;② 年齡<45 歲;③ 患膝無手術史;④ 自愿參與本手術治療并能夠接受術后隨訪者;⑤ 關節鏡檢查,見韌帶撕裂范圍不超過前交叉韌帶寬度的 75%,且表面滑膜較完整的前交叉韌帶部分損傷。
2013 年 12 月—2015 年 2 月,共 22 例患者符合選擇標準納入研究。其中男 12 例,女 10 例;年齡 20~44 歲,平均 27.5 歲。均為單膝損傷,左膝 8 例、右膝 14 例;受傷至入院時間 2~13 d,平均 9.8 d。合并半月板損傷 16 例。本研究經本院醫學倫理委員會批準,患者均自愿接受本手術并參與研究,術前簽署知情同意書。
1.2 手術方法
參考文獻[4]報道的手術方法。蛛網膜下腔阻滯麻醉聯合持續硬膜外麻醉下,患者雙小腿自然下垂于手術床沿。常規消毒鋪巾,患肢上止血帶,壓力為 33.3 kPa。取膝關節前內、前外入路,置入關節鏡及刨刀,適度清理髕下脂肪墊,注意保留 ACL 滋養動脈[5]。關節鏡下明確為前交叉韌帶部分損傷后,采用 2 枚直徑 3 mm 可吸收錨釘(Arthrex 公司,美國)從部分損傷的前交叉韌帶止點處打入,然后用弧形肩關節縫合鉤(Arthrex 公司,美國)對前交叉韌帶斷端進行縫合,確認前交叉韌帶被拉緊后打結,鏡下用探鉤再次明確修復后的前交叉韌帶緊張度恢復正常。最后在髁間窩外側壁裸區行微骨折術,使骨髓溢出以促進前交叉韌帶愈合。見圖 1。本組合并半月板損傷者中,14 例為體部與后角紅區的全層裂傷,以 FAST-FIX 半月板縫合器全內縫合修復(Smith&Nephew 公司,美國);2 例為體部紅白區的非全層裂傷,探查半月板穩定無需處理。
 圖1
手術操作步驟
圖1
手術操作步驟
a. 關節鏡下見前交叉韌帶扭曲、腫脹;b. 用探鉤可推開前交叉韌帶止點;c. 前交叉韌帶后外束撕裂,前內束尚存;d. 在足印處植入第 1 枚錨釘;e. 在足印處植入第 2 枚錨釘;f. 用錨釘線縫扎前交叉韌帶實質部,并打結系緊
Figure1. Surgical proceduresa. ACL was twist and swelling under arthroscopy; b. The insertion was easily pushed away by probe; c. The posterolateral bundle was torn, while the anteromedial bundle was survived; d. The first anchor was inserted at the footprint; e. The second anchor was inserted at the footprint; f. The strings were sutured and tied at ACL substance
1.3 術后處理
術后使用外固定支具將患膝固定于伸膝 0°位 2 d,然后開始活動。術后 3 周內屈膝不超過 60°,3~6 周屈膝不超過 90°;術后 3~6 周患肢允許部分負重,6 周后開始完全負重,可進行慢跑等非競技運動;3~6 個月后如患側大腿周徑達對側的 95% 以上,可囑患者恢復常規體育活動。
1.4 療效評價指標
受傷前及術后 6 周、3 個月、6 個月、12 個月,采用 Tegner 評分、Lysholm 評分及國際膝關節文獻委員會(IKDC)評分評價患者膝關節功能,同時采用疼痛視覺模擬評分(VAS)[5]評估患者主觀滿意度(0=完全不滿意,10=完全滿意)。以 KT-1000 測量儀評估膝關節松弛度(MED metric 公司,美國),雙側脛骨前移差值<3 mm 時為 A 級(張力正常),3~5 mm 為 B 級(張力接近正常),5~10 mm 為 C 級(張力異常),>10 mm 為 D 級(張力嚴重異常)。
術前及術后 6 周、3 個月、6 個月、12 個月行 MRI 檢查,按以下標準評估韌帶恢復情況。① 連續性及形態:根據 Eggli 等[5]報道的評價標準,韌帶信號連續且緊張為 1 級,韌帶信號連續但松弛為 2 級,韌帶信號不連續為 3 級。② 纖維化信號強度:根據 Hakozaki 等[6]報道的評價標準,以 T2WI 為標準,全韌帶均勻一致的低信號為 1 級;韌帶超過 50% 部分均勻一致低信號為 2 級;韌帶不超過 50% 部分均勻一致低信號為 3 級;韌帶位置異常伴混雜信號為 4 級。
1.5 統計學方法
采用 SPSS13.0 統計軟件進行分析。功能評分描述采用中位數和極差表示,受傷前后功能評分比較采用 Wilcoxon 秩和檢驗;檢驗水準 α=0.05。
2 結果
術后患者切口均 Ⅰ 期愈合,無手術相關并發癥發生。患者均獲隨訪 12 個月。隨訪期間均未出現前交叉韌帶二次損傷。受傷前及術后各時間點膝關節各功能評分、患者主觀滿意度 VAS 評分以及雙側脛骨前移差值見表 1;術后 12 個月 Tegner 評分、Lysholm 評分、IKDC 評分與受傷前比較,差異均無統計學意義(P=0.281;P=0.324;P=0.150)。MRI 復查示,術后各時間點韌帶連續性分級均為 1 級;而纖維化信號強度分級逐漸降低,術后 6 個月后均達 1 級。見表 2 及圖 2。
 圖2
患者,男,27 歲,右膝前交叉韌帶部分損傷矢狀位 MRI
圖2
患者,男,27 歲,右膝前交叉韌帶部分損傷矢狀位 MRI
a. 術前前交叉韌帶不連續、信號雜亂;b. 術后 6 周;c. 術后 3 個月;d. 術后 12 個月呈全韌帶均勻一致低信號
Figure2. Sagittal MRI of a 27-year-old male patient with partial ACL rupture of right kneea. The ACL signal was discontinuous and diffuse before operation; b. At 6 weeks after operation; c. At 3 months after operation; d. The ACL signal was entirely homogeneous and low-intensity at 12 months after operation
3 討論
前交叉韌帶斷裂是一種嚴重的膝關節損傷,損傷后如不及時干預,將導致關節不穩、骨關節炎[7]。目前主要手術方式仍然是移植肌腱或人工韌帶重建[8-9]。但臨床隨訪發現,與非手術治療患者相比,部分經前交叉韌帶重建治療且關節穩定的患者,其發生骨關節炎的風險無明顯降低[10-13]。除手術技巧等因素外,前交叉韌帶重建后本體感覺喪失可能是導致該現象的一個重要因素[14-15]。因此,有學者提倡前交叉韌帶重建術中最大程度地保留韌帶殘端,以利于本體感覺恢復。動物實驗發現,前交叉韌帶移植物中存在促進血管生成、修復以及與神經修復相關的基因表達,并呈時間依賴性,而保留殘端重建可促進某些時間點相關基因的表達[16]。因此,對于前交叉韌帶部分損傷患者,為保留韌帶殘留組織,不宜進行重建手術。本組采用可吸收錨釘進行修復治療。
Henle 等[17]采取斷端解剖復位、韌帶內動態固定加微骨折技術治療 278 例急性前交叉韌帶斷裂,隨訪 3 年 IKDC 評分、Lysholm 評分及 Tegner 評分均較術前顯著提高,患膝前向位移距離較術前明顯降低,差異均有統計學意義,患者平均主觀滿意度 VAS 評分達 8.8 分;僅 8 例患者發生二次斷裂,絕大部分患者均能恢復至術前運動水平。最新研究表明,在前交叉韌帶斷端內植入膠原蛋白-血小板復合物可顯著提高其愈合能力[18]。Zumstein 等[19]報道富白細胞-血小板血漿可以促進前交叉韌帶損傷的修復,如果結合微骨折術,將極大地提高韌帶愈合能力。因此,本組在前交叉韌帶修復后,于髁間窩外側壁作微骨折術,以期增加腱-骨愈合能力。
本組術后 MRI 復查結果顯示,修復的前交叉韌帶低信號不斷增加,表明纖維瘢痕組織逐漸生成,術后 6 個月時韌帶恢復連續性和緊張度。術后 12 個月時,患者 Lysholm 評分平均達 99.5 分,IKDC 評分平均達 98.0 分,與受傷前比較差異無統計學意義。表明可吸收錨釘修復前交叉韌帶部分損傷,一方面能有效地恢復膝關節穩定性,另一方面又保護了韌帶本體感受器,這對術后患者快速康復有著至關重要的作用。另外,與前交叉韌帶重建相比,該手術避免了自體肌腱移植相關的供區并發癥、減少了手術創傷,或者同種異體肌腱移植相關的傳染疾病風險、切口愈合不良等并發癥。有研究采取同樣方法治療前交叉韌帶部分損傷患者(均為傷后 3 周內手術),經隨訪 2 年手術成功率為 83%,手術失敗的 11 例患者中 7 例接受了前交叉韌帶重建(腘繩肌),但其中 10% 患者在恢復運動后出現二次損傷[4]。因此,我們認為可吸收錨釘修復術對于前交叉韌帶部分損傷患者早期療效較好,但中遠期療效還需繼續觀察。手術適應證包括傷后 2 周內新鮮損傷,年齡 18~45 歲,韌帶撕裂范圍不超過前交叉韌帶寬度的 75%,韌帶表面滑膜完整、血供條件好。
手術注意事項:第一,至少采用 2 枚錨釘固定,既能增加前交叉韌帶止點與骨質接觸面積、利于愈合,又能在術后早期提供足夠抗拉強度,防止手術失敗。第二,錨釘修復后建議術中立即對患膝進行被動全范圍屈、伸活動。因為錨釘尾線縫扎存在過緊風險,活動后可能導致線結松動、錨釘拔出。術中全范圍活動后再次鏡檢,如發現問題可及時處理。
綜上述,可吸收錨釘修復前交叉韌帶部分損傷,最大限度地保留了患者自身的韌帶組織,獲得較滿意早期療效,有望作為前交叉韌帶重建術的補充術式。但本研究樣本量小,缺少對照,其中遠期療效仍需進一步隨訪研究。