引用本文: 徐輝, 楊俊松, 劉團江, 賀寶榮, 柴鑫, 郝定均. 經癥狀輕重側入路單側穿刺經皮椎體成形術治療老年骨質疏松性椎體壓縮骨折的療效比較. 中國修復重建外科雜志, 2023, 37(2): 168-173. doi: 10.7507/1002-1892.202211071 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
據估計,我國40歲以上成年人骨質疏松和椎體骨折患病率分別達25.6%和 20.4%,椎體已成為骨質疏松患者最常見骨折部位之一[1-2]。骨質疏松性椎體壓縮骨折(osteoporotic vertebral compression fracture,OVCF)多發生于胸腰段和腰椎,臨床表現以劇烈腰背痛為主。經皮椎體成形術(percutaneous vertebroplasty,PVP)能快速緩解患者腰背痛,且創傷較小,目前已廣泛應用于臨床[3]。盡管PVP術式已較成熟,但仍有5%~22%[3-5]患者術后明顯感到腰背痛,嚴重影響了患者生活質量。研究表明,感染、骨水泥滲漏、后筋膜水腫、小關節侵犯、多節段PVP和術前抑郁等,均與PVP術后腰背痛緩解不佳有關[6-9]。
已有研究證實PVP經單側椎弓根注入骨水泥可以達到雙側操作的效果[10],但我們分析患者術后傷椎CT軸位像發現,操作側骨水泥分布較非操作側更緊密。我們在對OVCF患者進行術前查體時發現,部分患者術前腰背痛癥狀偏向一側,進一步影像學檢查分析發現這部分患者癥狀較重側的椎體側緣高度小于癥狀較輕側。但術者在手術時由于自身習慣、手術室C臂X線機擺放位置等原因,多未經癥狀較重側注入骨水泥,可能導致患者術后腰背痛等癥狀緩解不佳。現回顧分析2020年6月—2021年6月西安交通大學醫學院附屬紅會醫院收治的癥狀偏于一側的OVCF患者臨床資料,通過比較經癥狀較輕側和癥狀較重側入路行單側穿刺PVP治療的效果,分析OVCF患者術前腰背痛與椎體側緣高度的關系,以及探討經癥狀較重側行PVP的療效。報告如下。
1 臨床資料
1.1 一般資料
納入標準:① 骨密度T值≤–2.5;② 傷椎MRI示T1WI高信號,T2WI低信號;③ 術前表現腰背痛,并且疼痛偏于一側;④ 選擇PVP [有文獻表明PVP與經皮椎體后凸成形術的疼痛視覺模擬評分(VAS)和Oswestry功能障礙指數(ODI)無明顯差異[11],經皮椎體后凸成形術通過球囊擴張壓實了空腔周圍的松質骨,創造了防止骨水泥滲漏的屏障,但骨水泥彌散程度不及PVP],并且經單側操作;⑤ 隨訪資料完整且隨訪時間>12個月。排除標準:① 椎體爆裂骨折合并脊髓神經損傷者;② 要求保守治療者;③ 不能配合隨訪者。2020年6月—2021年6月共100例患者符合選擇標準納入研究。按PVP操作時骨水泥穿刺入路分為癥狀較重側入路組(A組)和癥狀較輕側入路組(B組),每組50例。
兩組患者性別構成、年齡、身體質量指數、骨密度、病程、損傷節段及合并慢性疾病等一般資料比較差異均無統計學意義(P>0.05),具有可比性。B組操作側椎體側緣高度高于A組,差異有統計學意義(P<0.001)。見表1、2。
1.2 手術方法
患者取俯臥位,于胸部和骨盆部放置支撐墊使脊柱過伸復位后,C臂X線機定位傷椎,調節C臂X線機使椎弓根影與棘突等距。A、B組分別以癥狀較重側和較輕側的椎弓根投影外側1 cm處為體表穿刺點。消毒鋪巾,2%利多卡因于傷椎節段注射皮丘,沿皮膚、皮下至骨膜附近行局部浸潤麻醉。用尖刀切開皮膚3~5 mm,將穿刺針經椎弓根投影外上側緣軸向內傾經皮穿刺,沿椎弓根至患椎椎體后緣。此時調整C臂X線機,使工作通道正位像處于中線位置,側位像處于椎體前1/3,然后更換注射導管。等待注射導管內的骨水泥進入“拉絲期”后,將骨水泥少量多次經單側注入患椎。通過C臂X線機多次查看骨水泥分布情況,待骨水泥成團凝固后旋轉導管,拔出注射導管;術區消毒,覆蓋無菌敷料,術畢。
1.3 術后處理及療效評價指標
患者術后臥床休息3 h,無不良反應后可下床正常活動,均不使用抗生素。患者出院后佩戴支具2個月,并盡早開始康復鍛煉以及嚴格抗骨質疏松治療。
術前、術后1 d及1、3、12個月時,分別使用VAS評分和ODI評價兩組患者疼痛程度和脊柱運動功能。術前及術后3個月攝正位X線片,測量椎體側緣高度(傷椎操作側上終板最低點與下終板最高點連線的長度)評價椎體壓縮恢復情況。
1.4 統計學方法
采用SPSS25.0統計軟件進行分析。計量資料經正態性檢驗均符合正態分布,數據以均數±標準差表示,兩組間一般資料和椎體側緣高度比較采用獨立樣本t檢驗,組內手術前后比較采用配對t檢驗;兩組間不同時間點VAS評分和ODI比較采用重復測量方差分析,若不滿足球形檢驗,采用Greenhouse-Geisser法進行校正,同一組別不同時間點比較采用 Bonferroni 法,同一時間點不同組別間比較采用多因素方差分析。計數資料組間比較采用χ2 檢驗。檢驗水準α=0.05。
2 結果
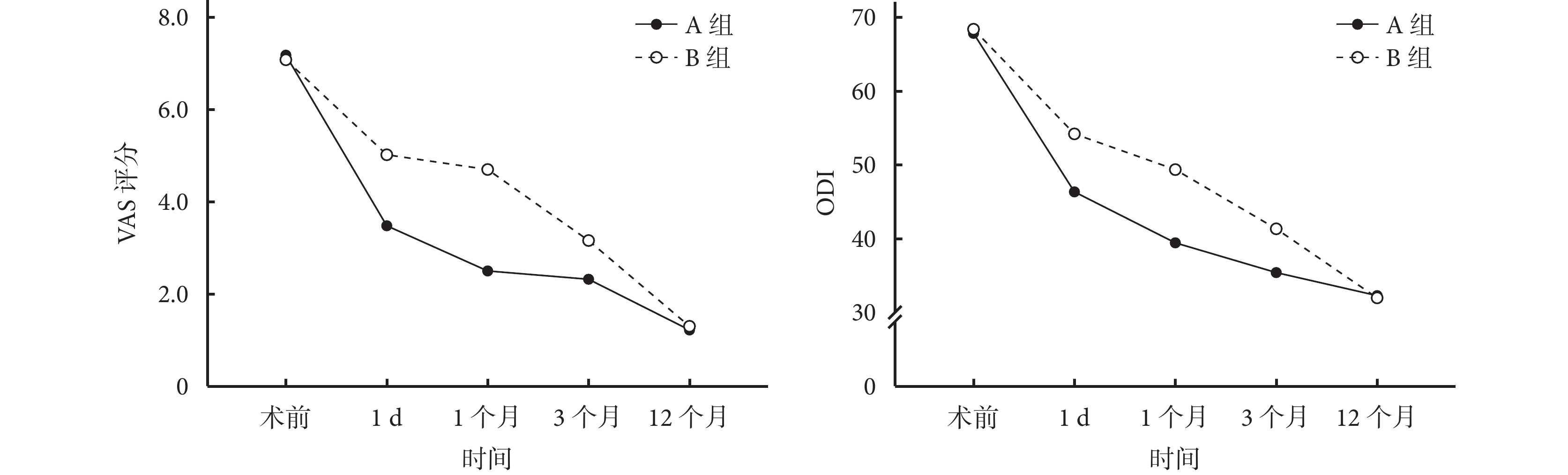
兩組患者術中、術后均無骨水泥過敏、發熱,切口感染,一過性低血壓等并發癥發生;A組有4例發生骨水泥滲漏(3例椎間隙滲漏、1例椎旁滲漏),B組有6例發生骨水泥滲漏(4例椎間隙滲漏、1例椎旁滲漏、1例椎管滲漏),均無神經癥狀。兩組患者均獲隨訪,隨訪時間12~16個月,平均13.3個月。骨折均愈合,愈合時間2~4個月,平均2.9個月。患者在隨訪過程中無感染、鄰椎骨折、血管栓塞等并發癥發生。術后3個月,A、B組操作側椎體側緣高度均較術前顯著改善, A組手術前后差值顯著高于B組,差異有統計學意義(P<0.001)。兩組患者術后各時間點VAS評分和ODI均較術前顯著改善,術后隨時間延長進一步改善,差異均有統計學意義(P<0.05)。兩組術前VAS評分和ODI比較差異均無統計學意義(P>0.05);術后1 d、1個月和3個月A組VAS評分和ODI均優于B組,差異有統計學意義(P<0.05);術后12個月兩組間VAS評分和ODI差異無統計學意義(P>0.05)。見表2、3及圖1~3。
 )
Table2.
Comparison of the lateral margin height of vertebral body on the operated side between two groups before and after operation (n=50,
)
Table2.
Comparison of the lateral margin height of vertebral body on the operated side between two groups before and after operation (n=50,  )
)
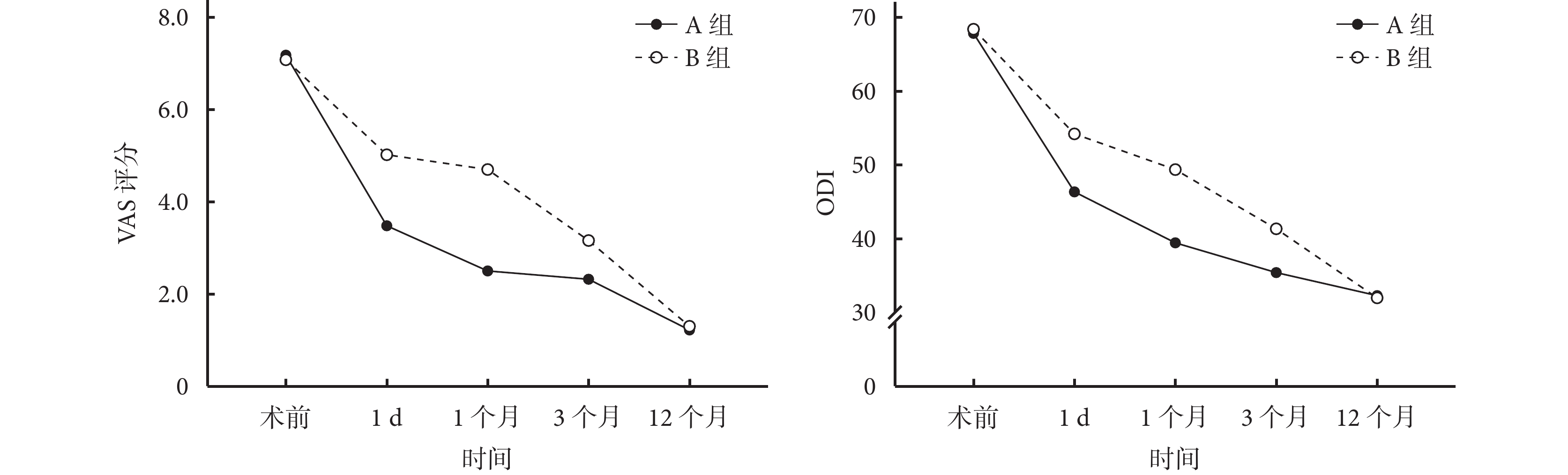 圖1
兩組患者VAS評分及ODI變化趨勢
圖1
兩組患者VAS評分及ODI變化趨勢
a. VAS評分;b. ODI
Figure1. Change trends of VAS score and ODI in two groupsa. VAS score; b. ODI
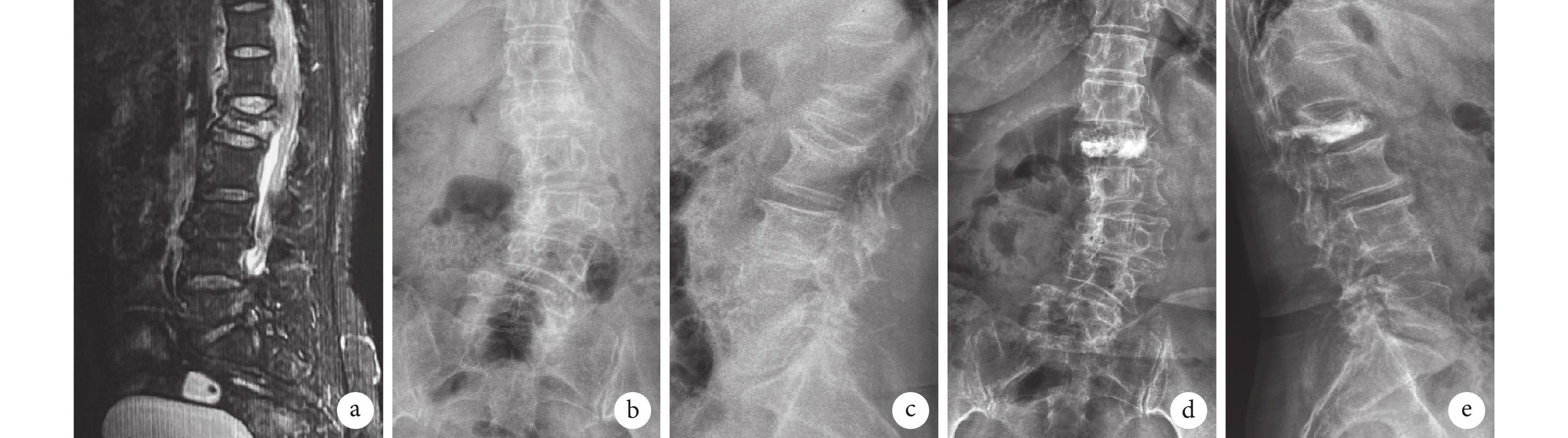
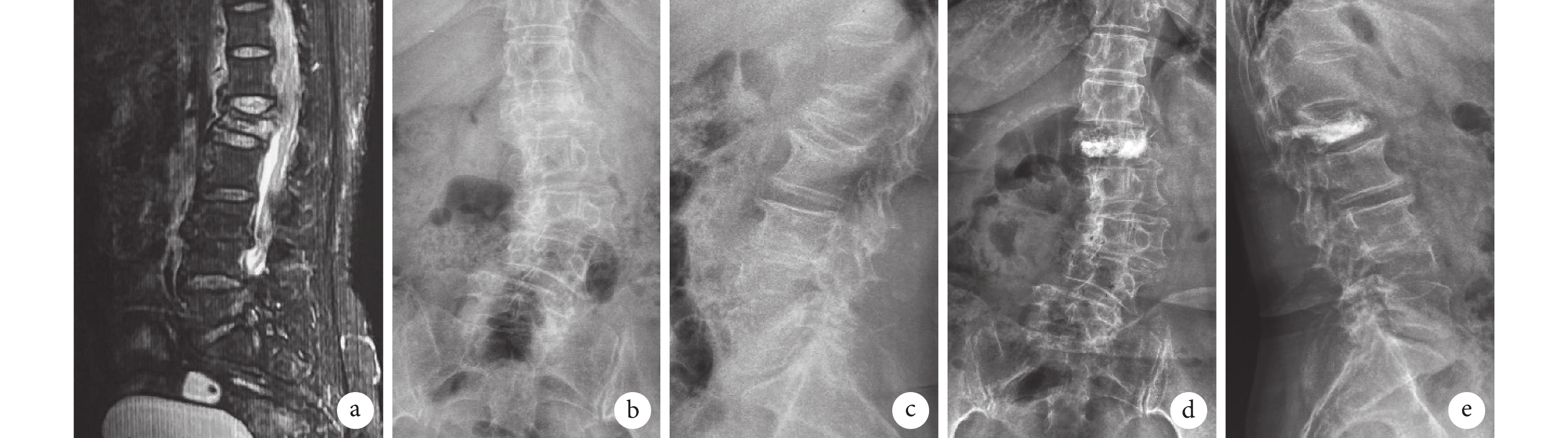 圖2
A組患者,女,65歲,L1椎體OVCF
圖2
A組患者,女,65歲,L1椎體OVCF
a~c. 術前MRI及正側位X線片;d、e. 術后3個月正側位X線片示骨水泥分布良好,椎管無骨水泥滲漏,鄰椎無再發骨折
Figure2. A 65-year-old female patient with OVCF at L1 in group Aa-c. Preoperative MRI, anteroposterior and lateral X-ray films; d, e. Anteroposterior and lateral X-ray films at 3 months after operation showed that the bone cement was well distributed, there was no cement leakage in the spinal canal and no recurrent fracture in the adjacent vertebra
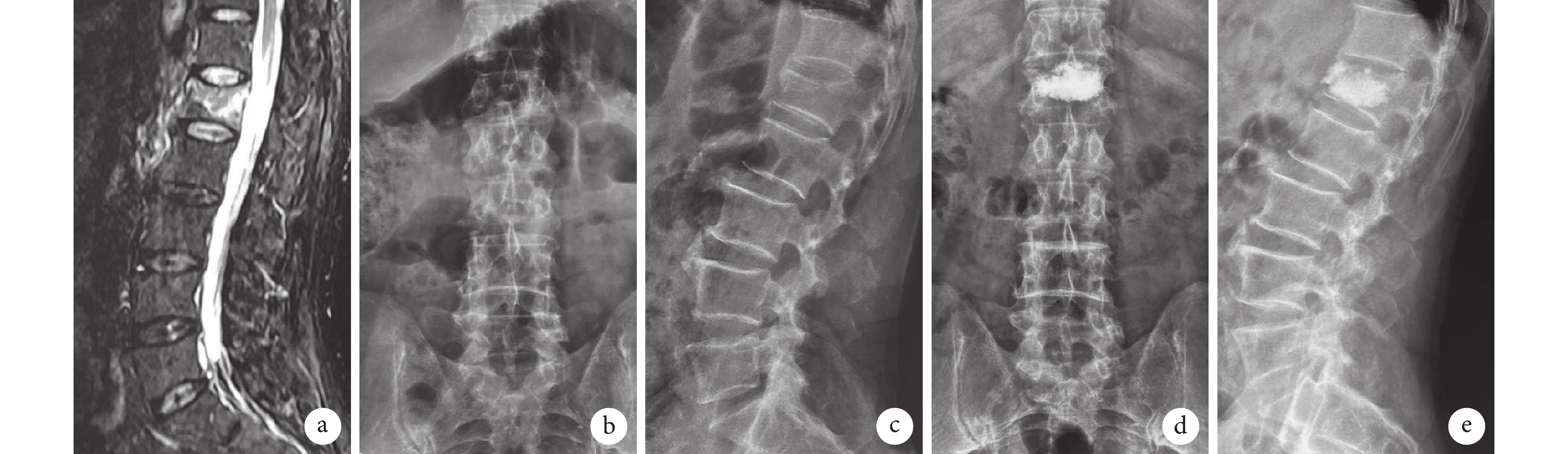
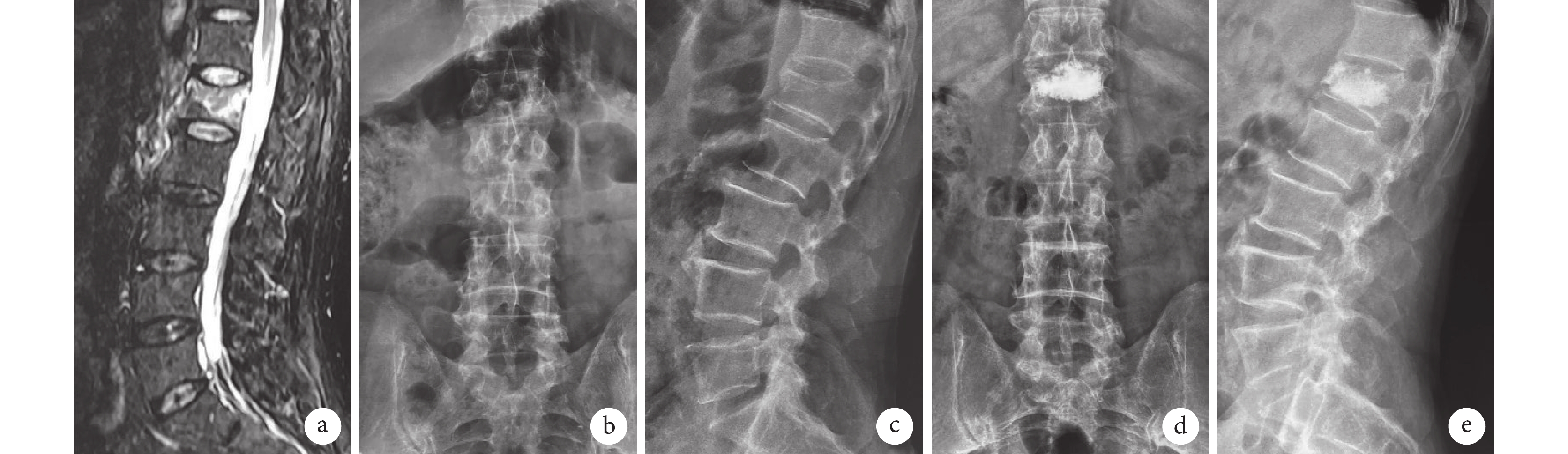 圖3
B組患者,男,64歲,L1椎體OVCF
圖3
B組患者,男,64歲,L1椎體OVCF
a~c. 術前MRI及正側位X線片;d、e. 術后3個月正側位X線片示骨水泥分布良好,椎管無骨水泥滲漏,鄰椎無再發骨折
Figure3. A 64-year-old male patient with OVCF at L1 in group Aa-c. Preoperative MRI, anteroposterior and lateral X-ray films; d, e. Anteroposterior and lateral X-ray films at 3 months after operation showed that the bone cement was well distributed, there was no cement leakage in the spinal canal and no recurrent fracture in the adjacent vertebra
 )
Table3.
Comparison of VAS score and ODI at each time point before and after operation between the two groups(n=50,
)
Table3.
Comparison of VAS score and ODI at each time point before and after operation between the two groups(n=50,  )
)
3 討論
目前國內外學者對OVCF的研究著重于治療前后傷椎高度的比較,極少有關于椎體側緣高度的研究;而且對于PVP治療OVCF療效的影響因素研究中,也主要著眼于患者術前的自身生理病理因素,對不同操作側的對比研究也很少。因此,我們通過對PVP治療的OVCF患者進行隨訪,研究OVCF患者術前腰背痛與椎體側緣高度的關系以及經癥狀較重側行PVP的療效。結果顯示,OVCF患者腰背痛癥狀較重側的椎體側緣高度小于癥狀較輕側,PVP手術時經癥狀較重側注入骨水泥療效更好。
3.1 椎體側緣高度與腰背部疼痛癥狀的關系
我們在臨床工作中對患者術前影像學資料進行分析時發現,一部分OVCF患者兩側椎體側緣高度有差異。本研究結果顯示,OVCF患者腰背痛癥狀較重側的椎體側緣高度普遍低于癥狀較輕側(P<0.05),說明OVCF患者癥狀較重側椎體壓縮更嚴重。我們分析造成患者椎體兩側高度壓縮不一致的原因可能有:① 患者摔倒時向一側傾倒,導致兩側脊柱受力不均,首先著地的一側椎體壓縮更嚴重。② 患者本身有退行性脊柱側彎,摔倒時脊柱兩側受力有差別,導致兩側椎體側緣高度不一樣。③ 當一側椎體壓縮更嚴重時,圍繞此側脊柱的肌肉受力更大,造成患者此側腰背部的不適感及疼痛更重,患者為減少此側腰背肌牽拉,軀體會向癥狀較重側側彎,造成此側椎體壓縮更嚴重。此“壓縮-疼痛-壓縮”的生理機制使得OVCF患者癥狀較重側的椎體壓縮更嚴重。
3.2 經癥狀較重側操作的PVP療效
PVP對OVCF患者腰背部疼痛的療效十分明確,其止痛的具體機制有兩種[12-13]:① 骨水泥在凝固過程中會釋放熱量,可損壞椎體周圍神經以減少疼痛;② 骨水泥聚合后會穩固傷椎,恢復椎體高度,也可減輕疼痛。也有學者認為PVP穿刺過程會釋放傷椎一部分壓力,被壓迫的神經得到釋放,因此患者術后早期即可減輕疼痛[14]。PVP雖然能即刻緩解患者腰背部疼痛癥狀,但術后疼痛緩解不佳時常發生。術后持續腰背痛不僅降低了手術滿意度,患者生活質量也大幅度降低[15]。既往研究報道了PVP術后腰背痛緩解不佳的危險因素。Yang等[8]對1 316例行PVP治療的OVCF患者進行分析,發現術前低骨密度、腰背筋膜損傷、骨水泥注射量不足和術前抑郁是PVP術后患者腰背痛緩解不佳的危險因素。Li等[9]對809例OVCF患者進行分析,認為后筋膜水腫、小關節侵犯以及椎體內真空裂隙是PVP術后腰背痛緩解不佳的獨立危險因素。本研究結果顯示,PVP從癥狀較重側入路組的VAS評分和ODI與癥狀較輕側入路組在術后12個月時比較差異無統計學意義(P>0.05),而在術后1 d、1個月、3個月時差異有統計學意義(P<0.05),說明從癥狀較輕側注入骨水泥也可能是PVP術后早期疼痛緩解不佳的影響因素。
經分析我們認為,通過癥狀較重側入路術后疼痛緩解更好的原因如下:① 脊柱與周圍肌肉是一個受力平衡的整體,一側椎體骨折壓縮更重時,患者此側腰背部不適感及疼痛也較重。PVP手術向椎體內注入骨水泥后,不但可以恢復椎體強度,椎體高度也得以恢復,脊柱與肌肉的受力快速趨于平衡,從而能立即緩解此側疼痛癥狀。② OVCF患者癥狀較重側的椎體破壞更大,椎體內損傷更嚴重,通過此側進行PVP操作,骨水泥釋放的熱量可以立即離斷此側椎體內神經,使癥狀立即得到緩解。③ 部分患者骨折時會并發椎弓根水腫,而通過此側椎弓根穿刺的PVP能緩解椎弓根水腫,以此減輕患者腰背痛癥狀。④ 在進行椎弓根穿刺前,操作者會向癥狀較重側的腰背部逐層注入局部麻醉藥,當麻醉藥在關節突關節周圍浸潤時,會產生腰椎背根內側支神經阻滯的效果,所以經癥狀較重側穿刺患者的即刻疼痛緩解程度優于經癥狀較輕側穿刺患者。
綜上述,OVCF患者癥狀較重側椎體壓縮更嚴重,PVP時經癥狀較重側注入骨水泥,早期疼痛緩解效果更佳以及早期功能恢復更好。但本研究為單中心回顧性研究,樣本量有限,評估指標尚不夠全面,仍需進一步研究明確。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經西安交通大學醫學院附屬紅會醫院醫學倫理委員會批準(202211006)
作者貢獻聲明 徐輝:數據收集整理及統計分析,文章撰寫及修改;楊俊松:研究設計、對文章的知識性內容作批評性審閱;賀寶榮、劉團江:研究設計及實施;柴鑫:數據收集整理及統計分析;郝定均:經費支持、研究設計及實施
據估計,我國40歲以上成年人骨質疏松和椎體骨折患病率分別達25.6%和 20.4%,椎體已成為骨質疏松患者最常見骨折部位之一[1-2]。骨質疏松性椎體壓縮骨折(osteoporotic vertebral compression fracture,OVCF)多發生于胸腰段和腰椎,臨床表現以劇烈腰背痛為主。經皮椎體成形術(percutaneous vertebroplasty,PVP)能快速緩解患者腰背痛,且創傷較小,目前已廣泛應用于臨床[3]。盡管PVP術式已較成熟,但仍有5%~22%[3-5]患者術后明顯感到腰背痛,嚴重影響了患者生活質量。研究表明,感染、骨水泥滲漏、后筋膜水腫、小關節侵犯、多節段PVP和術前抑郁等,均與PVP術后腰背痛緩解不佳有關[6-9]。
已有研究證實PVP經單側椎弓根注入骨水泥可以達到雙側操作的效果[10],但我們分析患者術后傷椎CT軸位像發現,操作側骨水泥分布較非操作側更緊密。我們在對OVCF患者進行術前查體時發現,部分患者術前腰背痛癥狀偏向一側,進一步影像學檢查分析發現這部分患者癥狀較重側的椎體側緣高度小于癥狀較輕側。但術者在手術時由于自身習慣、手術室C臂X線機擺放位置等原因,多未經癥狀較重側注入骨水泥,可能導致患者術后腰背痛等癥狀緩解不佳。現回顧分析2020年6月—2021年6月西安交通大學醫學院附屬紅會醫院收治的癥狀偏于一側的OVCF患者臨床資料,通過比較經癥狀較輕側和癥狀較重側入路行單側穿刺PVP治療的效果,分析OVCF患者術前腰背痛與椎體側緣高度的關系,以及探討經癥狀較重側行PVP的療效。報告如下。
1 臨床資料
1.1 一般資料
納入標準:① 骨密度T值≤–2.5;② 傷椎MRI示T1WI高信號,T2WI低信號;③ 術前表現腰背痛,并且疼痛偏于一側;④ 選擇PVP [有文獻表明PVP與經皮椎體后凸成形術的疼痛視覺模擬評分(VAS)和Oswestry功能障礙指數(ODI)無明顯差異[11],經皮椎體后凸成形術通過球囊擴張壓實了空腔周圍的松質骨,創造了防止骨水泥滲漏的屏障,但骨水泥彌散程度不及PVP],并且經單側操作;⑤ 隨訪資料完整且隨訪時間>12個月。排除標準:① 椎體爆裂骨折合并脊髓神經損傷者;② 要求保守治療者;③ 不能配合隨訪者。2020年6月—2021年6月共100例患者符合選擇標準納入研究。按PVP操作時骨水泥穿刺入路分為癥狀較重側入路組(A組)和癥狀較輕側入路組(B組),每組50例。
兩組患者性別構成、年齡、身體質量指數、骨密度、病程、損傷節段及合并慢性疾病等一般資料比較差異均無統計學意義(P>0.05),具有可比性。B組操作側椎體側緣高度高于A組,差異有統計學意義(P<0.001)。見表1、2。
1.2 手術方法
患者取俯臥位,于胸部和骨盆部放置支撐墊使脊柱過伸復位后,C臂X線機定位傷椎,調節C臂X線機使椎弓根影與棘突等距。A、B組分別以癥狀較重側和較輕側的椎弓根投影外側1 cm處為體表穿刺點。消毒鋪巾,2%利多卡因于傷椎節段注射皮丘,沿皮膚、皮下至骨膜附近行局部浸潤麻醉。用尖刀切開皮膚3~5 mm,將穿刺針經椎弓根投影外上側緣軸向內傾經皮穿刺,沿椎弓根至患椎椎體后緣。此時調整C臂X線機,使工作通道正位像處于中線位置,側位像處于椎體前1/3,然后更換注射導管。等待注射導管內的骨水泥進入“拉絲期”后,將骨水泥少量多次經單側注入患椎。通過C臂X線機多次查看骨水泥分布情況,待骨水泥成團凝固后旋轉導管,拔出注射導管;術區消毒,覆蓋無菌敷料,術畢。
1.3 術后處理及療效評價指標
患者術后臥床休息3 h,無不良反應后可下床正常活動,均不使用抗生素。患者出院后佩戴支具2個月,并盡早開始康復鍛煉以及嚴格抗骨質疏松治療。
術前、術后1 d及1、3、12個月時,分別使用VAS評分和ODI評價兩組患者疼痛程度和脊柱運動功能。術前及術后3個月攝正位X線片,測量椎體側緣高度(傷椎操作側上終板最低點與下終板最高點連線的長度)評價椎體壓縮恢復情況。
1.4 統計學方法
采用SPSS25.0統計軟件進行分析。計量資料經正態性檢驗均符合正態分布,數據以均數±標準差表示,兩組間一般資料和椎體側緣高度比較采用獨立樣本t檢驗,組內手術前后比較采用配對t檢驗;兩組間不同時間點VAS評分和ODI比較采用重復測量方差分析,若不滿足球形檢驗,采用Greenhouse-Geisser法進行校正,同一組別不同時間點比較采用 Bonferroni 法,同一時間點不同組別間比較采用多因素方差分析。計數資料組間比較采用χ2 檢驗。檢驗水準α=0.05。
2 結果
兩組患者術中、術后均無骨水泥過敏、發熱,切口感染,一過性低血壓等并發癥發生;A組有4例發生骨水泥滲漏(3例椎間隙滲漏、1例椎旁滲漏),B組有6例發生骨水泥滲漏(4例椎間隙滲漏、1例椎旁滲漏、1例椎管滲漏),均無神經癥狀。兩組患者均獲隨訪,隨訪時間12~16個月,平均13.3個月。骨折均愈合,愈合時間2~4個月,平均2.9個月。患者在隨訪過程中無感染、鄰椎骨折、血管栓塞等并發癥發生。術后3個月,A、B組操作側椎體側緣高度均較術前顯著改善, A組手術前后差值顯著高于B組,差異有統計學意義(P<0.001)。兩組患者術后各時間點VAS評分和ODI均較術前顯著改善,術后隨時間延長進一步改善,差異均有統計學意義(P<0.05)。兩組術前VAS評分和ODI比較差異均無統計學意義(P>0.05);術后1 d、1個月和3個月A組VAS評分和ODI均優于B組,差異有統計學意義(P<0.05);術后12個月兩組間VAS評分和ODI差異無統計學意義(P>0.05)。見表2、3及圖1~3。
 )
Table2.
Comparison of the lateral margin height of vertebral body on the operated side between two groups before and after operation (n=50,
)
Table2.
Comparison of the lateral margin height of vertebral body on the operated side between two groups before and after operation (n=50,  )
)
 圖1
兩組患者VAS評分及ODI變化趨勢
圖1
兩組患者VAS評分及ODI變化趨勢
a. VAS評分;b. ODI
Figure1. Change trends of VAS score and ODI in two groupsa. VAS score; b. ODI
 圖2
A組患者,女,65歲,L1椎體OVCF
圖2
A組患者,女,65歲,L1椎體OVCF
a~c. 術前MRI及正側位X線片;d、e. 術后3個月正側位X線片示骨水泥分布良好,椎管無骨水泥滲漏,鄰椎無再發骨折
Figure2. A 65-year-old female patient with OVCF at L1 in group Aa-c. Preoperative MRI, anteroposterior and lateral X-ray films; d, e. Anteroposterior and lateral X-ray films at 3 months after operation showed that the bone cement was well distributed, there was no cement leakage in the spinal canal and no recurrent fracture in the adjacent vertebra
 圖3
B組患者,男,64歲,L1椎體OVCF
圖3
B組患者,男,64歲,L1椎體OVCF
a~c. 術前MRI及正側位X線片;d、e. 術后3個月正側位X線片示骨水泥分布良好,椎管無骨水泥滲漏,鄰椎無再發骨折
Figure3. A 64-year-old male patient with OVCF at L1 in group Aa-c. Preoperative MRI, anteroposterior and lateral X-ray films; d, e. Anteroposterior and lateral X-ray films at 3 months after operation showed that the bone cement was well distributed, there was no cement leakage in the spinal canal and no recurrent fracture in the adjacent vertebra
 )
Table3.
Comparison of VAS score and ODI at each time point before and after operation between the two groups(n=50,
)
Table3.
Comparison of VAS score and ODI at each time point before and after operation between the two groups(n=50,  )
)
3 討論
目前國內外學者對OVCF的研究著重于治療前后傷椎高度的比較,極少有關于椎體側緣高度的研究;而且對于PVP治療OVCF療效的影響因素研究中,也主要著眼于患者術前的自身生理病理因素,對不同操作側的對比研究也很少。因此,我們通過對PVP治療的OVCF患者進行隨訪,研究OVCF患者術前腰背痛與椎體側緣高度的關系以及經癥狀較重側行PVP的療效。結果顯示,OVCF患者腰背痛癥狀較重側的椎體側緣高度小于癥狀較輕側,PVP手術時經癥狀較重側注入骨水泥療效更好。
3.1 椎體側緣高度與腰背部疼痛癥狀的關系
我們在臨床工作中對患者術前影像學資料進行分析時發現,一部分OVCF患者兩側椎體側緣高度有差異。本研究結果顯示,OVCF患者腰背痛癥狀較重側的椎體側緣高度普遍低于癥狀較輕側(P<0.05),說明OVCF患者癥狀較重側椎體壓縮更嚴重。我們分析造成患者椎體兩側高度壓縮不一致的原因可能有:① 患者摔倒時向一側傾倒,導致兩側脊柱受力不均,首先著地的一側椎體壓縮更嚴重。② 患者本身有退行性脊柱側彎,摔倒時脊柱兩側受力有差別,導致兩側椎體側緣高度不一樣。③ 當一側椎體壓縮更嚴重時,圍繞此側脊柱的肌肉受力更大,造成患者此側腰背部的不適感及疼痛更重,患者為減少此側腰背肌牽拉,軀體會向癥狀較重側側彎,造成此側椎體壓縮更嚴重。此“壓縮-疼痛-壓縮”的生理機制使得OVCF患者癥狀較重側的椎體壓縮更嚴重。
3.2 經癥狀較重側操作的PVP療效
PVP對OVCF患者腰背部疼痛的療效十分明確,其止痛的具體機制有兩種[12-13]:① 骨水泥在凝固過程中會釋放熱量,可損壞椎體周圍神經以減少疼痛;② 骨水泥聚合后會穩固傷椎,恢復椎體高度,也可減輕疼痛。也有學者認為PVP穿刺過程會釋放傷椎一部分壓力,被壓迫的神經得到釋放,因此患者術后早期即可減輕疼痛[14]。PVP雖然能即刻緩解患者腰背部疼痛癥狀,但術后疼痛緩解不佳時常發生。術后持續腰背痛不僅降低了手術滿意度,患者生活質量也大幅度降低[15]。既往研究報道了PVP術后腰背痛緩解不佳的危險因素。Yang等[8]對1 316例行PVP治療的OVCF患者進行分析,發現術前低骨密度、腰背筋膜損傷、骨水泥注射量不足和術前抑郁是PVP術后患者腰背痛緩解不佳的危險因素。Li等[9]對809例OVCF患者進行分析,認為后筋膜水腫、小關節侵犯以及椎體內真空裂隙是PVP術后腰背痛緩解不佳的獨立危險因素。本研究結果顯示,PVP從癥狀較重側入路組的VAS評分和ODI與癥狀較輕側入路組在術后12個月時比較差異無統計學意義(P>0.05),而在術后1 d、1個月、3個月時差異有統計學意義(P<0.05),說明從癥狀較輕側注入骨水泥也可能是PVP術后早期疼痛緩解不佳的影響因素。
經分析我們認為,通過癥狀較重側入路術后疼痛緩解更好的原因如下:① 脊柱與周圍肌肉是一個受力平衡的整體,一側椎體骨折壓縮更重時,患者此側腰背部不適感及疼痛也較重。PVP手術向椎體內注入骨水泥后,不但可以恢復椎體強度,椎體高度也得以恢復,脊柱與肌肉的受力快速趨于平衡,從而能立即緩解此側疼痛癥狀。② OVCF患者癥狀較重側的椎體破壞更大,椎體內損傷更嚴重,通過此側進行PVP操作,骨水泥釋放的熱量可以立即離斷此側椎體內神經,使癥狀立即得到緩解。③ 部分患者骨折時會并發椎弓根水腫,而通過此側椎弓根穿刺的PVP能緩解椎弓根水腫,以此減輕患者腰背痛癥狀。④ 在進行椎弓根穿刺前,操作者會向癥狀較重側的腰背部逐層注入局部麻醉藥,當麻醉藥在關節突關節周圍浸潤時,會產生腰椎背根內側支神經阻滯的效果,所以經癥狀較重側穿刺患者的即刻疼痛緩解程度優于經癥狀較輕側穿刺患者。
綜上述,OVCF患者癥狀較重側椎體壓縮更嚴重,PVP時經癥狀較重側注入骨水泥,早期疼痛緩解效果更佳以及早期功能恢復更好。但本研究為單中心回顧性研究,樣本量有限,評估指標尚不夠全面,仍需進一步研究明確。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經西安交通大學醫學院附屬紅會醫院醫學倫理委員會批準(202211006)
作者貢獻聲明 徐輝:數據收集整理及統計分析,文章撰寫及修改;楊俊松:研究設計、對文章的知識性內容作批評性審閱;賀寶榮、劉團江:研究設計及實施;柴鑫:數據收集整理及統計分析;郝定均:經費支持、研究設計及實施