引用本文: 高飛, 段洪凱, 覃達賢, 王洪偉, 王青云, 李顯, 張宇. 斜外側腰椎椎間融合術側方血管安全區的MRI影像研究. 中國修復重建外科雜志, 2023, 37(9): 1119-1126. doi: 10.7507/1002-1892.202305077 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
斜外側腰椎椎間融合術(oblique lumbar interbody fusion,OLIF)是利用自然解剖間隙進行手術操作,其創傷小、術中出血量少、手術時間短、矯正及融合效果好,已成為近年來脊柱外科的熱點術式[1-2]。但因其切口部位深、腰椎側方結構復雜、暴露建立手術通道困難、早期并發癥多等因素[3],在基層醫院未得到廣泛推廣。其中節段血管損傷是OLIF術中需要緊急處理的最常見、最棘手且后果最嚴重的并發癥。此前研究主要關注腹部大血管與腰神經之間的操作空間,對椎體側方節段血管的走行特點及其對OLIF通道的影響并不明確。本研究擬利用MRI觀測OLIF手術通道椎體側方節段血管的解剖特征及其安全范圍,以期指導OLIF手術通道的建立,增加手術安全性,減少血管損傷的發生。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:① 年齡18~70歲;② 椎間隙高度無明顯塌陷且椎體間無移位的腰椎間盤突出、椎間盤源性腰痛、退行性腰椎管狹窄癥患者;③ 符合OLIF手術適應證。排除標準:① 有脊柱骨折、畸形、感染和腫瘤病史;② 有腰椎手術病史;③ 腰椎滑脫、腰椎失穩、腰椎側凸、骨性椎管狹窄、先天性椎管狹窄、椎管內占位性病變者;④ 椎間隙或后方關節突關節自發性融合者;⑤ 合并椎體嚴重骨質疏松者;⑥ 孕婦和哺乳期婦女;⑦ 不能接受MRI檢查者;⑧ 合并有心血管、肝、腎和造血系統等嚴重原發性疾病或精神病患者。
2019年10月—2022年11月,東莞東華醫院收治患者中共107例符合選擇標準納入研究。男66例,女41例;年齡20~70歲,平均54.0歲。其中腰椎間盤突出癥61例、椎間盤源性腰痛29例、退行性腰椎管狹窄癥17例。病變節段:L1、2 6例,L2、3 14例,L3、4 28例,L4、5 63例,L5、S1 62例。
1.2 研究方法
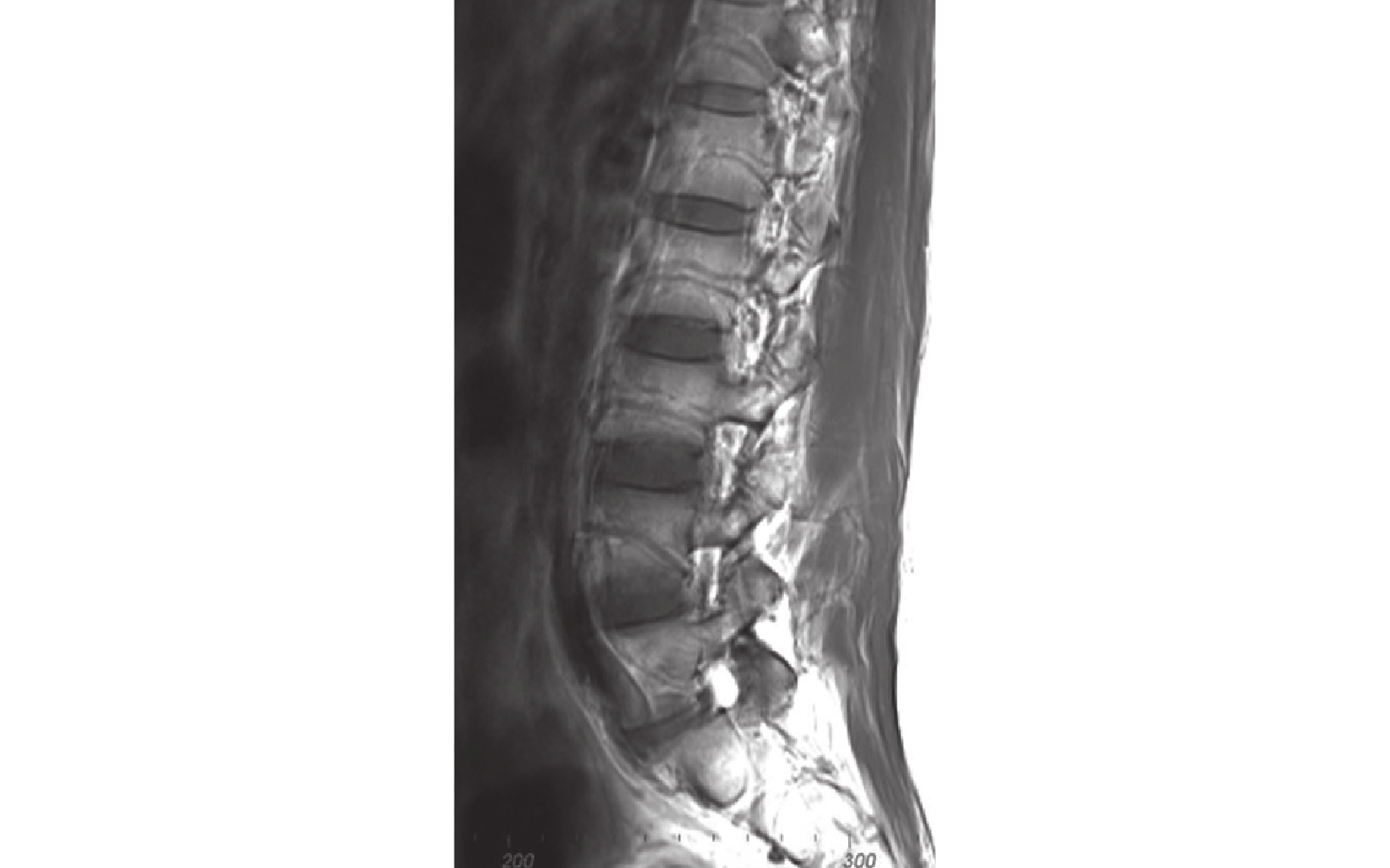
采用超導3.0T MRI(Siemens公司,德國;重復時間550 ms,回波時間8.8 ms,層厚4.0 mm)獲取患者腰椎MRI圖像,矢狀位T1、T2加權像采用無間隙的4.0 mm切片間隔,圖像以DICOM格式儲存。將患者腰椎MRI DICOM數據導入E-3D數字化醫療平臺(V19.12版本;湖南六維精航數字科技有限公司),選擇T1加權序列,將多張包含腰椎左側節段血管、腹主動脈、腰椎正中線的矢狀位圖像進行多圖層疊加融合,調整各圖像權值使腰椎椎體、椎間盤、腰椎節段血管 [同一椎體側方有2根血管,上方(頭側)為節段靜脈,下方(尾側)為節段動脈,2根血管緊貼相伴走行]、腹主動脈顯像清晰,獲得腰椎節段血管走行完整的圖像(圖1),觀察L1~5椎體左側節段血管形態,并測量OLIF手術通道血管安全區范圍相關解剖參數。由1名有經驗的脊柱外科醫生和1名影像科醫生同時在影像工作站上測量,同一指標測量3次,取均值。
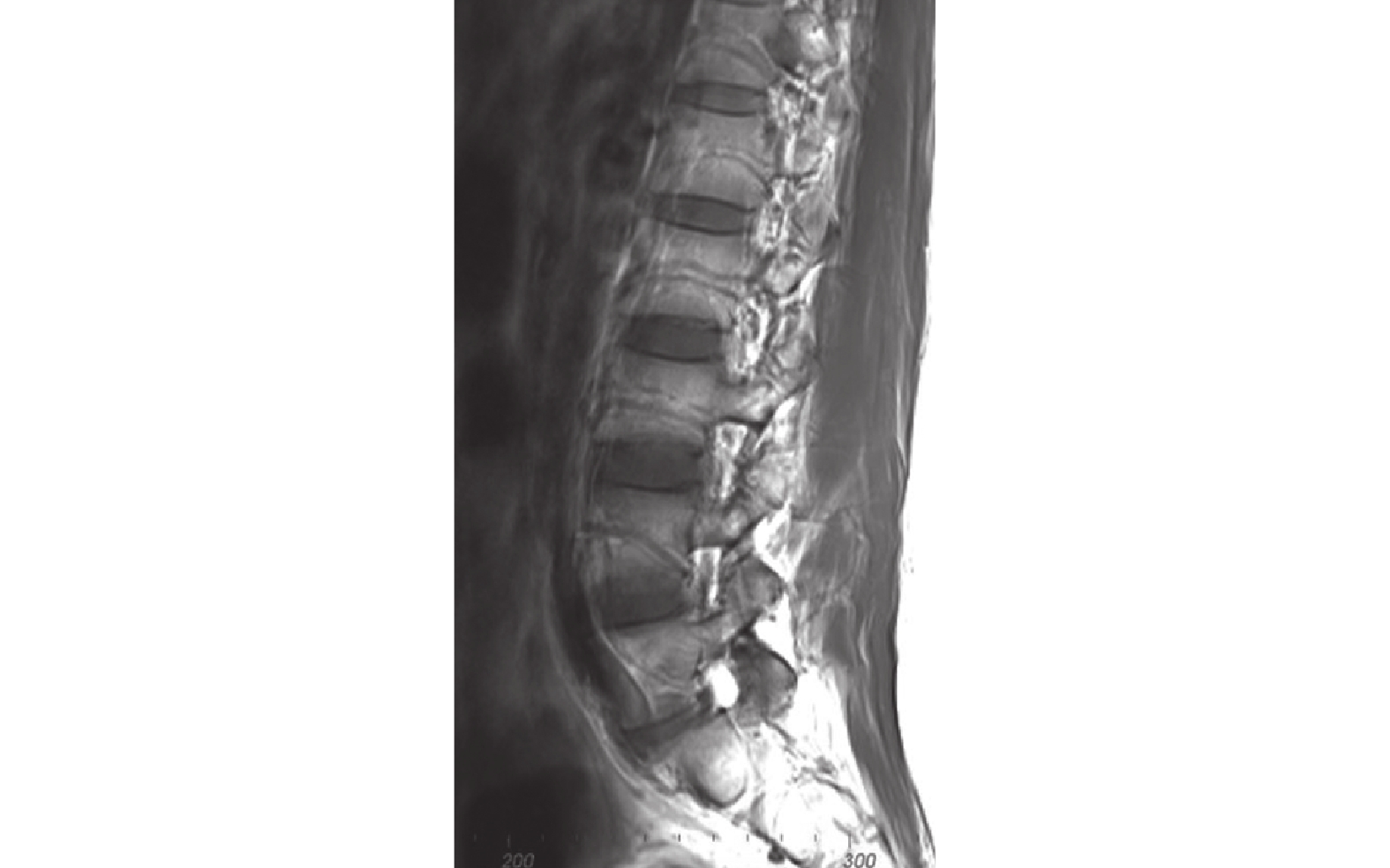 圖1
腰椎左側節段血管疊加融合圖像
Figure1.
Superimposed image of lumbar left segmental vessels
圖1
腰椎左側節段血管疊加融合圖像
Figure1.
Superimposed image of lumbar left segmental vessels
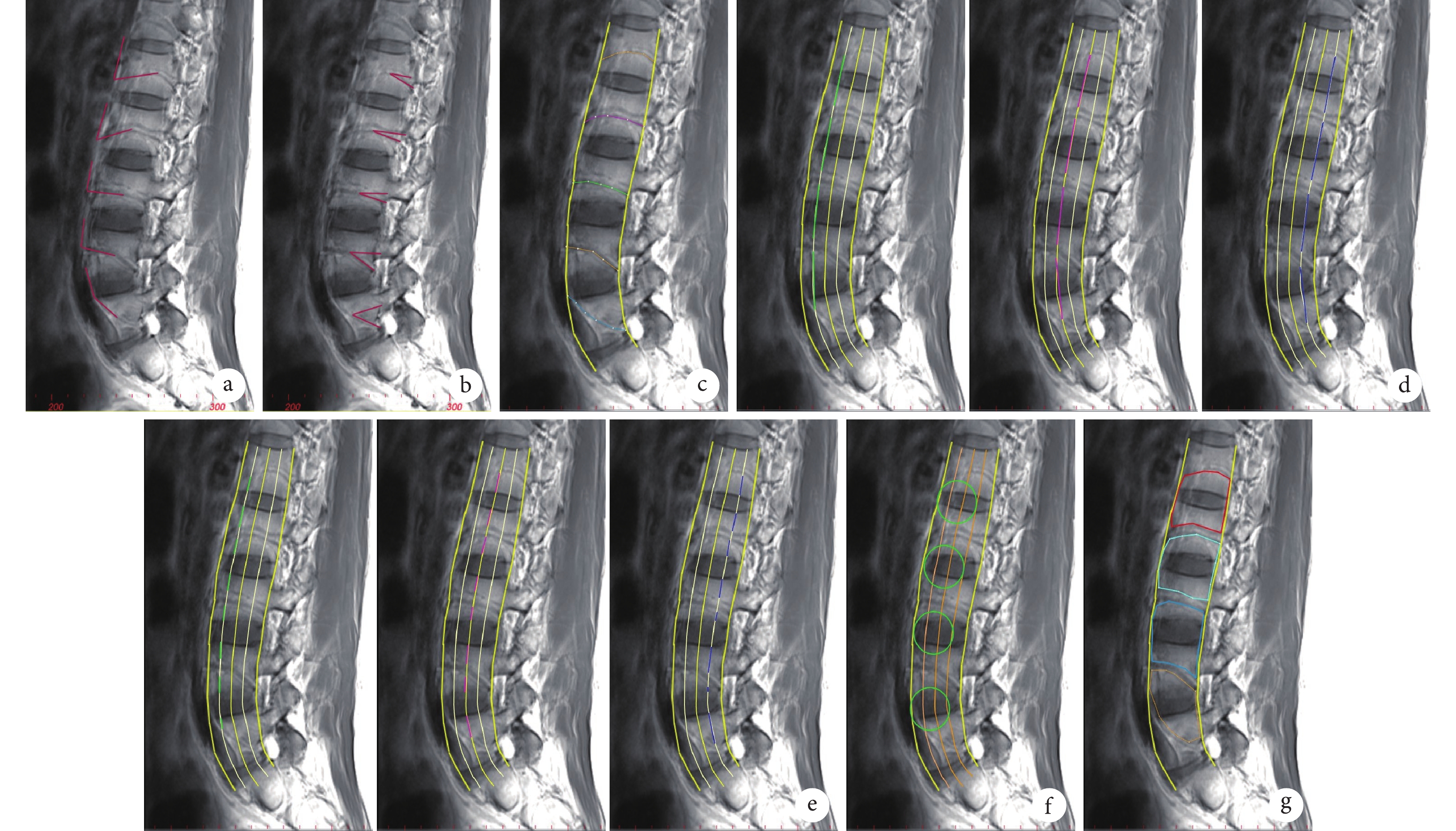
相關解剖參數:① 血管發出角度:腹主動脈軸線與左側L1~5椎體側方節段血管發出部位的夾角。② 血管走行角度:椎體中部至后緣節段血管(椎體尾側端血管)走行與同序列椎體終板的夾角。③ 血管長度:椎體節段血管發出點至椎體后緣距離。④ 相鄰椎體血管間距:根據Moro等[4]的方法將腰椎由前向后分為Ⅰ~Ⅳ 4個區,在Ⅰ、Ⅱ區交界,Ⅱ、Ⅲ區交界,Ⅲ、Ⅳ區交界處分別測量相鄰椎體血管間距離。⑤ 節段血管與同序列椎體邊緣間距:在Ⅰ、Ⅱ區交界,Ⅱ、Ⅲ區交界,Ⅲ、Ⅳ區交界處分別測量椎體左側節段血管與同節段椎體頭、尾端邊緣的距離。頭端(S):節段血管(節段靜脈)至同序列椎體上緣;尾端(I):節段血管(節段動脈)至同序列椎體下緣。例如,L1頭端距離以L1S表示,尾端距離以L1I表示,以此類推。⑥ 模擬通道內發現血管的比例:將腰椎間盤中前1/3作為模擬穿刺中心,將其周圍直徑22 mm區域作為模擬通道區域,統計通道內Moro Ⅰ~Ⅳ區發現血管的比例。⑦ 血管間面積:將腹部大血管、相鄰椎體側方節段血管之間的椎體前后緣間隙設定為腰椎側方血管安全區,測量其面積。⑧ L5節段血管變異情況:統計L5椎體無明確節段血管走行及血管發出角度<90° 的比例。見圖2。
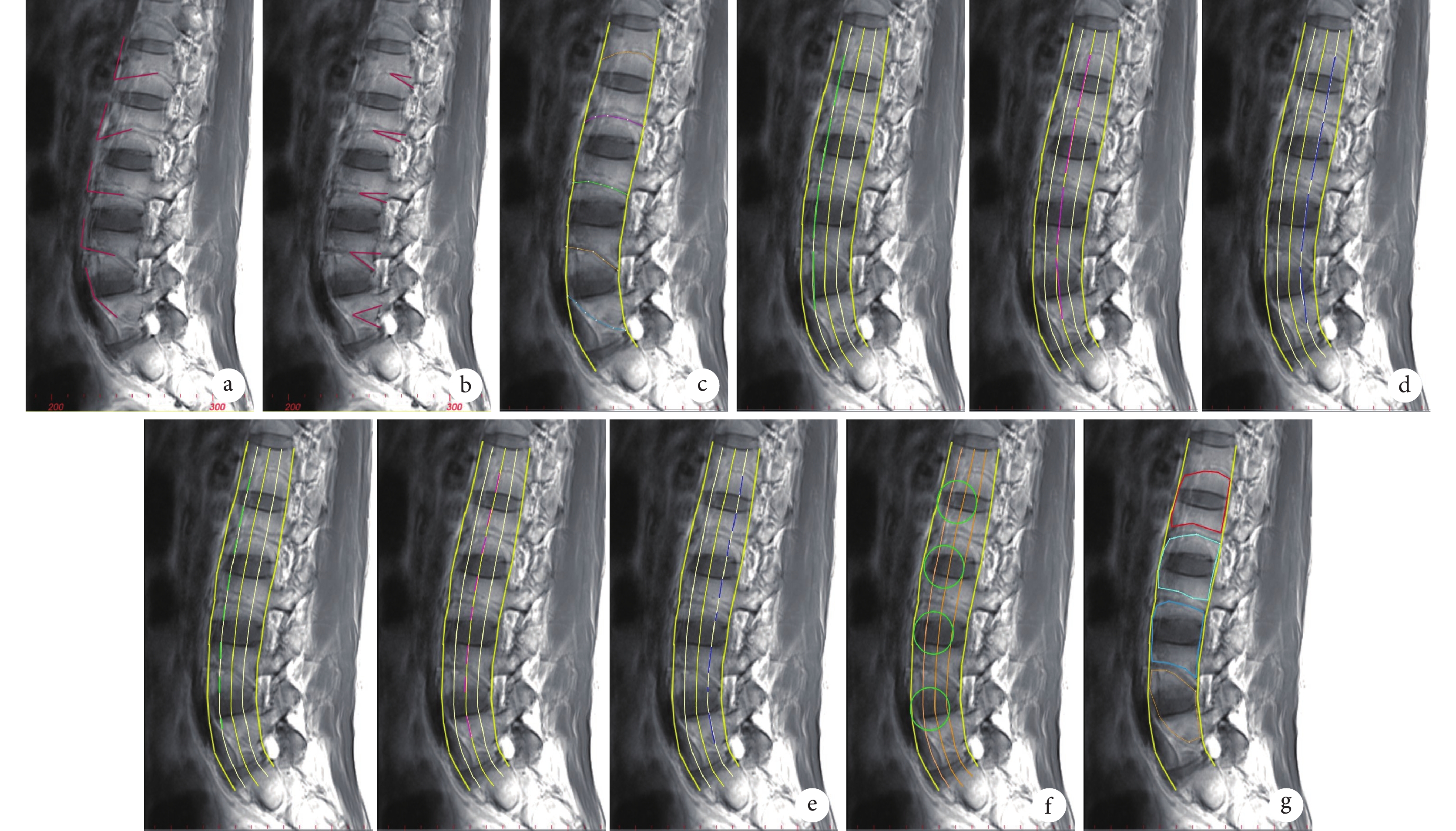 圖2
主要解剖參數測量示意圖
圖2
主要解剖參數測量示意圖
a. 血管發出角度;b. 血管走行角度;c. 血管長度;d. 相鄰椎體血管間距 從左至右依次為Ⅰ、Ⅱ區交界,Ⅱ、Ⅲ區交界,Ⅲ、Ⅳ區交界;e. 節段血管與同序列椎體邊緣間距 從左至右依次為Ⅰ、Ⅱ區交界,Ⅱ、Ⅲ區交界,Ⅲ、Ⅳ區交界處;f. 椎間盤中前1/3為中心22 mm模擬通道;g. 血管安全區
Figure2. Schematic diagram of measurement of anatomical parametersa. Vascular emanation angle; b. Vascular travel angle; c. Length of vessels; d. The distance between adjacent vertebral vessels From left to right for Ⅰ, Ⅱ junction, Ⅱ, Ⅲ junction, and Ⅲ, Ⅳ junction, respectively; e. The distance between the blood vessel and the edge of the vertebral body in the same sequence From left to right for Ⅰ, Ⅱ junction, Ⅱ, Ⅲ junction, and Ⅲ, Ⅳ junction, respectively; f. The diameter of 22 mm simulated channel in the anterior 1/3 of the intervertebral disc; g. The vascular safety zone
1.3 統計學方法
采用SPSS21.0統計軟件進行分析。計量資料行正態性檢驗,均符合正態分布,數據以均數±標準差表示,兩組間比較采用配對t檢驗;多個椎體間、多個椎間隙間比較采用單因素方差分析,兩兩比較采用LSD檢驗。計數資料比較采用χ2檢驗。檢驗水準α=0.05。
2 結果
2.1 L1~5左側椎體側方節段血管各解剖參數
除L4和L5節段血管發出角度差異無統計學意義(P>0.05)外,其余各椎體節段血管發出角度差異均有統計學意義(P<0.05)。除L1和L2間、L4和L5間血管走行角度差異無統計學意義(P>0.05)外,其余各椎體血管走行角度差異均有統計學意義(P<0.05)。L1~L4椎體側方節段血管長度顯著大于L5,差異有統計學意義(P<0.05),L1~L4間差異無統計學意義(P>0.05)。見表1。
2.2 各Moro交界區相鄰椎體血管間距
相鄰椎體間比較:在Ⅰ~Ⅳ各區交界,L1、2、L2、3血管間距差異均無統計學意義(P>0.05);在Ⅱ、Ⅲ區交界,L3、4、L4、5血管間距差異無統計學意義(P>0.05)。相鄰椎體內各區交界比較:L2、3血管間距在Ⅱ、Ⅲ區交界和Ⅲ、Ⅳ區交界間差異無統計學意義(P>0.05);L3、4血管間距在Ⅰ、Ⅱ區交界和Ⅲ、Ⅳ區交界間差異無統計學意義(P>0.05)。其余各相鄰椎體血管間距在不同Moro交界區差異均有統計學意義(P<0.05)。見表2。
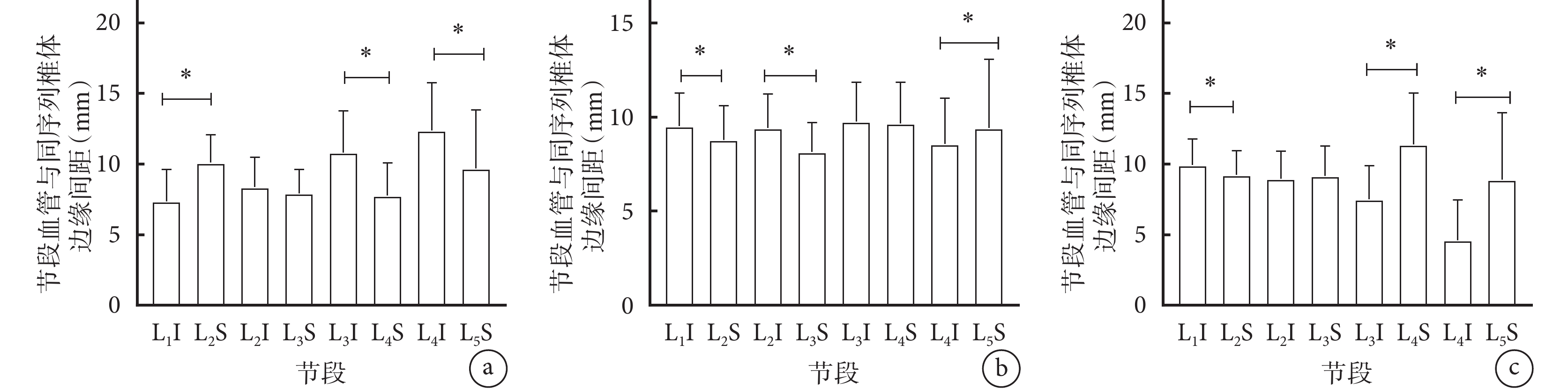
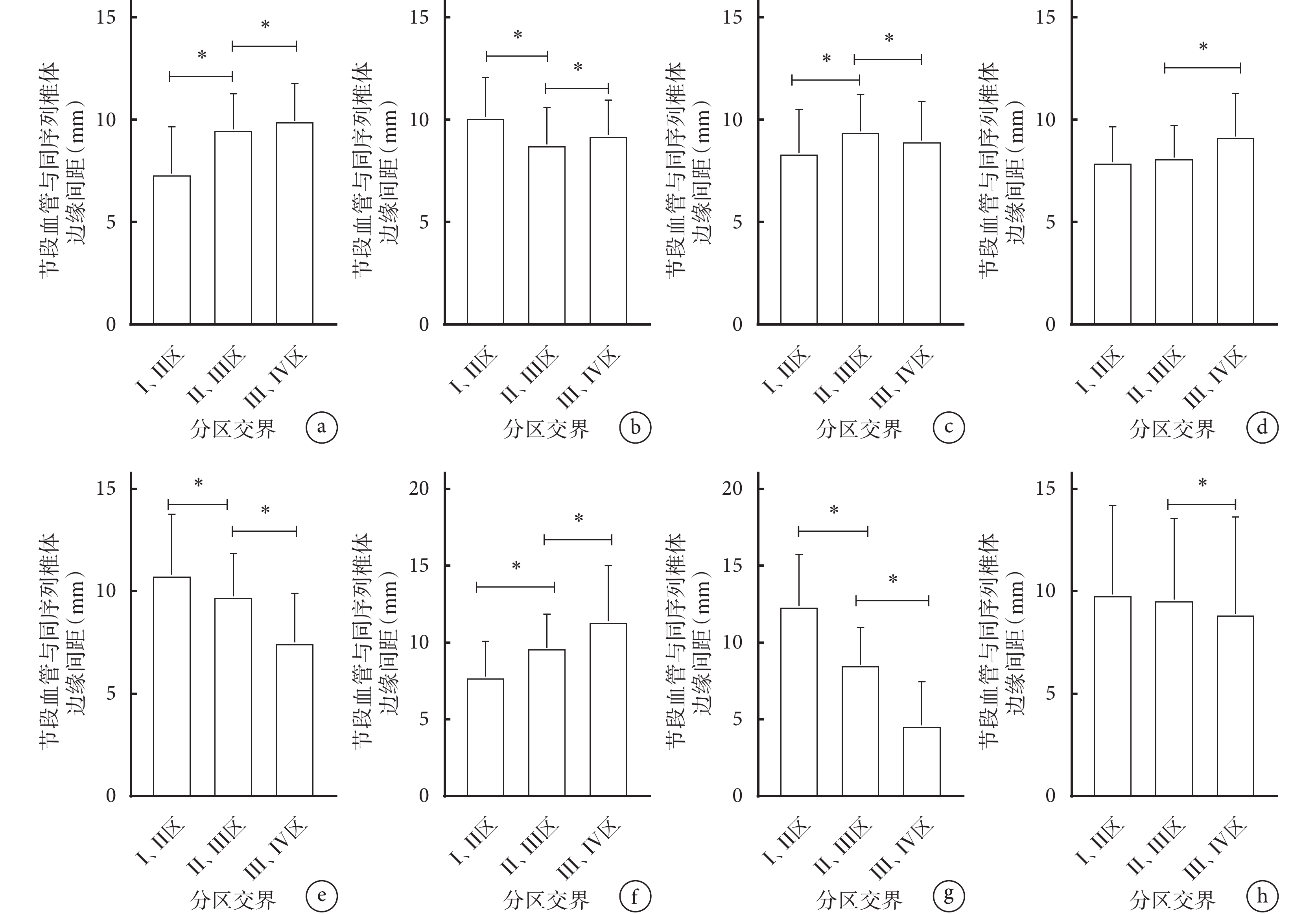
2.3 各Moro交界區節段血管與同序列椎體邊緣間距
除Ⅰ、Ⅱ區交界L2I與L3S之間,Ⅱ、Ⅲ區交界L3I與L4S之間,Ⅲ、Ⅳ區交界L2I與L3S之間差異無統計學意義(P>0.05)外,其他節段尾端距離與下一節段頭端距離比較差異均有統計學意義(P<0.05)。各區交界間比較:除Ⅰ、Ⅱ區交界與Ⅱ、Ⅲ區交界間L3S,以及Ⅰ、Ⅱ區交界與Ⅱ、Ⅲ區交界和Ⅲ 、Ⅳ區交界間L5S比較差異無統計學意義(P>0.05)外,其他各節段血管至同序列椎體邊緣間距在不同Moro交界區差異均有統計學意義(P<0.05)。見圖3、4。
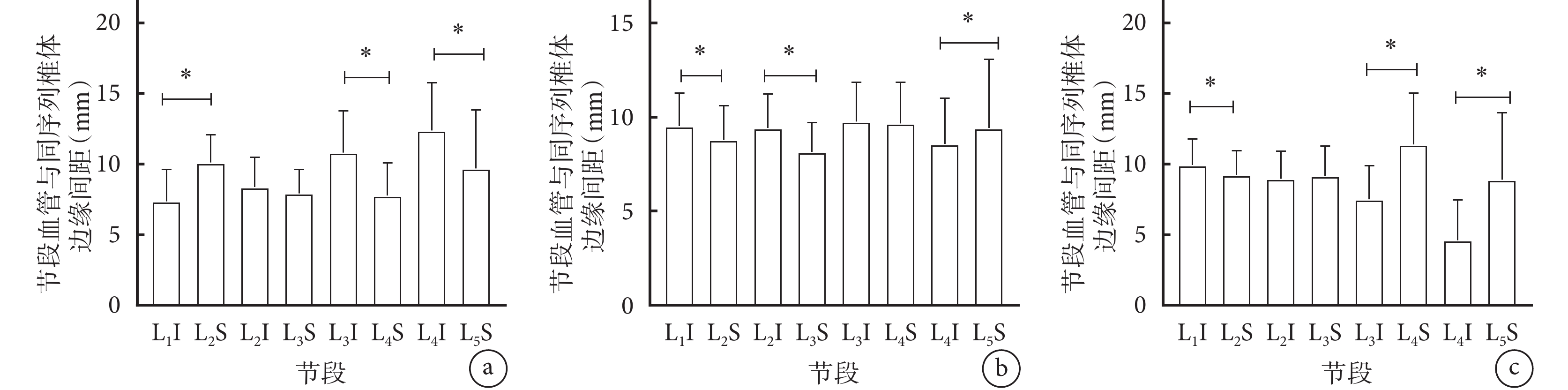 圖3
各Moro區椎體節段血管與同序列椎體頭尾端距離
圖3
各Moro區椎體節段血管與同序列椎體頭尾端距離
*
*
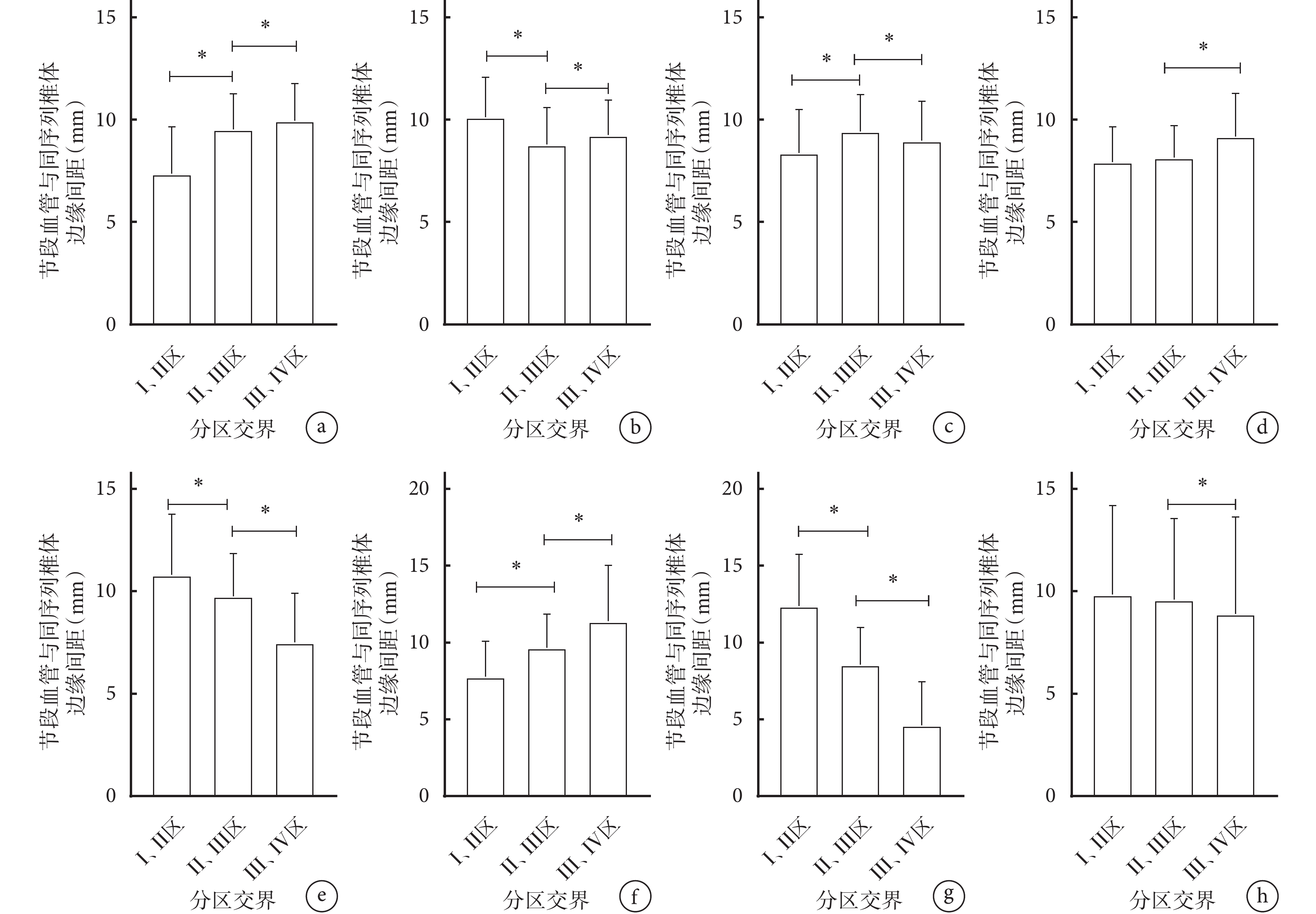 圖4
不同Moro區各節段血管與同序列椎體邊緣間距
圖4
不同Moro區各節段血管與同序列椎體邊緣間距
*
*
2.4 血管間面積
L1、2、L2、3、L3、4、L4、5血管間面積分別為(726.26±149.09)、(735.66±160.78)、(811.62±159.04)、(685.53±192.93)mm2。除L1、2與L2、3間血管間面積差異無統計學意義(P>0.05)外,其他節段側方相鄰節段血管間面積差異均有統計學意義(P<0.05)。
2.5 模擬通道內發現血管的比例及L5節段血管變異情況
模擬通道內發現血管的總體比例為40.19%(43/107),其中L1(41.12%,44/107)、L5(18.69%,20/107)節段發現血管比例高于其他節段,在Moro Ⅰ區(46.73%,50/107)、Ⅱ區(32.71%,35/107)通道內發現血管比例高于Ⅲ區,而在MoroⅢ區通道內未發現L1、L2節段血管存在,不同節段各區血管出現比例差異有統計學意義(χ2=74.950,P<0.001)。見表3。
同時,26.17%(28/107)L5椎體側方未發現節段血管走行,且27.10%(29/107)L5椎體側方血管發出角度<90°。
3 討論
文獻報道OLIF術中血管損傷率高達8.6%[5-7],損傷血管多為椎體側方的髂總靜脈、髂腰靜脈及從主動脈或腔靜脈分支的節段血管,在L5、S1節段風險還會增加[8]。因此需要高度重視對節段血管損傷的預防,在術前做好安全性評估。
發生節段性血管損傷的一個原因是與OLIF手術通道的建立有關[9-10]。OLIF融合器寬度為18 mm,擴張通道頁片直徑為22 mm,手術操作中常需要對腰大肌前緣與血管鞘間隙進行適度分離,以容納寬大的手術通道,若導針和通道的位置不在安全區,在建立擴張通道及操作過程中極易造成血管損傷,嚴重時導致災難性后果。另一原因是腰動、靜脈在數量和分布走行上存在變異[11],L1、2動脈走行和位置比較恒定,但L4、5節段動脈變異較多,在發出后向下走行并常跨越椎間盤,靜脈變異更多。既往通過尸體解剖進行的研究因標本來源少,且處理過的尸體標本血管形狀與正常人體不同,并不能如實反映血管的正常形態[12]。CT血管造影常用來顯示椎體節段動脈,但不能同時顯示更多變的靜脈形態,同時增加了患者檢查費用和造影劑風險[13-14]。MRI是腰椎退變性疾病術前評估最常用手段[15],其安全無輻射,不需要造影即可同時顯示椎體、大血管、側方動靜脈結構,可作為OLIF手術前評估的最佳手段。但鑒于MRI影像不能保證一個層面能涵蓋完整的側方節段血管走行,本研究將腰椎左側區域圖像疊加重建,避免了因單張圖片不能完整展現血管形態造成的信息遺失,從而完整呈現了節段血管的發出以及走行形態,因此有利于術前安全范圍的評估。
3.1 腰椎側方節段血管走行的解剖學特點
腰椎節段血管的走行仍不明確,Shimizu等[16]的尸體研究報道腰椎節段動脈起源于相應椎體平面下方,除最后2支節段動脈外,低位腰椎的節段動脈均位于相應椎體中心部分,并且節段動脈從腹主動脈發出后向上走行一小段距離至椎體的中份后,轉為與終板大致平行呈水平走行。易西南等[17]在尸體解剖中發現,腰血管行至椎體側面時恒定位于椎體側面中間溝內,椎間盤上緣鄰近上位腰動脈,椎間盤下緣鄰近下位腰靜脈,靜脈多走行于動脈上方,但變異率極高。Orita等[18]應用MRI研究發現,L1~3 節段動脈與腹主動脈縱軸之間的支角明顯銳化并向上走行,與頭、尾側相鄰的椎間盤距離較大,損傷風險較小;而L4、5呈鈍角并向下走行,與頭、尾側相鄰的椎間盤距離較小,甚至穿過椎間盤走行,并且L5節段動脈的起點及走行具有很高變異性,所以腰椎下段的OLIF手術極易損傷腰椎節段動脈。但該文獻僅觀察了定位點位置(椎間盤前1/3區域)的血管情況,并未觀測節段血管繼續向椎體后緣走行的特點,也未考慮到術中定位點移位可能帶來的風險。
本研究發現,在L1~4椎體側方分別可見橫向走行血管,相鄰節段血管呈近似平行走行。與Orita等[18]的研究類似,L1、L2血管發出角度明顯呈銳角,L3血管發出角度接近直角,L4、L5血管發出角度為鈍角。L1、2節段血管發出后向椎體頭側走行,L3~5節段血管發出后向椎體尾側走行。不同的是,腰椎節段血管并非如前述的與終板平行,而是自椎體中部向椎體后緣呈平均17.69°~31.20° 尾側傾斜走行。同時,腰椎節段血管的發出角度、走行角度、相鄰節段椎體血管間距自L1至L5呈逐漸增大趨勢。
3.2 L5節段血管變異情況
Wu等[19]在CT腹部血管造影發現L1~4椎體的血液供應均來自腹主動脈,L5椎體的血液供應來源于髂腰動脈、髂總動脈、髂內動脈和L4節段動脈的吻合支。Aguirre等[6]的研究發現腰椎節段動脈在L1~4水平存在率為90%,而L5左側為8.7%。Orita等[18]發現L5節段動脈的起點及走行具有很高變異性,其存在率僅為38%,并發現L5節段血管通常很小,它可能是骶中動脈的1個分支,而不是主動脈的分支,在MRI上可能無法檢測到;另外,MRI顯示的L5節段血管可能是髂腰動脈,它通常走行于髂窩上內側的髂外動脈深部,穿過閉孔神經和腰骶叢之間,在腰大肌上走行,通常分裂為通向腰大肌和腰方肌的腰支,脊支穿過S1和L5椎骨之間進入椎管;此外,腹主動脈分叉和髂血管匯合位置也會影響L5節段血管發出角度和走行。Molinares等[20]發現腹主動脈分叉位置主要位于L3椎體下1/3與L5椎體中1/3之間,73%腹主動脈分叉位于L4椎體范圍。Vaccaro等[21]研究發現34.67%髂靜脈匯合位于L5椎體,45.92%位于L4椎體,19.39%位于L4、5椎間盤。髂血管匯合位置越低,OLIF手術通道越難實現,31%L5、S1節段患者腹部血管阻擋了OLIF手術入路[22]。
本研究亦發現L5節段血管存在變異情況,其中26.17%(28/107)在L5椎體水平未見節段血管走行,缺失率低于Orita等[18]及Aguirre等[6]的研究。27.10%(29/107)L5血管發出角度<90°,明顯不同于L5節段血管發出呈鈍角的特點,考慮存在血管發出位置發生變異。同時,受Moro Ⅰ區腹主動脈分叉和髂血管的影響,L5節段血管長度、L4、5血管間面積小于其他節段,而L4節段血管不受此影響,提示在L4、5間隙建立手術通道時,需注意Ⅰ區L5側方節段血管、髂血管及其分支走行的影響,避免損傷造成出血。
3.3 OLIF手術通道血管安全區和固定針的放置
OLIF手術天然的“操作窗”為腰大肌前緣至腹主動脈的間隙,每個椎間盤節段在該間隙均有一無血管和神經通過的安全區[23],其上界為橫向走行的腰節段血管腰動脈,下界為腰靜脈,內側界為下腔靜脈或主動脈,外側界為腰升靜脈、交感干和腰神經根,鑒于腰骶叢大部分分布于腰椎Moro Ⅲ區、Ⅳ區(即椎體偏后側),故OLIF手術建議將撐開器放置在Ⅰ區、Ⅱ區,將融合器放置在Ⅱ區、Ⅲ區。若為恢復腰椎前凸,融合器應放置在Ⅰ區、Ⅱ區;若需更好地擴大神經根管及中央管,融合器應放置在Ⅲ區、Ⅳ區[24]。這就需要將OLIF通道推薦的Moro區相應地向后側Ⅲ區、Ⅳ區移位,無形中增加了這些區域血管損傷風險。Orita等[18]報道L1~4節段OLIF血管損傷率為4.9%,L4、5節段高達15.6%。宋永興等[25]報道OLIF手術時L4、5節段醫源性損傷發生率最高(2.98%,7/235),認為除了與L4、5手術頻次高、L4節段左側腰大肌與髂總動脈間隙最窄、血管變異及腹主動脈分叉等客觀因素有關外,與術者解剖技術不熟練、未發現血管解剖變異、通道固定針位置不合適等主觀因素密切相關,故術前需仔細分析擴張通道和固定針部位腰椎節段血管的走行情況以避免損傷。Orita等[18]認為節段動脈不超過椎體中部,定位針放置于椎體尾側損傷節段血管的風險較低;Wu等[19]則認為固定針應固定于L1、2和L2、3處的下椎體上邊緣,以及L3、4和L4、5處的上椎體下邊緣。
本研究發現模擬通道區域內L1和L5節段血管比例較高,且多位于Moro Ⅰ區、Ⅱ區,而在Ⅲ區通道內未發現L1、L2節段血管出現,提示L1、2間隙在Ⅰ區、Ⅱ區建立通道時出現血管損傷的概率較大,將通道中心向Ⅲ區后移更安全。但L4、5血管間距呈前寬后窄形態,在Ⅰ、Ⅱ區交界處最大,擴張管可優先放在此區域。而Ⅲ、Ⅳ區交界處L4、5血管間距<22 mm,應盡量避免在此區域放置擴張管。同時,大部分節段動脈至椎體下緣的距離大于下一節段靜脈至椎體上緣的距離,術者在椎間隙頭端置入固定針更安全,這與既往研究類似,但在L1 Ⅰ、Ⅱ區交界,L3 Ⅲ、Ⅳ區交界,L4 Ⅱ~Ⅳ區交界處節段血管椎體下緣的距離小于下一節段血管至椎體上緣的距離,這也提示術者選擇在這幾處將固定針置入椎間隙尾端椎體邊緣更安全。
3.4 本研究的局限性
相對于尸體標本的解剖學測量,影像學測量有其自身局限性:① 二維圖片難以準確反映三維空間結構,數據精確度低于直接測量尸體標本獲得數據。② 因MRI分辨率和軟件功能限制,不能保證每個影像將所有感興趣部位與背景區域清晰區別顯示出來,存在誤判可能,并且不能顯示周圍神經根和腰叢形態,不能提供更全面信息。為了降低這些問題給研究數據帶來的影響,本研究請影像醫師和脊柱外科醫師按Moro分區進行測量分析,以利于臨床醫生結合神經Moro區域分布的特點,為指導臨床實踐提供依據。然而本研究樣本量較小,后續需進一步擴大樣本量研究。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經東莞東華醫院醫學倫理委員會批準(2019DHLL040)
作者貢獻聲明 高飛:文章構思及設計、收集文獻、撰寫及修改文章;張宇:文章構思、觀點形成及文章審改;段洪凱、覃達賢、王洪偉、王青云、李顯:收集文獻,對文章結構、邏輯等方面提供建議
斜外側腰椎椎間融合術(oblique lumbar interbody fusion,OLIF)是利用自然解剖間隙進行手術操作,其創傷小、術中出血量少、手術時間短、矯正及融合效果好,已成為近年來脊柱外科的熱點術式[1-2]。但因其切口部位深、腰椎側方結構復雜、暴露建立手術通道困難、早期并發癥多等因素[3],在基層醫院未得到廣泛推廣。其中節段血管損傷是OLIF術中需要緊急處理的最常見、最棘手且后果最嚴重的并發癥。此前研究主要關注腹部大血管與腰神經之間的操作空間,對椎體側方節段血管的走行特點及其對OLIF通道的影響并不明確。本研究擬利用MRI觀測OLIF手術通道椎體側方節段血管的解剖特征及其安全范圍,以期指導OLIF手術通道的建立,增加手術安全性,減少血管損傷的發生。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:① 年齡18~70歲;② 椎間隙高度無明顯塌陷且椎體間無移位的腰椎間盤突出、椎間盤源性腰痛、退行性腰椎管狹窄癥患者;③ 符合OLIF手術適應證。排除標準:① 有脊柱骨折、畸形、感染和腫瘤病史;② 有腰椎手術病史;③ 腰椎滑脫、腰椎失穩、腰椎側凸、骨性椎管狹窄、先天性椎管狹窄、椎管內占位性病變者;④ 椎間隙或后方關節突關節自發性融合者;⑤ 合并椎體嚴重骨質疏松者;⑥ 孕婦和哺乳期婦女;⑦ 不能接受MRI檢查者;⑧ 合并有心血管、肝、腎和造血系統等嚴重原發性疾病或精神病患者。
2019年10月—2022年11月,東莞東華醫院收治患者中共107例符合選擇標準納入研究。男66例,女41例;年齡20~70歲,平均54.0歲。其中腰椎間盤突出癥61例、椎間盤源性腰痛29例、退行性腰椎管狹窄癥17例。病變節段:L1、2 6例,L2、3 14例,L3、4 28例,L4、5 63例,L5、S1 62例。
1.2 研究方法
采用超導3.0T MRI(Siemens公司,德國;重復時間550 ms,回波時間8.8 ms,層厚4.0 mm)獲取患者腰椎MRI圖像,矢狀位T1、T2加權像采用無間隙的4.0 mm切片間隔,圖像以DICOM格式儲存。將患者腰椎MRI DICOM數據導入E-3D數字化醫療平臺(V19.12版本;湖南六維精航數字科技有限公司),選擇T1加權序列,將多張包含腰椎左側節段血管、腹主動脈、腰椎正中線的矢狀位圖像進行多圖層疊加融合,調整各圖像權值使腰椎椎體、椎間盤、腰椎節段血管 [同一椎體側方有2根血管,上方(頭側)為節段靜脈,下方(尾側)為節段動脈,2根血管緊貼相伴走行]、腹主動脈顯像清晰,獲得腰椎節段血管走行完整的圖像(圖1),觀察L1~5椎體左側節段血管形態,并測量OLIF手術通道血管安全區范圍相關解剖參數。由1名有經驗的脊柱外科醫生和1名影像科醫生同時在影像工作站上測量,同一指標測量3次,取均值。
 圖1
腰椎左側節段血管疊加融合圖像
Figure1.
Superimposed image of lumbar left segmental vessels
圖1
腰椎左側節段血管疊加融合圖像
Figure1.
Superimposed image of lumbar left segmental vessels
相關解剖參數:① 血管發出角度:腹主動脈軸線與左側L1~5椎體側方節段血管發出部位的夾角。② 血管走行角度:椎體中部至后緣節段血管(椎體尾側端血管)走行與同序列椎體終板的夾角。③ 血管長度:椎體節段血管發出點至椎體后緣距離。④ 相鄰椎體血管間距:根據Moro等[4]的方法將腰椎由前向后分為Ⅰ~Ⅳ 4個區,在Ⅰ、Ⅱ區交界,Ⅱ、Ⅲ區交界,Ⅲ、Ⅳ區交界處分別測量相鄰椎體血管間距離。⑤ 節段血管與同序列椎體邊緣間距:在Ⅰ、Ⅱ區交界,Ⅱ、Ⅲ區交界,Ⅲ、Ⅳ區交界處分別測量椎體左側節段血管與同節段椎體頭、尾端邊緣的距離。頭端(S):節段血管(節段靜脈)至同序列椎體上緣;尾端(I):節段血管(節段動脈)至同序列椎體下緣。例如,L1頭端距離以L1S表示,尾端距離以L1I表示,以此類推。⑥ 模擬通道內發現血管的比例:將腰椎間盤中前1/3作為模擬穿刺中心,將其周圍直徑22 mm區域作為模擬通道區域,統計通道內Moro Ⅰ~Ⅳ區發現血管的比例。⑦ 血管間面積:將腹部大血管、相鄰椎體側方節段血管之間的椎體前后緣間隙設定為腰椎側方血管安全區,測量其面積。⑧ L5節段血管變異情況:統計L5椎體無明確節段血管走行及血管發出角度<90° 的比例。見圖2。
 圖2
主要解剖參數測量示意圖
圖2
主要解剖參數測量示意圖
a. 血管發出角度;b. 血管走行角度;c. 血管長度;d. 相鄰椎體血管間距 從左至右依次為Ⅰ、Ⅱ區交界,Ⅱ、Ⅲ區交界,Ⅲ、Ⅳ區交界;e. 節段血管與同序列椎體邊緣間距 從左至右依次為Ⅰ、Ⅱ區交界,Ⅱ、Ⅲ區交界,Ⅲ、Ⅳ區交界處;f. 椎間盤中前1/3為中心22 mm模擬通道;g. 血管安全區
Figure2. Schematic diagram of measurement of anatomical parametersa. Vascular emanation angle; b. Vascular travel angle; c. Length of vessels; d. The distance between adjacent vertebral vessels From left to right for Ⅰ, Ⅱ junction, Ⅱ, Ⅲ junction, and Ⅲ, Ⅳ junction, respectively; e. The distance between the blood vessel and the edge of the vertebral body in the same sequence From left to right for Ⅰ, Ⅱ junction, Ⅱ, Ⅲ junction, and Ⅲ, Ⅳ junction, respectively; f. The diameter of 22 mm simulated channel in the anterior 1/3 of the intervertebral disc; g. The vascular safety zone
1.3 統計學方法
采用SPSS21.0統計軟件進行分析。計量資料行正態性檢驗,均符合正態分布,數據以均數±標準差表示,兩組間比較采用配對t檢驗;多個椎體間、多個椎間隙間比較采用單因素方差分析,兩兩比較采用LSD檢驗。計數資料比較采用χ2檢驗。檢驗水準α=0.05。
2 結果
2.1 L1~5左側椎體側方節段血管各解剖參數
除L4和L5節段血管發出角度差異無統計學意義(P>0.05)外,其余各椎體節段血管發出角度差異均有統計學意義(P<0.05)。除L1和L2間、L4和L5間血管走行角度差異無統計學意義(P>0.05)外,其余各椎體血管走行角度差異均有統計學意義(P<0.05)。L1~L4椎體側方節段血管長度顯著大于L5,差異有統計學意義(P<0.05),L1~L4間差異無統計學意義(P>0.05)。見表1。
2.2 各Moro交界區相鄰椎體血管間距
相鄰椎體間比較:在Ⅰ~Ⅳ各區交界,L1、2、L2、3血管間距差異均無統計學意義(P>0.05);在Ⅱ、Ⅲ區交界,L3、4、L4、5血管間距差異無統計學意義(P>0.05)。相鄰椎體內各區交界比較:L2、3血管間距在Ⅱ、Ⅲ區交界和Ⅲ、Ⅳ區交界間差異無統計學意義(P>0.05);L3、4血管間距在Ⅰ、Ⅱ區交界和Ⅲ、Ⅳ區交界間差異無統計學意義(P>0.05)。其余各相鄰椎體血管間距在不同Moro交界區差異均有統計學意義(P<0.05)。見表2。
2.3 各Moro交界區節段血管與同序列椎體邊緣間距
除Ⅰ、Ⅱ區交界L2I與L3S之間,Ⅱ、Ⅲ區交界L3I與L4S之間,Ⅲ、Ⅳ區交界L2I與L3S之間差異無統計學意義(P>0.05)外,其他節段尾端距離與下一節段頭端距離比較差異均有統計學意義(P<0.05)。各區交界間比較:除Ⅰ、Ⅱ區交界與Ⅱ、Ⅲ區交界間L3S,以及Ⅰ、Ⅱ區交界與Ⅱ、Ⅲ區交界和Ⅲ 、Ⅳ區交界間L5S比較差異無統計學意義(P>0.05)外,其他各節段血管至同序列椎體邊緣間距在不同Moro交界區差異均有統計學意義(P<0.05)。見圖3、4。
 圖3
各Moro區椎體節段血管與同序列椎體頭尾端距離
圖3
各Moro區椎體節段血管與同序列椎體頭尾端距離
*
*
 圖4
不同Moro區各節段血管與同序列椎體邊緣間距
圖4
不同Moro區各節段血管與同序列椎體邊緣間距
*
*
2.4 血管間面積
L1、2、L2、3、L3、4、L4、5血管間面積分別為(726.26±149.09)、(735.66±160.78)、(811.62±159.04)、(685.53±192.93)mm2。除L1、2與L2、3間血管間面積差異無統計學意義(P>0.05)外,其他節段側方相鄰節段血管間面積差異均有統計學意義(P<0.05)。
2.5 模擬通道內發現血管的比例及L5節段血管變異情況
模擬通道內發現血管的總體比例為40.19%(43/107),其中L1(41.12%,44/107)、L5(18.69%,20/107)節段發現血管比例高于其他節段,在Moro Ⅰ區(46.73%,50/107)、Ⅱ區(32.71%,35/107)通道內發現血管比例高于Ⅲ區,而在MoroⅢ區通道內未發現L1、L2節段血管存在,不同節段各區血管出現比例差異有統計學意義(χ2=74.950,P<0.001)。見表3。
同時,26.17%(28/107)L5椎體側方未發現節段血管走行,且27.10%(29/107)L5椎體側方血管發出角度<90°。
3 討論
文獻報道OLIF術中血管損傷率高達8.6%[5-7],損傷血管多為椎體側方的髂總靜脈、髂腰靜脈及從主動脈或腔靜脈分支的節段血管,在L5、S1節段風險還會增加[8]。因此需要高度重視對節段血管損傷的預防,在術前做好安全性評估。
發生節段性血管損傷的一個原因是與OLIF手術通道的建立有關[9-10]。OLIF融合器寬度為18 mm,擴張通道頁片直徑為22 mm,手術操作中常需要對腰大肌前緣與血管鞘間隙進行適度分離,以容納寬大的手術通道,若導針和通道的位置不在安全區,在建立擴張通道及操作過程中極易造成血管損傷,嚴重時導致災難性后果。另一原因是腰動、靜脈在數量和分布走行上存在變異[11],L1、2動脈走行和位置比較恒定,但L4、5節段動脈變異較多,在發出后向下走行并常跨越椎間盤,靜脈變異更多。既往通過尸體解剖進行的研究因標本來源少,且處理過的尸體標本血管形狀與正常人體不同,并不能如實反映血管的正常形態[12]。CT血管造影常用來顯示椎體節段動脈,但不能同時顯示更多變的靜脈形態,同時增加了患者檢查費用和造影劑風險[13-14]。MRI是腰椎退變性疾病術前評估最常用手段[15],其安全無輻射,不需要造影即可同時顯示椎體、大血管、側方動靜脈結構,可作為OLIF手術前評估的最佳手段。但鑒于MRI影像不能保證一個層面能涵蓋完整的側方節段血管走行,本研究將腰椎左側區域圖像疊加重建,避免了因單張圖片不能完整展現血管形態造成的信息遺失,從而完整呈現了節段血管的發出以及走行形態,因此有利于術前安全范圍的評估。
3.1 腰椎側方節段血管走行的解剖學特點
腰椎節段血管的走行仍不明確,Shimizu等[16]的尸體研究報道腰椎節段動脈起源于相應椎體平面下方,除最后2支節段動脈外,低位腰椎的節段動脈均位于相應椎體中心部分,并且節段動脈從腹主動脈發出后向上走行一小段距離至椎體的中份后,轉為與終板大致平行呈水平走行。易西南等[17]在尸體解剖中發現,腰血管行至椎體側面時恒定位于椎體側面中間溝內,椎間盤上緣鄰近上位腰動脈,椎間盤下緣鄰近下位腰靜脈,靜脈多走行于動脈上方,但變異率極高。Orita等[18]應用MRI研究發現,L1~3 節段動脈與腹主動脈縱軸之間的支角明顯銳化并向上走行,與頭、尾側相鄰的椎間盤距離較大,損傷風險較小;而L4、5呈鈍角并向下走行,與頭、尾側相鄰的椎間盤距離較小,甚至穿過椎間盤走行,并且L5節段動脈的起點及走行具有很高變異性,所以腰椎下段的OLIF手術極易損傷腰椎節段動脈。但該文獻僅觀察了定位點位置(椎間盤前1/3區域)的血管情況,并未觀測節段血管繼續向椎體后緣走行的特點,也未考慮到術中定位點移位可能帶來的風險。
本研究發現,在L1~4椎體側方分別可見橫向走行血管,相鄰節段血管呈近似平行走行。與Orita等[18]的研究類似,L1、L2血管發出角度明顯呈銳角,L3血管發出角度接近直角,L4、L5血管發出角度為鈍角。L1、2節段血管發出后向椎體頭側走行,L3~5節段血管發出后向椎體尾側走行。不同的是,腰椎節段血管并非如前述的與終板平行,而是自椎體中部向椎體后緣呈平均17.69°~31.20° 尾側傾斜走行。同時,腰椎節段血管的發出角度、走行角度、相鄰節段椎體血管間距自L1至L5呈逐漸增大趨勢。
3.2 L5節段血管變異情況
Wu等[19]在CT腹部血管造影發現L1~4椎體的血液供應均來自腹主動脈,L5椎體的血液供應來源于髂腰動脈、髂總動脈、髂內動脈和L4節段動脈的吻合支。Aguirre等[6]的研究發現腰椎節段動脈在L1~4水平存在率為90%,而L5左側為8.7%。Orita等[18]發現L5節段動脈的起點及走行具有很高變異性,其存在率僅為38%,并發現L5節段血管通常很小,它可能是骶中動脈的1個分支,而不是主動脈的分支,在MRI上可能無法檢測到;另外,MRI顯示的L5節段血管可能是髂腰動脈,它通常走行于髂窩上內側的髂外動脈深部,穿過閉孔神經和腰骶叢之間,在腰大肌上走行,通常分裂為通向腰大肌和腰方肌的腰支,脊支穿過S1和L5椎骨之間進入椎管;此外,腹主動脈分叉和髂血管匯合位置也會影響L5節段血管發出角度和走行。Molinares等[20]發現腹主動脈分叉位置主要位于L3椎體下1/3與L5椎體中1/3之間,73%腹主動脈分叉位于L4椎體范圍。Vaccaro等[21]研究發現34.67%髂靜脈匯合位于L5椎體,45.92%位于L4椎體,19.39%位于L4、5椎間盤。髂血管匯合位置越低,OLIF手術通道越難實現,31%L5、S1節段患者腹部血管阻擋了OLIF手術入路[22]。
本研究亦發現L5節段血管存在變異情況,其中26.17%(28/107)在L5椎體水平未見節段血管走行,缺失率低于Orita等[18]及Aguirre等[6]的研究。27.10%(29/107)L5血管發出角度<90°,明顯不同于L5節段血管發出呈鈍角的特點,考慮存在血管發出位置發生變異。同時,受Moro Ⅰ區腹主動脈分叉和髂血管的影響,L5節段血管長度、L4、5血管間面積小于其他節段,而L4節段血管不受此影響,提示在L4、5間隙建立手術通道時,需注意Ⅰ區L5側方節段血管、髂血管及其分支走行的影響,避免損傷造成出血。
3.3 OLIF手術通道血管安全區和固定針的放置
OLIF手術天然的“操作窗”為腰大肌前緣至腹主動脈的間隙,每個椎間盤節段在該間隙均有一無血管和神經通過的安全區[23],其上界為橫向走行的腰節段血管腰動脈,下界為腰靜脈,內側界為下腔靜脈或主動脈,外側界為腰升靜脈、交感干和腰神經根,鑒于腰骶叢大部分分布于腰椎Moro Ⅲ區、Ⅳ區(即椎體偏后側),故OLIF手術建議將撐開器放置在Ⅰ區、Ⅱ區,將融合器放置在Ⅱ區、Ⅲ區。若為恢復腰椎前凸,融合器應放置在Ⅰ區、Ⅱ區;若需更好地擴大神經根管及中央管,融合器應放置在Ⅲ區、Ⅳ區[24]。這就需要將OLIF通道推薦的Moro區相應地向后側Ⅲ區、Ⅳ區移位,無形中增加了這些區域血管損傷風險。Orita等[18]報道L1~4節段OLIF血管損傷率為4.9%,L4、5節段高達15.6%。宋永興等[25]報道OLIF手術時L4、5節段醫源性損傷發生率最高(2.98%,7/235),認為除了與L4、5手術頻次高、L4節段左側腰大肌與髂總動脈間隙最窄、血管變異及腹主動脈分叉等客觀因素有關外,與術者解剖技術不熟練、未發現血管解剖變異、通道固定針位置不合適等主觀因素密切相關,故術前需仔細分析擴張通道和固定針部位腰椎節段血管的走行情況以避免損傷。Orita等[18]認為節段動脈不超過椎體中部,定位針放置于椎體尾側損傷節段血管的風險較低;Wu等[19]則認為固定針應固定于L1、2和L2、3處的下椎體上邊緣,以及L3、4和L4、5處的上椎體下邊緣。
本研究發現模擬通道區域內L1和L5節段血管比例較高,且多位于Moro Ⅰ區、Ⅱ區,而在Ⅲ區通道內未發現L1、L2節段血管出現,提示L1、2間隙在Ⅰ區、Ⅱ區建立通道時出現血管損傷的概率較大,將通道中心向Ⅲ區后移更安全。但L4、5血管間距呈前寬后窄形態,在Ⅰ、Ⅱ區交界處最大,擴張管可優先放在此區域。而Ⅲ、Ⅳ區交界處L4、5血管間距<22 mm,應盡量避免在此區域放置擴張管。同時,大部分節段動脈至椎體下緣的距離大于下一節段靜脈至椎體上緣的距離,術者在椎間隙頭端置入固定針更安全,這與既往研究類似,但在L1 Ⅰ、Ⅱ區交界,L3 Ⅲ、Ⅳ區交界,L4 Ⅱ~Ⅳ區交界處節段血管椎體下緣的距離小于下一節段血管至椎體上緣的距離,這也提示術者選擇在這幾處將固定針置入椎間隙尾端椎體邊緣更安全。
3.4 本研究的局限性
相對于尸體標本的解剖學測量,影像學測量有其自身局限性:① 二維圖片難以準確反映三維空間結構,數據精確度低于直接測量尸體標本獲得數據。② 因MRI分辨率和軟件功能限制,不能保證每個影像將所有感興趣部位與背景區域清晰區別顯示出來,存在誤判可能,并且不能顯示周圍神經根和腰叢形態,不能提供更全面信息。為了降低這些問題給研究數據帶來的影響,本研究請影像醫師和脊柱外科醫師按Moro分區進行測量分析,以利于臨床醫生結合神經Moro區域分布的特點,為指導臨床實踐提供依據。然而本研究樣本量較小,后續需進一步擴大樣本量研究。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經東莞東華醫院醫學倫理委員會批準(2019DHLL040)
作者貢獻聲明 高飛:文章構思及設計、收集文獻、撰寫及修改文章;張宇:文章構思、觀點形成及文章審改;段洪凱、覃達賢、王洪偉、王青云、李顯:收集文獻,對文章結構、邏輯等方面提供建議