引用本文: 何宏慶, 李寧凱, 劉猛, 林家婷, 王強, 張銀昌. 帶線錨釘三維立體捆扎治療髕骨下極撕脫性骨折. 中國修復重建外科雜志, 2025, 39(1): 26-31. doi: 10.7507/1002-1892.202409080 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
髕骨下極是伸膝裝置重要組成部分,具有加強股四頭肌力臂作用。該部位骨折相對少見,占所有髕骨骨折的5%~22.4%,且多為粉碎性,對于移位骨折推薦手術治療以恢復下肢伸展機制[1-2]。臨床上治療髕骨下極骨折術式較多,包括髕骨下極切除以及以鉤鋼板、克氏針張力帶、鎳鈦聚髕器等為代表的剛性固定術式[3-5]。近年來,隨著運動醫學及相關內植物的發展,以帶線錨釘縫合技術為代表的彈性固定應用越來越多,但在臨床實際應用中仍存在一些問題需要改進。首先,帶線錨釘植入位置和深度缺乏統一標準;其次,帶線錨釘縫合手術策略存在差異,如縫合及捆扎方式、縫線數量和方向以及是否使用鋼絲或克氏針等鋼性輔助固定,而上述操作均可能影響治療效果[3-13]。我們參考了多種術式經驗,設計了帶線錨釘雙滑輪結構聯合縫線經骨隧道三維捆扎技術治療髕骨下極撕脫性骨折,并于2021年9月開始用于臨床。現回顧患者臨床資料,并與傳統鋼絲張力帶固定患者進行比較,進一步明確該技術療效。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:① 經X線片及CT證實為髕骨下極撕脫性骨折;② 受傷至就診時間≤2周;③ 患者就診時生命體征平穩、無嚴重慢性疾病及認知障礙;④ 閉合性損傷且未合并血管、神經損傷等;⑤ 接受帶線錨釘聯合縫線經骨隧道三維捆扎技術或傳統鋼絲張力帶固定手術,手術由同一術者完成。排除標準:① 術中同時修復血管、神經或半月板等;② 合并多發傷或其他嚴重創傷;③ 存在嚴重全身性疾病影響骨折愈合和術后康復;④ 隨訪數據不完整。
2021年9月—2023年4月,共38例患者符合選擇標準納入研究。其中,手術采用帶線錨釘雙滑輪結構聯合縫線經骨隧道三維捆扎技術18例(A組),傳統鋼絲張力帶固定技術20例(B組)。兩組患者年齡、性別、骨折原因及側別、病程等基線資料比較,差異均無統計學意義(P>0.05)。見表1。
1.2 手術方法
1.2.1 A組
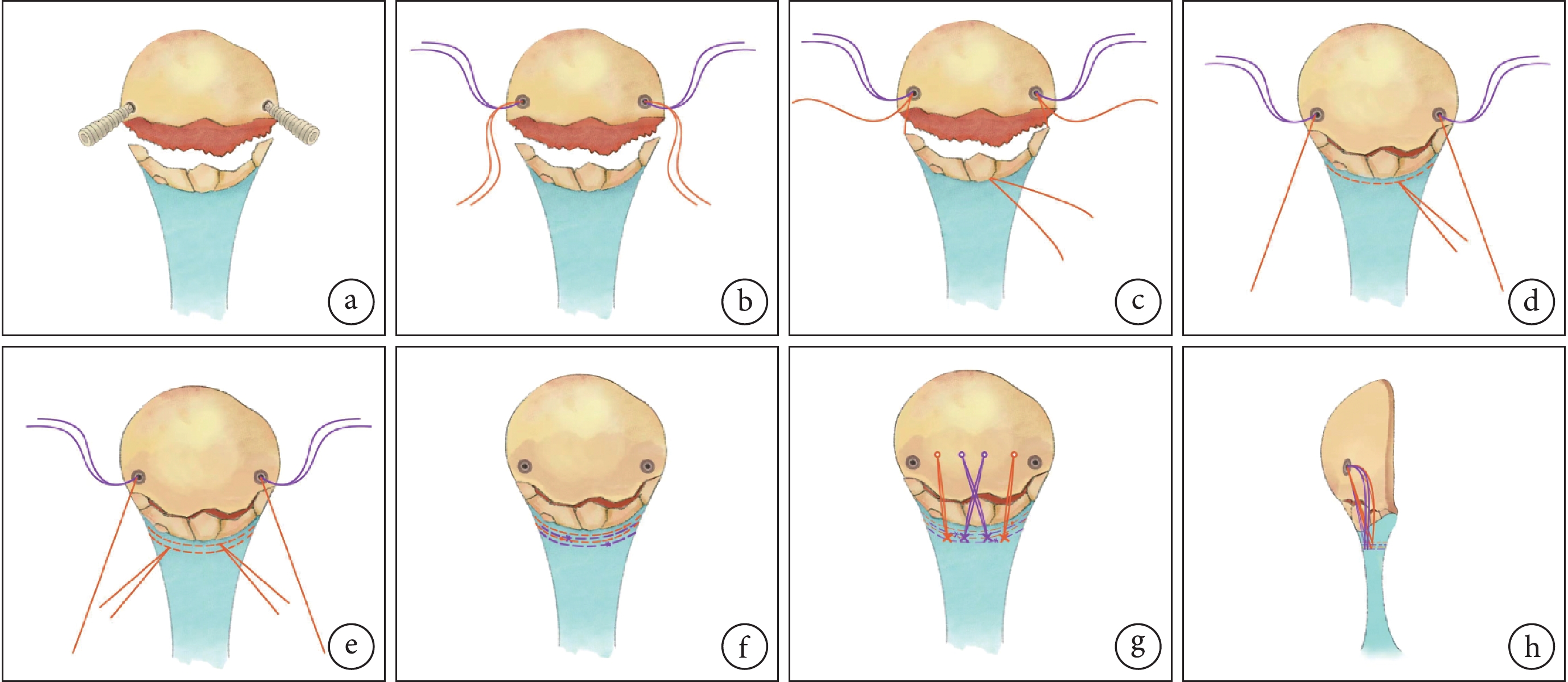
全身麻醉下,患者取仰臥位,患肢大腿根部捆綁止血帶,手術開始前進行充氣(壓力55 kPa)。取髕骨正中切口,從髕骨中間部至下極髕腱連接處;清除淤血,剝離軟組織及凝血塊,顯露骨折斷端并徹底沖洗。在近端骨折面兩邊靠外側,斜向內上45° 植入2枚4.5 mm帶線錨釘(強生公司,美國),尾端埋入骨皮質。首先,各取2枚帶線錨釘的1條肌腱線(紅線),沿髕骨兩側下行至髕腱連接處,使用圓針頭將肌腱線從兩側連續縫合至髕腱中部并牢固打結。拉起兩側肌腱線的另一端,注意調整骨折線對合完好,用力拉緊肌腱線使下方骨折端托舉復位,保持復位狀態,再將此端肌腱線在下極髕腱處連續縫合至中間部打結,完成一次冠狀面固定復位。取2枚帶線錨釘另1條肌腱線(紫線)重復上述步驟,完成縫合打結和滑輪結構托舉復位,最終形成2次有效冠狀面固定復位,剪下剩余肌腱線備用。
然后,觀察2枚帶線錨釘之間骨折面破壞程度,制備3~4條骨隧道,利用2-0克氏針從下極骨折端鉆入至髕骨中間部后鉆出,位置盡量與錨釘位置平齊。使用PDS線牽引剩余肌腱線穿過骨隧道,再次收緊打結,將結頭靠近下極入口處。注意當髕骨下極骨折粉碎嚴重影響骨隧道鉆取時,可在遠端髕韌帶上打結肌腱線形成下方止點,再穿過近端骨隧道。至此,矢狀面輔助固定完成,最終合并形成三維空間上的堅強固定。見圖1。
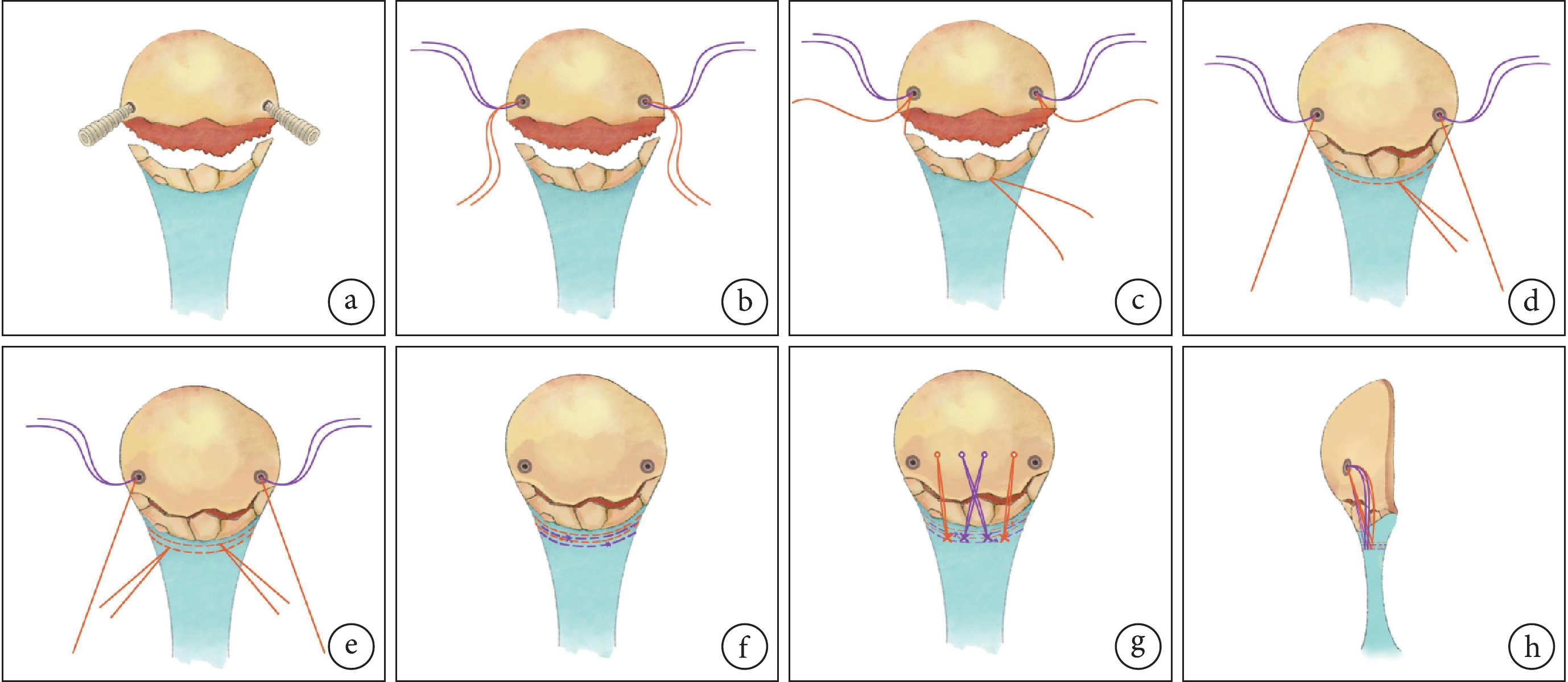 圖1
帶線錨釘雙滑輪結構聯合縫線經骨隧道三維捆扎技術示意圖
圖1
帶線錨釘雙滑輪結構聯合縫線經骨隧道三維捆扎技術示意圖
a、b. 帶線錨釘植入;c. 取1條肌腱線(紅線)從兩側連續縫合至髕腱中部并打結;d. 拉緊肌腱線托舉復位并打結;e. 再取肌腱線(紅線)在下極髕腱處連續縫合至中間部打結;f. 重復上述步驟,取另1條肌腱線(紫線)完成縫合打結和滑輪結構托舉復位;g. 肌腱線穿過骨隧道,縫扎系緊;h. 髕骨遠端三維縫扎固定矢狀面
Figure1. Surgical process of suture anchor double-pulley technique combined with suture three-dimensional binding via bone tunnel techniquea, b. The suture anchor was implanted; c. The tendon line (red line) was sutured continuously from two sides to the middle of the patellar tendon and tied; d. The tendon line was tied and kept the fracture reduction; e. The tendon line (red line) was taken and tied at the inferior pole of the patellar tendon; f. The above steps were repeated to take the tendon line (purple line) to complete the fracture reduction by suture knot and doule-pulley structure; g. The tendon line was tied after passing through the bone tunnel; h. Sagittal image after three-dimensional suture fixation of distal patella
屈膝120° 檢查復位效果,沖洗切口后檢查兩側髕骨支持帶損傷情況并縫合,松開止血帶,壓迫止血及電凝止血,最后逐層縫合皮膚。
1.2.2 B組
麻醉方法及患者體位與A組一致。取髕骨正中切口,從髕骨上極股四頭肌肌腱處至下極髕腱連接處;清除淤血,剝離軟組織及凝血塊,顯露骨折斷端并沖洗干凈。使用復位鉗對斷裂碎塊進行復位,平行插入2枚縱向克氏針固定。C臂X線機透視明確遠、近端骨折塊復位良好及髕骨關節面平整后,使用鋼絲張力帶自髕骨表面“8”字交叉固定,鋼絲兩端擰緊加壓。對于粉碎程度嚴重的下極骨折塊,使用縫線局部縫合加強固定。再次透視見骨折復位良好,克氏針及鋼絲位置準確。克氏針近端和遠端在雙側彎曲后縮短,并轉向股四頭肌肌腱,以防止皮膚刺激和松動。隨后屈膝檢查固定效果,縫合損傷的內、外側髕骨支持帶,沖洗并逐層縫合切口。
1.3 術后處理
兩組術后處理方法一致。術后第1天指導患者開始直腿抬高和踝泵練習,要求患者佩戴膝關節卡盤支具,前4周支具活動范圍0°~30°,允許患肢部分負重行走;4周后支具活動范圍調至0°~90°,適度加強屈膝功能練習。術后6~8周,根據患者日常活動要求及X線片復查骨折愈合情況,指導患者加強屈膝鍛煉,達期望最大活動范圍后去除支具。
1.4 療效評價指標
記錄并比較兩組切口長度、手術時間,末次隨訪時患膝關節活動度、膝關節髕骨功能B?stman評分及術后并發癥(感染、復位喪失、內固定激惹、骨折不愈合、殘留疼痛等)發生情況。術后2周復查膝關節正側位X線片評估骨折有無移位,1、3、6、12個月評估骨折愈合情況,記錄骨折愈合時間。
1.5 統計學方法
采用GraphPad Prism 8統計軟件進行分析。計量資料經Shapiro-Wilk檢驗均符合正態分布,以均數±標準差表示,組間比較采用獨立樣本t檢驗。計數資料以頻數表示,組間比較采用Fisher確切概率法。檢驗水準取單側α=0.05。
2 結果
術后兩組切口均Ⅰ期愈合。A組切口長度短于B組,差異有統計學意義(P<0.05);兩組手術時間差異無統計學意義(P>0.05)。兩組患者均獲隨訪,隨訪時間12~24個月,平均16.1個月。膝關節正側位X線片復查示,術后2周兩組均未見骨折移位;隨時間延長,骨折線逐漸模糊、骨痂形成逐漸規則和致密,最終骨折達愈合,兩組愈合時間差異無統計學意義(P>0.05)。末次隨訪時,A組膝關節活動度及B?stman評分均優于B組,差異有統計學意義(P<0.05)。見表2及圖2、3。
 圖2
A組患者,女,54歲,右側髕骨下極撕脫性骨折
圖2
A組患者,女,54歲,右側髕骨下極撕脫性骨折
a. 術前側位X線片;b. 術中帶線錨釘聯合縫線捆扎外觀;c. 術后即刻側位X線片;d. 術后3個月膝關節功能;e. 術后6個月膝關節外觀及功能
Figure2. A 54-year-old female patient with avulsion fracture of the right inferior pole of patella in group Aa. Preoperative lateral X-ray film; b. Images of suture anchor combined with suture binding; c. Lateral X-ray film at immediate after operation; d. Function of knee joint at 3 months after operation; e. Appearance and function of knee joint at 6 months after operation
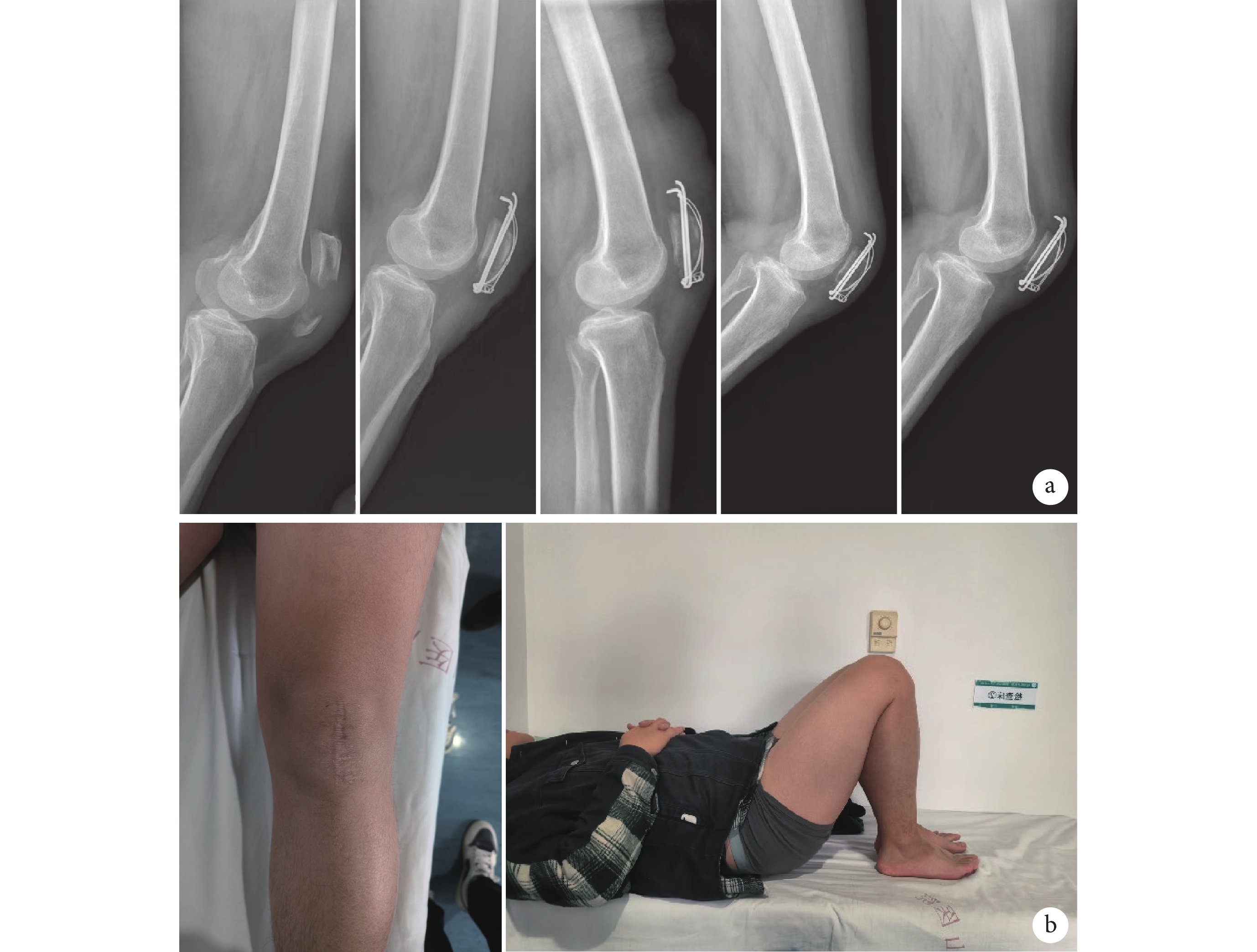
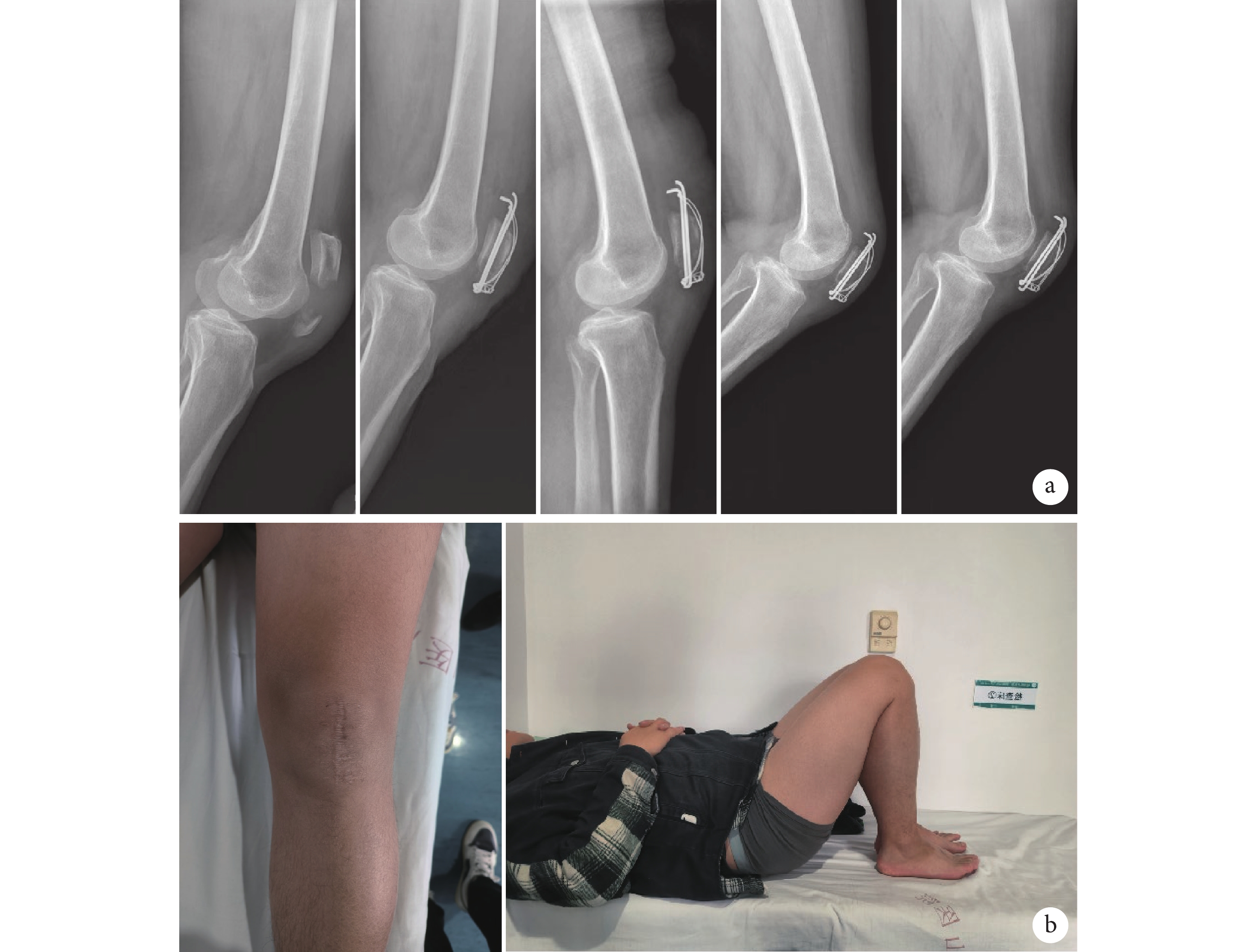 圖3
B 組患者,男,51 歲,左側髕骨下極撕脫性骨折
圖3
B 組患者,男,51 歲,左側髕骨下極撕脫性骨折
a. 術前及術后1 d、3周、3個月、6個月側位X線片;b. 術后6個月膝關節外觀及功能
Figure3. A 51-year-old male patient with avulsion fracture of the left inferior pole of patella in group Ba. X-ray films before operation and at 1 day, 3 weeks, 3 months, and 6 months after operation, respectively; b. Appearance and function of knee joint at 6 months after operation
隨訪期間,A組發生1例1枚錨釘輕度脫出,但不影響膝關節屈伸功能且患者無明顯不適,未作處理。B組3例術后3~6個月發生內固定激惹,引起局部皮膚疼痛腫脹,影像學復查未見內固定物移位。其中2例經局部冷敷、口服抗炎藥物保守治療后緩解,于術后1年取出內固定物;1例評估骨折愈合良好,術后6個月取出內固定物。兩組并發癥發生率差異無統計學意義(P>0.05)。見表2。
3 討論
髕骨下極撕脫性骨折手術治療旨在恢復髕骨解剖結構、重建伸膝裝置,從而促進骨折愈合和膝關節功能恢復。Chang等[14]回顧分析了近年來多種髕骨下極骨折固定技術,結果顯示以聯合使用髕骨-脛骨結節鋼絲張力帶為代表的剛性固定后患者膝關節功能評分最低。經典克氏針張力帶技術與其他剛性固定方式相比,具有更好的柔韌性和可塑性,但用于固定髕骨下極骨折存在固定穩定性不足和長期刺激皮膚等問題[15-16]。謝美明等[17]為了增加髕骨下極骨折的固定強度,提出聯合使用鋼絲三維環抱固定,利用骨隧道結合鋼絲捆扎增加了矢狀面固定強度,但是存在皮膚激惹并發癥,骨折愈合后需要取出鋼絲。近年來,隨著運動醫學的發展,帶線錨釘和縫線技術越來越多應用于髕骨下極撕脫性骨折。施林軍等[18]采用雙滑輪結合縫線橋技術治療15例髕骨下極粉碎性骨折,固定可靠,術后患者能早期康復,并且減少了內固定激惹等并發癥。Kim等[11]提出利用縫線橋錨釘固定技術能獲得更高的內固定強度,顯示出良好的骨性愈合和令人滿意的臨床結果。有研究提示單純單排帶線錨釘縫合固定技術治療髕骨骨折,易出現骨折不愈合和錨釘脫落等問題[9-10]。綜合既往各種固定技術的優缺點,基于減少內固定激惹反應、避免二次取出,以及同時進一步增加骨折固定穩定性考慮,我們提出構建帶線錨釘雙滑輪結構聯合縫線經骨隧道三維捆扎技術。
本技術關鍵步驟及優勢:① 帶線錨釘植入角度為45°,以避免錨釘拔出及縫線切割。有報道錨釘尾部受縫線拉力與錨釘長軸角度成 90° 時,其抗拔出力比0° 時更大,但是以90° 植入錨釘可能造成更大的縫線切割力[12]。② 以近端髕骨上2枚縫線錨釘構建雙滑輪結構,利用錨釘自帶的肌腱線完成縫合打結和滑輪結構托舉復位,形成兩次有效的冠狀面固定復位。再從兩錨釘之間取3~4條骨隧道,用剩余肌腱線完成矢狀面輔助固定,最終合并形成三維空間上的堅強固定。較既往文獻報道[18]的鋼絲三維捆扎減少了金屬激惹反應,無需二次取出內固定物。③ 手術切口減小。張欣等[19]報道采用髕骨縱向骨隧道聯合縫線Nice捆扎完成矢狀面固定,但其骨隧道長度從下極下緣至上極上緣,手術切口需要顯露髕骨全長;而本技術鉆取的骨隧道近端出口在骨折線以上大約2 cm處,長度約為髕骨縱軸的一半,故切口不需要顯露髕骨上極,切口長度較上述技術明顯縮短。④ 本技術采用帶線錨釘滑輪結構和三維分布骨隧道縫線加強固定,固定強度大大增加,能滿足患者術后早期功能鍛煉需求,進而促進骨愈合和膝關節功能恢復[20]。當骨折塊較小或粉碎性骨折時,術中可根據情況進行局部碎骨塊加強縫合。
綜上述,帶線錨釘雙滑輪結構聯合縫線經骨隧道三維立體捆扎治療髕骨下極撕脫性骨折是一種固定牢靠且切口較小的有效方法,有利于患者術后早期功能鍛煉。但本研究例數較少,缺乏長期隨訪,且尚無生物力學研究,因此該技術廣泛應用還需要更多臨床實踐和長期隨訪數據支持。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
倫理聲明 研究方案經皖南醫學院弋磯山醫院(第一附屬醫院)科研與新技術倫理委員會批準[(2023)倫審研第(49)號]
作者貢獻聲明 何宏慶:查閱文獻、整理分析和文章撰寫;李寧凱、劉猛:數據收集、患者隨訪;林家婷:對文章修改提出建設性意見;張銀昌、王強:手術實施、理論指導和觀點形成
髕骨下極是伸膝裝置重要組成部分,具有加強股四頭肌力臂作用。該部位骨折相對少見,占所有髕骨骨折的5%~22.4%,且多為粉碎性,對于移位骨折推薦手術治療以恢復下肢伸展機制[1-2]。臨床上治療髕骨下極骨折術式較多,包括髕骨下極切除以及以鉤鋼板、克氏針張力帶、鎳鈦聚髕器等為代表的剛性固定術式[3-5]。近年來,隨著運動醫學及相關內植物的發展,以帶線錨釘縫合技術為代表的彈性固定應用越來越多,但在臨床實際應用中仍存在一些問題需要改進。首先,帶線錨釘植入位置和深度缺乏統一標準;其次,帶線錨釘縫合手術策略存在差異,如縫合及捆扎方式、縫線數量和方向以及是否使用鋼絲或克氏針等鋼性輔助固定,而上述操作均可能影響治療效果[3-13]。我們參考了多種術式經驗,設計了帶線錨釘雙滑輪結構聯合縫線經骨隧道三維捆扎技術治療髕骨下極撕脫性骨折,并于2021年9月開始用于臨床。現回顧患者臨床資料,并與傳統鋼絲張力帶固定患者進行比較,進一步明確該技術療效。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:① 經X線片及CT證實為髕骨下極撕脫性骨折;② 受傷至就診時間≤2周;③ 患者就診時生命體征平穩、無嚴重慢性疾病及認知障礙;④ 閉合性損傷且未合并血管、神經損傷等;⑤ 接受帶線錨釘聯合縫線經骨隧道三維捆扎技術或傳統鋼絲張力帶固定手術,手術由同一術者完成。排除標準:① 術中同時修復血管、神經或半月板等;② 合并多發傷或其他嚴重創傷;③ 存在嚴重全身性疾病影響骨折愈合和術后康復;④ 隨訪數據不完整。
2021年9月—2023年4月,共38例患者符合選擇標準納入研究。其中,手術采用帶線錨釘雙滑輪結構聯合縫線經骨隧道三維捆扎技術18例(A組),傳統鋼絲張力帶固定技術20例(B組)。兩組患者年齡、性別、骨折原因及側別、病程等基線資料比較,差異均無統計學意義(P>0.05)。見表1。
1.2 手術方法
1.2.1 A組
全身麻醉下,患者取仰臥位,患肢大腿根部捆綁止血帶,手術開始前進行充氣(壓力55 kPa)。取髕骨正中切口,從髕骨中間部至下極髕腱連接處;清除淤血,剝離軟組織及凝血塊,顯露骨折斷端并徹底沖洗。在近端骨折面兩邊靠外側,斜向內上45° 植入2枚4.5 mm帶線錨釘(強生公司,美國),尾端埋入骨皮質。首先,各取2枚帶線錨釘的1條肌腱線(紅線),沿髕骨兩側下行至髕腱連接處,使用圓針頭將肌腱線從兩側連續縫合至髕腱中部并牢固打結。拉起兩側肌腱線的另一端,注意調整骨折線對合完好,用力拉緊肌腱線使下方骨折端托舉復位,保持復位狀態,再將此端肌腱線在下極髕腱處連續縫合至中間部打結,完成一次冠狀面固定復位。取2枚帶線錨釘另1條肌腱線(紫線)重復上述步驟,完成縫合打結和滑輪結構托舉復位,最終形成2次有效冠狀面固定復位,剪下剩余肌腱線備用。
然后,觀察2枚帶線錨釘之間骨折面破壞程度,制備3~4條骨隧道,利用2-0克氏針從下極骨折端鉆入至髕骨中間部后鉆出,位置盡量與錨釘位置平齊。使用PDS線牽引剩余肌腱線穿過骨隧道,再次收緊打結,將結頭靠近下極入口處。注意當髕骨下極骨折粉碎嚴重影響骨隧道鉆取時,可在遠端髕韌帶上打結肌腱線形成下方止點,再穿過近端骨隧道。至此,矢狀面輔助固定完成,最終合并形成三維空間上的堅強固定。見圖1。
 圖1
帶線錨釘雙滑輪結構聯合縫線經骨隧道三維捆扎技術示意圖
圖1
帶線錨釘雙滑輪結構聯合縫線經骨隧道三維捆扎技術示意圖
a、b. 帶線錨釘植入;c. 取1條肌腱線(紅線)從兩側連續縫合至髕腱中部并打結;d. 拉緊肌腱線托舉復位并打結;e. 再取肌腱線(紅線)在下極髕腱處連續縫合至中間部打結;f. 重復上述步驟,取另1條肌腱線(紫線)完成縫合打結和滑輪結構托舉復位;g. 肌腱線穿過骨隧道,縫扎系緊;h. 髕骨遠端三維縫扎固定矢狀面
Figure1. Surgical process of suture anchor double-pulley technique combined with suture three-dimensional binding via bone tunnel techniquea, b. The suture anchor was implanted; c. The tendon line (red line) was sutured continuously from two sides to the middle of the patellar tendon and tied; d. The tendon line was tied and kept the fracture reduction; e. The tendon line (red line) was taken and tied at the inferior pole of the patellar tendon; f. The above steps were repeated to take the tendon line (purple line) to complete the fracture reduction by suture knot and doule-pulley structure; g. The tendon line was tied after passing through the bone tunnel; h. Sagittal image after three-dimensional suture fixation of distal patella
屈膝120° 檢查復位效果,沖洗切口后檢查兩側髕骨支持帶損傷情況并縫合,松開止血帶,壓迫止血及電凝止血,最后逐層縫合皮膚。
1.2.2 B組
麻醉方法及患者體位與A組一致。取髕骨正中切口,從髕骨上極股四頭肌肌腱處至下極髕腱連接處;清除淤血,剝離軟組織及凝血塊,顯露骨折斷端并沖洗干凈。使用復位鉗對斷裂碎塊進行復位,平行插入2枚縱向克氏針固定。C臂X線機透視明確遠、近端骨折塊復位良好及髕骨關節面平整后,使用鋼絲張力帶自髕骨表面“8”字交叉固定,鋼絲兩端擰緊加壓。對于粉碎程度嚴重的下極骨折塊,使用縫線局部縫合加強固定。再次透視見骨折復位良好,克氏針及鋼絲位置準確。克氏針近端和遠端在雙側彎曲后縮短,并轉向股四頭肌肌腱,以防止皮膚刺激和松動。隨后屈膝檢查固定效果,縫合損傷的內、外側髕骨支持帶,沖洗并逐層縫合切口。
1.3 術后處理
兩組術后處理方法一致。術后第1天指導患者開始直腿抬高和踝泵練習,要求患者佩戴膝關節卡盤支具,前4周支具活動范圍0°~30°,允許患肢部分負重行走;4周后支具活動范圍調至0°~90°,適度加強屈膝功能練習。術后6~8周,根據患者日常活動要求及X線片復查骨折愈合情況,指導患者加強屈膝鍛煉,達期望最大活動范圍后去除支具。
1.4 療效評價指標
記錄并比較兩組切口長度、手術時間,末次隨訪時患膝關節活動度、膝關節髕骨功能B?stman評分及術后并發癥(感染、復位喪失、內固定激惹、骨折不愈合、殘留疼痛等)發生情況。術后2周復查膝關節正側位X線片評估骨折有無移位,1、3、6、12個月評估骨折愈合情況,記錄骨折愈合時間。
1.5 統計學方法
采用GraphPad Prism 8統計軟件進行分析。計量資料經Shapiro-Wilk檢驗均符合正態分布,以均數±標準差表示,組間比較采用獨立樣本t檢驗。計數資料以頻數表示,組間比較采用Fisher確切概率法。檢驗水準取單側α=0.05。
2 結果
術后兩組切口均Ⅰ期愈合。A組切口長度短于B組,差異有統計學意義(P<0.05);兩組手術時間差異無統計學意義(P>0.05)。兩組患者均獲隨訪,隨訪時間12~24個月,平均16.1個月。膝關節正側位X線片復查示,術后2周兩組均未見骨折移位;隨時間延長,骨折線逐漸模糊、骨痂形成逐漸規則和致密,最終骨折達愈合,兩組愈合時間差異無統計學意義(P>0.05)。末次隨訪時,A組膝關節活動度及B?stman評分均優于B組,差異有統計學意義(P<0.05)。見表2及圖2、3。
 圖2
A組患者,女,54歲,右側髕骨下極撕脫性骨折
圖2
A組患者,女,54歲,右側髕骨下極撕脫性骨折
a. 術前側位X線片;b. 術中帶線錨釘聯合縫線捆扎外觀;c. 術后即刻側位X線片;d. 術后3個月膝關節功能;e. 術后6個月膝關節外觀及功能
Figure2. A 54-year-old female patient with avulsion fracture of the right inferior pole of patella in group Aa. Preoperative lateral X-ray film; b. Images of suture anchor combined with suture binding; c. Lateral X-ray film at immediate after operation; d. Function of knee joint at 3 months after operation; e. Appearance and function of knee joint at 6 months after operation
 圖3
B 組患者,男,51 歲,左側髕骨下極撕脫性骨折
圖3
B 組患者,男,51 歲,左側髕骨下極撕脫性骨折
a. 術前及術后1 d、3周、3個月、6個月側位X線片;b. 術后6個月膝關節外觀及功能
Figure3. A 51-year-old male patient with avulsion fracture of the left inferior pole of patella in group Ba. X-ray films before operation and at 1 day, 3 weeks, 3 months, and 6 months after operation, respectively; b. Appearance and function of knee joint at 6 months after operation
隨訪期間,A組發生1例1枚錨釘輕度脫出,但不影響膝關節屈伸功能且患者無明顯不適,未作處理。B組3例術后3~6個月發生內固定激惹,引起局部皮膚疼痛腫脹,影像學復查未見內固定物移位。其中2例經局部冷敷、口服抗炎藥物保守治療后緩解,于術后1年取出內固定物;1例評估骨折愈合良好,術后6個月取出內固定物。兩組并發癥發生率差異無統計學意義(P>0.05)。見表2。
3 討論
髕骨下極撕脫性骨折手術治療旨在恢復髕骨解剖結構、重建伸膝裝置,從而促進骨折愈合和膝關節功能恢復。Chang等[14]回顧分析了近年來多種髕骨下極骨折固定技術,結果顯示以聯合使用髕骨-脛骨結節鋼絲張力帶為代表的剛性固定后患者膝關節功能評分最低。經典克氏針張力帶技術與其他剛性固定方式相比,具有更好的柔韌性和可塑性,但用于固定髕骨下極骨折存在固定穩定性不足和長期刺激皮膚等問題[15-16]。謝美明等[17]為了增加髕骨下極骨折的固定強度,提出聯合使用鋼絲三維環抱固定,利用骨隧道結合鋼絲捆扎增加了矢狀面固定強度,但是存在皮膚激惹并發癥,骨折愈合后需要取出鋼絲。近年來,隨著運動醫學的發展,帶線錨釘和縫線技術越來越多應用于髕骨下極撕脫性骨折。施林軍等[18]采用雙滑輪結合縫線橋技術治療15例髕骨下極粉碎性骨折,固定可靠,術后患者能早期康復,并且減少了內固定激惹等并發癥。Kim等[11]提出利用縫線橋錨釘固定技術能獲得更高的內固定強度,顯示出良好的骨性愈合和令人滿意的臨床結果。有研究提示單純單排帶線錨釘縫合固定技術治療髕骨骨折,易出現骨折不愈合和錨釘脫落等問題[9-10]。綜合既往各種固定技術的優缺點,基于減少內固定激惹反應、避免二次取出,以及同時進一步增加骨折固定穩定性考慮,我們提出構建帶線錨釘雙滑輪結構聯合縫線經骨隧道三維捆扎技術。
本技術關鍵步驟及優勢:① 帶線錨釘植入角度為45°,以避免錨釘拔出及縫線切割。有報道錨釘尾部受縫線拉力與錨釘長軸角度成 90° 時,其抗拔出力比0° 時更大,但是以90° 植入錨釘可能造成更大的縫線切割力[12]。② 以近端髕骨上2枚縫線錨釘構建雙滑輪結構,利用錨釘自帶的肌腱線完成縫合打結和滑輪結構托舉復位,形成兩次有效的冠狀面固定復位。再從兩錨釘之間取3~4條骨隧道,用剩余肌腱線完成矢狀面輔助固定,最終合并形成三維空間上的堅強固定。較既往文獻報道[18]的鋼絲三維捆扎減少了金屬激惹反應,無需二次取出內固定物。③ 手術切口減小。張欣等[19]報道采用髕骨縱向骨隧道聯合縫線Nice捆扎完成矢狀面固定,但其骨隧道長度從下極下緣至上極上緣,手術切口需要顯露髕骨全長;而本技術鉆取的骨隧道近端出口在骨折線以上大約2 cm處,長度約為髕骨縱軸的一半,故切口不需要顯露髕骨上極,切口長度較上述技術明顯縮短。④ 本技術采用帶線錨釘滑輪結構和三維分布骨隧道縫線加強固定,固定強度大大增加,能滿足患者術后早期功能鍛煉需求,進而促進骨愈合和膝關節功能恢復[20]。當骨折塊較小或粉碎性骨折時,術中可根據情況進行局部碎骨塊加強縫合。
綜上述,帶線錨釘雙滑輪結構聯合縫線經骨隧道三維立體捆扎治療髕骨下極撕脫性骨折是一種固定牢靠且切口較小的有效方法,有利于患者術后早期功能鍛煉。但本研究例數較少,缺乏長期隨訪,且尚無生物力學研究,因此該技術廣泛應用還需要更多臨床實踐和長期隨訪數據支持。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
倫理聲明 研究方案經皖南醫學院弋磯山醫院(第一附屬醫院)科研與新技術倫理委員會批準[(2023)倫審研第(49)號]
作者貢獻聲明 何宏慶:查閱文獻、整理分析和文章撰寫;李寧凱、劉猛:數據收集、患者隨訪;林家婷:對文章修改提出建設性意見;張銀昌、王強:手術實施、理論指導和觀點形成