巨大葉外型隔離肺在肺部疾病中較為罕見,目前國內外文獻報道較少。現報道1例新生兒巨大葉外型隔離肺伴嚴重持續性胸腔積液,出生12 d后手術切除,術后療效滿意,順利出院。該病例提示早期手術治療對于伴有嚴重胸腔積液的隔離肺患兒有明顯優勢。
引用本文: 周宇軒, 林航, 張春芳, 符儀媚, 程遠大. 新生兒巨大葉外型隔離肺伴持續性胸腔積液一例. 中國胸心血管外科臨床雜志, 2024, 31(4): 631-633. doi: 10.7507/1007-4848.202208008 復制
版權信息: ?四川大學華西醫院華西期刊社《中國胸心血管外科臨床雜志》版權所有,未經授權不得轉載、改編
隔離肺(pulmonary sequestration,PS)是一種較為少見的肺發育畸形,占所有肺部畸形疾病的0.15%~6.4%[1]。PS常發生于左側胸腔底部,影響到患側肺基底段及后段的正常發育[2],也有腹膜后罕見部位的個案報道[3]。PS表現為支氣管分離,形成沒有功能的病變肺組織,常伴有異常的體循環血供。目前PS可分為葉內型隔離肺(intralobar pulmonary sequestration,ILS)和葉外型隔離肺(extralobar pulmonary sequestration,ELS),其中ILS占75%,而ELS僅占25%[4]。據文獻[5]報道,體積較小的PS在產前不會存在特殊表現,甚至隨著胎齡的增加逐漸減小;相反,體積較大的病灶被認為可能與胸腔內持續性積液、肺功能發育異常及肺動脈高壓等表現有密切聯系[6]。據文獻[7]報道,目前成人ELS最大徑可達9.3 cm,但是超過70 mm極其少見,本文報道1例新生兒ELS,體積達70 mm×45 mm×16 mm,并伴有嚴重的頑固性胸腔積液,在臨床十分罕見。目前,國內尚無新生兒巨大ELS伴頑固性胸腔積液的個案報道。
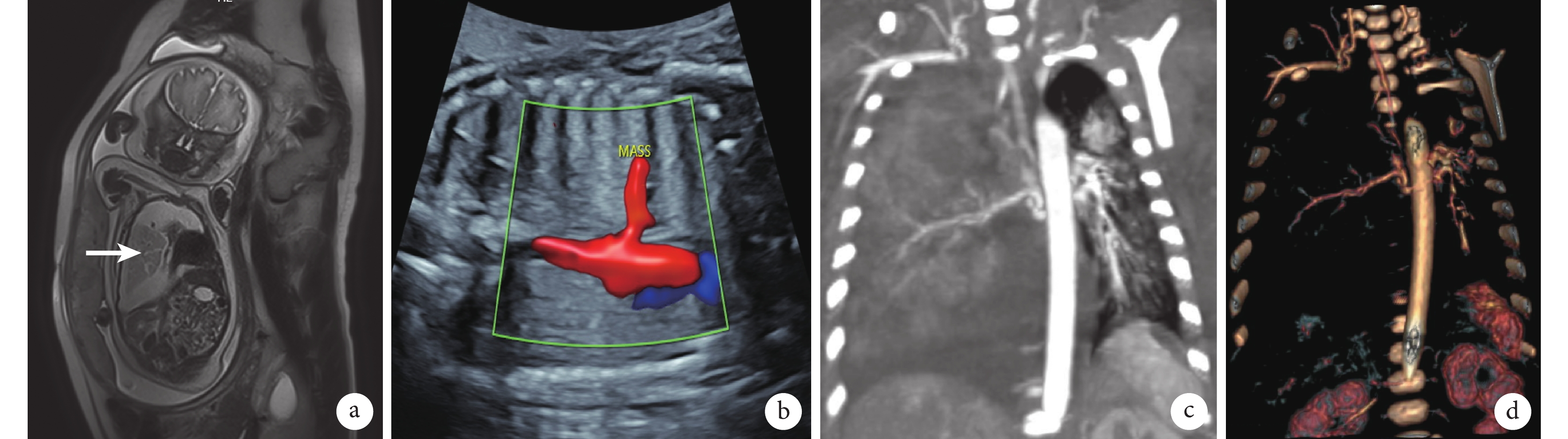
臨床資料 患兒,男,出生18 min,入新生兒科監護室。母親孕期定期產檢,孕23周時,孕期磁共振成像發現胎兒右側胸腔占位,大小約29 mm×20 mm×28 mm,彩色超聲可見異常體循環血供,考慮PS可能(圖1a~b)。定期產前檢查,右側PS逐漸增大,同時合并雙側胸腔積液,右側為甚。孕33周時,右胸PS大小約50 mm×32 mm×61 mm,胎兒右側胸腔積液增多,彩色超聲下液暗區約55 mm,予以宮內胎兒胸腔穿刺,抽約65 mL清亮液體,胸腔積液常規生化檢驗提示為漏出液。孕34周時,產檢提示右側胸腔大量積液,較前增多,右肺及縱隔受壓,經多學科會診討論后,予以宮內胸腔穿刺后急診行剖宮產手術。
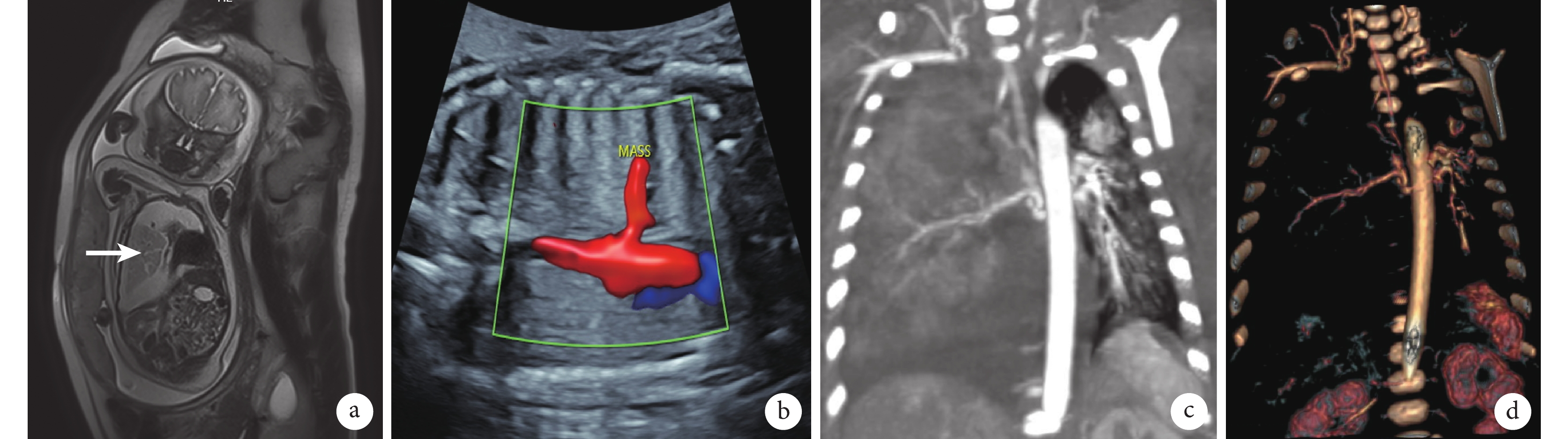 圖1
患者影像學檢查
圖1
患者影像學檢查
a:孕期磁共振成像可見胎兒右側隔離肺,大小約29 mm×20 mm×28 mm(箭頭所示);b:宮內彩色超聲提示胎兒右側胸腔占位、異常主動脈分支血供;c:新生兒胸部增強CT冠狀面示右側胸腔巨大占位及異常血供;d:血管三維重建提示異常血供起自胸主動脈
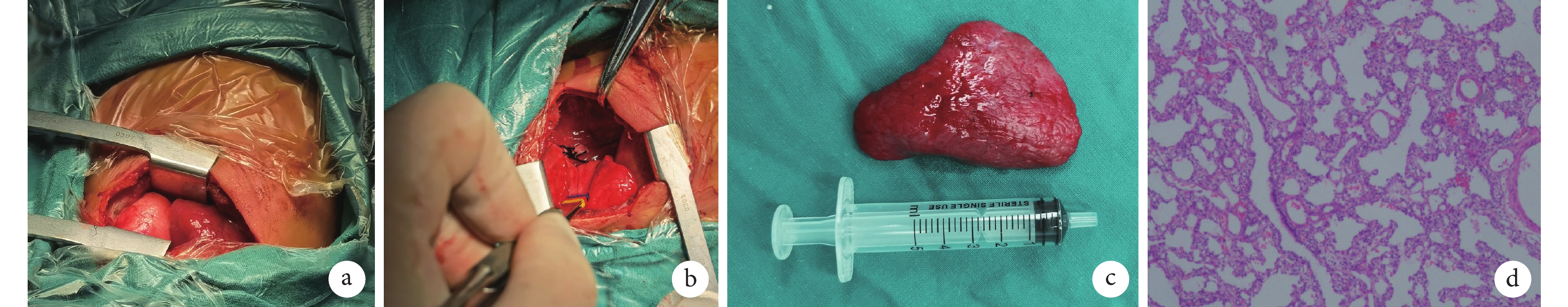
患兒出生時體重2.55 kg,出生后1 min、5 min和10 minApgar評分均為10分。患兒出生后呼吸困難,三凹征,無明顯發紺,轉至新生兒科監護室。出生后1 d胸部增強CT顯示右側胸腔巨大占位及胸腔積液(圖1c),血管重建可見腫塊內異常體循環血供(圖1d)。予以吸痰保持呼吸道通暢、面罩吸氧、預防感染、腸內營養、補液維持水電解質平衡、右側胸腔穿刺引流等對癥支持治療,患兒呼吸困難癥狀明顯改善。右側胸腔引流量約100 mL/d,持續引流,胸腔積液外觀呈油性、深黃色,Rivalta實驗陽性,乳糜實驗陰性。出生1周后,通過胃腸禁食及腸外營養,患兒胸腔積液性狀有明顯改善,由油性外觀轉為清亮,但積液量仍未見明顯減少。遂于出生后12 d行右側開胸探查,術中見胸腔大量淡黃色積液,右肺三葉發育良好,胸腔可見一暗紅色、包膜完整的PS葉,有明顯的蒂(圖2a~b),起源于后縱隔,奇靜脈下方約1 cm處,手術結扎蒂部,完整切除PS葉,術后病理學檢查示切除肺組織標本符合PS表現(圖2c~d),留置胸腔引流管,術后第1 d引流約30 mL淡紅色液體,次日無明顯引流液,復查胸部X線片提示患兒胸腔肺復張良好,無明顯積液。恢復腸內營養,右側胸腔仍無明顯積液引流,順利拔出胸腔引流管出院。
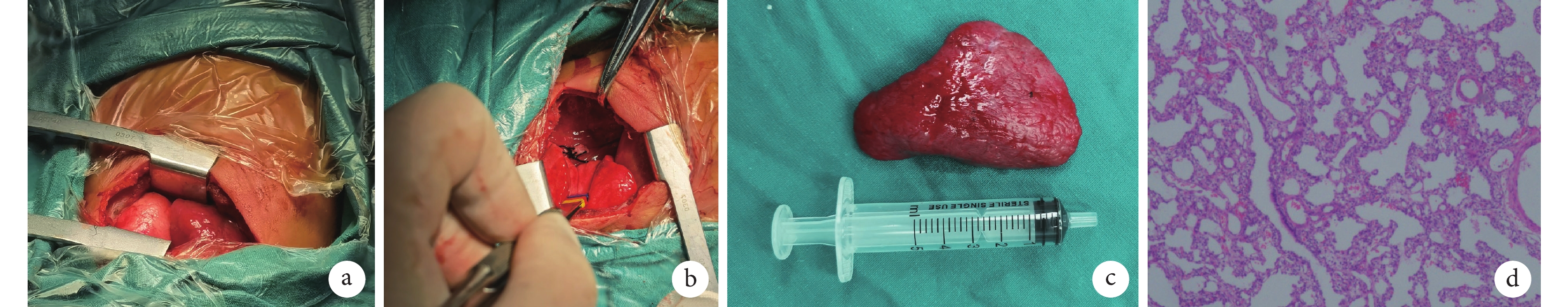 圖2
手術過程及術后病理結果
圖2
手術過程及術后病理結果
a:術中右側胸腔內可見一暗紅色、包膜完整的隔離肺葉;b:切除隔離肺后的蒂;c:切除肺組織標本呈暗紅色,質韌,被膜完整,表面光滑,大小約為70 mm×45 mm×16 mm;d:病理切片鏡下觀察可見未發育成熟的肺泡樣結構,符合隔離肺的診斷(HE染色,×100)
討論 通過文獻檢索,我們收集了1980—2022年間PS合并胸腔積液的案例,發現這些病例均以兒童或中青年人為主,并且胸腔積液均呈血性[8-13](表1)。該病例胸腔穿刺液Rivalta實驗陽性,性質為淡黃色清亮液體,考慮為巨大葉外隔離物影響體循環靜脈回流所致的滲出液。
ELS與ILS的主要區別在于與正常肺葉是否有共同的臟層胸膜,并且兩種類型PS的血供和血液回流也有不同。80% ELS的血供來源于體循環(胸主動脈或腹主動脈),約15%通過其他體循環動脈供血,5%通過肺動脈供血。80% ILS的靜脈引流進入肺靜脈系統,95% ELS的靜脈回流進入體循環(即奇靜脈、半奇靜脈或下腔靜脈)[14]。本例患兒通過術前檢查及術中情況,明確血供來源于胸主動脈,靜脈回流入奇靜脈系統。PS的不同靜脈回流對臨床轉歸具有一定影響,趙秀花等[15]2016年回顧性分析了64例PS患者,發現34例肺靜脈回流患兒產前檢查無異常,而30例體靜脈回流的胎兒有6例伴隨并發癥,包括肺動脈瓣發育不良1例,Ebstein畸形1例,心包積液1例,先天性膈疝1例,胸腔積液2例,他們認為體靜脈回流的PS合并癥較多。本例患兒產前和產后存在嚴重的持續性胸腔積液,切除PS后,胸腔積液量明顯減少,考慮該患兒持續存在的胸腔積液可能與PS的體循環靜脈回流通路以及巨大PS對體循環靜脈回流的壓迫相關。
ELS患者常需要手術切除病變肺、安全結扎異常動靜脈。對于無任何癥狀患者而言,可暫不行手術。產前超聲掃描發現者,大多數也可在產后根據病情進行治療,但出現羊水異常增多時,需進行產前治療[16]。目前,ELS患兒手術方式以病變肺切除術為主[17],或者使用彈簧線圈及明膠海綿顆粒介入栓塞治療[18-19]。據文獻[20-21]報道,較傳統開放手術,胸腔鏡手術能減少術中出血量、減輕術后疼痛、縮短平均住院時間及降低術后并發癥發生率等,因此當同時具備開放手術及胸腔鏡手術的指征時,應首選胸腔鏡手術。但對于新生兒來說,因為其胸腔空間限制,胸腔鏡手術常常難以實施,本例患兒出生后出現明顯的呼吸困難、三凹征,并伴有嚴重持續性胸腔積液。考慮到患兒PS體積較大,胸腔內行胸腔鏡操作空間太小,本例患兒采用了傳統的開放手術,患兒術后恢復順利,隨訪2個月無并發癥,生長發育正常。
綜上,本文報道了1例罕見的伴有頑固性胸腔積液的新生兒巨大ELS,早期的積極外科干預是有效的治療辦法。
利益沖突:無。
作者貢獻:周宇軒、林航負責文章設計和初稿撰寫、結果分析;符儀媚負責圖片資料收集、分析;張春芳、程遠大負責文章設計、審閱與修改。
隔離肺(pulmonary sequestration,PS)是一種較為少見的肺發育畸形,占所有肺部畸形疾病的0.15%~6.4%[1]。PS常發生于左側胸腔底部,影響到患側肺基底段及后段的正常發育[2],也有腹膜后罕見部位的個案報道[3]。PS表現為支氣管分離,形成沒有功能的病變肺組織,常伴有異常的體循環血供。目前PS可分為葉內型隔離肺(intralobar pulmonary sequestration,ILS)和葉外型隔離肺(extralobar pulmonary sequestration,ELS),其中ILS占75%,而ELS僅占25%[4]。據文獻[5]報道,體積較小的PS在產前不會存在特殊表現,甚至隨著胎齡的增加逐漸減小;相反,體積較大的病灶被認為可能與胸腔內持續性積液、肺功能發育異常及肺動脈高壓等表現有密切聯系[6]。據文獻[7]報道,目前成人ELS最大徑可達9.3 cm,但是超過70 mm極其少見,本文報道1例新生兒ELS,體積達70 mm×45 mm×16 mm,并伴有嚴重的頑固性胸腔積液,在臨床十分罕見。目前,國內尚無新生兒巨大ELS伴頑固性胸腔積液的個案報道。
臨床資料 患兒,男,出生18 min,入新生兒科監護室。母親孕期定期產檢,孕23周時,孕期磁共振成像發現胎兒右側胸腔占位,大小約29 mm×20 mm×28 mm,彩色超聲可見異常體循環血供,考慮PS可能(圖1a~b)。定期產前檢查,右側PS逐漸增大,同時合并雙側胸腔積液,右側為甚。孕33周時,右胸PS大小約50 mm×32 mm×61 mm,胎兒右側胸腔積液增多,彩色超聲下液暗區約55 mm,予以宮內胎兒胸腔穿刺,抽約65 mL清亮液體,胸腔積液常規生化檢驗提示為漏出液。孕34周時,產檢提示右側胸腔大量積液,較前增多,右肺及縱隔受壓,經多學科會診討論后,予以宮內胸腔穿刺后急診行剖宮產手術。
 圖1
患者影像學檢查
圖1
患者影像學檢查
a:孕期磁共振成像可見胎兒右側隔離肺,大小約29 mm×20 mm×28 mm(箭頭所示);b:宮內彩色超聲提示胎兒右側胸腔占位、異常主動脈分支血供;c:新生兒胸部增強CT冠狀面示右側胸腔巨大占位及異常血供;d:血管三維重建提示異常血供起自胸主動脈
患兒出生時體重2.55 kg,出生后1 min、5 min和10 minApgar評分均為10分。患兒出生后呼吸困難,三凹征,無明顯發紺,轉至新生兒科監護室。出生后1 d胸部增強CT顯示右側胸腔巨大占位及胸腔積液(圖1c),血管重建可見腫塊內異常體循環血供(圖1d)。予以吸痰保持呼吸道通暢、面罩吸氧、預防感染、腸內營養、補液維持水電解質平衡、右側胸腔穿刺引流等對癥支持治療,患兒呼吸困難癥狀明顯改善。右側胸腔引流量約100 mL/d,持續引流,胸腔積液外觀呈油性、深黃色,Rivalta實驗陽性,乳糜實驗陰性。出生1周后,通過胃腸禁食及腸外營養,患兒胸腔積液性狀有明顯改善,由油性外觀轉為清亮,但積液量仍未見明顯減少。遂于出生后12 d行右側開胸探查,術中見胸腔大量淡黃色積液,右肺三葉發育良好,胸腔可見一暗紅色、包膜完整的PS葉,有明顯的蒂(圖2a~b),起源于后縱隔,奇靜脈下方約1 cm處,手術結扎蒂部,完整切除PS葉,術后病理學檢查示切除肺組織標本符合PS表現(圖2c~d),留置胸腔引流管,術后第1 d引流約30 mL淡紅色液體,次日無明顯引流液,復查胸部X線片提示患兒胸腔肺復張良好,無明顯積液。恢復腸內營養,右側胸腔仍無明顯積液引流,順利拔出胸腔引流管出院。
 圖2
手術過程及術后病理結果
圖2
手術過程及術后病理結果
a:術中右側胸腔內可見一暗紅色、包膜完整的隔離肺葉;b:切除隔離肺后的蒂;c:切除肺組織標本呈暗紅色,質韌,被膜完整,表面光滑,大小約為70 mm×45 mm×16 mm;d:病理切片鏡下觀察可見未發育成熟的肺泡樣結構,符合隔離肺的診斷(HE染色,×100)
討論 通過文獻檢索,我們收集了1980—2022年間PS合并胸腔積液的案例,發現這些病例均以兒童或中青年人為主,并且胸腔積液均呈血性[8-13](表1)。該病例胸腔穿刺液Rivalta實驗陽性,性質為淡黃色清亮液體,考慮為巨大葉外隔離物影響體循環靜脈回流所致的滲出液。
ELS與ILS的主要區別在于與正常肺葉是否有共同的臟層胸膜,并且兩種類型PS的血供和血液回流也有不同。80% ELS的血供來源于體循環(胸主動脈或腹主動脈),約15%通過其他體循環動脈供血,5%通過肺動脈供血。80% ILS的靜脈引流進入肺靜脈系統,95% ELS的靜脈回流進入體循環(即奇靜脈、半奇靜脈或下腔靜脈)[14]。本例患兒通過術前檢查及術中情況,明確血供來源于胸主動脈,靜脈回流入奇靜脈系統。PS的不同靜脈回流對臨床轉歸具有一定影響,趙秀花等[15]2016年回顧性分析了64例PS患者,發現34例肺靜脈回流患兒產前檢查無異常,而30例體靜脈回流的胎兒有6例伴隨并發癥,包括肺動脈瓣發育不良1例,Ebstein畸形1例,心包積液1例,先天性膈疝1例,胸腔積液2例,他們認為體靜脈回流的PS合并癥較多。本例患兒產前和產后存在嚴重的持續性胸腔積液,切除PS后,胸腔積液量明顯減少,考慮該患兒持續存在的胸腔積液可能與PS的體循環靜脈回流通路以及巨大PS對體循環靜脈回流的壓迫相關。
ELS患者常需要手術切除病變肺、安全結扎異常動靜脈。對于無任何癥狀患者而言,可暫不行手術。產前超聲掃描發現者,大多數也可在產后根據病情進行治療,但出現羊水異常增多時,需進行產前治療[16]。目前,ELS患兒手術方式以病變肺切除術為主[17],或者使用彈簧線圈及明膠海綿顆粒介入栓塞治療[18-19]。據文獻[20-21]報道,較傳統開放手術,胸腔鏡手術能減少術中出血量、減輕術后疼痛、縮短平均住院時間及降低術后并發癥發生率等,因此當同時具備開放手術及胸腔鏡手術的指征時,應首選胸腔鏡手術。但對于新生兒來說,因為其胸腔空間限制,胸腔鏡手術常常難以實施,本例患兒出生后出現明顯的呼吸困難、三凹征,并伴有嚴重持續性胸腔積液。考慮到患兒PS體積較大,胸腔內行胸腔鏡操作空間太小,本例患兒采用了傳統的開放手術,患兒術后恢復順利,隨訪2個月無并發癥,生長發育正常。
綜上,本文報道了1例罕見的伴有頑固性胸腔積液的新生兒巨大ELS,早期的積極外科干預是有效的治療辦法。
利益沖突:無。
作者貢獻:周宇軒、林航負責文章設計和初稿撰寫、結果分析;符儀媚負責圖片資料收集、分析;張春芳、程遠大負責文章設計、審閱與修改。