引用本文: 王昱程, 卓澤國, 仲夏, 趙永生, 林一丹. 食管鱗癌近端食管發生擴張時不同胸內吻合策略654例的回顧性隊列研究. 中國胸心血管外科臨床雜志, 2024, 31(5): 710-717. doi: 10.7507/1007-4848.202303035 復制
版權信息: ?四川大學華西醫院華西期刊社《中國胸心血管外科臨床雜志》版權所有,未經授權不得轉載、改編
進行性吞咽困難是食管癌的主要臨床表現[1-2],由腫瘤浸潤性生長引起食管狹窄所致。當狹窄發生后,食物通過時食管阻力增大,食物滯留于腫瘤上方,食管管壁受堆積食物產生側向壓力推擠,導致食管管腔擴張。因此,上消化道鋇餐造影中部分患者的腫瘤上方食管直徑明顯增大。研究[3]表明,當食管黏膜相直徑( inner mucosalphase diameter ,IMPD)≥17.9 mm時,吻合口瘺風險增高。Tang等[4]在動物模型上模擬胃-空腸吻合術后吻合口愈合過程,結果發現隨吻合區膠原纖維含量增加,吻合口強度明顯上升。因此,近端食管直徑顯著擴張患者的食管管壁可能因相應的膠原纖維含量變化而變得脆弱。使用圓形吻合器時的壓榨性損傷和組織嵌頓等因素導致術后吻合口瘺發生風險增高。而手工分層吻合由術者在直視下操作,且可根據IMPD大小自由調整吻合策略。本研究旨在探究食管鱗狀細胞癌(鱗癌)患者近端食管發生不同程度擴張時的最適胸內吻合策略,并分析擴張食管的膠原纖維含量變化來探究其潛在原因。
1 資料與方法
1.1 臨床資料
回顧性分析2014 年 — 2017 年 在華西醫院接受食管切除術和胸腔內胃食管吻合術食管癌患者的臨床資料。納入標準:(1)確診為食管鱗癌;(2)患者行胸腔內機械吻合或手工分層吻合;(3)患者術前在我院行上消化道鋇餐造影。排除標準:(1)在上消化道鋇餐造影正位片不能明確標出腫瘤上緣;(2)術后切緣陽性;(3)臨床病理資料不完整;(4)術前接受新輔助放化療的患者。
1.2 食管直徑測量和分組
食管IMPD均在上消化道鋇餐造影的正位片上進行測量。首先,根據異常影像學征象(食管管腔狹窄、充盈缺損、潰瘍、黏膜紊亂、腔內腫物等)確定腫瘤位置,并將其最高水平標記為腫瘤上緣。然后以此為起點,標記腫瘤上方5 cm處水平,最后在該位置測量食管IMPD的最大值,連續測量直至連續兩次測量差值在0.1 cm以內,取該兩次測量的平均值作為食管IMPD值。當距離腫瘤上緣上方5 cm水平恰巧位于主動脈弓水平時,由于此處的食管被主動脈弓推擠,食管在此處有一段狹窄區,此時就將測量水平向上移至主動脈弓上緣水平,以主動脈弓上緣水平的食管內徑大小代表吻合區食管內徑。IMPD≥17.9 mm患者納入顯著擴張組,IMPD<17.9 mm患者納入非顯著擴張組。
1.3 膠原纖維測量
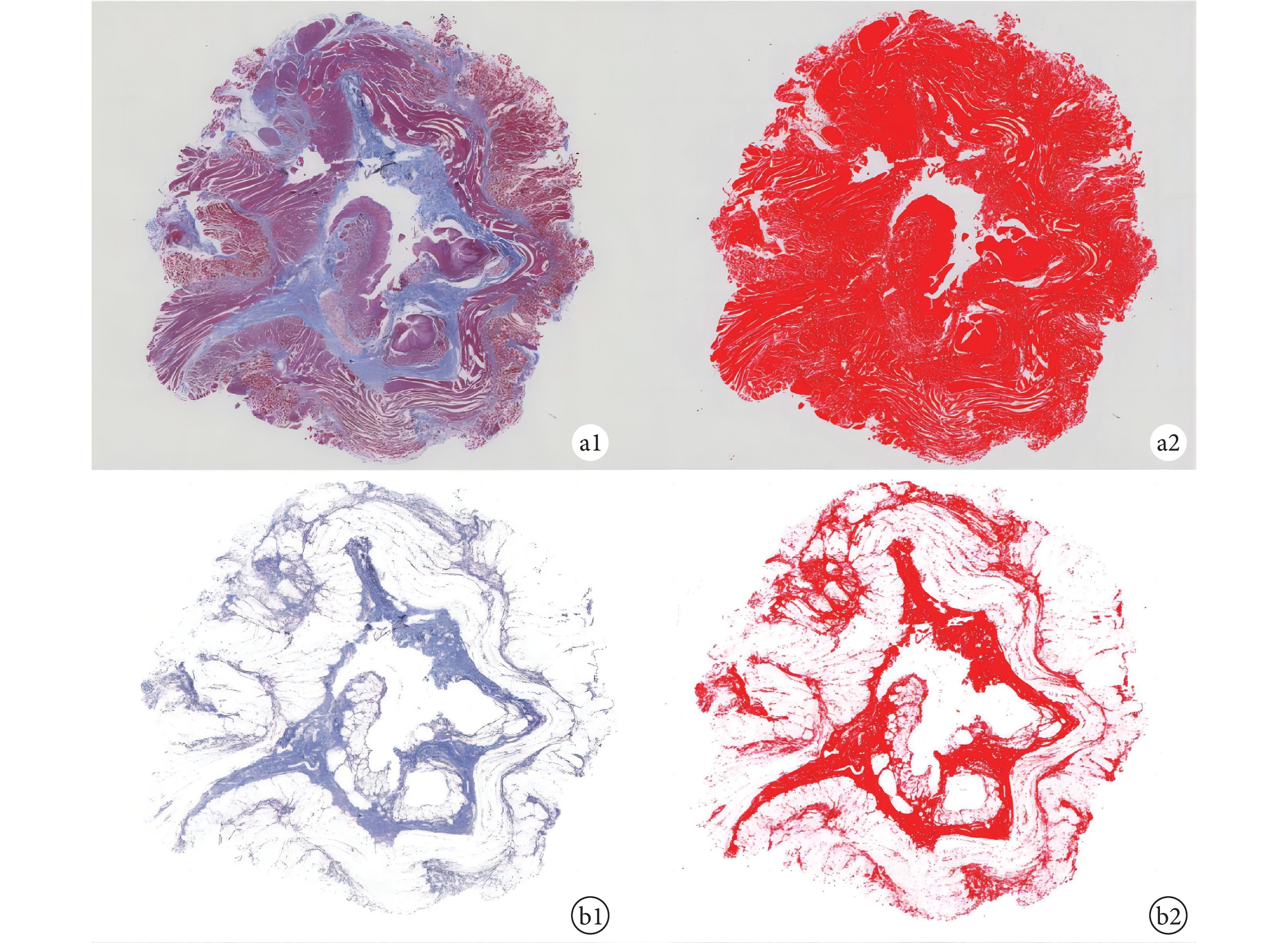
通過傾向性評分匹配平衡顯著擴張組和非顯著擴張組之間的混雜因素后,從華西醫院病理科收集匹配患者的上食管殘端石蠟標本進行組織病理學分析,期間將石蠟標本缺失或染色失敗的患者及其匹配對象排除在外。由于Masson染色中膠原纖維(藍色)與其他組織(紅色)色差明顯,我們使用Image J軟件識別并提取切片中膠原纖維圖像,以食管組織單位面積內膠原纖維面積占比(即膠原纖維面積比率)評價食管的膠原纖維含量。該方法前期已有學者[5- 6]報道。以此法獲得的各階段圖像、膠原纖維面積比計算方式為圖1(b2)面積除以圖1(a2)面積;見圖1。
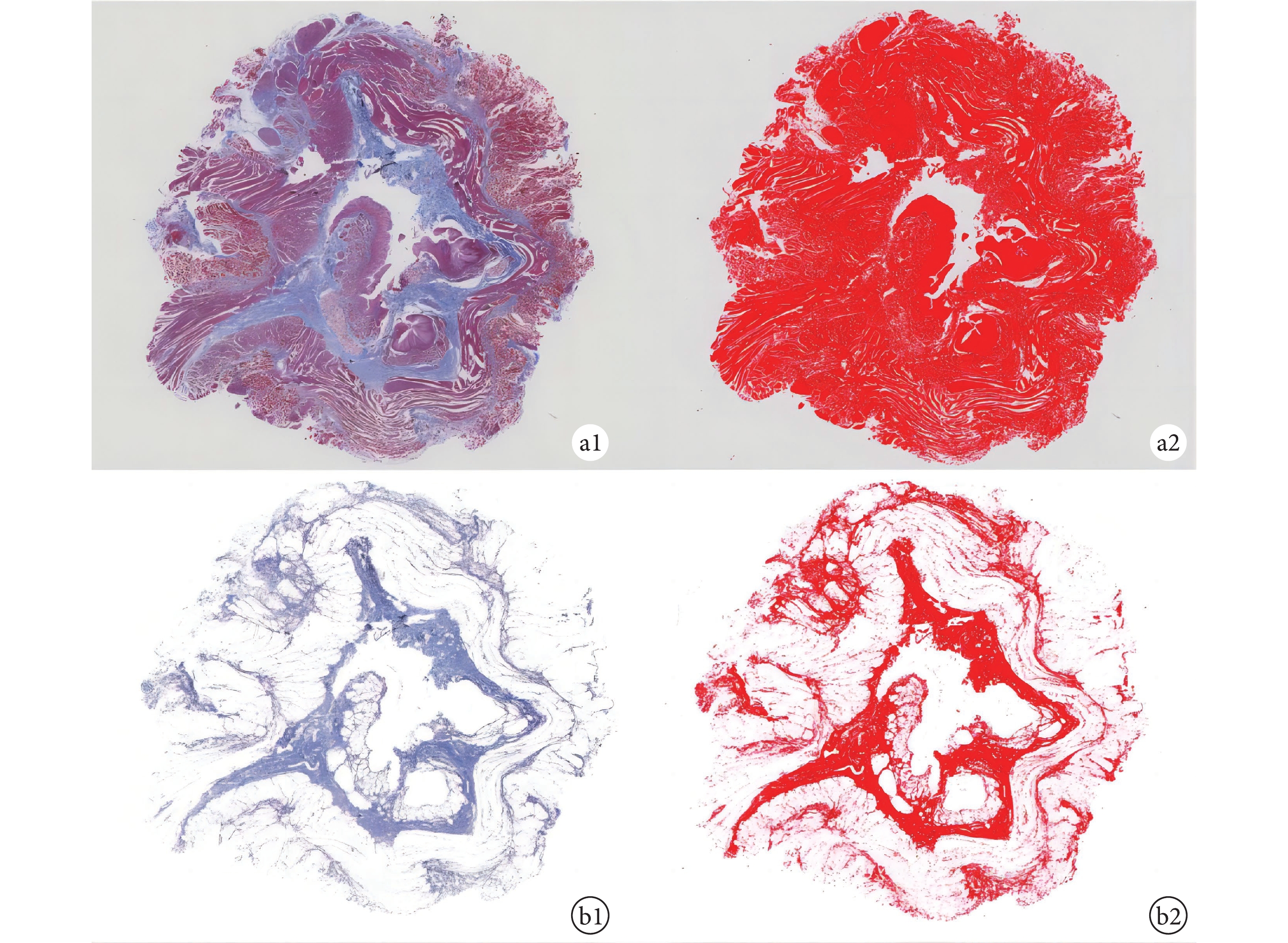 圖1
膠原纖維面積占比計算方法
圖1
膠原纖維面積占比計算方法
a1:食管組織Masson染色原始圖像;a2:Image J軟件處理后用以計算食管組織面積的圖像;b1:Image J軟件提取的食管組織中膠原纖維圖像;b2:Image J軟件處理后用以計算食管組織中膠原纖維面積的圖像
1.4 統計學分析
使用SPSS 22.0(IBM,Armonk,NY,USA)及R version 3.6.0(R Project for Statistical Computing,Vienna,Austria)進行統計分析。符合正態分布的計量資料以均數±標準差( ±s)描述,計數資料以頻數和百分比描述。χ2檢驗、Fisher確切概率法以及曼惠特尼U檢驗進行組間分類變量的比較,連續性變量組間比較則采用成組t檢驗。傾向性評分匹配法采用1∶1最近鄰匹配法,在顯著擴張患者亞組分析中,協變量包括吸煙史、腫瘤位置、手術類型、吻合位置和IMPD,在非顯著擴張患者亞組分析中,協變量包括性別、飲酒量、糖尿病和腫瘤位置。P≤0.05 為差異有統計學意義。
±s)描述,計數資料以頻數和百分比描述。χ2檢驗、Fisher確切概率法以及曼惠特尼U檢驗進行組間分類變量的比較,連續性變量組間比較則采用成組t檢驗。傾向性評分匹配法采用1∶1最近鄰匹配法,在顯著擴張患者亞組分析中,協變量包括吸煙史、腫瘤位置、手術類型、吻合位置和IMPD,在非顯著擴張患者亞組分析中,協變量包括性別、飲酒量、糖尿病和腫瘤位置。P≤0.05 為差異有統計學意義。
1.5 倫理審查
本研究經四川大學華西醫院醫學倫理委員會審批,批準號:2018年審(321)號,且已免除獲取患者知情同意書的要求。
2 結果
2.1 患者基線資料
最終納入654例患者,根據以上納入排除標準,206例患者納入手工分層吻合組,448例患者納入機械吻合組。兩組患者年齡、體重指數、吸煙史、糖尿病、高血壓、T分期、N分期、TNM 分期差異無統計學意義(P>0.05)。手工分層吻合組均為開胸手術(P=0.006),機械吻合組男性患者較多(P=0.022),飲酒患者較多(P=0.010),腫瘤位置較高(P=0.001),并且更有可能在主動脈弓上方進行吻合術(P=0.023)。手工分層吻合組術后吻合口瘺發生率低于機械吻合組,但差異無統計學意義(4.4% vs. 6.9%,P=0.206),兩組患者IMPD高于與低于截斷值患者的構成比例,但差異無統計學意義(P=0.348);見表1。
 ]
]
2.2 顯著擴張患者亞組分析
在IMPD>17.9 mm的患者中,手工分層吻合組的吻合口瘺發生率為3.8%,機械吻合組則為10.7%,但兩組差異無統計學意義(P=0.093)。考慮到手工分層吻合僅可在開胸手術進行而吻合器吻合可以在開胸及微創手術進行,使得兩組患者存在一定選擇偏倚,兩組患者吻合位置、腫瘤位置以及IMPD差異有統計學意義(P<0.05),導致兩組患者可比性較低。通過傾向性評分匹配平衡兩組間的混雜因素之后,手工分層吻合組僅有1例患者術后出現吻合口瘺(1.4%),而機械吻合組吻合口瘺發生率為15.3%。兩組患者吻合口瘺發生率差異有統計學意義(P=0.004);見表2。
 ]
]
2.3 非顯著擴張患者亞組分析
在IMPD<17.9 mm的患者中,手工分層吻合組吻合口瘺發生率為4.7%,而機械吻合組吻合口瘺發生率為4.2%,兩組患者吻合口瘺發生率差異無統計學意義(P=0.830)。平衡兩組混雜因素后,手工分層吻合組術后吻合口瘺發生率為4.8%,而機械吻合組吻合口瘺發生率為4.0%,兩組患者吻合口瘺發生率差異仍無統計學意義(P=0.206);見表3。
 ]
]
2.4 食管組織病理學改變
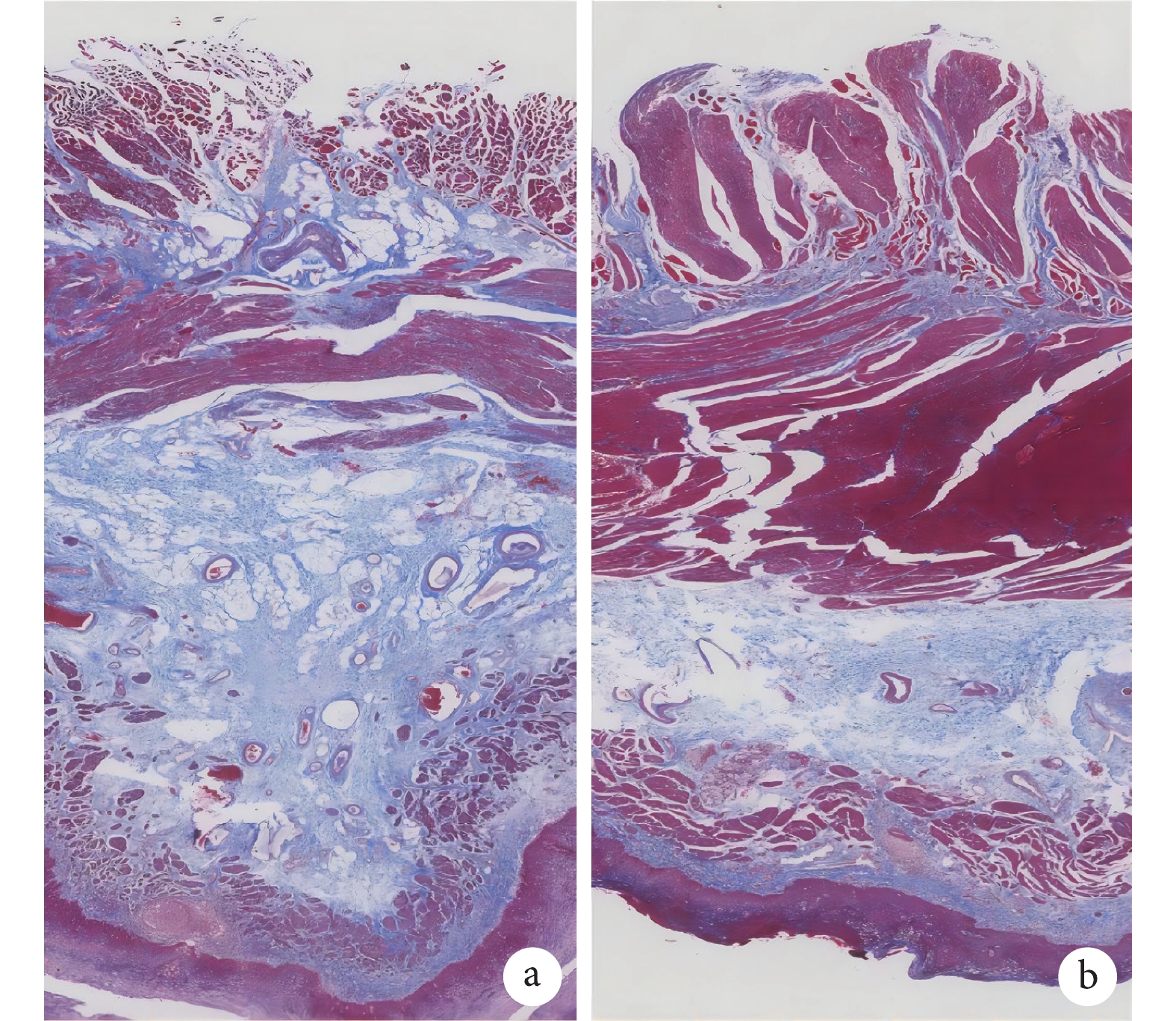
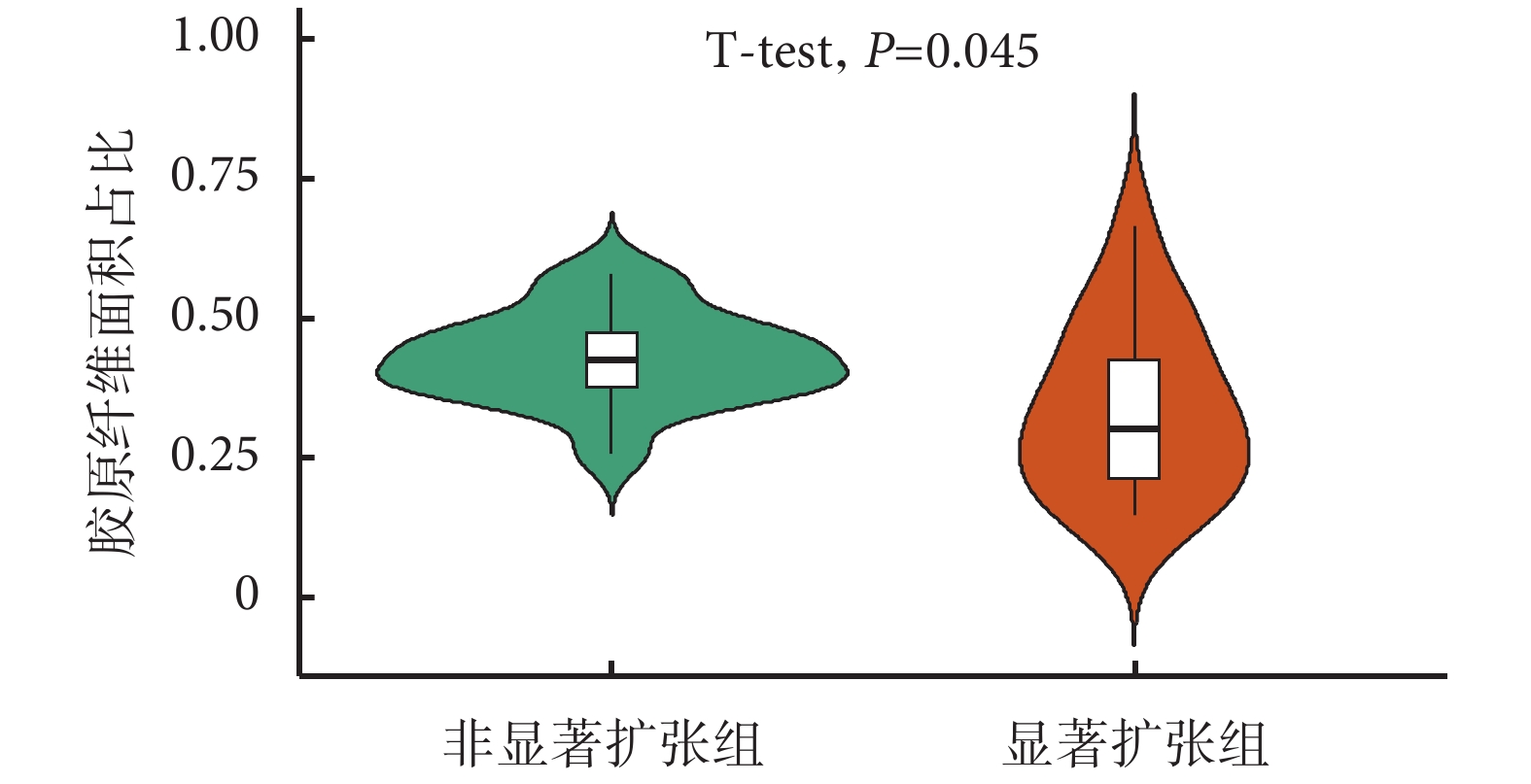
Masson染色后食管組織見圖2,顯著擴張組膠原纖維面積比率平均值為0.34(95%CI 0.26~0.42),而非顯著擴張組患者該比率為0.43 (95%CI 0.39~0.47),二者差異有統計學意義(P=0.045);見圖3。
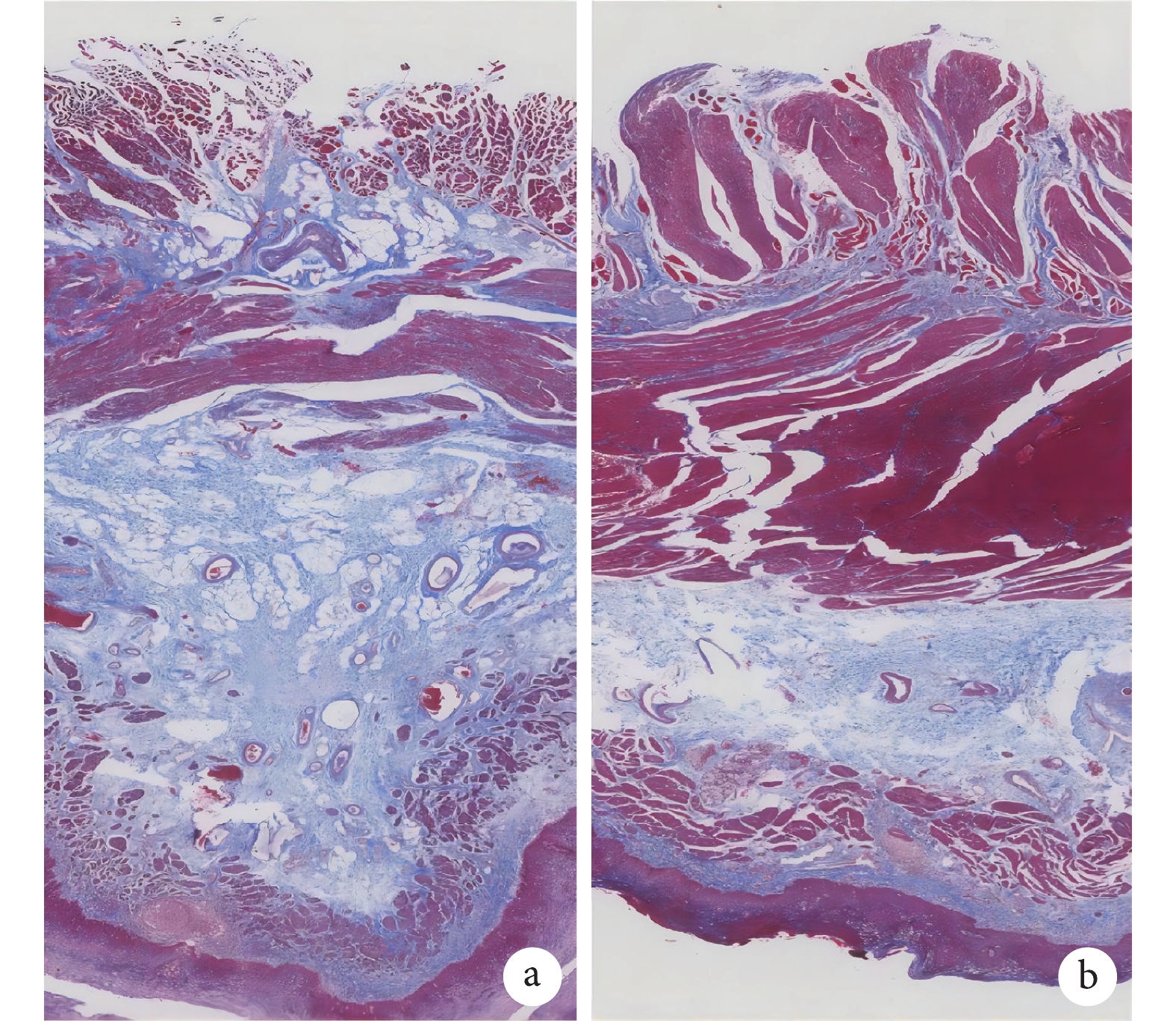 圖2
Masson染色標本
圖2
Masson染色標本
a:非顯著擴張組;b:顯著擴張組
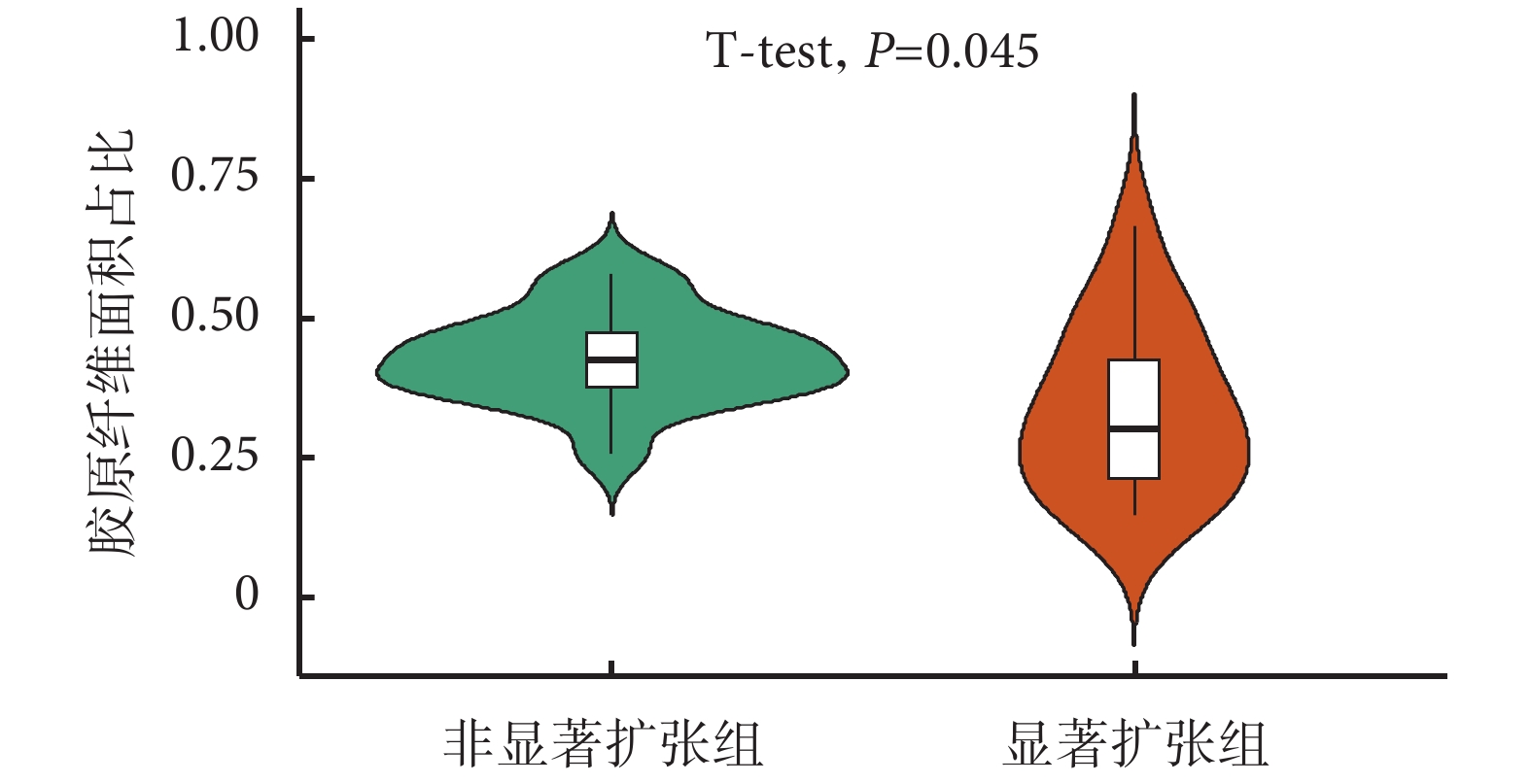 圖3
上消化道鋇餐造影中顯著擴張組與非顯著擴張組膠原纖維面積比率對比
圖3
上消化道鋇餐造影中顯著擴張組與非顯著擴張組膠原纖維面積比率對比
3 討論
食管胃吻合口的愈合主要取決于黏膜的愈合[7-8]。手工分層吻合是唯一能夠保證吻合后食管黏膜層完全對合并恢復接近術前的組織結構(食管黏膜層與胃黏膜層、食管肌層與胃漿肌層)的吻合技術。同時,術者在吻合時可以直接觀察到對合情況并根據術中情況及時進行調整[9-10]。此外,手工分層吻合可以使胃食管吻合處的黏膜層較肌層長約1 cm,從而降低術后吻合處黏膜層承受的張力[11]。與手工分層吻合相比,吻合器吻合是全層吻合,耗時更少,學習曲線更短,吻合步驟可編程性更高[10, 12]。但使用圓形吻合器行食管胃吻合時吻合口處的胃壁和食管壁會翻入消化道內部,使外科醫生無法直接觀察吻合口對合情況。因此,使用圓形吻合器吻合難以保證黏膜層的完全對合,并且不能在術中對黏膜層、肌層發生的損傷進行及時評估。此外,吻合器成釘時不可避免地會對食管壁、胃壁產生擠壓損傷[13]。Son等[14]使用不同強度的膠原蛋白片來模擬圓形吻合的壓縮損傷,發現在強度低于正常組織的膠原蛋白片中有35%產生了嚴重損傷。因此對于食管壁組織強度正常的患者,吻合器是安全可靠的,而對于食管管壁強度下降的患者,吻合器的壓榨性損傷可能是患者發生吻合口瘺的危險因素。
先前的研究[15]報道正常食管胸段平均直徑為8.57 (95%CI 7.71~9.34)mm,而Marini等[16]認為CT下食管IMPD>10 mm時應視為異常,但本次納入的654例食管鱗癌患者胸段食管IMPD平均數達(16.99±0.49)mm。結合我們之前的研究[3]結果,食管IMPD與吞咽困難持續時間(ρ=0.106,P=0.027)、腫瘤大小(ρ=0.169,P<0.001)、TNM分期(ρ=0.149,P=0.002)均為正相關,提示食管鱗癌患者的食管本身具有擴張傾向。我們既往研究[3]發現IMPD≥17.9 mm是發生胸內機械性吻合瘺的臨界值,超過該值吻合口瘺發生率從4.27%驟增至11.2%。在本研究中,手工分層吻合患者在IMPD臨界值兩側的吻合口瘺發生率差異無統計學意義(3.8% vs. 4.7%,P=1.000),進一步證明伴因瘤增長而逐步發生的食管擴張是胸內機械吻合術后發生吻合口瘺的危險因素。
膠原纖維含量是決定組織強度的重要生物學因素[17],且膠原纖維合成是組織愈合的重要環節[18]。此外,由于膠原纖維廣泛分布于人體各組織器官中,其對于維持結構形態和組織之間的連接非常重要[19]。因此,我們使用Masson染色比較了有無顯著擴張食管組織中的膠原纖維含量。結果顯示顯著擴張組的平均膠原纖維含量低于非顯著擴張組(0.34 vs. 0.43,P=0.045),證實了食管的異常擴張往往伴隨膠原纖維成分的丟失。
我們的研究結果證實對于顯著擴張組患者行胸內吻合器吻合后吻合口瘺的發生率幾乎是行胸內手工分層吻合的3倍(10.7% vs. 3.8%,P=0.093)。此外,在使用傾向性評分匹配平衡手工分層吻合和吻合器吻合之間的混雜因素后,二者之間的差異驟增至11倍(15.3% vs. 1.4%,P=0.004)。而對于非顯著擴張組患者,手工分層吻合與吻合器吻合后吻合口瘺的發生率差異無統計學意義。
綜上所述,對于近端食管直徑顯著擴張患者,其食管管壁可能因膠原纖維丟失而變得脆弱,在使用吻合器吻合的壓榨性損傷、組織嵌頓等因素將導致該部分患者術后吻合口瘺發生風險增高。而手工分層吻合,可由術者在直視下進行操作,可隨食管直徑大小自由調整吻合策略,并且分層吻合基本還原了消化道原始的對合模式,更加有利于吻合口愈合,所以手工分層吻合的安全性在食管直徑明顯擴張患者中可能要優于機械吻合。而對于無顯著食管直徑擴張患者,機械吻合與手工分層吻合具有同樣的安全性,且可縮短手術時間,因此該部分患者推薦使用機械吻合器吻合。
利益沖突:無。
作者貢獻:王昱程負責數據采集、分析及初稿撰寫;卓澤國負責內容指導;仲夏、趙永生負責數據采集;林一丹負責論文設計及審校。
進行性吞咽困難是食管癌的主要臨床表現[1-2],由腫瘤浸潤性生長引起食管狹窄所致。當狹窄發生后,食物通過時食管阻力增大,食物滯留于腫瘤上方,食管管壁受堆積食物產生側向壓力推擠,導致食管管腔擴張。因此,上消化道鋇餐造影中部分患者的腫瘤上方食管直徑明顯增大。研究[3]表明,當食管黏膜相直徑( inner mucosalphase diameter ,IMPD)≥17.9 mm時,吻合口瘺風險增高。Tang等[4]在動物模型上模擬胃-空腸吻合術后吻合口愈合過程,結果發現隨吻合區膠原纖維含量增加,吻合口強度明顯上升。因此,近端食管直徑顯著擴張患者的食管管壁可能因相應的膠原纖維含量變化而變得脆弱。使用圓形吻合器時的壓榨性損傷和組織嵌頓等因素導致術后吻合口瘺發生風險增高。而手工分層吻合由術者在直視下操作,且可根據IMPD大小自由調整吻合策略。本研究旨在探究食管鱗狀細胞癌(鱗癌)患者近端食管發生不同程度擴張時的最適胸內吻合策略,并分析擴張食管的膠原纖維含量變化來探究其潛在原因。
1 資料與方法
1.1 臨床資料
回顧性分析2014 年 — 2017 年 在華西醫院接受食管切除術和胸腔內胃食管吻合術食管癌患者的臨床資料。納入標準:(1)確診為食管鱗癌;(2)患者行胸腔內機械吻合或手工分層吻合;(3)患者術前在我院行上消化道鋇餐造影。排除標準:(1)在上消化道鋇餐造影正位片不能明確標出腫瘤上緣;(2)術后切緣陽性;(3)臨床病理資料不完整;(4)術前接受新輔助放化療的患者。
1.2 食管直徑測量和分組
食管IMPD均在上消化道鋇餐造影的正位片上進行測量。首先,根據異常影像學征象(食管管腔狹窄、充盈缺損、潰瘍、黏膜紊亂、腔內腫物等)確定腫瘤位置,并將其最高水平標記為腫瘤上緣。然后以此為起點,標記腫瘤上方5 cm處水平,最后在該位置測量食管IMPD的最大值,連續測量直至連續兩次測量差值在0.1 cm以內,取該兩次測量的平均值作為食管IMPD值。當距離腫瘤上緣上方5 cm水平恰巧位于主動脈弓水平時,由于此處的食管被主動脈弓推擠,食管在此處有一段狹窄區,此時就將測量水平向上移至主動脈弓上緣水平,以主動脈弓上緣水平的食管內徑大小代表吻合區食管內徑。IMPD≥17.9 mm患者納入顯著擴張組,IMPD<17.9 mm患者納入非顯著擴張組。
1.3 膠原纖維測量
通過傾向性評分匹配平衡顯著擴張組和非顯著擴張組之間的混雜因素后,從華西醫院病理科收集匹配患者的上食管殘端石蠟標本進行組織病理學分析,期間將石蠟標本缺失或染色失敗的患者及其匹配對象排除在外。由于Masson染色中膠原纖維(藍色)與其他組織(紅色)色差明顯,我們使用Image J軟件識別并提取切片中膠原纖維圖像,以食管組織單位面積內膠原纖維面積占比(即膠原纖維面積比率)評價食管的膠原纖維含量。該方法前期已有學者[5- 6]報道。以此法獲得的各階段圖像、膠原纖維面積比計算方式為圖1(b2)面積除以圖1(a2)面積;見圖1。
 圖1
膠原纖維面積占比計算方法
圖1
膠原纖維面積占比計算方法
a1:食管組織Masson染色原始圖像;a2:Image J軟件處理后用以計算食管組織面積的圖像;b1:Image J軟件提取的食管組織中膠原纖維圖像;b2:Image J軟件處理后用以計算食管組織中膠原纖維面積的圖像
1.4 統計學分析
使用SPSS 22.0(IBM,Armonk,NY,USA)及R version 3.6.0(R Project for Statistical Computing,Vienna,Austria)進行統計分析。符合正態分布的計量資料以均數±標準差( ±s)描述,計數資料以頻數和百分比描述。χ2檢驗、Fisher確切概率法以及曼惠特尼U檢驗進行組間分類變量的比較,連續性變量組間比較則采用成組t檢驗。傾向性評分匹配法采用1∶1最近鄰匹配法,在顯著擴張患者亞組分析中,協變量包括吸煙史、腫瘤位置、手術類型、吻合位置和IMPD,在非顯著擴張患者亞組分析中,協變量包括性別、飲酒量、糖尿病和腫瘤位置。P≤0.05 為差異有統計學意義。
±s)描述,計數資料以頻數和百分比描述。χ2檢驗、Fisher確切概率法以及曼惠特尼U檢驗進行組間分類變量的比較,連續性變量組間比較則采用成組t檢驗。傾向性評分匹配法采用1∶1最近鄰匹配法,在顯著擴張患者亞組分析中,協變量包括吸煙史、腫瘤位置、手術類型、吻合位置和IMPD,在非顯著擴張患者亞組分析中,協變量包括性別、飲酒量、糖尿病和腫瘤位置。P≤0.05 為差異有統計學意義。
1.5 倫理審查
本研究經四川大學華西醫院醫學倫理委員會審批,批準號:2018年審(321)號,且已免除獲取患者知情同意書的要求。
2 結果
2.1 患者基線資料
最終納入654例患者,根據以上納入排除標準,206例患者納入手工分層吻合組,448例患者納入機械吻合組。兩組患者年齡、體重指數、吸煙史、糖尿病、高血壓、T分期、N分期、TNM 分期差異無統計學意義(P>0.05)。手工分層吻合組均為開胸手術(P=0.006),機械吻合組男性患者較多(P=0.022),飲酒患者較多(P=0.010),腫瘤位置較高(P=0.001),并且更有可能在主動脈弓上方進行吻合術(P=0.023)。手工分層吻合組術后吻合口瘺發生率低于機械吻合組,但差異無統計學意義(4.4% vs. 6.9%,P=0.206),兩組患者IMPD高于與低于截斷值患者的構成比例,但差異無統計學意義(P=0.348);見表1。
 ]
]
2.2 顯著擴張患者亞組分析
在IMPD>17.9 mm的患者中,手工分層吻合組的吻合口瘺發生率為3.8%,機械吻合組則為10.7%,但兩組差異無統計學意義(P=0.093)。考慮到手工分層吻合僅可在開胸手術進行而吻合器吻合可以在開胸及微創手術進行,使得兩組患者存在一定選擇偏倚,兩組患者吻合位置、腫瘤位置以及IMPD差異有統計學意義(P<0.05),導致兩組患者可比性較低。通過傾向性評分匹配平衡兩組間的混雜因素之后,手工分層吻合組僅有1例患者術后出現吻合口瘺(1.4%),而機械吻合組吻合口瘺發生率為15.3%。兩組患者吻合口瘺發生率差異有統計學意義(P=0.004);見表2。
 ]
]
2.3 非顯著擴張患者亞組分析
在IMPD<17.9 mm的患者中,手工分層吻合組吻合口瘺發生率為4.7%,而機械吻合組吻合口瘺發生率為4.2%,兩組患者吻合口瘺發生率差異無統計學意義(P=0.830)。平衡兩組混雜因素后,手工分層吻合組術后吻合口瘺發生率為4.8%,而機械吻合組吻合口瘺發生率為4.0%,兩組患者吻合口瘺發生率差異仍無統計學意義(P=0.206);見表3。
 ]
]
2.4 食管組織病理學改變
Masson染色后食管組織見圖2,顯著擴張組膠原纖維面積比率平均值為0.34(95%CI 0.26~0.42),而非顯著擴張組患者該比率為0.43 (95%CI 0.39~0.47),二者差異有統計學意義(P=0.045);見圖3。
 圖2
Masson染色標本
圖2
Masson染色標本
a:非顯著擴張組;b:顯著擴張組
 圖3
上消化道鋇餐造影中顯著擴張組與非顯著擴張組膠原纖維面積比率對比
圖3
上消化道鋇餐造影中顯著擴張組與非顯著擴張組膠原纖維面積比率對比
3 討論
食管胃吻合口的愈合主要取決于黏膜的愈合[7-8]。手工分層吻合是唯一能夠保證吻合后食管黏膜層完全對合并恢復接近術前的組織結構(食管黏膜層與胃黏膜層、食管肌層與胃漿肌層)的吻合技術。同時,術者在吻合時可以直接觀察到對合情況并根據術中情況及時進行調整[9-10]。此外,手工分層吻合可以使胃食管吻合處的黏膜層較肌層長約1 cm,從而降低術后吻合處黏膜層承受的張力[11]。與手工分層吻合相比,吻合器吻合是全層吻合,耗時更少,學習曲線更短,吻合步驟可編程性更高[10, 12]。但使用圓形吻合器行食管胃吻合時吻合口處的胃壁和食管壁會翻入消化道內部,使外科醫生無法直接觀察吻合口對合情況。因此,使用圓形吻合器吻合難以保證黏膜層的完全對合,并且不能在術中對黏膜層、肌層發生的損傷進行及時評估。此外,吻合器成釘時不可避免地會對食管壁、胃壁產生擠壓損傷[13]。Son等[14]使用不同強度的膠原蛋白片來模擬圓形吻合的壓縮損傷,發現在強度低于正常組織的膠原蛋白片中有35%產生了嚴重損傷。因此對于食管壁組織強度正常的患者,吻合器是安全可靠的,而對于食管管壁強度下降的患者,吻合器的壓榨性損傷可能是患者發生吻合口瘺的危險因素。
先前的研究[15]報道正常食管胸段平均直徑為8.57 (95%CI 7.71~9.34)mm,而Marini等[16]認為CT下食管IMPD>10 mm時應視為異常,但本次納入的654例食管鱗癌患者胸段食管IMPD平均數達(16.99±0.49)mm。結合我們之前的研究[3]結果,食管IMPD與吞咽困難持續時間(ρ=0.106,P=0.027)、腫瘤大小(ρ=0.169,P<0.001)、TNM分期(ρ=0.149,P=0.002)均為正相關,提示食管鱗癌患者的食管本身具有擴張傾向。我們既往研究[3]發現IMPD≥17.9 mm是發生胸內機械性吻合瘺的臨界值,超過該值吻合口瘺發生率從4.27%驟增至11.2%。在本研究中,手工分層吻合患者在IMPD臨界值兩側的吻合口瘺發生率差異無統計學意義(3.8% vs. 4.7%,P=1.000),進一步證明伴因瘤增長而逐步發生的食管擴張是胸內機械吻合術后發生吻合口瘺的危險因素。
膠原纖維含量是決定組織強度的重要生物學因素[17],且膠原纖維合成是組織愈合的重要環節[18]。此外,由于膠原纖維廣泛分布于人體各組織器官中,其對于維持結構形態和組織之間的連接非常重要[19]。因此,我們使用Masson染色比較了有無顯著擴張食管組織中的膠原纖維含量。結果顯示顯著擴張組的平均膠原纖維含量低于非顯著擴張組(0.34 vs. 0.43,P=0.045),證實了食管的異常擴張往往伴隨膠原纖維成分的丟失。
我們的研究結果證實對于顯著擴張組患者行胸內吻合器吻合后吻合口瘺的發生率幾乎是行胸內手工分層吻合的3倍(10.7% vs. 3.8%,P=0.093)。此外,在使用傾向性評分匹配平衡手工分層吻合和吻合器吻合之間的混雜因素后,二者之間的差異驟增至11倍(15.3% vs. 1.4%,P=0.004)。而對于非顯著擴張組患者,手工分層吻合與吻合器吻合后吻合口瘺的發生率差異無統計學意義。
綜上所述,對于近端食管直徑顯著擴張患者,其食管管壁可能因膠原纖維丟失而變得脆弱,在使用吻合器吻合的壓榨性損傷、組織嵌頓等因素將導致該部分患者術后吻合口瘺發生風險增高。而手工分層吻合,可由術者在直視下進行操作,可隨食管直徑大小自由調整吻合策略,并且分層吻合基本還原了消化道原始的對合模式,更加有利于吻合口愈合,所以手工分層吻合的安全性在食管直徑明顯擴張患者中可能要優于機械吻合。而對于無顯著食管直徑擴張患者,機械吻合與手工分層吻合具有同樣的安全性,且可縮短手術時間,因此該部分患者推薦使用機械吻合器吻合。
利益沖突:無。
作者貢獻:王昱程負責數據采集、分析及初稿撰寫;卓澤國負責內容指導;仲夏、趙永生負責數據采集;林一丹負責論文設計及審校。