引用本文: 陳堃林, 邱逸聞, 龐華勝, 王文濤. 體外肝切除聯合自體移植治療終末期肝泡型棘球蚴病132例:術后嚴重并發癥危險因素及預測模型. 中國普外基礎與臨床雜志, 2024, 31(10): 1193-1201. doi: 10.7507/1007-9424.202409132 復制
版權信息: ?四川大學華西醫院華西期刊社《中國普外基礎與臨床雜志》版權所有,未經授權不得轉載、改編
體外肝切除聯合自體移植術(ex vivo liver resection and autotransplantation,ELRA)是一種非常復雜的肝臟外科手術技術,主要包含全肝切除、體外肝臟劈離、個體化管道整形修復、余肝回植、管道重建等多個關鍵技術步驟。ELRA技術最初于1988年用于治療常規方法難以處理的晚期肝膽惡性腫瘤[1],這類腫瘤通常有兩個特點[2]:一是下腔靜脈、肝腔靜脈匯合處和(或)門靜脈結構受到嚴重侵犯;二是手術過程中可能出現難以控制的出血,或者復雜的重建程序所需時間超出肝臟的承受能力。然而,由于肝膽惡性腫瘤生物學行為即肝內和遠處轉移率極高,采用ELRA治療效果并不理想[3]。隨著肝膽外科的發展和移植技術的進步,如低溫保存、血管和膽道重建以及麻醉技術的改進,ELRA逐漸成為某些適應證的可選治療方案,譬如多房棘球絳蟲感染引起的晚期肝泡型棘球蚴病(hepatic alveolar echinococcosis,HAE,又被稱為“肝泡型包蟲病”)就被認為是ELRA的最佳適應證之一[4]。晚期HAE通常為世界衛生組織分類為Ⅳ期、少數為Ⅲb期[5],其特點是,病變呈不規則形態,侵犯重要的肝內管道結構,導致病灶解剖學關系極其復雜,以致手術切除難度極高。既往對于晚期HAE主要采用姑息性治療,但是對其長期生存并無明顯改善[6-8]。由于HAE從感染到癥狀出現的病程漫長,使得未受病灶累及的肝臟有足夠的時間代償。因此,若能通過復雜肝臟切除技術,根治性地切除病灶并對損壞的結構進行修復,患者仍可獲得長期生存。因此,一些醫療中心將ELRA用于治療晚期復雜HAE[9-11]且報道了其手術適應證、術前評估、手術技巧和術后情況。ELRA作為一種涉及多種手術技術的復雜肝臟外科技術,其圍術期安全性是制約該技術推廣及影響患者長期生存獲益的最大障礙[12]。四川大學華西醫院是世界范圍內最早開展ELRA治療晚期HAE的醫療中心之一[13-14]。本團隊在前期研究[15]中首次以前瞻性隊列研究方式分析了ELRA較非手術保守治療在長期生存方面的獲益優勢,接受了ELRA的患者圍術期死亡風險高于保守治療患者,但是其遠期生存情況(5年生存率)則遠遠好于保守治療患者。因此,探索和識別ELRA圍術期影響并發癥發生的危險因素具有較高的臨床研究價值,有助于進一步降低ELRA患者的圍術期死亡風險。本研究分析了ELRA術后嚴重并發癥的危險因素并建立了簡單的風險預測模型,隨后還針對模型中最主要的自變量—手術時間的影響因素進行了進一步分析。
1 資料與方法
1.1 研究對象
本研究回顧性收集了2014年1月至2024年6月期間在四川大學華西醫院接受ELRA治療的終末期HAE患者。納入標準:① 術前影像學檢查提示為終末期HAE;② 術后病理確診為泡型棘球蚴感染;③ 患者接受了ELRA手術;④ 具有完整的人口學統計資料、圍術期實驗室檢查與檢驗結果,以及詳細的手術方式和過程記錄。排除標準:① 合并肝囊型棘球蚴病;② 合并肝臟惡性腫瘤;③ 患者臨床病理信息不完整;④ 術后并發癥資料缺失。本研究已獲得四川大學華西醫院生物醫學倫理審查委員會的批準(批文編號:2023-1000),嚴格遵循《赫爾辛基宣言》的原則。
1.2 資料收集和協變量選擇
① 一般情況:性別、年齡和體質量指數(body mass index,BMI)。② 術前資料:經皮經肝穿刺膽道引流(percutaneous transhepatic cholangial drainage,PTCD)、口服抗寄生蟲藥物、病灶直徑、病灶數目、血管侵犯華西-PHI分型、血管(門靜脈、肝靜脈及下腔靜脈)侵犯程度、周圍組織器官侵犯、遠處轉移、Child-Pugh評分分級、白蛋白-膽紅素指數(albumin bilirubin index,ALBI)分級。③ 術中資料:實際剩余肝體積、標準肝體積、實際剩余肝體積與標準肝體積比、聯合其他器官切除、總手術時間、無肝期時間、血流動力學不穩定期時間、管道重建時間、術中失血量、自體血回輸量、紅細胞懸液輸注量、冰凍血漿輸注量。
1.3 相關指標的定義
1.3.1 終末期HAE
采用PNM分期系統[5]。終末期定義為病灶侵犯重要血管,包括下腔靜脈、門靜脈和肝動脈,同時考慮是否有鄰近器官侵犯及遠處轉移(P4,N1或N0,M1或M0)。
1.3.2 ELRA適應證和禁忌證
主要適應證包括:病變涉及肝腔靜脈匯合區、3條肝靜脈、下腔靜脈或門靜脈和肝動脈的二級或三級分支;同時具備良好的生理條件,如血清總膽紅素水平不超過正常上限的2倍,估計的剩余肝體積與標準肝體積比至少為0.35。絕對禁忌證包括:無法通過藥物控制的不可手術的多器官HAE,估計的剩余肝體積不足,以及無法進行血管重建。
1.3.3 嚴重并發癥
使用Clavien-Dindo分級系統將HAE術后90 d內的并發癥進行統一量化分級,依據Clavien-Dindo分級標準Ⅲa級及以上者為嚴重并發癥。
1.3.4 ALBI分級[16 ]
此分級是較為經典且客觀的肝功能分級系統,其計算公式為:ALBI =[log10總膽紅素(μmol/L)×0.66+白蛋白(g/L)×(–0.085)],根據線性預測值將ALBI分為3個等級,線性預測值≤–2.60為ALBI 1級,線性預測值>–2.60且≤–1.39為ALBI 2級,>–1.39為ALBI 3級,依次反映肝功能從較好到較差的狀態。
1.3.5 血管侵犯華西-PHI分型系統[2 ]
① 門靜脈侵犯程度:P0型表示無門靜脈侵犯;P1型表示侵犯病灶同側第一門靜脈分支;P2型表示侵犯門靜脈主干或對側第一門靜脈分支;P3型表示侵犯更遠的對側第二門靜脈分支。② 肝靜脈侵犯程度:H0型表示無近端肝靜脈侵犯;H1型表示肝臟未損傷側肝靜脈出口未受累;H2型表示肝臟未損傷側肝靜脈出口受累。③ 下腔靜脈侵犯程度:I0型表示無下腔靜脈侵犯;I1型表示在肝腔靜脈匯合區以下的下腔靜脈侵犯且縱向長度<3 cm;I2型表示在肝腔靜脈匯合區以下的下腔靜脈侵犯且縱向長度3 cm或以上;I3型表示在膈肌以上的侵犯且可能延伸至右心房。根據門靜脈、肝靜脈及下腔靜脈的侵犯程度將血管侵犯分為4種類型(Ⅰ~Ⅳ型)。
1.3.6 標準肝體積以及無肝期、血流動力學不穩定期和管道重建時間
① 標準肝體積:根據Urata等[17]報道的公式進行計算。② 無肝期時間:指從完全切除肝臟到自體移植物再灌注之間持續的時間。③ 血流動力學不穩定期時間:包括下腔靜脈和門靜脈阻斷時間及在自體移植物重新植入時重建流出道和門靜脈的持續時間。④ 管道重建時間:指自體移植物重新植入后進行肝靜脈、門靜脈、肝動脈和膽管重建的持續時間。
1.4 術前評估
術前評估包括全面的影像學檢查和功能評估。患者接受MRI、CT和PET-CT掃描,以評估病變特征、血管侵犯情況和可能的肝外轉移。使用三維影像分析系統進行手術規劃,包括可視化血管和膽道解剖、虛擬切除和剩余肝體積計算,標準肝體積采用既定方法計算。超聲檢查用于評估大血管血流和雙側大隱靜脈情況,為可能的血管重建提供信息。對于梗阻性黃疸患者可能進行PTCD以降低膽紅素水平,手術適應證評估要求膽汁淤積性黃疸患者的總膽紅素水平不超過正常水平上限的2倍。
1.5 手術程序
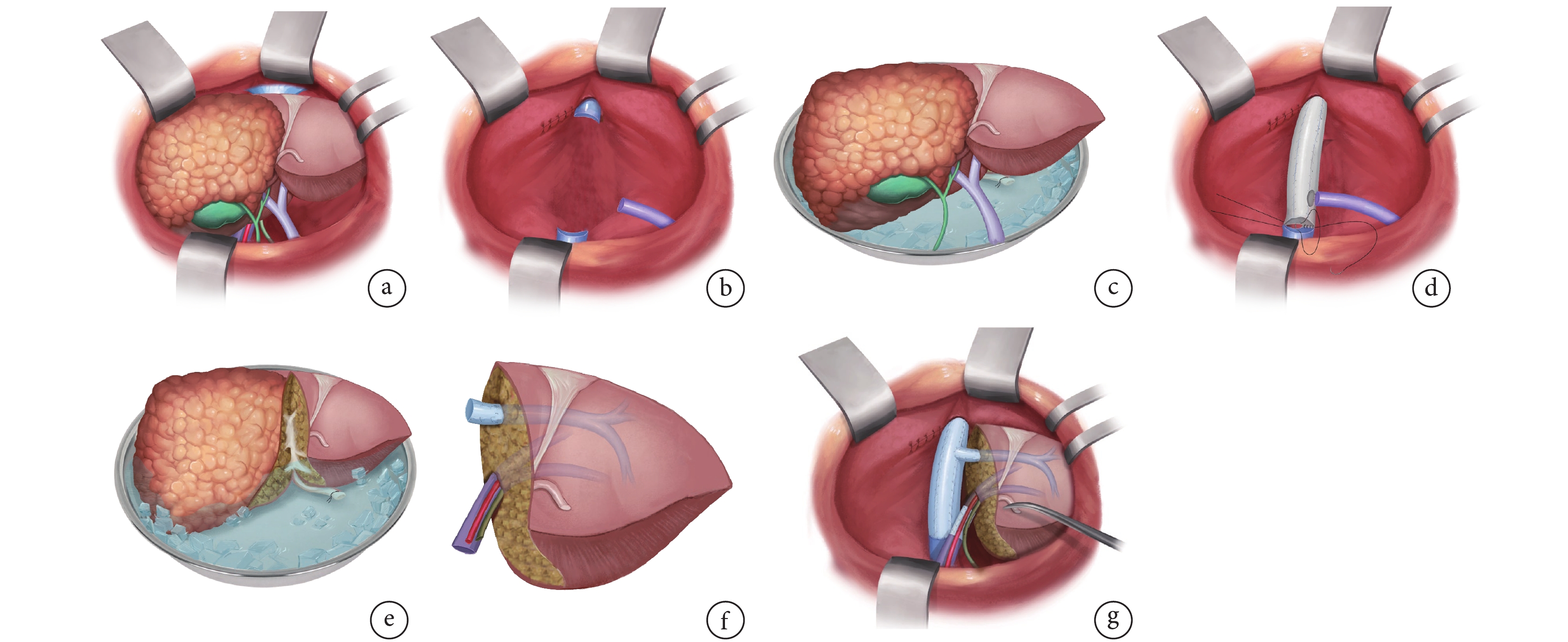
ERAT手術程序可以總結為3個主要階段。首先,進行探查性手術和肝臟移植物獲取,同時建立臨時下腔靜脈和門腔靜脈分流以維持血流動力學穩定;其次,在體外進行病變切除和血管修復,包括延長血管殘端、修復缺損、統一多個殘端等關鍵步驟;最后,將自體移植物再植入體內,并按照肝靜脈、門靜脈、肝動脈和膽道的順序重建關鍵管道。ERAT手術程序主要步驟見圖1。
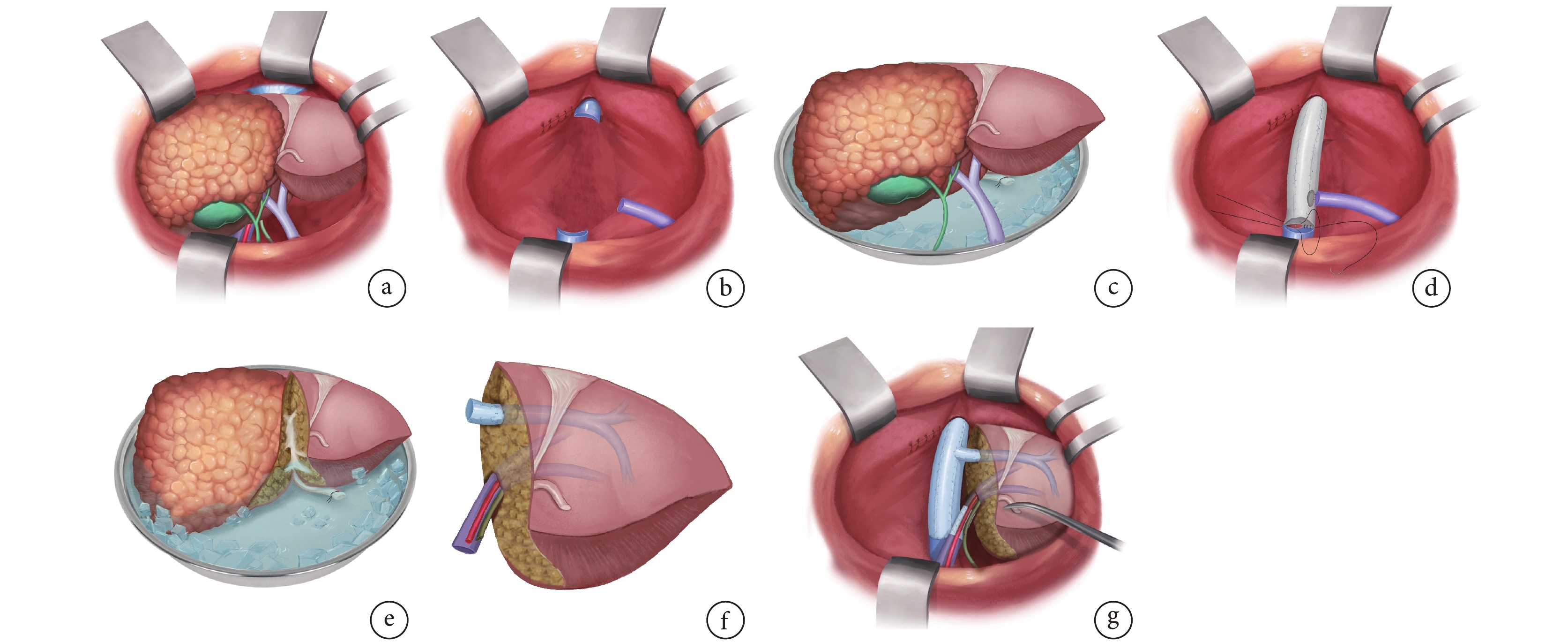 圖1
示ERAT手術程序主要步驟
圖1
示ERAT手術程序主要步驟
a:顯露并完整切除肝臟病灶;b:完整切除肝臟后;c:將肝臟從體內移至冰浴盆保存;d:重建體內大血管血流;e:低溫保存下根治性切除病灶;f:修補重建剩余肝臟血管、膽管;g:剩余肝臟重新移植回體內
1.6 統計學方法
采用R軟件(版本4.2.2)對數據分析。符合正態分布的計量數據用均值±標準差(x±s)描述并用兩獨立樣本比較的t檢驗分析,不符合正態分布者采用中位數(median,M)和上下四分位數(P25,P75)描述并使用Wilcoxon秩和檢驗分析。計數及等級數據以頻數和百分率(%)描述并采用四格表或行×列列聯表進行χ2檢驗或Fisher確切概率法。單因素logistic回歸分析與ELRA術后嚴重并發癥發生有關的影響因素;然后采用向后邏輯回歸法篩選變量納入進行多因素logistic回歸分析,獲取每個風險因素的比值比(odds ratio,OR)和95%可信區間(95% confidence interval,95%CI)。本研究在處理數據時,由于指標多且數據復雜,為了實現特征選擇和維度簡約、減少多重共線性的影響、降低過擬合風險、使模型更易于解釋和理解且提高預測精度以及具有更強的臨床普適性,進一步采用最小絕對收縮和選擇算子(least absolute shrinkage and selection operator,LASSO)回歸選取均方誤差最小時的λ值來篩選預測因素,并根據篩選出的因素創建預測術后發生嚴重并發癥的列線圖模型;通過10折交叉驗證確定LASSO回歸調優參數(λ);采用受試者操作特征(receiver operating characteristic,ROC)曲線分析列線圖預測模型的區分能力并采用ROC曲線下面積(area under ROC curve,AUC)來評估,采用校正曲線評估列線圖預測模型的預測值與實際值之間的一致性,決策曲線分析方法則用于評估列線圖預測模型的臨床實用價值。采用廣義線性回歸模型結合逐步回歸用來探索影響總手術時間的術前風險因素。檢驗水準α=0.05。
2 結果
2.1 納入患者的基本情況
本研究共納入132例接受了ELRA手術的終末期HAE患者,術后有47例(35.6%)發生了嚴重并發癥,具體資料見表1。
2.2 分析影響術后嚴重并發癥發生的風險因素
2.2.1 單因素分析結果
相較于未發生嚴重并發癥患者,發生嚴重并發癥患者的ALBI 2級以上者占比更高、總手術時間和無肝期時間更長、術中失血量更多、紅細胞懸液及冰凍血漿輸注量也更多(P<0.05),而未發現二者在其他臨床資料方面比較差異有統計學意義(P>0.05),見表1。
2.2.2 多因素logistic回歸分析結果
結果見表2。門靜脈侵犯程度、ALBI分級、總手術時間、自體血回輸量仍然是術后發生嚴重并發癥的影響因素(P<0.05)。具體來說,門靜脈侵犯程度P2型患者相比P1型患者術后發生嚴重并發癥的風險更高 [OR(95%CI)=8.24(1.53,44.34),P=0.014],ALBI分級1級者相對于2級及以上者術后發生嚴重并發癥的風險更低 [OR(95%CI)=0.26(0.08,0.83),P=0.023],隨著總手術時間延長以及自體血回輸量增加,術后發生嚴重并發癥的風險增加 [OR(95%CI)=1.01(1.00,1.01),P=0.009;OR(95%CI)=1.00(1.00,1.00),P=0.043]。
2.3 預測術后發生嚴重并發癥的列線圖模型建立及評價
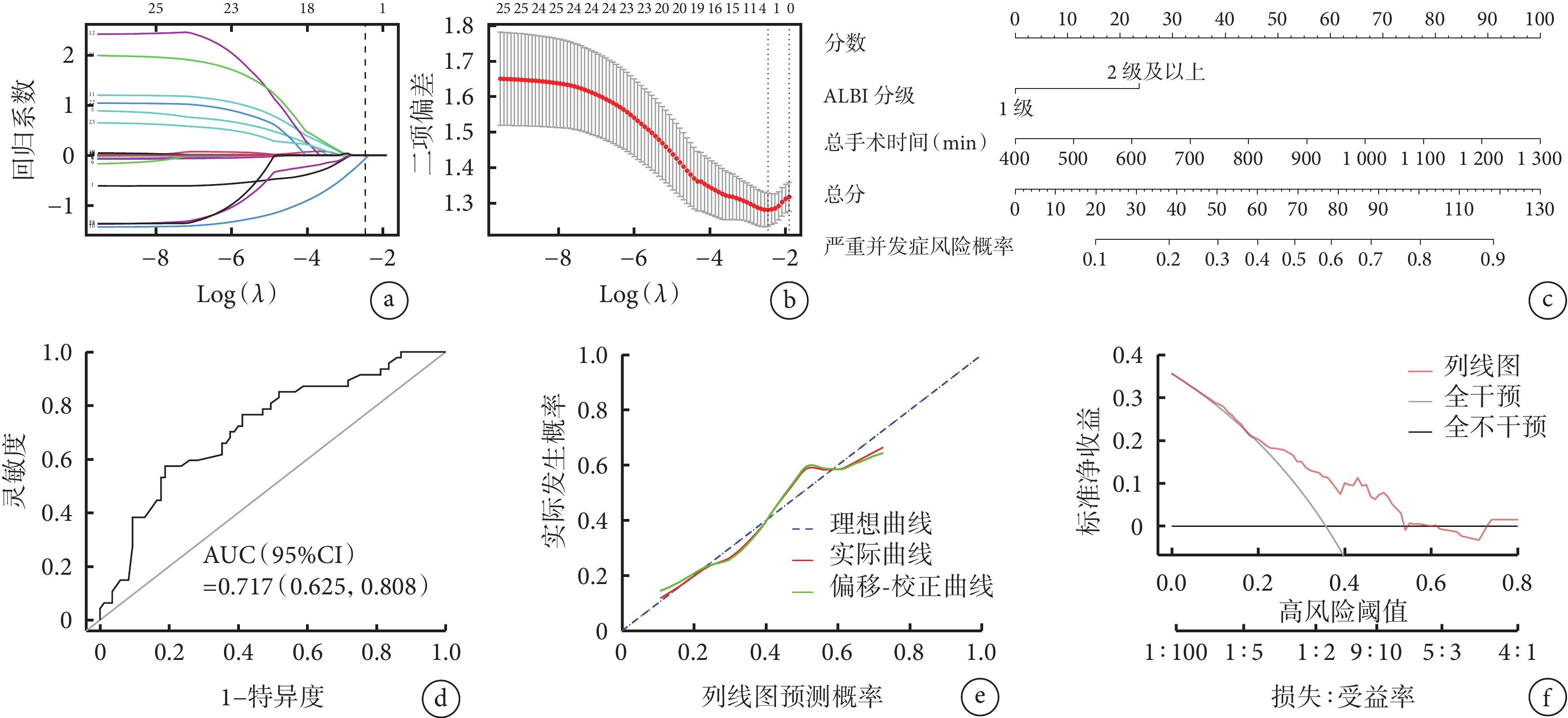
采用LASSO回歸模型,納入表1中除外血管侵犯華西-PHI分型、實際剩余肝體積和標準肝體積這3個指標的所有指標(共23個)分析,最終篩選出2個關鍵預測變量:ALBI分級(回歸系數為–0.064)和總手術時間(回歸系數為0.002),LASSO回歸系數和交叉驗證結果見圖2a和圖2b。ALBI分級和總手術時間被進一步納入構建預測術后發生嚴重并發癥的列線圖模型,見圖2c。本研究團隊還開發了基于此列線圖模型的可交互預測軟件,可通過此鏈接地址(https://nomogra.shinyapps.io/dynnomapp/)訪問。ROC曲線分析該列線圖模型對ELRA術后是否發生嚴重并發癥的區分度良好 [AUC(95%CI)=0.717(0.625,0.808)],見圖2d。校正曲線顯示,盡管在某些區間內該列線圖預測模型略微高估或低估了實際發生概率,但該列線圖預測模型大多數點接近對角參考線,表明模型預測的術后嚴重并發癥發生概率與實際發生概率較為一致,總體趨勢仍然良好,見圖2e。決策曲線分析表明,閾值概率在5%~53%的范圍內,根據模型預測的概率進行干預的臨床凈收益高于對所有患者不進行干預或對所有患者進行干預,見圖2f。
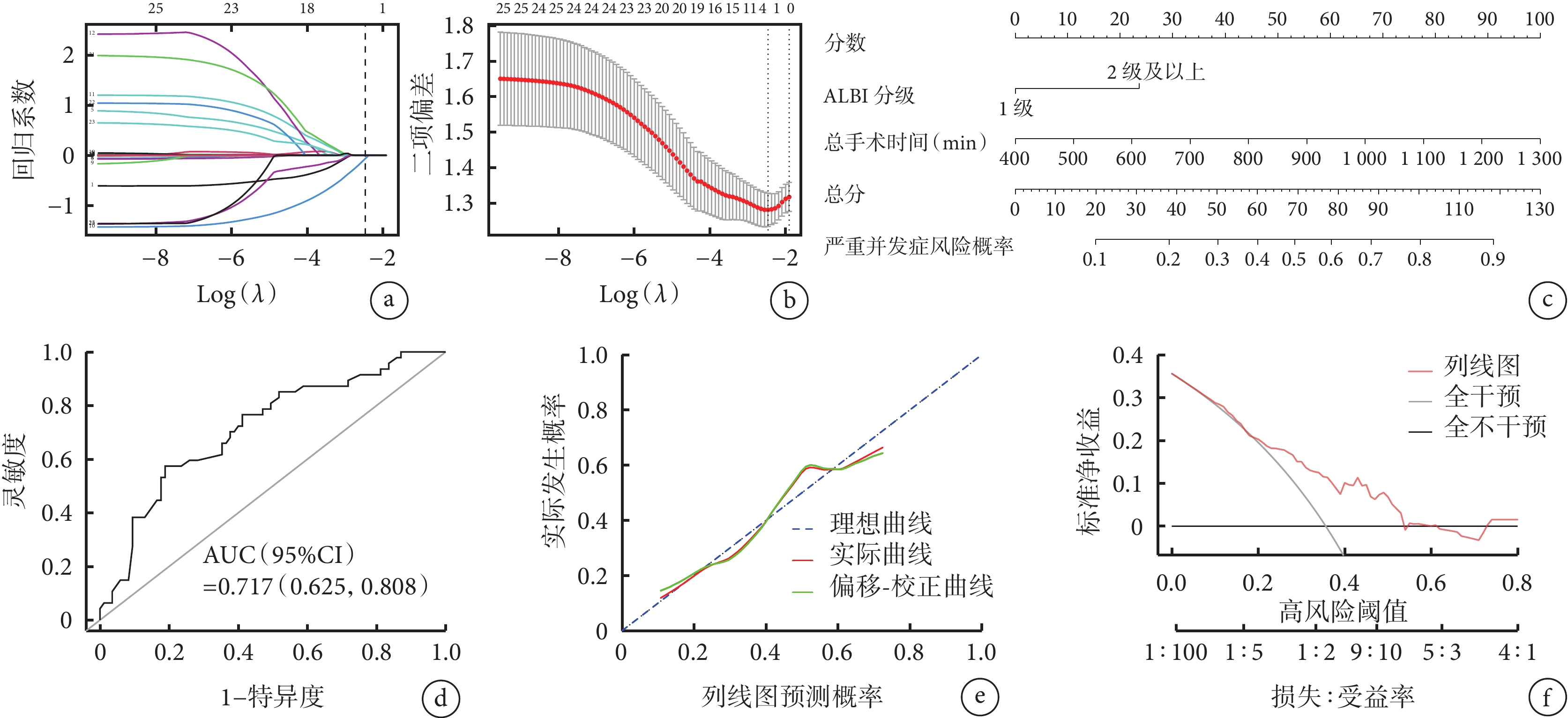 圖2
示LASSO回歸系數路徑分布圖(a)和交叉驗證圖(b)以及列線圖預測模型(c)、列線圖的ROC曲線分析(d)、校正曲線(e)及決策曲線分析(f)
圖2
示LASSO回歸系數路徑分布圖(a)和交叉驗證圖(b)以及列線圖預測模型(c)、列線圖的ROC曲線分析(d)、校正曲線(e)及決策曲線分析(f)
2.4 影響總手術時間的風險因素分析結果
在本研究中采用廣義線性模型進一步探索了影響總手術時間的13個術前指標(性別、年齡、BMI、術前是否進行PTCD、術前是否口服抗寄生蟲藥物、病灶直徑、病灶數目、門靜脈侵犯程度、肝靜脈侵犯程度、下腔靜脈侵犯程度、是否侵犯局部組織器官、是否存在遠處轉移及ALBI分級,單因素廣義線性回歸模型顯示,門靜脈侵犯程度P2型、侵犯局部組織器官及ALBI分級2級及以上與總手術時間有關,見表3。進一步通過逐步回歸分析最終篩選出6個關鍵指標:術前進行PTCD、門靜脈侵犯程度、侵犯局部組織器官、遠處轉移及ALBI分級納入多因素廣義線性回歸模型,結果顯示,門靜脈侵犯程度P2型和P3型及有遠處轉移是影響總手術時間的風險因素,見表4。
3 討論
自ELRA技術問世以來,在30余年的發展歷程中已經形成了一套系統性的技術模式。ELRA最初主要應用于肝臟惡性腫瘤的治療,但其療效受到難以預防的腫瘤轉移的嚴重制約[18-20]。鑒于此,ELRA的適應證逐漸從惡性腫瘤轉向以HAE為代表的良性或交界性腫瘤并在這些領域取得了顯著效果[21-22]。我國西部高原地區是全球棘球蚴病影響最為嚴重的區域,該病長期以來一直是威脅當地人群生命安全的重大公共衛生問題。HAE的病程進展隱匿,大多數患者在確診時已處于晚期階段,僅有20%~40%的患者有機會接受根治性肝切除治療[23-24],更令人擔憂的是,未經有效治療的HAE患者10年死亡率高達94%[25]。在這種背景下,ELRA技術的引入為晚期復雜HAE患者帶來了治愈的希望。
本研究基于目前最大的單中心ELRA隊列之一,首次系統性探索了ELRA圍術期主要嚴重并發癥的風險因素。ELRA作為一種融合了肝切除、肝移植、管道重建等多種技術的復雜外科技術體系,不可避免地面臨著較高的圍術期嚴重并發癥發生率。本研究顯示,接受ELRA的患者有35.6%發生了嚴重并發癥(Clavien-Dindo分級 Ⅲa級及以上),這一比例高于Aji等[10]和本團隊既往研究[9]報道的發生率(分別為14%和22%)。分析其主要原因可能是手術適應證的擴展,從ELRA實踐早期精心挑選手術受者到技術成熟后盡可能擴大適應證以惠及更多患者。盡管如此,大多數患者的并發癥在住院期間能得到有效治療,最終的圍術期死亡率為9.1%,與本團隊既往報道[26]一致,提示該技術在達到學習曲線后已基本成熟。此外,本研究中的嚴重并發癥發生率和圍術期死亡率均遠低于最近文獻[27-28]報道的ELRA治療肝臟惡性腫瘤的結果,再次強調了選擇合適適應證對ELRA手術效果的重要影響。
本研究分析結果顯示,發生嚴重并發癥患者相較于未發生嚴重并發癥患者的術前肝功能更差,且經歷的手術時間和無肝期持續時間較長,術中失血量更多;而且進一步多因素分析發現,門靜脈侵犯程度為P2型、術前ALBI分級2級及以上、總手術時間長以及自體血回輸量大為術后發生嚴重并發癥的危險因素。本團隊在關于ELRA解剖學適應證的早期研究中首次強調了第一肝門侵犯的重要性[29]。早期ELRA實踐主要針對侵犯第二肝門的中肝病灶[30-32],而HAE病灶通常巨大,經常同時侵犯第二肝門、下腔靜脈及第一肝門區域,因此門靜脈侵犯程度直接反映了HAE病灶的解剖學復雜性,也直接體現了 手術操作的復雜性。在本研究中術前采用ALBI分級對肝功能分層能力較Child-Pugh評分更佳,這可能是因為HAE并非彌漫性肝臟病變,術前肝功能損害主要由病灶侵犯和壓迫所致的梗阻性黃疸及長期消耗性病程導致的機體營養不良所引起,ALBI分級指標中的膽紅素和白蛋白能更直接地反映這一病理生理變化過程[33]。總手術時間和自體血回輸量直接反映了手術的復雜程度,與術后嚴重并發癥風險密切相關。具體來說,與門靜脈侵犯程度P1型患者相比,P2型患者術后發生嚴重并發癥的風險增加 [OR(95%CI)=8.24(1.53,44.34)]。P2型為晚期HAE最常見的門靜脈侵犯類型,特征為病灶累及門靜脈主干及其分叉和(或)對側門靜脈一級分支[2],這無疑會顯著增加第一肝門解剖游離、余肝斷面門靜脈、膽管整形、余肝回植管道重建的手術操作時間,相應提高了膽道和血管相關并發癥的發生率。因此,在術前對第一肝門侵犯情況進行嚴格評估,尤其是借助三維重建等先進影像學評估系統[34],對于順利開展ELRA手術至關重要。
本研究針對術后嚴重并發癥發生的風險因素建立了預測模型。經過LASSO回歸篩選出ALBI分級和總手術時間這兩個變量,二者被納入最終的預測模型中,同時構建了列線圖和在線可交互風險計算器,以便于臨床應用。由于HAE樣本量的限制,此前僅有少數研究涉及ELRA并發癥相關預測模型[35],本研究是首次直接針對ELRA術后嚴重并發癥發生風險建立預測模型,展現出良好的預測性能和臨床決策參考價值。值得注意的是,無論在前述關聯性研究還是本部分的預測模型研究中,手術時間均被證實為影響術后并發癥發生率的關鍵因素。然而,手術時間本身作為一個中介變量,既是術后并發癥發生率的影響因素,也受患者術前評估結果的影響。因此,進一步分析了影響手術時間的術前因素,以期找到可供術前識別的危險信號。本研究中通過廣義線性回歸模型分析發現,術前門靜脈侵犯程度、侵犯局部組織器官及ALBI分級指標與手術時間相關,多因素回歸進一步確認了門靜脈侵犯程度P2型和P3型以及存在遠處轉移是影響手術時間的風險因素,該角度的分析結果再次強調了第一肝門侵犯對手術順利開展的重要影響。此外,遠處轉移,尤其是肺、腎以及肝周組織如腸、膈肌等的侵犯,常常需要進行聯合切除才能達到根治性切除標準。在本團隊既往的研究[15]中,聯合切除率為22%,其中最常見的是膈肌切除(15%),這顯著增加了手術的復雜程度和延長了手術時間,進而增加了術后嚴重并發癥發生的風險。
本研究雖然在ELRA手術的風險因素評估和預測模型建立方面取得了一定成果,但仍需看到本研究的局限性:① 回顧性設計可能存在數據選擇偏倚和信息偏倚問題,未來應采用前瞻性設計,以減少這些偏倚對研究結論的影響;② 數據來源于單一中心,可能限制了結果的普適性,由于不同地區的醫療條件可能影響手術結果和并發癥的發生,因此多中心的國際合作研究可能更能驗證這些發現的普適性;③ 雖然本研究是基于較大的單中心隊列,但樣本量相對于多中心研究仍較小,這可能影響到統計分析的功效和結論的推廣;④ 在評估術后嚴重并發癥的影響因素時,可能未能包括所有相關的生物標志物或潛在的危險因素,如遺傳因素、生活方式、個體差異等;⑤ 本研究僅有內部驗證去評價模型的效能,無法更客觀全面地評價。
4 結論
本研究基于目前最大的單中心ELRA隊列之一,系統探討終末期HAE患者接受ELRA術后發生嚴重并發癥的危險因素發現,門靜脈侵犯程度P2型、術前ALBI分級2級及以上、總手術時間長和自體血回輸量多是術后發生嚴重并發癥的危險因素。基于ALBI分級和總手術時間構建的列線圖預測模型展現出良好的預測性能,可為臨床決策提供參考。門靜脈侵犯程度P2和P3型以及遠處轉移是影響手術時間的風險因素。這些發現強調了術前對第一肝門侵犯和遠處轉移情況進行嚴格評估的重要性。通過識別高風險患者并優化圍術期管理,有望進一步提高ELRA手術的安全性,為終末期HAE患者帶來更好的治療效果。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:陳堃林和龐華勝負責臨床數據收集、隨訪等,邱逸聞負責臨床數據整理、分析,3位作者共同完成了文章的撰寫、修改;王文濤參與文稿審閱。
倫理聲明:本研究已獲得四川大學華西醫院生物醫學倫理審查委員會的批準(批文編號:2023-1000)。
體外肝切除聯合自體移植術(ex vivo liver resection and autotransplantation,ELRA)是一種非常復雜的肝臟外科手術技術,主要包含全肝切除、體外肝臟劈離、個體化管道整形修復、余肝回植、管道重建等多個關鍵技術步驟。ELRA技術最初于1988年用于治療常規方法難以處理的晚期肝膽惡性腫瘤[1],這類腫瘤通常有兩個特點[2]:一是下腔靜脈、肝腔靜脈匯合處和(或)門靜脈結構受到嚴重侵犯;二是手術過程中可能出現難以控制的出血,或者復雜的重建程序所需時間超出肝臟的承受能力。然而,由于肝膽惡性腫瘤生物學行為即肝內和遠處轉移率極高,采用ELRA治療效果并不理想[3]。隨著肝膽外科的發展和移植技術的進步,如低溫保存、血管和膽道重建以及麻醉技術的改進,ELRA逐漸成為某些適應證的可選治療方案,譬如多房棘球絳蟲感染引起的晚期肝泡型棘球蚴病(hepatic alveolar echinococcosis,HAE,又被稱為“肝泡型包蟲病”)就被認為是ELRA的最佳適應證之一[4]。晚期HAE通常為世界衛生組織分類為Ⅳ期、少數為Ⅲb期[5],其特點是,病變呈不規則形態,侵犯重要的肝內管道結構,導致病灶解剖學關系極其復雜,以致手術切除難度極高。既往對于晚期HAE主要采用姑息性治療,但是對其長期生存并無明顯改善[6-8]。由于HAE從感染到癥狀出現的病程漫長,使得未受病灶累及的肝臟有足夠的時間代償。因此,若能通過復雜肝臟切除技術,根治性地切除病灶并對損壞的結構進行修復,患者仍可獲得長期生存。因此,一些醫療中心將ELRA用于治療晚期復雜HAE[9-11]且報道了其手術適應證、術前評估、手術技巧和術后情況。ELRA作為一種涉及多種手術技術的復雜肝臟外科技術,其圍術期安全性是制約該技術推廣及影響患者長期生存獲益的最大障礙[12]。四川大學華西醫院是世界范圍內最早開展ELRA治療晚期HAE的醫療中心之一[13-14]。本團隊在前期研究[15]中首次以前瞻性隊列研究方式分析了ELRA較非手術保守治療在長期生存方面的獲益優勢,接受了ELRA的患者圍術期死亡風險高于保守治療患者,但是其遠期生存情況(5年生存率)則遠遠好于保守治療患者。因此,探索和識別ELRA圍術期影響并發癥發生的危險因素具有較高的臨床研究價值,有助于進一步降低ELRA患者的圍術期死亡風險。本研究分析了ELRA術后嚴重并發癥的危險因素并建立了簡單的風險預測模型,隨后還針對模型中最主要的自變量—手術時間的影響因素進行了進一步分析。
1 資料與方法
1.1 研究對象
本研究回顧性收集了2014年1月至2024年6月期間在四川大學華西醫院接受ELRA治療的終末期HAE患者。納入標準:① 術前影像學檢查提示為終末期HAE;② 術后病理確診為泡型棘球蚴感染;③ 患者接受了ELRA手術;④ 具有完整的人口學統計資料、圍術期實驗室檢查與檢驗結果,以及詳細的手術方式和過程記錄。排除標準:① 合并肝囊型棘球蚴病;② 合并肝臟惡性腫瘤;③ 患者臨床病理信息不完整;④ 術后并發癥資料缺失。本研究已獲得四川大學華西醫院生物醫學倫理審查委員會的批準(批文編號:2023-1000),嚴格遵循《赫爾辛基宣言》的原則。
1.2 資料收集和協變量選擇
① 一般情況:性別、年齡和體質量指數(body mass index,BMI)。② 術前資料:經皮經肝穿刺膽道引流(percutaneous transhepatic cholangial drainage,PTCD)、口服抗寄生蟲藥物、病灶直徑、病灶數目、血管侵犯華西-PHI分型、血管(門靜脈、肝靜脈及下腔靜脈)侵犯程度、周圍組織器官侵犯、遠處轉移、Child-Pugh評分分級、白蛋白-膽紅素指數(albumin bilirubin index,ALBI)分級。③ 術中資料:實際剩余肝體積、標準肝體積、實際剩余肝體積與標準肝體積比、聯合其他器官切除、總手術時間、無肝期時間、血流動力學不穩定期時間、管道重建時間、術中失血量、自體血回輸量、紅細胞懸液輸注量、冰凍血漿輸注量。
1.3 相關指標的定義
1.3.1 終末期HAE
采用PNM分期系統[5]。終末期定義為病灶侵犯重要血管,包括下腔靜脈、門靜脈和肝動脈,同時考慮是否有鄰近器官侵犯及遠處轉移(P4,N1或N0,M1或M0)。
1.3.2 ELRA適應證和禁忌證
主要適應證包括:病變涉及肝腔靜脈匯合區、3條肝靜脈、下腔靜脈或門靜脈和肝動脈的二級或三級分支;同時具備良好的生理條件,如血清總膽紅素水平不超過正常上限的2倍,估計的剩余肝體積與標準肝體積比至少為0.35。絕對禁忌證包括:無法通過藥物控制的不可手術的多器官HAE,估計的剩余肝體積不足,以及無法進行血管重建。
1.3.3 嚴重并發癥
使用Clavien-Dindo分級系統將HAE術后90 d內的并發癥進行統一量化分級,依據Clavien-Dindo分級標準Ⅲa級及以上者為嚴重并發癥。
1.3.4 ALBI分級[16 ]
此分級是較為經典且客觀的肝功能分級系統,其計算公式為:ALBI =[log10總膽紅素(μmol/L)×0.66+白蛋白(g/L)×(–0.085)],根據線性預測值將ALBI分為3個等級,線性預測值≤–2.60為ALBI 1級,線性預測值>–2.60且≤–1.39為ALBI 2級,>–1.39為ALBI 3級,依次反映肝功能從較好到較差的狀態。
1.3.5 血管侵犯華西-PHI分型系統[2 ]
① 門靜脈侵犯程度:P0型表示無門靜脈侵犯;P1型表示侵犯病灶同側第一門靜脈分支;P2型表示侵犯門靜脈主干或對側第一門靜脈分支;P3型表示侵犯更遠的對側第二門靜脈分支。② 肝靜脈侵犯程度:H0型表示無近端肝靜脈侵犯;H1型表示肝臟未損傷側肝靜脈出口未受累;H2型表示肝臟未損傷側肝靜脈出口受累。③ 下腔靜脈侵犯程度:I0型表示無下腔靜脈侵犯;I1型表示在肝腔靜脈匯合區以下的下腔靜脈侵犯且縱向長度<3 cm;I2型表示在肝腔靜脈匯合區以下的下腔靜脈侵犯且縱向長度3 cm或以上;I3型表示在膈肌以上的侵犯且可能延伸至右心房。根據門靜脈、肝靜脈及下腔靜脈的侵犯程度將血管侵犯分為4種類型(Ⅰ~Ⅳ型)。
1.3.6 標準肝體積以及無肝期、血流動力學不穩定期和管道重建時間
① 標準肝體積:根據Urata等[17]報道的公式進行計算。② 無肝期時間:指從完全切除肝臟到自體移植物再灌注之間持續的時間。③ 血流動力學不穩定期時間:包括下腔靜脈和門靜脈阻斷時間及在自體移植物重新植入時重建流出道和門靜脈的持續時間。④ 管道重建時間:指自體移植物重新植入后進行肝靜脈、門靜脈、肝動脈和膽管重建的持續時間。
1.4 術前評估
術前評估包括全面的影像學檢查和功能評估。患者接受MRI、CT和PET-CT掃描,以評估病變特征、血管侵犯情況和可能的肝外轉移。使用三維影像分析系統進行手術規劃,包括可視化血管和膽道解剖、虛擬切除和剩余肝體積計算,標準肝體積采用既定方法計算。超聲檢查用于評估大血管血流和雙側大隱靜脈情況,為可能的血管重建提供信息。對于梗阻性黃疸患者可能進行PTCD以降低膽紅素水平,手術適應證評估要求膽汁淤積性黃疸患者的總膽紅素水平不超過正常水平上限的2倍。
1.5 手術程序
ERAT手術程序可以總結為3個主要階段。首先,進行探查性手術和肝臟移植物獲取,同時建立臨時下腔靜脈和門腔靜脈分流以維持血流動力學穩定;其次,在體外進行病變切除和血管修復,包括延長血管殘端、修復缺損、統一多個殘端等關鍵步驟;最后,將自體移植物再植入體內,并按照肝靜脈、門靜脈、肝動脈和膽道的順序重建關鍵管道。ERAT手術程序主要步驟見圖1。
 圖1
示ERAT手術程序主要步驟
圖1
示ERAT手術程序主要步驟
a:顯露并完整切除肝臟病灶;b:完整切除肝臟后;c:將肝臟從體內移至冰浴盆保存;d:重建體內大血管血流;e:低溫保存下根治性切除病灶;f:修補重建剩余肝臟血管、膽管;g:剩余肝臟重新移植回體內
1.6 統計學方法
采用R軟件(版本4.2.2)對數據分析。符合正態分布的計量數據用均值±標準差(x±s)描述并用兩獨立樣本比較的t檢驗分析,不符合正態分布者采用中位數(median,M)和上下四分位數(P25,P75)描述并使用Wilcoxon秩和檢驗分析。計數及等級數據以頻數和百分率(%)描述并采用四格表或行×列列聯表進行χ2檢驗或Fisher確切概率法。單因素logistic回歸分析與ELRA術后嚴重并發癥發生有關的影響因素;然后采用向后邏輯回歸法篩選變量納入進行多因素logistic回歸分析,獲取每個風險因素的比值比(odds ratio,OR)和95%可信區間(95% confidence interval,95%CI)。本研究在處理數據時,由于指標多且數據復雜,為了實現特征選擇和維度簡約、減少多重共線性的影響、降低過擬合風險、使模型更易于解釋和理解且提高預測精度以及具有更強的臨床普適性,進一步采用最小絕對收縮和選擇算子(least absolute shrinkage and selection operator,LASSO)回歸選取均方誤差最小時的λ值來篩選預測因素,并根據篩選出的因素創建預測術后發生嚴重并發癥的列線圖模型;通過10折交叉驗證確定LASSO回歸調優參數(λ);采用受試者操作特征(receiver operating characteristic,ROC)曲線分析列線圖預測模型的區分能力并采用ROC曲線下面積(area under ROC curve,AUC)來評估,采用校正曲線評估列線圖預測模型的預測值與實際值之間的一致性,決策曲線分析方法則用于評估列線圖預測模型的臨床實用價值。采用廣義線性回歸模型結合逐步回歸用來探索影響總手術時間的術前風險因素。檢驗水準α=0.05。
2 結果
2.1 納入患者的基本情況
本研究共納入132例接受了ELRA手術的終末期HAE患者,術后有47例(35.6%)發生了嚴重并發癥,具體資料見表1。
2.2 分析影響術后嚴重并發癥發生的風險因素
2.2.1 單因素分析結果
相較于未發生嚴重并發癥患者,發生嚴重并發癥患者的ALBI 2級以上者占比更高、總手術時間和無肝期時間更長、術中失血量更多、紅細胞懸液及冰凍血漿輸注量也更多(P<0.05),而未發現二者在其他臨床資料方面比較差異有統計學意義(P>0.05),見表1。
2.2.2 多因素logistic回歸分析結果
結果見表2。門靜脈侵犯程度、ALBI分級、總手術時間、自體血回輸量仍然是術后發生嚴重并發癥的影響因素(P<0.05)。具體來說,門靜脈侵犯程度P2型患者相比P1型患者術后發生嚴重并發癥的風險更高 [OR(95%CI)=8.24(1.53,44.34),P=0.014],ALBI分級1級者相對于2級及以上者術后發生嚴重并發癥的風險更低 [OR(95%CI)=0.26(0.08,0.83),P=0.023],隨著總手術時間延長以及自體血回輸量增加,術后發生嚴重并發癥的風險增加 [OR(95%CI)=1.01(1.00,1.01),P=0.009;OR(95%CI)=1.00(1.00,1.00),P=0.043]。
2.3 預測術后發生嚴重并發癥的列線圖模型建立及評價
采用LASSO回歸模型,納入表1中除外血管侵犯華西-PHI分型、實際剩余肝體積和標準肝體積這3個指標的所有指標(共23個)分析,最終篩選出2個關鍵預測變量:ALBI分級(回歸系數為–0.064)和總手術時間(回歸系數為0.002),LASSO回歸系數和交叉驗證結果見圖2a和圖2b。ALBI分級和總手術時間被進一步納入構建預測術后發生嚴重并發癥的列線圖模型,見圖2c。本研究團隊還開發了基于此列線圖模型的可交互預測軟件,可通過此鏈接地址(https://nomogra.shinyapps.io/dynnomapp/)訪問。ROC曲線分析該列線圖模型對ELRA術后是否發生嚴重并發癥的區分度良好 [AUC(95%CI)=0.717(0.625,0.808)],見圖2d。校正曲線顯示,盡管在某些區間內該列線圖預測模型略微高估或低估了實際發生概率,但該列線圖預測模型大多數點接近對角參考線,表明模型預測的術后嚴重并發癥發生概率與實際發生概率較為一致,總體趨勢仍然良好,見圖2e。決策曲線分析表明,閾值概率在5%~53%的范圍內,根據模型預測的概率進行干預的臨床凈收益高于對所有患者不進行干預或對所有患者進行干預,見圖2f。
 圖2
示LASSO回歸系數路徑分布圖(a)和交叉驗證圖(b)以及列線圖預測模型(c)、列線圖的ROC曲線分析(d)、校正曲線(e)及決策曲線分析(f)
圖2
示LASSO回歸系數路徑分布圖(a)和交叉驗證圖(b)以及列線圖預測模型(c)、列線圖的ROC曲線分析(d)、校正曲線(e)及決策曲線分析(f)
2.4 影響總手術時間的風險因素分析結果
在本研究中采用廣義線性模型進一步探索了影響總手術時間的13個術前指標(性別、年齡、BMI、術前是否進行PTCD、術前是否口服抗寄生蟲藥物、病灶直徑、病灶數目、門靜脈侵犯程度、肝靜脈侵犯程度、下腔靜脈侵犯程度、是否侵犯局部組織器官、是否存在遠處轉移及ALBI分級,單因素廣義線性回歸模型顯示,門靜脈侵犯程度P2型、侵犯局部組織器官及ALBI分級2級及以上與總手術時間有關,見表3。進一步通過逐步回歸分析最終篩選出6個關鍵指標:術前進行PTCD、門靜脈侵犯程度、侵犯局部組織器官、遠處轉移及ALBI分級納入多因素廣義線性回歸模型,結果顯示,門靜脈侵犯程度P2型和P3型及有遠處轉移是影響總手術時間的風險因素,見表4。
3 討論
自ELRA技術問世以來,在30余年的發展歷程中已經形成了一套系統性的技術模式。ELRA最初主要應用于肝臟惡性腫瘤的治療,但其療效受到難以預防的腫瘤轉移的嚴重制約[18-20]。鑒于此,ELRA的適應證逐漸從惡性腫瘤轉向以HAE為代表的良性或交界性腫瘤并在這些領域取得了顯著效果[21-22]。我國西部高原地區是全球棘球蚴病影響最為嚴重的區域,該病長期以來一直是威脅當地人群生命安全的重大公共衛生問題。HAE的病程進展隱匿,大多數患者在確診時已處于晚期階段,僅有20%~40%的患者有機會接受根治性肝切除治療[23-24],更令人擔憂的是,未經有效治療的HAE患者10年死亡率高達94%[25]。在這種背景下,ELRA技術的引入為晚期復雜HAE患者帶來了治愈的希望。
本研究基于目前最大的單中心ELRA隊列之一,首次系統性探索了ELRA圍術期主要嚴重并發癥的風險因素。ELRA作為一種融合了肝切除、肝移植、管道重建等多種技術的復雜外科技術體系,不可避免地面臨著較高的圍術期嚴重并發癥發生率。本研究顯示,接受ELRA的患者有35.6%發生了嚴重并發癥(Clavien-Dindo分級 Ⅲa級及以上),這一比例高于Aji等[10]和本團隊既往研究[9]報道的發生率(分別為14%和22%)。分析其主要原因可能是手術適應證的擴展,從ELRA實踐早期精心挑選手術受者到技術成熟后盡可能擴大適應證以惠及更多患者。盡管如此,大多數患者的并發癥在住院期間能得到有效治療,最終的圍術期死亡率為9.1%,與本團隊既往報道[26]一致,提示該技術在達到學習曲線后已基本成熟。此外,本研究中的嚴重并發癥發生率和圍術期死亡率均遠低于最近文獻[27-28]報道的ELRA治療肝臟惡性腫瘤的結果,再次強調了選擇合適適應證對ELRA手術效果的重要影響。
本研究分析結果顯示,發生嚴重并發癥患者相較于未發生嚴重并發癥患者的術前肝功能更差,且經歷的手術時間和無肝期持續時間較長,術中失血量更多;而且進一步多因素分析發現,門靜脈侵犯程度為P2型、術前ALBI分級2級及以上、總手術時間長以及自體血回輸量大為術后發生嚴重并發癥的危險因素。本團隊在關于ELRA解剖學適應證的早期研究中首次強調了第一肝門侵犯的重要性[29]。早期ELRA實踐主要針對侵犯第二肝門的中肝病灶[30-32],而HAE病灶通常巨大,經常同時侵犯第二肝門、下腔靜脈及第一肝門區域,因此門靜脈侵犯程度直接反映了HAE病灶的解剖學復雜性,也直接體現了 手術操作的復雜性。在本研究中術前采用ALBI分級對肝功能分層能力較Child-Pugh評分更佳,這可能是因為HAE并非彌漫性肝臟病變,術前肝功能損害主要由病灶侵犯和壓迫所致的梗阻性黃疸及長期消耗性病程導致的機體營養不良所引起,ALBI分級指標中的膽紅素和白蛋白能更直接地反映這一病理生理變化過程[33]。總手術時間和自體血回輸量直接反映了手術的復雜程度,與術后嚴重并發癥風險密切相關。具體來說,與門靜脈侵犯程度P1型患者相比,P2型患者術后發生嚴重并發癥的風險增加 [OR(95%CI)=8.24(1.53,44.34)]。P2型為晚期HAE最常見的門靜脈侵犯類型,特征為病灶累及門靜脈主干及其分叉和(或)對側門靜脈一級分支[2],這無疑會顯著增加第一肝門解剖游離、余肝斷面門靜脈、膽管整形、余肝回植管道重建的手術操作時間,相應提高了膽道和血管相關并發癥的發生率。因此,在術前對第一肝門侵犯情況進行嚴格評估,尤其是借助三維重建等先進影像學評估系統[34],對于順利開展ELRA手術至關重要。
本研究針對術后嚴重并發癥發生的風險因素建立了預測模型。經過LASSO回歸篩選出ALBI分級和總手術時間這兩個變量,二者被納入最終的預測模型中,同時構建了列線圖和在線可交互風險計算器,以便于臨床應用。由于HAE樣本量的限制,此前僅有少數研究涉及ELRA并發癥相關預測模型[35],本研究是首次直接針對ELRA術后嚴重并發癥發生風險建立預測模型,展現出良好的預測性能和臨床決策參考價值。值得注意的是,無論在前述關聯性研究還是本部分的預測模型研究中,手術時間均被證實為影響術后并發癥發生率的關鍵因素。然而,手術時間本身作為一個中介變量,既是術后并發癥發生率的影響因素,也受患者術前評估結果的影響。因此,進一步分析了影響手術時間的術前因素,以期找到可供術前識別的危險信號。本研究中通過廣義線性回歸模型分析發現,術前門靜脈侵犯程度、侵犯局部組織器官及ALBI分級指標與手術時間相關,多因素回歸進一步確認了門靜脈侵犯程度P2型和P3型以及存在遠處轉移是影響手術時間的風險因素,該角度的分析結果再次強調了第一肝門侵犯對手術順利開展的重要影響。此外,遠處轉移,尤其是肺、腎以及肝周組織如腸、膈肌等的侵犯,常常需要進行聯合切除才能達到根治性切除標準。在本團隊既往的研究[15]中,聯合切除率為22%,其中最常見的是膈肌切除(15%),這顯著增加了手術的復雜程度和延長了手術時間,進而增加了術后嚴重并發癥發生的風險。
本研究雖然在ELRA手術的風險因素評估和預測模型建立方面取得了一定成果,但仍需看到本研究的局限性:① 回顧性設計可能存在數據選擇偏倚和信息偏倚問題,未來應采用前瞻性設計,以減少這些偏倚對研究結論的影響;② 數據來源于單一中心,可能限制了結果的普適性,由于不同地區的醫療條件可能影響手術結果和并發癥的發生,因此多中心的國際合作研究可能更能驗證這些發現的普適性;③ 雖然本研究是基于較大的單中心隊列,但樣本量相對于多中心研究仍較小,這可能影響到統計分析的功效和結論的推廣;④ 在評估術后嚴重并發癥的影響因素時,可能未能包括所有相關的生物標志物或潛在的危險因素,如遺傳因素、生活方式、個體差異等;⑤ 本研究僅有內部驗證去評價模型的效能,無法更客觀全面地評價。
4 結論
本研究基于目前最大的單中心ELRA隊列之一,系統探討終末期HAE患者接受ELRA術后發生嚴重并發癥的危險因素發現,門靜脈侵犯程度P2型、術前ALBI分級2級及以上、總手術時間長和自體血回輸量多是術后發生嚴重并發癥的危險因素。基于ALBI分級和總手術時間構建的列線圖預測模型展現出良好的預測性能,可為臨床決策提供參考。門靜脈侵犯程度P2和P3型以及遠處轉移是影響手術時間的風險因素。這些發現強調了術前對第一肝門侵犯和遠處轉移情況進行嚴格評估的重要性。通過識別高風險患者并優化圍術期管理,有望進一步提高ELRA手術的安全性,為終末期HAE患者帶來更好的治療效果。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:陳堃林和龐華勝負責臨床數據收集、隨訪等,邱逸聞負責臨床數據整理、分析,3位作者共同完成了文章的撰寫、修改;王文濤參與文稿審閱。
倫理聲明:本研究已獲得四川大學華西醫院生物醫學倫理審查委員會的批準(批文編號:2023-1000)。