引用本文: 郭強, 張瑋, 劉興洲, 王曉, 胡湘蜀, 華剛, 陳俊喜. 額葉背外側癲癇發作的運動癥狀特點——基于立體腦電圖的分析. 癲癇雜志, 2016, 2(3): 206-211. doi: 10.7507/2096-0247.20160038 復制
版權信息: ?四川大學華西醫院華西期刊社《癲癇雜志》版權所有,未經授權不得轉載、改編
額葉癲癇癥狀學十分復雜,往往誤導致癇區的術前評估定位[1]。以往對額葉癲癇癥狀學的研究病例多數是基于切除局部額葉后無發作進而判定為額葉癲癇的[2, 3]。然而,發作癥狀學是隨癲癇放電動態的時間-空間演變的結果,它可以產生在發作起源處,還可以產生在致癇區鄰近部位甚至遠隔區域[4]。此外,尚不排除切除范圍大于真實致癇區的可能,這就存在了較多不確定的因素。而立體腦電圖(Stereoelectroencephalography,SEEG)技術卻能夠克服這些不足,更精確的三維探測癲癇網絡的解剖-電-臨床關聯[5-7]。目前SEEG受到越來越多學者的關注,并將額葉癲癇發作癥狀學研究推向了新的高度[5, 8-11]。研究發現SEEG在癲癇外科手術后具有出血和感染等并發癥更少的優勢[12]。額葉癲癇傾向于發作早期即出現運動癥狀[1, 13],而運動癥狀也往往是額葉癲癇(尤其是額葉背外側)最主要的癥狀。運動癥狀主要分為基本運動(強直、偏轉、陣攣、肌陣攣等)與復雜運動(自動運動、過度運動等)。究竟額葉背外側癲癇發作的運動成分有無解剖分布趨勢?究竟此分布是隨解剖“逐級過渡”還是存在一個癥狀學的“分水嶺”?目前對此研究甚少。本文將回顧性分析經SEEG證實致癇區起源于額葉背外側面的病例資料,探討運動癥狀與致癇區解剖位置的關系。
資料與方法
1 資料來源
廣東三九腦科醫院2013年11月-2015年12月間共完成SEEG引導下高選擇切除的藥物難治性癲癇151例。所有患者均先經詳細的無創評估(病史、癥狀學、視頻腦電圖、顱腦MRI、顱腦PET等)仍無法明確致癇區的位置及范圍,或考慮致癇區位于重要功能區,需要行顱內電極進一步探測。然后依據術前工作假設在立體定向技術引導下置入SEEG電極并行長程顱內腦電監測。最后在SEEG明確癲癇發作起始和早期擴散區范圍后給予高選擇性切除。SEEG的詳細工作流程和設備參數已在此前文獻中有詳細描述[6, 14]。
2 入組標準
納入所有通過SEEG證實致癇區位于額葉背外側、且經切除后無發作的患者,排除累及額葉內側、額葉底面或累及顳、島等額葉以外腦葉者。
3 癥狀學評估與運動成分判定
所有患者發作癥狀學均經3名副高以上神經內外科醫師反復閱讀慣常發作視頻腦電圖后確認。發作若演變為全面性強直-陣攣發作(GTCS),則選取泛化為GTCS之前的節段進行分析。將發作癥狀組分歸類[15, 16],剔除先兆、情感反應、意識障礙、語言障礙及植物神經癥狀等成分,聚焦分析運動成分的表現及演變。將運動成分分為基本運動(Elementary Motor, EM,或又稱簡單運動Simple Motor;包括強直、陣攣、肌陣攣、強直-陣攣、偏轉發作等)和復雜運動(Complex Motor,CM;包括自動運動、過度運動、發笑發作等)。據此將患者分為三類:EM,CM,和EM+ CM(一次慣常發作中同時具有EM和CM成分)。
4 致癇區判定
由2名以上神經內科及電生理醫師對發作期SEEG進行分析,判斷屬于發作起始或早期擴散的電極觸點,判定為致癇區[17, 18]。電極置入術后顱腦CT與置入術前顱腦MRI聯合注冊,融合在統一多模態影像上,即獲得每一電極觸點在腦內的精確位置[6, 19]。
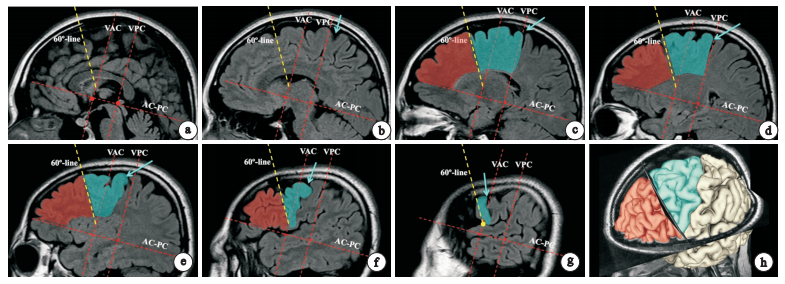
在患者顱腦MRI矢狀位(層厚3mm,間距0)序列上,建立Talairach坐標系, 在各層面顯示出前聯合-后聯合連線(AC-PC)及垂直線(VAC、VPC)[20],見圖 1a。從VAC與外側裂的交匯點開始,斜向前上60°作一條分割線(圖 1g)并正交投影到同側腦每一層MRI影像上,同側額葉由此被分割為前后兩部分(圖 1a-h)。致癇區電極觸點全部位于“60°線”之前者判定為“額前部癲癇”,全部位于“60°線”之后者為“額后部癲癇”,致癇區跨越“60°線”判定為“額中間型癲癇”。
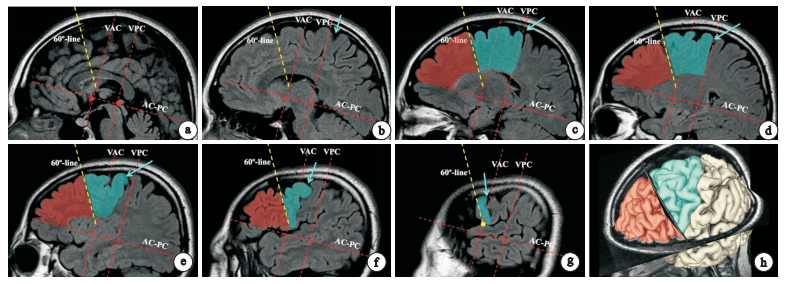 圖1
“60°線”的建立原則a大腦正中矢狀位,紅色虛線示AC-PC坐標系;b旁正中位,藍色箭頭示中央溝(下同);c-g不同層面大腦矢狀位;g以VAC與外側裂交匯點(黃色圓點)為起始,向前上作“60°線”(黃色虛線),并投影到其他矢狀位層面,額葉由此被分割為額前部(紅色區域)和額后部(藍色區域);h MRI三維重建圖
Figure1.
Principle of the construction of the“60°line”a. Midline of the sagittal view of the brain MRI. Red dash lines represent AC-PC Coordinate System. b. In parasagittal view, the blue arrow indicates central sulcus. c-g. Varieties of sagittal slices of the brain. g. From the intersecting point of VAC and the Sylvian fissure (yellow dot), a line (yellow dash line) was drawn antero-superiorly, which made an angle of 60°with the AC-PC line. Project the“60°-line”to the other sagittal slices orthogonally, hence the frontal lobe could be divided into anterior (red area) and posterior portion (blue area). h. 3D-reconstruction of the MRI
圖1
“60°線”的建立原則a大腦正中矢狀位,紅色虛線示AC-PC坐標系;b旁正中位,藍色箭頭示中央溝(下同);c-g不同層面大腦矢狀位;g以VAC與外側裂交匯點(黃色圓點)為起始,向前上作“60°線”(黃色虛線),并投影到其他矢狀位層面,額葉由此被分割為額前部(紅色區域)和額后部(藍色區域);h MRI三維重建圖
Figure1.
Principle of the construction of the“60°line”a. Midline of the sagittal view of the brain MRI. Red dash lines represent AC-PC Coordinate System. b. In parasagittal view, the blue arrow indicates central sulcus. c-g. Varieties of sagittal slices of the brain. g. From the intersecting point of VAC and the Sylvian fissure (yellow dot), a line (yellow dash line) was drawn antero-superiorly, which made an angle of 60°with the AC-PC line. Project the“60°-line”to the other sagittal slices orthogonally, hence the frontal lobe could be divided into anterior (red area) and posterior portion (blue area). h. 3D-reconstruction of the MRI
5 統計學方法
統計方法采用SPSS 20.0軟件包分析。使用Fisher精確檢驗比較額前、額中、額后部癲癇在發作癥狀運動成分上的差異。P值<0.05為差異有統計學意義。
結果
1 一般結果
最終共有19例患者(12.6%)入組(排除1例SEEG定位在額葉背外側但術后仍有頻繁發作者),其中男15例,女4例;年齡3~29歲,平均(16.5±7.1)歲。病程0.9~25年,平均(9.9±7.0)年。4例(21.1%)患者MRI呈陰性。共置入電極208根,平均每例患者置入電極10.9根。有14例患者單側置入電極(左11例,右3例),5例雙側置入。
2 解剖-電-臨床關聯分析
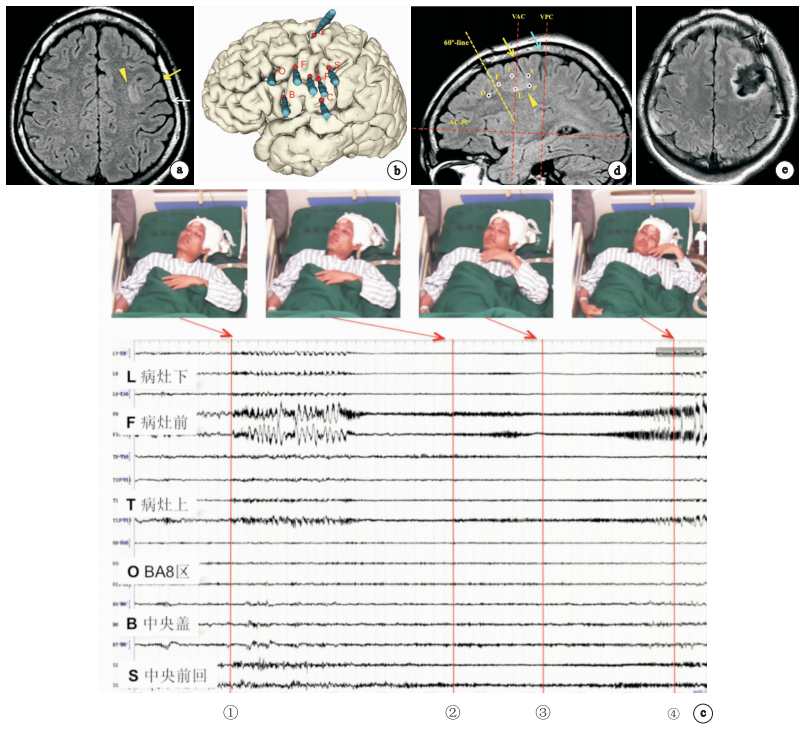
19例患者均順利捕捉到3次以上慣常發作,并成功定位致癇區。其中運動癥狀成分為EM者9例,CM者1例,EM+CM者9例。致癇區定位額前部癲癇5例,其中2例EM,1例CM,1例EM+CM;額中間型癲癇7例,其中1例EM,無CM,6例EM+CM;額后部癲癇7例,其中6例EM,無CM,1例EM+CM。額后部癲癇相較于額前部和額中間型癲癇,更多表現為單純的EM而甚少出現CM成分(P=0.017,Fisher精確檢驗,單側);額中間型癲癇相較于額前部和額后部癲癇,更易出現“組合運動癥狀”(即EM+CM,P=0.020,Fisher精確檢驗,雙側);見圖 2。
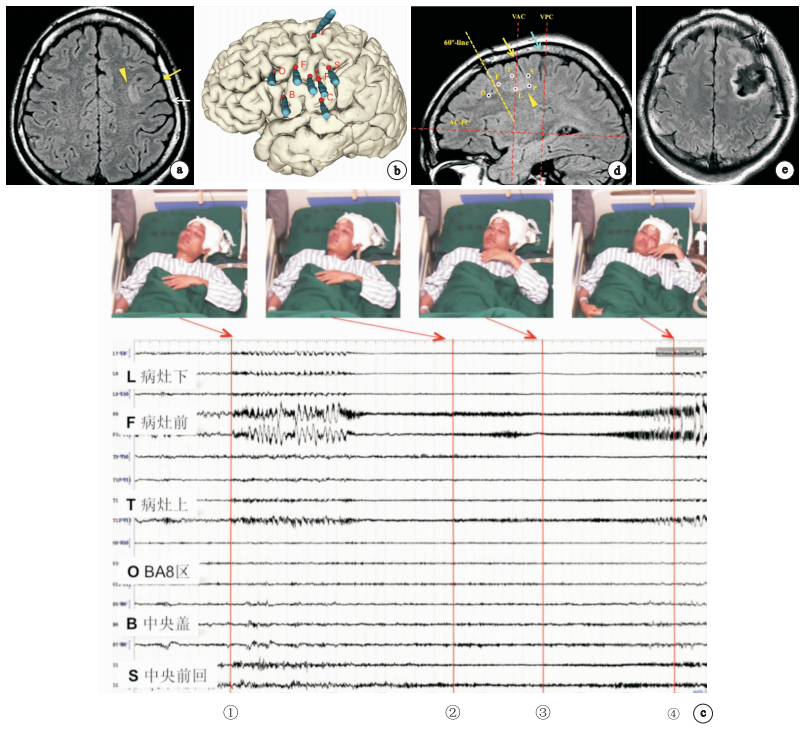 圖2
患者男23歲,癲癇19年,額后部癲癇的電-臨床特征a MRI見中央前溝中部FCD,綠色箭頭示中央溝,黃色箭頭示中央前溝,黃色三角形示病灶(腦溝異常,皮層增厚,信號增高);b SEEG電極置入術后CT與術前MRI融合三維重建圖;c發作期SEEG顯示:①運動前區(F、L、T)電極觸點最先出現同步性、節律性、高幅間歇期放電并疊加低波幅快節律,此時患者仍處睡眠期;②23s后患者睜眼(臨床發作起始);③32 s后出現雙側不對稱強直(BATS);④BATS持續;d上述電極觸點均位于“60°線”后方,因此考慮致癇區于額后部;e術后MRI復查。手術切除后患者肌力正常,出現短暫部分性運動性失語,1周后完全恢復;術后隨訪13個月無發作
Figure2.
Characteristic of the anatomo-electro-clinical correlation of a illustrative case of posterior frontal lobe epilepsy a. A 23-year-old male patient suffered seizures for 19 years. MRI scan indicated a focal cortical dysplasia located in the middle portion of the pre-central sulcus. The blue arrow shows the central sulcus, and the yellow arrow shows the pre-central sulcus. The yellow triangle points the lesion, which presents abnormal sulcus, increased thickness of cortex, and high signal. b. The arrays of electrodes implantation were showed in 3D reconstruction of images of pre-implantation MRI and post-implantation CT. c. Ictal SEEG and photos of patients semiology were presented.①Electrodes F, L, T, which were in the premotor area, firstly showed synchronized, rhythmic, and high amplitude discharge, and followed with low voltage fast activities, which were considereded as ictal onset of EEG, while during the same time, the patient was still asleep.②Twenty-three seconds after, the patient opened his eyes, which indicated the onset of clinic symptom.③Thirty-two seconds after ictal onset the semiology of bilateral asymmetric tonic seizure (BATS) occurred.④BATS continued, while the discharge evolved and spread widely. d. According to the relative position between the onset electrodes and the“60°-line”, the epileptogenic zone was considered to be posterior, and the patient would be categorized into the“posterior FLE”. e. Post-operational MRI was normal, and the patient became seizure free by 13 months’follow-up.
圖2
患者男23歲,癲癇19年,額后部癲癇的電-臨床特征a MRI見中央前溝中部FCD,綠色箭頭示中央溝,黃色箭頭示中央前溝,黃色三角形示病灶(腦溝異常,皮層增厚,信號增高);b SEEG電極置入術后CT與術前MRI融合三維重建圖;c發作期SEEG顯示:①運動前區(F、L、T)電極觸點最先出現同步性、節律性、高幅間歇期放電并疊加低波幅快節律,此時患者仍處睡眠期;②23s后患者睜眼(臨床發作起始);③32 s后出現雙側不對稱強直(BATS);④BATS持續;d上述電極觸點均位于“60°線”后方,因此考慮致癇區于額后部;e術后MRI復查。手術切除后患者肌力正常,出現短暫部分性運動性失語,1周后完全恢復;術后隨訪13個月無發作
Figure2.
Characteristic of the anatomo-electro-clinical correlation of a illustrative case of posterior frontal lobe epilepsy a. A 23-year-old male patient suffered seizures for 19 years. MRI scan indicated a focal cortical dysplasia located in the middle portion of the pre-central sulcus. The blue arrow shows the central sulcus, and the yellow arrow shows the pre-central sulcus. The yellow triangle points the lesion, which presents abnormal sulcus, increased thickness of cortex, and high signal. b. The arrays of electrodes implantation were showed in 3D reconstruction of images of pre-implantation MRI and post-implantation CT. c. Ictal SEEG and photos of patients semiology were presented.①Electrodes F, L, T, which were in the premotor area, firstly showed synchronized, rhythmic, and high amplitude discharge, and followed with low voltage fast activities, which were considereded as ictal onset of EEG, while during the same time, the patient was still asleep.②Twenty-three seconds after, the patient opened his eyes, which indicated the onset of clinic symptom.③Thirty-two seconds after ictal onset the semiology of bilateral asymmetric tonic seizure (BATS) occurred.④BATS continued, while the discharge evolved and spread widely. d. According to the relative position between the onset electrodes and the“60°-line”, the epileptogenic zone was considered to be posterior, and the patient would be categorized into the“posterior FLE”. e. Post-operational MRI was normal, and the patient became seizure free by 13 months’follow-up.
3 手術切除
19例患者全部完成SEEG引導下致癇區高選擇切除(左側13例,右側6例)。全部患者無永久神經功能障礙,短暫性偏癱者3例(全部屬于后部組),短暫性運動性失語1例,均在出院前恢復。隨訪6~31個月,平均15.5個月,患者全部獲EngelⅠ級。
討論
額葉是人類體積最大的腦葉,自身包含多個功能亞區,同時與額葉以外其他腦結構有著廣泛的聯系,因此額葉癲癇癥狀學極其復雜,除運動癥狀以外,往往合并有意識改變、言語障礙、情感反應、植物神經癥狀等[1]。本研究將入組患者范圍限制于經SEEG證實的額葉背外側癲癇,排除了扣帶回、輔助運動區、眶額皮層等干擾,剔除運動癥狀以外的其他癥狀成分,便于研究。
大體解剖上,額葉分為3個區域:額葉背外側、額葉內側和額葉底面。額葉背外側從后向前分為中央前區、運動前區和額前區。其中中央前區對應的是Brodmann 4區,這是最初級的原始運動皮層[21]。運動前區功能上分為第二運動區、額眼區和Broca區,其中第二運動區對應著6區,司職運動準備與運動習得[22];額眼區為8區,刺激后主要產生眼球向對側快速掃視;Broca區則由44、45區代表,在優勢半球司職語言的產生。位于前方的額前區由Brodmann 9區、10區和46區構成,主要司職工作記憶、情感呈遞和決策控制等高級腦功能[23]。從細胞構筑角度,Brodmann各區并無明顯的分割界限,而是由移行帶逐漸過渡[24]。隨之亦然,從功能解剖角度,額葉從前往后也是逐級控制(Hierarchical):越往后,其功能越具體、越初級;越往前,其功能越抽象、越高級[25]。而從臨床角度,額葉癲癇發作癥狀學似乎也是如此:Bonini等[5]研究顯示,額葉癲癇發作癥狀學解剖分布也是沿前后軸呈現“漸變”式的過渡,是一個連續整體而非各自獨立的隔間。致癇區越靠前,則癥狀越自然、越協調、越“渾然一體”、越富有意義;而越靠后,則越不自然、不協調、孤立、刻板。這與其功能解剖上的逐級控制相符合。
然而,癲癇的癥狀學盡管復雜多變,但遠沒有人類日常行為表現豐富多樣。這是因為癲癇本質是一片區域的神經元病理性、同步化的過度放電,而非正常生理狀態的功能激活。很簡單的例證是背外側面Brodmann 6區,在生理狀態下司職著準備、控制各式各樣的初級運動行為[21],但在癲癇放電狀態,很多時候卻幾乎大同小異的表現為對側肢體強直或偏轉[1]。因此,盡管額葉背外側在功能上逐級漸變,但在發作癥狀上,完全有可能呈現相對固定的形式。臨床中對癥狀學的定位可利用此點。
本研究將運動癥狀僅歸劃為EM和CM兩大類,可見額后部致癇區發作運動癥狀以EM成分為主,一旦致癇區向額前部累及(即有致癇區電極位于“60°線”之前者),則癥狀往往會出現CM成分。這與Bonini的研究結果相符,而在實用性上較其更易于指導臨床實踐。此外,本研究發現前后跨界分布的致癇區(即額葉中間型癲癇,相當于Bonini研究中的“第2組額葉癲癇”),更易出現在一次發作中存在兩種運動成分的“組合癥狀”,這可能與其“跨界”的屬性有關。
還應注意到,額前部癲癇中有多數含有EM的成分,本組甚至有2例額極癲癇患者僅表現為EM而不見CM成分,這與Bonini的理論明顯相悖。該現象應該考慮癇性放電早期迅速傳導至額后部所致。相反,額后部癲癇并未見單純以CM為表現的發作。這可能映證了,額葉癲癇發作癥狀學沿前后徑逐級控制可能是存在明確方向性的,從前往后傳導要比從后往前傳導更容易[25]。遺憾的是,由于額前部癲癇遠離重要功能區,本組納入研究的電極置入的病例數相對較少,尚無統計學意義。
本研究中的“60°線”是基于Talairach坐標框架而人為建立的[20],對應于圖譜中的細胞構筑,“60°線”近似位于Brodmann6區與8區交界帶,也相當于運動前區與額前區的交界[20, 24]。依此線劃分額葉能發現癥狀上存在明顯統計學差異。但應清楚認識,在真實個體中,“60°線”很可能并不精確,也許是附近其他角度,甚至此“分水嶺”極可能并非直線。但是從實用角度,“60°線”的建立簡便易行,通過大腦矢狀位可以迅速判定,這在臨床額葉癲癇術前評估中有重要輔助作用。例如,當“60°線”以后的疑似致癇區表現出CM成分的發作時,應警惕是否有額前部致癇區遺漏,是否需要顱內電極進一步探測。
額葉背外側癲癇依致癇區分布位置的前后,其運動癥狀成分也隨之逐漸不同。本研究映證了“細胞構筑-生理功能-腦電表現-臨床癥狀”的大體一致性,但在部分癇性放電早期迅速傳導的患者存在例外,需要個體化分析。隨著更多SEEG病例的積累,應能獲得更有意義的發現。
額葉癲癇癥狀學十分復雜,往往誤導致癇區的術前評估定位[1]。以往對額葉癲癇癥狀學的研究病例多數是基于切除局部額葉后無發作進而判定為額葉癲癇的[2, 3]。然而,發作癥狀學是隨癲癇放電動態的時間-空間演變的結果,它可以產生在發作起源處,還可以產生在致癇區鄰近部位甚至遠隔區域[4]。此外,尚不排除切除范圍大于真實致癇區的可能,這就存在了較多不確定的因素。而立體腦電圖(Stereoelectroencephalography,SEEG)技術卻能夠克服這些不足,更精確的三維探測癲癇網絡的解剖-電-臨床關聯[5-7]。目前SEEG受到越來越多學者的關注,并將額葉癲癇發作癥狀學研究推向了新的高度[5, 8-11]。研究發現SEEG在癲癇外科手術后具有出血和感染等并發癥更少的優勢[12]。額葉癲癇傾向于發作早期即出現運動癥狀[1, 13],而運動癥狀也往往是額葉癲癇(尤其是額葉背外側)最主要的癥狀。運動癥狀主要分為基本運動(強直、偏轉、陣攣、肌陣攣等)與復雜運動(自動運動、過度運動等)。究竟額葉背外側癲癇發作的運動成分有無解剖分布趨勢?究竟此分布是隨解剖“逐級過渡”還是存在一個癥狀學的“分水嶺”?目前對此研究甚少。本文將回顧性分析經SEEG證實致癇區起源于額葉背外側面的病例資料,探討運動癥狀與致癇區解剖位置的關系。
資料與方法
1 資料來源
廣東三九腦科醫院2013年11月-2015年12月間共完成SEEG引導下高選擇切除的藥物難治性癲癇151例。所有患者均先經詳細的無創評估(病史、癥狀學、視頻腦電圖、顱腦MRI、顱腦PET等)仍無法明確致癇區的位置及范圍,或考慮致癇區位于重要功能區,需要行顱內電極進一步探測。然后依據術前工作假設在立體定向技術引導下置入SEEG電極并行長程顱內腦電監測。最后在SEEG明確癲癇發作起始和早期擴散區范圍后給予高選擇性切除。SEEG的詳細工作流程和設備參數已在此前文獻中有詳細描述[6, 14]。
2 入組標準
納入所有通過SEEG證實致癇區位于額葉背外側、且經切除后無發作的患者,排除累及額葉內側、額葉底面或累及顳、島等額葉以外腦葉者。
3 癥狀學評估與運動成分判定
所有患者發作癥狀學均經3名副高以上神經內外科醫師反復閱讀慣常發作視頻腦電圖后確認。發作若演變為全面性強直-陣攣發作(GTCS),則選取泛化為GTCS之前的節段進行分析。將發作癥狀組分歸類[15, 16],剔除先兆、情感反應、意識障礙、語言障礙及植物神經癥狀等成分,聚焦分析運動成分的表現及演變。將運動成分分為基本運動(Elementary Motor, EM,或又稱簡單運動Simple Motor;包括強直、陣攣、肌陣攣、強直-陣攣、偏轉發作等)和復雜運動(Complex Motor,CM;包括自動運動、過度運動、發笑發作等)。據此將患者分為三類:EM,CM,和EM+ CM(一次慣常發作中同時具有EM和CM成分)。
4 致癇區判定
由2名以上神經內科及電生理醫師對發作期SEEG進行分析,判斷屬于發作起始或早期擴散的電極觸點,判定為致癇區[17, 18]。電極置入術后顱腦CT與置入術前顱腦MRI聯合注冊,融合在統一多模態影像上,即獲得每一電極觸點在腦內的精確位置[6, 19]。
在患者顱腦MRI矢狀位(層厚3mm,間距0)序列上,建立Talairach坐標系, 在各層面顯示出前聯合-后聯合連線(AC-PC)及垂直線(VAC、VPC)[20],見圖 1a。從VAC與外側裂的交匯點開始,斜向前上60°作一條分割線(圖 1g)并正交投影到同側腦每一層MRI影像上,同側額葉由此被分割為前后兩部分(圖 1a-h)。致癇區電極觸點全部位于“60°線”之前者判定為“額前部癲癇”,全部位于“60°線”之后者為“額后部癲癇”,致癇區跨越“60°線”判定為“額中間型癲癇”。
 圖1
“60°線”的建立原則a大腦正中矢狀位,紅色虛線示AC-PC坐標系;b旁正中位,藍色箭頭示中央溝(下同);c-g不同層面大腦矢狀位;g以VAC與外側裂交匯點(黃色圓點)為起始,向前上作“60°線”(黃色虛線),并投影到其他矢狀位層面,額葉由此被分割為額前部(紅色區域)和額后部(藍色區域);h MRI三維重建圖
Figure1.
Principle of the construction of the“60°line”a. Midline of the sagittal view of the brain MRI. Red dash lines represent AC-PC Coordinate System. b. In parasagittal view, the blue arrow indicates central sulcus. c-g. Varieties of sagittal slices of the brain. g. From the intersecting point of VAC and the Sylvian fissure (yellow dot), a line (yellow dash line) was drawn antero-superiorly, which made an angle of 60°with the AC-PC line. Project the“60°-line”to the other sagittal slices orthogonally, hence the frontal lobe could be divided into anterior (red area) and posterior portion (blue area). h. 3D-reconstruction of the MRI
圖1
“60°線”的建立原則a大腦正中矢狀位,紅色虛線示AC-PC坐標系;b旁正中位,藍色箭頭示中央溝(下同);c-g不同層面大腦矢狀位;g以VAC與外側裂交匯點(黃色圓點)為起始,向前上作“60°線”(黃色虛線),并投影到其他矢狀位層面,額葉由此被分割為額前部(紅色區域)和額后部(藍色區域);h MRI三維重建圖
Figure1.
Principle of the construction of the“60°line”a. Midline of the sagittal view of the brain MRI. Red dash lines represent AC-PC Coordinate System. b. In parasagittal view, the blue arrow indicates central sulcus. c-g. Varieties of sagittal slices of the brain. g. From the intersecting point of VAC and the Sylvian fissure (yellow dot), a line (yellow dash line) was drawn antero-superiorly, which made an angle of 60°with the AC-PC line. Project the“60°-line”to the other sagittal slices orthogonally, hence the frontal lobe could be divided into anterior (red area) and posterior portion (blue area). h. 3D-reconstruction of the MRI
5 統計學方法
統計方法采用SPSS 20.0軟件包分析。使用Fisher精確檢驗比較額前、額中、額后部癲癇在發作癥狀運動成分上的差異。P值<0.05為差異有統計學意義。
結果
1 一般結果
最終共有19例患者(12.6%)入組(排除1例SEEG定位在額葉背外側但術后仍有頻繁發作者),其中男15例,女4例;年齡3~29歲,平均(16.5±7.1)歲。病程0.9~25年,平均(9.9±7.0)年。4例(21.1%)患者MRI呈陰性。共置入電極208根,平均每例患者置入電極10.9根。有14例患者單側置入電極(左11例,右3例),5例雙側置入。
2 解剖-電-臨床關聯分析
19例患者均順利捕捉到3次以上慣常發作,并成功定位致癇區。其中運動癥狀成分為EM者9例,CM者1例,EM+CM者9例。致癇區定位額前部癲癇5例,其中2例EM,1例CM,1例EM+CM;額中間型癲癇7例,其中1例EM,無CM,6例EM+CM;額后部癲癇7例,其中6例EM,無CM,1例EM+CM。額后部癲癇相較于額前部和額中間型癲癇,更多表現為單純的EM而甚少出現CM成分(P=0.017,Fisher精確檢驗,單側);額中間型癲癇相較于額前部和額后部癲癇,更易出現“組合運動癥狀”(即EM+CM,P=0.020,Fisher精確檢驗,雙側);見圖 2。
 圖2
患者男23歲,癲癇19年,額后部癲癇的電-臨床特征a MRI見中央前溝中部FCD,綠色箭頭示中央溝,黃色箭頭示中央前溝,黃色三角形示病灶(腦溝異常,皮層增厚,信號增高);b SEEG電極置入術后CT與術前MRI融合三維重建圖;c發作期SEEG顯示:①運動前區(F、L、T)電極觸點最先出現同步性、節律性、高幅間歇期放電并疊加低波幅快節律,此時患者仍處睡眠期;②23s后患者睜眼(臨床發作起始);③32 s后出現雙側不對稱強直(BATS);④BATS持續;d上述電極觸點均位于“60°線”后方,因此考慮致癇區于額后部;e術后MRI復查。手術切除后患者肌力正常,出現短暫部分性運動性失語,1周后完全恢復;術后隨訪13個月無發作
Figure2.
Characteristic of the anatomo-electro-clinical correlation of a illustrative case of posterior frontal lobe epilepsy a. A 23-year-old male patient suffered seizures for 19 years. MRI scan indicated a focal cortical dysplasia located in the middle portion of the pre-central sulcus. The blue arrow shows the central sulcus, and the yellow arrow shows the pre-central sulcus. The yellow triangle points the lesion, which presents abnormal sulcus, increased thickness of cortex, and high signal. b. The arrays of electrodes implantation were showed in 3D reconstruction of images of pre-implantation MRI and post-implantation CT. c. Ictal SEEG and photos of patients semiology were presented.①Electrodes F, L, T, which were in the premotor area, firstly showed synchronized, rhythmic, and high amplitude discharge, and followed with low voltage fast activities, which were considereded as ictal onset of EEG, while during the same time, the patient was still asleep.②Twenty-three seconds after, the patient opened his eyes, which indicated the onset of clinic symptom.③Thirty-two seconds after ictal onset the semiology of bilateral asymmetric tonic seizure (BATS) occurred.④BATS continued, while the discharge evolved and spread widely. d. According to the relative position between the onset electrodes and the“60°-line”, the epileptogenic zone was considered to be posterior, and the patient would be categorized into the“posterior FLE”. e. Post-operational MRI was normal, and the patient became seizure free by 13 months’follow-up.
圖2
患者男23歲,癲癇19年,額后部癲癇的電-臨床特征a MRI見中央前溝中部FCD,綠色箭頭示中央溝,黃色箭頭示中央前溝,黃色三角形示病灶(腦溝異常,皮層增厚,信號增高);b SEEG電極置入術后CT與術前MRI融合三維重建圖;c發作期SEEG顯示:①運動前區(F、L、T)電極觸點最先出現同步性、節律性、高幅間歇期放電并疊加低波幅快節律,此時患者仍處睡眠期;②23s后患者睜眼(臨床發作起始);③32 s后出現雙側不對稱強直(BATS);④BATS持續;d上述電極觸點均位于“60°線”后方,因此考慮致癇區于額后部;e術后MRI復查。手術切除后患者肌力正常,出現短暫部分性運動性失語,1周后完全恢復;術后隨訪13個月無發作
Figure2.
Characteristic of the anatomo-electro-clinical correlation of a illustrative case of posterior frontal lobe epilepsy a. A 23-year-old male patient suffered seizures for 19 years. MRI scan indicated a focal cortical dysplasia located in the middle portion of the pre-central sulcus. The blue arrow shows the central sulcus, and the yellow arrow shows the pre-central sulcus. The yellow triangle points the lesion, which presents abnormal sulcus, increased thickness of cortex, and high signal. b. The arrays of electrodes implantation were showed in 3D reconstruction of images of pre-implantation MRI and post-implantation CT. c. Ictal SEEG and photos of patients semiology were presented.①Electrodes F, L, T, which were in the premotor area, firstly showed synchronized, rhythmic, and high amplitude discharge, and followed with low voltage fast activities, which were considereded as ictal onset of EEG, while during the same time, the patient was still asleep.②Twenty-three seconds after, the patient opened his eyes, which indicated the onset of clinic symptom.③Thirty-two seconds after ictal onset the semiology of bilateral asymmetric tonic seizure (BATS) occurred.④BATS continued, while the discharge evolved and spread widely. d. According to the relative position between the onset electrodes and the“60°-line”, the epileptogenic zone was considered to be posterior, and the patient would be categorized into the“posterior FLE”. e. Post-operational MRI was normal, and the patient became seizure free by 13 months’follow-up.
3 手術切除
19例患者全部完成SEEG引導下致癇區高選擇切除(左側13例,右側6例)。全部患者無永久神經功能障礙,短暫性偏癱者3例(全部屬于后部組),短暫性運動性失語1例,均在出院前恢復。隨訪6~31個月,平均15.5個月,患者全部獲EngelⅠ級。
討論
額葉是人類體積最大的腦葉,自身包含多個功能亞區,同時與額葉以外其他腦結構有著廣泛的聯系,因此額葉癲癇癥狀學極其復雜,除運動癥狀以外,往往合并有意識改變、言語障礙、情感反應、植物神經癥狀等[1]。本研究將入組患者范圍限制于經SEEG證實的額葉背外側癲癇,排除了扣帶回、輔助運動區、眶額皮層等干擾,剔除運動癥狀以外的其他癥狀成分,便于研究。
大體解剖上,額葉分為3個區域:額葉背外側、額葉內側和額葉底面。額葉背外側從后向前分為中央前區、運動前區和額前區。其中中央前區對應的是Brodmann 4區,這是最初級的原始運動皮層[21]。運動前區功能上分為第二運動區、額眼區和Broca區,其中第二運動區對應著6區,司職運動準備與運動習得[22];額眼區為8區,刺激后主要產生眼球向對側快速掃視;Broca區則由44、45區代表,在優勢半球司職語言的產生。位于前方的額前區由Brodmann 9區、10區和46區構成,主要司職工作記憶、情感呈遞和決策控制等高級腦功能[23]。從細胞構筑角度,Brodmann各區并無明顯的分割界限,而是由移行帶逐漸過渡[24]。隨之亦然,從功能解剖角度,額葉從前往后也是逐級控制(Hierarchical):越往后,其功能越具體、越初級;越往前,其功能越抽象、越高級[25]。而從臨床角度,額葉癲癇發作癥狀學似乎也是如此:Bonini等[5]研究顯示,額葉癲癇發作癥狀學解剖分布也是沿前后軸呈現“漸變”式的過渡,是一個連續整體而非各自獨立的隔間。致癇區越靠前,則癥狀越自然、越協調、越“渾然一體”、越富有意義;而越靠后,則越不自然、不協調、孤立、刻板。這與其功能解剖上的逐級控制相符合。
然而,癲癇的癥狀學盡管復雜多變,但遠沒有人類日常行為表現豐富多樣。這是因為癲癇本質是一片區域的神經元病理性、同步化的過度放電,而非正常生理狀態的功能激活。很簡單的例證是背外側面Brodmann 6區,在生理狀態下司職著準備、控制各式各樣的初級運動行為[21],但在癲癇放電狀態,很多時候卻幾乎大同小異的表現為對側肢體強直或偏轉[1]。因此,盡管額葉背外側在功能上逐級漸變,但在發作癥狀上,完全有可能呈現相對固定的形式。臨床中對癥狀學的定位可利用此點。
本研究將運動癥狀僅歸劃為EM和CM兩大類,可見額后部致癇區發作運動癥狀以EM成分為主,一旦致癇區向額前部累及(即有致癇區電極位于“60°線”之前者),則癥狀往往會出現CM成分。這與Bonini的研究結果相符,而在實用性上較其更易于指導臨床實踐。此外,本研究發現前后跨界分布的致癇區(即額葉中間型癲癇,相當于Bonini研究中的“第2組額葉癲癇”),更易出現在一次發作中存在兩種運動成分的“組合癥狀”,這可能與其“跨界”的屬性有關。
還應注意到,額前部癲癇中有多數含有EM的成分,本組甚至有2例額極癲癇患者僅表現為EM而不見CM成分,這與Bonini的理論明顯相悖。該現象應該考慮癇性放電早期迅速傳導至額后部所致。相反,額后部癲癇并未見單純以CM為表現的發作。這可能映證了,額葉癲癇發作癥狀學沿前后徑逐級控制可能是存在明確方向性的,從前往后傳導要比從后往前傳導更容易[25]。遺憾的是,由于額前部癲癇遠離重要功能區,本組納入研究的電極置入的病例數相對較少,尚無統計學意義。
本研究中的“60°線”是基于Talairach坐標框架而人為建立的[20],對應于圖譜中的細胞構筑,“60°線”近似位于Brodmann6區與8區交界帶,也相當于運動前區與額前區的交界[20, 24]。依此線劃分額葉能發現癥狀上存在明顯統計學差異。但應清楚認識,在真實個體中,“60°線”很可能并不精確,也許是附近其他角度,甚至此“分水嶺”極可能并非直線。但是從實用角度,“60°線”的建立簡便易行,通過大腦矢狀位可以迅速判定,這在臨床額葉癲癇術前評估中有重要輔助作用。例如,當“60°線”以后的疑似致癇區表現出CM成分的發作時,應警惕是否有額前部致癇區遺漏,是否需要顱內電極進一步探測。
額葉背外側癲癇依致癇區分布位置的前后,其運動癥狀成分也隨之逐漸不同。本研究映證了“細胞構筑-生理功能-腦電表現-臨床癥狀”的大體一致性,但在部分癇性放電早期迅速傳導的患者存在例外,需要個體化分析。隨著更多SEEG病例的積累,應能獲得更有意義的發現。