引用本文: 蔡瑜婷, 李蕓. 先天性玻璃體囊腫合并弱視1例. 中華眼底病雜志, 2023, 39(11): 933-934. doi: 10.3760/cma.j.cn511434-20221201-00633 復制
版權信息: ?四川大學華西醫院華西期刊社《中華眼底病雜志》版權所有,未經授權不得轉載、改編
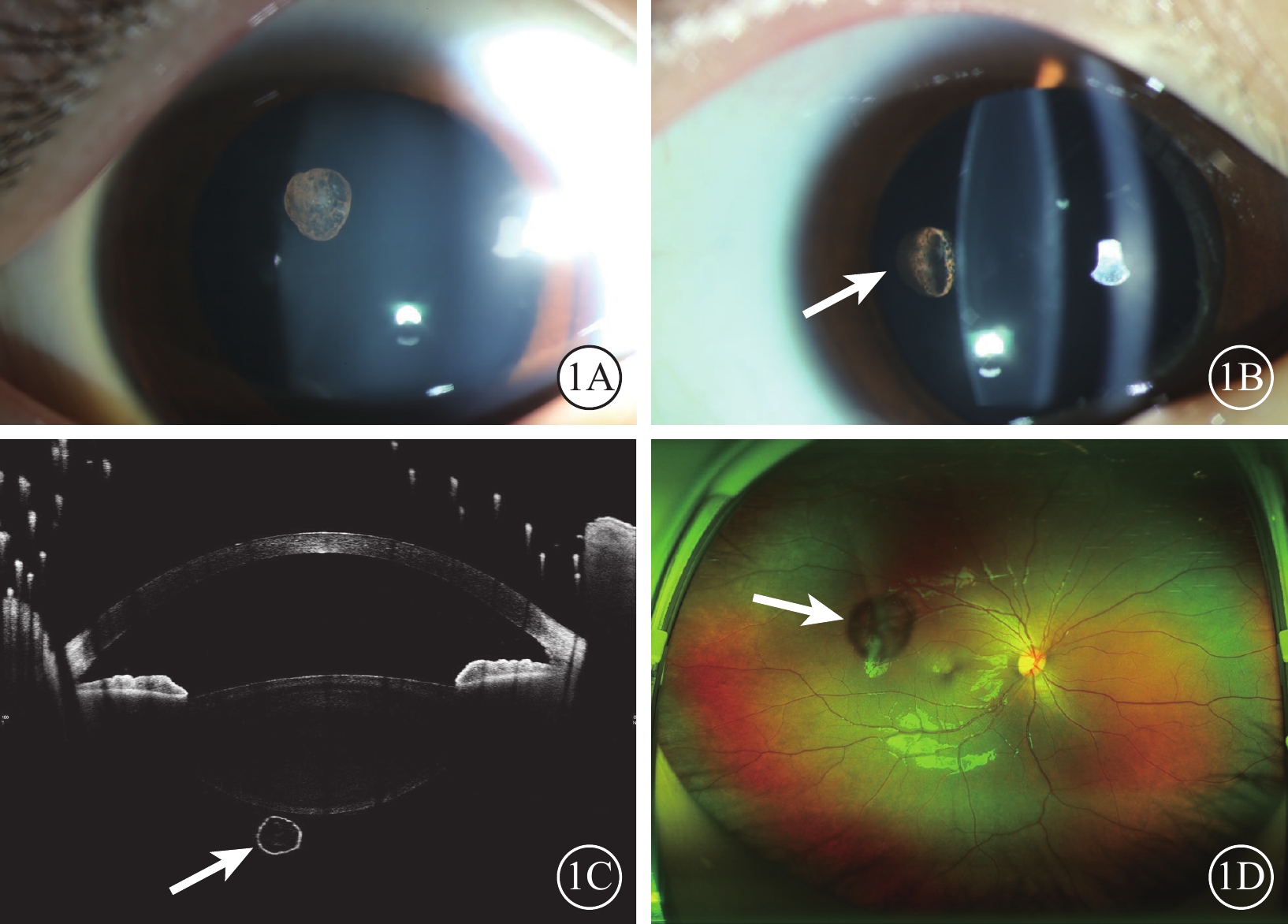
患兒女,4歲。因體檢發現右眼視力不佳2個月,于2022年1月25日到中南大學湘雅二醫院眼科門診就診。既往無眼外傷史及眼部手術史,無傳染病及寄生蟲接觸史,無食物藥物過敏史,無全身其他疾病史。眼科檢查:右眼裸眼視力數指/50 cm(顳側),+8.50 DS/+1.25 DC×70°→0.02-;左眼裸眼視力0.06,+7.50 DS/+0.75 DC×120°→0.2。雙眼眼壓15 mm Hg(1 mm Hg=0.133 kPa)。雙眼眼前節無明顯異常,未見眼內炎癥跡象。散瞳后裂隙燈顯微鏡檢查,右眼晶狀體后部可見一橢圓形半透明物懸浮于玻璃體腔內(圖1A),未與晶狀體后囊粘連,幾乎不隨體位及眼球運動而移動,裂隙光可見其表面棕色色素及囊性結構(圖1B)。眼前節光相干斷層掃描檢查,右眼可見強反射囊壁和弱反射囊腔,腔內可見不均勻點狀信號,測得囊腫大小為1.14 mm×0.96 mm(圖1C)。掃描激光眼底成像顯示右眼玻璃體腔內半透明囊性漂浮物(圖1D),視網膜未見明顯異常;左眼眼后節未見明顯異常。超聲生物顯微鏡(UBM)、B型超聲檢查均未見異常。窺視鏡檢查,右眼旁中心注視,左眼中心注視。診斷:右眼先天性玻璃體囊腫、雙眼弱視。由于囊腫暫未明顯遮擋視軸,予以弱視訓練,遮蓋左眼5∶1治療。4個月后患兒右眼、左眼矯正視力分別為0.12、0.25;繼續訓練3個月后:右眼矯正視力+8.00 DS/+1.50 DC×70°→0.12,左眼矯正視力+7.50 DS/+1.00 DC×110°→0.3。隨訪期間囊腫的大小和位置均無明顯改變,雙眼視網膜未見明顯異常。
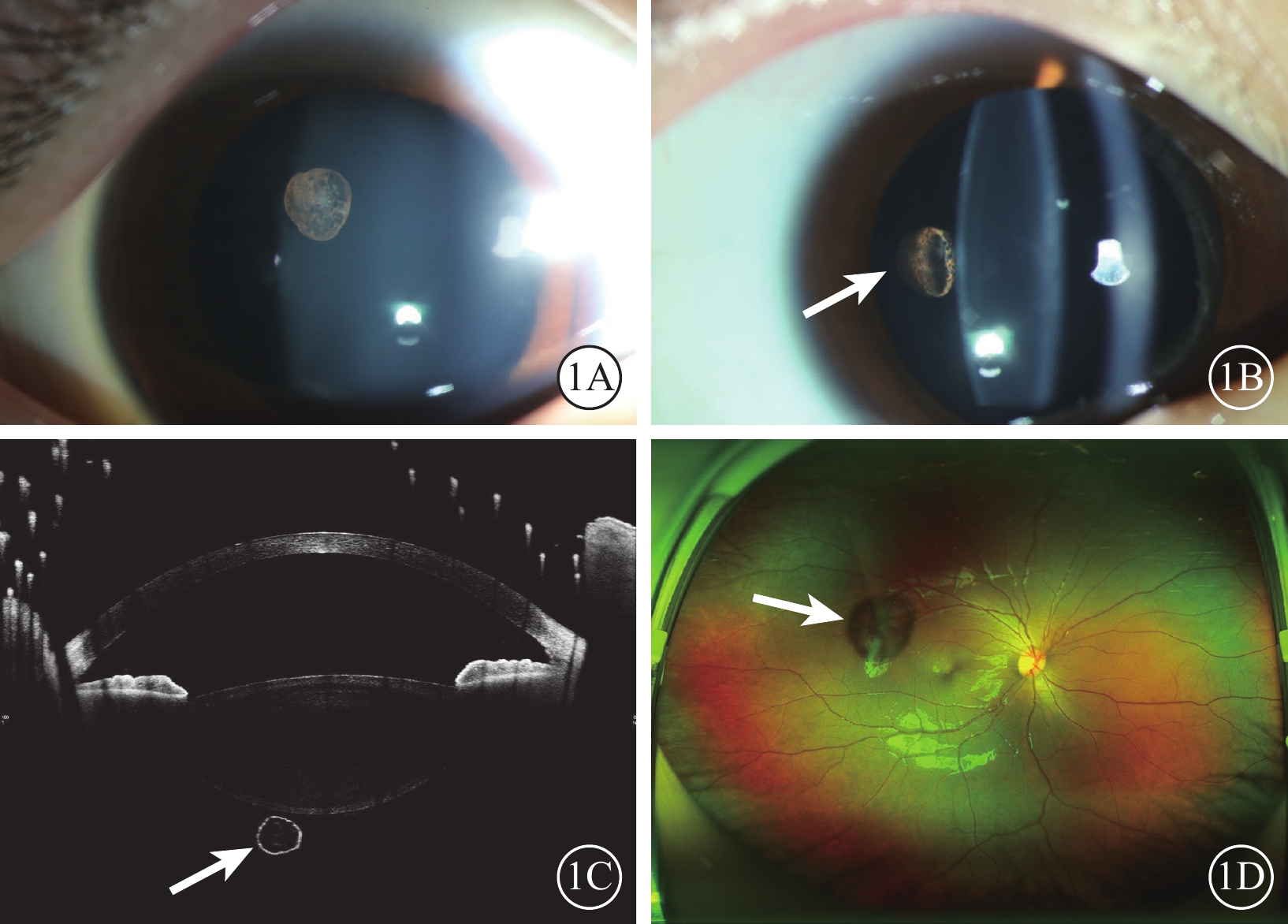 圖1
先天性玻璃體囊腫合并弱視1例患兒右眼眼部檢查像
圖1
先天性玻璃體囊腫合并弱視1例患兒右眼眼部檢查像
1A示裂隙燈彌散光圖像,可見眼內一棕褐色橢圓形腫物;1B示裂隙燈裂隙光圖像,可見腫物為囊性,漂浮于晶狀體后(白箭);1C示眼前節光相干斷層掃描像,玻璃體腔內囊性腫物(白箭),未與晶狀體后囊粘連,囊壁呈強反射,囊腔內可見不均勻點狀信號,測得囊腫大小為1.14 mm×0.96 mm;1D示激光掃描眼底像,玻璃體腔內半透明囊性漂浮物(白箭)
討論 玻璃體囊腫是一種罕見的眼部疾病[1],尤其少見于兒童。根據其來源可分為先天原發性囊腫和后天獲得性囊腫。目前有關先天性玻璃體囊腫的來源主要存在兩種假說:(1)原始玻璃體血管系統退化異常[2],常導致無色素的灰白色囊腫;可伴有永存胚胎血管(PFV)等先天性疾病的相關體征,如玻璃體腔內白色纖維條索、Bergmeister乳頭、晶狀體后囊Mittendorf點等,也可伴有雙眼高度屈光參差等其他眼部發育性異常[3]。(2)胚胎早期睫狀體上皮進入玻璃體內發育而成,大多為良性、非進展性占位。組織學檢查可見單層著色立方細胞,胞內含有色素顆粒,囊內無分層、多形、異型或炎癥細胞,PAS(+),AE1/AE3(+)(表明囊腫起源于上皮),Mib1(-)(無細胞分裂)[3-4]。獲得性玻璃體囊腫常與眼內病變相關,多繼發于眼部外傷、手術、眼內感染、炎癥、視網膜脫離、腫瘤和全身疾病等[4]。本例患者否認眼部外傷、手術、寄生蟲接觸及全身其他疾病史,囊腫位于玻璃體腔前部,且囊內含有棕色色素顆粒,為先天性睫狀體上皮進入玻璃體內發育形成可能性大。
眼內囊腫病因繁雜,病情程度輕重不一,嚴重者可危及生命。規范化的診療與評估對早期識別囊腫來源、改善視功能預后,甚至挽救生命具有重要意義。虹膜囊腫一般局限于眼前后房內,UBM檢查可見連接虹膜睫狀體的異常囊性結構[5],極少累及玻璃體腔,體積較大的虹膜囊腫可引起繼發性青光眼、并發性白內障、弱視等問題。而本例患者囊腫位于玻璃體腔內且UBM檢查無明顯異常,予以排除虹膜囊腫的診斷。眼囊尾蚴病是另一種可引發玻璃體囊腫的疾病,其典型臨床表現為玻璃體腔內或視網膜下的黃灰色混濁囊腫,內含白色蟲體頭節,可隨光線、眼壓波動等刺激而蠕動,常伴眼內炎癥;蟲體死亡崩解后可引起嚴重的葡萄膜炎、視網膜脈絡膜炎[6-7]。本例患者眼內無明顯炎癥跡象,B型超聲檢查未見蟲體頭節及刺激蠕動征象,予以排除眼囊尾蚴病診斷。眼內虹膜睫狀體/脈絡膜黑色素瘤可在腫瘤表面形成色素性囊腫,B型超聲常可探及囊腫旁實性腫塊,且腫塊周邊色素改變常與正常組織對比明顯,嚴重者可合并葡萄膜炎、新生血管性青光眼、滲出性視網膜脫離等[8]。本例患者眼內未探及實性腫塊,虹膜、視網膜檢查均未見明顯異常,暫予以排除腫瘤診斷。此外,當患者病情復雜,無法做出準確鑒別診斷時,病理學檢查是區分上述囊腫的金標準。
玻璃體囊腫的臨床體征繁多,可位于前部或后部玻璃體腔內,大小不等,可完全透明也可伴有色素沉著,患者通常無自覺癥狀或偶伴有眼前黑影飄動感[9]。由于兒童視功能尚處于發育階段,難以主動表達異常感受、病史可信度差、檢查合作欠佳等因素,往往疾病發現較晚;且兒童玻璃體黏稠,若色素性囊腫位于視軸中央部,常可導致視軸梗阻,引起形覺剝奪性弱視。因此,對于兒童玻璃體囊腫的診治往往需要更加仔細的病因排查和積極的治療。目前主要的臨床治療方案包括手術干預(如YAG激光[10]、25G/27G玻璃體切割手術[11]),或通過散瞳輔助下的弱視訓練進行定期隨訪。患者的就診年齡、囊腫大小、位置、囊腫特點以及患者和家屬的治療意愿是決定治療方案的重要因素。就本例患者而言,考慮其囊腫為良性病變可能性大,體積較小且暫未明顯遮擋視軸,在與家屬詳談手術及全身麻醉風險后雙方共同選擇了先試行保守治療,目前弱視矯正效果尚可,其病情變化有待進一步觀察。總之,當兒童發現玻璃體囊腫時,需仔細進行眼部及全身檢查、排除繼發因素,判斷囊腫對兒童視覺發育的影響,大多數玻璃體囊腫無需任何干預,可定期隨訪觀察。
患兒女,4歲。因體檢發現右眼視力不佳2個月,于2022年1月25日到中南大學湘雅二醫院眼科門診就診。既往無眼外傷史及眼部手術史,無傳染病及寄生蟲接觸史,無食物藥物過敏史,無全身其他疾病史。眼科檢查:右眼裸眼視力數指/50 cm(顳側),+8.50 DS/+1.25 DC×70°→0.02-;左眼裸眼視力0.06,+7.50 DS/+0.75 DC×120°→0.2。雙眼眼壓15 mm Hg(1 mm Hg=0.133 kPa)。雙眼眼前節無明顯異常,未見眼內炎癥跡象。散瞳后裂隙燈顯微鏡檢查,右眼晶狀體后部可見一橢圓形半透明物懸浮于玻璃體腔內(圖1A),未與晶狀體后囊粘連,幾乎不隨體位及眼球運動而移動,裂隙光可見其表面棕色色素及囊性結構(圖1B)。眼前節光相干斷層掃描檢查,右眼可見強反射囊壁和弱反射囊腔,腔內可見不均勻點狀信號,測得囊腫大小為1.14 mm×0.96 mm(圖1C)。掃描激光眼底成像顯示右眼玻璃體腔內半透明囊性漂浮物(圖1D),視網膜未見明顯異常;左眼眼后節未見明顯異常。超聲生物顯微鏡(UBM)、B型超聲檢查均未見異常。窺視鏡檢查,右眼旁中心注視,左眼中心注視。診斷:右眼先天性玻璃體囊腫、雙眼弱視。由于囊腫暫未明顯遮擋視軸,予以弱視訓練,遮蓋左眼5∶1治療。4個月后患兒右眼、左眼矯正視力分別為0.12、0.25;繼續訓練3個月后:右眼矯正視力+8.00 DS/+1.50 DC×70°→0.12,左眼矯正視力+7.50 DS/+1.00 DC×110°→0.3。隨訪期間囊腫的大小和位置均無明顯改變,雙眼視網膜未見明顯異常。
 圖1
先天性玻璃體囊腫合并弱視1例患兒右眼眼部檢查像
圖1
先天性玻璃體囊腫合并弱視1例患兒右眼眼部檢查像
1A示裂隙燈彌散光圖像,可見眼內一棕褐色橢圓形腫物;1B示裂隙燈裂隙光圖像,可見腫物為囊性,漂浮于晶狀體后(白箭);1C示眼前節光相干斷層掃描像,玻璃體腔內囊性腫物(白箭),未與晶狀體后囊粘連,囊壁呈強反射,囊腔內可見不均勻點狀信號,測得囊腫大小為1.14 mm×0.96 mm;1D示激光掃描眼底像,玻璃體腔內半透明囊性漂浮物(白箭)
討論 玻璃體囊腫是一種罕見的眼部疾病[1],尤其少見于兒童。根據其來源可分為先天原發性囊腫和后天獲得性囊腫。目前有關先天性玻璃體囊腫的來源主要存在兩種假說:(1)原始玻璃體血管系統退化異常[2],常導致無色素的灰白色囊腫;可伴有永存胚胎血管(PFV)等先天性疾病的相關體征,如玻璃體腔內白色纖維條索、Bergmeister乳頭、晶狀體后囊Mittendorf點等,也可伴有雙眼高度屈光參差等其他眼部發育性異常[3]。(2)胚胎早期睫狀體上皮進入玻璃體內發育而成,大多為良性、非進展性占位。組織學檢查可見單層著色立方細胞,胞內含有色素顆粒,囊內無分層、多形、異型或炎癥細胞,PAS(+),AE1/AE3(+)(表明囊腫起源于上皮),Mib1(-)(無細胞分裂)[3-4]。獲得性玻璃體囊腫常與眼內病變相關,多繼發于眼部外傷、手術、眼內感染、炎癥、視網膜脫離、腫瘤和全身疾病等[4]。本例患者否認眼部外傷、手術、寄生蟲接觸及全身其他疾病史,囊腫位于玻璃體腔前部,且囊內含有棕色色素顆粒,為先天性睫狀體上皮進入玻璃體內發育形成可能性大。
眼內囊腫病因繁雜,病情程度輕重不一,嚴重者可危及生命。規范化的診療與評估對早期識別囊腫來源、改善視功能預后,甚至挽救生命具有重要意義。虹膜囊腫一般局限于眼前后房內,UBM檢查可見連接虹膜睫狀體的異常囊性結構[5],極少累及玻璃體腔,體積較大的虹膜囊腫可引起繼發性青光眼、并發性白內障、弱視等問題。而本例患者囊腫位于玻璃體腔內且UBM檢查無明顯異常,予以排除虹膜囊腫的診斷。眼囊尾蚴病是另一種可引發玻璃體囊腫的疾病,其典型臨床表現為玻璃體腔內或視網膜下的黃灰色混濁囊腫,內含白色蟲體頭節,可隨光線、眼壓波動等刺激而蠕動,常伴眼內炎癥;蟲體死亡崩解后可引起嚴重的葡萄膜炎、視網膜脈絡膜炎[6-7]。本例患者眼內無明顯炎癥跡象,B型超聲檢查未見蟲體頭節及刺激蠕動征象,予以排除眼囊尾蚴病診斷。眼內虹膜睫狀體/脈絡膜黑色素瘤可在腫瘤表面形成色素性囊腫,B型超聲常可探及囊腫旁實性腫塊,且腫塊周邊色素改變常與正常組織對比明顯,嚴重者可合并葡萄膜炎、新生血管性青光眼、滲出性視網膜脫離等[8]。本例患者眼內未探及實性腫塊,虹膜、視網膜檢查均未見明顯異常,暫予以排除腫瘤診斷。此外,當患者病情復雜,無法做出準確鑒別診斷時,病理學檢查是區分上述囊腫的金標準。
玻璃體囊腫的臨床體征繁多,可位于前部或后部玻璃體腔內,大小不等,可完全透明也可伴有色素沉著,患者通常無自覺癥狀或偶伴有眼前黑影飄動感[9]。由于兒童視功能尚處于發育階段,難以主動表達異常感受、病史可信度差、檢查合作欠佳等因素,往往疾病發現較晚;且兒童玻璃體黏稠,若色素性囊腫位于視軸中央部,常可導致視軸梗阻,引起形覺剝奪性弱視。因此,對于兒童玻璃體囊腫的診治往往需要更加仔細的病因排查和積極的治療。目前主要的臨床治療方案包括手術干預(如YAG激光[10]、25G/27G玻璃體切割手術[11]),或通過散瞳輔助下的弱視訓練進行定期隨訪。患者的就診年齡、囊腫大小、位置、囊腫特點以及患者和家屬的治療意愿是決定治療方案的重要因素。就本例患者而言,考慮其囊腫為良性病變可能性大,體積較小且暫未明顯遮擋視軸,在與家屬詳談手術及全身麻醉風險后雙方共同選擇了先試行保守治療,目前弱視矯正效果尚可,其病情變化有待進一步觀察。總之,當兒童發現玻璃體囊腫時,需仔細進行眼部及全身檢查、排除繼發因素,判斷囊腫對兒童視覺發育的影響,大多數玻璃體囊腫無需任何干預,可定期隨訪觀察。