右心室(RV)衰竭已成為左心室輔助裝置(LVAD)治療的一種致命并發癥。由 LVAD 引起的雙心室搏動的不同步是引發 RV 功能障礙的重要因素。本文采用數值方法研究 LVAD 的控制模式對左、右心室搏動同步性的影響。數值結果表明:左心室(LV)與 RV 的收縮持續時間在無泵模式下沒有顯著差異(分別為 48.52% 和 51.77%)。連續模式下,LV 收縮期明顯短于 RV 收縮期(LV vs. RV:24.38% vs. 49.16%)和無泵模式的 LV 收縮期。搏動模式下,LV 收縮期明顯短于 RV 收縮期(LV vs. RV:28.38% vs. 50.41%)但長于連續模式的 LV 收縮期。反搏動模式中的 LV、RV 收縮期差異較小(LV vs. RV:43.13% vs. 49.23%),而 LV 收縮期短于無泵模式,并且長于連續模式。與連續和搏動模式相比,由反搏動模式提供的收縮期轉速(RS)降低顯著地校正了 LV 收縮持續時間,連續模式下縮短的收縮持續時間在反搏動模式下被校正為 LV 和 RV 之間的重新同步。因此,本文認為 LV 和 RV 收縮的再同步有助于預防 RV 功能障礙。總之,使用在收縮期間降低 RS 的反搏動模式有望用于由 LVAD 引起的雙心室搏動不同步的臨床校正。
引用本文: 王芳群, 張瑤, 賀萬塹, 陳思, 荊騰, 張志豪. 左心室輔助裝置控制模式影響雙心室搏動同步性的數值研究. 生物醫學工程學雜志, 2021, 38(1): 72-79. doi: 10.7507/1001-5515.202001046 復制
版權信息: ?四川大學華西醫院華西期刊社《生物醫學工程學雜志》版權所有,未經授權不得轉載、改編
引言
作為心臟移植的橋梁或目標治療手段,旋轉式左心室輔助裝置(left ventricular assist device,LVAD)有效提高了終末期心力衰竭患者的心臟功能和生活質量[1-4]。相比于搏動型 LVAD,由于患者并發癥的減少和預后的改善,連續型 LVAD 目前被廣泛應用[5]。對于接受 LVAD 治療的患者,有 10%~30% 的病例發生右心室衰竭[6]。Chow 等[7]發現對正常心臟行 LVAD 時,左室壓下降 90%,而右室功能卻不受影響。Moon 等[8]的研究發現行 LVAD 時,右室收縮力有一定減低。Farrar 等[9]在右心室功能障礙的模型上行 LVAD 時發現,右室每搏功和心輸出量明顯減少。國內研究者在右心功能不全時行 LVAD 后,發現右心室最大收縮壓及其一階導數明顯下降,而在右心功能正常時,除肺動脈壓有所下降外,上述血流動力學指標無明顯變化。因此認為,原已存在的右心功能不全是 LVAD 治療中右心室衰竭的主要原因。
在生理上,LVAD 對右心室功能的影響具有雙重性[10-11]。LVAD 卸載使左心室壓下降,進而降低了肺動脈壓,減輕右心室后負荷,對右心室功能有利[12]。然而,相關研究表明左心室幾何形狀的變化,特別是由室間隔(ventricular septal,VS)移位引起的變化將導致 RV 收縮性降低[13],進而引發右心室衰竭。VS 移位發生在 LVAD 治療期間,尤其在 LVAD 處于過度輔助時[11]。此外,研究表明,心室間非同步搏動的形成與 LV 幾何形態的改變有關,心室間非同步搏動會導致心功能下降[14]。患有右心室衰竭的 LVAD 患者通常伴隨多器官功能衰竭[15],因此他們需要高血流支持。高血流的支持意味著 LVAD 的轉速升高,而轉速的增加會加劇 RV 功能障礙,從而導致全身性血流減少。如果 LVAD 患者對右心室功能障礙的藥物治療無反應,則需要進行二次手術以植入右心室輔助裝置[16]。理想情況下,LVAD 不僅應滿足最大血流量灌注需求,還應綜合考慮對 RV 功能的影響。
Arakawa 等[17]認為在 LVAD 輔助期間,尤其是室間隔的變化可以控制 RV 功能。因此,他們為離心式 LVAD 提出了反博模式并開展了動物實驗。結果表明,這種與心跳同步的驅動模式通過在收縮期期間減少轉速抑制了室間隔向左心室偏移且顯著改變了正常山羊的冠狀動脈血流,有利于改善 VS 和 RV 功能。
生理上,自然心臟的左、右心室幾乎是同時進行收縮和舒張的。左、右心室之間有著解剖結構和功能上的密切聯系,兩者之間共有一個室間隔。由于 LVAD 的卸載作用,左心室內壓力下降。左心室壓下降可使室間隔向左心室側移位,引起左心室幾何形態的改變,包括左心室容積下降,進而導致左、右心室的非同步搏動。若心室間長期處于非同步搏動的狀態,將會影響心室射血分數,導致心功能下降,造成右心室功能障礙。目前,由于 LVAD 卸載,心室間相互作用的變化規律,其控制模式對心室間搏動同步性的影響規律尚未完全清楚。因此,本文基于 LVAD 和心血管系統的耦合模型,采用數值仿真的方法探索 LVAD 控制模式對雙心室搏動同步性的影響以及左、右心室間血流動力學變化規律,初步探討右心衰竭的原因,為預防右心衰竭提供理論依據。
1 方法
1.1 LVAD 和心血管系統的耦合模型
人體血液循環系統具有高度動態特性,是一個非線性、時變和不連續的系統。心血管系統的建模仿真以血流動力學為基礎,結合人體生理學知識,利用流體網絡與電學網絡的相似性,建立相應的等效電路模型。離心泵作為 LVAD 采用并聯的方式橋接于左心室和主動脈之間。在本課題組[18]的前期研究工作中已提出該離心泵數學模型。采用集總參數的心血管系統模型,包括左、右心臟,體循環和肺循環。心臟周期性的收縮和舒張可用血壓-容積關系來描述,采用 Suga 等[19]提出的時變心室彈性模型。體循環和肺循環的動脈及靜脈系統采用經典的彈性腔 Windkessel 四元件模型,描述了血管對血流的阻力、順應性以及慣性。數值模型的仿真在 Matlab 軟件中實現,在數值仿真中,將左心室收縮的最大彈性系數 Emax 降低至健康狀態下的一半,來模擬左心衰狀態。
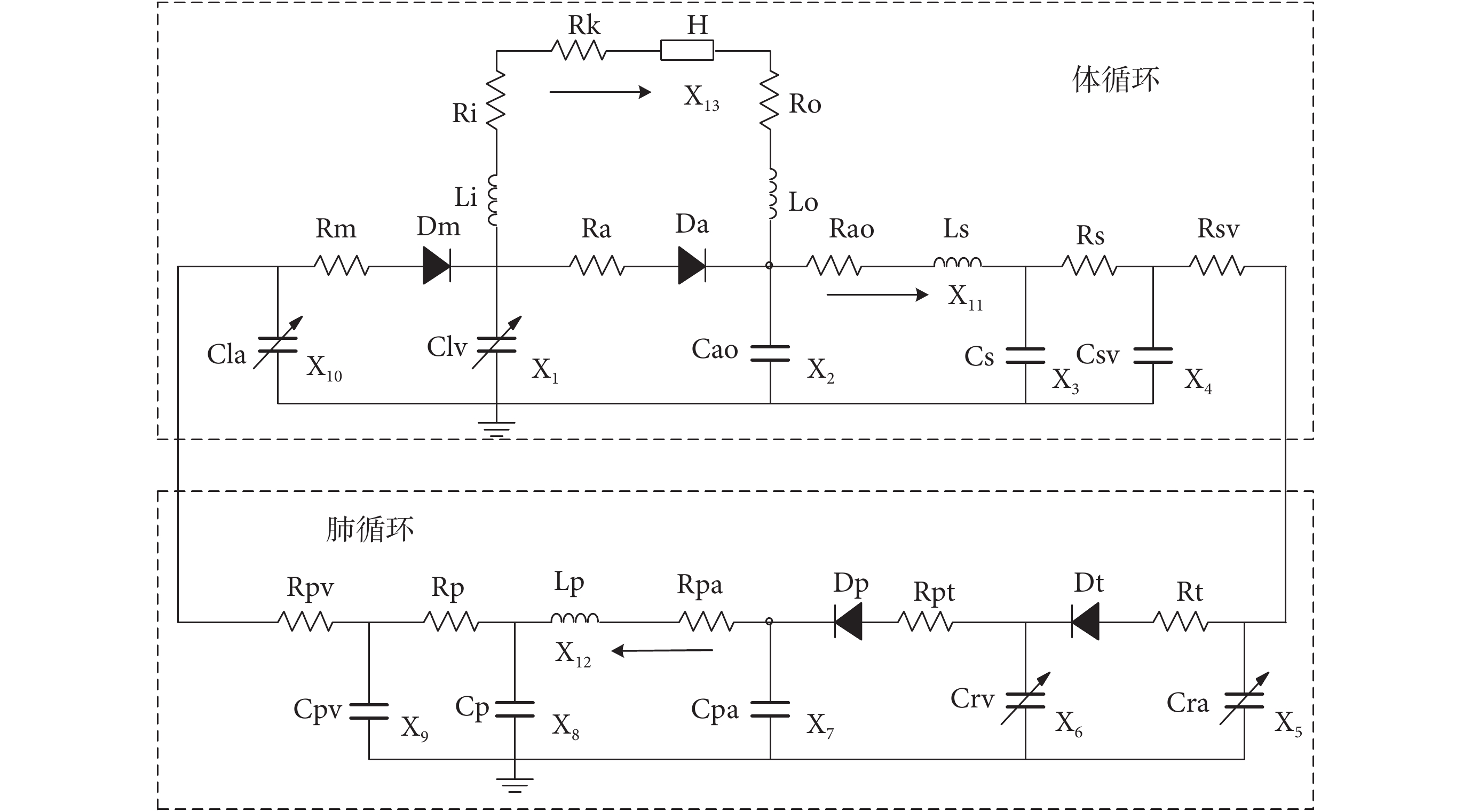
LVAD 與心血管系統耦合模型的等效電路如圖 1 所示。等效電路中的電阻、電感和電容分別表示血流阻力、血液慣性和血管對血液的順應性。心血管系統中的血壓、血流類比為等效電路中的電壓和電流。其中 H 為血泵的揚程(壓差),根據泵數學模型可得到關于泵轉速的函數。此外,X13(t)表示泵流量,電阻 Ri 和電感 Li 表示心臟泵進口套管的血流阻力和慣性,出口套管的血流阻力和慣性由 Ro、Lo 表示。電阻 RK 是抽吸元件模型,用于模擬 LVAD 的異常工況。圖中 X(t)表示狀態變量,其生理意義以及模型參數見表 1、表 2[20]。
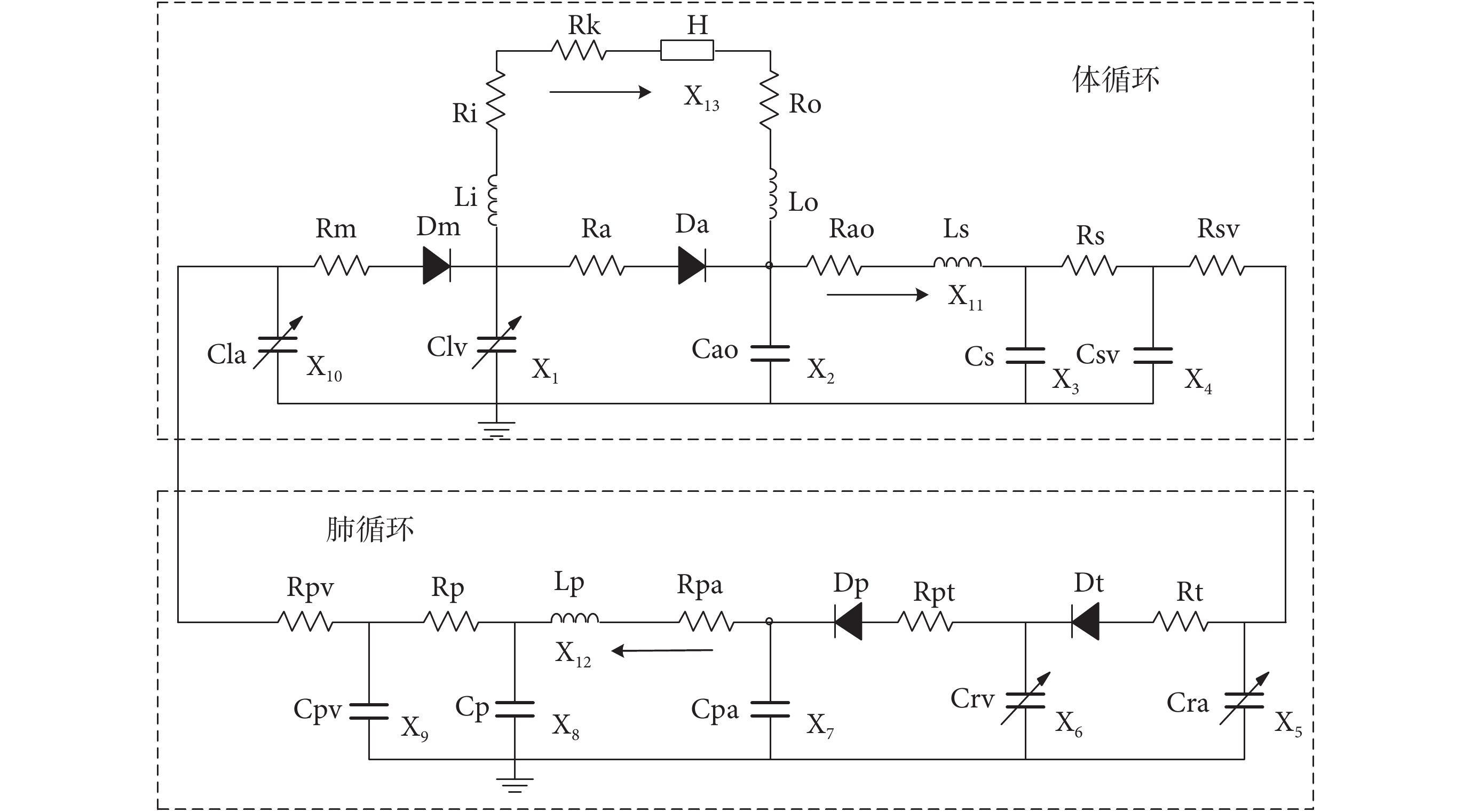 圖1
心臟泵和心血管耦合系統等效電路圖
Figure1.
Equivalent circuit diagram of heart pump and cardiovascular coupling system
圖1
心臟泵和心血管耦合系統等效電路圖
Figure1.
Equivalent circuit diagram of heart pump and cardiovascular coupling system
根據基爾霍夫定律建立耦合模型的狀態方程組,描述了心血管系統血流動力學的瞬態變化過程。以心動周期中的心室舒張末期為仿真起點,賦予狀態變量初值,考慮到數據的精度,仿真步長設置為 Δt = 0.000 1 s。則狀態變量的值表示為:
 |
其中,X(tn)表示此時刻狀態變量的值,X(tn + 1)表示下一時刻狀態變量的值。
1.2 研究方案
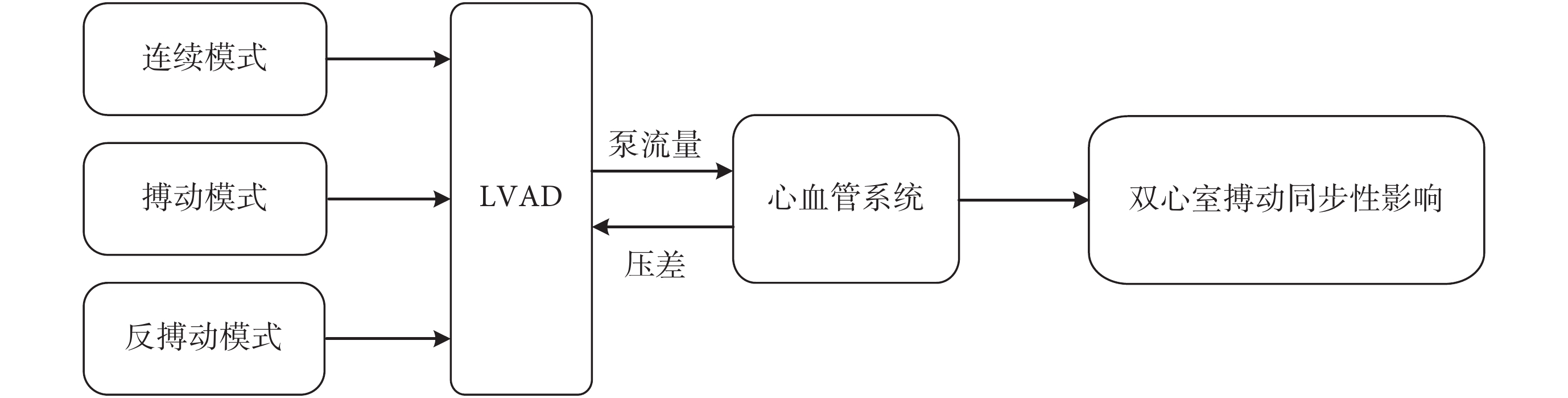
自然心臟的周期性收縮和舒張受起搏傳導系統控制。竇房結是心臟的起搏點,起搏脈沖通過結間束使右、左心房先后收縮,分別將血液灌入右、左心室,并將其產生的激動脈沖傳導至房室結,再經房室束左、右束支傳導至浦肯野纖維網使左、右心室幾乎同時被興奮而產生機械收縮,將血液分別泵入主動脈和肺動脈。然而,LVAD 的耦合及其不同的控制模式將會對左、右心室收縮的同步性產生不同的影響。因此,本文以無泵輔助模式(心衰狀態)作為對照組,研究 LVAD 的 3 種控制模式對左、右心室搏動同步性的影響(見圖2)。
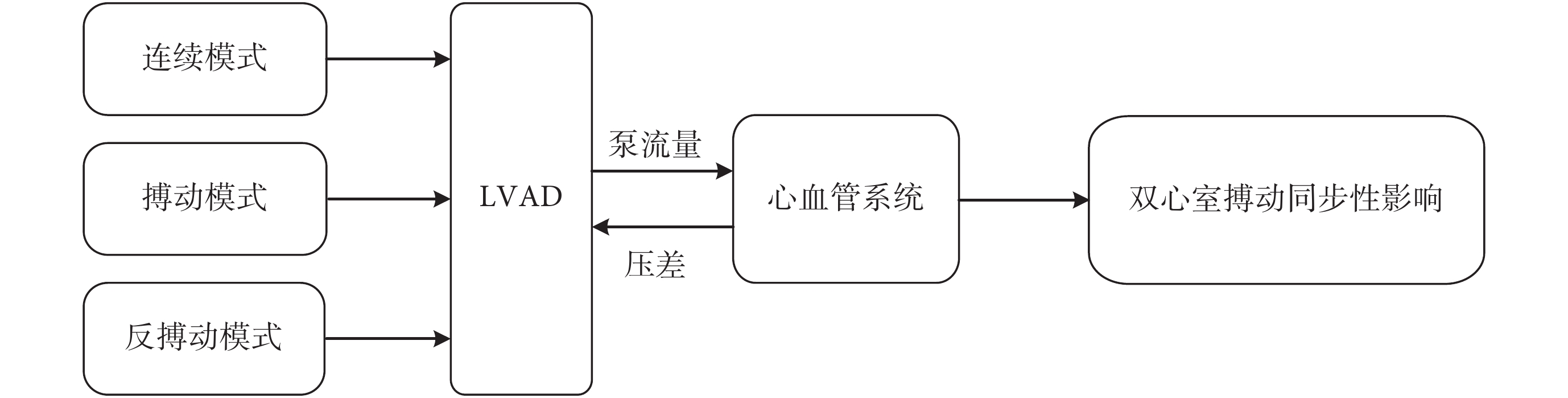 圖2
研究方案
Figure2.
The diagram of study
圖2
研究方案
Figure2.
The diagram of study
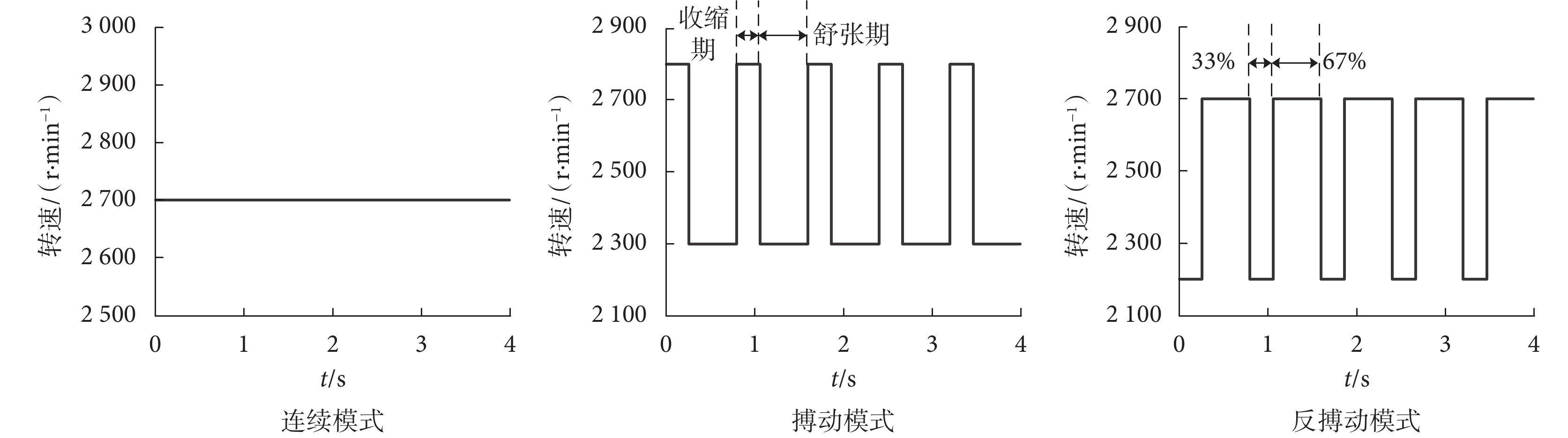
本文將 LV 和 RV 收縮持續時間(%)定義為等容收縮期和各個心室的射血期之和除以 RR 間期,心動周期的收縮期和舒張期分別定義為 RR 間期的前 33% 和后 67%。仿真中,心率設置為靜息狀態下的 75 次/分,則心動周期為 0.8 s。心室等容收縮期間,房室瓣和動脈瓣均處于關閉狀態,心室暫時成為一個封閉的腔,心室收縮不改變心室的容積,且室內壓急劇升高;射血期間,心室壓高于動脈壓。因此,根據心室的等容收縮期和射血期的血流動力學特點,在仿真得到的壓力和容積數據中,統計符合等容收縮期和射血期特點的數據,計算 LV 和 RV 的收縮持續時間。LVAD 的 3 種控制模式設置如圖 3 所示。三種控制模式為:① 連續模式,即設置泵轉速恒定為 2 700 r/min;② 搏動模式,即在收縮期增加轉速為 2 800 r/min,舒張期降低轉速為 2 300 r/min;③ 反搏動模式,即在收縮期降低轉速為 2 200 r/min,舒張期增加轉速為 2 700 r/min。
 圖3
LVAD 控制模式
Figure3.
LVAD control modes
圖3
LVAD 控制模式
Figure3.
LVAD control modes
2 結果
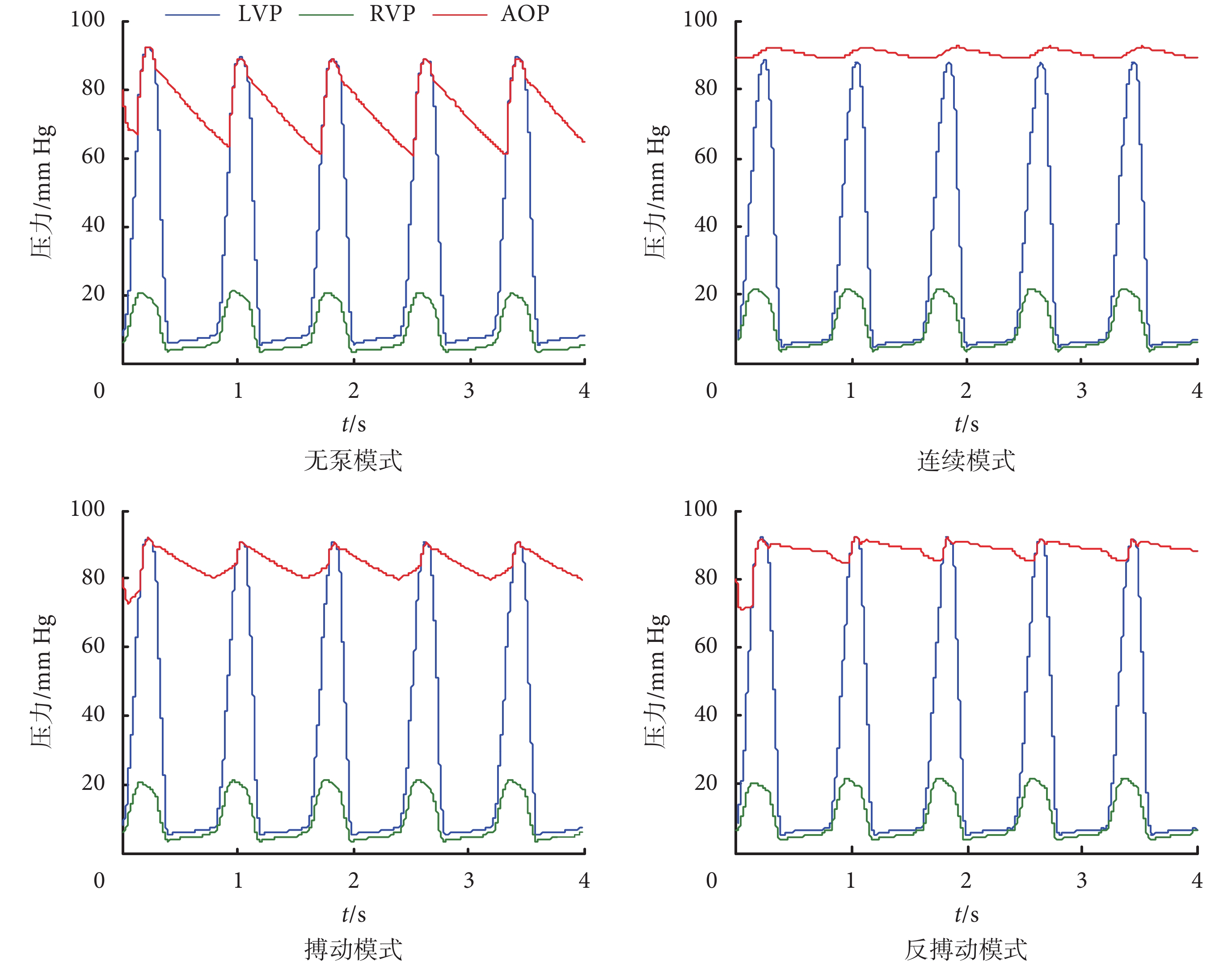
圖 4、圖 5 為數值結果。如圖 4 所示,在 LVAD 輔助(連續、搏動和反搏動模式)下,主動脈壓(aortic pressure,AOP)均明顯升高。其中,連續模式下,左心室壓(left ventricular pressure,LVP)降低,且 LVP 持續低于 AOP。AOP 在連續模式和反搏動模式中變化較為平緩,搏動性較低,但在搏動模式中,AOP 的搏動性得到改善。與無泵模式相比,由于 LVAD 的卸載作用,LVAD 模式的左心室舒張末期壓力降低,即減小了左心室負荷。RV 壓力波形在三種模式中沒有顯著差異。
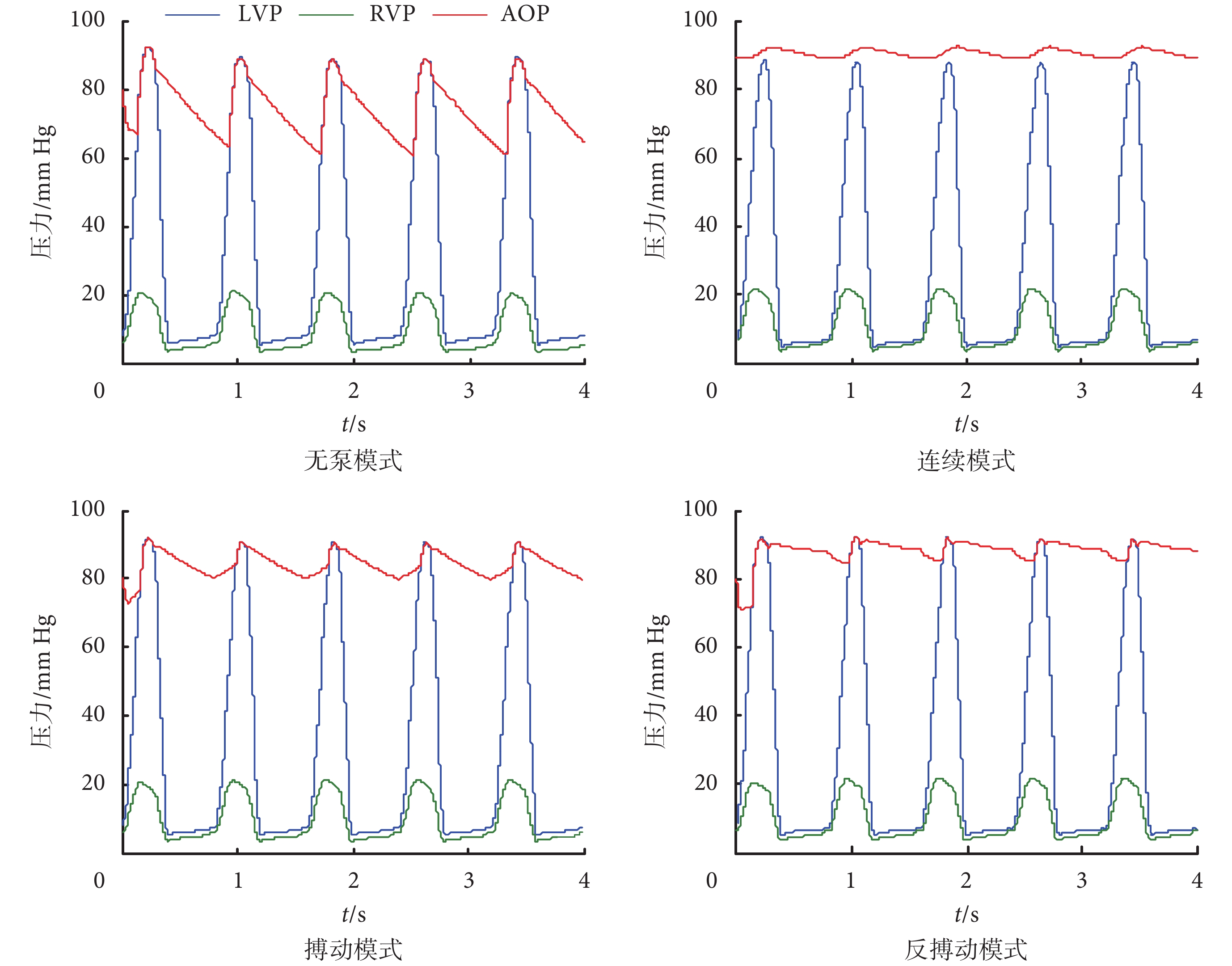 圖4
LVP、RVP 和 AOP 波形圖
Figure4.
LVP, RVP and AOP waveforms
圖4
LVP、RVP 和 AOP 波形圖
Figure4.
LVP, RVP and AOP waveforms
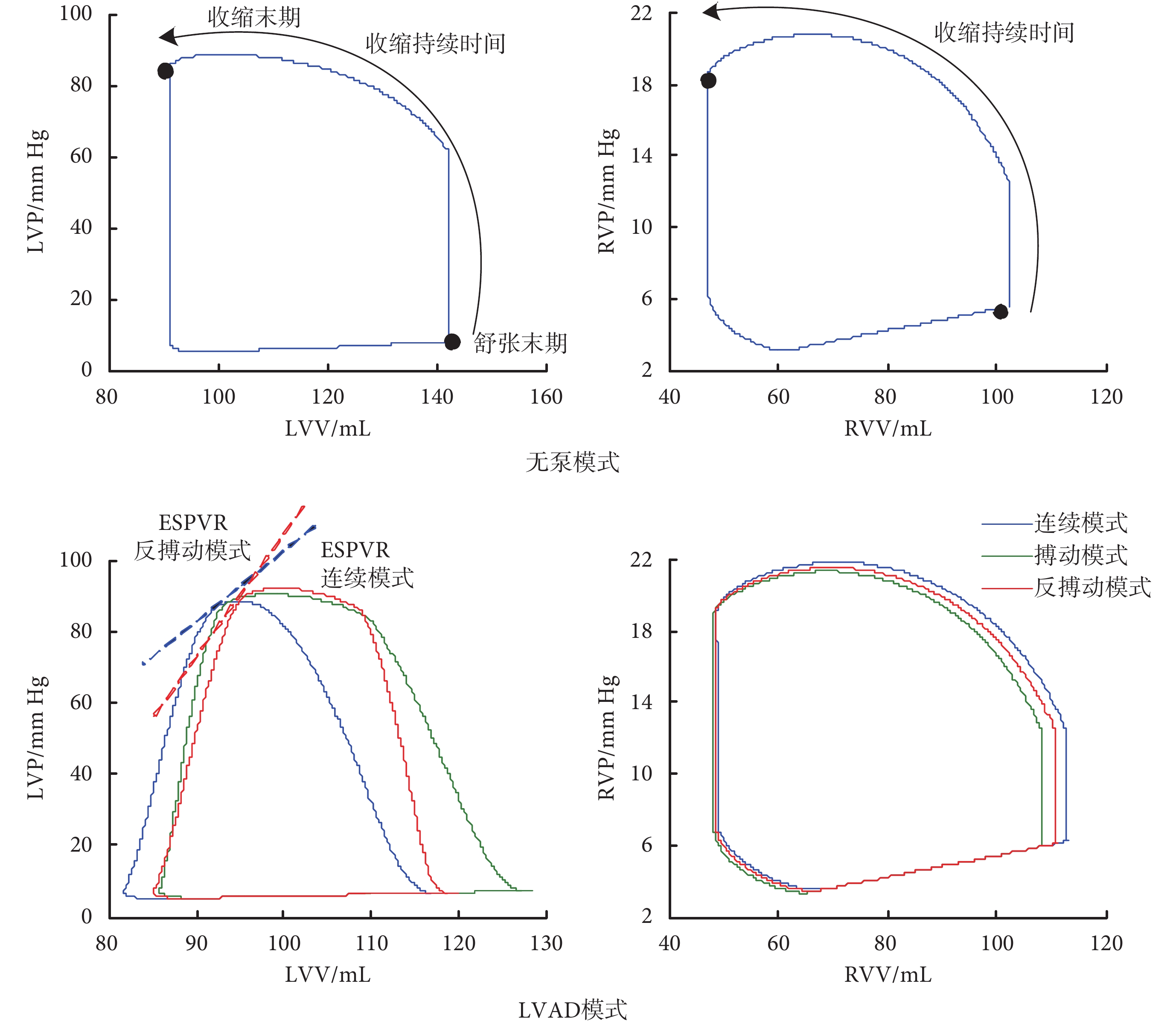 圖5
LV、RV 的 P-V 環
Figure5.
P-V loops of LV and RV
圖5
LV、RV 的 P-V 環
Figure5.
P-V loops of LV and RV
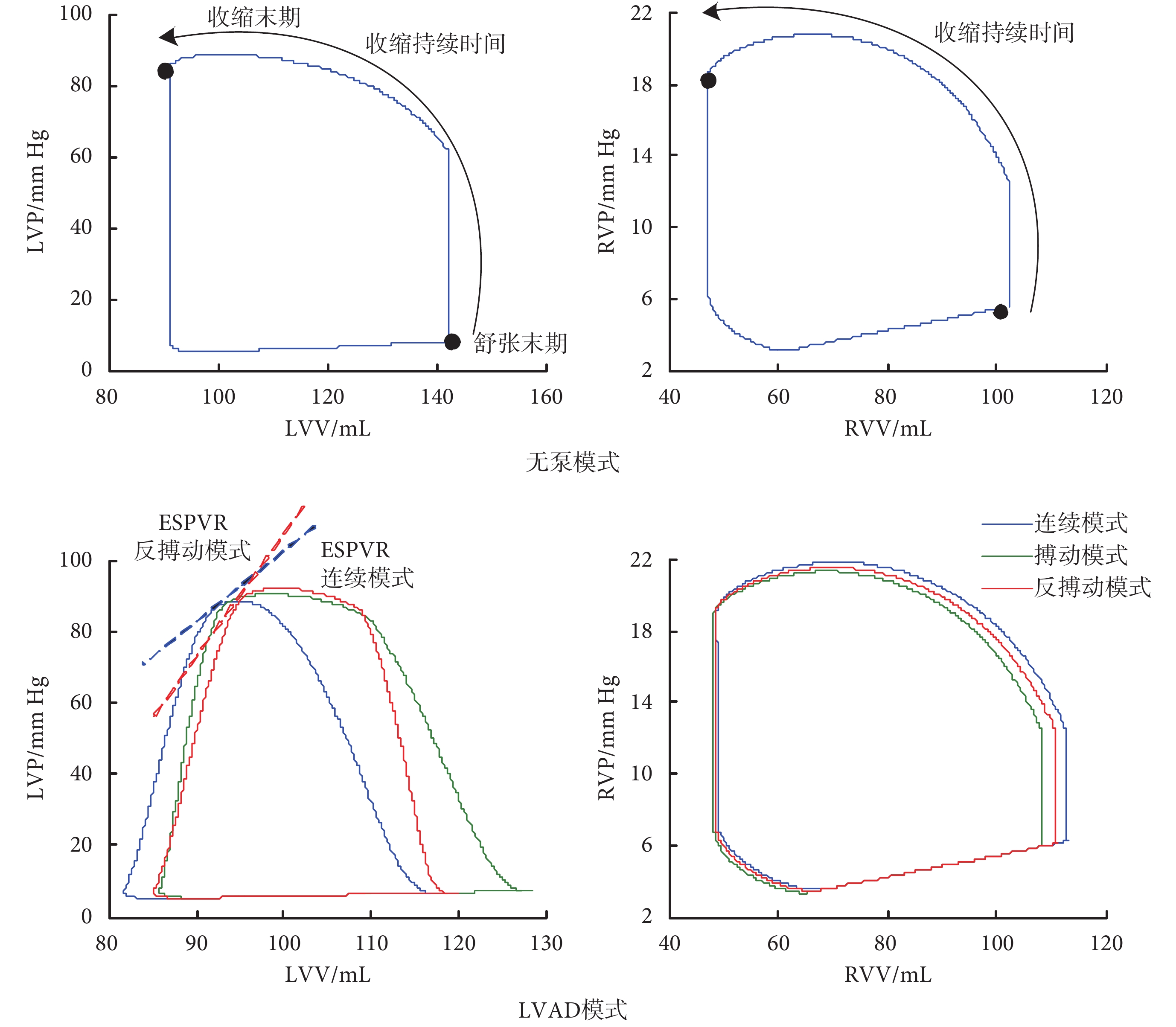
圖 5 中的 LVV 和 RVV 分別表示左心室容積(left ventricular volume,LVV)和右心室容積(right ventricular volume,RVV)。如圖 5 所示,與無泵模式相比,LVAD 模式的左心室舒張末期容積(left ventricular end-diastolic volume,LVEDV)顯著降低,右心室舒張末期容積(right ventricular end-diastolic volume,RVEDV)均有所增加,表明三種控制模式均實現左心室卸載,但同時增加了右心室負荷。連續模式下,左心 P-V 環左移明顯,RVEDV 最大,這說明連續模式對左心室的卸載作用最大,同時對右心室負荷的增加也達到最大。與連續模式相比,反搏動模式和搏動模式下的 LVEDV(前負荷)增加,后者更顯著;而這兩種模式下的 RVEDV 減小,與 LVEDV 的變化規律相反,這說明 LVEDV 與 RVEDV 的變化是互補的。左心室收縮末期壓力—容積關系曲線(end-systolic pressure-volume relation,ESPVR)可反映心室收縮能力。在 LVAD 輔助下,反搏動模式的 ESPVR 斜率最大;同樣地,表 3 中的左心室收縮壓變化率峰值,即 dP/dtmax 也達到最大。說明反搏動模式下的左心室收縮能力最強,而連續模式的左心室收縮力最弱。
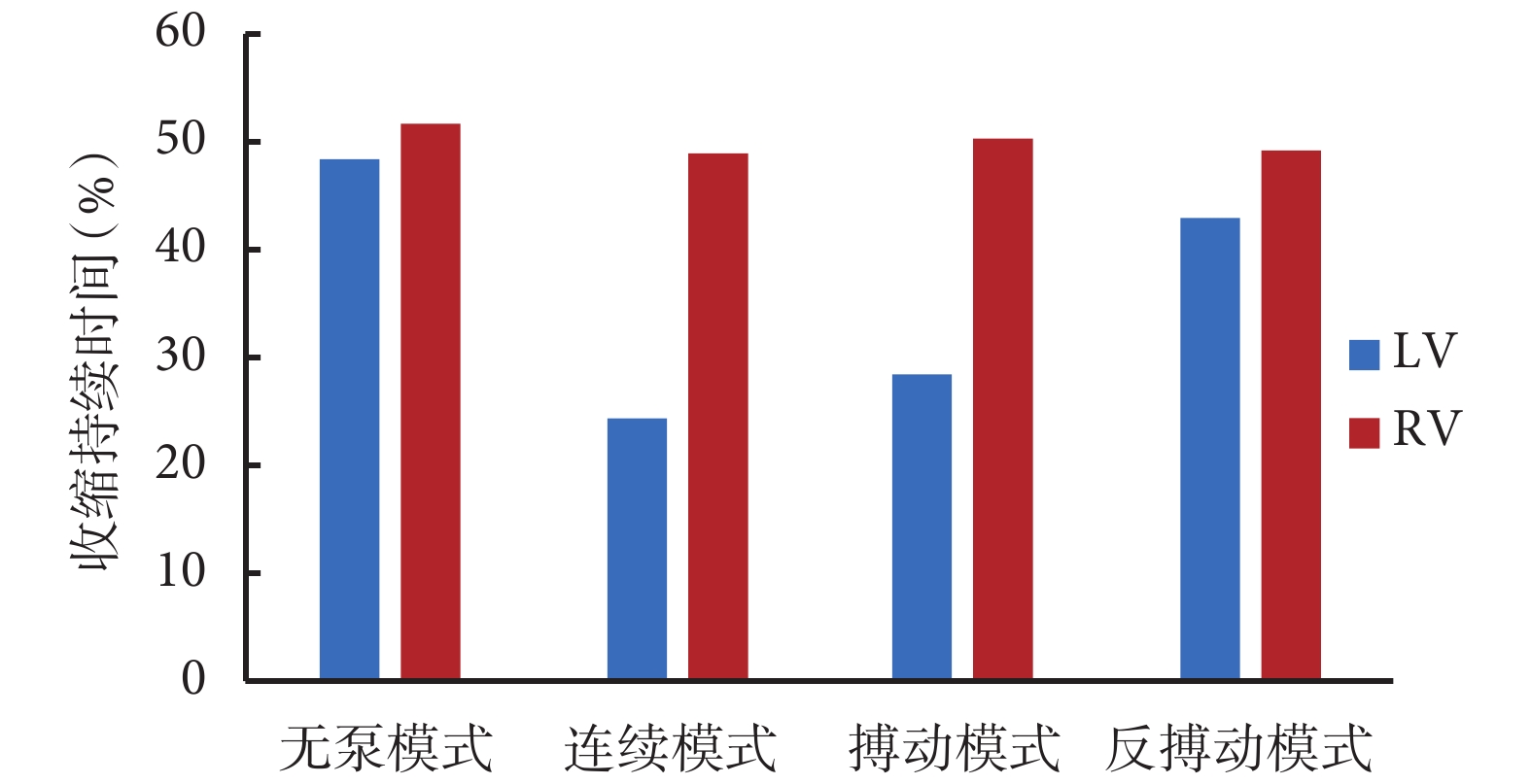
圖 6 表明,控制模式會影響 LV 與 RV 的收縮持續時間。LV 與 RV 的收縮持續時間在無泵模式下分別為 48.52% 和 51.77%,差異較小。連續模式下,LV 收縮期明顯短于 RV 收縮期(LV vs. RV:24.38% vs. 49.16%)和無泵模式的 LV 收縮期。搏動模式下,LV 收縮期明顯短于 RV 收縮期但長于連續模式的 LV 收縮期(LV vs. RV:28.38% vs. 50.41%)。反搏動模式中的 LV、RV 收縮期差異較小(LV vs. RV:43.13% vs. 49.23%),而 LV 收縮期短于無泵模式,并且長于連續模式。總之,LV 收縮持續時間在連續模式下最短,而在反搏動模式中得到明顯校正。
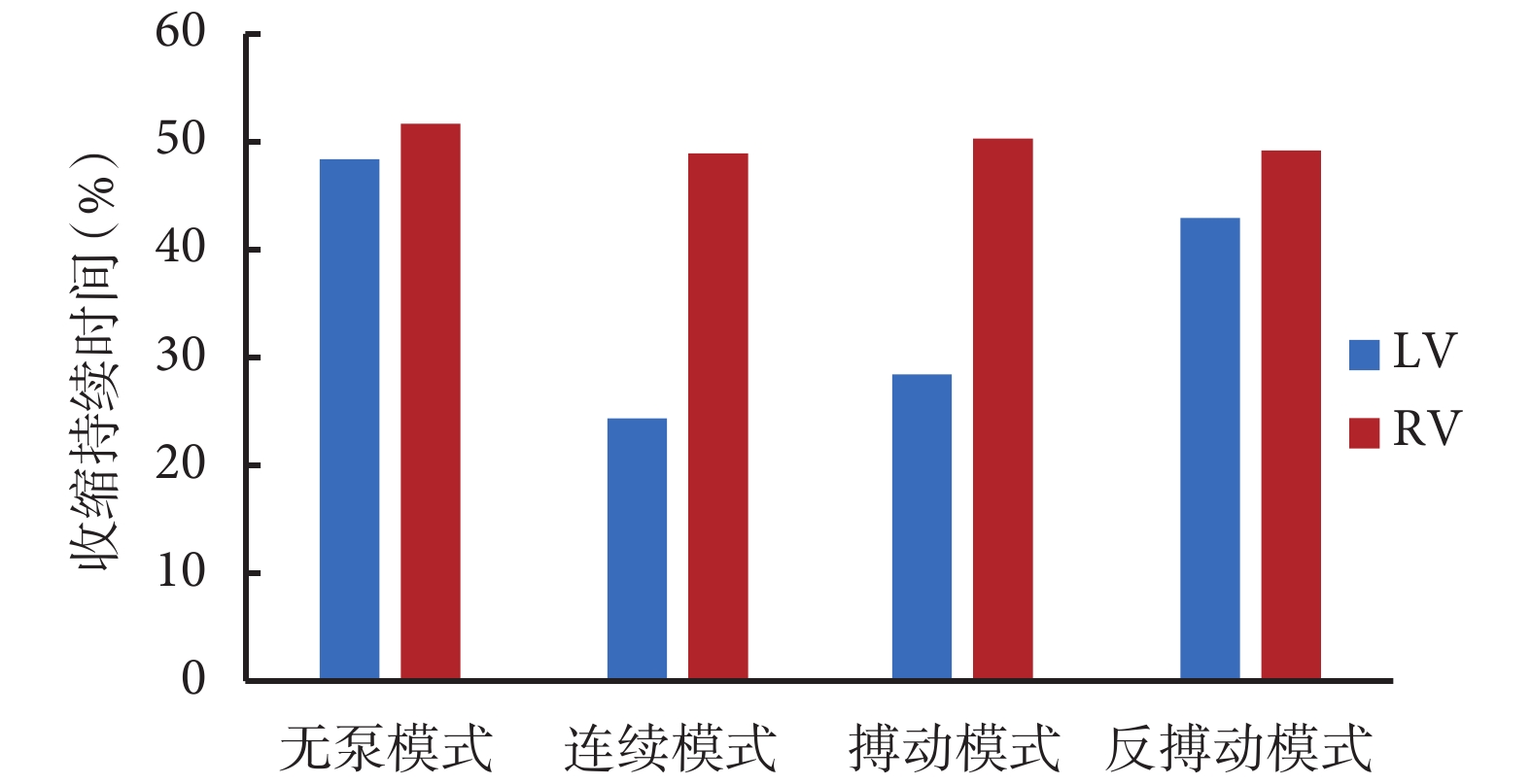 圖6
LV、RV 的收縮持續時間
Figure6.
Systolic duration of LV and RV
圖6
LV、RV 的收縮持續時間
Figure6.
Systolic duration of LV and RV
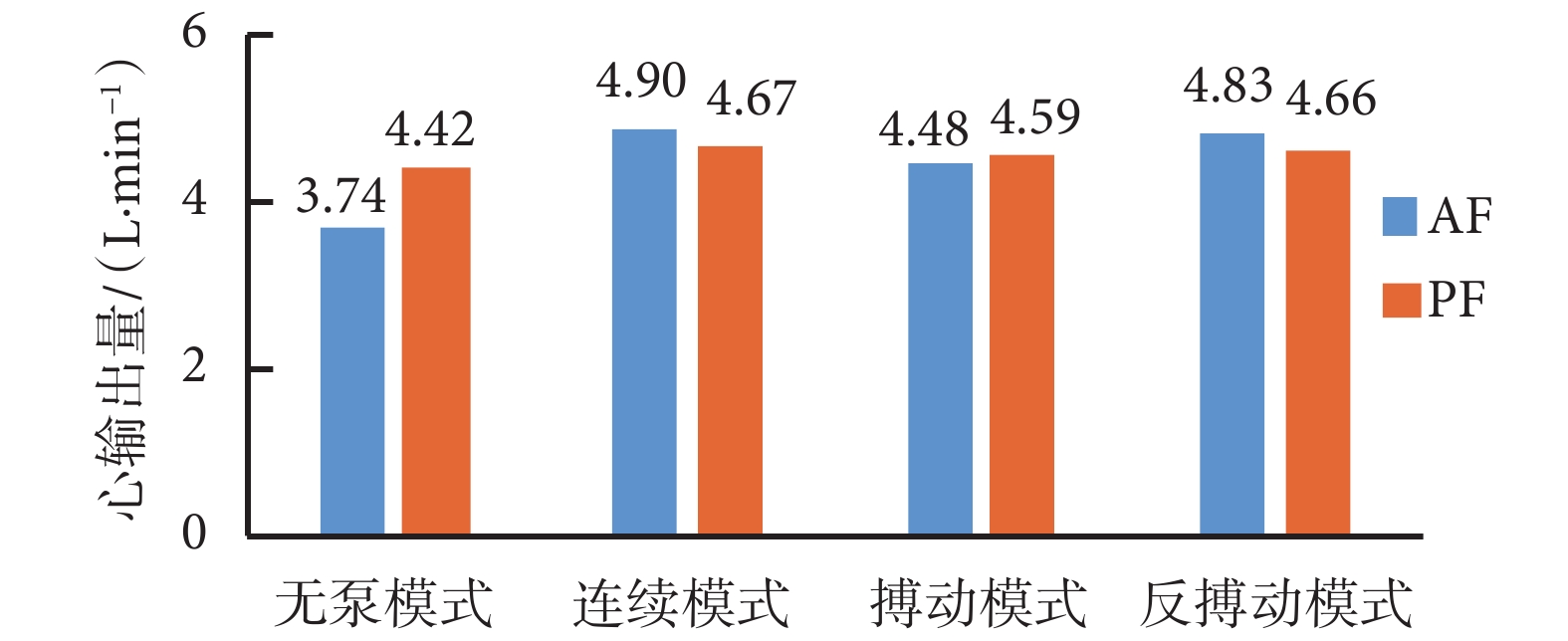
如圖 7 所示,LVAD 輔助期間,平均主動脈血流量(aortic flow,AF)和平均肺動脈血流量(pulmonary artery flow,PF)均高于無泵模式。相對于連續模式,搏動和反搏動模式可跟隨心動周期改變轉速,使系統主動脈流量與肺動脈流量相差較小,有助于維持左、右心輸出量的平衡。
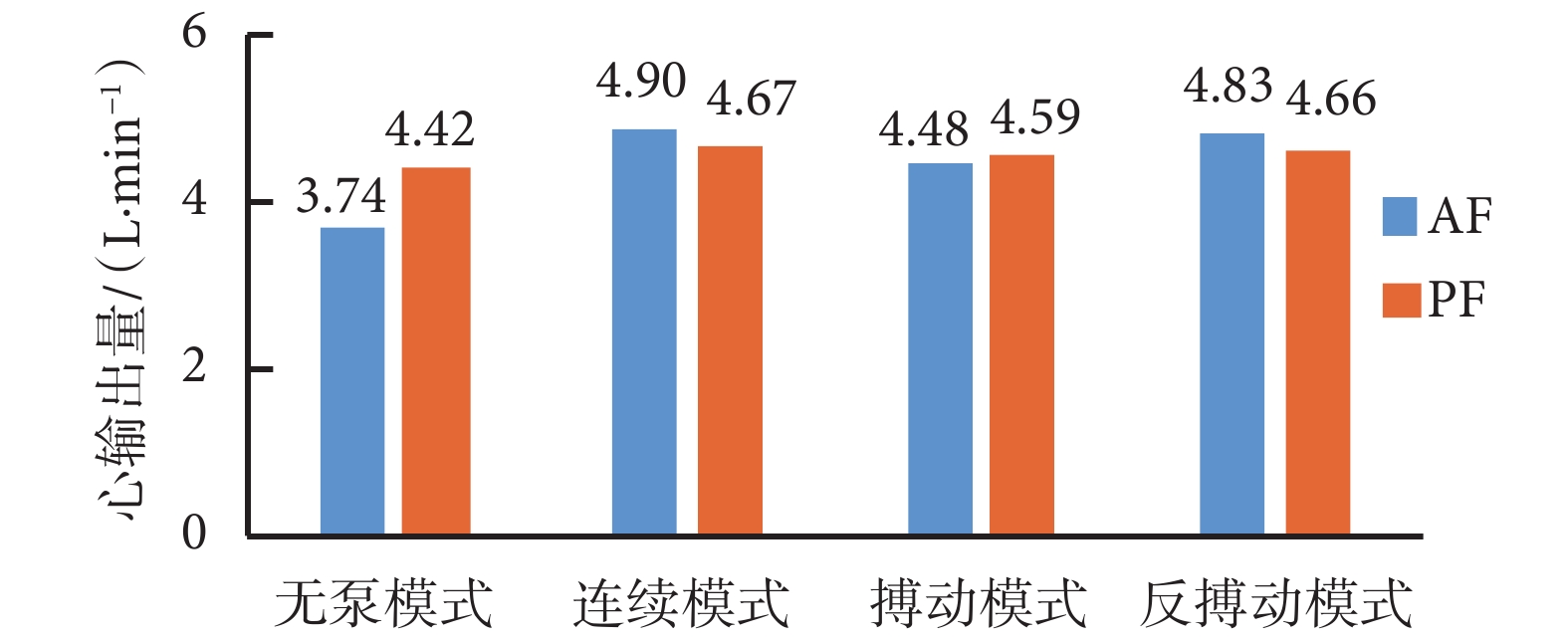 圖7
左、右心輸出量
Figure7.
Left and right cardiac output
圖7
左、右心輸出量
Figure7.
Left and right cardiac output
表 3 表明,平均肺動脈壓在四種模式中無明顯差異,而在 LVAD 輔助下,系統的平均主動脈壓均有所提高。與無泵模式相比,LVAD 模式均降低了主動脈壓搏動系數。其中,搏動模式由于其在收縮期增加轉速,舒張期降低轉速,主動脈壓搏動系數有提高,但仍然低于無泵模式;連續模式和反搏動模式下的搏動系數較低。可見,LVAD 模式雖然提高了壓力灌注,但卻降低了系統的搏動性。
3 討論與分析
自然心臟的搏動具有同步性。在每個心動周期中,心房和心室的活動按一定的次序和時程先后進行,即左、右兩個心房的活動是同步進行的,左、右兩個心室的活動也是同步進行的。這種同步性確保了心臟各部分之間的協同工作,有效發揮泵血功能。然而,機械循環輔助裝置的加入會打破這種同步性,進而影響右心室功能甚至發展為右心室衰竭。Arakawa 等[17]應用超聲心動圖觀察到室間隔在連續模式下向左心室移動。這種室間隔移位會加劇右心室功能障礙,但在反搏動模式下室間隔的移位被校正。本文采用數值研究的方法,在 Arakawa 等的研究基礎上,從血流動力學的角度研究不同的 LVAD 控制模式對雙心室結構和功能的影響。
LV 等容收縮時,室內壓急劇升高,當超過 AOP 后,主動脈瓣開放,等容收縮期結束,進入射血期。在連續模式下,由于 LVAD 的轉速在心動周期內恒定不變,其對左心室的卸載作用較強,導致 LVP 持續低于 AOP,LV 僅有等容收縮期而無射血期。因此,LV 收縮持續時間顯著減少且小于 RV 的收縮持續時間,如圖 6 所示。這種不同步不利于左、右心室的協同工作,可能會導致 RV 功能障礙。長期以來,采用連續模式輔助的患者出現胃出血、主動脈充盈不足等并發癥歸因于該模式導致的搏動性下降[21]。從數值結果看,連續模式導致的左右心室的不同步可能也是導致這類并發癥的原因之一。與連續模式相比,搏動模式和反搏動模式均可提升 LV 的收縮持續時間,但后者更明顯。反搏動模式在收縮期降低轉速,減少卸載;舒張期增加轉速,增加了動脈舒張壓。因此,與連續模式相比,反博動模式下 LVAD 在收縮期的卸載作用降低可緩解室間隔向左移位,從而增加 LV 的收縮期。同時,在心室前負荷、收縮力和心率都不變的情況下,如果大動脈血壓增高,等容收縮期室內壓的峰值將增高,可使 LV 等容收縮期延長。搏動模式在收縮期提高轉速,使得 LVAD 卸載作用加強,這可能是搏動模式校正同步性的作用低于反博動模式的原因。總之,三種控制模式中,反搏動模式可提高左心室的收縮持續時間,有助于維持雙心室搏動的同步性。
此外,對比了三種模式下的左、右心輸出量。連續模式下,主動脈流量與肺動脈流量相差較大。若 LVAD 長期工作在連續模式,由于左、右心輸出量不匹配而導致體循環和肺循環的血容量不平衡,從而破壞血液循環系統的穩定性。反搏動模式下的左、右心輸出量相差較小,這可能與其調整 LV 與 RV 的收縮同步性有關。此外,與連續模式相比,反搏動模式的速度調制可使主動脈瓣隨心動周期有序開通和關閉,維持主動脈瓣的生物活性。然而,反搏動模式也降低了主動脈壓的搏動系數,不利于血壓的搏動灌注。若轉速設置不當,可能會因收縮期轉速下降而使泵出口與主動脈的壓力梯度反向發生反流現象,增加患者出現左心室增大以及血損等并發癥的風險。搏動模式下搏動系數最大,左右心輸出量相差最小,但心輸出量低于連續模式和反博動模式。
心室的 P-V 環可用于評價自然心室的做功以及 LVAD 的卸載能力。從圖 5 心室 P-V 環的變化可知,在連續模式下左心室 P-V 環左移明顯,而右心室 P-V 環右移,表明左心室容積顯著減小,驗證了 Arakawa 等所發現的室間隔明顯左移的現象。連續模式下,LV 收縮期明顯短于 RV 收縮期(LV vs. RV:24.38% vs. 49.16%);反搏動模式中的 LV、RV 收縮期差異較小(LV vs. RV:43.13% vs. 49.23%),而 LV 收縮期短于無泵模式并長于連續模式。表明反搏動模式校正了 LV 縮短的收縮期,使之趨于與右心室收縮同步。本組結果間接驗證了 Arakawa 等的動物實驗中,連續模式下室間隔的左移位造成左、右心室收縮的非同步性,而這種非同步性在反搏動模式中得到明顯校正。相對于 Arakawa 等直接觀察室間隔的變化,本文通過不同控制模式下的 P-V 環、心室壓、動脈壓等參數的變化,來分析 LV 收縮持續時間的變化和左右心的同步性。針對 LVAD 控制模式對雙心室搏動同步性的影響,研究發現,反搏動模式能最大限度地維持雙心室搏動的同步性,從而降低并發右心室衰竭的風險。
本文目前只進行了數值研究,比較了 LVAD 不同的控制模式對雙心室搏動同步性的影響。連續模式下,由于轉速恒定,其卸載作用最強,結果使左心室收縮持續時間顯著減少,造成了雙心室的非同步搏動。搏動模式和反搏動模式都采用了速度調制,其中反搏動模式通過在收縮期降低轉速,從而降低其在收縮期的卸載作用,使左心室縮短的收縮持續時間得到明顯校正,使左心室和右心室的收縮重新同步。在這三種模式中,反搏動模式優化了左心室卸載,校正了左心室的收縮期,對預防右心室衰竭具有潛在的應用價值。本研究目前還存在一定的缺陷,在數值仿真中,對急性缺血性右心功能不全的模擬受到限制,并未對右心功能不全的情況進行比較,且本文還未通過實驗手段進行驗證。后續研究方向應該基于動物模型,分別在右心功能正常和右心功能不全的情況下行 LVAD,研究左心輔助對右心功能的影響。然而,LVAD 不同的控制模式對原已存在功能損壞的右心室的影響,以及優化 LVAD 的控制模式以減小 LVAD 對右心室的不良影響,仍是后續研究的難點。
4 結論
本文認為 LVAD 卸載是 LV 與 RV 收縮不同步的主要原因,而控制模式可以通過改變心室的負荷影響系統的同步性。在連續模式下 LV 的收縮持續時間顯著減少,導致左、右心室收縮的不同步。反搏動模式通過降低收縮期的轉速,優化了左心室卸載,顯著校正了 LV 收縮持續時間。本研究發現,連續模式下 LV 縮短的收縮持續時間在反搏動模式下被校正為 LV 和 RV 之間的重新同步,有利于預防右心室功能障礙。因此,本文推測這種對 RV 功能的有利影響是由 LV 和 RV 收縮的再同步引起的。總之,反搏動模式在維持雙心室搏動的同步性方面具有優勢。
利益沖突聲明:本文全體作者均聲明不存在利益沖突。
引言
作為心臟移植的橋梁或目標治療手段,旋轉式左心室輔助裝置(left ventricular assist device,LVAD)有效提高了終末期心力衰竭患者的心臟功能和生活質量[1-4]。相比于搏動型 LVAD,由于患者并發癥的減少和預后的改善,連續型 LVAD 目前被廣泛應用[5]。對于接受 LVAD 治療的患者,有 10%~30% 的病例發生右心室衰竭[6]。Chow 等[7]發現對正常心臟行 LVAD 時,左室壓下降 90%,而右室功能卻不受影響。Moon 等[8]的研究發現行 LVAD 時,右室收縮力有一定減低。Farrar 等[9]在右心室功能障礙的模型上行 LVAD 時發現,右室每搏功和心輸出量明顯減少。國內研究者在右心功能不全時行 LVAD 后,發現右心室最大收縮壓及其一階導數明顯下降,而在右心功能正常時,除肺動脈壓有所下降外,上述血流動力學指標無明顯變化。因此認為,原已存在的右心功能不全是 LVAD 治療中右心室衰竭的主要原因。
在生理上,LVAD 對右心室功能的影響具有雙重性[10-11]。LVAD 卸載使左心室壓下降,進而降低了肺動脈壓,減輕右心室后負荷,對右心室功能有利[12]。然而,相關研究表明左心室幾何形狀的變化,特別是由室間隔(ventricular septal,VS)移位引起的變化將導致 RV 收縮性降低[13],進而引發右心室衰竭。VS 移位發生在 LVAD 治療期間,尤其在 LVAD 處于過度輔助時[11]。此外,研究表明,心室間非同步搏動的形成與 LV 幾何形態的改變有關,心室間非同步搏動會導致心功能下降[14]。患有右心室衰竭的 LVAD 患者通常伴隨多器官功能衰竭[15],因此他們需要高血流支持。高血流的支持意味著 LVAD 的轉速升高,而轉速的增加會加劇 RV 功能障礙,從而導致全身性血流減少。如果 LVAD 患者對右心室功能障礙的藥物治療無反應,則需要進行二次手術以植入右心室輔助裝置[16]。理想情況下,LVAD 不僅應滿足最大血流量灌注需求,還應綜合考慮對 RV 功能的影響。
Arakawa 等[17]認為在 LVAD 輔助期間,尤其是室間隔的變化可以控制 RV 功能。因此,他們為離心式 LVAD 提出了反博模式并開展了動物實驗。結果表明,這種與心跳同步的驅動模式通過在收縮期期間減少轉速抑制了室間隔向左心室偏移且顯著改變了正常山羊的冠狀動脈血流,有利于改善 VS 和 RV 功能。
生理上,自然心臟的左、右心室幾乎是同時進行收縮和舒張的。左、右心室之間有著解剖結構和功能上的密切聯系,兩者之間共有一個室間隔。由于 LVAD 的卸載作用,左心室內壓力下降。左心室壓下降可使室間隔向左心室側移位,引起左心室幾何形態的改變,包括左心室容積下降,進而導致左、右心室的非同步搏動。若心室間長期處于非同步搏動的狀態,將會影響心室射血分數,導致心功能下降,造成右心室功能障礙。目前,由于 LVAD 卸載,心室間相互作用的變化規律,其控制模式對心室間搏動同步性的影響規律尚未完全清楚。因此,本文基于 LVAD 和心血管系統的耦合模型,采用數值仿真的方法探索 LVAD 控制模式對雙心室搏動同步性的影響以及左、右心室間血流動力學變化規律,初步探討右心衰竭的原因,為預防右心衰竭提供理論依據。
1 方法
1.1 LVAD 和心血管系統的耦合模型
人體血液循環系統具有高度動態特性,是一個非線性、時變和不連續的系統。心血管系統的建模仿真以血流動力學為基礎,結合人體生理學知識,利用流體網絡與電學網絡的相似性,建立相應的等效電路模型。離心泵作為 LVAD 采用并聯的方式橋接于左心室和主動脈之間。在本課題組[18]的前期研究工作中已提出該離心泵數學模型。采用集總參數的心血管系統模型,包括左、右心臟,體循環和肺循環。心臟周期性的收縮和舒張可用血壓-容積關系來描述,采用 Suga 等[19]提出的時變心室彈性模型。體循環和肺循環的動脈及靜脈系統采用經典的彈性腔 Windkessel 四元件模型,描述了血管對血流的阻力、順應性以及慣性。數值模型的仿真在 Matlab 軟件中實現,在數值仿真中,將左心室收縮的最大彈性系數 Emax 降低至健康狀態下的一半,來模擬左心衰狀態。
LVAD 與心血管系統耦合模型的等效電路如圖 1 所示。等效電路中的電阻、電感和電容分別表示血流阻力、血液慣性和血管對血液的順應性。心血管系統中的血壓、血流類比為等效電路中的電壓和電流。其中 H 為血泵的揚程(壓差),根據泵數學模型可得到關于泵轉速的函數。此外,X13(t)表示泵流量,電阻 Ri 和電感 Li 表示心臟泵進口套管的血流阻力和慣性,出口套管的血流阻力和慣性由 Ro、Lo 表示。電阻 RK 是抽吸元件模型,用于模擬 LVAD 的異常工況。圖中 X(t)表示狀態變量,其生理意義以及模型參數見表 1、表 2[20]。
 圖1
心臟泵和心血管耦合系統等效電路圖
Figure1.
Equivalent circuit diagram of heart pump and cardiovascular coupling system
圖1
心臟泵和心血管耦合系統等效電路圖
Figure1.
Equivalent circuit diagram of heart pump and cardiovascular coupling system
根據基爾霍夫定律建立耦合模型的狀態方程組,描述了心血管系統血流動力學的瞬態變化過程。以心動周期中的心室舒張末期為仿真起點,賦予狀態變量初值,考慮到數據的精度,仿真步長設置為 Δt = 0.000 1 s。則狀態變量的值表示為:
 |
其中,X(tn)表示此時刻狀態變量的值,X(tn + 1)表示下一時刻狀態變量的值。
1.2 研究方案
自然心臟的周期性收縮和舒張受起搏傳導系統控制。竇房結是心臟的起搏點,起搏脈沖通過結間束使右、左心房先后收縮,分別將血液灌入右、左心室,并將其產生的激動脈沖傳導至房室結,再經房室束左、右束支傳導至浦肯野纖維網使左、右心室幾乎同時被興奮而產生機械收縮,將血液分別泵入主動脈和肺動脈。然而,LVAD 的耦合及其不同的控制模式將會對左、右心室收縮的同步性產生不同的影響。因此,本文以無泵輔助模式(心衰狀態)作為對照組,研究 LVAD 的 3 種控制模式對左、右心室搏動同步性的影響(見圖2)。
 圖2
研究方案
Figure2.
The diagram of study
圖2
研究方案
Figure2.
The diagram of study
本文將 LV 和 RV 收縮持續時間(%)定義為等容收縮期和各個心室的射血期之和除以 RR 間期,心動周期的收縮期和舒張期分別定義為 RR 間期的前 33% 和后 67%。仿真中,心率設置為靜息狀態下的 75 次/分,則心動周期為 0.8 s。心室等容收縮期間,房室瓣和動脈瓣均處于關閉狀態,心室暫時成為一個封閉的腔,心室收縮不改變心室的容積,且室內壓急劇升高;射血期間,心室壓高于動脈壓。因此,根據心室的等容收縮期和射血期的血流動力學特點,在仿真得到的壓力和容積數據中,統計符合等容收縮期和射血期特點的數據,計算 LV 和 RV 的收縮持續時間。LVAD 的 3 種控制模式設置如圖 3 所示。三種控制模式為:① 連續模式,即設置泵轉速恒定為 2 700 r/min;② 搏動模式,即在收縮期增加轉速為 2 800 r/min,舒張期降低轉速為 2 300 r/min;③ 反搏動模式,即在收縮期降低轉速為 2 200 r/min,舒張期增加轉速為 2 700 r/min。
 圖3
LVAD 控制模式
Figure3.
LVAD control modes
圖3
LVAD 控制模式
Figure3.
LVAD control modes
2 結果
圖 4、圖 5 為數值結果。如圖 4 所示,在 LVAD 輔助(連續、搏動和反搏動模式)下,主動脈壓(aortic pressure,AOP)均明顯升高。其中,連續模式下,左心室壓(left ventricular pressure,LVP)降低,且 LVP 持續低于 AOP。AOP 在連續模式和反搏動模式中變化較為平緩,搏動性較低,但在搏動模式中,AOP 的搏動性得到改善。與無泵模式相比,由于 LVAD 的卸載作用,LVAD 模式的左心室舒張末期壓力降低,即減小了左心室負荷。RV 壓力波形在三種模式中沒有顯著差異。
 圖4
LVP、RVP 和 AOP 波形圖
Figure4.
LVP, RVP and AOP waveforms
圖4
LVP、RVP 和 AOP 波形圖
Figure4.
LVP, RVP and AOP waveforms
 圖5
LV、RV 的 P-V 環
Figure5.
P-V loops of LV and RV
圖5
LV、RV 的 P-V 環
Figure5.
P-V loops of LV and RV
圖 5 中的 LVV 和 RVV 分別表示左心室容積(left ventricular volume,LVV)和右心室容積(right ventricular volume,RVV)。如圖 5 所示,與無泵模式相比,LVAD 模式的左心室舒張末期容積(left ventricular end-diastolic volume,LVEDV)顯著降低,右心室舒張末期容積(right ventricular end-diastolic volume,RVEDV)均有所增加,表明三種控制模式均實現左心室卸載,但同時增加了右心室負荷。連續模式下,左心 P-V 環左移明顯,RVEDV 最大,這說明連續模式對左心室的卸載作用最大,同時對右心室負荷的增加也達到最大。與連續模式相比,反搏動模式和搏動模式下的 LVEDV(前負荷)增加,后者更顯著;而這兩種模式下的 RVEDV 減小,與 LVEDV 的變化規律相反,這說明 LVEDV 與 RVEDV 的變化是互補的。左心室收縮末期壓力—容積關系曲線(end-systolic pressure-volume relation,ESPVR)可反映心室收縮能力。在 LVAD 輔助下,反搏動模式的 ESPVR 斜率最大;同樣地,表 3 中的左心室收縮壓變化率峰值,即 dP/dtmax 也達到最大。說明反搏動模式下的左心室收縮能力最強,而連續模式的左心室收縮力最弱。
圖 6 表明,控制模式會影響 LV 與 RV 的收縮持續時間。LV 與 RV 的收縮持續時間在無泵模式下分別為 48.52% 和 51.77%,差異較小。連續模式下,LV 收縮期明顯短于 RV 收縮期(LV vs. RV:24.38% vs. 49.16%)和無泵模式的 LV 收縮期。搏動模式下,LV 收縮期明顯短于 RV 收縮期但長于連續模式的 LV 收縮期(LV vs. RV:28.38% vs. 50.41%)。反搏動模式中的 LV、RV 收縮期差異較小(LV vs. RV:43.13% vs. 49.23%),而 LV 收縮期短于無泵模式,并且長于連續模式。總之,LV 收縮持續時間在連續模式下最短,而在反搏動模式中得到明顯校正。
 圖6
LV、RV 的收縮持續時間
Figure6.
Systolic duration of LV and RV
圖6
LV、RV 的收縮持續時間
Figure6.
Systolic duration of LV and RV
如圖 7 所示,LVAD 輔助期間,平均主動脈血流量(aortic flow,AF)和平均肺動脈血流量(pulmonary artery flow,PF)均高于無泵模式。相對于連續模式,搏動和反搏動模式可跟隨心動周期改變轉速,使系統主動脈流量與肺動脈流量相差較小,有助于維持左、右心輸出量的平衡。
 圖7
左、右心輸出量
Figure7.
Left and right cardiac output
圖7
左、右心輸出量
Figure7.
Left and right cardiac output
表 3 表明,平均肺動脈壓在四種模式中無明顯差異,而在 LVAD 輔助下,系統的平均主動脈壓均有所提高。與無泵模式相比,LVAD 模式均降低了主動脈壓搏動系數。其中,搏動模式由于其在收縮期增加轉速,舒張期降低轉速,主動脈壓搏動系數有提高,但仍然低于無泵模式;連續模式和反搏動模式下的搏動系數較低。可見,LVAD 模式雖然提高了壓力灌注,但卻降低了系統的搏動性。
3 討論與分析
自然心臟的搏動具有同步性。在每個心動周期中,心房和心室的活動按一定的次序和時程先后進行,即左、右兩個心房的活動是同步進行的,左、右兩個心室的活動也是同步進行的。這種同步性確保了心臟各部分之間的協同工作,有效發揮泵血功能。然而,機械循環輔助裝置的加入會打破這種同步性,進而影響右心室功能甚至發展為右心室衰竭。Arakawa 等[17]應用超聲心動圖觀察到室間隔在連續模式下向左心室移動。這種室間隔移位會加劇右心室功能障礙,但在反搏動模式下室間隔的移位被校正。本文采用數值研究的方法,在 Arakawa 等的研究基礎上,從血流動力學的角度研究不同的 LVAD 控制模式對雙心室結構和功能的影響。
LV 等容收縮時,室內壓急劇升高,當超過 AOP 后,主動脈瓣開放,等容收縮期結束,進入射血期。在連續模式下,由于 LVAD 的轉速在心動周期內恒定不變,其對左心室的卸載作用較強,導致 LVP 持續低于 AOP,LV 僅有等容收縮期而無射血期。因此,LV 收縮持續時間顯著減少且小于 RV 的收縮持續時間,如圖 6 所示。這種不同步不利于左、右心室的協同工作,可能會導致 RV 功能障礙。長期以來,采用連續模式輔助的患者出現胃出血、主動脈充盈不足等并發癥歸因于該模式導致的搏動性下降[21]。從數值結果看,連續模式導致的左右心室的不同步可能也是導致這類并發癥的原因之一。與連續模式相比,搏動模式和反搏動模式均可提升 LV 的收縮持續時間,但后者更明顯。反搏動模式在收縮期降低轉速,減少卸載;舒張期增加轉速,增加了動脈舒張壓。因此,與連續模式相比,反博動模式下 LVAD 在收縮期的卸載作用降低可緩解室間隔向左移位,從而增加 LV 的收縮期。同時,在心室前負荷、收縮力和心率都不變的情況下,如果大動脈血壓增高,等容收縮期室內壓的峰值將增高,可使 LV 等容收縮期延長。搏動模式在收縮期提高轉速,使得 LVAD 卸載作用加強,這可能是搏動模式校正同步性的作用低于反博動模式的原因。總之,三種控制模式中,反搏動模式可提高左心室的收縮持續時間,有助于維持雙心室搏動的同步性。
此外,對比了三種模式下的左、右心輸出量。連續模式下,主動脈流量與肺動脈流量相差較大。若 LVAD 長期工作在連續模式,由于左、右心輸出量不匹配而導致體循環和肺循環的血容量不平衡,從而破壞血液循環系統的穩定性。反搏動模式下的左、右心輸出量相差較小,這可能與其調整 LV 與 RV 的收縮同步性有關。此外,與連續模式相比,反搏動模式的速度調制可使主動脈瓣隨心動周期有序開通和關閉,維持主動脈瓣的生物活性。然而,反搏動模式也降低了主動脈壓的搏動系數,不利于血壓的搏動灌注。若轉速設置不當,可能會因收縮期轉速下降而使泵出口與主動脈的壓力梯度反向發生反流現象,增加患者出現左心室增大以及血損等并發癥的風險。搏動模式下搏動系數最大,左右心輸出量相差最小,但心輸出量低于連續模式和反博動模式。
心室的 P-V 環可用于評價自然心室的做功以及 LVAD 的卸載能力。從圖 5 心室 P-V 環的變化可知,在連續模式下左心室 P-V 環左移明顯,而右心室 P-V 環右移,表明左心室容積顯著減小,驗證了 Arakawa 等所發現的室間隔明顯左移的現象。連續模式下,LV 收縮期明顯短于 RV 收縮期(LV vs. RV:24.38% vs. 49.16%);反搏動模式中的 LV、RV 收縮期差異較小(LV vs. RV:43.13% vs. 49.23%),而 LV 收縮期短于無泵模式并長于連續模式。表明反搏動模式校正了 LV 縮短的收縮期,使之趨于與右心室收縮同步。本組結果間接驗證了 Arakawa 等的動物實驗中,連續模式下室間隔的左移位造成左、右心室收縮的非同步性,而這種非同步性在反搏動模式中得到明顯校正。相對于 Arakawa 等直接觀察室間隔的變化,本文通過不同控制模式下的 P-V 環、心室壓、動脈壓等參數的變化,來分析 LV 收縮持續時間的變化和左右心的同步性。針對 LVAD 控制模式對雙心室搏動同步性的影響,研究發現,反搏動模式能最大限度地維持雙心室搏動的同步性,從而降低并發右心室衰竭的風險。
本文目前只進行了數值研究,比較了 LVAD 不同的控制模式對雙心室搏動同步性的影響。連續模式下,由于轉速恒定,其卸載作用最強,結果使左心室收縮持續時間顯著減少,造成了雙心室的非同步搏動。搏動模式和反搏動模式都采用了速度調制,其中反搏動模式通過在收縮期降低轉速,從而降低其在收縮期的卸載作用,使左心室縮短的收縮持續時間得到明顯校正,使左心室和右心室的收縮重新同步。在這三種模式中,反搏動模式優化了左心室卸載,校正了左心室的收縮期,對預防右心室衰竭具有潛在的應用價值。本研究目前還存在一定的缺陷,在數值仿真中,對急性缺血性右心功能不全的模擬受到限制,并未對右心功能不全的情況進行比較,且本文還未通過實驗手段進行驗證。后續研究方向應該基于動物模型,分別在右心功能正常和右心功能不全的情況下行 LVAD,研究左心輔助對右心功能的影響。然而,LVAD 不同的控制模式對原已存在功能損壞的右心室的影響,以及優化 LVAD 的控制模式以減小 LVAD 對右心室的不良影響,仍是后續研究的難點。
4 結論
本文認為 LVAD 卸載是 LV 與 RV 收縮不同步的主要原因,而控制模式可以通過改變心室的負荷影響系統的同步性。在連續模式下 LV 的收縮持續時間顯著減少,導致左、右心室收縮的不同步。反搏動模式通過降低收縮期的轉速,優化了左心室卸載,顯著校正了 LV 收縮持續時間。本研究發現,連續模式下 LV 縮短的收縮持續時間在反搏動模式下被校正為 LV 和 RV 之間的重新同步,有利于預防右心室功能障礙。因此,本文推測這種對 RV 功能的有利影響是由 LV 和 RV 收縮的再同步引起的。總之,反搏動模式在維持雙心室搏動的同步性方面具有優勢。
利益沖突聲明:本文全體作者均聲明不存在利益沖突。