急性心力衰竭(AHF)患者常伴呼吸困難,對患者的呼吸模式進行監測和量化分析可為病情和預后評估提供參考信息。本文納入39例AHF患者和24例健康受試者,采用可穿戴設備收集其夜間胸腹呼吸信號,并量化分析兩組人群夜間呼吸模式的差異。與健康組相比,AHF組的呼吸率(BR)均值更高[(21.03 ± 3.84)次/分 vs.(15.95 ± 3.08)次/分,P < 0.001],相對淺快呼吸指數變異系數更大[70.96%(54.34%~104.28)% vs. 58.48%(45.34%~65.95)%,P = 0.005],腹呼吸貢獻比變異系數更大[(22.52 ± 7.14)% vs.(17.10 ± 6.83)%,P = 0.004],呼吸率樣本熵更小(0.67 ± 0.37 vs. 1.01 ± 0.29,P < 0.001);此外,吸氣(TI)和呼氣(TE)時間均值更短、變異系數更大,勞累呼吸指數變異系數更大,龐加萊圖SD1、SD2更大,以上指標的兩組間差異均有統計學意義。使用Logistic回歸校準發現TI均值降低是AHF的危險因素。BR均值區分兩組人群的能力最強,曲線下面積(AUC)為0.846。結果表明呼吸周期、幅度、協調性和非線性參數等能夠有效量化AHF患者的異常呼吸模式,其中TI均值降低是AHF的危險因素,呼吸率均值區分兩組人群的能力最強。以上結果有望為心衰患者病情評估提供新的信息。
引用本文: 李夢偉, 亢玉, 寇宇晴, 趙雙琳, 張秀, 邱麗叡, 顏偉, 喻鵬銘, 張慶, 張政波. 基于可穿戴設備量化分析急性心衰患者夜間呼吸模式的探索性研究. 生物醫學工程學雜志, 2023, 40(6): 1108-1116. doi: 10.7507/1001-5515.202310015 復制
版權信息: ?四川大學華西醫院華西期刊社《生物醫學工程學雜志》版權所有,未經授權不得轉載、改編
0 引言
急性心力衰竭(acute heart failure,AHF)住院患者通常具有較高的死亡率和再入院率[1],出院后6個月內有50%的患者發生再入院[2]。呼吸困難是AHF患者的常見癥狀,主觀上感覺吸氣不足、呼氣費力,客觀上表現為呼吸模式的改變[3]。呼吸模式的變化受到多個反饋回路的影響,疾病狀態下的呼吸模式,如呼吸速率、呼吸幅度、協調性和氣流分布等均會發生變異,以優化氣體交換的效率[4],該變化與病理狀態密切相關[5]。
臨床醫生在不同場景用不同量表評估呼吸困難,目前還沒有金標準,而且量表依賴于患者或醫生的主觀判斷,通常只能對嚴重程度進行半定量評估[6]。近年來,眾多傳感器技術用于呼吸監測領域[7-12]。可穿戴技術具有無創、客觀、可持續監測的突出特征,在疾病管理中發揮了積極作用。采用呼吸感應體積描記技術(respiratory inductive plethysmography,RIP)可以連續、動態監測長程呼吸信號,Harbour等[13]通過監測跑步過程中的呼吸模式變化,證實了RIP傳感器的實用性。
呼吸動力學揭示了復雜的呼吸模式,對呼吸模式進行量化和分析有助于呼吸系統疾病的診斷和評估[14]。靜息狀態下心衰患者在凌晨4點易發生呼吸異常[15],夜間臥位狀態回心血量增多,增加心臟負擔[16]。Bennett等[12]發現夜間呼吸率是心衰患者出院后發生再入院最重要的風險因素;Takagawa等[7]和Sakoda等[8]提出的夜間呼吸穩定時間(respiratory stability time,RST)、夜間呼吸穩定指數(respiratory stability index,RSI)等定量指標可以反映AHF患者失代償恢復過程和預測不良預后。以上研究對心衰患者夜間呼吸信號僅進行了縱向分析,且只利用單一指標來反映患者癥狀,缺少對AHF患者和健康人群呼吸模式系統、全面的量化。
本研究旨在利用可穿戴系統監測AHF患者和健康人群夜間呼吸信號,通過不同維度指標體系量化兩組人群呼吸模式,包括呼吸周期、呼吸幅度、胸腹協調性和呼吸率非線性參數等,探索呼吸模式中與AHF相關的危險因素,評估呼吸模式區分AHF和健康受試者的能力。
1 材料和方法
1.1 研究對象
前瞻性地納入2021年5月至2022年5月在四川大學華西醫院心內科因AHF住院的患者。納入標準:① 年齡≥18歲;② 符合《中國心力衰竭診斷和治療指南2018》心衰診斷標準;③ NYHA心功能≥Ⅲ級;④ 愿意參加本研究,并簽署知情同意。排除標準:① 合并需要及時處理的急性病因或誘因,如急性冠脈綜合征、肺栓塞、急性主動脈夾層、血流動力學不穩定的室性心律失常;② 合并心源性休克或呼吸衰竭,需要循環和呼吸支持治療;③ 不能配合或無法溝通的患者;④ 同時參加其他臨床試驗者。同時,在課題組健康人群連續生理數據庫中篩選年齡、性別、體重匹配的健康受試者作為對照組。該數據庫排除標準:① 嚴重心律失常,佩戴心臟起搏器等輔助電子產品;② 呼吸衰竭和其他相關疾病;③ 不穩定的健康狀況或精神障礙;④ 無法獨立配合監測試驗。
1.2 數據采集與預處理
AHF患者入院當天收集年齡、性別、身高、體重、NYHA分級等資料,NYHA分級由臨床醫生評估,同日進行可穿戴生理數據監測24 h。使用的可穿戴設備為醫療級可穿戴SensEcho系統[17],該背心采用RIP技術獲取采樣率為25 Hz的胸部和腹部呼吸信號、200 Hz心電信號和25 Hz的三軸加速度信號。佩戴設備時,試驗人員為受試者調整胸部和腹部的兩條彈性縛帶,保證縛帶松緊程度統一,避免松緊不適對呼吸結果造成影響。穿戴完畢后,設備終端自動記錄受試者的生理數據。
選擇夜間23:00-5:00數據段進行預處理和后續的分析計算。避免患者活動影響背心測量精度和患者調整舒適度抻拉背心帶來的誤差,通過三軸加速度信號識別出體位變換的時間,剔除該時間段及前后各1個呼吸周期的呼吸信號。可穿戴背心經胸、腹部兩條彈性縛帶監測到胸呼吸信號(chest respiration,Resp_ch)和腹呼吸信號(abdominal respiration,Resp_ab),兩信號按時間戳對齊相加得到呼吸信號總和(sum of respiratory signals,Resp_sum)。Resp_sum先經過線性去趨勢去除基線漂移或波動,使呼吸信號以零點為中心;然后利用五階2 Hz低通IIR巴特沃斯濾波器進行濾波,使用Khodadad峰值檢測算法識別出波峰波谷[18]。然后將呼吸信號以30 s長的窗口進行非重疊切分,通過設定閾值對該窗口內呼吸信號進行質量評估,閾值包括:呼吸周期的變異系數(閾值a)、該窗口內有效呼吸的比例(閾值b)、呼吸信號模板與逐呼吸信號之間的Pearson相關系數(閾值c)。其中,有效呼吸的比例為該窗口內第一個波峰到最后一個波峰的時間長度與窗寬的比值;呼吸信號模板為窗口內逐呼吸波形的均值。超出正常人體生理范圍的呼吸周期信號則被認為是低質量的,正常范圍內的為高質量。
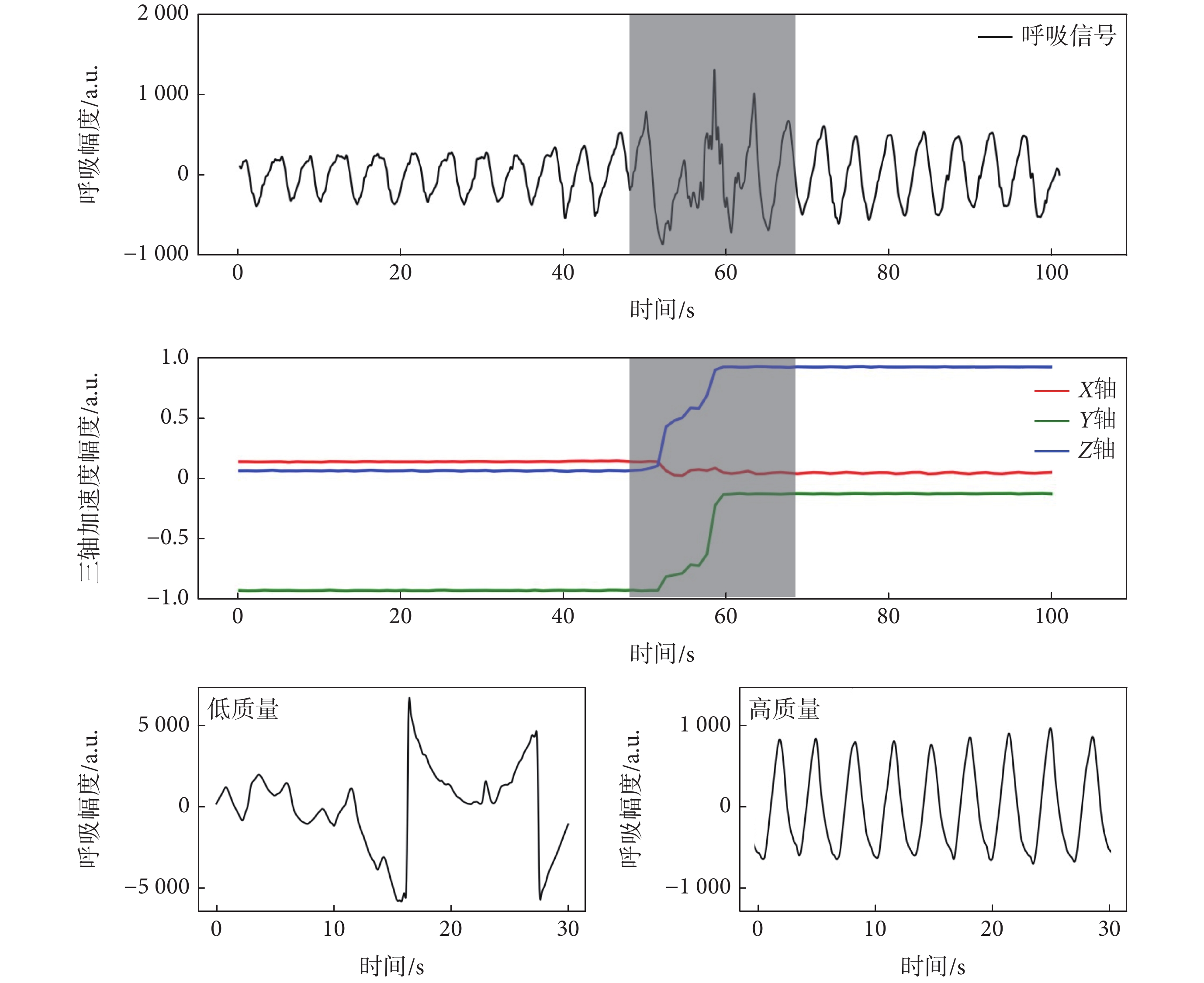
本研究中閾值的設置參照Wang等[19]的前期研究,a、b、c分別為0.35、0.50、0.75。最終判定為質量高的呼吸信號共342.109 h,占總數據的90.5%,經合并后得到呼吸率的序列(BRi)和呼吸幅度序列(Hi)。信號質量評估效果如圖1所示。圖1上面部分為時間戳對齊的一段呼吸信號和三軸加速度信號,陰影部分為因身體活動引起的呼吸信號異常;圖1下面部分是經信號質量評估為低質量和高質量的信號段。對照組的數據采集和預處理方案同AHF組。
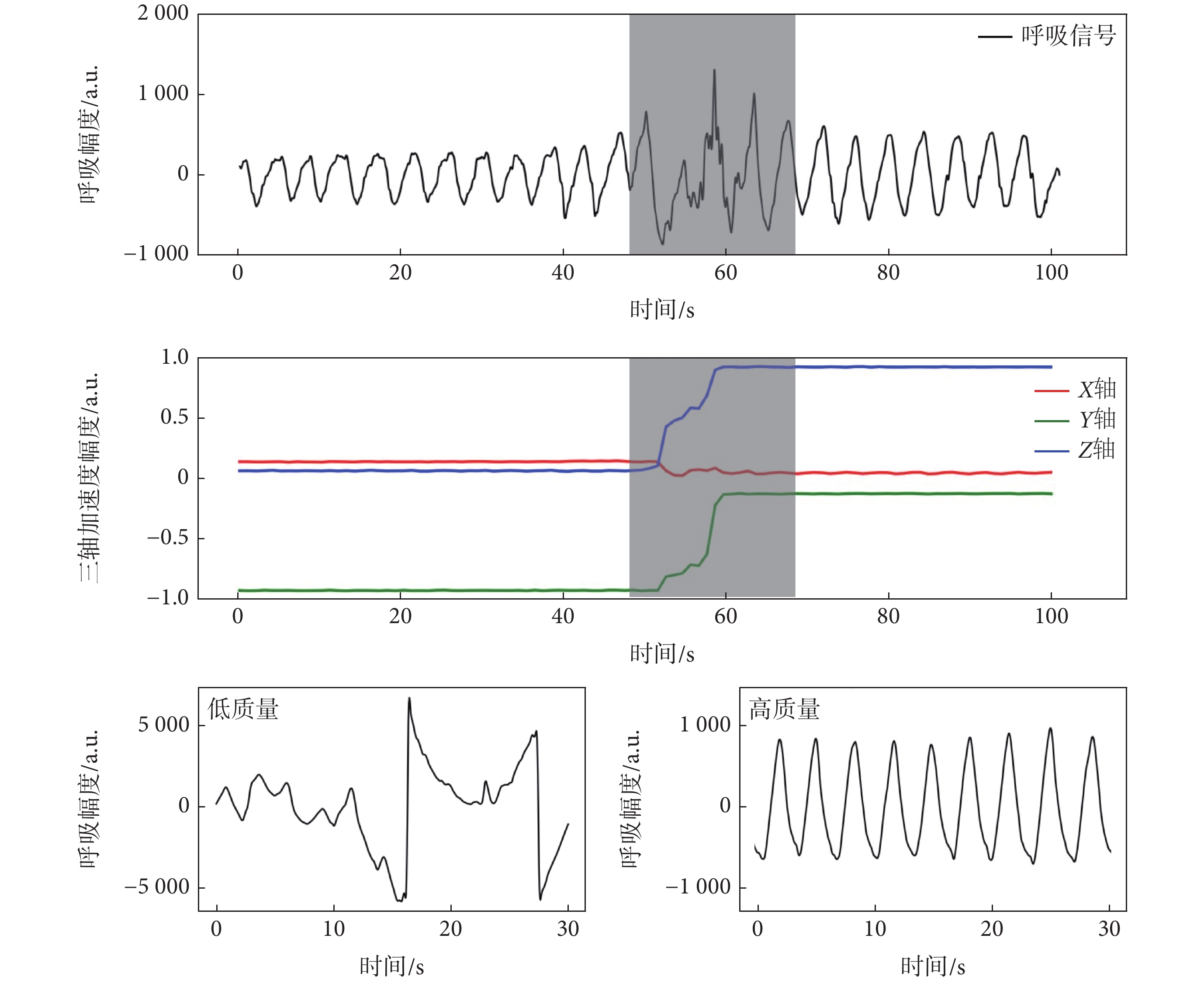 圖1
受身體活動影響的呼吸信號和呼吸信號質量評估結果圖
Figure1.
Respiratory signals affected by physical activity and results of quality assessment
圖1
受身體活動影響的呼吸信號和呼吸信號質量評估結果圖
Figure1.
Respiratory signals affected by physical activity and results of quality assessment
1.3 呼吸模式量化
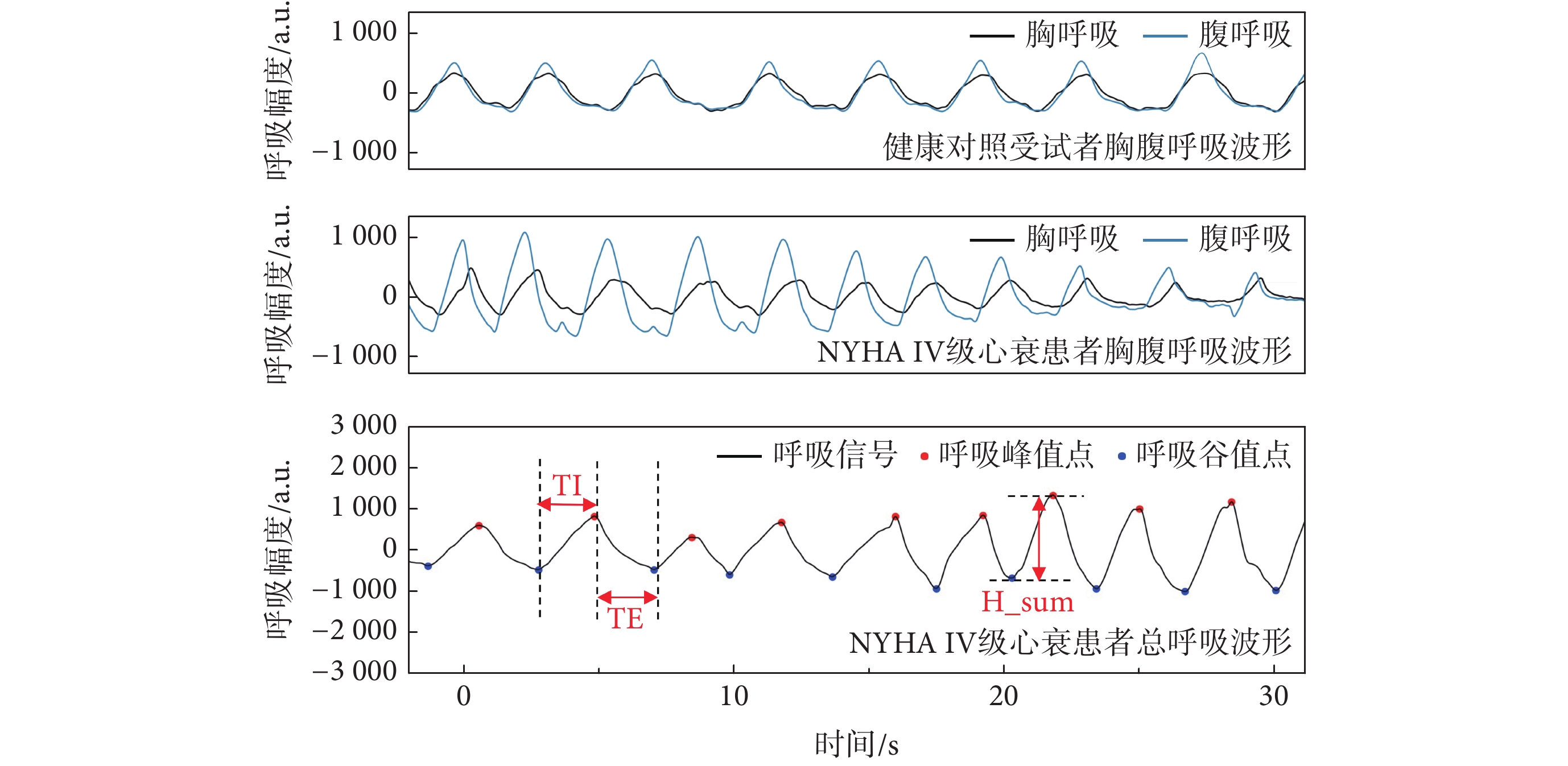
該研究共納入4類18個指標,包括呼吸周期類、呼吸幅度類、胸腹協調性類和非線性參數。一名健康受試者和一名NYHA IV級的AHF患者的呼吸波形如圖2所示,可見AHF患者腹胸呼吸波形同步性差且呼吸不穩定。
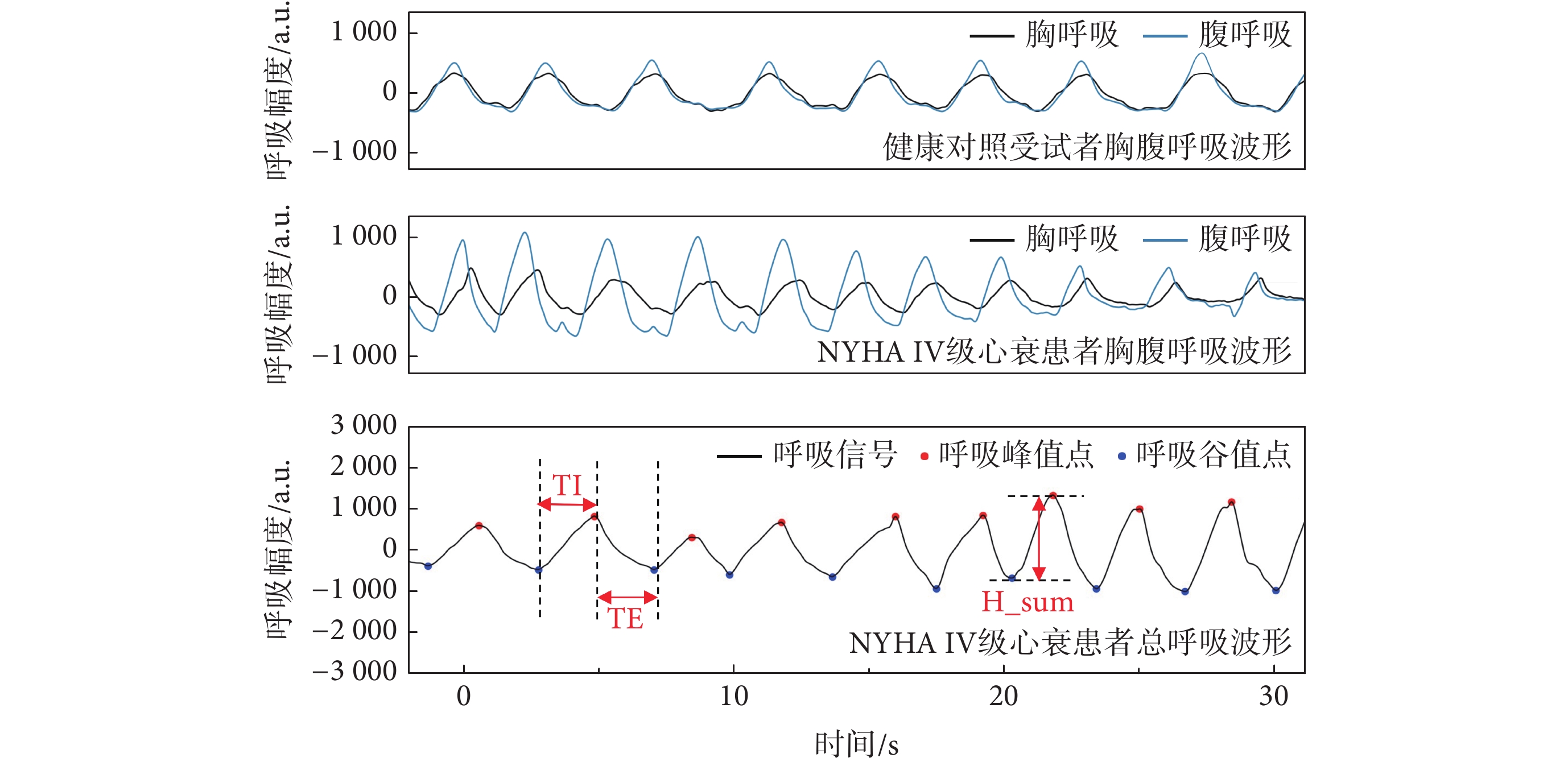 圖2
不同受試者呼吸信號波形和部分呼吸模式指標
Figure2.
Respiratory signal waveforms of different subjects and parts of breathing pattern indicators
圖2
不同受試者呼吸信號波形和部分呼吸模式指標
Figure2.
Respiratory signal waveforms of different subjects and parts of breathing pattern indicators
(1)呼吸周期參數
通過逐呼吸計算波峰與波峰之間的時間間距(intervals of breath-to-breath,BB)得到逐呼吸的呼吸率(breathing rate,BR)。
平均呼吸率(Mean of breathing rate,BR_mean,次/分):
 |
呼吸率標準差(Standard deviation of breathing rate,BR_std,次/分):
 |
呼吸率變異系數(Coefficient of variation of breathing rate,BR_cv):
 |
以下呼吸周期參數和胸腹協調性參數均計算平均值(mean)和變異系數(cv)。
吸氣時間(inspiratory time,TI,s):波谷至下一個波峰的時間間距,即完成一次吸氣所用時間。
呼氣時間(expiration time,TE,s):波峰至下一個波谷的時間間距,即完成一次呼氣所用時間。
吸氣時間分數(ratio of inspiratory time,TI_ratio):為波谷至下一個波峰的時間間距與波谷至下一個波谷的時間間距的比值,即完成一次吸氣所用時間與完成一次呼吸周期所用時間的比值:
 |
(2)呼吸幅度參數
呼吸幅度變異系數:呼吸幅度(H_sum)即波峰到下一個波谷的高度。該參數無單位,僅表示胸腹運動幅度相對值,故數值無意義。該研究只分析呼吸幅度的變異系數。
相對淺快呼吸指數(relative rapid-shallow-breathing index,R_RSBI):呼吸率與呼吸幅度的比值,該研究只分析其變異系數:
 |
(3)胸腹協調性參數
腹呼吸貢獻比(abdominal breathing contribution ratio,AB_ratio):即腹呼吸信號幅值(H_ab)與腹、胸呼吸信號幅值(H_ch)相加之和的比值,AB_ratio越大腹呼吸占比越高:
 |
勞累呼吸指數(labored breathing index,LBI):將H_ab與H_ch相加得到的和與總的呼吸信號幅度的比值,反映胸呼吸和腹呼吸運動的同步性[20]:
 |
(4)呼吸率的非線性參數
龐加萊圖(Poincare plot,PP)是一種常用的非線性指標,假設給定一個呼吸間期時間序列,將第n個呼吸間隔作為橫坐標,第n + 1個呼吸間隔作為縱坐標,在笛卡爾坐標系中可以得到一個近似為橢圓的散點分布圖,橢圓的半長軸和半短軸分別為SD1和SD2[21],提供了關于呼吸率變異性的整體調節能力和穩定性的信息。
PP圖短軸參數SD1:
 |
PP圖長軸參數SD2:
 |
其中:
 |
熵參數反映時間序列的復雜程度及不規則性。呼吸率的近似熵(approximate entropy,ApEn)用一個非負數來表示呼吸率時間序列的復雜性,反映了新信息發生的可能性,序列越復雜,對應的ApEn越大[22]。它通過比較序列中長度為m和m + 1的模式的差異程度來計算:
 |
給定時間序列 :
:
 |
其中嵌入維度m和容差r的單個值分別從推薦范圍{2,3,4}、{[0.1 ? 0.2]*SDX}中選擇。
樣本熵(sample entropy,SampEn)是基于ApEn的一種用于度量時間序列復雜性的改進方法,在評估生理時間序列的復雜性和診斷病理狀態等方面均有應用,是一種基于概率的熵度量,用于衡量給定長度為m的時間序列中觀測樣本之間的不規則性和分布的預測能力[23]。SampEn從計算中避免了ApEn算法中向量之間的自匹配,并且在m和m + 1維中使用了相同數量的模板向量,對于長度為N的給定時間序列數據,SampEn計算為:
 |
其中:
 |
 |
 是向量
是向量  位于向量
位于向量  的距離r內的概率,
的距離r內的概率, ,
, 。類似地,
。類似地, 是向量
是向量  位于向量
位于向量  的距離r內的概率,
的距離r內的概率, ,
, 。
。
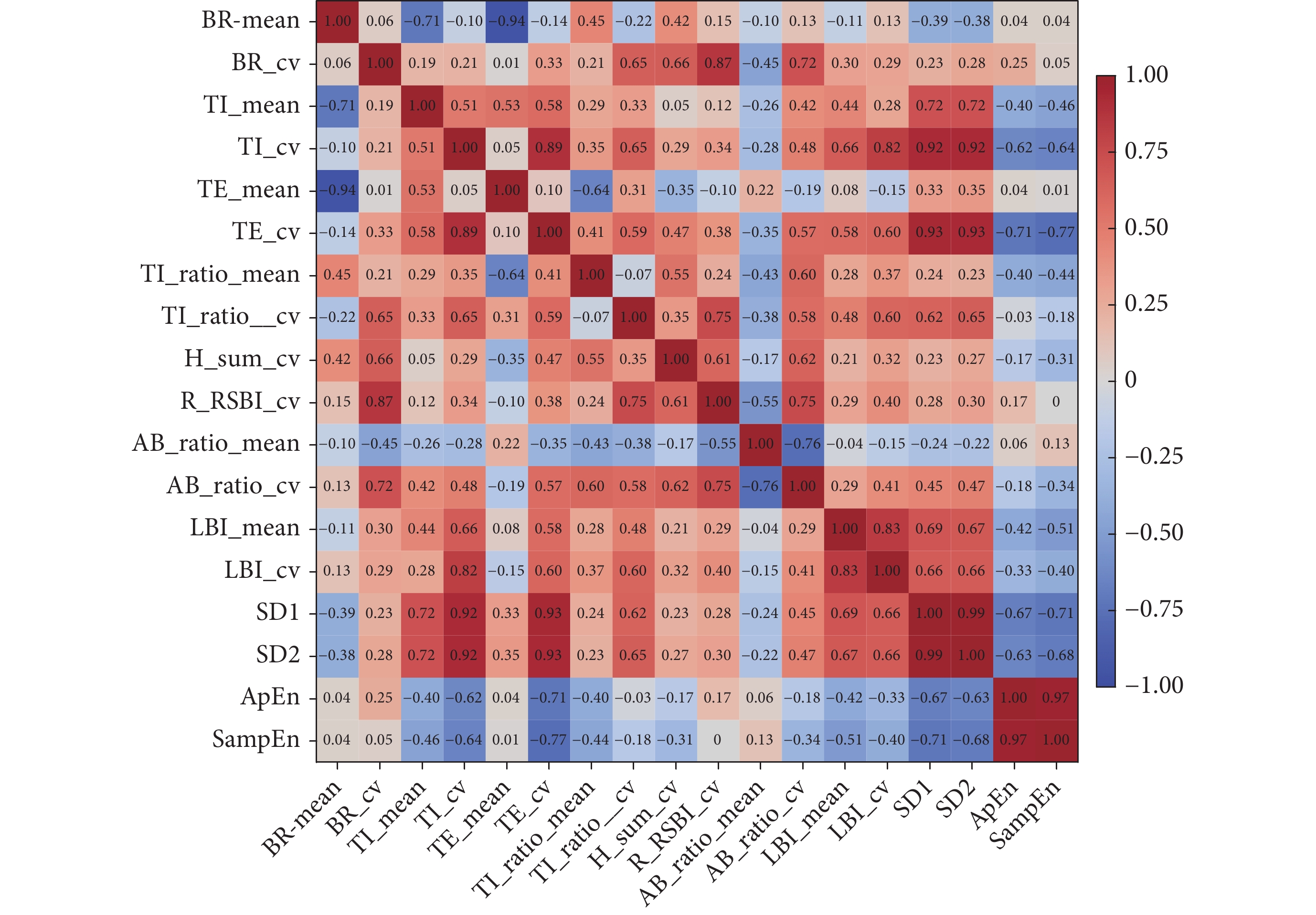
以上參數間的相關系數如圖3所示,結果顯示不同類型參數之間無強相關性,該研究提出的參數可以量化呼吸模式不同維度的信息。
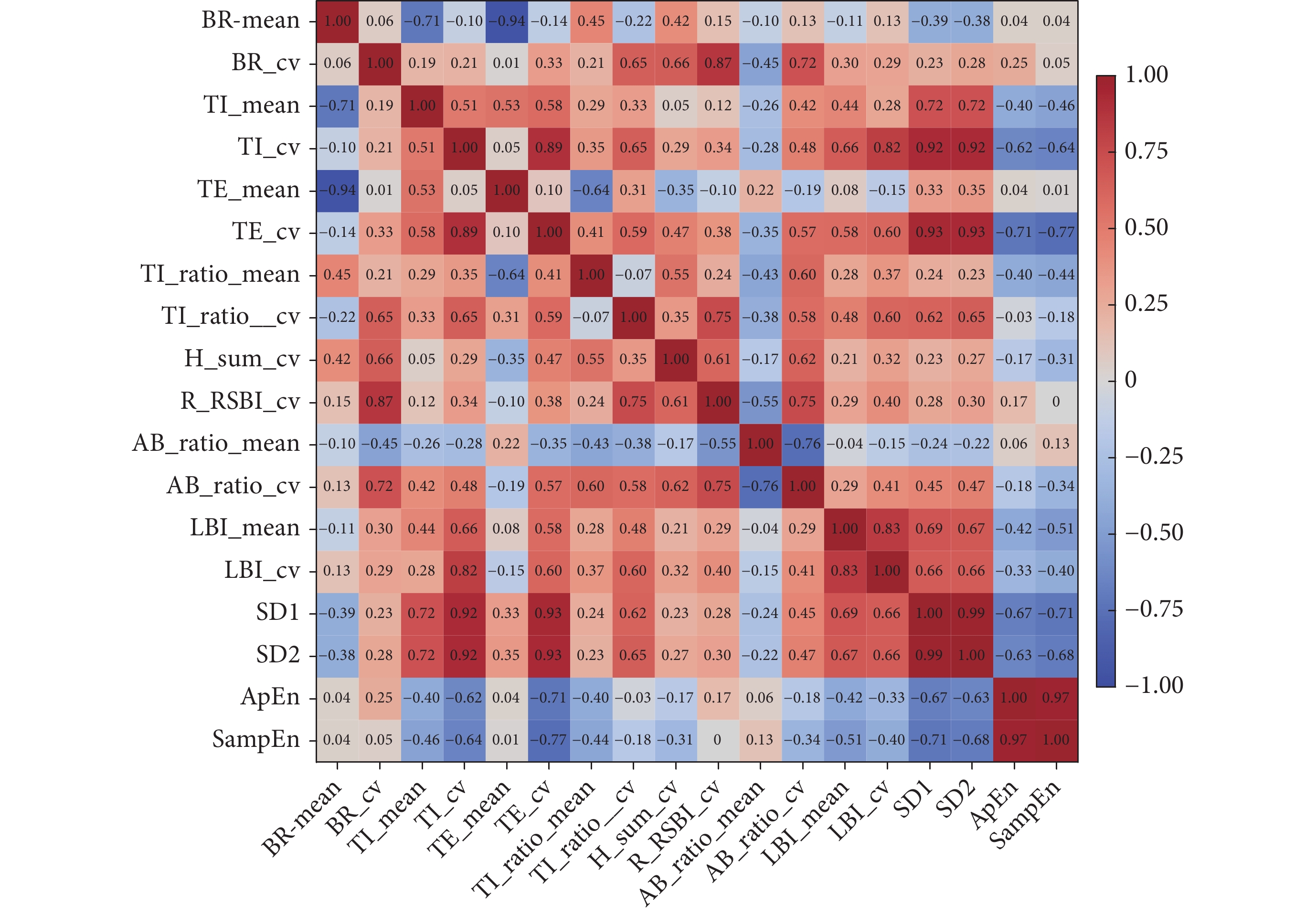 圖3
不同呼吸模式參數間相關性熱圖
Figure3.
Correlation heatmap between different breathing pattern parameters
圖3
不同呼吸模式參數間相關性熱圖
Figure3.
Correlation heatmap between different breathing pattern parameters
1.4 統計分析
連續變量以均值±標準差或中位數(四分位間距)呈現,分類變量以n(%)呈現。正態方差齊的連續變量比較使用獨立樣本t檢驗,偏態的連續變量使用Mann-Whitney-U檢驗,分類變量使用χ2檢驗或Fisher確切概率法。使用Logistic回歸分析與AHF相關的危險因素。通過單變量回歸分析,將顯著相關的呼吸模式指標(P < 0.01)納入多變量模型;然后將年齡、性別、體重、身體質量指數(body mass index,BMI)逐步納入模型進行調整,確定經校正后的AHF危險因素。使用受試者操作特征(receiver operating characteristic,ROC)曲線評估呼吸模式區分AHF和健康受試者的能力。P < 0.05被認為具有統計學意義。數據處理和統計分析使用Python 3.7和SPSS 25完成。
2 結果
2.1 AHF和健康受試者的夜間呼吸模式
共有51例AHF患者接受可穿戴設備監測,過程中有8例因臨床診療導致監測中斷,4例傳感器脫落無夜間監測數據;25例健康受試者中,1例傳感器脫落。最終納入39名AHF患者和24名健康受試者,兩組之間年齡[(59.33 ± 13.80)歲vs.(52.29 ± 13.64)歲,P = 0.053]、女性占比[(14 ± 35.90)% vs.(9 ± 37.50)%,P = 1.000]、身高[(1.64 ± 0.07)m vs.(1.66 ± 0.07)m,P = 0.244]、體重[(64.37 ± 16.31)kg vs.(68.54 ± 12.03)kg,P = 0.062]、BMI[(23.95 ± 5.09)kg/m2 vs.(24.84 ± 3.32)kg/m2,P = 0.099]差異均沒有統計學意義。
AHF組和對照組之間的呼吸模式量化結果如表1所示,與對照組相比,AHF患者的呼吸周期參數中BR_mean升高,TI_mean、TE_mean減小,TI_cv、TE_cv、TI_ratio_cv均增大;呼吸幅度參數R_RSBI_cv增大;胸腹協調性中AB_ratio_cv增大,LBI_cv增大;非線性參數中龐加萊圖SD1、SD2均增大,呼吸率ApEn、SampEn減小。
2.2 呼吸模式中與AHF相關的危險因素
在單變量Logistic回歸中,BR_mean、TI_mean、TI_cv、TE_mean、TE_cv、TI_ratio_cv、Ab_ratio_cv,以及非線性參數呼吸率的SD1、SD2、ApEn和SampEn都與AHF顯著相關(P < 0.05)(如表2所示)。將單變量回歸結果中P<0.01的BR_mean、TI_mean、TI_cv、TE_mean、TE_cv、Ab_ratio_cv、ApEn和SampEn納入多變量回歸模型,TI_mean保留在模型中[OR值 < 0.001,95%CI為(0,0.084),P = 0.012],結果表明TI_mean降低可能是AHF的危險因素。經年齡、性別、體重、BMI逐步校正分析,結果表明TI_mean降低仍然是AHF的危險因素,如表3所示。
2.3 呼吸模式對AHF和健康受試者的區分
通過ROC曲線比較所有呼吸模式指標區分AHF和健康受試者的能力,曲線下面積(area under the curve,AUC)大于0.750的參數分別是BR_mean、TI_mean、SampEn、TI_cv、TE_cv,AUC值分別為0.846、0.827、0.762、0.762、0.761,表4為所有呼吸模式的ROC曲線分析結果。
3 討論
本研究使用SensEcho可穿戴系統,利用RIP技術監測AHF患者和健康人群的呼吸信號,多維度地識別AHF患者的特征性呼吸模式。研究發現,與對照組相比,AHF患者呼吸率更快,呼氣、吸氣時間變異性更大,淺快呼吸變異性更大,胸腹協調性變異性更大,與對照組比較呈現出較高的區分度。
多個以往的呼吸模式研究均發現心衰患者呼吸率增加。Bennett等[12]發現發生再入院的心衰患者的平均心率和呼吸率更高,呼吸率變異性更大,夜間呼吸率是心衰患者再入院最重要的風險因素。本研究發現AHF患者呼氣和吸氣時間更短、變異性更大,與Corra等[24]的結果一致,呼吸周期變異性大的患者癥狀更差。AHF患者的呼吸周期變異系數可能攜帶了有關呼吸控制系統內在的病理生理機制的信息。Naughton等[25]表明這種呼吸異常是一種代償機制,通過強弱不等的呼吸減少心衰患者呼吸肌做功,避免呼吸肌疲勞。以往研究發現心衰患者的呼吸模式常為“快而淺”[26],本研究對R_RSBI_cv研究還發現AHF患者的這種淺快呼吸模式變異性也較大。心衰患者采用“快而淺”的呼吸模式,通過增加呼吸頻率而不是呼吸幅度來滿足通氣需求,避免了胸內壓力的大幅度波動[27]。
龐加萊圖揭示了時序數據中非線性動態行為,本研究發現AHF患者的SD1和SD2更大,表明AHF患者的呼吸率存在更多的異常點和離群點,呼吸率變異程度更大。復雜性理論也揭示了非線性系統的特性,理論認為復雜性下降代表機體狀態變差,復雜性上升預示著生理系統的適應性增強,對外界刺激的應激反應能力更強。眾多學者將熵分析應用于預測呼吸時間序列的無序和隨意性程度,在對睡眠呼吸暫停綜合征的研究中發現,混合型阻塞呼吸暫停組的呼吸SampEn顯著高于單純型阻塞呼吸暫停組和對照組[28],這種差異影響了持續正壓通氣的依從性。基于呼吸模式非線性指標對哮喘分類的研究表明,哮喘組受試者呼吸峰峰間期和呼吸幅度的SampEn較對照組更低[29]。在此之前,在心衰患者中沒有類似研究。本研究通過熵參數研究了AHF患者呼吸率的復雜度,研究發現心衰患者的呼吸率ApEn和SampEn均低于對照組,表明心衰患者的呼吸率復雜性低、不確定性更小。
另一方面,本研究還發現吸氣時間對AHF患者和健康受試者具有一定的區分能力。多變量回歸模型在調整多個基線特征后,發現TI_mean仍然是AHF的重要相關因素。ROC曲線評估呼吸模式對AHF患者和健康受試者的區分能力,發現多個指標AUC大于0.750,BR_mean的AUC最高為0.846,與心率變異性參數有相似的識別能力(AUC為0.844)[30]。心衰患者常出現的異常呼吸與心衰狀態下機體呼吸調控異常有關。呼吸循環一體化理念提出,呼吸和血液循環調控是一體化且相互依存的,正常呼吸調控信號經過功能衰竭的心臟變成了低信號,低信號對外周化學感受器刺激減弱形成了低通氣,而中樞呼吸感受器感受的是半分鐘之前的過度通氣信號,進一步抑制導致呼吸暫停,當慢反應感受器逐漸感受到低通氣信號時開始刺激呼吸,形成過度通氣,即開始新一輪的循環[31]。心衰患者異常呼吸的核心機制“時相差異”可能比心率變異性更能區分AHF和健康受試者。
本研究存在樣本數量相對較小的局限性,有限樣本可能影響統計結果,這些結果需要在更大規模的臨床研究中進行驗證。其次,本研究使用的可穿戴設備測量的呼吸幅度為無量綱量,無法測算實際潮氣量值,僅能比較組間相對差異。第三,該研究沒有納入臨床檢驗、檢查數據,兩組之間可能存在一些基線特征差異,包括高血壓、糖尿病和高脂血癥等慢性病,以及藥物使用情況。這些因素可能對心衰患者呼吸模式的量化產生影響。
4 結論
本研究采用SensEcho可穿戴系統,使用RIP技術監測AHF和健康受試者的呼吸信號,對夜間呼吸模式進行了量化分析,發現AHF患者較健康人群的夜間呼吸周期更短、呼吸周期和呼吸幅度變異性更大、胸腹協調性變異性更大、呼吸率復雜度更低;吸氣時間均值降低是AHF的危險因素,呼吸率均值區分兩組人群的能力最強。后續將進一步探索呼吸模式量化分析在心衰嚴重程度和預后分析中的應用價值。
重要聲明
利益沖突聲明:本文全體作者均聲明不存在利益沖突。
作者貢獻聲明:李夢偉主要負責數據處理與分析、算法程序以及文章撰寫;亢玉、顏偉和喻鵬銘主要負責臨床生理病理解釋和論文審閱修訂;寇宇晴、趙雙琳和邱麗叡對實驗流程、算法程序提供指導和校對;張秀負責實驗數據收集與記錄;張政波和張慶負責整體研究設計和論文審閱修訂。
倫理聲明:本研究通過了四川大學華西醫院生物醫學研究倫理委員會的審批(批文編號:No. 20211045)。
0 引言
急性心力衰竭(acute heart failure,AHF)住院患者通常具有較高的死亡率和再入院率[1],出院后6個月內有50%的患者發生再入院[2]。呼吸困難是AHF患者的常見癥狀,主觀上感覺吸氣不足、呼氣費力,客觀上表現為呼吸模式的改變[3]。呼吸模式的變化受到多個反饋回路的影響,疾病狀態下的呼吸模式,如呼吸速率、呼吸幅度、協調性和氣流分布等均會發生變異,以優化氣體交換的效率[4],該變化與病理狀態密切相關[5]。
臨床醫生在不同場景用不同量表評估呼吸困難,目前還沒有金標準,而且量表依賴于患者或醫生的主觀判斷,通常只能對嚴重程度進行半定量評估[6]。近年來,眾多傳感器技術用于呼吸監測領域[7-12]。可穿戴技術具有無創、客觀、可持續監測的突出特征,在疾病管理中發揮了積極作用。采用呼吸感應體積描記技術(respiratory inductive plethysmography,RIP)可以連續、動態監測長程呼吸信號,Harbour等[13]通過監測跑步過程中的呼吸模式變化,證實了RIP傳感器的實用性。
呼吸動力學揭示了復雜的呼吸模式,對呼吸模式進行量化和分析有助于呼吸系統疾病的診斷和評估[14]。靜息狀態下心衰患者在凌晨4點易發生呼吸異常[15],夜間臥位狀態回心血量增多,增加心臟負擔[16]。Bennett等[12]發現夜間呼吸率是心衰患者出院后發生再入院最重要的風險因素;Takagawa等[7]和Sakoda等[8]提出的夜間呼吸穩定時間(respiratory stability time,RST)、夜間呼吸穩定指數(respiratory stability index,RSI)等定量指標可以反映AHF患者失代償恢復過程和預測不良預后。以上研究對心衰患者夜間呼吸信號僅進行了縱向分析,且只利用單一指標來反映患者癥狀,缺少對AHF患者和健康人群呼吸模式系統、全面的量化。
本研究旨在利用可穿戴系統監測AHF患者和健康人群夜間呼吸信號,通過不同維度指標體系量化兩組人群呼吸模式,包括呼吸周期、呼吸幅度、胸腹協調性和呼吸率非線性參數等,探索呼吸模式中與AHF相關的危險因素,評估呼吸模式區分AHF和健康受試者的能力。
1 材料和方法
1.1 研究對象
前瞻性地納入2021年5月至2022年5月在四川大學華西醫院心內科因AHF住院的患者。納入標準:① 年齡≥18歲;② 符合《中國心力衰竭診斷和治療指南2018》心衰診斷標準;③ NYHA心功能≥Ⅲ級;④ 愿意參加本研究,并簽署知情同意。排除標準:① 合并需要及時處理的急性病因或誘因,如急性冠脈綜合征、肺栓塞、急性主動脈夾層、血流動力學不穩定的室性心律失常;② 合并心源性休克或呼吸衰竭,需要循環和呼吸支持治療;③ 不能配合或無法溝通的患者;④ 同時參加其他臨床試驗者。同時,在課題組健康人群連續生理數據庫中篩選年齡、性別、體重匹配的健康受試者作為對照組。該數據庫排除標準:① 嚴重心律失常,佩戴心臟起搏器等輔助電子產品;② 呼吸衰竭和其他相關疾病;③ 不穩定的健康狀況或精神障礙;④ 無法獨立配合監測試驗。
1.2 數據采集與預處理
AHF患者入院當天收集年齡、性別、身高、體重、NYHA分級等資料,NYHA分級由臨床醫生評估,同日進行可穿戴生理數據監測24 h。使用的可穿戴設備為醫療級可穿戴SensEcho系統[17],該背心采用RIP技術獲取采樣率為25 Hz的胸部和腹部呼吸信號、200 Hz心電信號和25 Hz的三軸加速度信號。佩戴設備時,試驗人員為受試者調整胸部和腹部的兩條彈性縛帶,保證縛帶松緊程度統一,避免松緊不適對呼吸結果造成影響。穿戴完畢后,設備終端自動記錄受試者的生理數據。
選擇夜間23:00-5:00數據段進行預處理和后續的分析計算。避免患者活動影響背心測量精度和患者調整舒適度抻拉背心帶來的誤差,通過三軸加速度信號識別出體位變換的時間,剔除該時間段及前后各1個呼吸周期的呼吸信號。可穿戴背心經胸、腹部兩條彈性縛帶監測到胸呼吸信號(chest respiration,Resp_ch)和腹呼吸信號(abdominal respiration,Resp_ab),兩信號按時間戳對齊相加得到呼吸信號總和(sum of respiratory signals,Resp_sum)。Resp_sum先經過線性去趨勢去除基線漂移或波動,使呼吸信號以零點為中心;然后利用五階2 Hz低通IIR巴特沃斯濾波器進行濾波,使用Khodadad峰值檢測算法識別出波峰波谷[18]。然后將呼吸信號以30 s長的窗口進行非重疊切分,通過設定閾值對該窗口內呼吸信號進行質量評估,閾值包括:呼吸周期的變異系數(閾值a)、該窗口內有效呼吸的比例(閾值b)、呼吸信號模板與逐呼吸信號之間的Pearson相關系數(閾值c)。其中,有效呼吸的比例為該窗口內第一個波峰到最后一個波峰的時間長度與窗寬的比值;呼吸信號模板為窗口內逐呼吸波形的均值。超出正常人體生理范圍的呼吸周期信號則被認為是低質量的,正常范圍內的為高質量。
本研究中閾值的設置參照Wang等[19]的前期研究,a、b、c分別為0.35、0.50、0.75。最終判定為質量高的呼吸信號共342.109 h,占總數據的90.5%,經合并后得到呼吸率的序列(BRi)和呼吸幅度序列(Hi)。信號質量評估效果如圖1所示。圖1上面部分為時間戳對齊的一段呼吸信號和三軸加速度信號,陰影部分為因身體活動引起的呼吸信號異常;圖1下面部分是經信號質量評估為低質量和高質量的信號段。對照組的數據采集和預處理方案同AHF組。
 圖1
受身體活動影響的呼吸信號和呼吸信號質量評估結果圖
Figure1.
Respiratory signals affected by physical activity and results of quality assessment
圖1
受身體活動影響的呼吸信號和呼吸信號質量評估結果圖
Figure1.
Respiratory signals affected by physical activity and results of quality assessment
1.3 呼吸模式量化
該研究共納入4類18個指標,包括呼吸周期類、呼吸幅度類、胸腹協調性類和非線性參數。一名健康受試者和一名NYHA IV級的AHF患者的呼吸波形如圖2所示,可見AHF患者腹胸呼吸波形同步性差且呼吸不穩定。
 圖2
不同受試者呼吸信號波形和部分呼吸模式指標
Figure2.
Respiratory signal waveforms of different subjects and parts of breathing pattern indicators
圖2
不同受試者呼吸信號波形和部分呼吸模式指標
Figure2.
Respiratory signal waveforms of different subjects and parts of breathing pattern indicators
(1)呼吸周期參數
通過逐呼吸計算波峰與波峰之間的時間間距(intervals of breath-to-breath,BB)得到逐呼吸的呼吸率(breathing rate,BR)。
平均呼吸率(Mean of breathing rate,BR_mean,次/分):
 |
呼吸率標準差(Standard deviation of breathing rate,BR_std,次/分):
 |
呼吸率變異系數(Coefficient of variation of breathing rate,BR_cv):
 |
以下呼吸周期參數和胸腹協調性參數均計算平均值(mean)和變異系數(cv)。
吸氣時間(inspiratory time,TI,s):波谷至下一個波峰的時間間距,即完成一次吸氣所用時間。
呼氣時間(expiration time,TE,s):波峰至下一個波谷的時間間距,即完成一次呼氣所用時間。
吸氣時間分數(ratio of inspiratory time,TI_ratio):為波谷至下一個波峰的時間間距與波谷至下一個波谷的時間間距的比值,即完成一次吸氣所用時間與完成一次呼吸周期所用時間的比值:
 |
(2)呼吸幅度參數
呼吸幅度變異系數:呼吸幅度(H_sum)即波峰到下一個波谷的高度。該參數無單位,僅表示胸腹運動幅度相對值,故數值無意義。該研究只分析呼吸幅度的變異系數。
相對淺快呼吸指數(relative rapid-shallow-breathing index,R_RSBI):呼吸率與呼吸幅度的比值,該研究只分析其變異系數:
 |
(3)胸腹協調性參數
腹呼吸貢獻比(abdominal breathing contribution ratio,AB_ratio):即腹呼吸信號幅值(H_ab)與腹、胸呼吸信號幅值(H_ch)相加之和的比值,AB_ratio越大腹呼吸占比越高:
 |
勞累呼吸指數(labored breathing index,LBI):將H_ab與H_ch相加得到的和與總的呼吸信號幅度的比值,反映胸呼吸和腹呼吸運動的同步性[20]:
 |
(4)呼吸率的非線性參數
龐加萊圖(Poincare plot,PP)是一種常用的非線性指標,假設給定一個呼吸間期時間序列,將第n個呼吸間隔作為橫坐標,第n + 1個呼吸間隔作為縱坐標,在笛卡爾坐標系中可以得到一個近似為橢圓的散點分布圖,橢圓的半長軸和半短軸分別為SD1和SD2[21],提供了關于呼吸率變異性的整體調節能力和穩定性的信息。
PP圖短軸參數SD1:
 |
PP圖長軸參數SD2:
 |
其中:
 |
熵參數反映時間序列的復雜程度及不規則性。呼吸率的近似熵(approximate entropy,ApEn)用一個非負數來表示呼吸率時間序列的復雜性,反映了新信息發生的可能性,序列越復雜,對應的ApEn越大[22]。它通過比較序列中長度為m和m + 1的模式的差異程度來計算:
 |
給定時間序列 :
:
 |
其中嵌入維度m和容差r的單個值分別從推薦范圍{2,3,4}、{[0.1 ? 0.2]*SDX}中選擇。
樣本熵(sample entropy,SampEn)是基于ApEn的一種用于度量時間序列復雜性的改進方法,在評估生理時間序列的復雜性和診斷病理狀態等方面均有應用,是一種基于概率的熵度量,用于衡量給定長度為m的時間序列中觀測樣本之間的不規則性和分布的預測能力[23]。SampEn從計算中避免了ApEn算法中向量之間的自匹配,并且在m和m + 1維中使用了相同數量的模板向量,對于長度為N的給定時間序列數據,SampEn計算為:
 |
其中:
 |
 |
 是向量
是向量  位于向量
位于向量  的距離r內的概率,
的距離r內的概率, ,
, 。類似地,
。類似地, 是向量
是向量  位于向量
位于向量  的距離r內的概率,
的距離r內的概率, ,
, 。
。
以上參數間的相關系數如圖3所示,結果顯示不同類型參數之間無強相關性,該研究提出的參數可以量化呼吸模式不同維度的信息。
 圖3
不同呼吸模式參數間相關性熱圖
Figure3.
Correlation heatmap between different breathing pattern parameters
圖3
不同呼吸模式參數間相關性熱圖
Figure3.
Correlation heatmap between different breathing pattern parameters
1.4 統計分析
連續變量以均值±標準差或中位數(四分位間距)呈現,分類變量以n(%)呈現。正態方差齊的連續變量比較使用獨立樣本t檢驗,偏態的連續變量使用Mann-Whitney-U檢驗,分類變量使用χ2檢驗或Fisher確切概率法。使用Logistic回歸分析與AHF相關的危險因素。通過單變量回歸分析,將顯著相關的呼吸模式指標(P < 0.01)納入多變量模型;然后將年齡、性別、體重、身體質量指數(body mass index,BMI)逐步納入模型進行調整,確定經校正后的AHF危險因素。使用受試者操作特征(receiver operating characteristic,ROC)曲線評估呼吸模式區分AHF和健康受試者的能力。P < 0.05被認為具有統計學意義。數據處理和統計分析使用Python 3.7和SPSS 25完成。
2 結果
2.1 AHF和健康受試者的夜間呼吸模式
共有51例AHF患者接受可穿戴設備監測,過程中有8例因臨床診療導致監測中斷,4例傳感器脫落無夜間監測數據;25例健康受試者中,1例傳感器脫落。最終納入39名AHF患者和24名健康受試者,兩組之間年齡[(59.33 ± 13.80)歲vs.(52.29 ± 13.64)歲,P = 0.053]、女性占比[(14 ± 35.90)% vs.(9 ± 37.50)%,P = 1.000]、身高[(1.64 ± 0.07)m vs.(1.66 ± 0.07)m,P = 0.244]、體重[(64.37 ± 16.31)kg vs.(68.54 ± 12.03)kg,P = 0.062]、BMI[(23.95 ± 5.09)kg/m2 vs.(24.84 ± 3.32)kg/m2,P = 0.099]差異均沒有統計學意義。
AHF組和對照組之間的呼吸模式量化結果如表1所示,與對照組相比,AHF患者的呼吸周期參數中BR_mean升高,TI_mean、TE_mean減小,TI_cv、TE_cv、TI_ratio_cv均增大;呼吸幅度參數R_RSBI_cv增大;胸腹協調性中AB_ratio_cv增大,LBI_cv增大;非線性參數中龐加萊圖SD1、SD2均增大,呼吸率ApEn、SampEn減小。
2.2 呼吸模式中與AHF相關的危險因素
在單變量Logistic回歸中,BR_mean、TI_mean、TI_cv、TE_mean、TE_cv、TI_ratio_cv、Ab_ratio_cv,以及非線性參數呼吸率的SD1、SD2、ApEn和SampEn都與AHF顯著相關(P < 0.05)(如表2所示)。將單變量回歸結果中P<0.01的BR_mean、TI_mean、TI_cv、TE_mean、TE_cv、Ab_ratio_cv、ApEn和SampEn納入多變量回歸模型,TI_mean保留在模型中[OR值 < 0.001,95%CI為(0,0.084),P = 0.012],結果表明TI_mean降低可能是AHF的危險因素。經年齡、性別、體重、BMI逐步校正分析,結果表明TI_mean降低仍然是AHF的危險因素,如表3所示。
2.3 呼吸模式對AHF和健康受試者的區分
通過ROC曲線比較所有呼吸模式指標區分AHF和健康受試者的能力,曲線下面積(area under the curve,AUC)大于0.750的參數分別是BR_mean、TI_mean、SampEn、TI_cv、TE_cv,AUC值分別為0.846、0.827、0.762、0.762、0.761,表4為所有呼吸模式的ROC曲線分析結果。
3 討論
本研究使用SensEcho可穿戴系統,利用RIP技術監測AHF患者和健康人群的呼吸信號,多維度地識別AHF患者的特征性呼吸模式。研究發現,與對照組相比,AHF患者呼吸率更快,呼氣、吸氣時間變異性更大,淺快呼吸變異性更大,胸腹協調性變異性更大,與對照組比較呈現出較高的區分度。
多個以往的呼吸模式研究均發現心衰患者呼吸率增加。Bennett等[12]發現發生再入院的心衰患者的平均心率和呼吸率更高,呼吸率變異性更大,夜間呼吸率是心衰患者再入院最重要的風險因素。本研究發現AHF患者呼氣和吸氣時間更短、變異性更大,與Corra等[24]的結果一致,呼吸周期變異性大的患者癥狀更差。AHF患者的呼吸周期變異系數可能攜帶了有關呼吸控制系統內在的病理生理機制的信息。Naughton等[25]表明這種呼吸異常是一種代償機制,通過強弱不等的呼吸減少心衰患者呼吸肌做功,避免呼吸肌疲勞。以往研究發現心衰患者的呼吸模式常為“快而淺”[26],本研究對R_RSBI_cv研究還發現AHF患者的這種淺快呼吸模式變異性也較大。心衰患者采用“快而淺”的呼吸模式,通過增加呼吸頻率而不是呼吸幅度來滿足通氣需求,避免了胸內壓力的大幅度波動[27]。
龐加萊圖揭示了時序數據中非線性動態行為,本研究發現AHF患者的SD1和SD2更大,表明AHF患者的呼吸率存在更多的異常點和離群點,呼吸率變異程度更大。復雜性理論也揭示了非線性系統的特性,理論認為復雜性下降代表機體狀態變差,復雜性上升預示著生理系統的適應性增強,對外界刺激的應激反應能力更強。眾多學者將熵分析應用于預測呼吸時間序列的無序和隨意性程度,在對睡眠呼吸暫停綜合征的研究中發現,混合型阻塞呼吸暫停組的呼吸SampEn顯著高于單純型阻塞呼吸暫停組和對照組[28],這種差異影響了持續正壓通氣的依從性。基于呼吸模式非線性指標對哮喘分類的研究表明,哮喘組受試者呼吸峰峰間期和呼吸幅度的SampEn較對照組更低[29]。在此之前,在心衰患者中沒有類似研究。本研究通過熵參數研究了AHF患者呼吸率的復雜度,研究發現心衰患者的呼吸率ApEn和SampEn均低于對照組,表明心衰患者的呼吸率復雜性低、不確定性更小。
另一方面,本研究還發現吸氣時間對AHF患者和健康受試者具有一定的區分能力。多變量回歸模型在調整多個基線特征后,發現TI_mean仍然是AHF的重要相關因素。ROC曲線評估呼吸模式對AHF患者和健康受試者的區分能力,發現多個指標AUC大于0.750,BR_mean的AUC最高為0.846,與心率變異性參數有相似的識別能力(AUC為0.844)[30]。心衰患者常出現的異常呼吸與心衰狀態下機體呼吸調控異常有關。呼吸循環一體化理念提出,呼吸和血液循環調控是一體化且相互依存的,正常呼吸調控信號經過功能衰竭的心臟變成了低信號,低信號對外周化學感受器刺激減弱形成了低通氣,而中樞呼吸感受器感受的是半分鐘之前的過度通氣信號,進一步抑制導致呼吸暫停,當慢反應感受器逐漸感受到低通氣信號時開始刺激呼吸,形成過度通氣,即開始新一輪的循環[31]。心衰患者異常呼吸的核心機制“時相差異”可能比心率變異性更能區分AHF和健康受試者。
本研究存在樣本數量相對較小的局限性,有限樣本可能影響統計結果,這些結果需要在更大規模的臨床研究中進行驗證。其次,本研究使用的可穿戴設備測量的呼吸幅度為無量綱量,無法測算實際潮氣量值,僅能比較組間相對差異。第三,該研究沒有納入臨床檢驗、檢查數據,兩組之間可能存在一些基線特征差異,包括高血壓、糖尿病和高脂血癥等慢性病,以及藥物使用情況。這些因素可能對心衰患者呼吸模式的量化產生影響。
4 結論
本研究采用SensEcho可穿戴系統,使用RIP技術監測AHF和健康受試者的呼吸信號,對夜間呼吸模式進行了量化分析,發現AHF患者較健康人群的夜間呼吸周期更短、呼吸周期和呼吸幅度變異性更大、胸腹協調性變異性更大、呼吸率復雜度更低;吸氣時間均值降低是AHF的危險因素,呼吸率均值區分兩組人群的能力最強。后續將進一步探索呼吸模式量化分析在心衰嚴重程度和預后分析中的應用價值。
重要聲明
利益沖突聲明:本文全體作者均聲明不存在利益沖突。
作者貢獻聲明:李夢偉主要負責數據處理與分析、算法程序以及文章撰寫;亢玉、顏偉和喻鵬銘主要負責臨床生理病理解釋和論文審閱修訂;寇宇晴、趙雙琳和邱麗叡對實驗流程、算法程序提供指導和校對;張秀負責實驗數據收集與記錄;張政波和張慶負責整體研究設計和論文審閱修訂。
倫理聲明:本研究通過了四川大學華西醫院生物醫學研究倫理委員會的審批(批文編號:No. 20211045)。