引用本文: 陳暢, 徐艷, 王曉. 右側胸腔巨大占位伴右全肺不張行右全肺切除術中大出血的圍手術期管理一例. 華西醫學, 2024, 39(6): 996-999. doi: 10.7507/1002-0179.202403040 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
病例介紹 患者,男,56 歲,身高 168 cm,體重 61 kg。因“發現右側胸腔占位 7 年,活動后心累氣促 2+年”于 2023 年 6 月 2 日入四川大學華西天府醫院(以下簡稱“我院”)胸外科。患者 20+年前,曾因右側結核性胸膜炎于外院住院治療,具體治療不詳。入院時體格檢查:面部腫脹,口唇發紺,雙下肢輕度凹陷性水腫。專科體格檢查:右側胸廓擴大,右胸語音震顫消失,右肺叩診呈實音,右肺呼吸音消失,左肺呼吸音清,未聞及干濕啰音。實驗室檢查:血紅蛋白 124 g/L。胸部增強 CT 提示:右側胸腔見一巨大混雜密度軟組織腫塊,大小為 18.5 cm×15.4 cm×31.8 cm,右肺受壓完全不張,頸部氣管左移未受壓,右主支氣管直徑小于正常 50%,左主支氣管未受壓(圖1)。心臟彩色多普勒超聲示:右側胸腔探及范圍為 16.3 cm×14.7 cm 的不勻質等回聲團塊,推擠雙房,右房為著,提示存在一定程度上的上腔靜脈壓迫,每搏輸出量為 58 mL,射血分數為 63%。心電圖示:竇性心動過速(113 次/min),左前分支阻滯。術前診斷:① 右側胸腔巨大占位;② 右全肺不張;③ 左肺下葉結節。術前多學科會診建議:① 胸外科:本例患者病程長,患者心累氣促癥狀加重,腫瘤逐漸增大已壓迫右全肺不張,引起嚴重的肺功能損害,經外院多次檢查后診斷明確為右側胸腔巨大占位。現為進一步手術治療及解除壓迫癥狀入我院胸外科就診,但患者右側胸腔占位性質不明,術前檢查甲胎蛋白及絨毛膜促性腺激素為陰性,腫瘤不能排除;且頭部、腹部及骨檢查未見明確轉移灶;及患者及家屬強烈手術意愿強烈。擬限期在全身麻醉下行“正中開胸+側開胸右側胸腔巨大占位切除術(備右全肺切除)”。除此之外,該手術預計時間>3 h,出血量>3 000 mL,按照術中大量輸血方案與輸血科進行備所需的血制品。② 心外科:該例患者胸腔巨大占位推擠雙房,右房為著,提示存在一定程度的上腔靜脈壓迫。該腫塊可能侵犯心臟和大血管,游離心臟及周圍大血管時可能引起急性大出血,可能需要心包修補及血管吻合或血管置換,必要時可備體外循環。③ 麻醉科:患者術前麻醉評估:無創血壓為 177 /110 mm Hg(1 mm Hg=0.133 kPa),心率為 120 次/ min,血氧飽和度(pulse oxygen saturation, SpO2)為79 %(吸空氣)。患者自訴可平臥,活動后胸悶氣促不適,無強迫體位,但夜間平臥位后自覺氣促,右側臥位睡姿后可自行緩解。患者張口度約 3 橫指,馬氏分級Ⅱ級,甲頦間距>6 cm,頭頸活動度良好。紐約心功能分級 2 級,美國麻醉醫師協會級為Ⅳ級。胸腔巨大占為位置特殊,毗鄰心臟大血管,體積大,供養血管豐富,與胸腔致密粘連,同時可能侵犯心臟、膈肌甚至肝等器官和組織。術中可能發生大出血,建議聯系輸血科充分備血。并交代相關困難氣道,失血性休克,心力衰竭等風險。④ 重癥醫學科:該手術創傷大,術后肺部并發癥、心力衰竭及多器官功能不全發生率高。術后可轉入重癥醫學科監護治療。
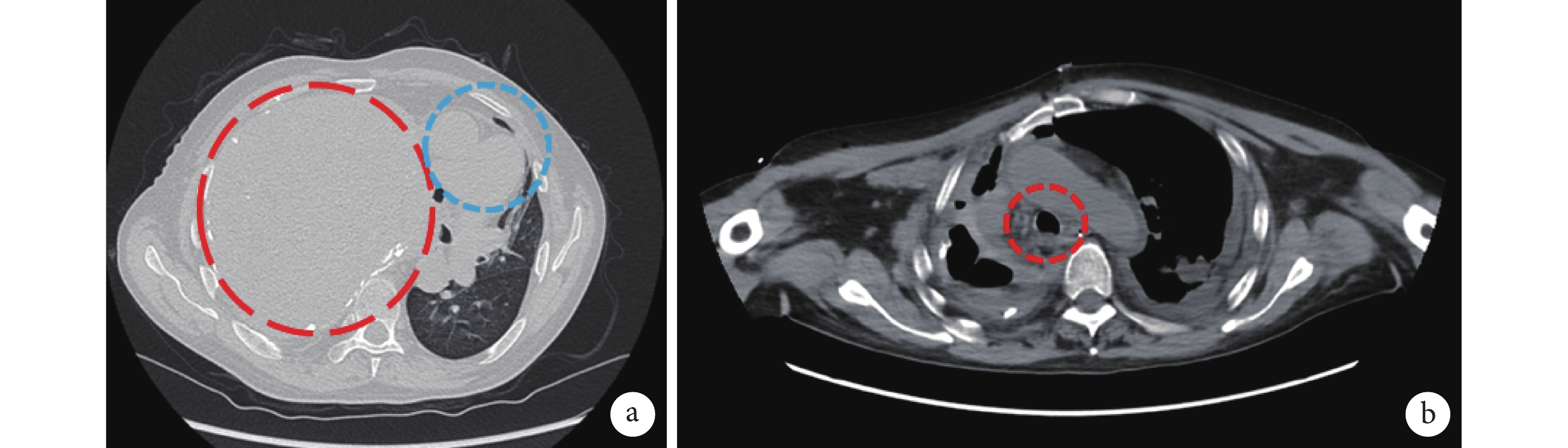
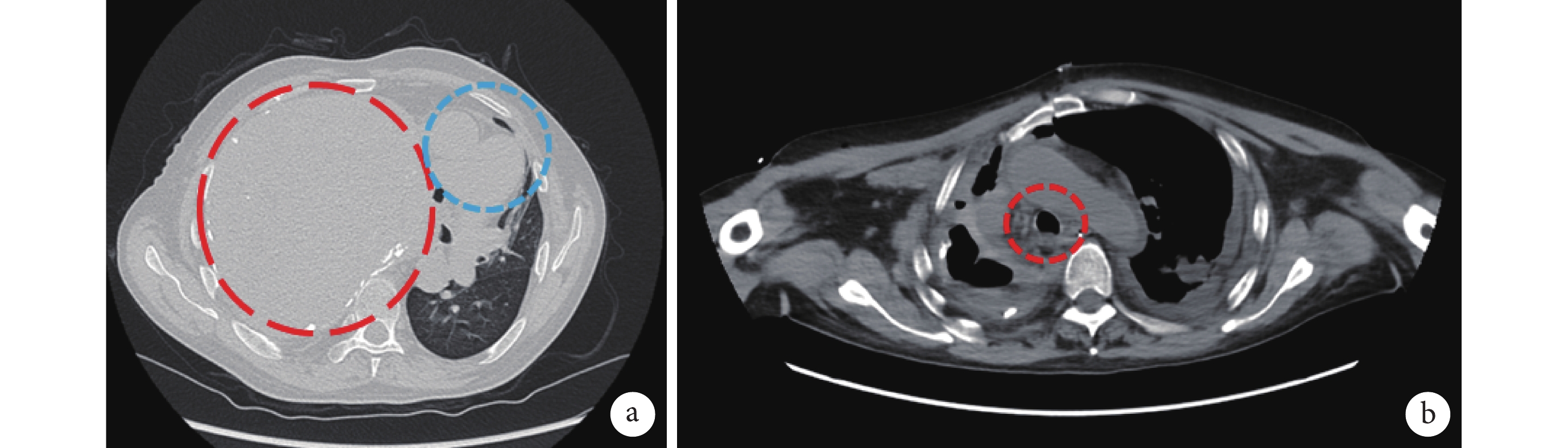 圖1
患者術前胸部 CT 像
圖1
患者術前胸部 CT 像
a. 肺窗提示胸腔巨大腫瘤(紅圈)和受擠壓移位的心臟大血管(藍圈);b. 縱隔窗提示受擠壓移位的主支氣管(紅圈)
患者診療經過具體如下。患者入室后,開放雙下肢大隱靜脈通道,及左側股靜脈通道并連接高流量加壓加溫輸液裝置,并實施保溫和體溫監測及腦電雙頻指數監測。心電監護:心率為 109 次/min,無創血壓為 145/86 mm Hg,呼吸頻率為 20 次/min,SpO2為 80%(吸空氣),面罩吸氧 (3 L/min)5 min 后,SpO2 可上升至 100%。局部麻醉下行左側橈動脈穿刺置管,血氣分析提示:動脈血二氧化碳分壓為 62.5 mm Hg,血紅蛋白為 117.8 g/L,動脈血氧分壓為 140 mm Hg(面罩吸氧 3 L/min),余無明顯異常。麻醉誘導開始,保留自主呼吸(吸入 3%~4%七氟烷),判斷無面罩通氣困難后,給予丙泊酚 120 mg、氯化琥珀膽堿 100 mg 行快速順序誘導,順利插入 35#左側雙腔可視氣管導管。插管后聽診左肺呼吸音稍粗,右肺未聞及呼吸音,氣道峰壓為 31 cm H2O(1 cm H2O=0.098 kPa)。遂調整氣管導管深度并加深麻醉,同時將左側胸部墊高,減輕腫瘤壓迫。術中采用七氟烷和瑞芬太尼維持麻醉。手術見右側胸腔見一大小為 50 cm× 30 cm 的巨大占位,幾乎占據整個胸腔,腫瘤與周圍組織致密粘連,分界不清,同時侵及心包及膈肌,胸壁致密纖維板形成,難以完整分離,行經正中剖胸+側開胸,右側胸腔巨大占位切除+右全肺切除+心包部分切除+心包修補+胸膜纖維板剝離術。該手術難度大,歷經 590 min,且切除腫瘤期間創面大量滲血,止血困難,總出血量高達 16 000 mL,遠超預估出血量。術中行冰凍病理檢查:可見腫瘤細胞。術中循環劇烈波動,動脈血壓一度下降至 67/50 mm Hg,動脈血氣分析提示:最低血紅蛋白<40 g/L。當術中出血量大于血容量的 50%時和收縮壓低于 90 mm Hg 時,積極聯系輸血科并啟動大量輸血方案,同時中心靜脈加壓加溫輸液,同時開放多條靜脈通路快速補液,術中共輸紅細胞懸液 31U、血漿
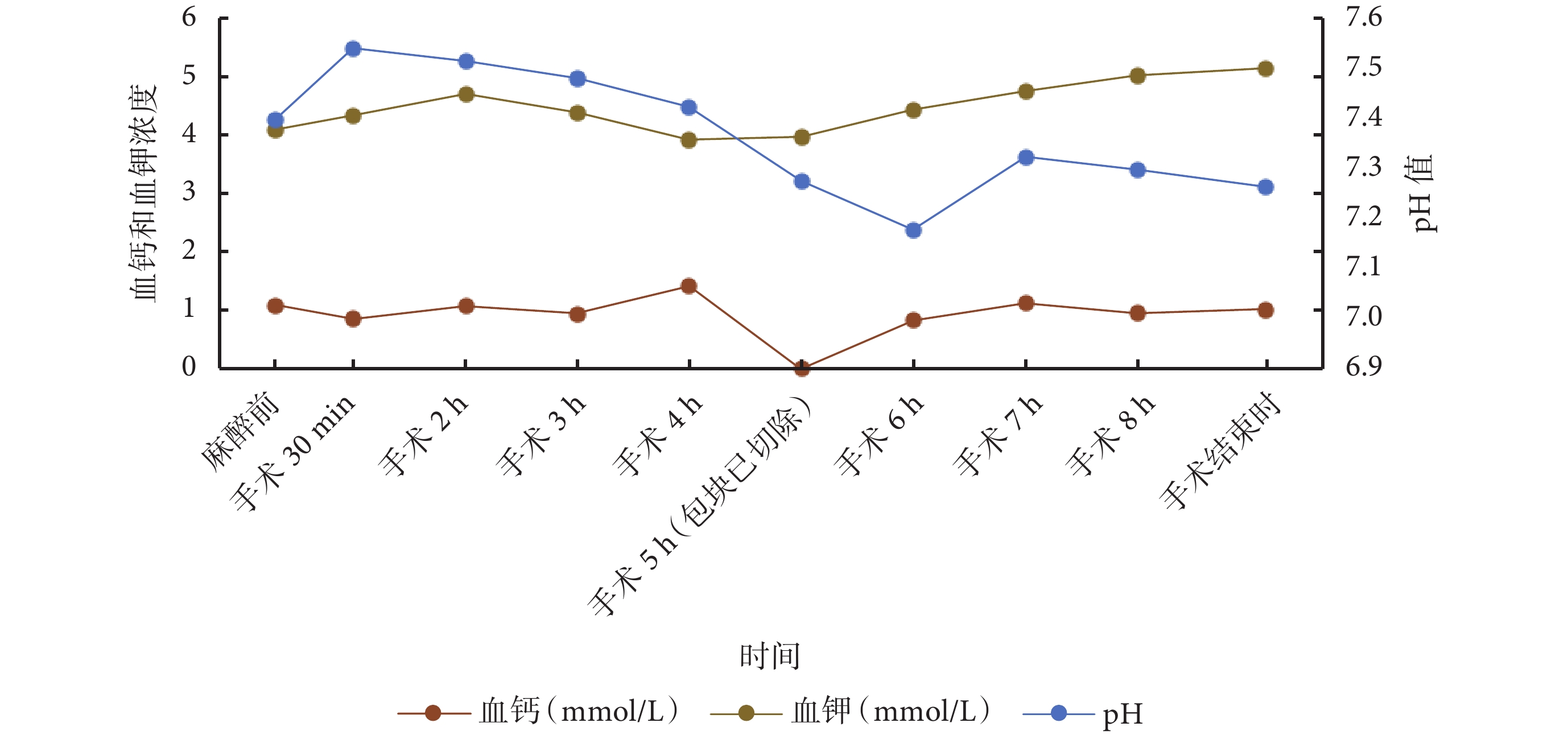
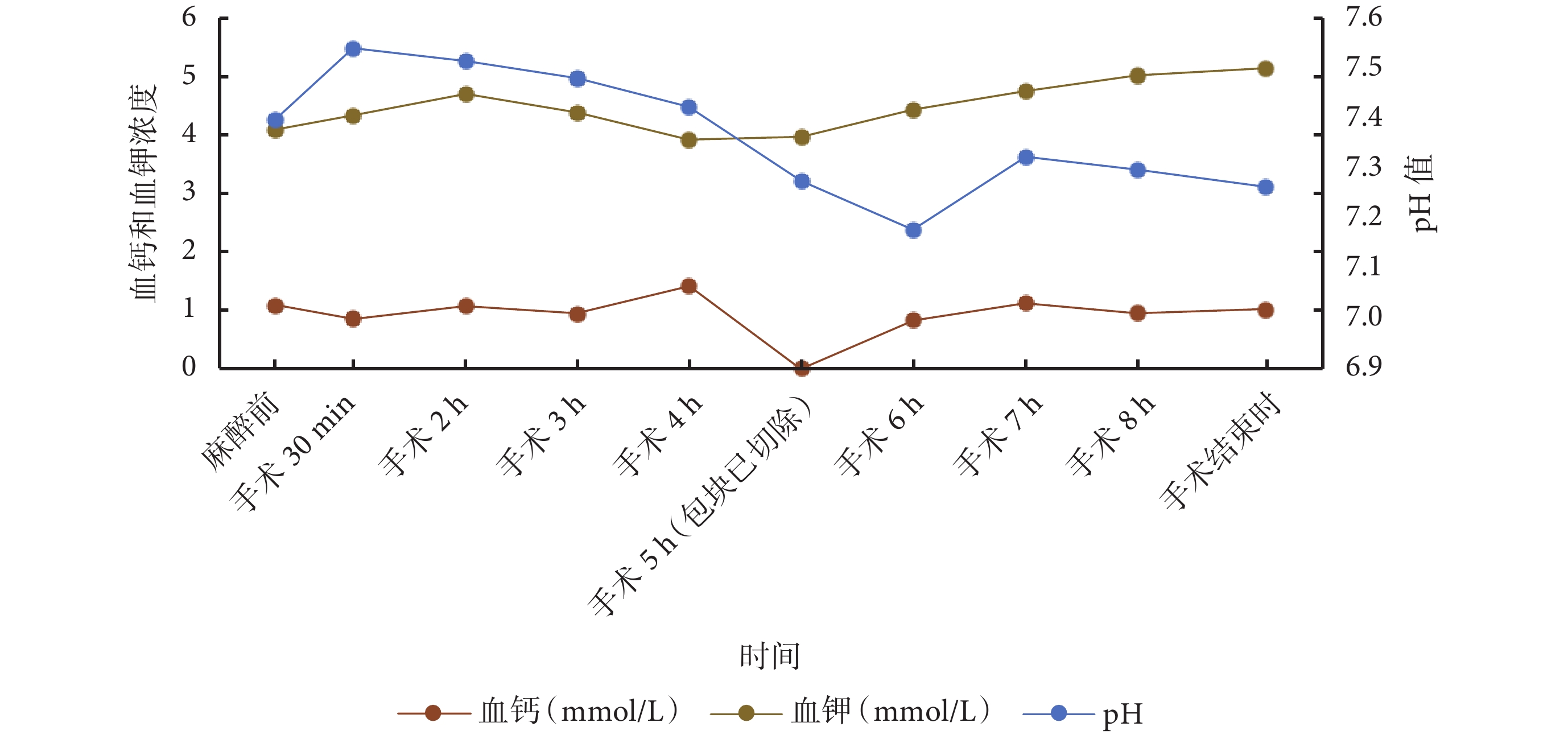 圖2
患者動脈血氣分析
圖2
患者動脈血氣分析
討論 大出血主要是指患者在 24 h 內損失 100%的循環血量或 3 h 內損失 50%的循環血量及以上,出血速度達 150 mL/min(符合上述一條即可診斷為大出血),是胸外科手術中最嚴重的并發癥之一,其發生率約 2%[1],其原因往往是由于外傷或者醫源性操作等原因意外損傷心臟或大血管破裂,出血兇猛,如處理不及時,在極短時間內可引發患者休克、危及生命。據文獻報道胸外科手術并發大出血導致的死亡率高達 5%[1-2]。在本文中,患者大出血的特點主要是由于胸腔巨大腫瘤與周圍組織緊密粘連導致腫瘤切除后,滲血嚴重,止血困難,并伴隨大量輸血輸液后引起的凝血功能紊亂,圍手術期的麻醉處理難度極高,遠超預期。
胸腔巨大腫瘤,是指體積占據胸腔 1/2 及以上,并對胸腔重要解剖結構造成壓迫,伴有心肺功能不全或縱隔移位的腫瘤[3-4],其來源主要有:縱隔源性腫瘤,包括胸腺腫瘤、畸胎瘤類腫瘤、神經源性腫瘤及淋巴腫瘤;肺部腫瘤,多見于鱗狀細胞癌;胸膜源性腫瘤如胸膜孤立性纖維瘤[5-6]。在疾病早期,患者可無明顯癥狀和體征,隨著瘤體增大,壓迫周圍組織,可導致患者因腫物壓迫出現不同程度的胸悶、氣短、呼吸困難等癥狀[5]。由于腫瘤巨大且成分多樣,術前穿刺活檢對于估計該類腫瘤有一定局限性[6]。目前手術仍是目前主要的治療方法[3-6]。而對于放化療敏感的淋巴瘤和生殖細胞來源腫瘤,可先行放化療,手術作為挽救性治療手段[5]。由于胸腔巨大腫瘤生長周期長,滋養血管豐富,與胸腔致密粘連,同時可能侵犯心臟,膈肌甚至肝臟等器官和組織。故此類手術大出血原因往往是游離腫瘤時誤傷胸腔大血管或損傷較大的營養血管[6]。而且胸腔內巨大腫瘤一部分瘤蒂較廣,瘤體巨大,占據一側胸腔,手術操作空間局限,暴露艱難,手術難度非常高,此類手術的出血量通常在 500~6 000 mL[6]。因此控制致命性大出血和減少胸腔內心、肺、大血管的手術副損傷是圍手術期安全的重要問題[7]。另外大出血后凝血因子、血小板的大量丟失和消耗導致凝血功能障礙也是引起創面滲血的原因之一[8]。而在本病案中,該例患者術前 CT、超聲等影像學術前評估診斷明確,增強 CT 提示右側胸腔見一巨大腫塊,大小為 18.5 cm×15.4 cm×31.8 cm,右肺受壓完全不張,推擠雙房,右房為著,提示存在一定程度的上腔靜脈壓迫。故術前建立了雙下肢靜脈通道進行快速補液。但該腫瘤未侵蝕主動脈、上下腔靜脈、左右肺動靜脈,結合患者既往結核性胸膜炎的病史,盡管本研究考慮到手術可能出血量大,預計出血量>3 000 mL,胸外科、重癥醫學科、麻醉科和心外科在術前已制定治療方案,備紅細胞懸液 8 U、血漿 800 mL。但術中實際情況遠超預期。盡管后續治療相對順利,但針對此類患者,由于胸腔巨大腫瘤,體積大,供養血管豐富,與胸腔致密粘連,同時侵犯心臟、膈肌甚至肝臟等器官和組織。因而術前是否可以針對供養血管進行栓塞后再進行手術值得探討。劉鳳永等[9]研究發現,對于胸部巨大腫瘤,術前行血管造影技術和血管栓塞技術,除了進一步明確腫瘤是否壓迫及侵犯鄰近周圍組織結構,與周圍大血管的關系,及其供血動脈和引流靜脈情況外,還可栓塞腫瘤供血動脈,以減少術中出血、縮短手術時間、降低疼痛程度[10],預防低氧血癥發生[11],從而降低手術風險。然而,在本病例中,雖然術前動脈栓塞可能有益,但由于患者個人原因拒絕而未采用。
當術中大出血時,恢復有效循環血容量是首要目標。除外科解剖止血外,還可通過控制性低血壓復蘇技術、快速復溫、限制晶體膠體輸入、基于比例的血液復蘇及治療凝血病等措施來減少出血,改善預后。而在大出血的血液復蘇中有文獻指出啟動大量輸血的條件是:創傷性出血引起血液動力學改變即心率≥110 次/min 而收縮壓≤90 mm Hg[12]。大量輸血定義為 24 h 內輸注紅細胞懸液≥18 U,或者 24 h 內輸注紅細胞懸液≥0.3 U/kg[13]。大量輸血方案中建議紅細胞懸液:新鮮冰凍血漿=1∶1 的比例進行血液成分替代治療。大量輸血方案的實施是需要團隊的合作,需要醫院相關科室之間有效的溝通與準備。特別是估計失血量大的手術,術前組織臨床科室、麻醉科、輸血科、重癥醫學科等多科室會診及參與術前討論,制定完善的手術預案[9]。另外,術中大出血等緊急事件發生時,圍手術期護理團隊的搶救配合也至關重要[14]。
除此之外,大量輸血的同時,還應關注患者的體溫、凝血功能和酸堿平衡。眾所周知,低體溫、凝血功能異常和酸中毒是大出血的“死亡三聯征”。有效積極地保溫有利于維持患者凝血功能正常和內環境的穩定。必要時可完善血栓彈力圖,實時動態指導成分輸血,預防彌漫性血管內凝血的發生[15-16]。在本病例中,患者出血量高達 16 000 mL,已是循環血量的 4 倍之多,因此,術中在出血量大于血容量的 50%時和收縮壓低于 90 mm Hg 及時啟動了大量輸血,術中共輸紅細胞懸液 31 U、血漿 4 650 mL、晶體液 7 000 mL、膠體液 6 900 mL。術中總尿量 1 500 mL。同時采用了輸血輸液加溫裝置以及實時體溫監測和血氣分析。并借助了血栓彈力圖,對患者的凝血功能進行監測,實時動態指導成分輸血,補充凝血因子和血小板,一定程度上改善了凝血功能。此外,動態血氣分析還有助于及時發現和處理大量輸血引起的高鉀血癥、低鈣血癥等電解質紊亂[17]。
此外對于胸腔巨大腫瘤手術,氣道管理和術中氧合的維持也是一個重要問題。術前主要通過病史、體格檢查和影像學檢查等進行綜合評估,制定相應的氣道管理方案,如是否需要特殊氣管插管方式[18]。在上氣道評估時,除了張口度、甲頦間距、馬氏分級、頭頸活動度等常規評估之外,還應著重關注患者是否存在因腫瘤壓迫引起的呼吸困難,是否存在強迫體位,以此來確定腫瘤對呼吸影響最小的體位。此外,還應重視影像學檢查結果,胸腔巨大腫瘤與氣道、肺的關系,是否有氣管軟化的征象。值得注意的是,部分患者給予肌肉松弛藥后,腫瘤壓迫癥狀可能會加重,甚至出現氣道高壓、通氣困難、低氧血癥等情況,此時可通過改變體位,或墊高非手術側,暫時改善肺通氣,必要時需緊急開胸減輕腫瘤壓迫。而在該病例中,患者術前上氣道評估無明顯異常,頸部氣管輕度左移,頸部氣管未受壓,而下氣道評估中,右主支氣管直徑小于正常 50%,左主支氣管未受壓且無強迫體位。除此之外,患者右側胸腔巨大占位,右側肺相當于無功能的“鐵肺”。長期耐受左側單肺通氣,慢性缺氧。因此,本研究小組在判斷無面罩通氣困難后,選擇快速順序誘導氣管插管。并將插管體位調至頭高位,以減輕平臥位腫瘤重力造成的壓迫。插管后,氣道壓升高,考慮到給予肌肉松弛藥后,腫瘤壓迫癥狀加重,遂將左側胸腔墊高,并快速開胸減輕腫瘤的壓迫后氣道壓下降,迅速改善了通氣情況,避免了低氧血癥的發生。
綜上,胸科巨大腫瘤由于位置特殊,不僅與呼吸密切相關,還與周圍大血管等關系密切,因此,一旦發生大出血,患者死亡率高。充分的術前評估及準備、術中采取恰當的循環監測措施以及良好的容量管理尤為重要。但對于與周圍血管關系密切的腫瘤患者,若滋養血管明確,可嘗試行血管造影技術和血管栓塞技術,除了進一步明確腫瘤是否壓迫及侵犯鄰近周圍組織結構,與周圍大血管的關系,及其供血動脈和引流靜脈情況外,還可栓塞腫瘤供血動脈,減少術中出血、縮短手術時間,從而降低手術風險。術中出現大出血時,除了及時輸血補液之外,還應注意大量輸血可能帶來的一系列并發癥,及時預防和糾正大出血導致的低體溫、凝血功能異常和酸中毒“死亡三聯征”。
利益沖突:所有作者聲明不存在利益沖突。
病例介紹 患者,男,56 歲,身高 168 cm,體重 61 kg。因“發現右側胸腔占位 7 年,活動后心累氣促 2+年”于 2023 年 6 月 2 日入四川大學華西天府醫院(以下簡稱“我院”)胸外科。患者 20+年前,曾因右側結核性胸膜炎于外院住院治療,具體治療不詳。入院時體格檢查:面部腫脹,口唇發紺,雙下肢輕度凹陷性水腫。專科體格檢查:右側胸廓擴大,右胸語音震顫消失,右肺叩診呈實音,右肺呼吸音消失,左肺呼吸音清,未聞及干濕啰音。實驗室檢查:血紅蛋白 124 g/L。胸部增強 CT 提示:右側胸腔見一巨大混雜密度軟組織腫塊,大小為 18.5 cm×15.4 cm×31.8 cm,右肺受壓完全不張,頸部氣管左移未受壓,右主支氣管直徑小于正常 50%,左主支氣管未受壓(圖1)。心臟彩色多普勒超聲示:右側胸腔探及范圍為 16.3 cm×14.7 cm 的不勻質等回聲團塊,推擠雙房,右房為著,提示存在一定程度上的上腔靜脈壓迫,每搏輸出量為 58 mL,射血分數為 63%。心電圖示:竇性心動過速(113 次/min),左前分支阻滯。術前診斷:① 右側胸腔巨大占位;② 右全肺不張;③ 左肺下葉結節。術前多學科會診建議:① 胸外科:本例患者病程長,患者心累氣促癥狀加重,腫瘤逐漸增大已壓迫右全肺不張,引起嚴重的肺功能損害,經外院多次檢查后診斷明確為右側胸腔巨大占位。現為進一步手術治療及解除壓迫癥狀入我院胸外科就診,但患者右側胸腔占位性質不明,術前檢查甲胎蛋白及絨毛膜促性腺激素為陰性,腫瘤不能排除;且頭部、腹部及骨檢查未見明確轉移灶;及患者及家屬強烈手術意愿強烈。擬限期在全身麻醉下行“正中開胸+側開胸右側胸腔巨大占位切除術(備右全肺切除)”。除此之外,該手術預計時間>3 h,出血量>3 000 mL,按照術中大量輸血方案與輸血科進行備所需的血制品。② 心外科:該例患者胸腔巨大占位推擠雙房,右房為著,提示存在一定程度的上腔靜脈壓迫。該腫塊可能侵犯心臟和大血管,游離心臟及周圍大血管時可能引起急性大出血,可能需要心包修補及血管吻合或血管置換,必要時可備體外循環。③ 麻醉科:患者術前麻醉評估:無創血壓為 177 /110 mm Hg(1 mm Hg=0.133 kPa),心率為 120 次/ min,血氧飽和度(pulse oxygen saturation, SpO2)為79 %(吸空氣)。患者自訴可平臥,活動后胸悶氣促不適,無強迫體位,但夜間平臥位后自覺氣促,右側臥位睡姿后可自行緩解。患者張口度約 3 橫指,馬氏分級Ⅱ級,甲頦間距>6 cm,頭頸活動度良好。紐約心功能分級 2 級,美國麻醉醫師協會級為Ⅳ級。胸腔巨大占為位置特殊,毗鄰心臟大血管,體積大,供養血管豐富,與胸腔致密粘連,同時可能侵犯心臟、膈肌甚至肝等器官和組織。術中可能發生大出血,建議聯系輸血科充分備血。并交代相關困難氣道,失血性休克,心力衰竭等風險。④ 重癥醫學科:該手術創傷大,術后肺部并發癥、心力衰竭及多器官功能不全發生率高。術后可轉入重癥醫學科監護治療。
 圖1
患者術前胸部 CT 像
圖1
患者術前胸部 CT 像
a. 肺窗提示胸腔巨大腫瘤(紅圈)和受擠壓移位的心臟大血管(藍圈);b. 縱隔窗提示受擠壓移位的主支氣管(紅圈)
患者診療經過具體如下。患者入室后,開放雙下肢大隱靜脈通道,及左側股靜脈通道并連接高流量加壓加溫輸液裝置,并實施保溫和體溫監測及腦電雙頻指數監測。心電監護:心率為 109 次/min,無創血壓為 145/86 mm Hg,呼吸頻率為 20 次/min,SpO2為 80%(吸空氣),面罩吸氧 (3 L/min)5 min 后,SpO2 可上升至 100%。局部麻醉下行左側橈動脈穿刺置管,血氣分析提示:動脈血二氧化碳分壓為 62.5 mm Hg,血紅蛋白為 117.8 g/L,動脈血氧分壓為 140 mm Hg(面罩吸氧 3 L/min),余無明顯異常。麻醉誘導開始,保留自主呼吸(吸入 3%~4%七氟烷),判斷無面罩通氣困難后,給予丙泊酚 120 mg、氯化琥珀膽堿 100 mg 行快速順序誘導,順利插入 35#左側雙腔可視氣管導管。插管后聽診左肺呼吸音稍粗,右肺未聞及呼吸音,氣道峰壓為 31 cm H2O(1 cm H2O=0.098 kPa)。遂調整氣管導管深度并加深麻醉,同時將左側胸部墊高,減輕腫瘤壓迫。術中采用七氟烷和瑞芬太尼維持麻醉。手術見右側胸腔見一大小為 50 cm× 30 cm 的巨大占位,幾乎占據整個胸腔,腫瘤與周圍組織致密粘連,分界不清,同時侵及心包及膈肌,胸壁致密纖維板形成,難以完整分離,行經正中剖胸+側開胸,右側胸腔巨大占位切除+右全肺切除+心包部分切除+心包修補+胸膜纖維板剝離術。該手術難度大,歷經 590 min,且切除腫瘤期間創面大量滲血,止血困難,總出血量高達 16 000 mL,遠超預估出血量。術中行冰凍病理檢查:可見腫瘤細胞。術中循環劇烈波動,動脈血壓一度下降至 67/50 mm Hg,動脈血氣分析提示:最低血紅蛋白<40 g/L。當術中出血量大于血容量的 50%時和收縮壓低于 90 mm Hg 時,積極聯系輸血科并啟動大量輸血方案,同時中心靜脈加壓加溫輸液,同時開放多條靜脈通路快速補液,術中共輸紅細胞懸液 31U、血漿
 圖2
患者動脈血氣分析
圖2
患者動脈血氣分析
討論 大出血主要是指患者在 24 h 內損失 100%的循環血量或 3 h 內損失 50%的循環血量及以上,出血速度達 150 mL/min(符合上述一條即可診斷為大出血),是胸外科手術中最嚴重的并發癥之一,其發生率約 2%[1],其原因往往是由于外傷或者醫源性操作等原因意外損傷心臟或大血管破裂,出血兇猛,如處理不及時,在極短時間內可引發患者休克、危及生命。據文獻報道胸外科手術并發大出血導致的死亡率高達 5%[1-2]。在本文中,患者大出血的特點主要是由于胸腔巨大腫瘤與周圍組織緊密粘連導致腫瘤切除后,滲血嚴重,止血困難,并伴隨大量輸血輸液后引起的凝血功能紊亂,圍手術期的麻醉處理難度極高,遠超預期。
胸腔巨大腫瘤,是指體積占據胸腔 1/2 及以上,并對胸腔重要解剖結構造成壓迫,伴有心肺功能不全或縱隔移位的腫瘤[3-4],其來源主要有:縱隔源性腫瘤,包括胸腺腫瘤、畸胎瘤類腫瘤、神經源性腫瘤及淋巴腫瘤;肺部腫瘤,多見于鱗狀細胞癌;胸膜源性腫瘤如胸膜孤立性纖維瘤[5-6]。在疾病早期,患者可無明顯癥狀和體征,隨著瘤體增大,壓迫周圍組織,可導致患者因腫物壓迫出現不同程度的胸悶、氣短、呼吸困難等癥狀[5]。由于腫瘤巨大且成分多樣,術前穿刺活檢對于估計該類腫瘤有一定局限性[6]。目前手術仍是目前主要的治療方法[3-6]。而對于放化療敏感的淋巴瘤和生殖細胞來源腫瘤,可先行放化療,手術作為挽救性治療手段[5]。由于胸腔巨大腫瘤生長周期長,滋養血管豐富,與胸腔致密粘連,同時可能侵犯心臟,膈肌甚至肝臟等器官和組織。故此類手術大出血原因往往是游離腫瘤時誤傷胸腔大血管或損傷較大的營養血管[6]。而且胸腔內巨大腫瘤一部分瘤蒂較廣,瘤體巨大,占據一側胸腔,手術操作空間局限,暴露艱難,手術難度非常高,此類手術的出血量通常在 500~6 000 mL[6]。因此控制致命性大出血和減少胸腔內心、肺、大血管的手術副損傷是圍手術期安全的重要問題[7]。另外大出血后凝血因子、血小板的大量丟失和消耗導致凝血功能障礙也是引起創面滲血的原因之一[8]。而在本病案中,該例患者術前 CT、超聲等影像學術前評估診斷明確,增強 CT 提示右側胸腔見一巨大腫塊,大小為 18.5 cm×15.4 cm×31.8 cm,右肺受壓完全不張,推擠雙房,右房為著,提示存在一定程度的上腔靜脈壓迫。故術前建立了雙下肢靜脈通道進行快速補液。但該腫瘤未侵蝕主動脈、上下腔靜脈、左右肺動靜脈,結合患者既往結核性胸膜炎的病史,盡管本研究考慮到手術可能出血量大,預計出血量>3 000 mL,胸外科、重癥醫學科、麻醉科和心外科在術前已制定治療方案,備紅細胞懸液 8 U、血漿 800 mL。但術中實際情況遠超預期。盡管后續治療相對順利,但針對此類患者,由于胸腔巨大腫瘤,體積大,供養血管豐富,與胸腔致密粘連,同時侵犯心臟、膈肌甚至肝臟等器官和組織。因而術前是否可以針對供養血管進行栓塞后再進行手術值得探討。劉鳳永等[9]研究發現,對于胸部巨大腫瘤,術前行血管造影技術和血管栓塞技術,除了進一步明確腫瘤是否壓迫及侵犯鄰近周圍組織結構,與周圍大血管的關系,及其供血動脈和引流靜脈情況外,還可栓塞腫瘤供血動脈,以減少術中出血、縮短手術時間、降低疼痛程度[10],預防低氧血癥發生[11],從而降低手術風險。然而,在本病例中,雖然術前動脈栓塞可能有益,但由于患者個人原因拒絕而未采用。
當術中大出血時,恢復有效循環血容量是首要目標。除外科解剖止血外,還可通過控制性低血壓復蘇技術、快速復溫、限制晶體膠體輸入、基于比例的血液復蘇及治療凝血病等措施來減少出血,改善預后。而在大出血的血液復蘇中有文獻指出啟動大量輸血的條件是:創傷性出血引起血液動力學改變即心率≥110 次/min 而收縮壓≤90 mm Hg[12]。大量輸血定義為 24 h 內輸注紅細胞懸液≥18 U,或者 24 h 內輸注紅細胞懸液≥0.3 U/kg[13]。大量輸血方案中建議紅細胞懸液:新鮮冰凍血漿=1∶1 的比例進行血液成分替代治療。大量輸血方案的實施是需要團隊的合作,需要醫院相關科室之間有效的溝通與準備。特別是估計失血量大的手術,術前組織臨床科室、麻醉科、輸血科、重癥醫學科等多科室會診及參與術前討論,制定完善的手術預案[9]。另外,術中大出血等緊急事件發生時,圍手術期護理團隊的搶救配合也至關重要[14]。
除此之外,大量輸血的同時,還應關注患者的體溫、凝血功能和酸堿平衡。眾所周知,低體溫、凝血功能異常和酸中毒是大出血的“死亡三聯征”。有效積極地保溫有利于維持患者凝血功能正常和內環境的穩定。必要時可完善血栓彈力圖,實時動態指導成分輸血,預防彌漫性血管內凝血的發生[15-16]。在本病例中,患者出血量高達 16 000 mL,已是循環血量的 4 倍之多,因此,術中在出血量大于血容量的 50%時和收縮壓低于 90 mm Hg 及時啟動了大量輸血,術中共輸紅細胞懸液 31 U、血漿 4 650 mL、晶體液 7 000 mL、膠體液 6 900 mL。術中總尿量 1 500 mL。同時采用了輸血輸液加溫裝置以及實時體溫監測和血氣分析。并借助了血栓彈力圖,對患者的凝血功能進行監測,實時動態指導成分輸血,補充凝血因子和血小板,一定程度上改善了凝血功能。此外,動態血氣分析還有助于及時發現和處理大量輸血引起的高鉀血癥、低鈣血癥等電解質紊亂[17]。
此外對于胸腔巨大腫瘤手術,氣道管理和術中氧合的維持也是一個重要問題。術前主要通過病史、體格檢查和影像學檢查等進行綜合評估,制定相應的氣道管理方案,如是否需要特殊氣管插管方式[18]。在上氣道評估時,除了張口度、甲頦間距、馬氏分級、頭頸活動度等常規評估之外,還應著重關注患者是否存在因腫瘤壓迫引起的呼吸困難,是否存在強迫體位,以此來確定腫瘤對呼吸影響最小的體位。此外,還應重視影像學檢查結果,胸腔巨大腫瘤與氣道、肺的關系,是否有氣管軟化的征象。值得注意的是,部分患者給予肌肉松弛藥后,腫瘤壓迫癥狀可能會加重,甚至出現氣道高壓、通氣困難、低氧血癥等情況,此時可通過改變體位,或墊高非手術側,暫時改善肺通氣,必要時需緊急開胸減輕腫瘤壓迫。而在該病例中,患者術前上氣道評估無明顯異常,頸部氣管輕度左移,頸部氣管未受壓,而下氣道評估中,右主支氣管直徑小于正常 50%,左主支氣管未受壓且無強迫體位。除此之外,患者右側胸腔巨大占位,右側肺相當于無功能的“鐵肺”。長期耐受左側單肺通氣,慢性缺氧。因此,本研究小組在判斷無面罩通氣困難后,選擇快速順序誘導氣管插管。并將插管體位調至頭高位,以減輕平臥位腫瘤重力造成的壓迫。插管后,氣道壓升高,考慮到給予肌肉松弛藥后,腫瘤壓迫癥狀加重,遂將左側胸腔墊高,并快速開胸減輕腫瘤的壓迫后氣道壓下降,迅速改善了通氣情況,避免了低氧血癥的發生。
綜上,胸科巨大腫瘤由于位置特殊,不僅與呼吸密切相關,還與周圍大血管等關系密切,因此,一旦發生大出血,患者死亡率高。充分的術前評估及準備、術中采取恰當的循環監測措施以及良好的容量管理尤為重要。但對于與周圍血管關系密切的腫瘤患者,若滋養血管明確,可嘗試行血管造影技術和血管栓塞技術,除了進一步明確腫瘤是否壓迫及侵犯鄰近周圍組織結構,與周圍大血管的關系,及其供血動脈和引流靜脈情況外,還可栓塞腫瘤供血動脈,減少術中出血、縮短手術時間,從而降低手術風險。術中出現大出血時,除了及時輸血補液之外,還應注意大量輸血可能帶來的一系列并發癥,及時預防和糾正大出血導致的低體溫、凝血功能異常和酸中毒“死亡三聯征”。
利益沖突:所有作者聲明不存在利益沖突。