引用本文: 吳曉莉, 康曉宇, 李文軍, 王樹峰, 劉麗旭. 混合腦機接口技術用于痙攣性偏癱手功能訓練兩例. 華西醫學, 2024, 39(6): 993-995. doi: 10.7507/1002-0179.202402094 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
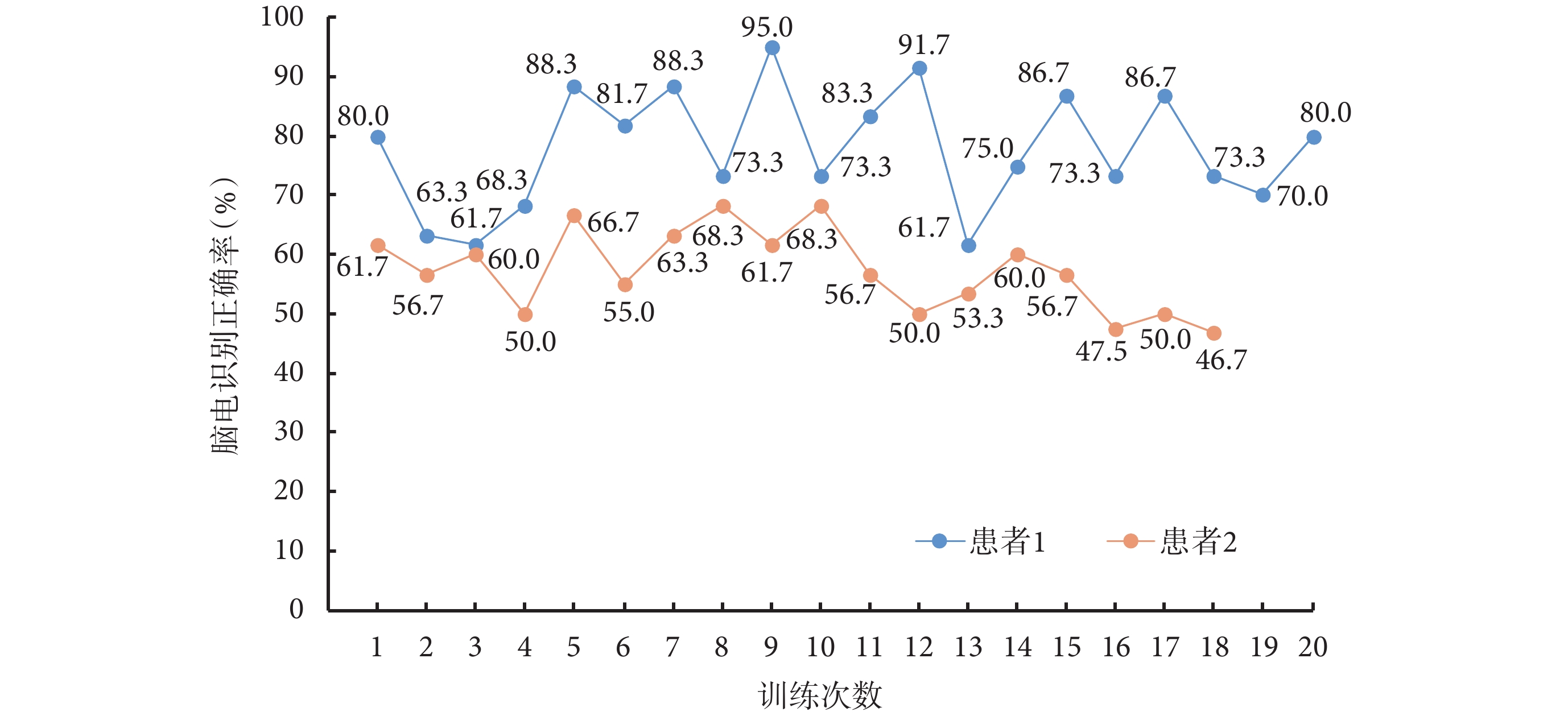
病例介紹 患者 1,女,22 歲,因“右側肢體功能活動不利 18 個月”于 2023 年 10 月 17 日入中國康復研究中心北京博愛醫院(以下簡稱“我院”)神經康復科。患者 2022 年 5 月 20 日突發右側肢體完全不能活動及意識障礙,當地醫院診斷“動脈血管畸形破裂,左側基底節出血”,經脫水降顱壓及“血管畸形栓塞術”等治療好轉。自病后 2 周患者先后輾轉多個醫院康復治療近 8 個月。此后患者居家,右上肢可抬至下頦,手無主動屈伸,精細運動基本無法完成,行走時上肢屈肘屈腕,手指屈曲攣縮明顯,影響生活。病后 17 個月(2023 年 9 月 11 日)患者于北京積水潭醫院行“經椎體后路胸 1 前根及部分頸 8 神經后根切斷”解除手指屈曲痙攣以及“旋后肌肌支移位修復骨間后神經”重建伸指功能,術后 3 d 手指屈肌張力下降明顯,改良 Ashworth 評分(modified Ashworth Scale, MAS)由Ⅱ+~Ⅲ級下降至Ⅰ+ 級,但屈腕及手指屈肌肌力有下降伴麻木,上肢腱反射下降,Fugl-Meyer 評定量表上肢部分(Fugl-Meyer Assessment-Upper Extremities, FMA-UE)功能由 16 分下降至 13 分。術后 1 個月患者手痙攣明顯改善,FMA-UE 恢復到 16 分,但仍無明顯主動屈伸功能,為進一步康復就診于我院。入院后治療策略:① 繼續藥物治療。② 常規康復訓練,包括物理療法、作業治療、針灸、按摩及步態訓練,每項治療 30 min/d,5 d/周,共 4 周。其中針對上肢及手功能的康復主要為關節和肌肉松動和放松、關節活動范圍維持及擴大,手及手指的被動和主動屈伸訓練。③ 采用基于運動想象和穩態視覺誘發電位[1]的混合腦機接口手功能康復系統(中國醫學科學院生物醫學工程研究所開發)進行偏癱側手功能訓練。該系統由腦電采集系統、手部外骨骼機器人康復設備和配套訓練軟件 3 個部分組成。訓練前向患者講解訓練流程,協助患者取舒適坐位,佩戴腦電帽和外部反饋設備。完成腦電帽的正確佩戴后進行全腦降阻抗。然后叮囑患者在視覺提示下進行隨機的左右手屈伸抓球運動的運動想象任務和視覺任務,訓練做 3 組,佩戴手部外骨骼機器人測試做 3 組,每組任務共包含 20 次左或右手,30 min/d,5 d/周,共 4 周。訓練后 1 個月,患者 FMA-UE 評分提升到 19 分,手屈肌肌張力 MAS 評分降至Ⅰ級,日常生活能力改良 Barthel 指數(modified Barthel Index, MBI)由 89 分提高至 95 分,漢密爾頓焦慮量表(Hamilton Anxiety Scale, HAMA)和漢密爾頓抑郁量表(Hamilton Depression Scale, HAMD)評分分別由 4 分和 11 分降至 0 分和 3 分。整個訓練期間腦電識別準確率平均 77.8%,呈平緩上升(圖1)。康復后 3 個月隨訪,這種功能和能力改善仍維持,FMA-UE 升至 21 分,MBI 評分維持在 95 分(表1)。
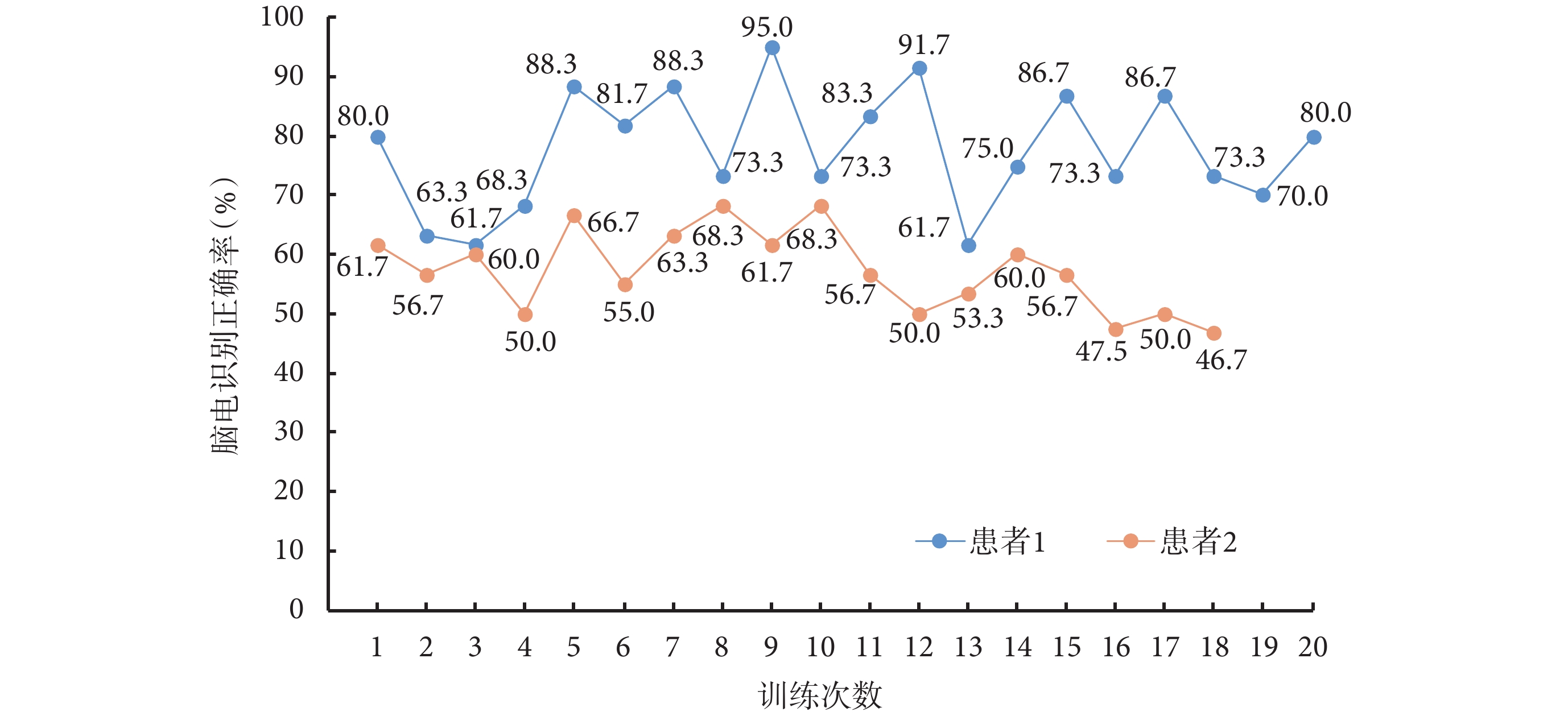 圖1
兩例患者腦機接口訓練時腦電識別正確率比較
圖1
兩例患者腦機接口訓練時腦電識別正確率比較
患者 2,男,49 歲,因“左側肢體活動不利 2 年余”于 2023 年 9 月 22 日入住我院神經康復科。2021 年 8 月 17 日患者發生車禍致“腦外傷昏迷”,傷后 10 d 意識轉清,左側肢體完全不能活動,右側肢體可部分抬起。傷后 1 個月余患者停呼吸機,開始床邊早期康復。傷后 2 個月患者拔除胃管,自主進食,成功封堵氣管,自主呼吸。傷后 3 個月余患者進行肢體、認知、針灸、物理治療、高壓氧、吞咽以及語言等綜合康復治療。傷后 6 個月患者右側肢體及言語認知恢復正常,左側肢體仍無主動活動,此后繼續康復。期間患者因左側肢體痙攣明顯,先后于 2021 年 12 月 27 日、2022 年 4 月 8 日行 A 型肉毒毒素(商品名:保妥適,美國 Allergan 公司)局部注射(600 U/次)緩解左上肢痙攣以及足內翻畸形。患者左下肢出現主動屈伸活動,上肢仍無主動活動,屈肘屈腕仍明顯,手指屈曲攣縮,伸展困難,不能站立,為進一步康復就診于我院。入院后治療策略:① 繼續藥物治療;② 在患者 1 常規康復訓練項目基礎上,增加高壓氧、下肢機器人行走、文體訓練等項目;③ 入院第 19 天(2023 年 10 月 10 日)在肌電引導下給予 A 型肉毒毒素 600 U 局部注射緩解上肢及手屈曲痙攣,其中肱二頭肌 80 U、肱肌 50 U、肱橈肌 70 U、尺側屈肌 50 U、橈側屈肌 50 U、掌長肌 40 U、旋前圓肌 50 U、旋前方肌 40 U、指深屈肌 50 U、指淺屈肌 50 U、拇長屈肌 20 U、拇長屈肌 50 U;④ 局部肉毒毒素注射 10 d 后開始對患者輔以基于運動想象和穩態視覺誘發電位的混合腦機接口手功能康復系統進行偏癱側手功能訓練,方法以及訓練量同患者 1。局部肉毒毒素治療后 1 周左右患者上肢屈肌肌張力改善不明顯,但手指屈肌群以及屈腕肌 MAS 分級由Ⅲ級下降至Ⅱ~Ⅱ+ 級,康復 4 周后手指及手腕屈肌群肌張力進一步降至Ⅰ~Ⅱ級,但 3 個月后隨訪發現肌張力再次增高,手指屈肌群以及屈腕肌 MAS 分級達到Ⅱ~Ⅲ級,FMA-UE 評分一直未見明顯變化,MBI 評分由訓練 1 個月后的 47 分下降至 44 分(表1)。患者由于明顯焦慮抑郁,在腦機接口訓練過程中配合度欠佳,情緒波動大,腦電識別準確率平均僅 57.4%(圖1)。
討論 卒中后癱瘓肢體痙攣的發生率高,尤其上肢痙攣,可影響高達 42.6% 的慢性卒中患者[2-3]。單側腦損傷致脊髓 γ-神經回路下行控制的喪失引起對側肢體痙攣,同時皮質或皮質下運動通路的損傷會導致主動運動的喪失,而痙攣會加劇這種情況。因此,痙攣的緩解和大腦對肢體運動控制的恢復對痙攣性偏癱的治療至關重要。局部肉毒毒素注射可緩解靶點肌肉張力,但隨著藥效減退,痙攣改善的作用逐漸減退,且由于長期異常運動,痙攣肌群的活動模式改變,治療效果與最佳靶肌肉位點選擇、劑量、患者疾病以及操作醫師技術水平有一定相關性[4-6]。而選擇性外周神經/神經根切斷等手術可通過中斷向過度激活的脊髓 γ-神經元回路的外周輸入來改善功能和降低痙攣[7-9]。Zheng 等[9]利用對側頸 7 神經移位來橋接健側大腦半球和癱瘓的手,同時輔以康復構建對側大腦功能重塑來重建患側伸指功能,大多數患者術后屈肌痙攣得到緩解,日常生活能力提高。楊辰等[10]進一步提出胸 1 神經根切斷可明顯緩解屈指肌痙攣,是治療手痙攣性癱瘓的新術式。在本文中,患者 1 接受胸 1 神經根切斷+部分頸 8 神經根切斷術,術后肌張力緩解明顯,且 3 個月隨訪效果仍存在;患者 2 通過局部肉毒毒素治療,盡管肌張力有所緩解,但有一定時效性,且功能改善不明顯。有研究顯示神經吻合術后神經纖維再生的速度約為 1 mm/d[11-12]。本文的患者 1 選擇同側旋后肌支神經移位重建伸肌功能也是基于促進病灶同側腦功能代償,盡管隨訪 3 個月,尚未誘發手伸肌功能,手功能恢復緩慢,這可能與神經的生長和修復速度有關,也與腦重組過程中新突觸形成、競爭抑制等有關,提示根據術后神經生長速度,分階段康復訓練的必要性[13-14]。
中樞神經損傷后,病灶周圍及健側腦組織可出現功能性重組,重啟對患肢的控制。神經切斷及移位術后,為了實現患肢的隨意運動,大腦也會試圖通過神經環路重塑恢復皮質中樞對患肢的支配[15]。基于運動想象的腦機接口訓練系統通過收集患者基于運動想象時的腦電圖信號,連接外骨骼機器人等外部設備進行實時“中樞-外周”閉環反饋訓練,通過對神經元的重復刺激,增強突觸連接,從而增強運動學習和運動恢復,在改善卒中運動功能及促進大腦可塑性方面展現出廣闊的前景[16-17]。Kawakami 等[18]發現卒中患者進行運動想象時能夠促進交互抑制,視聽覺引導下腦機接口技術更容易誘發患者的運動想象并保證質量,在降低肌張力方面更具潛力。實時功能影像學研究發現腦機接口訓練時大腦識別準確率越高,腦信號改變越明顯,手功能改善也明顯[19]。本文的 2 例患者經過基于運動想象和穩態視覺誘發電位的混合腦機接口技術進行手功能康復訓練,肌張力均有所下降,且接受神經根切斷治療的患者 1 功能改善可維持到隨訪 3 個月時,與文獻的結論一致,但需要大樣本量的驗證,以及需要進一步功能影像和電生理研究來探索神經切斷術聯合腦機接口訓練時大腦重塑以及機制;而患者 2 的功能改善不明顯,推測與其焦慮抑郁、訓練配合度不高有關,腦機接口訓練時腦電識別準確率偏低也反映其運動想象時配合度差。但卒中與腦外傷的腦功能重塑是否存在差異,與是否接受手術,以及不同病因中樞神經腦損傷的腦機接口訓練效果是否存在差異有待進一步探索。
綜上所述,痙攣性癱瘓的治療策略需綜合考慮多種因素。盡管局部肉毒毒素注射能夠暫時緩解肌肉張力,但其療效具有時效性,且治療效果受到多種因素制約。而痙攣性癱瘓外科治療與康復一體化模式顯示出良好的治療效果和巨大潛力,值得在臨床實踐中進一步推廣和應用。但實施這一模式的關鍵在于多學科團隊的緊密協作,確保從診斷、手術到康復的每一個環節都得到最佳的協調和處理。同時,制定符合患者個人情況的手術方案和康復策略,能夠顯著提高治療的有效性和安全性。而新的治療技術和方法如神經調控技術、腦機接口技術等不斷涌現,也為痙攣性癱瘓的治療提供了新的思路。此外,在治療過程中,我們也不能忽視患者教育和心理支持的重要性。最后,長期隨訪和療效評估是確保治療效果的關鍵環節,有利于及時了解患者的病情變化、治療效果以及可能出現的并發癥等,從而及時調整治療方案,確保患者的健康和安全。
利益沖突:所有作者聲明不存在利益沖突。
病例介紹 患者 1,女,22 歲,因“右側肢體功能活動不利 18 個月”于 2023 年 10 月 17 日入中國康復研究中心北京博愛醫院(以下簡稱“我院”)神經康復科。患者 2022 年 5 月 20 日突發右側肢體完全不能活動及意識障礙,當地醫院診斷“動脈血管畸形破裂,左側基底節出血”,經脫水降顱壓及“血管畸形栓塞術”等治療好轉。自病后 2 周患者先后輾轉多個醫院康復治療近 8 個月。此后患者居家,右上肢可抬至下頦,手無主動屈伸,精細運動基本無法完成,行走時上肢屈肘屈腕,手指屈曲攣縮明顯,影響生活。病后 17 個月(2023 年 9 月 11 日)患者于北京積水潭醫院行“經椎體后路胸 1 前根及部分頸 8 神經后根切斷”解除手指屈曲痙攣以及“旋后肌肌支移位修復骨間后神經”重建伸指功能,術后 3 d 手指屈肌張力下降明顯,改良 Ashworth 評分(modified Ashworth Scale, MAS)由Ⅱ+~Ⅲ級下降至Ⅰ+ 級,但屈腕及手指屈肌肌力有下降伴麻木,上肢腱反射下降,Fugl-Meyer 評定量表上肢部分(Fugl-Meyer Assessment-Upper Extremities, FMA-UE)功能由 16 分下降至 13 分。術后 1 個月患者手痙攣明顯改善,FMA-UE 恢復到 16 分,但仍無明顯主動屈伸功能,為進一步康復就診于我院。入院后治療策略:① 繼續藥物治療。② 常規康復訓練,包括物理療法、作業治療、針灸、按摩及步態訓練,每項治療 30 min/d,5 d/周,共 4 周。其中針對上肢及手功能的康復主要為關節和肌肉松動和放松、關節活動范圍維持及擴大,手及手指的被動和主動屈伸訓練。③ 采用基于運動想象和穩態視覺誘發電位[1]的混合腦機接口手功能康復系統(中國醫學科學院生物醫學工程研究所開發)進行偏癱側手功能訓練。該系統由腦電采集系統、手部外骨骼機器人康復設備和配套訓練軟件 3 個部分組成。訓練前向患者講解訓練流程,協助患者取舒適坐位,佩戴腦電帽和外部反饋設備。完成腦電帽的正確佩戴后進行全腦降阻抗。然后叮囑患者在視覺提示下進行隨機的左右手屈伸抓球運動的運動想象任務和視覺任務,訓練做 3 組,佩戴手部外骨骼機器人測試做 3 組,每組任務共包含 20 次左或右手,30 min/d,5 d/周,共 4 周。訓練后 1 個月,患者 FMA-UE 評分提升到 19 分,手屈肌肌張力 MAS 評分降至Ⅰ級,日常生活能力改良 Barthel 指數(modified Barthel Index, MBI)由 89 分提高至 95 分,漢密爾頓焦慮量表(Hamilton Anxiety Scale, HAMA)和漢密爾頓抑郁量表(Hamilton Depression Scale, HAMD)評分分別由 4 分和 11 分降至 0 分和 3 分。整個訓練期間腦電識別準確率平均 77.8%,呈平緩上升(圖1)。康復后 3 個月隨訪,這種功能和能力改善仍維持,FMA-UE 升至 21 分,MBI 評分維持在 95 分(表1)。
 圖1
兩例患者腦機接口訓練時腦電識別正確率比較
圖1
兩例患者腦機接口訓練時腦電識別正確率比較
患者 2,男,49 歲,因“左側肢體活動不利 2 年余”于 2023 年 9 月 22 日入住我院神經康復科。2021 年 8 月 17 日患者發生車禍致“腦外傷昏迷”,傷后 10 d 意識轉清,左側肢體完全不能活動,右側肢體可部分抬起。傷后 1 個月余患者停呼吸機,開始床邊早期康復。傷后 2 個月患者拔除胃管,自主進食,成功封堵氣管,自主呼吸。傷后 3 個月余患者進行肢體、認知、針灸、物理治療、高壓氧、吞咽以及語言等綜合康復治療。傷后 6 個月患者右側肢體及言語認知恢復正常,左側肢體仍無主動活動,此后繼續康復。期間患者因左側肢體痙攣明顯,先后于 2021 年 12 月 27 日、2022 年 4 月 8 日行 A 型肉毒毒素(商品名:保妥適,美國 Allergan 公司)局部注射(600 U/次)緩解左上肢痙攣以及足內翻畸形。患者左下肢出現主動屈伸活動,上肢仍無主動活動,屈肘屈腕仍明顯,手指屈曲攣縮,伸展困難,不能站立,為進一步康復就診于我院。入院后治療策略:① 繼續藥物治療;② 在患者 1 常規康復訓練項目基礎上,增加高壓氧、下肢機器人行走、文體訓練等項目;③ 入院第 19 天(2023 年 10 月 10 日)在肌電引導下給予 A 型肉毒毒素 600 U 局部注射緩解上肢及手屈曲痙攣,其中肱二頭肌 80 U、肱肌 50 U、肱橈肌 70 U、尺側屈肌 50 U、橈側屈肌 50 U、掌長肌 40 U、旋前圓肌 50 U、旋前方肌 40 U、指深屈肌 50 U、指淺屈肌 50 U、拇長屈肌 20 U、拇長屈肌 50 U;④ 局部肉毒毒素注射 10 d 后開始對患者輔以基于運動想象和穩態視覺誘發電位的混合腦機接口手功能康復系統進行偏癱側手功能訓練,方法以及訓練量同患者 1。局部肉毒毒素治療后 1 周左右患者上肢屈肌肌張力改善不明顯,但手指屈肌群以及屈腕肌 MAS 分級由Ⅲ級下降至Ⅱ~Ⅱ+ 級,康復 4 周后手指及手腕屈肌群肌張力進一步降至Ⅰ~Ⅱ級,但 3 個月后隨訪發現肌張力再次增高,手指屈肌群以及屈腕肌 MAS 分級達到Ⅱ~Ⅲ級,FMA-UE 評分一直未見明顯變化,MBI 評分由訓練 1 個月后的 47 分下降至 44 分(表1)。患者由于明顯焦慮抑郁,在腦機接口訓練過程中配合度欠佳,情緒波動大,腦電識別準確率平均僅 57.4%(圖1)。
討論 卒中后癱瘓肢體痙攣的發生率高,尤其上肢痙攣,可影響高達 42.6% 的慢性卒中患者[2-3]。單側腦損傷致脊髓 γ-神經回路下行控制的喪失引起對側肢體痙攣,同時皮質或皮質下運動通路的損傷會導致主動運動的喪失,而痙攣會加劇這種情況。因此,痙攣的緩解和大腦對肢體運動控制的恢復對痙攣性偏癱的治療至關重要。局部肉毒毒素注射可緩解靶點肌肉張力,但隨著藥效減退,痙攣改善的作用逐漸減退,且由于長期異常運動,痙攣肌群的活動模式改變,治療效果與最佳靶肌肉位點選擇、劑量、患者疾病以及操作醫師技術水平有一定相關性[4-6]。而選擇性外周神經/神經根切斷等手術可通過中斷向過度激活的脊髓 γ-神經元回路的外周輸入來改善功能和降低痙攣[7-9]。Zheng 等[9]利用對側頸 7 神經移位來橋接健側大腦半球和癱瘓的手,同時輔以康復構建對側大腦功能重塑來重建患側伸指功能,大多數患者術后屈肌痙攣得到緩解,日常生活能力提高。楊辰等[10]進一步提出胸 1 神經根切斷可明顯緩解屈指肌痙攣,是治療手痙攣性癱瘓的新術式。在本文中,患者 1 接受胸 1 神經根切斷+部分頸 8 神經根切斷術,術后肌張力緩解明顯,且 3 個月隨訪效果仍存在;患者 2 通過局部肉毒毒素治療,盡管肌張力有所緩解,但有一定時效性,且功能改善不明顯。有研究顯示神經吻合術后神經纖維再生的速度約為 1 mm/d[11-12]。本文的患者 1 選擇同側旋后肌支神經移位重建伸肌功能也是基于促進病灶同側腦功能代償,盡管隨訪 3 個月,尚未誘發手伸肌功能,手功能恢復緩慢,這可能與神經的生長和修復速度有關,也與腦重組過程中新突觸形成、競爭抑制等有關,提示根據術后神經生長速度,分階段康復訓練的必要性[13-14]。
中樞神經損傷后,病灶周圍及健側腦組織可出現功能性重組,重啟對患肢的控制。神經切斷及移位術后,為了實現患肢的隨意運動,大腦也會試圖通過神經環路重塑恢復皮質中樞對患肢的支配[15]。基于運動想象的腦機接口訓練系統通過收集患者基于運動想象時的腦電圖信號,連接外骨骼機器人等外部設備進行實時“中樞-外周”閉環反饋訓練,通過對神經元的重復刺激,增強突觸連接,從而增強運動學習和運動恢復,在改善卒中運動功能及促進大腦可塑性方面展現出廣闊的前景[16-17]。Kawakami 等[18]發現卒中患者進行運動想象時能夠促進交互抑制,視聽覺引導下腦機接口技術更容易誘發患者的運動想象并保證質量,在降低肌張力方面更具潛力。實時功能影像學研究發現腦機接口訓練時大腦識別準確率越高,腦信號改變越明顯,手功能改善也明顯[19]。本文的 2 例患者經過基于運動想象和穩態視覺誘發電位的混合腦機接口技術進行手功能康復訓練,肌張力均有所下降,且接受神經根切斷治療的患者 1 功能改善可維持到隨訪 3 個月時,與文獻的結論一致,但需要大樣本量的驗證,以及需要進一步功能影像和電生理研究來探索神經切斷術聯合腦機接口訓練時大腦重塑以及機制;而患者 2 的功能改善不明顯,推測與其焦慮抑郁、訓練配合度不高有關,腦機接口訓練時腦電識別準確率偏低也反映其運動想象時配合度差。但卒中與腦外傷的腦功能重塑是否存在差異,與是否接受手術,以及不同病因中樞神經腦損傷的腦機接口訓練效果是否存在差異有待進一步探索。
綜上所述,痙攣性癱瘓的治療策略需綜合考慮多種因素。盡管局部肉毒毒素注射能夠暫時緩解肌肉張力,但其療效具有時效性,且治療效果受到多種因素制約。而痙攣性癱瘓外科治療與康復一體化模式顯示出良好的治療效果和巨大潛力,值得在臨床實踐中進一步推廣和應用。但實施這一模式的關鍵在于多學科團隊的緊密協作,確保從診斷、手術到康復的每一個環節都得到最佳的協調和處理。同時,制定符合患者個人情況的手術方案和康復策略,能夠顯著提高治療的有效性和安全性。而新的治療技術和方法如神經調控技術、腦機接口技術等不斷涌現,也為痙攣性癱瘓的治療提供了新的思路。此外,在治療過程中,我們也不能忽視患者教育和心理支持的重要性。最后,長期隨訪和療效評估是確保治療效果的關鍵環節,有利于及時了解患者的病情變化、治療效果以及可能出現的并發癥等,從而及時調整治療方案,確保患者的健康和安全。
利益沖突:所有作者聲明不存在利益沖突。