近年來,再生醫學技術和現代康復技術相輔相成、快速發展,以組織再生和功能恢復為核心理念的再生康復應運而生。再生康復可以通過多措并舉的方式,快速修復損傷或疾病的組織、器官,并在最大程度上恢復或改善患者功能。該文介紹了再生康復的起源與發展,并從神經、運動和循環系統疾病三方面討論了相關策略的研究進展和意義,強調了再生康復對于幫助患者獲得最佳療效的重要性。
引用本文: 祁桐, 何成奇. 再生康復研究進展. 華西醫學, 2024, 39(6): 845-850. doi: 10.7507/1002-0179.202404123 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
再生醫學以細胞和組織生物學原理為基礎,應用一系列新興技術,如生物材料、干細胞療法、工程器官/組織,促進受損區域再生及組織功能恢復[1]。康復醫學以恢復、改善、代償或替代患者功能,幫助患者回歸家庭與社會,最大限度地提高患者生活質量為目標[1]。由此可見,再生醫學與康復醫學聯系緊密,將二者結合為再生康復,在促進組織細胞再生、改善或恢復功能方面無疑具有廣泛的應用前景,是優化臨床療效的關鍵策略和未來研究的發展方向[2]。美國物理治療協會將再生康復定義為通過整合康復醫學與再生醫學的方法和技術,提高組織再生、重建和修復,促進功能康復[3]。我國對再生康復的定義是利用再生醫學和康復醫學理論、技術、方法和治療理念,達到受損組織解剖結構和功能的完美修復和再生[4]。隨著再生康復研究工作的不斷推進與發展,許多相關治療策略有望或已經應用于臨床,因此本文對其在神經系統、運動系統和循環系統疾病治療中的研究進展及臨床應用作一簡要介紹。
1 再生康復的起源與發展
再生醫學以細胞和組織生物學原理為基礎,應用生物材料、細胞移植等技術,促進機體損傷區域的修復和再生[5]。康復醫學則是通過物理治療等措施,最大限度改善患者的功能障礙[6]。雖然二者都是獨立組建和發展的學科,但聯合干預可以彼此互補、增益療效。因此,再生康復建立在再生反應和康復治療協同作用的基礎之上(圖1),結合了再生醫學技術與臨床康復實踐,在修復缺損組織或器官的同時,將其功能恢復到最佳狀態,協同改善臨床治療的整體結果[7]。
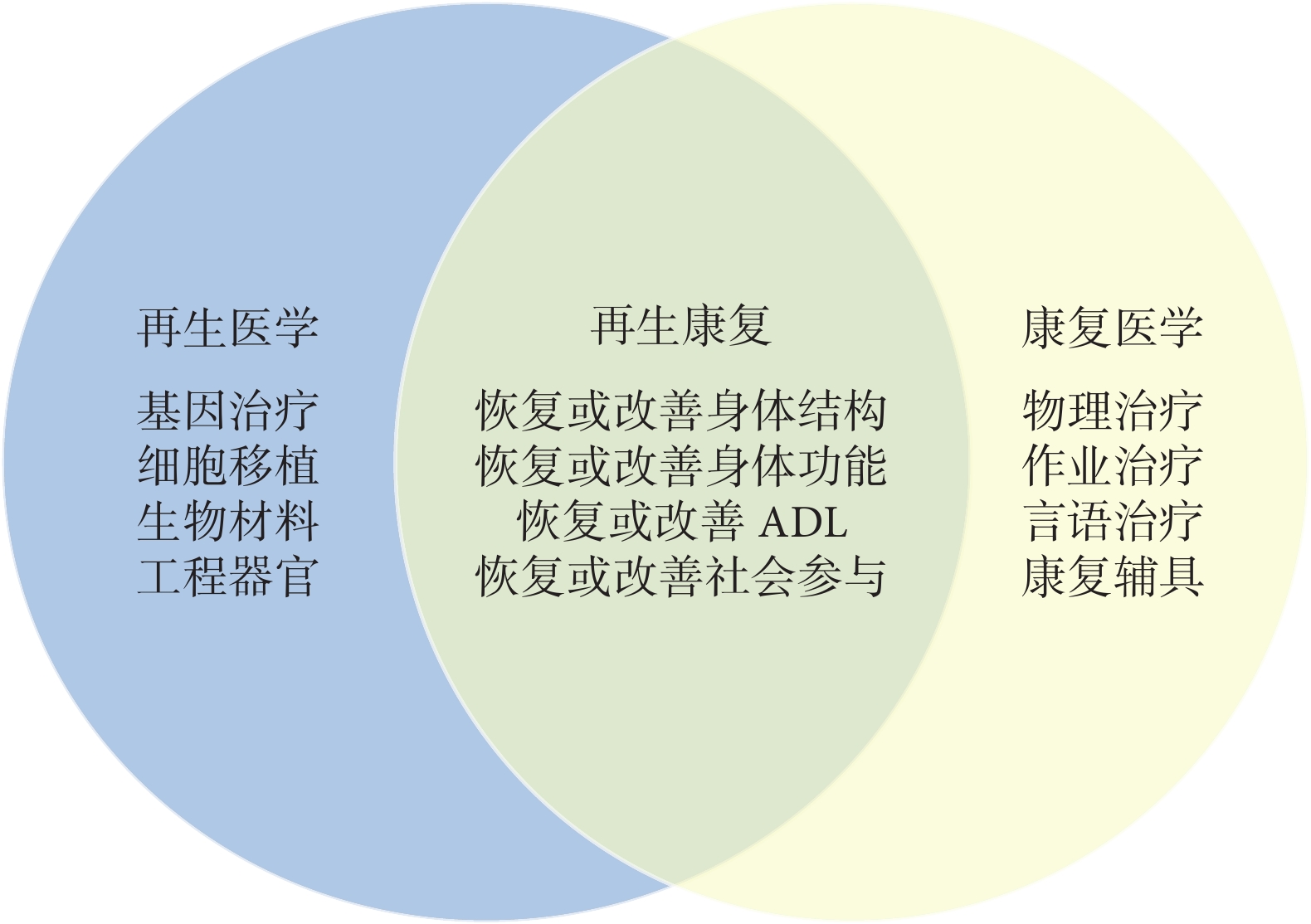 圖1
再生康復的協同方式與意義
圖1
再生康復的協同方式與意義
ADL:日常生活活動能力
再生康復的概念是在最近 10 余年初步形成并逐漸整合的。美國哥倫比亞大學在 2008 年成立了世界上第一個康復和再生醫學系。隨后,在 2014 年,多家知名醫療機構與院校參與了國際再生康復聯盟的建設與發展,其中包括美國梅奧醫學中心康復醫學研究院、美國匹茲堡大學麥高恩再生醫學研究所以及美國華盛頓大學干細胞和再生醫學研究所等[8]。國際再生康復聯盟的使命是將從事再生和康復醫學的科研和臨床工作者聚集在一起,形成跨學科合作,并針對開發和轉化相關的新技術進行研討[9]。
在我國,付小兵院士于 2011 年提出“5R”理念,將康復(Rehabilitation)加入到先前王正國院士提出的修復重建外科“4R”原則[切除(Resection)、修補(Repair)、替代(Replacement)和再生(Regeneration)]中,他強調,康復是修復再生過程中的重要因素和環節,如果沒有相應的康復措施加以輔助,修復重建的組織將缺乏應有的功能[10-11]。2017 年 12 月,中國康復醫學會再生醫學與康復專業委員會成立,從組織形式上為再生康復這一創新學科在我國的發展提供了保障。2018 年,付小兵院士又對再生康復的定義和內涵進行了深入的闡述,提出再生康復應從損傷和疾病即刻就開始介入,參與因疾病、衰老或創傷造成的缺損組織再生修復與功能重建的全過程,最終使患者的生存質量得以提高[4]。
2 再生康復在神經系統病損中的應用
盡管再生療法快速發展,但神經系統受損后患者肢體功能恢復不佳仍是困擾臨床的重要難題[12]。物理及機械刺激能夠優化損傷微環境,增強細胞療法和組織工程等再生手段所誘導的再生潛力,以達到理想的神經可塑性和功能恢復效果[13-14]。隨著治療觀念的更迭,再生康復治療神經系統疾病的應用有望在未來幾年大幅增加。
2.1 腦損傷
隨著康復醫學的發展和新技術的應用,神經康復取得了前所未有的效果,但目前仍然面對的問題是物理刺激的治療效果受到能量傳輸效率因物理-生物轉換而減弱的限制[15-16]。外泌體治療技術能夠很好地解決以上問題,不僅能夠誘導組織再生,還可以作為神經康復的基本補充,將康復治療過程延伸到急性病程,靶向特定的病損部位并增強其對物理刺激的感受,從時間和空間上增益康復療效。因此,外泌體治療與物理刺激的結合實現了生物-物理互補,能夠顯著改善腦損傷疾病的預后[17-18]。
此外,在顱腦病損中,干細胞移植療法的可行性已在臨床上得到證明,康復治療能夠調節損傷微環境并增強干細胞的再生潛力[19]。例如,運動療法能夠動員干細胞參與組織修復,通過增加再生神經元與大腦半球內的連接、促進未受影響區域的功能重組來改善患者的功能恢復[20-22]。此外,針灸、藥物干預、功能性電刺激以及經顱磁刺激等措施均能影響細胞行為從而改善大腦的興奮性,為干細胞移植后的生存和功能整合創造更有利的微環境[23-26]。
2.2 脊髓損傷
雖然目前越來越多的再生技術研究聚焦于脊髓損傷,但由于神經元再生不足和軸突可塑性差,無法確保遠期的功能恢復效果[27-29]。在嚴重脊髓損傷時,患者肢體的自主運動微弱甚至缺失,有針對性地使用功能性電刺激療法促進肢體肌肉的收縮,再結合干細胞療法重建脊髓通路,能夠更好地維持并恢復神經系統的傳導功能[30-31]。此外,有研究對接受胸 9 節段椎板切除術的大鼠進行干細胞療法聯合高壓氧治療,結果顯示聯合治療組大鼠的運動功能恢復優于單因素治療組[32]。Tashiro 等[33]在嚴重胸髓挫傷小鼠模型中結合干細胞移植和運動訓練,結果顯示聯合療法促進了損傷處突觸發生和軸突再生,恢復了 γ-氨基丁酸活性,并減少了與疼痛相關的降鈣素基因相關肽陽性纖維的數量。以上研究為再生康復策略在脊髓病損中的應用提供了理論基礎和實驗依據。
2.3 周圍神經損傷
受損的周圍神經可以再生,但再生的速度限制在 1~3 mm/d[34]。使用自體神經移植治療可能會使患者面臨供區失神經支配和二次損傷等問題,再生醫學技術具有修復神經組織缺損和提供神經營養支持的潛力,是一種有希望的替代療法[35]。周圍神經損傷不僅涉及細胞,還涉及其所支配的靶器官,包括內臟和肌肉骨骼系統。目前研究人員致力于開發提高神經再生效率、保留部分神經傳導功能并能夠延緩靶器官失用的神經導管,在損傷處提供結構性支持,促進軸突生長[36-37]。移植前的康復措施可以延緩靶器官功能失用,并指導患者進行術前預適應,而移植后的物理治療有助于新生細胞與靶器官整合并形成適當的連接,增強神經元和突觸的可塑性[23]。例如,植入神經導管后聯合電刺激可以增加新生軸突直徑,改善靶器官功能[38]。康復治療對再生技術的增益效果包括誘導神經導管中的細胞分化為神經元和少突膠質細胞,促進神經元和軸突再生以及突觸回路重組,從而改善肢體功能恢復。更好地了解聯合療法相加效應的潛在機制將有助于確定物理刺激參數,最大程度地發揮協同作用。
3 再生康復在運動系統病損中的應用
康復干預在運動系統中的宏觀效果已經得到了充分的證據支持,其主要機制在于細胞被細胞外基質包圍,細胞外基質能夠接收壓力、拉力、剪應力等形式的生物物理信號并傳遞給細胞,從而調節基因表達[39-40]。再生醫學的目的是通過刺激內源性干細胞或移植外源性干細胞來促進組織的修復或替換,其中,結合生化和生物物理因素是干細胞發揮作用的關鍵[41]。鑒于再生和康復醫學的多層次重疊,將再生康復療法應用于運動系統病損中,能夠在促進組織和功能恢復方面發揮更大的作用。
3.1 肌肉疾病
杜氏肌營養不良癥是常見的以肌肉萎縮和肌力下降為特征的遺傳病,患者基因突變導致抗肌萎縮蛋白缺乏[42]。目前已有臨床試驗表明有氧運動和等長阻力運動對于提高患者肌力的有效性[43-45]。除此之外,機械刺激可以促進肌衛星細胞的增殖及分化,促進骨骼肌的修復[46]。由此分析,將上述康復治療過程與再生技術如細胞移植相結合,有望形成遠期療效更佳的再生康復治療方案。實驗表明,通過移植健康小鼠的肌衛星細胞能夠改善杜氏肌營養不良癥小鼠模型中 dystrophin 陽性肌細胞的數量,在此基礎上進行康復運動來增強肌肉功能,能夠改善長期功能結果[47-48]。
容積性肌肉喪失是一種由創傷或手術導致的肌肉喪失和功能損害疾病。單獨應用干細胞移植或康復治療,僅對患者的功能結果有輕微改善[49]。綜合分析臨床應用再生康復策略的案例報道顯示,在缺損區植入生物支架材料,而后進行康復訓練,容積性肌肉喪失患者肌力改善了 20%~40%[50-51]。再生康復聯合方法不僅能夠改善肌肉的結構和生物力學,還可以通過增加血管、神經的再生,降低肌肉的纖維化程度[51]。
3.2 骨與關節損傷
骨骼具有可塑性,即在承受機械負荷時會適應其強度和幾何形狀以滿足功能需求[52],因此在臨床上,骨折復位固定后通常進行康復治療,包括早期負重運動、低強度電刺激和脈沖超聲等[53-55]。相較于術后康復,再生康復策略不僅恢復了患者的活動功能,還糾正了周圍結構中導致損傷的生物力學因素。因此,在骨折的動物模型中進行的再生康復策略研究都得到了積極的結果反饋,包括植入含有干細胞的支架后啟動電刺激和干細胞注射后應用脈沖超聲等[56-58]。
膝關節損傷后功能恢復的難點主要在于半月板和關節軟骨自身修復能力有限[59]。富血小板血漿(platelet-rich plasma, PRP)通過釋放和調節來自血小板的各種生長因子來抑制局部炎癥反應,促進微循環重建和組織再生,是運動系統損傷的新療法[60-63]。關節內 PRP 注射對膝骨關節炎有明顯止痛和改善功能的效果[64]。此外,已有研究結果表明,PRP 技術與超聲、機械刺激等康復療法結合能夠增強療效[65]。例如,運動療法能夠為 PRP 的再生作用創造合適的微環境,有利于透明軟骨和軟骨下骨的再生修復[66];低強度脈沖超聲刺激能改善 PRP 治療后關節軟骨的生物力學特性,減少關節摩擦造成的軟骨損傷[67]。振動療法也是常見的康復干預措施,有助于改善肌肉功能和本體感覺[68-69],還能夠增加軟骨細胞層的厚度,因此被建議用于已經接受細胞移植的膝骨關節炎患者的聯合治療[70-71]。盡管再生康復療法有助于改善骨關節系統的結構和功能,但還需要進一步的研究來闡明這些聯合療法的機制,并確定適用于臨床的最佳治療組合。
3.3 肌腱與韌帶損傷
受傷后,肌腱和韌帶會根據解剖位置和損傷程度而產生不同的后果,多數情況下很難完全恢復功能。肌腱損傷的動物模型顯示,結合機械刺激能夠顯著提高干細胞移植療效[72]。在跟腱損傷的大鼠模型中,PRP 治療改善了肌肉僵硬現象和肌力,機械負荷使其療效持續存在[73-74]。此外,PRP 對肩袖損傷、肱骨外上髁炎等肌腱損傷疾病也具有良好的治療效果,PRP 注射聯合體外沖擊波治療能夠緩解肩袖損傷患者的疼痛并加速功能恢復[75-76]。總而言之,這些研究結果突出了再生策略與康復措施相結合的重要性,以維持機械負荷,繼而恢復肌腱與韌帶的結構和功能。
4 再生康復在循環系統疾病中的應用
動脈損傷、撕裂和血栓形成通常需要緊急的血管重建,快速恢復血流是挽救肢體和重要器官的核心。目前,干細胞已經成為循環系統疾病治療的選擇之一,但循環系統中細胞的數量是動態的[77-78]。有研究發現運動計劃的時長和強度與循環細胞數量呈正相關[79-80]。運動可能通過改善宿主器官的歸巢和旁分泌作用,促進干細胞釋放,并誘導其增殖和分化[81-82],這說明運動訓練對于接受干細胞治療的患者來說非常重要,不僅可以通過建立適當的運動方案調控干細胞的數量和狀態,還可以通過控制心血管危險因素來改善預后。
5 展望
再生康復是一個有前景的新興領域。其未來的研究方向與目標是探索實現再生康復的精準評定與治療體系。再生康復以恢復或改善身體結構、身體功能、日常生活活動能力及社會參與能力為最終目標,因此在實施再生康復技術前后都應進行評定,通過評定確定方案。所以,需要不斷進行探索以確定評定功能恢復的標準化程序與生理結果。
有關再生康復的大量研究結果表明,相關策略在實驗環境下能夠促進缺陷組織的修復和功能恢復[32-33, 47-48]。所以,未來的目標是將實驗策略轉化為臨床實踐,以優化患者的功能和生活質量。臨床前研究應考慮影響治療的許多潛在因素,這使得研究設計復雜且難以實施。為了克服這些轉化難題,可以建立臨床前數據共享平臺和多中心臨床前研究,增強預測價值和統計能力,并提高臨床轉化速度和治療方案評估的可信度[83-84]。
未來還可以成立跨學科工作組,進一步推進基礎科研人員、臨床醫生以及康復治療師的合作,深入發掘科研活動中可以進行臨床轉化的再生康復項目,將組織、細胞和分子水平上的物理化學刺激的影響以及對生物力學的理解整合到臨床實踐中,最大限度地發揮康復治療和再生療法的作用,以開發更高效的再生康復聯合治療策略。
利益沖突:所有作者聲明不存在利益沖突。
再生醫學以細胞和組織生物學原理為基礎,應用一系列新興技術,如生物材料、干細胞療法、工程器官/組織,促進受損區域再生及組織功能恢復[1]。康復醫學以恢復、改善、代償或替代患者功能,幫助患者回歸家庭與社會,最大限度地提高患者生活質量為目標[1]。由此可見,再生醫學與康復醫學聯系緊密,將二者結合為再生康復,在促進組織細胞再生、改善或恢復功能方面無疑具有廣泛的應用前景,是優化臨床療效的關鍵策略和未來研究的發展方向[2]。美國物理治療協會將再生康復定義為通過整合康復醫學與再生醫學的方法和技術,提高組織再生、重建和修復,促進功能康復[3]。我國對再生康復的定義是利用再生醫學和康復醫學理論、技術、方法和治療理念,達到受損組織解剖結構和功能的完美修復和再生[4]。隨著再生康復研究工作的不斷推進與發展,許多相關治療策略有望或已經應用于臨床,因此本文對其在神經系統、運動系統和循環系統疾病治療中的研究進展及臨床應用作一簡要介紹。
1 再生康復的起源與發展
再生醫學以細胞和組織生物學原理為基礎,應用生物材料、細胞移植等技術,促進機體損傷區域的修復和再生[5]。康復醫學則是通過物理治療等措施,最大限度改善患者的功能障礙[6]。雖然二者都是獨立組建和發展的學科,但聯合干預可以彼此互補、增益療效。因此,再生康復建立在再生反應和康復治療協同作用的基礎之上(圖1),結合了再生醫學技術與臨床康復實踐,在修復缺損組織或器官的同時,將其功能恢復到最佳狀態,協同改善臨床治療的整體結果[7]。
 圖1
再生康復的協同方式與意義
圖1
再生康復的協同方式與意義
ADL:日常生活活動能力
再生康復的概念是在最近 10 余年初步形成并逐漸整合的。美國哥倫比亞大學在 2008 年成立了世界上第一個康復和再生醫學系。隨后,在 2014 年,多家知名醫療機構與院校參與了國際再生康復聯盟的建設與發展,其中包括美國梅奧醫學中心康復醫學研究院、美國匹茲堡大學麥高恩再生醫學研究所以及美國華盛頓大學干細胞和再生醫學研究所等[8]。國際再生康復聯盟的使命是將從事再生和康復醫學的科研和臨床工作者聚集在一起,形成跨學科合作,并針對開發和轉化相關的新技術進行研討[9]。
在我國,付小兵院士于 2011 年提出“5R”理念,將康復(Rehabilitation)加入到先前王正國院士提出的修復重建外科“4R”原則[切除(Resection)、修補(Repair)、替代(Replacement)和再生(Regeneration)]中,他強調,康復是修復再生過程中的重要因素和環節,如果沒有相應的康復措施加以輔助,修復重建的組織將缺乏應有的功能[10-11]。2017 年 12 月,中國康復醫學會再生醫學與康復專業委員會成立,從組織形式上為再生康復這一創新學科在我國的發展提供了保障。2018 年,付小兵院士又對再生康復的定義和內涵進行了深入的闡述,提出再生康復應從損傷和疾病即刻就開始介入,參與因疾病、衰老或創傷造成的缺損組織再生修復與功能重建的全過程,最終使患者的生存質量得以提高[4]。
2 再生康復在神經系統病損中的應用
盡管再生療法快速發展,但神經系統受損后患者肢體功能恢復不佳仍是困擾臨床的重要難題[12]。物理及機械刺激能夠優化損傷微環境,增強細胞療法和組織工程等再生手段所誘導的再生潛力,以達到理想的神經可塑性和功能恢復效果[13-14]。隨著治療觀念的更迭,再生康復治療神經系統疾病的應用有望在未來幾年大幅增加。
2.1 腦損傷
隨著康復醫學的發展和新技術的應用,神經康復取得了前所未有的效果,但目前仍然面對的問題是物理刺激的治療效果受到能量傳輸效率因物理-生物轉換而減弱的限制[15-16]。外泌體治療技術能夠很好地解決以上問題,不僅能夠誘導組織再生,還可以作為神經康復的基本補充,將康復治療過程延伸到急性病程,靶向特定的病損部位并增強其對物理刺激的感受,從時間和空間上增益康復療效。因此,外泌體治療與物理刺激的結合實現了生物-物理互補,能夠顯著改善腦損傷疾病的預后[17-18]。
此外,在顱腦病損中,干細胞移植療法的可行性已在臨床上得到證明,康復治療能夠調節損傷微環境并增強干細胞的再生潛力[19]。例如,運動療法能夠動員干細胞參與組織修復,通過增加再生神經元與大腦半球內的連接、促進未受影響區域的功能重組來改善患者的功能恢復[20-22]。此外,針灸、藥物干預、功能性電刺激以及經顱磁刺激等措施均能影響細胞行為從而改善大腦的興奮性,為干細胞移植后的生存和功能整合創造更有利的微環境[23-26]。
2.2 脊髓損傷
雖然目前越來越多的再生技術研究聚焦于脊髓損傷,但由于神經元再生不足和軸突可塑性差,無法確保遠期的功能恢復效果[27-29]。在嚴重脊髓損傷時,患者肢體的自主運動微弱甚至缺失,有針對性地使用功能性電刺激療法促進肢體肌肉的收縮,再結合干細胞療法重建脊髓通路,能夠更好地維持并恢復神經系統的傳導功能[30-31]。此外,有研究對接受胸 9 節段椎板切除術的大鼠進行干細胞療法聯合高壓氧治療,結果顯示聯合治療組大鼠的運動功能恢復優于單因素治療組[32]。Tashiro 等[33]在嚴重胸髓挫傷小鼠模型中結合干細胞移植和運動訓練,結果顯示聯合療法促進了損傷處突觸發生和軸突再生,恢復了 γ-氨基丁酸活性,并減少了與疼痛相關的降鈣素基因相關肽陽性纖維的數量。以上研究為再生康復策略在脊髓病損中的應用提供了理論基礎和實驗依據。
2.3 周圍神經損傷
受損的周圍神經可以再生,但再生的速度限制在 1~3 mm/d[34]。使用自體神經移植治療可能會使患者面臨供區失神經支配和二次損傷等問題,再生醫學技術具有修復神經組織缺損和提供神經營養支持的潛力,是一種有希望的替代療法[35]。周圍神經損傷不僅涉及細胞,還涉及其所支配的靶器官,包括內臟和肌肉骨骼系統。目前研究人員致力于開發提高神經再生效率、保留部分神經傳導功能并能夠延緩靶器官失用的神經導管,在損傷處提供結構性支持,促進軸突生長[36-37]。移植前的康復措施可以延緩靶器官功能失用,并指導患者進行術前預適應,而移植后的物理治療有助于新生細胞與靶器官整合并形成適當的連接,增強神經元和突觸的可塑性[23]。例如,植入神經導管后聯合電刺激可以增加新生軸突直徑,改善靶器官功能[38]。康復治療對再生技術的增益效果包括誘導神經導管中的細胞分化為神經元和少突膠質細胞,促進神經元和軸突再生以及突觸回路重組,從而改善肢體功能恢復。更好地了解聯合療法相加效應的潛在機制將有助于確定物理刺激參數,最大程度地發揮協同作用。
3 再生康復在運動系統病損中的應用
康復干預在運動系統中的宏觀效果已經得到了充分的證據支持,其主要機制在于細胞被細胞外基質包圍,細胞外基質能夠接收壓力、拉力、剪應力等形式的生物物理信號并傳遞給細胞,從而調節基因表達[39-40]。再生醫學的目的是通過刺激內源性干細胞或移植外源性干細胞來促進組織的修復或替換,其中,結合生化和生物物理因素是干細胞發揮作用的關鍵[41]。鑒于再生和康復醫學的多層次重疊,將再生康復療法應用于運動系統病損中,能夠在促進組織和功能恢復方面發揮更大的作用。
3.1 肌肉疾病
杜氏肌營養不良癥是常見的以肌肉萎縮和肌力下降為特征的遺傳病,患者基因突變導致抗肌萎縮蛋白缺乏[42]。目前已有臨床試驗表明有氧運動和等長阻力運動對于提高患者肌力的有效性[43-45]。除此之外,機械刺激可以促進肌衛星細胞的增殖及分化,促進骨骼肌的修復[46]。由此分析,將上述康復治療過程與再生技術如細胞移植相結合,有望形成遠期療效更佳的再生康復治療方案。實驗表明,通過移植健康小鼠的肌衛星細胞能夠改善杜氏肌營養不良癥小鼠模型中 dystrophin 陽性肌細胞的數量,在此基礎上進行康復運動來增強肌肉功能,能夠改善長期功能結果[47-48]。
容積性肌肉喪失是一種由創傷或手術導致的肌肉喪失和功能損害疾病。單獨應用干細胞移植或康復治療,僅對患者的功能結果有輕微改善[49]。綜合分析臨床應用再生康復策略的案例報道顯示,在缺損區植入生物支架材料,而后進行康復訓練,容積性肌肉喪失患者肌力改善了 20%~40%[50-51]。再生康復聯合方法不僅能夠改善肌肉的結構和生物力學,還可以通過增加血管、神經的再生,降低肌肉的纖維化程度[51]。
3.2 骨與關節損傷
骨骼具有可塑性,即在承受機械負荷時會適應其強度和幾何形狀以滿足功能需求[52],因此在臨床上,骨折復位固定后通常進行康復治療,包括早期負重運動、低強度電刺激和脈沖超聲等[53-55]。相較于術后康復,再生康復策略不僅恢復了患者的活動功能,還糾正了周圍結構中導致損傷的生物力學因素。因此,在骨折的動物模型中進行的再生康復策略研究都得到了積極的結果反饋,包括植入含有干細胞的支架后啟動電刺激和干細胞注射后應用脈沖超聲等[56-58]。
膝關節損傷后功能恢復的難點主要在于半月板和關節軟骨自身修復能力有限[59]。富血小板血漿(platelet-rich plasma, PRP)通過釋放和調節來自血小板的各種生長因子來抑制局部炎癥反應,促進微循環重建和組織再生,是運動系統損傷的新療法[60-63]。關節內 PRP 注射對膝骨關節炎有明顯止痛和改善功能的效果[64]。此外,已有研究結果表明,PRP 技術與超聲、機械刺激等康復療法結合能夠增強療效[65]。例如,運動療法能夠為 PRP 的再生作用創造合適的微環境,有利于透明軟骨和軟骨下骨的再生修復[66];低強度脈沖超聲刺激能改善 PRP 治療后關節軟骨的生物力學特性,減少關節摩擦造成的軟骨損傷[67]。振動療法也是常見的康復干預措施,有助于改善肌肉功能和本體感覺[68-69],還能夠增加軟骨細胞層的厚度,因此被建議用于已經接受細胞移植的膝骨關節炎患者的聯合治療[70-71]。盡管再生康復療法有助于改善骨關節系統的結構和功能,但還需要進一步的研究來闡明這些聯合療法的機制,并確定適用于臨床的最佳治療組合。
3.3 肌腱與韌帶損傷
受傷后,肌腱和韌帶會根據解剖位置和損傷程度而產生不同的后果,多數情況下很難完全恢復功能。肌腱損傷的動物模型顯示,結合機械刺激能夠顯著提高干細胞移植療效[72]。在跟腱損傷的大鼠模型中,PRP 治療改善了肌肉僵硬現象和肌力,機械負荷使其療效持續存在[73-74]。此外,PRP 對肩袖損傷、肱骨外上髁炎等肌腱損傷疾病也具有良好的治療效果,PRP 注射聯合體外沖擊波治療能夠緩解肩袖損傷患者的疼痛并加速功能恢復[75-76]。總而言之,這些研究結果突出了再生策略與康復措施相結合的重要性,以維持機械負荷,繼而恢復肌腱與韌帶的結構和功能。
4 再生康復在循環系統疾病中的應用
動脈損傷、撕裂和血栓形成通常需要緊急的血管重建,快速恢復血流是挽救肢體和重要器官的核心。目前,干細胞已經成為循環系統疾病治療的選擇之一,但循環系統中細胞的數量是動態的[77-78]。有研究發現運動計劃的時長和強度與循環細胞數量呈正相關[79-80]。運動可能通過改善宿主器官的歸巢和旁分泌作用,促進干細胞釋放,并誘導其增殖和分化[81-82],這說明運動訓練對于接受干細胞治療的患者來說非常重要,不僅可以通過建立適當的運動方案調控干細胞的數量和狀態,還可以通過控制心血管危險因素來改善預后。
5 展望
再生康復是一個有前景的新興領域。其未來的研究方向與目標是探索實現再生康復的精準評定與治療體系。再生康復以恢復或改善身體結構、身體功能、日常生活活動能力及社會參與能力為最終目標,因此在實施再生康復技術前后都應進行評定,通過評定確定方案。所以,需要不斷進行探索以確定評定功能恢復的標準化程序與生理結果。
有關再生康復的大量研究結果表明,相關策略在實驗環境下能夠促進缺陷組織的修復和功能恢復[32-33, 47-48]。所以,未來的目標是將實驗策略轉化為臨床實踐,以優化患者的功能和生活質量。臨床前研究應考慮影響治療的許多潛在因素,這使得研究設計復雜且難以實施。為了克服這些轉化難題,可以建立臨床前數據共享平臺和多中心臨床前研究,增強預測價值和統計能力,并提高臨床轉化速度和治療方案評估的可信度[83-84]。
未來還可以成立跨學科工作組,進一步推進基礎科研人員、臨床醫生以及康復治療師的合作,深入發掘科研活動中可以進行臨床轉化的再生康復項目,將組織、細胞和分子水平上的物理化學刺激的影響以及對生物力學的理解整合到臨床實踐中,最大限度地發揮康復治療和再生療法的作用,以開發更高效的再生康復聯合治療策略。
利益沖突:所有作者聲明不存在利益沖突。





