引用本文: 梁德, 葉林強, 江曉兵, 黃偉權, 姚珍松, 唐永超, 張順聰, 晉大祥. 骨水泥-椎體體積比及椎體骨壁裂口與經皮椎體成形術骨水泥滲漏的相關性分析. 中國修復重建外科雜志, 2014, 28(11): 1358-1363. doi: 10.7507/1002-1892.20140294 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
經皮椎體成形術(percutaneous vertebroplasty,PVP)是近年發展起來的一項治療骨質疏松性椎體壓縮骨折(osteoporotic vertebral compression fracture,OVCF)的微創脊柱外科技術[1]。骨水泥滲漏是PVP治療OVCF的重要并發癥[2],預判骨水泥滲漏的風險以盡量減少該并發癥發生是研究關注焦點。既往研究認為骨水泥黏度、骨水泥注入量及椎體骨壁裂口是發生骨水泥滲漏的重要影響因素[3-4]。但是,若未考慮椎體壓縮程度、不同個體及節段的椎體體積等差異因素,單純分析骨水泥注入量對骨水泥滲漏的影響,會影響研究結果的準確性。本研究在納入既往報道分析的影響因素基礎上,納入新指標——骨水泥-椎體體積比[5],進一步探討PVP治療OVCF時發生骨水泥滲漏的相關危險因素。報告如下。
1 臨床資料
1.1 一般資料
以2011年3月-2012年3月因單節段OVCF接受PVP治療且術前骨密度、正側位X線片、MRI和術后CT等臨床資料完整的98例患者為研究對象。男13例,女85例;年齡54~95歲,平均77.2歲。受累節段:T7 5例,T8 3例,T9 8例,T10 4例,T11 11例,T12 15例,L1 22例,L2 13例,L3 11例,L4 6例。病程15~120?d,平均43 d。59例有明確外傷史,其中提重物致傷21例,打噴嚏致傷17例,乘車顛簸致傷10例,跌倒傷11例;39例無明確外傷史。患者均表現為頑固性胸背痛或腰背痛,疼痛隨體位改變而加重,均經系統保守治療2周疼痛緩解不明顯。術前使用雙能X線吸收法檢測腰椎和/或雙髖骨密度,骨密度T值為—?6.7~—?2.5,平均—?3.8。正側位X線片示椎體骨質疏松伴部分椎體高度丟失,部分椎體壓縮骨折呈楔形變;MRI T2加權脂肪抑制像顯示與體格檢查壓痛點相對應的椎體骨髓水腫。結合患者癥狀、體征、骨密度值及影像學檢查診斷為OVCF,均未合并脊髓壓迫體征。
1.2 手術方法
為避免骨水泥彌散差異、學習曲線、手術習慣以及術式導致的偏倚,PVP分別由2名同年資脊柱外科醫生經椎弓根雙側穿刺置管并使用相同工具與骨水泥材料(丙烯酸樹脂骨水泥Ⅲ)完成。
局麻下,使用專用海綿墊將患者胸部及髂部墊高,聯合調整手術床使其呈過伸俯臥位。根據椎弓根透視后的體表投影確定穿刺點,C臂X線機透視引導下鉆入穿刺套管,當正位透視影像顯示穿刺套管針尖端到達椎弓根內側壁時,行側位透視確認其到達椎體后壁后,將穿刺套管置入椎體。正位透視見穿刺套管針尖端位于椎弓根內側壁與正中線之間,側位透視穿刺套管針尖端至椎體前下1/3,視為穿刺套管位于滿意的骨水泥注入點。取少量骨組織送病理組織活檢,明確為正常骨組織。待骨水泥呈牙膏狀時,再次確認穿刺套管位于合適深度后,雙側同時從前至后向椎體內注入骨水泥,透視監測骨水泥彌散、填充情況,于骨水泥接近椎體后壁前約4?mm位置時停止注入。如任何一側工作管道在注射時發生骨水泥向椎體周圍靜脈及椎管內滲漏,立刻停止注射,觀察患者無異常表現后,于對側管道酌情繼續注射骨水泥。骨水泥固化時間為15?min,確認骨水泥固化后,轉動、拔出穿刺套管。術后常規使用抗感染及抗骨質疏松等藥物治療,術后第2天在支具保護下下床活動。
1.3 觀測指標
記錄患者骨密度、手術節段(胸、腰椎)、術前手術節段椎體前緣和中部壓縮程度、術前手術節段椎體矢狀面Cobb角、合并椎體骨壁裂口,手術節段椎體體積,骨水泥注入量,骨水泥-椎體體積比及骨水泥滲漏情況。骨密度、手術節段由同1名住院醫生回顧病例資料完成;術前椎體壓縮程度、骨水泥滲漏情況評價和手術節段椎體體積、骨水泥注入量及骨水泥-椎體體積比測算由2名住院醫生完成,當兩人意見不一時,經商議后確定。
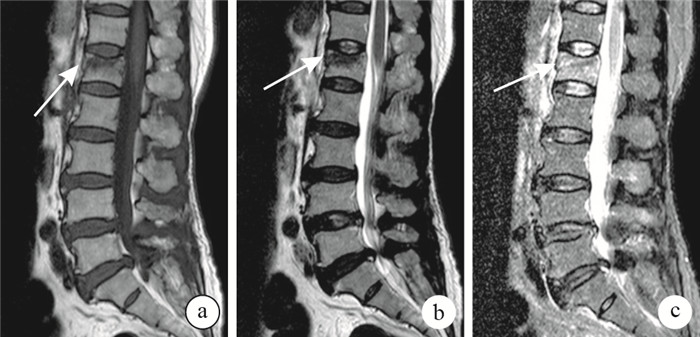
術前手術節段椎體前緣和中部壓縮程度測量方法:于術前側位X線片上,以最靠近手術節段的上位或下位正常椎體前緣、中部高度為參考標準評價椎體壓縮程度,分為輕(1/3以內)、中(1/3~2/3)、重(超過2/3)3級。矢狀面Cobb角是指手術節段椎體上終板垂線與下終板垂線的夾角。手術節段椎體是否合并骨壁裂口評價方法:參考Hiwatashi等[6]和Koh等[7]的骨壁裂口定義,MRI T1加權像、T2加權像、T2加權脂肪抑制像矢狀面顯示受累節段椎體周壁或者上、下終板松質骨邊緣不規則,有錯位現象,即判定為存在骨壁裂口(圖 1)。
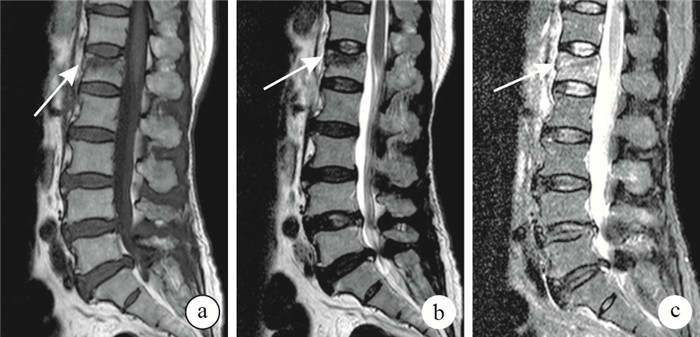 圖1
術前MRI評價骨壁裂口?箭頭示骨壁裂口???T1加權像?T2加權像?T2加權脂肪抑制像
Figure1.
Vertebral body wall incompetence assessed based on preoperative MRI?? ?Arrow indicated vertebral body wall incompetence ? T1-weighted image ? T2-weighted image ? T2-weighted fat supression image
圖1
術前MRI評價骨壁裂口?箭頭示骨壁裂口???T1加權像?T2加權像?T2加權脂肪抑制像
Figure1.
Vertebral body wall incompetence assessed based on preoperative MRI?? ?Arrow indicated vertebral body wall incompetence ? T1-weighted image ? T2-weighted image ? T2-weighted fat supression image
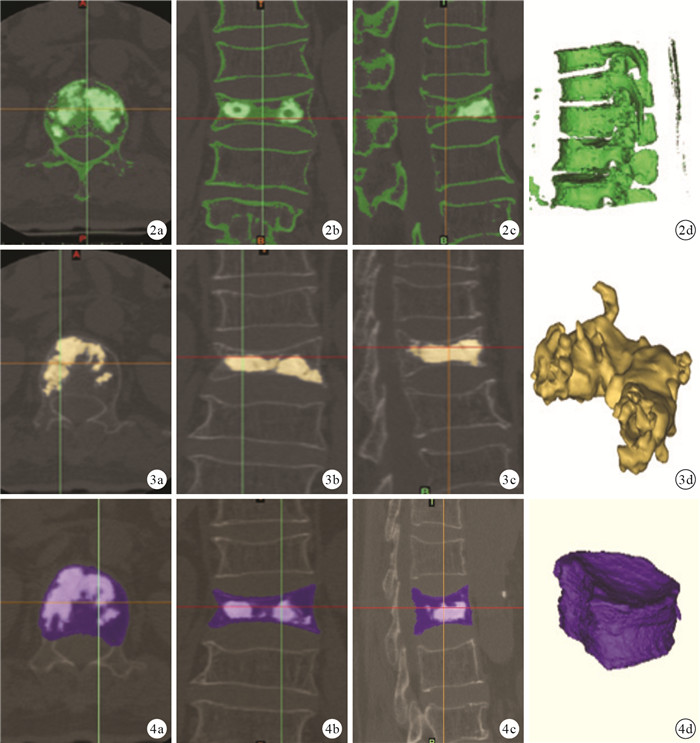
采用Mimic 14.1軟件(Materialise公司,美國)測量手術節段椎體體積、骨水泥注入量及骨水泥-椎體體積比。具體步驟:術后CT掃描完成后導出Dicom格式圖片,導入至Mimics 14.1軟件,利用軟組織、骨組織、骨水泥Hounsfield值不同的特點,應用軟件閾值分割工具將骨組織、骨水泥與軟組織分開,參考的閾值范圍為系統默認的骨組織、骨水泥Hounsfield值范圍(226~3?071)。軟件自動形成各層面骨組織及骨水泥的表面輪廓線,并獲得手術節段及鄰近節段的三維模型(圖 2)。利用骨水泥與骨組織Hounsfield值不同的特點,應用閾值分割工具將骨水泥從脊柱節段中獨立出來,并生成高質量級別骨水泥三維模型(圖 3);使用三維體積計算功能計算手術節段椎體內骨水泥量(精確至0.01 mm3)。應用Edit mask工具對骨組織圖像進行編輯,在所有斷層圖像上將手術節段椎體與椎弓根及肋骨分隔開,從而單獨分離出手術節段椎體,其中椎體與椎弓根的分隔線統一確定為椎弓根椎上切跡和椎下切跡前緣,最終將強化后的椎體單獨分離出來,輸出高質量級別的三維重建圖像(圖 4);并利用三維計算功能計算出手術節段椎體體積(精確至0.01 mm3)。最后按以下公式計算骨水泥-椎體體積比:骨水泥注入量/手術節段椎體體積×100%。
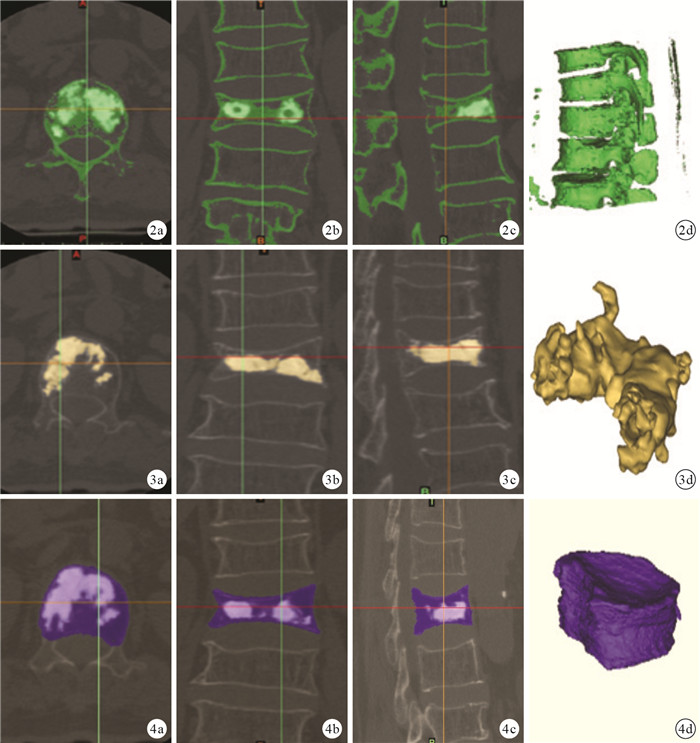 圖2
建立手術節段及鄰近節段的三維模型?? ?~?骨組織及骨水泥的軸面、冠狀面、矢狀面重建圖像?手術節段及鄰近節段的三維模型??圖 3?建立椎體內骨水泥三維模型?~?骨水泥軸面、冠狀面、矢狀面重建圖像?骨水泥三維模型??圖 4?獲取手術節段椎體的三維模型?~?手術節段椎體軸面、冠狀面、矢狀面圖像?手術節段椎體三維模型
Figure2.
Three-dimensional model of the operated and adjacent spine segments reconstruction?? ?-? Axial, coronal, and sagittal reconstructed images of the spine segment including cement and bone ?Three-dimensional model of operated and adjacent spine segments including cement and bone ??Fig. 3?Three-dimensional model of intravertebral bone cement reconstruction ?-? Axial, coronal, and sagittal reconstructed images of intravertebral bone cement ? Three-dimensional model of intravertebral bone cement??Fig. 4?Three-dimensional model of vertebral body of the operated spine segment reconstruction ?-? Axial, coronal, and sagittal reconstructed images of vertebral body of the operated segment?Three-dimensional model of vertebral body of the operated spine segment
圖2
建立手術節段及鄰近節段的三維模型?? ?~?骨組織及骨水泥的軸面、冠狀面、矢狀面重建圖像?手術節段及鄰近節段的三維模型??圖 3?建立椎體內骨水泥三維模型?~?骨水泥軸面、冠狀面、矢狀面重建圖像?骨水泥三維模型??圖 4?獲取手術節段椎體的三維模型?~?手術節段椎體軸面、冠狀面、矢狀面圖像?手術節段椎體三維模型
Figure2.
Three-dimensional model of the operated and adjacent spine segments reconstruction?? ?-? Axial, coronal, and sagittal reconstructed images of the spine segment including cement and bone ?Three-dimensional model of operated and adjacent spine segments including cement and bone ??Fig. 3?Three-dimensional model of intravertebral bone cement reconstruction ?-? Axial, coronal, and sagittal reconstructed images of intravertebral bone cement ? Three-dimensional model of intravertebral bone cement??Fig. 4?Three-dimensional model of vertebral body of the operated spine segment reconstruction ?-? Axial, coronal, and sagittal reconstructed images of vertebral body of the operated segment?Three-dimensional model of vertebral body of the operated spine segment
骨水泥滲漏判定:骨水泥滲漏定義為在術后CT矢狀面、冠狀面和橫斷面,骨水泥出現在手術節段椎體皮質骨邊界外或進入至周圍血管。按照Yeon等[8]分類法分為B、C、S型,B型為骨水泥沿椎基底靜脈滲漏至椎體后緣,C型為沿椎體骨壁裂口滲漏,S型為沿椎間靜脈滲漏。
1.4 統計學方法
采用SPSS13.0統計軟件進行分析。單因素分析計量資料以均數±標準差表示,組間比較采用獨立樣本t檢驗;分類資料組間比較采用χ2檢驗或秩和檢驗。對有統計學意義的變量采用多因素logistic回歸分析。檢驗水準α=0.05。
2 結果
患者均順利完成手術,手術時間為30~50 min,平均40 min。骨水泥-椎體體積比為7.84%~38.99%,平均24.88%。術后所有患者疼痛癥狀明顯減輕。98例均獲隨訪,隨訪時間6~12個月,平均8個月。49例手術節段發生骨水泥滲漏,其中B型10例、C型30例、S型9例。術后患者均未發生神經損傷、肺部栓塞等相關并發癥。單因素分析顯示,兩組骨水泥-椎體體積比和術前合并椎體骨壁裂口比較,差異有統計學意義(P < 0.05);骨密度、手術節段、術前手術節段椎體前緣及中部壓縮程度、矢狀面Cobb角及骨水泥注入量比較,差異均無統計學意義(P > 0.05);見表 1。logistic回歸分析顯示,骨水泥-椎體體積比和術前合并椎體骨壁裂口是發生骨水泥滲漏的危險因素(P < 0.05),見表 2。
3 討論
隨著現代社會人口老齡化的加劇,OVCF發病率日益增加。OVCF導致的疼痛及椎體進行性后凸畸形嚴重影響老年人的生活質量、生理活動及心理健康,甚至導致死亡[9]。PVP通過在透視引導下在骨折椎體注入骨水泥以穩定椎體骨折,可有效緩解OVCF引起的疼痛[1]。盡管手術操作技術越來越成熟,Meta分析也顯示PVP治療OVCF的并發癥發生率較低,僅為1.6%~3.8%[10],但仍存在并發癥發生風險。骨水泥滲漏是PVP的主要并發癥,骨水泥滲漏主要引起神經損傷[11]、肺栓塞[12]等,如向椎間盤滲漏可能會導致相鄰椎體骨折[13]。因此為了評定PVP治療OVCF的風險效益,了解并明確術前相關危險因素以預防骨水泥滲漏具有重要意義。
PVP治療OVCF的骨水泥注入量與骨水泥滲漏的關系目前仍存在爭議。Belkoff等[14]在12具尸體上制備了144個椎體壓縮骨折模型,實驗中有8個椎體出現骨水泥滲漏,且均為注射6 mL以上模型。但Hong等[15]回顧性研究了骨水泥滲漏的影響因素,認為骨水泥注入量不是引起滲漏的原因。本研究結果顯示,骨水泥-椎體體積比是引起骨水泥滲漏的危險因素之一,而骨水泥注入量不是引起滲漏的相關因素。結合既往研究結果,我們認為骨水泥注入量與骨水泥滲漏關系存在爭議的原因可能是不能單純關注術中骨水泥注入量,因不同患者、不同節段、不同壓縮程度的椎體體積均不同,在不同大小椎體內注射相同量骨水泥會產生不同效應。相比單純骨水泥注入量,骨水泥-椎體體積比克服了上述因素帶來的偏倚,更能反映骨水泥注入量與骨水泥滲漏的關系[16]。Nieuwenhuijse等[17]的研究顯示,平均骨水泥-椎體體積比為22%時,骨水泥-椎體體積比不是引起骨水泥滲漏的因素,但當高于該比例時,需警惕骨水泥滲漏的發生。本研究平均骨水泥-椎體體積比為24.88%,發現骨水泥-椎體體積比是引起骨水泥滲漏的危險因素之一,與Nieuwenhuijse等[17]的結果一致。
椎體骨壁裂口作為骨水泥滲漏的主要危險因素已得到大多數學者認可,但椎體壓縮程度與骨水泥滲漏的關系也存在爭議。Genant等[18]根據手術節段椎體壓縮程度及骨折類型制定的OVCF半定量分類法,已被證實可替代OVCF定量形態學測量的分類方法,具有快速、可靠的特點。Nieuwenhuijse等[19]的研究利用該分類方法進行手術節段椎體壓縮分級,按照Yeon等[8]的骨水泥滲漏分類法分別分析3種滲漏類型的影響因素,發現手術節段椎體壓縮程度、椎體骨壁裂口是引起C型滲漏的因素,雖然手術節段椎體壓縮程度、椎體骨壁裂口在多因素分析中仍為獨立影響因素,他們認為很大可能是因為椎體壓縮程度越嚴重的椎體合并椎體骨壁裂口的機會越大。Hiwatashi等[6]和Koh等[7]通過在術前MRI上測量手術節段的相關指標,結合術后在CT上評價骨水泥滲漏,分析骨水泥滲漏的影響因素,發現骨水泥滲漏與椎體骨壁裂口有明顯相關性,合并椎體骨壁裂口的手術節段骨水泥滲漏風險高,而手術節段椎體壓縮程度不是骨水泥滲漏的影響因素。Nieuwenhuijse等[19]認為Hiwatashi等[6]和Koh等[7]的研究未發現手術節段椎體壓縮程度是骨水泥滲漏的影響因素,可能與在單純一個影像面測量相關指標不足以評價手術節段的壓縮程度有關。本研究通過術前X線片測量手術節段椎體前緣、中部壓縮程度和Cobb角評價手術節段椎體壓縮程度,亦未發現這些形態指標是導致骨水泥滲漏的影響因素。因此,結合本研究發現的骨水泥滲漏與椎體骨壁裂口的關系和既往研究結果,我們認為椎體骨壁裂口是骨水泥滲漏的危險因素,合并椎體骨壁裂口的手術節段骨水泥滲漏風險更高。
綜上述,術前合并椎體骨壁裂口及骨水泥-椎體體積比是PVP治療OVCF骨水泥滲漏的危險因素,合并椎體骨壁裂口和骨水泥-椎體體積比越大的手術節段,發生骨水泥滲漏風險越高。但本研究存在以下幾點不足:①部分手術節段經Mimic 14.1軟件測出的骨水泥注入量相對較高,由于術中未常規記錄骨水泥注入量,因此無法進一步核對;②通過Mimic 14.1軟件測量術前手術節段椎體和鄰近節段椎體體積,以其比值評價手術節段椎體壓縮程度應是一種相對更準確的評價方法,但由于本組患者未將CT作為術前常規檢查,故不能通過該方法評價手術節段椎體壓縮程度;③由于術前CT不是常規檢查以及骨折復位等原因,基于術后CT測量的椎體體積可能與術前椎體體積存在一定差異,對研究結果有一定影響。針對上述不足,有待進一步通過術中準確記錄骨水泥注入量及術前CT評價手術節段椎體壓縮程度的高質量研究,更準確地評價骨水泥-椎體體積比對骨水泥滲漏的影響。
經皮椎體成形術(percutaneous vertebroplasty,PVP)是近年發展起來的一項治療骨質疏松性椎體壓縮骨折(osteoporotic vertebral compression fracture,OVCF)的微創脊柱外科技術[1]。骨水泥滲漏是PVP治療OVCF的重要并發癥[2],預判骨水泥滲漏的風險以盡量減少該并發癥發生是研究關注焦點。既往研究認為骨水泥黏度、骨水泥注入量及椎體骨壁裂口是發生骨水泥滲漏的重要影響因素[3-4]。但是,若未考慮椎體壓縮程度、不同個體及節段的椎體體積等差異因素,單純分析骨水泥注入量對骨水泥滲漏的影響,會影響研究結果的準確性。本研究在納入既往報道分析的影響因素基礎上,納入新指標——骨水泥-椎體體積比[5],進一步探討PVP治療OVCF時發生骨水泥滲漏的相關危險因素。報告如下。
1 臨床資料
1.1 一般資料
以2011年3月-2012年3月因單節段OVCF接受PVP治療且術前骨密度、正側位X線片、MRI和術后CT等臨床資料完整的98例患者為研究對象。男13例,女85例;年齡54~95歲,平均77.2歲。受累節段:T7 5例,T8 3例,T9 8例,T10 4例,T11 11例,T12 15例,L1 22例,L2 13例,L3 11例,L4 6例。病程15~120?d,平均43 d。59例有明確外傷史,其中提重物致傷21例,打噴嚏致傷17例,乘車顛簸致傷10例,跌倒傷11例;39例無明確外傷史。患者均表現為頑固性胸背痛或腰背痛,疼痛隨體位改變而加重,均經系統保守治療2周疼痛緩解不明顯。術前使用雙能X線吸收法檢測腰椎和/或雙髖骨密度,骨密度T值為—?6.7~—?2.5,平均—?3.8。正側位X線片示椎體骨質疏松伴部分椎體高度丟失,部分椎體壓縮骨折呈楔形變;MRI T2加權脂肪抑制像顯示與體格檢查壓痛點相對應的椎體骨髓水腫。結合患者癥狀、體征、骨密度值及影像學檢查診斷為OVCF,均未合并脊髓壓迫體征。
1.2 手術方法
為避免骨水泥彌散差異、學習曲線、手術習慣以及術式導致的偏倚,PVP分別由2名同年資脊柱外科醫生經椎弓根雙側穿刺置管并使用相同工具與骨水泥材料(丙烯酸樹脂骨水泥Ⅲ)完成。
局麻下,使用專用海綿墊將患者胸部及髂部墊高,聯合調整手術床使其呈過伸俯臥位。根據椎弓根透視后的體表投影確定穿刺點,C臂X線機透視引導下鉆入穿刺套管,當正位透視影像顯示穿刺套管針尖端到達椎弓根內側壁時,行側位透視確認其到達椎體后壁后,將穿刺套管置入椎體。正位透視見穿刺套管針尖端位于椎弓根內側壁與正中線之間,側位透視穿刺套管針尖端至椎體前下1/3,視為穿刺套管位于滿意的骨水泥注入點。取少量骨組織送病理組織活檢,明確為正常骨組織。待骨水泥呈牙膏狀時,再次確認穿刺套管位于合適深度后,雙側同時從前至后向椎體內注入骨水泥,透視監測骨水泥彌散、填充情況,于骨水泥接近椎體后壁前約4?mm位置時停止注入。如任何一側工作管道在注射時發生骨水泥向椎體周圍靜脈及椎管內滲漏,立刻停止注射,觀察患者無異常表現后,于對側管道酌情繼續注射骨水泥。骨水泥固化時間為15?min,確認骨水泥固化后,轉動、拔出穿刺套管。術后常規使用抗感染及抗骨質疏松等藥物治療,術后第2天在支具保護下下床活動。
1.3 觀測指標
記錄患者骨密度、手術節段(胸、腰椎)、術前手術節段椎體前緣和中部壓縮程度、術前手術節段椎體矢狀面Cobb角、合并椎體骨壁裂口,手術節段椎體體積,骨水泥注入量,骨水泥-椎體體積比及骨水泥滲漏情況。骨密度、手術節段由同1名住院醫生回顧病例資料完成;術前椎體壓縮程度、骨水泥滲漏情況評價和手術節段椎體體積、骨水泥注入量及骨水泥-椎體體積比測算由2名住院醫生完成,當兩人意見不一時,經商議后確定。
術前手術節段椎體前緣和中部壓縮程度測量方法:于術前側位X線片上,以最靠近手術節段的上位或下位正常椎體前緣、中部高度為參考標準評價椎體壓縮程度,分為輕(1/3以內)、中(1/3~2/3)、重(超過2/3)3級。矢狀面Cobb角是指手術節段椎體上終板垂線與下終板垂線的夾角。手術節段椎體是否合并骨壁裂口評價方法:參考Hiwatashi等[6]和Koh等[7]的骨壁裂口定義,MRI T1加權像、T2加權像、T2加權脂肪抑制像矢狀面顯示受累節段椎體周壁或者上、下終板松質骨邊緣不規則,有錯位現象,即判定為存在骨壁裂口(圖 1)。
 圖1
術前MRI評價骨壁裂口?箭頭示骨壁裂口???T1加權像?T2加權像?T2加權脂肪抑制像
Figure1.
Vertebral body wall incompetence assessed based on preoperative MRI?? ?Arrow indicated vertebral body wall incompetence ? T1-weighted image ? T2-weighted image ? T2-weighted fat supression image
圖1
術前MRI評價骨壁裂口?箭頭示骨壁裂口???T1加權像?T2加權像?T2加權脂肪抑制像
Figure1.
Vertebral body wall incompetence assessed based on preoperative MRI?? ?Arrow indicated vertebral body wall incompetence ? T1-weighted image ? T2-weighted image ? T2-weighted fat supression image
采用Mimic 14.1軟件(Materialise公司,美國)測量手術節段椎體體積、骨水泥注入量及骨水泥-椎體體積比。具體步驟:術后CT掃描完成后導出Dicom格式圖片,導入至Mimics 14.1軟件,利用軟組織、骨組織、骨水泥Hounsfield值不同的特點,應用軟件閾值分割工具將骨組織、骨水泥與軟組織分開,參考的閾值范圍為系統默認的骨組織、骨水泥Hounsfield值范圍(226~3?071)。軟件自動形成各層面骨組織及骨水泥的表面輪廓線,并獲得手術節段及鄰近節段的三維模型(圖 2)。利用骨水泥與骨組織Hounsfield值不同的特點,應用閾值分割工具將骨水泥從脊柱節段中獨立出來,并生成高質量級別骨水泥三維模型(圖 3);使用三維體積計算功能計算手術節段椎體內骨水泥量(精確至0.01 mm3)。應用Edit mask工具對骨組織圖像進行編輯,在所有斷層圖像上將手術節段椎體與椎弓根及肋骨分隔開,從而單獨分離出手術節段椎體,其中椎體與椎弓根的分隔線統一確定為椎弓根椎上切跡和椎下切跡前緣,最終將強化后的椎體單獨分離出來,輸出高質量級別的三維重建圖像(圖 4);并利用三維計算功能計算出手術節段椎體體積(精確至0.01 mm3)。最后按以下公式計算骨水泥-椎體體積比:骨水泥注入量/手術節段椎體體積×100%。
 圖2
建立手術節段及鄰近節段的三維模型?? ?~?骨組織及骨水泥的軸面、冠狀面、矢狀面重建圖像?手術節段及鄰近節段的三維模型??圖 3?建立椎體內骨水泥三維模型?~?骨水泥軸面、冠狀面、矢狀面重建圖像?骨水泥三維模型??圖 4?獲取手術節段椎體的三維模型?~?手術節段椎體軸面、冠狀面、矢狀面圖像?手術節段椎體三維模型
Figure2.
Three-dimensional model of the operated and adjacent spine segments reconstruction?? ?-? Axial, coronal, and sagittal reconstructed images of the spine segment including cement and bone ?Three-dimensional model of operated and adjacent spine segments including cement and bone ??Fig. 3?Three-dimensional model of intravertebral bone cement reconstruction ?-? Axial, coronal, and sagittal reconstructed images of intravertebral bone cement ? Three-dimensional model of intravertebral bone cement??Fig. 4?Three-dimensional model of vertebral body of the operated spine segment reconstruction ?-? Axial, coronal, and sagittal reconstructed images of vertebral body of the operated segment?Three-dimensional model of vertebral body of the operated spine segment
圖2
建立手術節段及鄰近節段的三維模型?? ?~?骨組織及骨水泥的軸面、冠狀面、矢狀面重建圖像?手術節段及鄰近節段的三維模型??圖 3?建立椎體內骨水泥三維模型?~?骨水泥軸面、冠狀面、矢狀面重建圖像?骨水泥三維模型??圖 4?獲取手術節段椎體的三維模型?~?手術節段椎體軸面、冠狀面、矢狀面圖像?手術節段椎體三維模型
Figure2.
Three-dimensional model of the operated and adjacent spine segments reconstruction?? ?-? Axial, coronal, and sagittal reconstructed images of the spine segment including cement and bone ?Three-dimensional model of operated and adjacent spine segments including cement and bone ??Fig. 3?Three-dimensional model of intravertebral bone cement reconstruction ?-? Axial, coronal, and sagittal reconstructed images of intravertebral bone cement ? Three-dimensional model of intravertebral bone cement??Fig. 4?Three-dimensional model of vertebral body of the operated spine segment reconstruction ?-? Axial, coronal, and sagittal reconstructed images of vertebral body of the operated segment?Three-dimensional model of vertebral body of the operated spine segment
骨水泥滲漏判定:骨水泥滲漏定義為在術后CT矢狀面、冠狀面和橫斷面,骨水泥出現在手術節段椎體皮質骨邊界外或進入至周圍血管。按照Yeon等[8]分類法分為B、C、S型,B型為骨水泥沿椎基底靜脈滲漏至椎體后緣,C型為沿椎體骨壁裂口滲漏,S型為沿椎間靜脈滲漏。
1.4 統計學方法
采用SPSS13.0統計軟件進行分析。單因素分析計量資料以均數±標準差表示,組間比較采用獨立樣本t檢驗;分類資料組間比較采用χ2檢驗或秩和檢驗。對有統計學意義的變量采用多因素logistic回歸分析。檢驗水準α=0.05。
2 結果
患者均順利完成手術,手術時間為30~50 min,平均40 min。骨水泥-椎體體積比為7.84%~38.99%,平均24.88%。術后所有患者疼痛癥狀明顯減輕。98例均獲隨訪,隨訪時間6~12個月,平均8個月。49例手術節段發生骨水泥滲漏,其中B型10例、C型30例、S型9例。術后患者均未發生神經損傷、肺部栓塞等相關并發癥。單因素分析顯示,兩組骨水泥-椎體體積比和術前合并椎體骨壁裂口比較,差異有統計學意義(P < 0.05);骨密度、手術節段、術前手術節段椎體前緣及中部壓縮程度、矢狀面Cobb角及骨水泥注入量比較,差異均無統計學意義(P > 0.05);見表 1。logistic回歸分析顯示,骨水泥-椎體體積比和術前合并椎體骨壁裂口是發生骨水泥滲漏的危險因素(P < 0.05),見表 2。
3 討論
隨著現代社會人口老齡化的加劇,OVCF發病率日益增加。OVCF導致的疼痛及椎體進行性后凸畸形嚴重影響老年人的生活質量、生理活動及心理健康,甚至導致死亡[9]。PVP通過在透視引導下在骨折椎體注入骨水泥以穩定椎體骨折,可有效緩解OVCF引起的疼痛[1]。盡管手術操作技術越來越成熟,Meta分析也顯示PVP治療OVCF的并發癥發生率較低,僅為1.6%~3.8%[10],但仍存在并發癥發生風險。骨水泥滲漏是PVP的主要并發癥,骨水泥滲漏主要引起神經損傷[11]、肺栓塞[12]等,如向椎間盤滲漏可能會導致相鄰椎體骨折[13]。因此為了評定PVP治療OVCF的風險效益,了解并明確術前相關危險因素以預防骨水泥滲漏具有重要意義。
PVP治療OVCF的骨水泥注入量與骨水泥滲漏的關系目前仍存在爭議。Belkoff等[14]在12具尸體上制備了144個椎體壓縮骨折模型,實驗中有8個椎體出現骨水泥滲漏,且均為注射6 mL以上模型。但Hong等[15]回顧性研究了骨水泥滲漏的影響因素,認為骨水泥注入量不是引起滲漏的原因。本研究結果顯示,骨水泥-椎體體積比是引起骨水泥滲漏的危險因素之一,而骨水泥注入量不是引起滲漏的相關因素。結合既往研究結果,我們認為骨水泥注入量與骨水泥滲漏關系存在爭議的原因可能是不能單純關注術中骨水泥注入量,因不同患者、不同節段、不同壓縮程度的椎體體積均不同,在不同大小椎體內注射相同量骨水泥會產生不同效應。相比單純骨水泥注入量,骨水泥-椎體體積比克服了上述因素帶來的偏倚,更能反映骨水泥注入量與骨水泥滲漏的關系[16]。Nieuwenhuijse等[17]的研究顯示,平均骨水泥-椎體體積比為22%時,骨水泥-椎體體積比不是引起骨水泥滲漏的因素,但當高于該比例時,需警惕骨水泥滲漏的發生。本研究平均骨水泥-椎體體積比為24.88%,發現骨水泥-椎體體積比是引起骨水泥滲漏的危險因素之一,與Nieuwenhuijse等[17]的結果一致。
椎體骨壁裂口作為骨水泥滲漏的主要危險因素已得到大多數學者認可,但椎體壓縮程度與骨水泥滲漏的關系也存在爭議。Genant等[18]根據手術節段椎體壓縮程度及骨折類型制定的OVCF半定量分類法,已被證實可替代OVCF定量形態學測量的分類方法,具有快速、可靠的特點。Nieuwenhuijse等[19]的研究利用該分類方法進行手術節段椎體壓縮分級,按照Yeon等[8]的骨水泥滲漏分類法分別分析3種滲漏類型的影響因素,發現手術節段椎體壓縮程度、椎體骨壁裂口是引起C型滲漏的因素,雖然手術節段椎體壓縮程度、椎體骨壁裂口在多因素分析中仍為獨立影響因素,他們認為很大可能是因為椎體壓縮程度越嚴重的椎體合并椎體骨壁裂口的機會越大。Hiwatashi等[6]和Koh等[7]通過在術前MRI上測量手術節段的相關指標,結合術后在CT上評價骨水泥滲漏,分析骨水泥滲漏的影響因素,發現骨水泥滲漏與椎體骨壁裂口有明顯相關性,合并椎體骨壁裂口的手術節段骨水泥滲漏風險高,而手術節段椎體壓縮程度不是骨水泥滲漏的影響因素。Nieuwenhuijse等[19]認為Hiwatashi等[6]和Koh等[7]的研究未發現手術節段椎體壓縮程度是骨水泥滲漏的影響因素,可能與在單純一個影像面測量相關指標不足以評價手術節段的壓縮程度有關。本研究通過術前X線片測量手術節段椎體前緣、中部壓縮程度和Cobb角評價手術節段椎體壓縮程度,亦未發現這些形態指標是導致骨水泥滲漏的影響因素。因此,結合本研究發現的骨水泥滲漏與椎體骨壁裂口的關系和既往研究結果,我們認為椎體骨壁裂口是骨水泥滲漏的危險因素,合并椎體骨壁裂口的手術節段骨水泥滲漏風險更高。
綜上述,術前合并椎體骨壁裂口及骨水泥-椎體體積比是PVP治療OVCF骨水泥滲漏的危險因素,合并椎體骨壁裂口和骨水泥-椎體體積比越大的手術節段,發生骨水泥滲漏風險越高。但本研究存在以下幾點不足:①部分手術節段經Mimic 14.1軟件測出的骨水泥注入量相對較高,由于術中未常規記錄骨水泥注入量,因此無法進一步核對;②通過Mimic 14.1軟件測量術前手術節段椎體和鄰近節段椎體體積,以其比值評價手術節段椎體壓縮程度應是一種相對更準確的評價方法,但由于本組患者未將CT作為術前常規檢查,故不能通過該方法評價手術節段椎體壓縮程度;③由于術前CT不是常規檢查以及骨折復位等原因,基于術后CT測量的椎體體積可能與術前椎體體積存在一定差異,對研究結果有一定影響。針對上述不足,有待進一步通過術中準確記錄骨水泥注入量及術前CT評價手術節段椎體壓縮程度的高質量研究,更準確地評價骨水泥-椎體體積比對骨水泥滲漏的影響。