引用本文: 田勇, 董家赫, 武藝龍, 田江波, 尚萬山, 張海龍, 王孝輝. 三種手術方式治療尺骨莖突基底部骨折合并三角纖維軟骨復合體損傷近期療效對比研究. 中國修復重建外科雜志, 2024, 38(8): 968-975. doi: 10.7507/1002-1892.202403043 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
尺骨莖突骨折多并發于橈骨遠端骨折,按骨折部位不同分為尖端骨折和基底部骨折[1]。其中,尺骨莖突基底部骨折多因腕關節扭轉移位,導致附著于橈骨遠端關節面乙狀切跡和尺骨莖突基底部的三角纖維軟骨復合體(triangular fibrocartilage complex,TFCC)張力過大牽拉尺骨莖突,進而發生撕脫性骨折。因此,此類骨折常合并TFCC損傷,損傷類型以PalmerⅠB型為主[2-3]。
目前,臨床上對于尺骨莖突基底部骨折是否需要內固定及內固定方式的選擇仍存爭議[4]。有研究表明切開復位內固定對腕關節功能的恢復意義有限[5-6];同時傳統克氏針、克氏針聯合張力帶、空心螺釘等固定方式存在增加手術創傷、內植物外露以及需要二次取出等不足。此外,對于合并的TFCC損傷也容易被忽略,如不作處理,可能會影響術后腕關節功能恢復。現回顧分析河南省洛陽正骨醫院(河南省骨科醫院)2019年9月—2022年9月收治的橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷患者臨床資料,比較不同處理方式近期療效差異,以尋找療效更好治療方案。報告如下。
1 臨床資料
1.1 患者選擇標準
納入標準:① 橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷(PalmerⅠB型);② 新鮮骨折(受傷至手術時間<14 d);③ 接受手術治療;④ 隨訪時間≥12個月。排除標準:① 合并神經、血管損傷;② 開放性或病理性骨折。
2019年9月—2022年9月,共97例患者符合選擇標準納入研究。橈骨遠端骨折復位內固定后,接受單純關節鏡下縫合TFCC 37例(TFCC組)、縫合TFCC聯合切開復位內固定尺骨莖突骨折31例(聯合組)、單純切開復位內固定尺骨莖突骨折29例(內固定組)。3組患者性別、年齡、受傷側別、受傷至手術時間以及術前橈骨高度、掌傾角、尺偏角、握力、腕關節旋轉活動度、尺橈偏活動度、屈伸活動度等基線資料比較,差異均無統計學意義(P>0.05)。見表1。
1.2 手術方法
3組手術均由同一組術者完成。3組患者均取仰臥位,臂叢阻滯麻醉,常規捆扎止血帶,消毒、鋪巾。取前臂橈動脈和橈側腕屈肌腱間Henry入路,切開皮下和深筋膜暴露橈骨遠端骨折部位,助手牽引下使用克氏針撬撥復位骨折后,使用2~3枚克氏針固定。C臂X線機透視關節面、關節角度及骨折對位情況良好后,選擇合適的掌側鎖定鋼板固定,再次透視確認骨折復位及螺釘位置良好后逐層縫合切口。
TFCC組:橈骨遠端骨折復位后,患者取肩關節外展90°、肘關節屈曲90°,示指和中指使用手指套綁定,將前臂垂直懸吊。通過Lister結節定位第4、5伸肌腱鞘間3-4入路,首先于該入路注射10 mL生理鹽水撐開腕關節間隙,然后使用尖刀建立關節鏡入路;置入一傾角30°、直徑2.7 mm的鏡頭,探查關節內情況;鏡下建立尺側腕伸肌腱6 U入路和第4、5伸肌腱鞘間4-5入路,通過6 U入路置入無菌刨刀、關節籃鉗清理關節內瘀血、小骨折塊、增生滑膜組織等,清晰暴露鏡下視野;置入探鉤,鏡下行蹦床試驗、探鉤試驗,若出現蹦床試驗陽性或探鉤可輕松透過TFCC下方,提示TFCC尺側撕裂(PalmerⅠB型損傷),確定損傷層面。對于1類淺層損傷,使用可吸收PDS線套圈穿過注射器針頭,經6 U入路關節囊斜向橈側穿過破損的TFCC橈側約2 mm處,通過4-5入路使用蚊式鉗將關節內線圈拉出體外,再使用帶PDS線環的針頭通過6 U入路穿過TFCC損傷處尺側端,將線環通過4-5入路拉出體外;在體外將第1根單線穿入線環,通過線環拉入關節于6 U入路拉出體外,在關節鏡下拉緊褥式縫合撕裂部位并在關節囊外打結;如需縫合多次則重復相同步驟,將線結埋于皮下。對于2、3類深層損傷,于6 U入路向近端切開2 cm左右,分離皮下組織暴露關節囊及尺骨,使用2.0 mm克氏針向尺骨小凹處建立骨隧道,將帶PDS線注射器針頭通過骨隧道使用與1類淺層損傷相同方法褥式縫合TFCC深層,尾線通過骨隧道拉出拉緊打結固定。縫合切口,使用無菌敷料覆蓋。
內固定組:橈骨遠端骨折復位后,患者無需更換體位,以尺骨莖突為中心,向遠端切開約2 cm,解剖復位尺骨莖突后使用巾鉗固定,注意保護尺神經背側支、TFCC附著點以及尺側副韌帶,先使用1枚0.8~1.0 mm克氏針自遠端骨折塊尺側副韌帶附著處近端約2 mm處沿尺骨縱軸進針,復位良好后,再使用1枚相同克氏針交叉固定。TFCC不作處理。
聯合組:橈骨遠端骨折復位后,先按照內固定組方法復位尺骨莖突,使用2枚0.8~1.0 mm克氏針自遠端骨折塊尺側副韌帶附著處近端約2 mm處沿尺骨縱軸進針交叉固定。再按照TFCC組方法使用關節鏡探查,對損傷TFCC進行縫合。
1.3 術后處理
3組患者術后處理方法一致。術后靜脈滴注頭孢呋辛鈉(每天1次,每次1.5 g,連續使用3 d)預防感染;口服洛芬待因(每天2次,每次1片,連續服用1周)消炎止痛。采用石膏固定腕關節于背伸、尺偏位,術后3 d開始手指屈伸鍛煉,4周后拆除石膏行腕關節屈伸、旋轉鍛煉,3個月后逐漸恢復正常活動。
1.4 療效評價指標
手術前后攝X線片,測量橈骨高度、掌傾角、尺偏角;測量腕關節旋轉活動度、尺橈偏活動度、屈伸活動度和握力;計算上述指標手術前后差值(變化值)進行組間比較。術后12個月,采用改良Gartland-Werley評分[7]評價療效,總分24分,其中0~2分為優、3~8分為良,9~20分為可,≥21分為差。
1.5 統計學方法
采用SPSS24.0統計軟件進行分析。計量資料采用Shapiro-Wilk法進行正態性檢驗,如符合正態分布,以均數±標準差表示,組間比較采用方差分析,兩兩比較采用LSD檢驗;如不符合正態分布,以 M(Q1,Q3)表示,組間比較采用 Kruskal-Wallis秩和檢驗。計數資料組間比較采用四格表卡方檢驗和列聯表卡方檢驗;等級資料組間比較采用Kruskal-Wallis秩和檢驗。檢驗水準α=0.05。
2 結果
術后所有切口均Ⅰ期愈合。患者均獲隨訪,隨訪時間12~18個月,平均14個月。X線片復查示,TFCC組4例尺骨莖突骨折不愈合,其余患者術后3個月時骨折均愈合良好;術后12個月,3組橈骨高度、掌傾角、尺偏角均優于術前,差異有統計學意義(P<0.05),但上述指標變化值組間差異均無統計學意義(P>0.05)。見表2。
術后12個月,3組腕關節握力以及旋轉、尺橈偏、屈伸活動度與術前比較,差異均有統計學意義(P<0.05)。TFCC組、聯合組腕關節旋轉、尺橈偏、屈伸活動度變化值均優于內固定組,差異有統計學意義(P<0.05);TFCC組與聯合組間差異無統計學意義(P>0.05)。3組握力變化值比較,差異均無統計學意義(P>0.05)。TFCC組、聯合組、內固定組腕關節改良Gartland-Werley評分優良率分別為91.89%(34/37)、93.54%(29/31)、72.41%(21/29);TFCC組、聯合組優良率高于內固定組,差異有統計學意義(P<0.05);TFCC組與聯合組間差異無統計學意義(P>0.05)。術后12個月,11例內固定組患者仍存在不同程度腕關節疼痛及下尺橈關節不穩,其中4例再次手術治療。見表2、3及圖1~3。
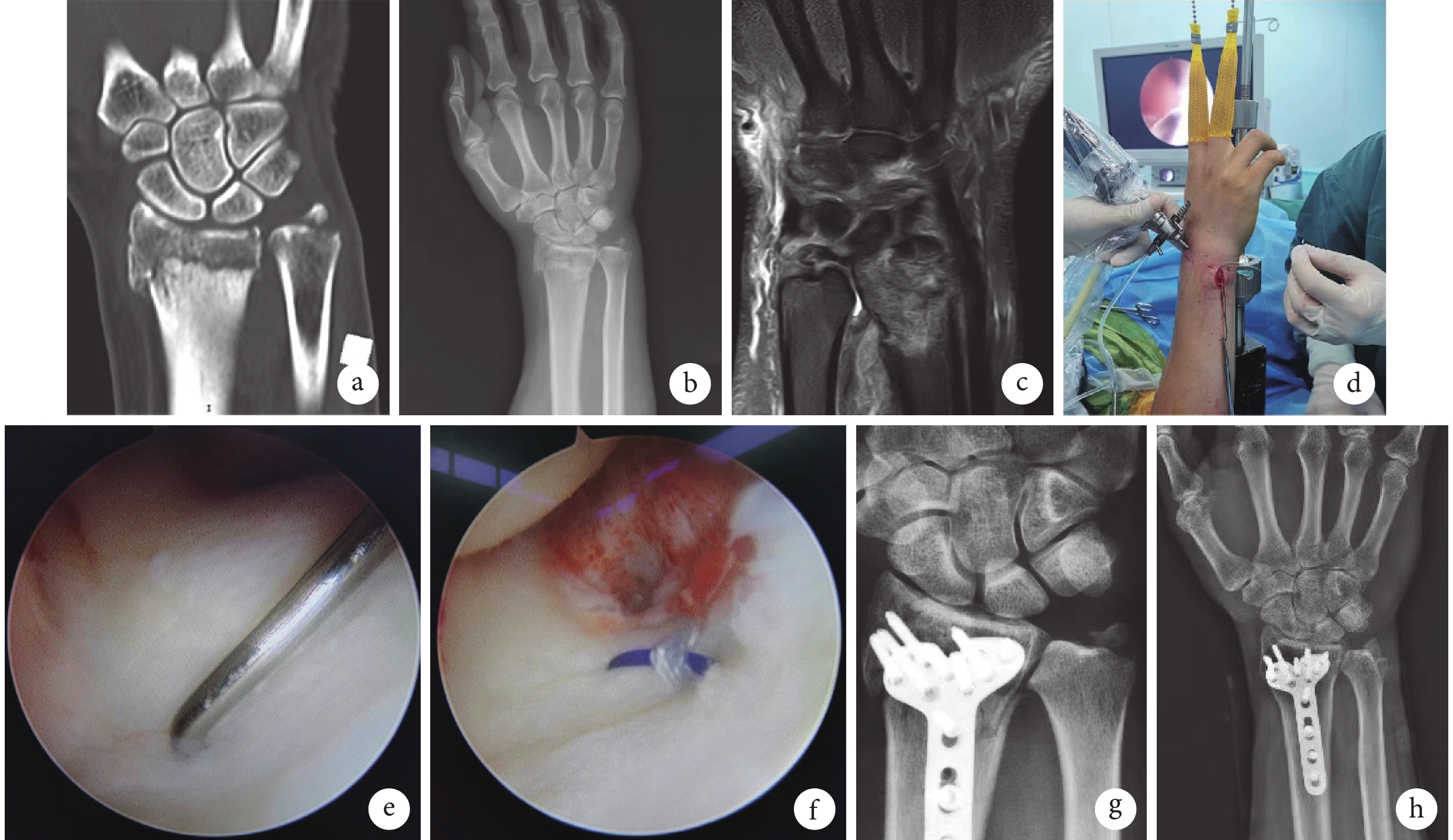
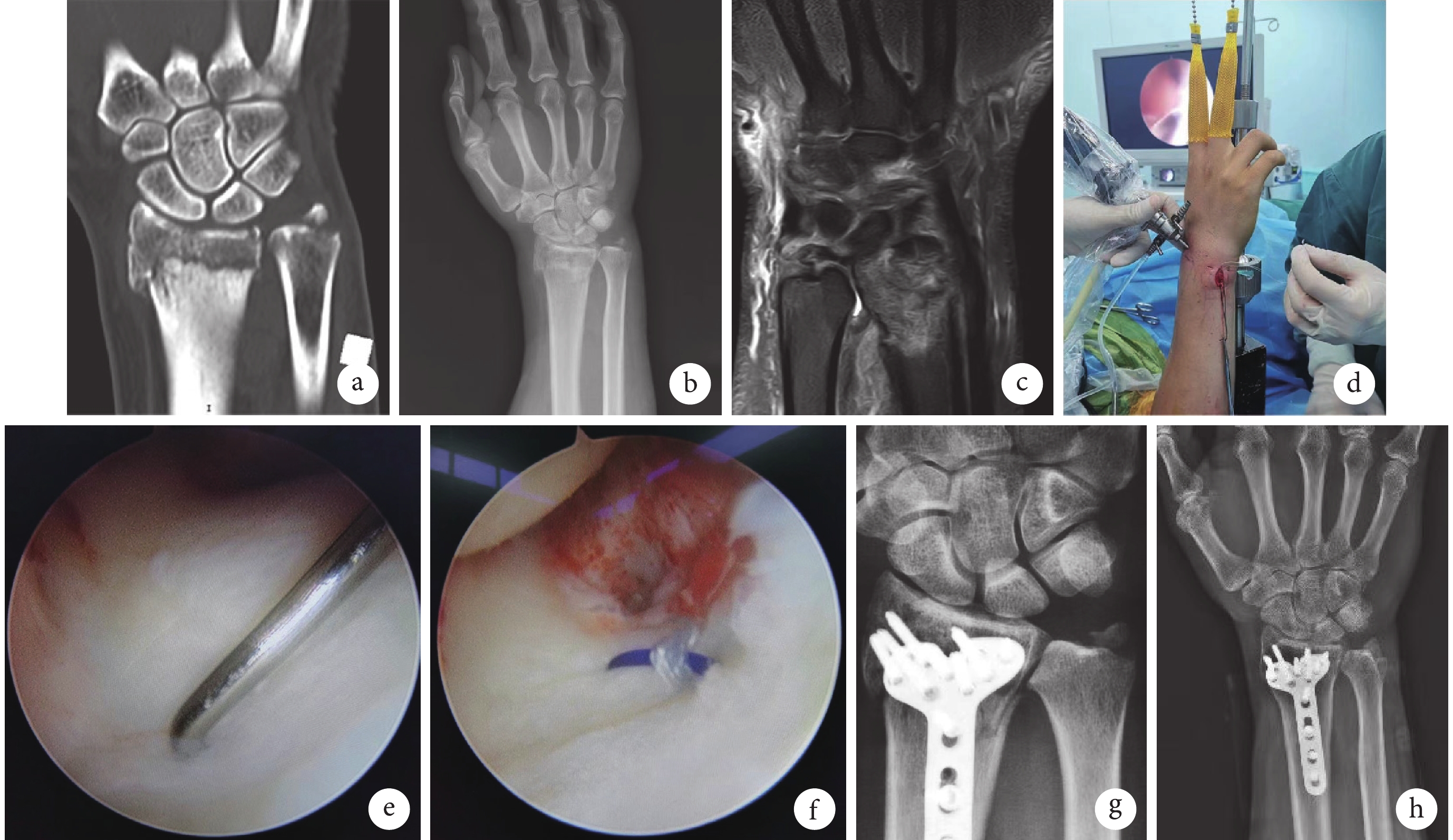 圖1
TFCC組患者,男,47歲,右橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
圖1
TFCC組患者,男,47歲,右橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
a~c. 術前腕關節CT、X線片及MRI;d. 術中體位;e. 關節鏡下探鉤試驗陽性示TFCC深層損傷;f. 術中TFCC縫合后;g. 術后3 d X線片;h. 術后12個月X線片
Figure1. A 47-year-old male patient with right distal radius fracture combined with ulnar styloid base fracture and TFCC injury in the TFCC groupa-c. Preoperative CT, X-ray film, and MRI; d. Intraoperative position; e. Positive probing hook test showed a deep TFCC injury; f. TFCC after suturing; g. X-ray film at 3 days after operation; h. X-ray film at 12 months after operation
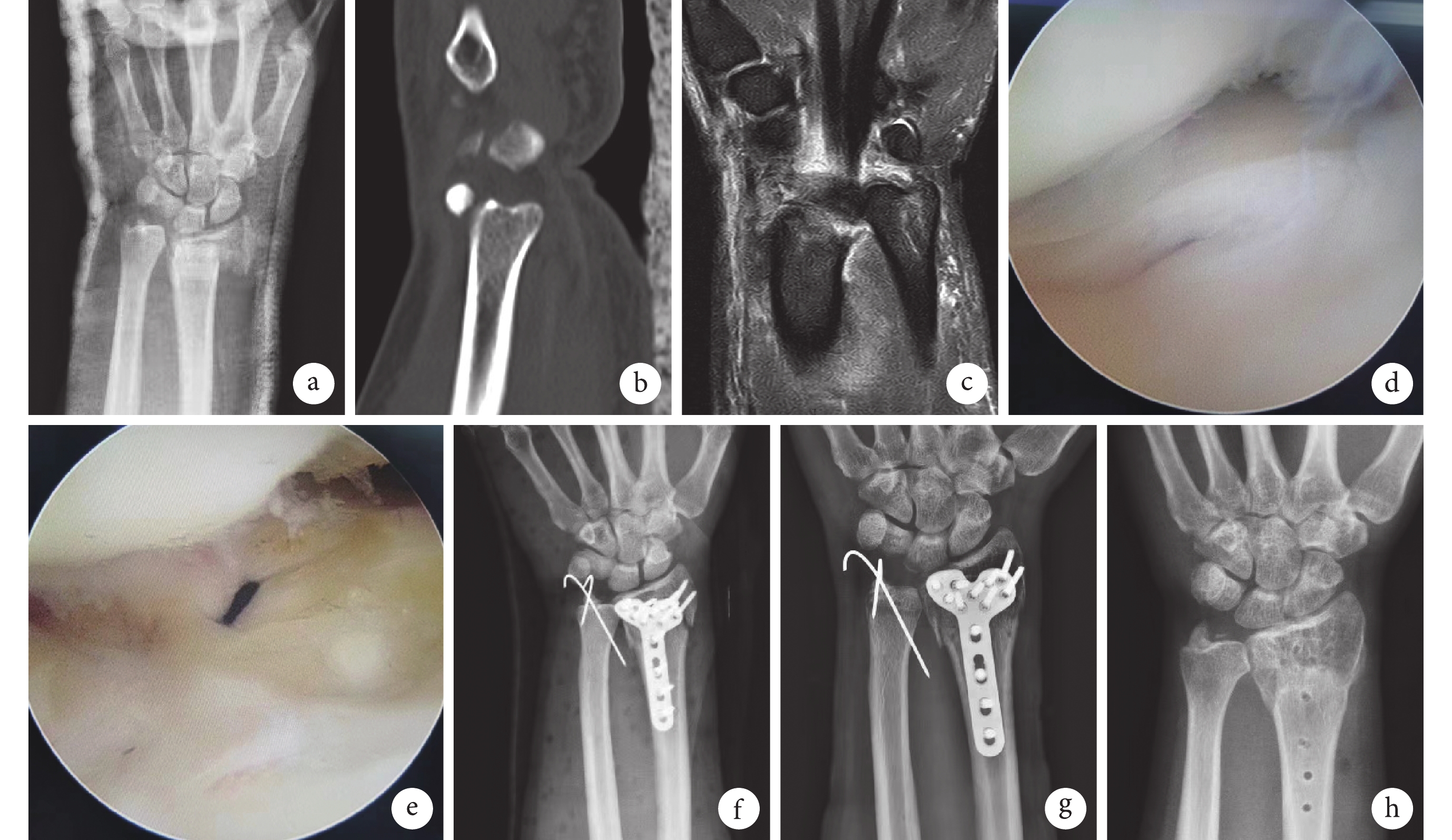
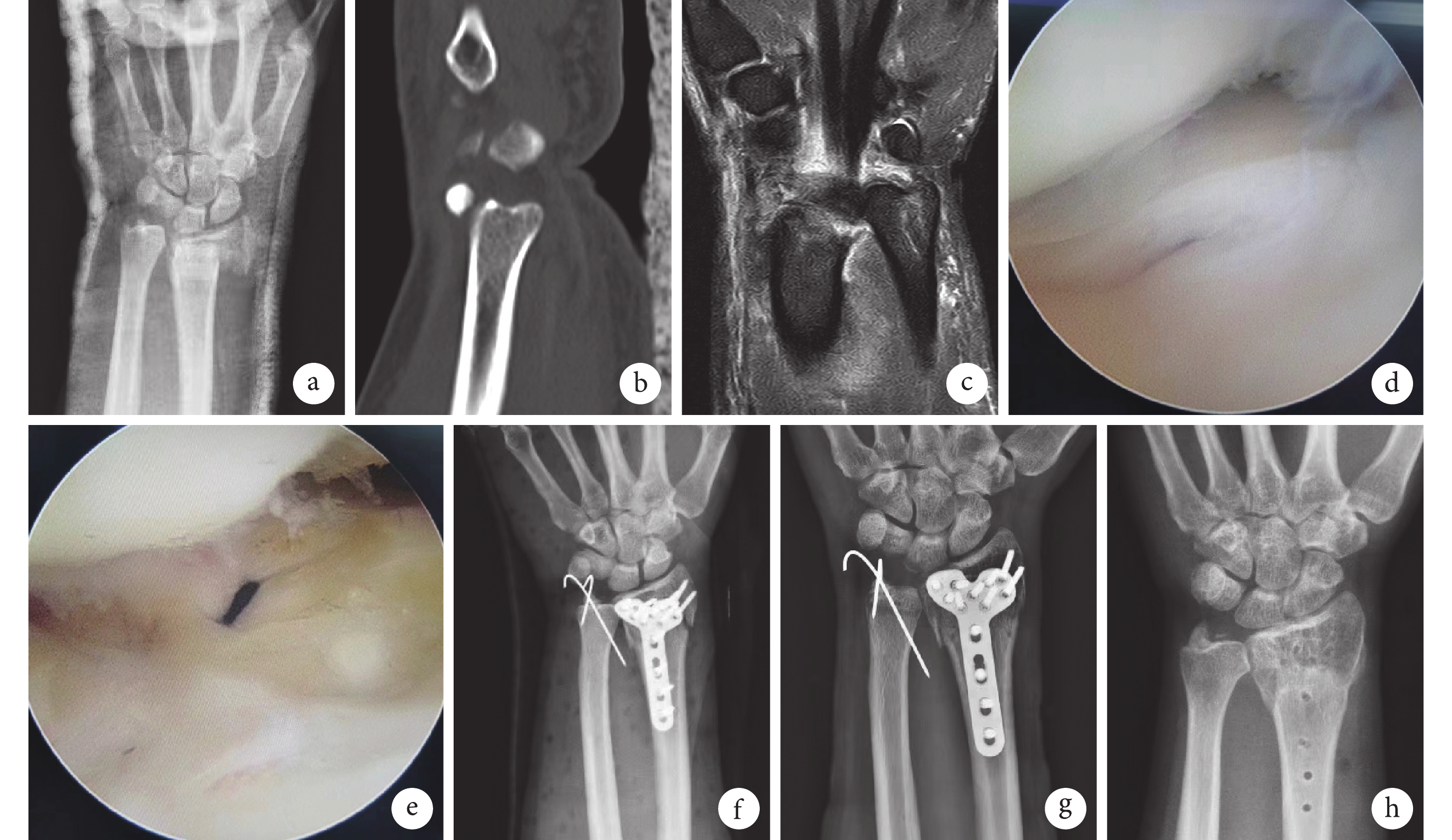 圖2
聯合組患者,男,39歲,左橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
圖2
聯合組患者,男,39歲,左橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
a~c. 術前X線片、CT及MRI;d. 關節鏡下見TFCC撕裂損傷;e. 術中縫合后的TFCC;f. 術后3 d X線片示尺骨莖突使用克氏針固定;g. 術后3個月X線片;h. 術后1年內固定物取出后X線片
Figure2. A 39-year-old male patient with left distal radius fracture combined with ulnar styloid base fracture and TFCC injury in the combination groupa-c. Preoperative X-ray film, CT, and MRI; d. Arthroscopic observation of the TFCC injury; e. TFCC after suturing; f. X-ray film at 3 days after operation showed that the ulnar styloid was fixed by using Kirschner wires; g. X-ray film at 3 months after operation; h. X-ray film after removal of the internal fixator at 1 year after operation
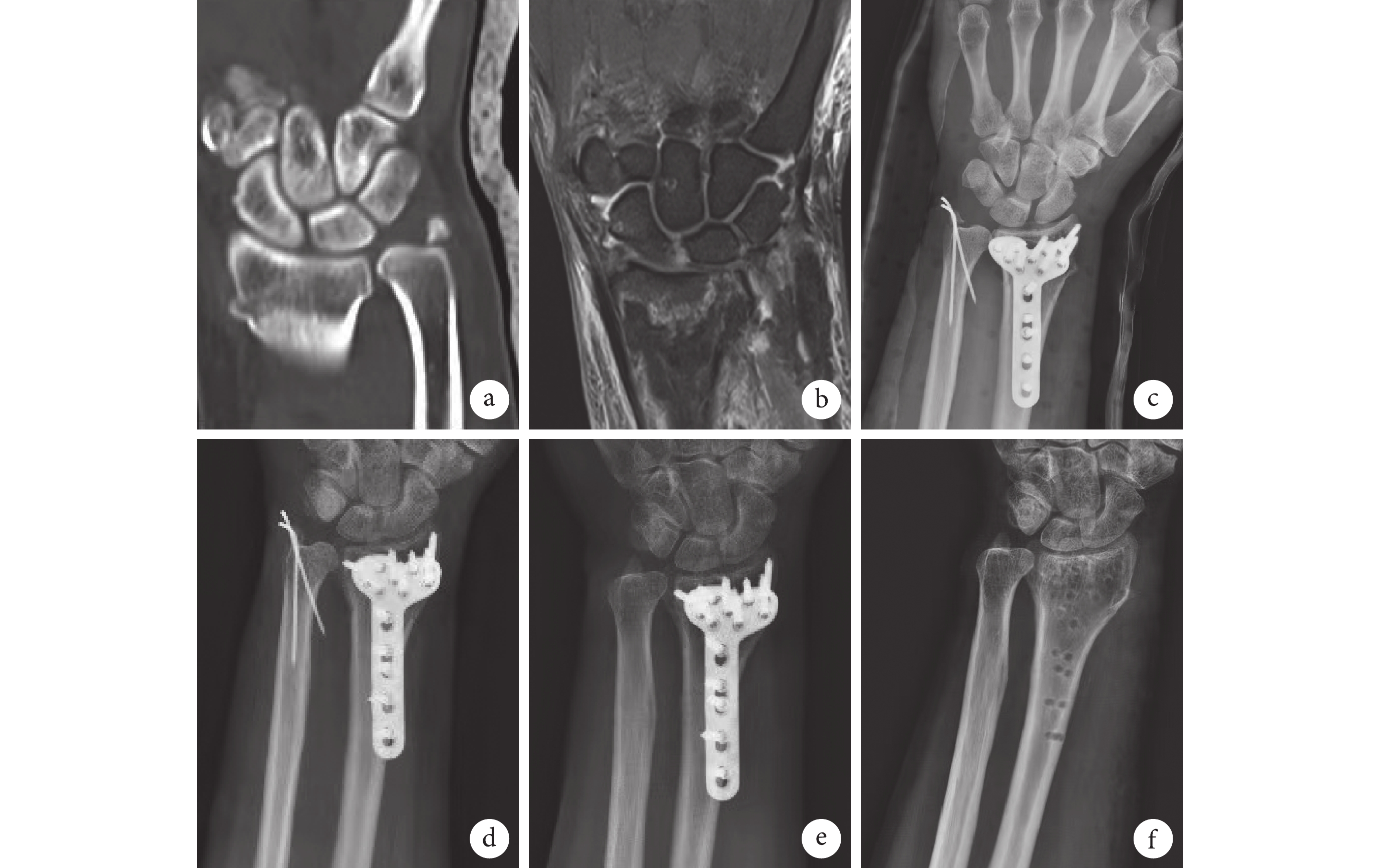
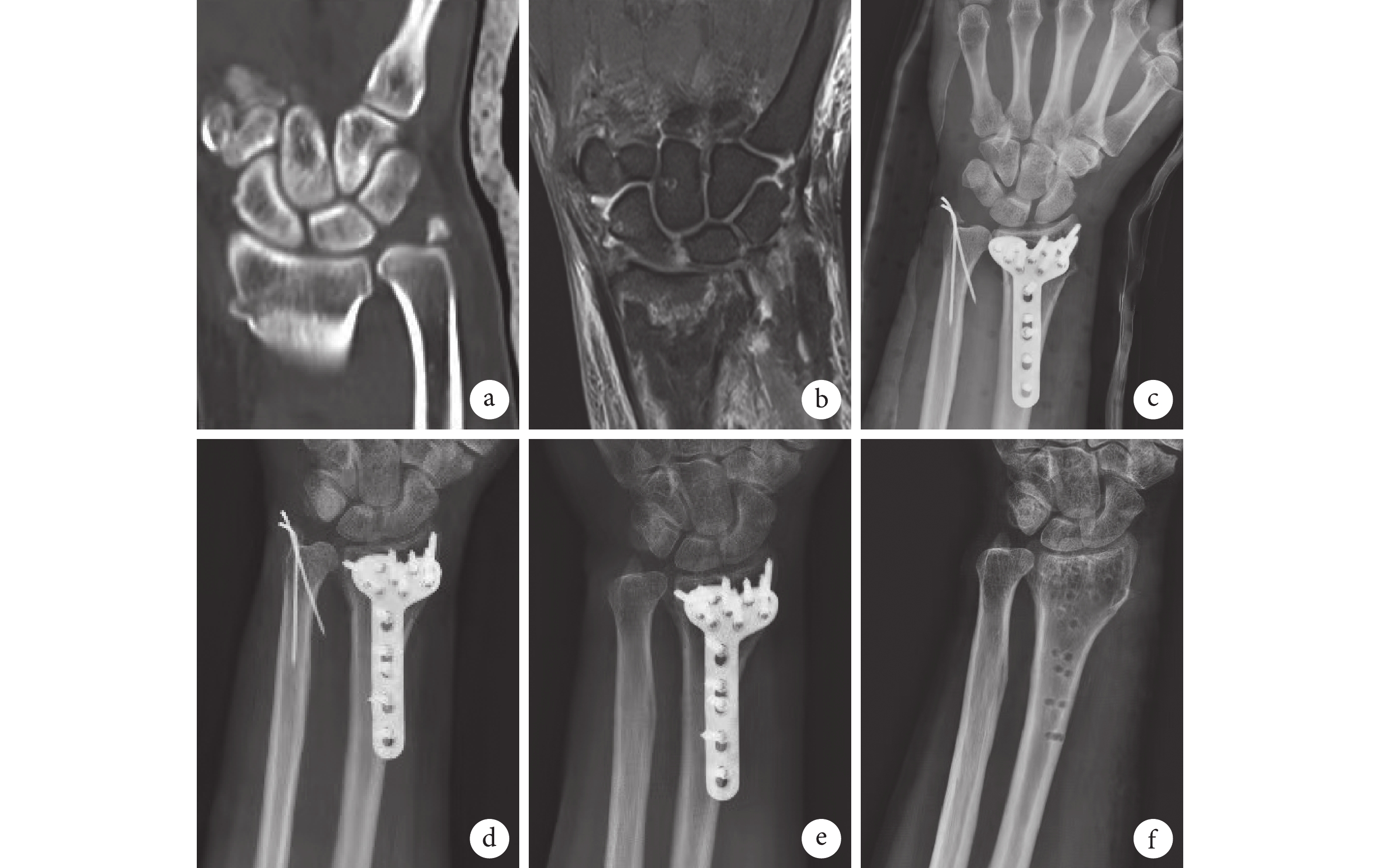 圖3
內固定組患者,女,50歲,左橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
圖3
內固定組患者,女,50歲,左橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
a、b. 術前腕關節CT、MRI;c. 術后1 d X線片;d. 術后3個月X線片;e. 術后3個月拔除克氏針后X線片;f. 術后12個月橈骨遠端骨折內固定裝置拆除后X線片
Figure3. A 50-year-old female patient with left distal radius fracture combined with ulnar styloid base fracture and TFCC injury in the internal fixation groupa, b. Preoperative CT and MRI of the wrist; c. X-ray film at 1 day after operation; d. X-ray film at 3 months after operation; e. X-ray film after removal of Kirschner wire at 3 months after operation; f. X-ray film after removal of the internal fixator for the distal radius fracture at 12 months after operation
3 討論
3.1 TFCC與骨折術后腕關節功能恢復的關系
TFCC是維持腕關節穩定的主要結構[8],包括掌背側尺橈韌帶、三角纖維軟骨盤、尺月韌帶、尺三角韌帶、尺側副韌帶等。其中,尺橈韌帶淺支分別起自尺骨莖突掌側和背側基底部,深支起自尺骨頭與尺骨莖突之間形成的小凹中,當腕關節旋前時尺橈韌帶掌側淺支及背側深支緊張,旋后時則相反。TFCC損傷主要分為創傷型(PalmerⅠ型)和退化型(PalmerⅡ型)[9],其中PalmerⅠB型損傷為尺側緣撕裂。合并PalmerⅠB型TFCC損傷的尺骨莖突基底部骨折,MRI常表現為尺骨莖突基底部撕脫骨折,TFCC尺側附著處信號增高、連續性欠佳[10-12]。有學者認為尺骨莖突基底部骨折可能影響下尺橈關節穩定性和遠期腕關節功能恢復,因此建議行內固定治療[13-14]。Tomori等[2]認為掌側鎖定鋼板固定橈骨遠端骨折后出現的腕關節不穩和功能受限,可能主要與TFCC創傷有關。然而,多數學者只關注到橈骨遠端和尺骨莖突骨折,缺乏對TFCC損傷的相關檢查和治療,從而忽略了TFCC損傷這一造成術后腕關節功能障礙和下尺橈關節不穩的重要病因[15]。
3.2 研究結果分析
本研究3組患者橈骨遠端骨折均達解剖復位,經C臂X線機透視和關節鏡檢查明確橈骨遠端關節面恢復平整,術后3組間橈骨高度、掌傾角、尺偏角變化值差異均無統計學意義(P>0.05),表明3組患者橈骨遠端骨折復位程度大致相同,橈骨遠端骨折對患者術后腕關節療效評價的影響可以忽略。
有學者認為判斷尺骨莖突骨折是否需要處理的關鍵在于是否伴隨TFCC損傷,并提倡進行一期手術以加快TFCC與腕關節功能的恢復[15-17]。PalmerⅠB型損傷若不及時治療,容易導致術后下尺橈關節不穩、腕關節活動受限、握力降低和尺側疼痛等癥狀,并最終發展為退行性骨關節炎[18],因此應盡可能對存在手術指征的TFCC損傷進行縫合固定。王朋濤等[19]對合并TFCC損傷的橈骨遠端骨折予以關節鏡下修復,術后腕關節功能恢復優于單純內固定。本研究隨訪發現內固定組患者仍存在不同程度尺側、尺偏位疼痛等癥狀,體格檢查琴鍵試驗陽性,提示下尺橈關節不穩,部分患者經保守治療無效后不得不進行二次手術縫合TFCC,表明TFCC與尺骨莖突對腕關節功能和下尺橈關節穩定性均有著不同程度影響,對于尺骨莖突基底部骨折患者應注意完善相關體格檢查以及MRI等影像學檢查,避免遺漏TFCC損傷。
有學者認為對于單純橈骨遠端骨折伴尺骨莖突基底部骨折,是否固定尺骨莖突基底部骨折對下尺橈關節穩定性和腕關節功能無明顯影響[20]。葉曙明等[6]的研究也發現對合并尺骨莖突基底部骨折的橈骨遠端骨折,不處理尺骨莖突骨折雖然增加了骨折不愈合風險,但對腕關節功能無顯著影響。本研究中TFCC組術后12個月腕關節各向活動度變化程度均優于內固定組(P<0.05),與聯合組差異無統計學意義(P>0.05),提示與尺骨莖突相比,TFCC可能對腕關節功能影響更大。有文獻報道尺骨莖突骨折不行內固定術處理,骨折不愈合率為40%~50%[21],本研究中TFCC組4例患者骨折不愈合,但腕關節活動度恢復良好,提示在保證橈骨遠端骨折和TFCC固定良好前提下,克氏針內固定尺骨莖突骨折可能對腕關節功能恢復意義有限。有研究表明,對于撕脫骨折使用高強度不可吸收縫合線將斷端關聯韌帶縫合收緊固定,同樣可以起到固定骨折塊的作用[22-23]。尺骨莖突基底部骨折塊連接尺橈韌帶,因此我們認為縫合固定尺橈韌帶不僅可以修復TFCC損傷,還可以復位固定骨折塊。而尺骨莖突骨折切開復位創傷較大,同時骨折塊過小復位困難,存在骨折塊碎裂風險,如術后內固定物外露,還需要二次取出,不僅增加患者心理負擔,還存在術后感染風險。雖然腕關節鏡下修復TFCC操作較為復雜,增加了手術時間,但該術式不必切開暴露關節,降低了感染風險,同時清晰的鏡下視野避免了出血過多和軟組織損傷。因此,我們認為對于伴TFCC損傷的尺骨莖突基底部骨折患者,單純關節鏡下TFCC縫合治療具有創傷小、療效好等優點。
3.3 術中操作注意事項
① 本研究所有內固定均使用雙克氏針交叉固定,我們認為克氏針固定優勢明顯,有著固定牢靠、適用性廣、操作簡便、方便取出、花費少等優點。同時,雙克氏針交叉固定可以避免單枚克氏針固定術后骨折塊旋轉移位和退針的風險。② 腕關節鏡下可以觀察和鑒別MRI檢查發現不到的TFCC隱藏損傷。本研究中,關節鏡探查時使用探鉤試驗和蹦床試驗鑒別尺橈韌帶深層和淺層撕裂,若僅存在蹦床試驗陽性則提示為淺層撕裂,若同時存在探鉤試驗陽性則提示深層撕裂。③ 術中縫合TFCC前應使用刨刀清理其斷端,使斷端新鮮化。④ 無論切開復位內固定尺骨莖突骨折或是縫合TFCC時,均易損傷尺神經背側支,故術中應重點關注,尤其是關節囊外打結縫合TFCC時應注意拉開尺神經背側支,避免線結對其產生持續刺激。⑤ 由于腕關節旋前時,尺橈韌帶尺側端深支掌側緊張、背側松弛[24],旋后時則相反。故當縫合TFCC深層時,應于前臂旋前位縫合掌側支、旋后位縫合背側支,達到三維立體修復,固定更加牢靠;縫合淺層時,腕關節處于尺偏位,將線結拉緊縫合于關節囊外側稍偏上肢近端,以減少尺骨莖突骨折塊遠端移位,有助于骨折早期愈合,減少骨折不愈合的發生。
綜上述,對于合并尺骨莖突基底部骨折的橈骨遠端骨折,應關注其可能伴隨的TFCC損傷。如伴有TFCC損傷,單純關節鏡下TFCC縫合或聯合尺骨莖突骨折內固定均可獲得較好近期療效。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經河南省洛陽正骨醫院(河南省骨科醫院)倫理委員會批準(KY2017-002-02)
作者貢獻聲明 田勇:研究設計、數據收集整理及統計分析、文章撰寫;張海龍、董家赫、武藝龍:數據收集整理及統計分析;向萬山、田江波:行政、技術支持;王孝輝:研究設計、論文審校、經費支持
尺骨莖突骨折多并發于橈骨遠端骨折,按骨折部位不同分為尖端骨折和基底部骨折[1]。其中,尺骨莖突基底部骨折多因腕關節扭轉移位,導致附著于橈骨遠端關節面乙狀切跡和尺骨莖突基底部的三角纖維軟骨復合體(triangular fibrocartilage complex,TFCC)張力過大牽拉尺骨莖突,進而發生撕脫性骨折。因此,此類骨折常合并TFCC損傷,損傷類型以PalmerⅠB型為主[2-3]。
目前,臨床上對于尺骨莖突基底部骨折是否需要內固定及內固定方式的選擇仍存爭議[4]。有研究表明切開復位內固定對腕關節功能的恢復意義有限[5-6];同時傳統克氏針、克氏針聯合張力帶、空心螺釘等固定方式存在增加手術創傷、內植物外露以及需要二次取出等不足。此外,對于合并的TFCC損傷也容易被忽略,如不作處理,可能會影響術后腕關節功能恢復。現回顧分析河南省洛陽正骨醫院(河南省骨科醫院)2019年9月—2022年9月收治的橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷患者臨床資料,比較不同處理方式近期療效差異,以尋找療效更好治療方案。報告如下。
1 臨床資料
1.1 患者選擇標準
納入標準:① 橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷(PalmerⅠB型);② 新鮮骨折(受傷至手術時間<14 d);③ 接受手術治療;④ 隨訪時間≥12個月。排除標準:① 合并神經、血管損傷;② 開放性或病理性骨折。
2019年9月—2022年9月,共97例患者符合選擇標準納入研究。橈骨遠端骨折復位內固定后,接受單純關節鏡下縫合TFCC 37例(TFCC組)、縫合TFCC聯合切開復位內固定尺骨莖突骨折31例(聯合組)、單純切開復位內固定尺骨莖突骨折29例(內固定組)。3組患者性別、年齡、受傷側別、受傷至手術時間以及術前橈骨高度、掌傾角、尺偏角、握力、腕關節旋轉活動度、尺橈偏活動度、屈伸活動度等基線資料比較,差異均無統計學意義(P>0.05)。見表1。
1.2 手術方法
3組手術均由同一組術者完成。3組患者均取仰臥位,臂叢阻滯麻醉,常規捆扎止血帶,消毒、鋪巾。取前臂橈動脈和橈側腕屈肌腱間Henry入路,切開皮下和深筋膜暴露橈骨遠端骨折部位,助手牽引下使用克氏針撬撥復位骨折后,使用2~3枚克氏針固定。C臂X線機透視關節面、關節角度及骨折對位情況良好后,選擇合適的掌側鎖定鋼板固定,再次透視確認骨折復位及螺釘位置良好后逐層縫合切口。
TFCC組:橈骨遠端骨折復位后,患者取肩關節外展90°、肘關節屈曲90°,示指和中指使用手指套綁定,將前臂垂直懸吊。通過Lister結節定位第4、5伸肌腱鞘間3-4入路,首先于該入路注射10 mL生理鹽水撐開腕關節間隙,然后使用尖刀建立關節鏡入路;置入一傾角30°、直徑2.7 mm的鏡頭,探查關節內情況;鏡下建立尺側腕伸肌腱6 U入路和第4、5伸肌腱鞘間4-5入路,通過6 U入路置入無菌刨刀、關節籃鉗清理關節內瘀血、小骨折塊、增生滑膜組織等,清晰暴露鏡下視野;置入探鉤,鏡下行蹦床試驗、探鉤試驗,若出現蹦床試驗陽性或探鉤可輕松透過TFCC下方,提示TFCC尺側撕裂(PalmerⅠB型損傷),確定損傷層面。對于1類淺層損傷,使用可吸收PDS線套圈穿過注射器針頭,經6 U入路關節囊斜向橈側穿過破損的TFCC橈側約2 mm處,通過4-5入路使用蚊式鉗將關節內線圈拉出體外,再使用帶PDS線環的針頭通過6 U入路穿過TFCC損傷處尺側端,將線環通過4-5入路拉出體外;在體外將第1根單線穿入線環,通過線環拉入關節于6 U入路拉出體外,在關節鏡下拉緊褥式縫合撕裂部位并在關節囊外打結;如需縫合多次則重復相同步驟,將線結埋于皮下。對于2、3類深層損傷,于6 U入路向近端切開2 cm左右,分離皮下組織暴露關節囊及尺骨,使用2.0 mm克氏針向尺骨小凹處建立骨隧道,將帶PDS線注射器針頭通過骨隧道使用與1類淺層損傷相同方法褥式縫合TFCC深層,尾線通過骨隧道拉出拉緊打結固定。縫合切口,使用無菌敷料覆蓋。
內固定組:橈骨遠端骨折復位后,患者無需更換體位,以尺骨莖突為中心,向遠端切開約2 cm,解剖復位尺骨莖突后使用巾鉗固定,注意保護尺神經背側支、TFCC附著點以及尺側副韌帶,先使用1枚0.8~1.0 mm克氏針自遠端骨折塊尺側副韌帶附著處近端約2 mm處沿尺骨縱軸進針,復位良好后,再使用1枚相同克氏針交叉固定。TFCC不作處理。
聯合組:橈骨遠端骨折復位后,先按照內固定組方法復位尺骨莖突,使用2枚0.8~1.0 mm克氏針自遠端骨折塊尺側副韌帶附著處近端約2 mm處沿尺骨縱軸進針交叉固定。再按照TFCC組方法使用關節鏡探查,對損傷TFCC進行縫合。
1.3 術后處理
3組患者術后處理方法一致。術后靜脈滴注頭孢呋辛鈉(每天1次,每次1.5 g,連續使用3 d)預防感染;口服洛芬待因(每天2次,每次1片,連續服用1周)消炎止痛。采用石膏固定腕關節于背伸、尺偏位,術后3 d開始手指屈伸鍛煉,4周后拆除石膏行腕關節屈伸、旋轉鍛煉,3個月后逐漸恢復正常活動。
1.4 療效評價指標
手術前后攝X線片,測量橈骨高度、掌傾角、尺偏角;測量腕關節旋轉活動度、尺橈偏活動度、屈伸活動度和握力;計算上述指標手術前后差值(變化值)進行組間比較。術后12個月,采用改良Gartland-Werley評分[7]評價療效,總分24分,其中0~2分為優、3~8分為良,9~20分為可,≥21分為差。
1.5 統計學方法
采用SPSS24.0統計軟件進行分析。計量資料采用Shapiro-Wilk法進行正態性檢驗,如符合正態分布,以均數±標準差表示,組間比較采用方差分析,兩兩比較采用LSD檢驗;如不符合正態分布,以 M(Q1,Q3)表示,組間比較采用 Kruskal-Wallis秩和檢驗。計數資料組間比較采用四格表卡方檢驗和列聯表卡方檢驗;等級資料組間比較采用Kruskal-Wallis秩和檢驗。檢驗水準α=0.05。
2 結果
術后所有切口均Ⅰ期愈合。患者均獲隨訪,隨訪時間12~18個月,平均14個月。X線片復查示,TFCC組4例尺骨莖突骨折不愈合,其余患者術后3個月時骨折均愈合良好;術后12個月,3組橈骨高度、掌傾角、尺偏角均優于術前,差異有統計學意義(P<0.05),但上述指標變化值組間差異均無統計學意義(P>0.05)。見表2。
術后12個月,3組腕關節握力以及旋轉、尺橈偏、屈伸活動度與術前比較,差異均有統計學意義(P<0.05)。TFCC組、聯合組腕關節旋轉、尺橈偏、屈伸活動度變化值均優于內固定組,差異有統計學意義(P<0.05);TFCC組與聯合組間差異無統計學意義(P>0.05)。3組握力變化值比較,差異均無統計學意義(P>0.05)。TFCC組、聯合組、內固定組腕關節改良Gartland-Werley評分優良率分別為91.89%(34/37)、93.54%(29/31)、72.41%(21/29);TFCC組、聯合組優良率高于內固定組,差異有統計學意義(P<0.05);TFCC組與聯合組間差異無統計學意義(P>0.05)。術后12個月,11例內固定組患者仍存在不同程度腕關節疼痛及下尺橈關節不穩,其中4例再次手術治療。見表2、3及圖1~3。
 圖1
TFCC組患者,男,47歲,右橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
圖1
TFCC組患者,男,47歲,右橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
a~c. 術前腕關節CT、X線片及MRI;d. 術中體位;e. 關節鏡下探鉤試驗陽性示TFCC深層損傷;f. 術中TFCC縫合后;g. 術后3 d X線片;h. 術后12個月X線片
Figure1. A 47-year-old male patient with right distal radius fracture combined with ulnar styloid base fracture and TFCC injury in the TFCC groupa-c. Preoperative CT, X-ray film, and MRI; d. Intraoperative position; e. Positive probing hook test showed a deep TFCC injury; f. TFCC after suturing; g. X-ray film at 3 days after operation; h. X-ray film at 12 months after operation
 圖2
聯合組患者,男,39歲,左橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
圖2
聯合組患者,男,39歲,左橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
a~c. 術前X線片、CT及MRI;d. 關節鏡下見TFCC撕裂損傷;e. 術中縫合后的TFCC;f. 術后3 d X線片示尺骨莖突使用克氏針固定;g. 術后3個月X線片;h. 術后1年內固定物取出后X線片
Figure2. A 39-year-old male patient with left distal radius fracture combined with ulnar styloid base fracture and TFCC injury in the combination groupa-c. Preoperative X-ray film, CT, and MRI; d. Arthroscopic observation of the TFCC injury; e. TFCC after suturing; f. X-ray film at 3 days after operation showed that the ulnar styloid was fixed by using Kirschner wires; g. X-ray film at 3 months after operation; h. X-ray film after removal of the internal fixator at 1 year after operation
 圖3
內固定組患者,女,50歲,左橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
圖3
內固定組患者,女,50歲,左橈骨遠端骨折合并尺骨莖突基底部骨折伴TFCC損傷
a、b. 術前腕關節CT、MRI;c. 術后1 d X線片;d. 術后3個月X線片;e. 術后3個月拔除克氏針后X線片;f. 術后12個月橈骨遠端骨折內固定裝置拆除后X線片
Figure3. A 50-year-old female patient with left distal radius fracture combined with ulnar styloid base fracture and TFCC injury in the internal fixation groupa, b. Preoperative CT and MRI of the wrist; c. X-ray film at 1 day after operation; d. X-ray film at 3 months after operation; e. X-ray film after removal of Kirschner wire at 3 months after operation; f. X-ray film after removal of the internal fixator for the distal radius fracture at 12 months after operation
3 討論
3.1 TFCC與骨折術后腕關節功能恢復的關系
TFCC是維持腕關節穩定的主要結構[8],包括掌背側尺橈韌帶、三角纖維軟骨盤、尺月韌帶、尺三角韌帶、尺側副韌帶等。其中,尺橈韌帶淺支分別起自尺骨莖突掌側和背側基底部,深支起自尺骨頭與尺骨莖突之間形成的小凹中,當腕關節旋前時尺橈韌帶掌側淺支及背側深支緊張,旋后時則相反。TFCC損傷主要分為創傷型(PalmerⅠ型)和退化型(PalmerⅡ型)[9],其中PalmerⅠB型損傷為尺側緣撕裂。合并PalmerⅠB型TFCC損傷的尺骨莖突基底部骨折,MRI常表現為尺骨莖突基底部撕脫骨折,TFCC尺側附著處信號增高、連續性欠佳[10-12]。有學者認為尺骨莖突基底部骨折可能影響下尺橈關節穩定性和遠期腕關節功能恢復,因此建議行內固定治療[13-14]。Tomori等[2]認為掌側鎖定鋼板固定橈骨遠端骨折后出現的腕關節不穩和功能受限,可能主要與TFCC創傷有關。然而,多數學者只關注到橈骨遠端和尺骨莖突骨折,缺乏對TFCC損傷的相關檢查和治療,從而忽略了TFCC損傷這一造成術后腕關節功能障礙和下尺橈關節不穩的重要病因[15]。
3.2 研究結果分析
本研究3組患者橈骨遠端骨折均達解剖復位,經C臂X線機透視和關節鏡檢查明確橈骨遠端關節面恢復平整,術后3組間橈骨高度、掌傾角、尺偏角變化值差異均無統計學意義(P>0.05),表明3組患者橈骨遠端骨折復位程度大致相同,橈骨遠端骨折對患者術后腕關節療效評價的影響可以忽略。
有學者認為判斷尺骨莖突骨折是否需要處理的關鍵在于是否伴隨TFCC損傷,并提倡進行一期手術以加快TFCC與腕關節功能的恢復[15-17]。PalmerⅠB型損傷若不及時治療,容易導致術后下尺橈關節不穩、腕關節活動受限、握力降低和尺側疼痛等癥狀,并最終發展為退行性骨關節炎[18],因此應盡可能對存在手術指征的TFCC損傷進行縫合固定。王朋濤等[19]對合并TFCC損傷的橈骨遠端骨折予以關節鏡下修復,術后腕關節功能恢復優于單純內固定。本研究隨訪發現內固定組患者仍存在不同程度尺側、尺偏位疼痛等癥狀,體格檢查琴鍵試驗陽性,提示下尺橈關節不穩,部分患者經保守治療無效后不得不進行二次手術縫合TFCC,表明TFCC與尺骨莖突對腕關節功能和下尺橈關節穩定性均有著不同程度影響,對于尺骨莖突基底部骨折患者應注意完善相關體格檢查以及MRI等影像學檢查,避免遺漏TFCC損傷。
有學者認為對于單純橈骨遠端骨折伴尺骨莖突基底部骨折,是否固定尺骨莖突基底部骨折對下尺橈關節穩定性和腕關節功能無明顯影響[20]。葉曙明等[6]的研究也發現對合并尺骨莖突基底部骨折的橈骨遠端骨折,不處理尺骨莖突骨折雖然增加了骨折不愈合風險,但對腕關節功能無顯著影響。本研究中TFCC組術后12個月腕關節各向活動度變化程度均優于內固定組(P<0.05),與聯合組差異無統計學意義(P>0.05),提示與尺骨莖突相比,TFCC可能對腕關節功能影響更大。有文獻報道尺骨莖突骨折不行內固定術處理,骨折不愈合率為40%~50%[21],本研究中TFCC組4例患者骨折不愈合,但腕關節活動度恢復良好,提示在保證橈骨遠端骨折和TFCC固定良好前提下,克氏針內固定尺骨莖突骨折可能對腕關節功能恢復意義有限。有研究表明,對于撕脫骨折使用高強度不可吸收縫合線將斷端關聯韌帶縫合收緊固定,同樣可以起到固定骨折塊的作用[22-23]。尺骨莖突基底部骨折塊連接尺橈韌帶,因此我們認為縫合固定尺橈韌帶不僅可以修復TFCC損傷,還可以復位固定骨折塊。而尺骨莖突骨折切開復位創傷較大,同時骨折塊過小復位困難,存在骨折塊碎裂風險,如術后內固定物外露,還需要二次取出,不僅增加患者心理負擔,還存在術后感染風險。雖然腕關節鏡下修復TFCC操作較為復雜,增加了手術時間,但該術式不必切開暴露關節,降低了感染風險,同時清晰的鏡下視野避免了出血過多和軟組織損傷。因此,我們認為對于伴TFCC損傷的尺骨莖突基底部骨折患者,單純關節鏡下TFCC縫合治療具有創傷小、療效好等優點。
3.3 術中操作注意事項
① 本研究所有內固定均使用雙克氏針交叉固定,我們認為克氏針固定優勢明顯,有著固定牢靠、適用性廣、操作簡便、方便取出、花費少等優點。同時,雙克氏針交叉固定可以避免單枚克氏針固定術后骨折塊旋轉移位和退針的風險。② 腕關節鏡下可以觀察和鑒別MRI檢查發現不到的TFCC隱藏損傷。本研究中,關節鏡探查時使用探鉤試驗和蹦床試驗鑒別尺橈韌帶深層和淺層撕裂,若僅存在蹦床試驗陽性則提示為淺層撕裂,若同時存在探鉤試驗陽性則提示深層撕裂。③ 術中縫合TFCC前應使用刨刀清理其斷端,使斷端新鮮化。④ 無論切開復位內固定尺骨莖突骨折或是縫合TFCC時,均易損傷尺神經背側支,故術中應重點關注,尤其是關節囊外打結縫合TFCC時應注意拉開尺神經背側支,避免線結對其產生持續刺激。⑤ 由于腕關節旋前時,尺橈韌帶尺側端深支掌側緊張、背側松弛[24],旋后時則相反。故當縫合TFCC深層時,應于前臂旋前位縫合掌側支、旋后位縫合背側支,達到三維立體修復,固定更加牢靠;縫合淺層時,腕關節處于尺偏位,將線結拉緊縫合于關節囊外側稍偏上肢近端,以減少尺骨莖突骨折塊遠端移位,有助于骨折早期愈合,減少骨折不愈合的發生。
綜上述,對于合并尺骨莖突基底部骨折的橈骨遠端骨折,應關注其可能伴隨的TFCC損傷。如伴有TFCC損傷,單純關節鏡下TFCC縫合或聯合尺骨莖突骨折內固定均可獲得較好近期療效。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經河南省洛陽正骨醫院(河南省骨科醫院)倫理委員會批準(KY2017-002-02)
作者貢獻聲明 田勇:研究設計、數據收集整理及統計分析、文章撰寫;張海龍、董家赫、武藝龍:數據收集整理及統計分析;向萬山、田江波:行政、技術支持;王孝輝:研究設計、論文審校、經費支持