引用本文: 岳鳳捷, 金巖, 張譽籍, 辛芳冉, 王輝山. 186例瓣膜病患者肺動脈收縮壓預測自主神經興奮的前瞻性研究. 中國胸心血管外科臨床雜志, 2024, 31(2): 276-282. doi: 10.7507/1007-4848.202205008 復制
版權信息: ?四川大學華西醫院華西期刊社《中國胸心血管外科臨床雜志》版權所有,未經授權不得轉載、改編
瓣膜性心臟病是全球高齡人群發病和致死的主要疾病之一。流行病學調查數據顯示,2017年全球范圍內因鈣化性主動脈瓣和退行性二尖瓣疾病死亡人數分別為102 700例和35 700例,流行病例分別有1 260萬例和1 810萬例[1],這些疾病不像冠狀動脈粥樣硬化性心臟病,往往起病急驟、癥狀典型,而使得人們對其認識不足,常延誤了瓣膜病的最佳治療時機,是造成老年人疾病負擔的重要原因[2]。
瓣膜病發病早期,機體可通過一系列神經、體液、內分泌調節機制,使心臟功能得以代償,使得臨床癥狀不明顯。心率變異性(heart rate variability,HRV)是由自主神經交感和副交感成分對竇房結調節的不斷變化導致的心動周期間期的差異性,反映自主神經系統的張力[3]。作為心血管風險的標志物,HRV可評估患者體內心臟自主神經的興奮性水平,在判斷心外科患者預后和心臟性猝死風險方面的臨床應用已得到廣泛認可[4-5],已證明自主神經系統失衡與心源性死亡高度相關[6-7]。
正常心動周期的標準差(standard deviation of normal-to-normal R-R intervals,SDNN)是指正常竇性心律R-R間期的標準差,是臨床中最簡便、最常用和最易理解的HRV檢測指標。SDNN值≤50 ms提示交感神經興奮(sympathetic excitation,SE),即患者體內交感神經的調節作用占優。SDNN值≥100 ms時提示副交感神經興奮(parasympathetic excitation,PSE),即患者體內心臟副交感神經的調節占優[8]。但對于瓣膜病患者來講,特別是門診患者,佩戴動態遙感心電監測費用較高且繁瑣,但又考慮到HRV對患者心血管病死亡風險評價[3]及心房顫動預測[9-10]等價值,而且多數瓣膜病患者的病程進展緩慢,更需要定期監測,那么是否可利用一種現有的便捷技術,反映或者預測患者的HRV或自主神經興奮,一定程度彌補動態遙感心電監測的空缺與不足。目前國內外尚無自主神經與瓣膜病患者的心臟功能之間的相關研究。本文探討瓣膜病患者心臟功能與自主神經之間的相關性,并分析肺動脈收縮壓(systolic pulmonary artery pressure,SPAP)對自主神經興奮的預測價值,為臨床干預方案的制定提供參考。
1 資料與方法
1.1 臨床資料和分組
回顧性納入2020年8月28日—2021年2月3日于北部戰區總醫院心外科住院治療的以瓣膜病為主要診斷的患者。根據SDNN數值將患者分為3組,即SE組(SDNN≤50 ms)、平衡組(50 ms<SDNN<100 ms)和PSE組(SDNN≥100 ms)。
納入標準:(1)年齡10~80歲;(2)手術方式為體外循環下主動脈瓣置換術、二尖瓣成形(置換)術、三尖瓣成形(置換)術;(3)術前7 d佩戴動態遙感心電監測儀(中國上海越光醫療科技有限公司);(4)術前2~3 d內,患者靜息狀態下左側臥位,行超聲心動圖檢查。排除標準:(1)原發性肺動脈高壓患者;(2)起搏器植入患者;(3)有持續性心房顫動病史患者;(4)術前患有甲狀腺功能異常、電解質紊亂及慢性阻塞性肺疾病患者;(5)瓣膜病手術同期需要行冠狀動脈旁路移植術;(6)術后出現切口感染或者心包感染;(7)患者相關數據缺失或術后死亡。
1.2 心臟超聲
采用Philips iE33超聲診斷儀,探頭頻率1~5 MHz。根據美國心臟超聲學會(American Society of Echocardiography,ASE)的指南推薦進行心臟超聲測量和計算[11-12],二維測量各心腔內徑;PW采集二尖瓣和三尖瓣的舒張早期峰速(Em、Et)、舒張晚期峰速(Am、At),舒張早期峰速可反映心室舒張產生的抽吸能力,舒張晚期峰速反映心房收縮形成的泵作用。PW-TDI采集二尖瓣側壁瓣環處、室間隔瓣環處及三尖瓣側壁瓣環處的舒張早期峰速(Em'、Ei'、Et')、舒張晚期峰速(Am'、Ai'、At')、收縮期峰速(Sm'、Si'、St')。根據三尖瓣反流頻譜,估算右心室收縮壓(right ventricular systolic pressure,RVSP):RVSP=4V2+ΔP,其中V是三尖瓣反流的峰值速度,ΔP是右心房壓力(10 mm Hg,1 mm Hg=0.133 kPa)。若肺動脈瓣無狹窄,RVSP可被認為是SPAP。
1.3 心臟瓣膜病的超聲診斷特點
二維超聲表現:(1)瓣葉(瓣緣)增厚、鈣化,回聲增強(尤以瓣尖明顯,交界處粘連,瓣下腱索增粗),開放受限或關閉不良;(2)瓣葉、瓣環增厚,并可見鈣化點、鈣化斑;(3)瓣葉探及異常條索(或團塊)狀異常回聲附著;(4)二尖瓣瓣葉增厚,部分瓣葉脫向左房,致對合不攏(可見甩動的腱索殘端);(5)主動脈瓣(左、右、無)冠瓣增厚,舒張期脫向左室流出道,致對合不攏。
多普勒超聲表現:(1)收縮期二尖瓣上可見藍色為主的血流反流至左房;(2)收縮期三尖瓣上可見藍色為主的血流反流至右房;(3)主動脈瓣口探及反流信號;(4)二尖瓣舒張期血流明顯加快;(5)三尖瓣舒張期血流明顯加快;(6)主動脈瓣前向血流明顯加快。
1.4 手術方法
采用靜脈復合麻醉氣管內插管,中低溫(25~26℃)體外循環下行心內直視手術,正中切口開胸,建立體外循環,阻斷上、下腔靜脈及主動脈,冷灌心臟停搏液,心臟停跳。根據術前超聲心動圖檢查結果,術中再次探查瓣膜情況,行瓣膜成形或置換術,其中包括主動脈瓣置換術、二尖瓣成形或置換術、三尖瓣成形或置換術。術中停體外循環后,行食管超聲心動圖觀察各個瓣膜的啟閉情況。
1.5 統計學分析
應用SPSS 26.0統計軟件進行分析。計數資料以頻數和百分比描述,服從正態分布的計量資料以均數±標準差( ±s)描述。組間比較采用χ2檢驗、方差分析或單因素logistic回歸,將P<0.05的變量納入多因素logistic回歸分析,同時報告OR值和95%CI。將多因素logistic回歸分析中差異有統計學意義的因素采用受試者工作特征(receiver operating characteristic,ROC)曲線進一步分析預測價值。另外,采用皮爾遜分析多因素logistic回歸分析中曲線下面積(area under the curve,AUC)>0.7的指標與連續性HRV參數的相關性。檢驗水準α=0.05。
±s)描述。組間比較采用χ2檢驗、方差分析或單因素logistic回歸,將P<0.05的變量納入多因素logistic回歸分析,同時報告OR值和95%CI。將多因素logistic回歸分析中差異有統計學意義的因素采用受試者工作特征(receiver operating characteristic,ROC)曲線進一步分析預測價值。另外,采用皮爾遜分析多因素logistic回歸分析中曲線下面積(area under the curve,AUC)>0.7的指標與連續性HRV參數的相關性。檢驗水準α=0.05。
1.6 倫理審查
本研究獲得北部戰區總醫院倫理委員會批準,倫理號:k(2018)29號。
2 結果
2.1 患者的一般資料比較
共納入186例患者,其中男108例、女78例,平均年齡(55.92±11.99)歲。SE組26例,平衡組104例,PSE組56例。術前紐約心臟協會(New York Heart Association,NYHA)心功能分級均為Ⅲ~Ⅳ級。3組患者一般臨床資料差異無統計學意義(P>0.05);見表1。
 ]
]
2.2 超聲心動圖指標的單因素logistic回歸分析
SE組患者的LAD、LVIDd、LVEDV和LVESV明顯增大,且明顯大于平衡組患者(P值分別為0.04、0.02、0.02和0.03)。PSE組患者的LAD小于平衡組患者(P=0.04),但LVIDd、LVEDV和LVESV在PSE組和平衡組之間差異無統計學意義(P值分別為0.91、0.82和0.64)。SE組患者的Em/Am明顯增大,且明顯大于平衡組患者(P=0.01),出現假性正常化(根據2016年美國超聲心動圖學會指南,舒張功能降低2級),但PSE組患者的Em/Am明顯小于平衡組(P=0.02),舒張功能開始出現降低(舒張功能降低1級),說明3組瓣膜病患者的左室舒張功能降低程度不同。SE組患者的At、LVEF明顯低于平衡組(P值分別為0.02、0.01)。SE組患者的SPAP增加,且顯著大于平衡組(P=0.00),但PSE組患者的At、LVEF和SPAP與平衡組患者差異無統計學意義(P值分別為0.71、0.35和0.08);見表2。
 )
)
2.3 多因素logistic回歸分析
分別與平衡組比較,發現SE組患者的At降低(右房收縮功能降低)、LVEF降低及SPAP增高,(P值分別為0.04、0.04和0.00),即瓣膜病患者出現交感神經興奮性增強時心臟病變程度已經較重。PSE組患者的LAD和Em/Am均明顯低于平衡組(P值均為0.02),說明此時瓣膜病患者出現副交感神經興奮,尚在可代償階段;見表3。
2.4 SPAP對交感神經興奮的預測分析
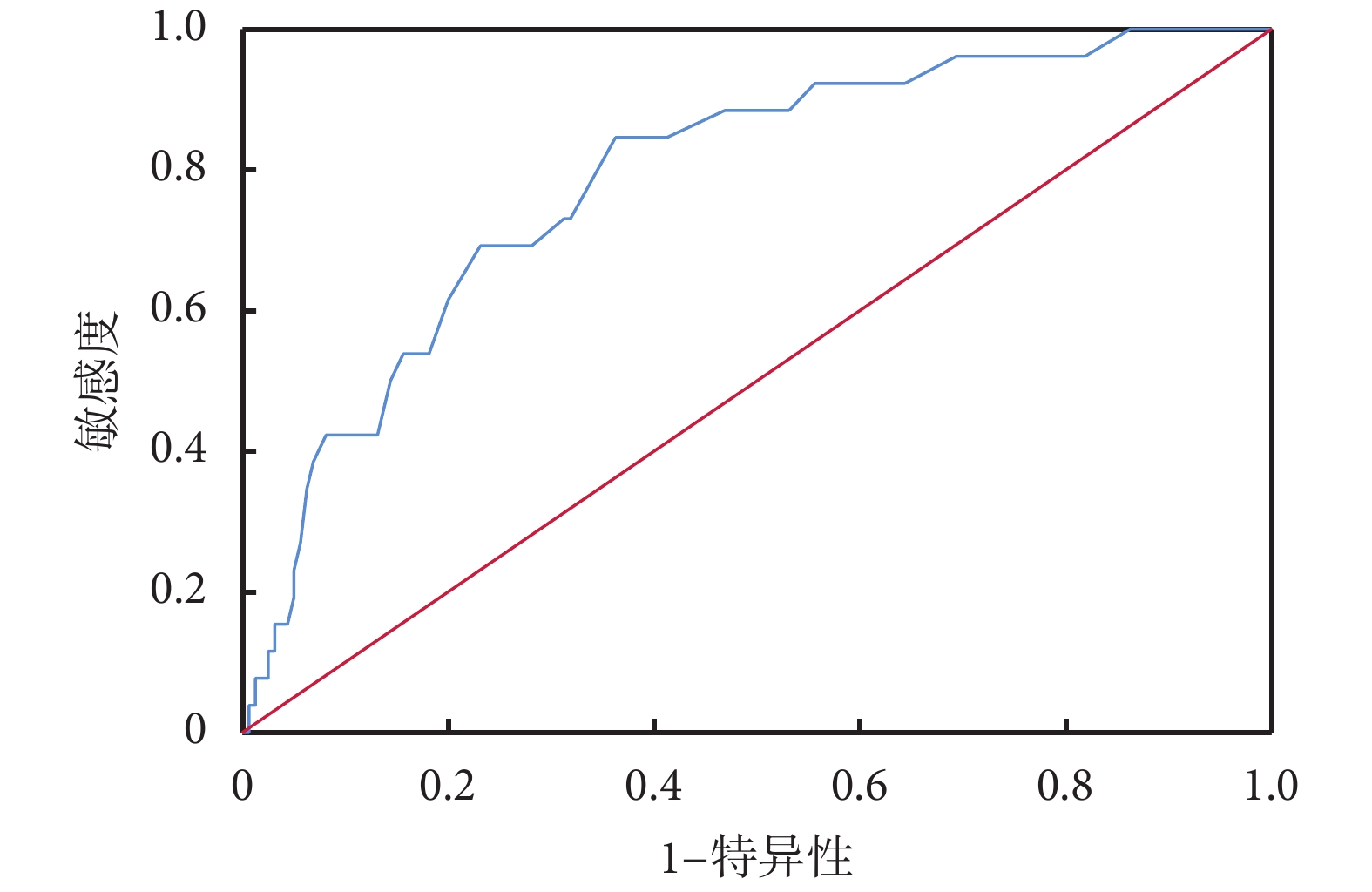
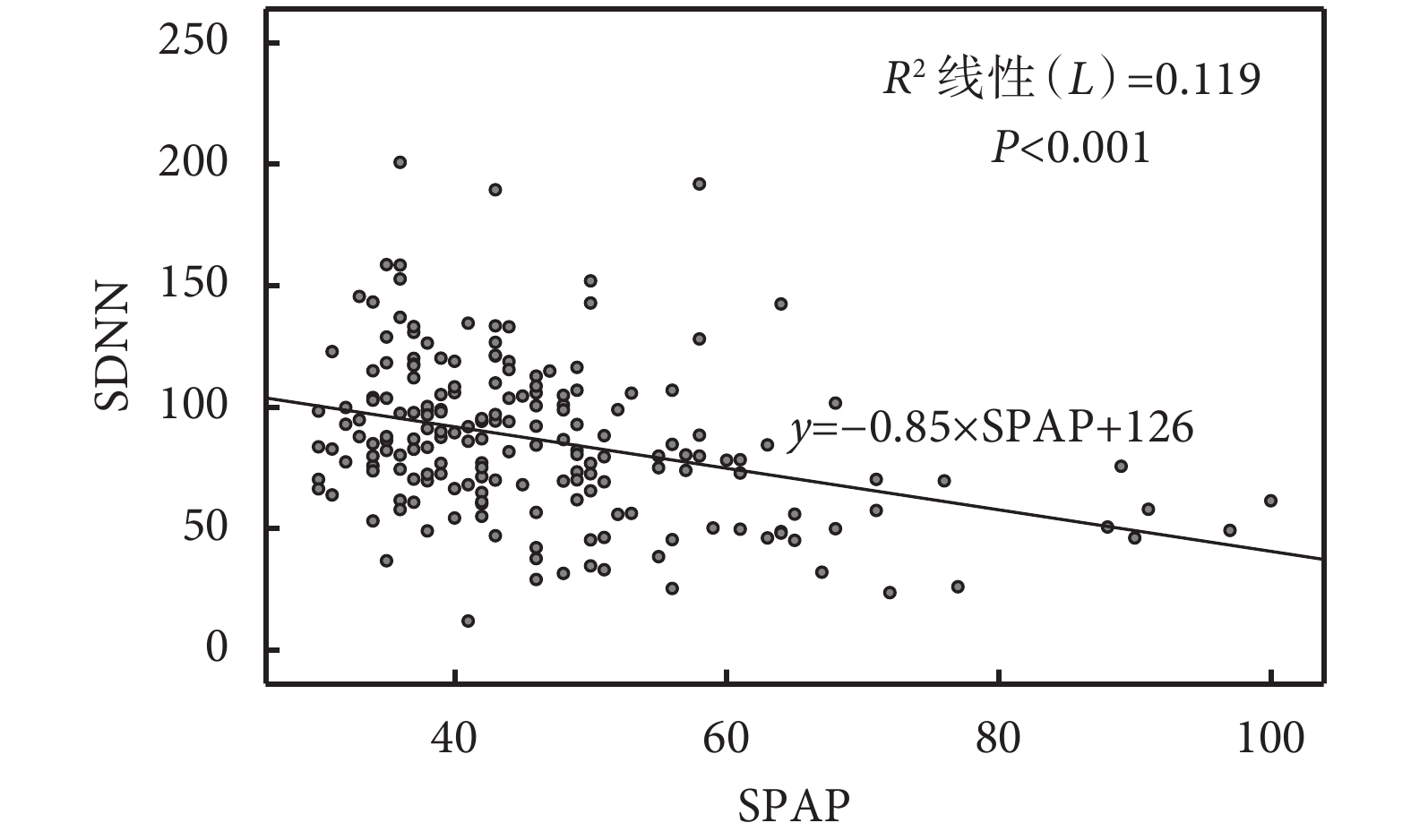
ROC曲線分析顯示,SPAP升高對交感神經興奮具有預測價值[AUC=0.79,95%CI(0.70,0.88),P=0.00];見表4、圖1。皮爾遜相關系數為?0.348(P<0.001),表明SPAP越高,HRV越低,自主神經更容易表現為交感神經興奮。線性回歸方程為:SDNN=?0.85×SPAP+126(R2=0.119,P<0.001);見圖2。
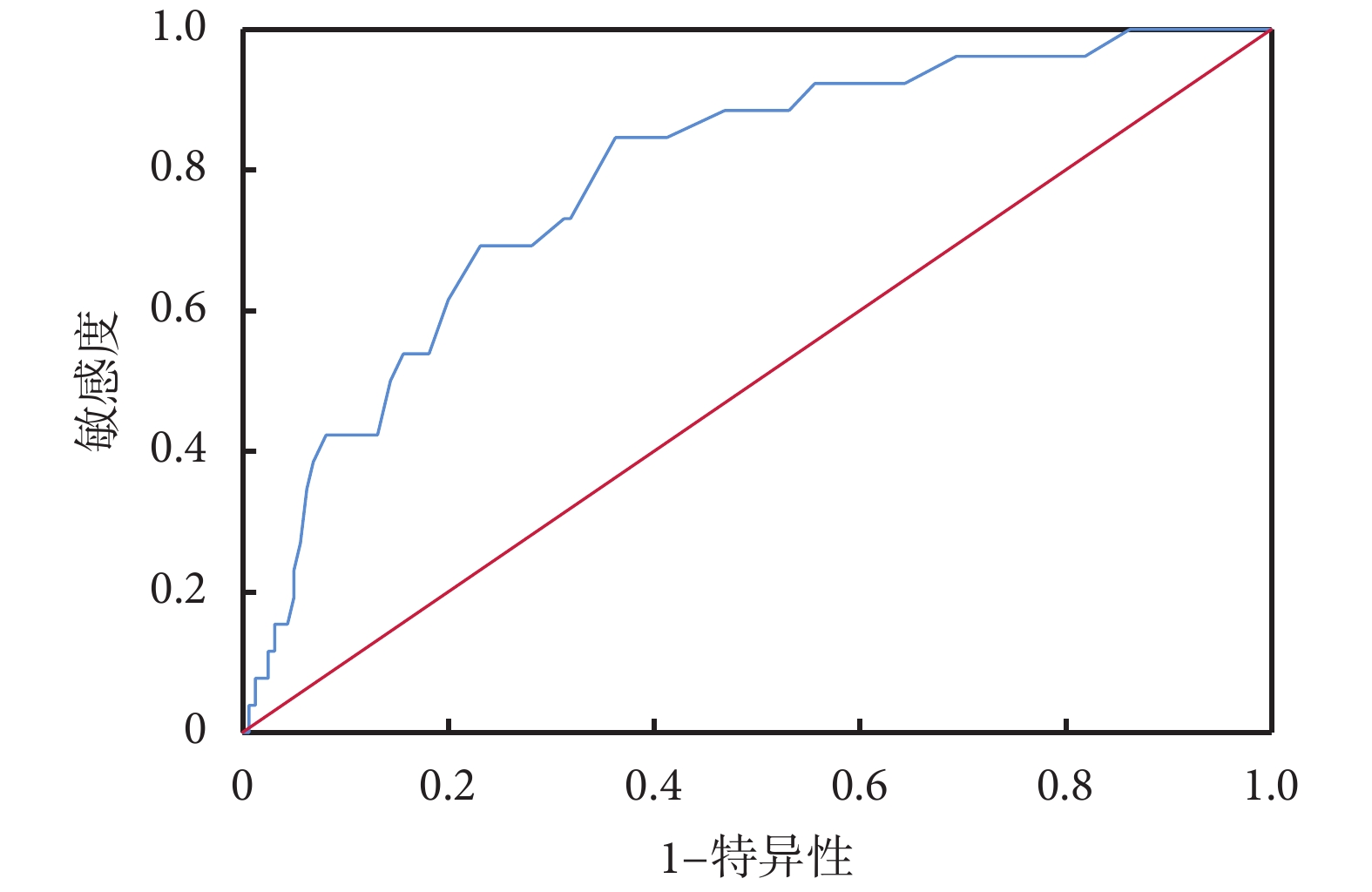 圖1
交感神經組肺動脈收縮壓的受試者工作特征曲線
圖1
交感神經組肺動脈收縮壓的受試者工作特征曲線
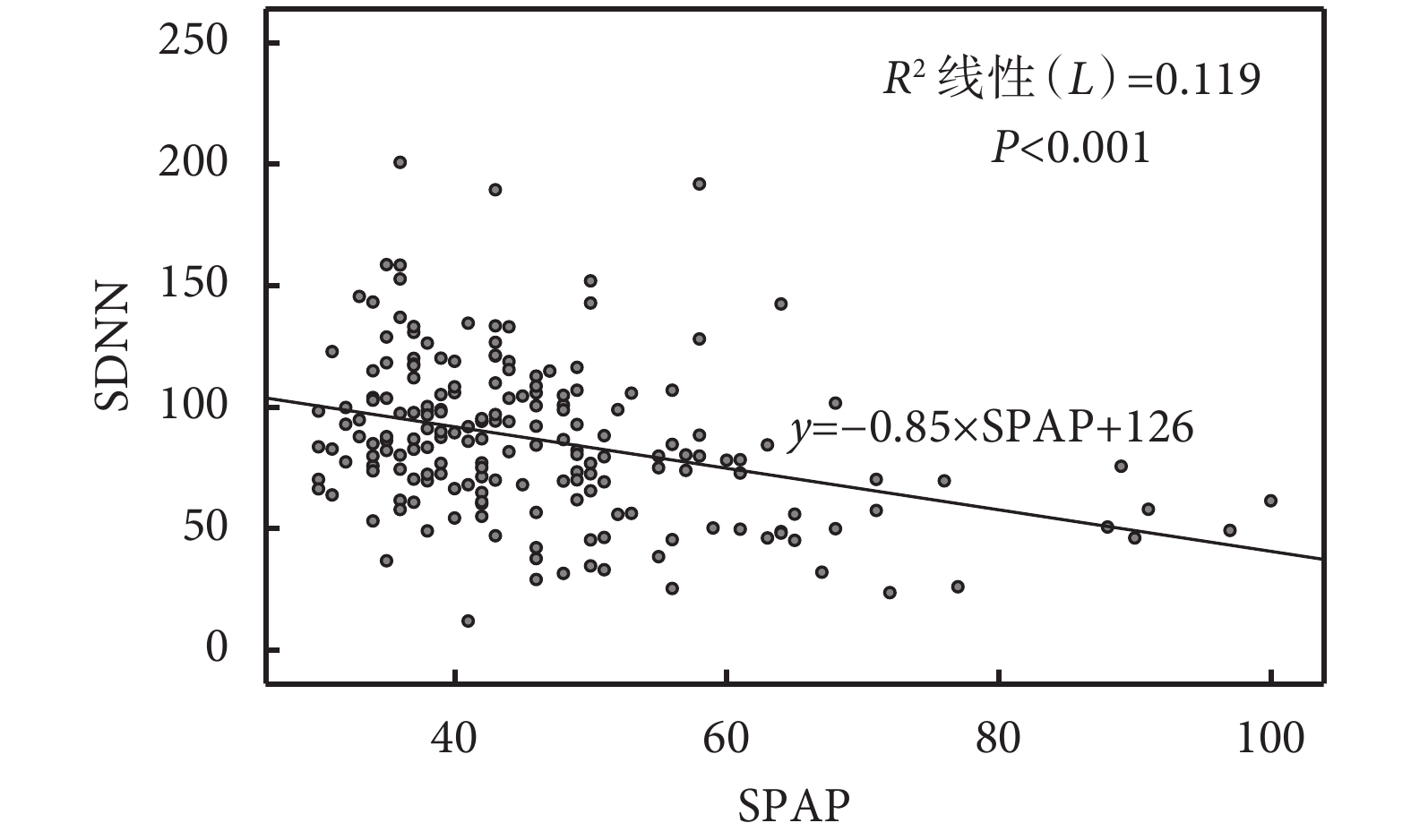 圖2
SPAP與SDNN之間的線性關系圖
圖2
SPAP與SDNN之間的線性關系圖
SPAP:肺動脈收縮壓;SDNN:正常心動周期的標準差
計算ROC曲線的截斷值得出:當SPAP≥45.50 mm Hg時,預示瓣膜病患者出現了明顯交感神經興奮,敏感度為84.60%,特異性為63.70%,即此時患者已經處于失代償階段。
3 討論
本研究發現將瓣膜病患者的HRV與超聲心動圖指標相結合,可用于評價瓣膜病的自主神經興奮,反映病變程度并監測病情變化。
本研究的入選患者皆為因出現較為明顯的心悸、氣促癥狀就診入院并準備手術的患者,根據術前長程動態心電圖分析的平均SDNN值分為3組,發現PSE組瓣膜病患者的LAD和Em/Am明顯低于平衡組,說明此時處于瓣膜病患者發病的最早期階段,該階段表現為副交感神經興奮占優勢,左房和左室尚未出現顯著的結構重構,心臟功能尚在可代償階段。處于此時段的患者可無明顯的氣促,但可能出現較為明顯的心悸,因為HRV升高與陣發性心房顫動的易感性增加有關[13]。
平衡組的LAD及Em/Am已經出現增大的趨勢。心外科預行瓣膜手術的瓣膜病患者的HRV盡管在正常范圍內,但心臟超聲指標提示左房增大及左室舒張功能降低,左室內徑和左室收縮功能尚在正常范圍內,即心臟已經出現結構重構。這表明該類患者已經出現左心負荷的增加,并伴有SPAP增高的趨勢,但程度相對較輕,這部分患者處于副交感神經減弱、交感神經增強的過渡平衡狀態。
SE組的瓣膜病患者與平衡組比較,At明顯降低(右房收縮功能明顯降低)、LVEF降低、SPAP明顯增高,說明瓣膜病患者出現右房和左室收縮功能降低及SPAP升高時,明顯刺激交感神經興奮,促進HRV下降,進而增加心肌收縮力和心率,是左心收縮功能降低時的一種代償性表現形式[14-15],該階段已進入瓣膜病的嚴重階段。
自主神經系統與HRV密切相關,控制內臟器官的平滑肌、心血管系統和腺體的分泌功能,不斷改變和調節心臟的心率和節律[16-17]。當延髓中的副交感神經中樞受到刺激時,乙酰膽堿會與竇房結中的受體結合,支配竇房結、房室結以及心房肌,延長R-R間隔,降低心率[5],HRV增加。交感神經系統是在極端刺激和條件下(如恐懼、危險、缺氧、體育鍛煉、精神壓力等)的生理防御機制[3],脊髓交感神經中樞的刺激引發兒茶酚胺在突觸間隙的釋放,它與竇房結的 β1 受體結合,增加心肌收縮力和心率[5-7],HRV降低。
右房作為收集全身靜脈血及確保右室充盈的結構[18],具有儲器功能、管道功能、輔泵功能,其中舒張晚期時的At峰,可一定程度上反映右房收縮功能[19-20]。當瓣膜病發展到終末期,不僅會出現LVEF降低,還會出現SPAP增高,長期的肺動脈高壓可導致右心室的后負荷增加,從而導致右室功能障礙和右心衰竭[21-22],其中右房收縮功能降低可表現為At降低,與交感神經興奮HRV降低有關。因此,在瓣膜病患者隨訪過程中,對右房收縮功能的連續監測及評價至關重要,一旦出現At降低,預示病情進展及惡化。
ROC曲線分析發現SPAP升高對交感神經興奮具有診斷價值,AUC=0.79;SPAP≥45.50 mm Hg時,提示瓣膜病患者出現較為明顯的交感神經興奮;SPAP與SDNN屬于連續性變量,皮爾遜相關系數為?0.348,呈線性負相關,P<0.001,即SPAP越高,SDNN越低。盡管相關性較弱,但同時參考At、LVEF、SPAP、LAD、Em/Am等指標,在一定程度上還是可以說明患者出現SPAP增加時交感神經興奮性增強。當患者的SPAP較前升高,SDNN很可能出現下降趨勢,并伴有較為明顯的氣促。
超聲心動圖測量的SPAP是簡易、無創且具有高度可重復性的指標,該指標在評價心力衰竭治療效果上高度敏感、誤差較小。將SPAP與超聲心動圖數據相結合,可多角度量化,對心臟功能進行全面評價,特別當SPAP≥45.50 mm Hg,交感神經興奮,明顯增加了心臟負荷及做功,可使病情加重、加快疾病進展,應規勸該類患者盡早手術。這種全面且精準的評價方法,在一些醫療資源較薄弱的地區,對于瓣膜病的診治及手術時機的選擇,具有一定的指導意義。
本研究存在一定的局限性,該研究屬于前瞻性分析,納入患者數量相對較少,后續研究將納入更多的患者及評價指標,如右室及右房收縮、舒張功能的測量指標。進一步驗證SPAP對瓣膜病患者自主神經興奮的預測價值。
利益沖突:無。
作者貢獻:岳鳳捷負責實施研究,超聲檢查,收集數據,撰寫論文初稿;金巖、王輝山負責論文選題與設計,數據分析與解釋,修改論文;張譽籍負責分析與解釋數據;辛芳冉負責統計學方法的選擇及處理。
瓣膜性心臟病是全球高齡人群發病和致死的主要疾病之一。流行病學調查數據顯示,2017年全球范圍內因鈣化性主動脈瓣和退行性二尖瓣疾病死亡人數分別為102 700例和35 700例,流行病例分別有1 260萬例和1 810萬例[1],這些疾病不像冠狀動脈粥樣硬化性心臟病,往往起病急驟、癥狀典型,而使得人們對其認識不足,常延誤了瓣膜病的最佳治療時機,是造成老年人疾病負擔的重要原因[2]。
瓣膜病發病早期,機體可通過一系列神經、體液、內分泌調節機制,使心臟功能得以代償,使得臨床癥狀不明顯。心率變異性(heart rate variability,HRV)是由自主神經交感和副交感成分對竇房結調節的不斷變化導致的心動周期間期的差異性,反映自主神經系統的張力[3]。作為心血管風險的標志物,HRV可評估患者體內心臟自主神經的興奮性水平,在判斷心外科患者預后和心臟性猝死風險方面的臨床應用已得到廣泛認可[4-5],已證明自主神經系統失衡與心源性死亡高度相關[6-7]。
正常心動周期的標準差(standard deviation of normal-to-normal R-R intervals,SDNN)是指正常竇性心律R-R間期的標準差,是臨床中最簡便、最常用和最易理解的HRV檢測指標。SDNN值≤50 ms提示交感神經興奮(sympathetic excitation,SE),即患者體內交感神經的調節作用占優。SDNN值≥100 ms時提示副交感神經興奮(parasympathetic excitation,PSE),即患者體內心臟副交感神經的調節占優[8]。但對于瓣膜病患者來講,特別是門診患者,佩戴動態遙感心電監測費用較高且繁瑣,但又考慮到HRV對患者心血管病死亡風險評價[3]及心房顫動預測[9-10]等價值,而且多數瓣膜病患者的病程進展緩慢,更需要定期監測,那么是否可利用一種現有的便捷技術,反映或者預測患者的HRV或自主神經興奮,一定程度彌補動態遙感心電監測的空缺與不足。目前國內外尚無自主神經與瓣膜病患者的心臟功能之間的相關研究。本文探討瓣膜病患者心臟功能與自主神經之間的相關性,并分析肺動脈收縮壓(systolic pulmonary artery pressure,SPAP)對自主神經興奮的預測價值,為臨床干預方案的制定提供參考。
1 資料與方法
1.1 臨床資料和分組
回顧性納入2020年8月28日—2021年2月3日于北部戰區總醫院心外科住院治療的以瓣膜病為主要診斷的患者。根據SDNN數值將患者分為3組,即SE組(SDNN≤50 ms)、平衡組(50 ms<SDNN<100 ms)和PSE組(SDNN≥100 ms)。
納入標準:(1)年齡10~80歲;(2)手術方式為體外循環下主動脈瓣置換術、二尖瓣成形(置換)術、三尖瓣成形(置換)術;(3)術前7 d佩戴動態遙感心電監測儀(中國上海越光醫療科技有限公司);(4)術前2~3 d內,患者靜息狀態下左側臥位,行超聲心動圖檢查。排除標準:(1)原發性肺動脈高壓患者;(2)起搏器植入患者;(3)有持續性心房顫動病史患者;(4)術前患有甲狀腺功能異常、電解質紊亂及慢性阻塞性肺疾病患者;(5)瓣膜病手術同期需要行冠狀動脈旁路移植術;(6)術后出現切口感染或者心包感染;(7)患者相關數據缺失或術后死亡。
1.2 心臟超聲
采用Philips iE33超聲診斷儀,探頭頻率1~5 MHz。根據美國心臟超聲學會(American Society of Echocardiography,ASE)的指南推薦進行心臟超聲測量和計算[11-12],二維測量各心腔內徑;PW采集二尖瓣和三尖瓣的舒張早期峰速(Em、Et)、舒張晚期峰速(Am、At),舒張早期峰速可反映心室舒張產生的抽吸能力,舒張晚期峰速反映心房收縮形成的泵作用。PW-TDI采集二尖瓣側壁瓣環處、室間隔瓣環處及三尖瓣側壁瓣環處的舒張早期峰速(Em'、Ei'、Et')、舒張晚期峰速(Am'、Ai'、At')、收縮期峰速(Sm'、Si'、St')。根據三尖瓣反流頻譜,估算右心室收縮壓(right ventricular systolic pressure,RVSP):RVSP=4V2+ΔP,其中V是三尖瓣反流的峰值速度,ΔP是右心房壓力(10 mm Hg,1 mm Hg=0.133 kPa)。若肺動脈瓣無狹窄,RVSP可被認為是SPAP。
1.3 心臟瓣膜病的超聲診斷特點
二維超聲表現:(1)瓣葉(瓣緣)增厚、鈣化,回聲增強(尤以瓣尖明顯,交界處粘連,瓣下腱索增粗),開放受限或關閉不良;(2)瓣葉、瓣環增厚,并可見鈣化點、鈣化斑;(3)瓣葉探及異常條索(或團塊)狀異常回聲附著;(4)二尖瓣瓣葉增厚,部分瓣葉脫向左房,致對合不攏(可見甩動的腱索殘端);(5)主動脈瓣(左、右、無)冠瓣增厚,舒張期脫向左室流出道,致對合不攏。
多普勒超聲表現:(1)收縮期二尖瓣上可見藍色為主的血流反流至左房;(2)收縮期三尖瓣上可見藍色為主的血流反流至右房;(3)主動脈瓣口探及反流信號;(4)二尖瓣舒張期血流明顯加快;(5)三尖瓣舒張期血流明顯加快;(6)主動脈瓣前向血流明顯加快。
1.4 手術方法
采用靜脈復合麻醉氣管內插管,中低溫(25~26℃)體外循環下行心內直視手術,正中切口開胸,建立體外循環,阻斷上、下腔靜脈及主動脈,冷灌心臟停搏液,心臟停跳。根據術前超聲心動圖檢查結果,術中再次探查瓣膜情況,行瓣膜成形或置換術,其中包括主動脈瓣置換術、二尖瓣成形或置換術、三尖瓣成形或置換術。術中停體外循環后,行食管超聲心動圖觀察各個瓣膜的啟閉情況。
1.5 統計學分析
應用SPSS 26.0統計軟件進行分析。計數資料以頻數和百分比描述,服從正態分布的計量資料以均數±標準差( ±s)描述。組間比較采用χ2檢驗、方差分析或單因素logistic回歸,將P<0.05的變量納入多因素logistic回歸分析,同時報告OR值和95%CI。將多因素logistic回歸分析中差異有統計學意義的因素采用受試者工作特征(receiver operating characteristic,ROC)曲線進一步分析預測價值。另外,采用皮爾遜分析多因素logistic回歸分析中曲線下面積(area under the curve,AUC)>0.7的指標與連續性HRV參數的相關性。檢驗水準α=0.05。
±s)描述。組間比較采用χ2檢驗、方差分析或單因素logistic回歸,將P<0.05的變量納入多因素logistic回歸分析,同時報告OR值和95%CI。將多因素logistic回歸分析中差異有統計學意義的因素采用受試者工作特征(receiver operating characteristic,ROC)曲線進一步分析預測價值。另外,采用皮爾遜分析多因素logistic回歸分析中曲線下面積(area under the curve,AUC)>0.7的指標與連續性HRV參數的相關性。檢驗水準α=0.05。
1.6 倫理審查
本研究獲得北部戰區總醫院倫理委員會批準,倫理號:k(2018)29號。
2 結果
2.1 患者的一般資料比較
共納入186例患者,其中男108例、女78例,平均年齡(55.92±11.99)歲。SE組26例,平衡組104例,PSE組56例。術前紐約心臟協會(New York Heart Association,NYHA)心功能分級均為Ⅲ~Ⅳ級。3組患者一般臨床資料差異無統計學意義(P>0.05);見表1。
 ]
]
2.2 超聲心動圖指標的單因素logistic回歸分析
SE組患者的LAD、LVIDd、LVEDV和LVESV明顯增大,且明顯大于平衡組患者(P值分別為0.04、0.02、0.02和0.03)。PSE組患者的LAD小于平衡組患者(P=0.04),但LVIDd、LVEDV和LVESV在PSE組和平衡組之間差異無統計學意義(P值分別為0.91、0.82和0.64)。SE組患者的Em/Am明顯增大,且明顯大于平衡組患者(P=0.01),出現假性正常化(根據2016年美國超聲心動圖學會指南,舒張功能降低2級),但PSE組患者的Em/Am明顯小于平衡組(P=0.02),舒張功能開始出現降低(舒張功能降低1級),說明3組瓣膜病患者的左室舒張功能降低程度不同。SE組患者的At、LVEF明顯低于平衡組(P值分別為0.02、0.01)。SE組患者的SPAP增加,且顯著大于平衡組(P=0.00),但PSE組患者的At、LVEF和SPAP與平衡組患者差異無統計學意義(P值分別為0.71、0.35和0.08);見表2。
 )
)
2.3 多因素logistic回歸分析
分別與平衡組比較,發現SE組患者的At降低(右房收縮功能降低)、LVEF降低及SPAP增高,(P值分別為0.04、0.04和0.00),即瓣膜病患者出現交感神經興奮性增強時心臟病變程度已經較重。PSE組患者的LAD和Em/Am均明顯低于平衡組(P值均為0.02),說明此時瓣膜病患者出現副交感神經興奮,尚在可代償階段;見表3。
2.4 SPAP對交感神經興奮的預測分析
ROC曲線分析顯示,SPAP升高對交感神經興奮具有預測價值[AUC=0.79,95%CI(0.70,0.88),P=0.00];見表4、圖1。皮爾遜相關系數為?0.348(P<0.001),表明SPAP越高,HRV越低,自主神經更容易表現為交感神經興奮。線性回歸方程為:SDNN=?0.85×SPAP+126(R2=0.119,P<0.001);見圖2。
 圖1
交感神經組肺動脈收縮壓的受試者工作特征曲線
圖1
交感神經組肺動脈收縮壓的受試者工作特征曲線
 圖2
SPAP與SDNN之間的線性關系圖
圖2
SPAP與SDNN之間的線性關系圖
SPAP:肺動脈收縮壓;SDNN:正常心動周期的標準差
計算ROC曲線的截斷值得出:當SPAP≥45.50 mm Hg時,預示瓣膜病患者出現了明顯交感神經興奮,敏感度為84.60%,特異性為63.70%,即此時患者已經處于失代償階段。
3 討論
本研究發現將瓣膜病患者的HRV與超聲心動圖指標相結合,可用于評價瓣膜病的自主神經興奮,反映病變程度并監測病情變化。
本研究的入選患者皆為因出現較為明顯的心悸、氣促癥狀就診入院并準備手術的患者,根據術前長程動態心電圖分析的平均SDNN值分為3組,發現PSE組瓣膜病患者的LAD和Em/Am明顯低于平衡組,說明此時處于瓣膜病患者發病的最早期階段,該階段表現為副交感神經興奮占優勢,左房和左室尚未出現顯著的結構重構,心臟功能尚在可代償階段。處于此時段的患者可無明顯的氣促,但可能出現較為明顯的心悸,因為HRV升高與陣發性心房顫動的易感性增加有關[13]。
平衡組的LAD及Em/Am已經出現增大的趨勢。心外科預行瓣膜手術的瓣膜病患者的HRV盡管在正常范圍內,但心臟超聲指標提示左房增大及左室舒張功能降低,左室內徑和左室收縮功能尚在正常范圍內,即心臟已經出現結構重構。這表明該類患者已經出現左心負荷的增加,并伴有SPAP增高的趨勢,但程度相對較輕,這部分患者處于副交感神經減弱、交感神經增強的過渡平衡狀態。
SE組的瓣膜病患者與平衡組比較,At明顯降低(右房收縮功能明顯降低)、LVEF降低、SPAP明顯增高,說明瓣膜病患者出現右房和左室收縮功能降低及SPAP升高時,明顯刺激交感神經興奮,促進HRV下降,進而增加心肌收縮力和心率,是左心收縮功能降低時的一種代償性表現形式[14-15],該階段已進入瓣膜病的嚴重階段。
自主神經系統與HRV密切相關,控制內臟器官的平滑肌、心血管系統和腺體的分泌功能,不斷改變和調節心臟的心率和節律[16-17]。當延髓中的副交感神經中樞受到刺激時,乙酰膽堿會與竇房結中的受體結合,支配竇房結、房室結以及心房肌,延長R-R間隔,降低心率[5],HRV增加。交感神經系統是在極端刺激和條件下(如恐懼、危險、缺氧、體育鍛煉、精神壓力等)的生理防御機制[3],脊髓交感神經中樞的刺激引發兒茶酚胺在突觸間隙的釋放,它與竇房結的 β1 受體結合,增加心肌收縮力和心率[5-7],HRV降低。
右房作為收集全身靜脈血及確保右室充盈的結構[18],具有儲器功能、管道功能、輔泵功能,其中舒張晚期時的At峰,可一定程度上反映右房收縮功能[19-20]。當瓣膜病發展到終末期,不僅會出現LVEF降低,還會出現SPAP增高,長期的肺動脈高壓可導致右心室的后負荷增加,從而導致右室功能障礙和右心衰竭[21-22],其中右房收縮功能降低可表現為At降低,與交感神經興奮HRV降低有關。因此,在瓣膜病患者隨訪過程中,對右房收縮功能的連續監測及評價至關重要,一旦出現At降低,預示病情進展及惡化。
ROC曲線分析發現SPAP升高對交感神經興奮具有診斷價值,AUC=0.79;SPAP≥45.50 mm Hg時,提示瓣膜病患者出現較為明顯的交感神經興奮;SPAP與SDNN屬于連續性變量,皮爾遜相關系數為?0.348,呈線性負相關,P<0.001,即SPAP越高,SDNN越低。盡管相關性較弱,但同時參考At、LVEF、SPAP、LAD、Em/Am等指標,在一定程度上還是可以說明患者出現SPAP增加時交感神經興奮性增強。當患者的SPAP較前升高,SDNN很可能出現下降趨勢,并伴有較為明顯的氣促。
超聲心動圖測量的SPAP是簡易、無創且具有高度可重復性的指標,該指標在評價心力衰竭治療效果上高度敏感、誤差較小。將SPAP與超聲心動圖數據相結合,可多角度量化,對心臟功能進行全面評價,特別當SPAP≥45.50 mm Hg,交感神經興奮,明顯增加了心臟負荷及做功,可使病情加重、加快疾病進展,應規勸該類患者盡早手術。這種全面且精準的評價方法,在一些醫療資源較薄弱的地區,對于瓣膜病的診治及手術時機的選擇,具有一定的指導意義。
本研究存在一定的局限性,該研究屬于前瞻性分析,納入患者數量相對較少,后續研究將納入更多的患者及評價指標,如右室及右房收縮、舒張功能的測量指標。進一步驗證SPAP對瓣膜病患者自主神經興奮的預測價值。
利益沖突:無。
作者貢獻:岳鳳捷負責實施研究,超聲檢查,收集數據,撰寫論文初稿;金巖、王輝山負責論文選題與設計,數據分析與解釋,修改論文;張譽籍負責分析與解釋數據;辛芳冉負責統計學方法的選擇及處理。