引用本文: 孫云剛, 張強, 莊宇, 王朝, 焦思楊, 姚夢旭, 邵豐. 優先阻斷靶段肺靜脈吲哚菁綠熒光識別段間平面在胸腔鏡肺段切除術中的應用. 中國胸心血管外科臨床雜志, 2024, 31(10): 1428-1433. doi: 10.7507/1007-4848.202307029 復制
版權信息: ?四川大學華西醫院華西期刊社《中國胸心血管外科臨床雜志》版權所有,未經授權不得轉載、改編
胸腔鏡解剖性肺段切除術不僅需要熟練的手術技巧,更需要靶段解剖結構的準確識別和段間平面界線指導下的肺實質精準裁剪。研究[1-3]表明,影響膨脹-萎陷法形成段間平面的決定性因素是中斷肺循環,即阻斷靶段動脈或靜脈均可終止靶段的肺血液循環,從而觀察到明顯的肺膨脹-萎陷分界線。然而,單一阻斷靶段動脈或靜脈后形成的段間平面的準確性仍存在一定爭議。已有研究[4-5]證實,單純阻斷靶段動脈后形成的段間平面和改良膨脹-萎陷法、吲哚菁綠熒光法形成的段間平面準確性一致。此外,我們前期研究[6]也證實了吲哚菁綠熒光法和改良膨脹-萎陷法形成的節段間平面高度吻合。但以上這些方法均以阻斷靶段肺動脈為基礎,單一優先阻斷靶段靜脈后形成的段間平面與吲哚菁綠熒光法的準確性是否一致尚不清楚。
因此,我們創新性嘗試在胸腔鏡肺段切除中優先阻斷靶段肺靜脈后應用吲哚菁綠熒光識別段間平面,在胸腔鏡肺段切除術患者中成功實施,現總結報道如下。
1 資料與方法
1.1 臨床資料
回顧性分析2022年12月—2023年6月在我院胸外科同一醫療組優先靶段靜脈阻斷后采用吲哚菁綠熒光顯示段間平面行胸腔鏡解剖性肺段切除術肺結節患者的臨床資料。納入標準:(1)評估肺結節術前胸部CT,符合美國國立綜合癌癥網絡(NCCN)指南的肺段手術適應證;(2)術前心肺功能檢查正常;(3)術前無新輔助放化療等抗腫瘤綜合治療;(4)肺段切除術入路為優先單一阻斷靶段肺靜脈。排除標準:(1)有碘劑或吲哚菁綠過敏史;(2)合并肝硬化或者肝功能嚴重異常。
1.2 手術操作
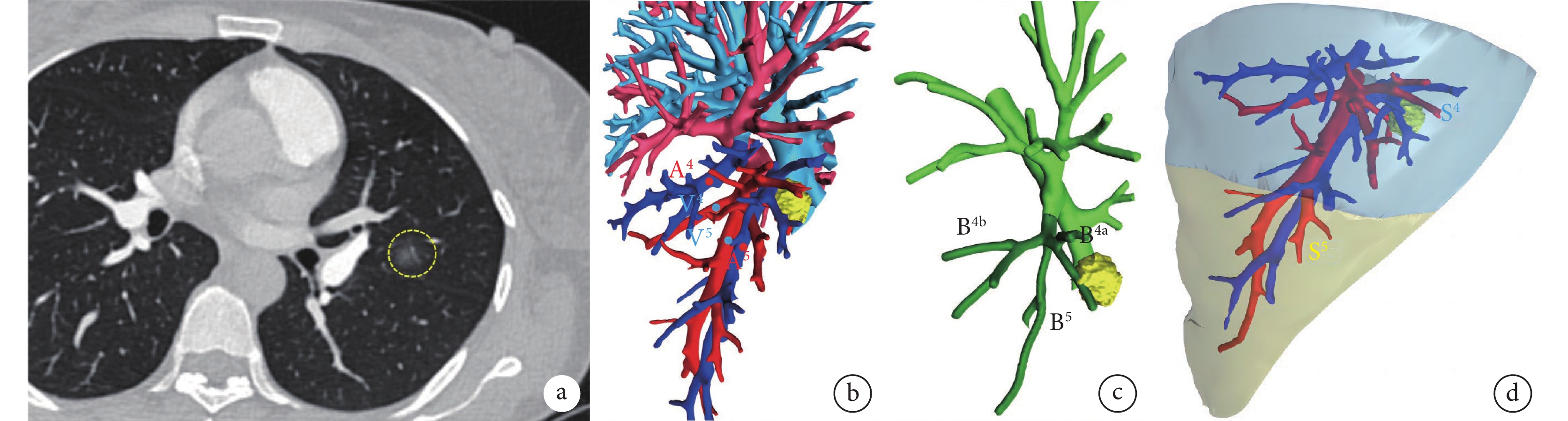
對于需要術前定位的肺結節患者先安排在南京市胸科醫院麻醉手術室移動CT房間,進行基礎麻醉狀態下移動CT引導肺結節精準無痛定位。然后無縫銜接直接平移至手術間進行全身靜脈麻醉雙腔氣管插管維持健側單肺通氣,通常在腋前線第4或第5肋間選取長度約3 cm的單孔切口實施胸腔鏡解剖性肺段切除術。根據術前肺結節三維重建軟件Mimics 22.0(Materialise Medical,Leuven,Belgium)生成的動態靶段圖像(圖1)(通常放置在胸腔鏡顯示屏前進行術中實時導航),術中優先精準解剖識別并切斷靶段所有肺靜脈屬支—段內靜脈(圖2a)。隨后,囑麻醉醫師控制氣道壓在20 cm H2O(1 cm H2O=0.098 kPa)以下用100%純氧進行全肺完全膨脹(圖2b),然后再恢復健側單肺通氣,在等待膨脹-萎陷段間平面顯示的過渡時間內,可選擇進行靶段結構繼續解剖但不離斷,大約等待10~15 min后,在萎陷的保留肺段和膨脹的靶段之間形成明顯的分界線,且該分界線不再隨時間推移而變化,并通過電凝裝置進行標記為第一平面(圖2c)。標記完成后,立即囑巡回護士外周靜脈注射濃度為2.5 mg/mL的吲哚菁綠5 mL,隨即打開PINPOINT胸腔鏡熒光成像系統(NOVADAQ,Ontario,Canada)的熒光模式,可見染色區域與未染色區域的明顯界線,此分界線為第二平面(圖2d),并通過肉眼仔細比對評估與電凝裝置標記的第一平面界線的吻合度。觀察對比2個段間平面后,切除段間平面區域內靶段支氣管和靶段肺動脈分支,并通過“錐式-開門”技術使用能量器械結合切割縫合器進行段間交界面的裁剪。本研究中,我們認為阻斷靶段肺靜脈后膨脹-萎陷法識別段間平面是準確可靠的。
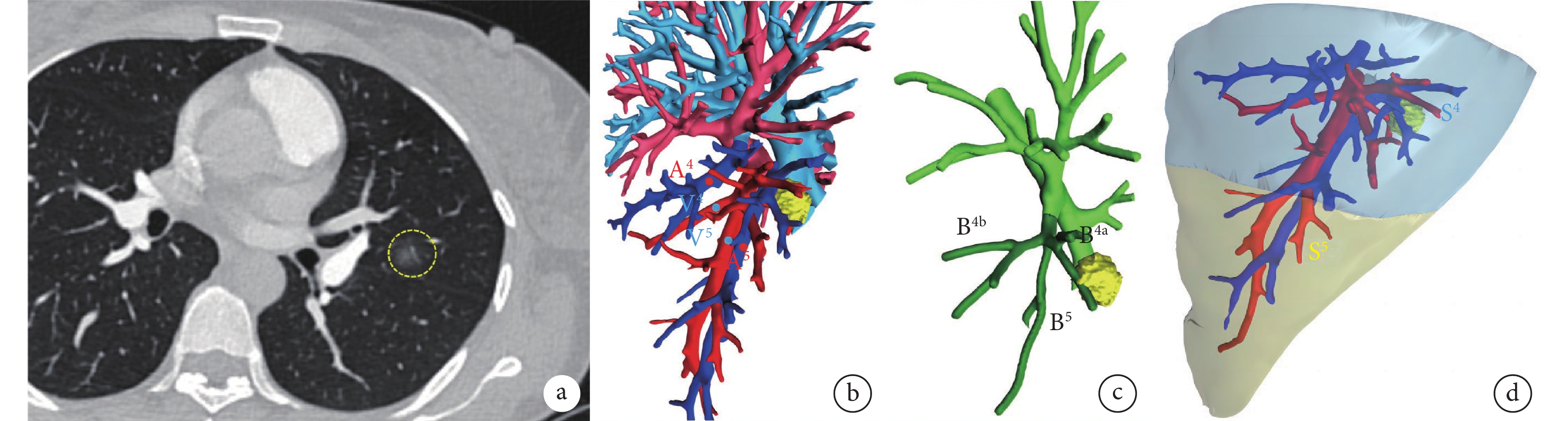 圖1
40歲女性患者術前肺結節三維重建
圖1
40歲女性患者術前肺結節三維重建
a:薄層CT顯示左上肺舌段(LS4+5)有一14 mm的磨玻璃結節;b:三維重建圖像提示舌段動脈A4+5共干,舌段靜脈為二屬支V4和V5;c:三維重建圖像提示舌段氣管為三分支B4a、B4b和B5;d:模擬左上肺舌段范圍
 圖2
段間平面操作術中圖
圖2
段間平面操作術中圖
a:V4和V5分別予以切斷;b:隨即用100%純氧進行整肺完全膨脹,再恢復健側單肺通氣;c:解剖離斷舌段靜脈后形成的膨脹-萎陷平面,并使用電凝裝置標記;d:舌段靜脈阻斷形成膨脹-萎陷界線后靜脈注射吲哚菁綠,在熒光胸腔鏡熒光模式中染色段間平面可視化
1.3 統計學分析
使用SPSS 22.0軟件進行統計學分析。服從正態分布的計量資料以均數±標準差(x±s)描述,分類變量用頻數和百分比(%)描述。
1.4 倫理審查
本研究獲得江蘇省南京醫科大學附屬腦科醫院倫理委員會批準(批準號:2022-KY146-01)。術前獲得所有患者簽署的書面知情同意書。
2 結果
共納入32例肺結節患者,其中男14例、女18例,年齡25~76(58.69±11.84)歲。所有患者均順利完成單孔胸腔鏡肺段切除術,在靶段靜脈優先阻斷后均成功觀察到膨脹-萎陷段間平面與吲哚菁綠熒光確定的段間平面基本一致,兩個段間平面高度吻合。肺結節所在肺靶段位置分布見表1。
32例患者均獲得足夠的腫瘤切緣,滿足切緣≥2 cm或≥腫瘤最大直徑的要求,平均腫瘤切緣寬度(26.96±5.86)mm,平均肺段手術時間(98.59±20.72)min,平均術中出血量(45.31±35.65)mL,平均術后胸腔引流管留置時間(3.50±1.16)d,平均術后住院時間(4.66±1.29)d。所有入組患者的最終病理診斷為早期肺癌,其中原位腺癌5例,微浸潤腺癌18例,浸潤性腺癌9例。無吲哚菁綠相關并發癥,無圍術期死亡病例;見表2。
3 討論
兩個全球最大的前瞻性隨機對照研究JCOG0802和CALGB140503[7-8]結果提示,對于直徑≤2 cm的外周型非小細胞肺癌,亞肺葉切除術的遠期復發率、腫瘤學效果不劣于肺葉切除術,有可能推動亞肺葉切除術替代肺葉切除術成為直徑≤2 cm的外周型早期非小細胞肺癌的標準術式。此外,隨著磨玻璃型早期肺癌、第二原發癌、多原發癌患者數量的逐漸增加,因胸腔鏡肺段切除術可根治性切除早期肺癌,同時可保留更多正常的肺實質,有效平衡了患者的腫瘤學效果與生活質量,越來越受到胸外科醫生的青睞[7-9]。然而肺段切除術長期腫瘤學結果不劣于肺葉切除術的前提是在段間平面界線引導下的肺實質裁剪切緣需滿足≥2 cm 或≥結節最大直徑[10]。雖然JCOG0802研究[7]進行了非常嚴格的肺段切除質量控制,但仍可以看到隨機化后肺段切除組有22例患者因為淋巴結轉移或者切緣陽性中轉為肺葉切除術,而且肺段切除術相對肺葉切除術具有較高的總復發率(12.1% vs. 7.9%,P=0.020)和局部復發率(10.5% vs. 5.4%,P=0.002)。這可能跟入組時未應用術前肺結節三維重建技術,對肺結節所在靶段位置把握不準或者靶段結構解剖辨識不全,導致段間平面裁剪相對靶段切除范圍的把握具有很大的術者主觀性,難以保證腫瘤安全切緣。另外,入組時的肺段切除術是以標準肺段為最小肺切除單位,對于一些鄰近段間平面的肺結節,如果做一個標準肺段切除,則切緣難以確保陰性,解剖性肺段切除手術在JCOG0802后又經歷技術優化發展,以肺亞段為最小肺切除單位,更有利于腫瘤切緣的控制[11]。因此,熟練的肺外科手術技巧、準確無誤的靶段解剖結構和段間平面的識別是實施精準解剖性肺段切除術的關鍵。
越來越多的研究[1-3]證實,肺段間平面的形成本質上依賴于肺循環阻斷,因此理論上切斷靶段肺動脈或靶段肺靜脈其中任一結構,都將導致靶段肺循環中斷,均可形成膨脹-萎陷平面。本研究創新性嘗試在胸腔鏡肺段切除中單一阻斷靶段肺靜脈后應用外周靜脈吲哚菁綠熒光法識別段間平面,在所有32例患者中成功實施,顯示出滿意的染色段間平面,同時發現與單一阻斷靶段肺靜脈后膨脹-萎陷的段間平面界線高度吻合,無吲哚菁綠相關術中及術后并發癥,無圍術期死亡病例,所有患者在段間平面導航線指引下完成精準肺段裁剪,均獲得安全可靠的腫瘤切緣,無非計劃擴大肺切除范圍的情況。
過去大多數國內外學者[4-5, 11-12]提出,段間平面精準識別的決定性因素在于靶段肺動脈的準確離斷,認為肺段之間存在廣泛的段間靜脈交通支,即“靜脈交通支非唯一性”,僅離斷靶段肺靜脈無法形成段間平面。本研究首次證實單一阻斷靶段肺靜脈后應用外周靜脈吲哚菁綠熒光法可以出現清晰的段間平面,而且與阻斷靶段肺靜脈后形成的膨脹-萎陷的段間界線基本一致,可能機制是靶段肺靜脈切斷后靶段血流淤滯,血液循環停止,吲哚菁綠不能流入靶段區域,形成界線分明的染色對比平面。由于吲哚菁綠熒光法段間平面顯影具有簡單、快速、準確、對肺質量要求低、大大縮短手術時間及麻醉時間等優勢,越來越多胸外科醫生推廣使用[13]。但目前臨床上吲哚菁綠熒光法顯示段間平面都是基于阻斷靶段動脈入路,本研究的探索發現意味著肺段切除術從靶段肺靜脈入路單一切斷后即可實現靶段肺循環的終止,形成準確可靠的段間平面,再次對“靜脈交通支非唯一性”的理論提出了挑戰,同時為外科醫生在術前規劃中根據肺結節所在靶段位置和解剖特點,采用阻斷靶段肺動脈入路或靶段肺靜脈入路提供了更加靈活的選擇。
術前三維重建確定靶段靜脈屬支,術中精準識別阻斷后,外周靜脈注射吲哚菁綠顯現出染色區(保留靶段)和未染色區(切除靶段)的清晰分界平面,此分界平面即為靶段需切除的流域范圍,再行靶段支氣管及肺動脈的解剖分離和切斷。相比吲哚菁綠靶段肺動脈導航線入路,靶段肺靜脈屬支阻斷入路有其獨特的優勢,包括:(1)有一些靶段的肺靜脈屬支位置表淺(如前段、舌段、基底段),從實際簡化手術流程而言先行靶段肺靜脈的分離及切斷更為容易;(2)切斷靶段肺靜脈后即注射吲哚菁綠獲得段間平面,根據段間平面區域內對剩余靶段結構(支氣管和肺動脈分支)進行解剖識別和切斷,再結合術前三維重建結果與段間平面區域內靶段結構的一一對照的改良熒光肺段切除術流程,是一種“雙重確認”的方法,避免了靶段結構識別錯誤,有助于解剖性精準肺段切除,有效降低了切除的手術難度[14];(3)肺內淋巴結通常與靶段肺動脈和靶段支氣管伴行,對于合并門釘淋巴結的肺段手術,若選擇單一靶段肺動脈分支入路,門釘淋巴結的干擾可能增加解剖分離難度,導致手術難以推進,此時靶段肺靜脈入路可能是一種有效的選擇[15];(4)優先阻斷靶段肺靜脈,更符合腫瘤學要求[16],其理論依據在于靶段肺靜脈阻斷后,循環腫瘤細胞不易進入血液循環,可減少術中擠壓腫瘤導致的播散。
綜上所述,本研究初步證實了在胸腔鏡解剖性肺段切除中優先單一阻斷靶段肺靜脈后外周靜脈注射吲哚菁綠熒光法可識別段間平面,與單一阻斷靶段肺靜脈后膨脹-萎陷的段間平面界線高度吻合,為胸腔鏡肺段切除精準識別段間平面提供了另一種可靠的選擇。本研究的入組案例數量較少且缺乏隨機對照組,后續仍需更大樣本量的多中心、前瞻性、隨機對照研究進一步探索阻斷靶段肺靜脈吲哚菁綠熒光法識別段間平面的原理、特點和潛在臨床應用價值。
利益沖突:無。
作者貢獻:孫云剛負責論文初稿撰寫與修改;莊宇、焦思楊、姚夢旭、王朝負責數據整理與分析;邵豐為手術主刀醫生,同時負責論文審閱與修改;孫云剛、張強、邵豐負責研究設計。
胸腔鏡解剖性肺段切除術不僅需要熟練的手術技巧,更需要靶段解剖結構的準確識別和段間平面界線指導下的肺實質精準裁剪。研究[1-3]表明,影響膨脹-萎陷法形成段間平面的決定性因素是中斷肺循環,即阻斷靶段動脈或靜脈均可終止靶段的肺血液循環,從而觀察到明顯的肺膨脹-萎陷分界線。然而,單一阻斷靶段動脈或靜脈后形成的段間平面的準確性仍存在一定爭議。已有研究[4-5]證實,單純阻斷靶段動脈后形成的段間平面和改良膨脹-萎陷法、吲哚菁綠熒光法形成的段間平面準確性一致。此外,我們前期研究[6]也證實了吲哚菁綠熒光法和改良膨脹-萎陷法形成的節段間平面高度吻合。但以上這些方法均以阻斷靶段肺動脈為基礎,單一優先阻斷靶段靜脈后形成的段間平面與吲哚菁綠熒光法的準確性是否一致尚不清楚。
因此,我們創新性嘗試在胸腔鏡肺段切除中優先阻斷靶段肺靜脈后應用吲哚菁綠熒光識別段間平面,在胸腔鏡肺段切除術患者中成功實施,現總結報道如下。
1 資料與方法
1.1 臨床資料
回顧性分析2022年12月—2023年6月在我院胸外科同一醫療組優先靶段靜脈阻斷后采用吲哚菁綠熒光顯示段間平面行胸腔鏡解剖性肺段切除術肺結節患者的臨床資料。納入標準:(1)評估肺結節術前胸部CT,符合美國國立綜合癌癥網絡(NCCN)指南的肺段手術適應證;(2)術前心肺功能檢查正常;(3)術前無新輔助放化療等抗腫瘤綜合治療;(4)肺段切除術入路為優先單一阻斷靶段肺靜脈。排除標準:(1)有碘劑或吲哚菁綠過敏史;(2)合并肝硬化或者肝功能嚴重異常。
1.2 手術操作
對于需要術前定位的肺結節患者先安排在南京市胸科醫院麻醉手術室移動CT房間,進行基礎麻醉狀態下移動CT引導肺結節精準無痛定位。然后無縫銜接直接平移至手術間進行全身靜脈麻醉雙腔氣管插管維持健側單肺通氣,通常在腋前線第4或第5肋間選取長度約3 cm的單孔切口實施胸腔鏡解剖性肺段切除術。根據術前肺結節三維重建軟件Mimics 22.0(Materialise Medical,Leuven,Belgium)生成的動態靶段圖像(圖1)(通常放置在胸腔鏡顯示屏前進行術中實時導航),術中優先精準解剖識別并切斷靶段所有肺靜脈屬支—段內靜脈(圖2a)。隨后,囑麻醉醫師控制氣道壓在20 cm H2O(1 cm H2O=0.098 kPa)以下用100%純氧進行全肺完全膨脹(圖2b),然后再恢復健側單肺通氣,在等待膨脹-萎陷段間平面顯示的過渡時間內,可選擇進行靶段結構繼續解剖但不離斷,大約等待10~15 min后,在萎陷的保留肺段和膨脹的靶段之間形成明顯的分界線,且該分界線不再隨時間推移而變化,并通過電凝裝置進行標記為第一平面(圖2c)。標記完成后,立即囑巡回護士外周靜脈注射濃度為2.5 mg/mL的吲哚菁綠5 mL,隨即打開PINPOINT胸腔鏡熒光成像系統(NOVADAQ,Ontario,Canada)的熒光模式,可見染色區域與未染色區域的明顯界線,此分界線為第二平面(圖2d),并通過肉眼仔細比對評估與電凝裝置標記的第一平面界線的吻合度。觀察對比2個段間平面后,切除段間平面區域內靶段支氣管和靶段肺動脈分支,并通過“錐式-開門”技術使用能量器械結合切割縫合器進行段間交界面的裁剪。本研究中,我們認為阻斷靶段肺靜脈后膨脹-萎陷法識別段間平面是準確可靠的。
 圖1
40歲女性患者術前肺結節三維重建
圖1
40歲女性患者術前肺結節三維重建
a:薄層CT顯示左上肺舌段(LS4+5)有一14 mm的磨玻璃結節;b:三維重建圖像提示舌段動脈A4+5共干,舌段靜脈為二屬支V4和V5;c:三維重建圖像提示舌段氣管為三分支B4a、B4b和B5;d:模擬左上肺舌段范圍
 圖2
段間平面操作術中圖
圖2
段間平面操作術中圖
a:V4和V5分別予以切斷;b:隨即用100%純氧進行整肺完全膨脹,再恢復健側單肺通氣;c:解剖離斷舌段靜脈后形成的膨脹-萎陷平面,并使用電凝裝置標記;d:舌段靜脈阻斷形成膨脹-萎陷界線后靜脈注射吲哚菁綠,在熒光胸腔鏡熒光模式中染色段間平面可視化
1.3 統計學分析
使用SPSS 22.0軟件進行統計學分析。服從正態分布的計量資料以均數±標準差(x±s)描述,分類變量用頻數和百分比(%)描述。
1.4 倫理審查
本研究獲得江蘇省南京醫科大學附屬腦科醫院倫理委員會批準(批準號:2022-KY146-01)。術前獲得所有患者簽署的書面知情同意書。
2 結果
共納入32例肺結節患者,其中男14例、女18例,年齡25~76(58.69±11.84)歲。所有患者均順利完成單孔胸腔鏡肺段切除術,在靶段靜脈優先阻斷后均成功觀察到膨脹-萎陷段間平面與吲哚菁綠熒光確定的段間平面基本一致,兩個段間平面高度吻合。肺結節所在肺靶段位置分布見表1。
32例患者均獲得足夠的腫瘤切緣,滿足切緣≥2 cm或≥腫瘤最大直徑的要求,平均腫瘤切緣寬度(26.96±5.86)mm,平均肺段手術時間(98.59±20.72)min,平均術中出血量(45.31±35.65)mL,平均術后胸腔引流管留置時間(3.50±1.16)d,平均術后住院時間(4.66±1.29)d。所有入組患者的最終病理診斷為早期肺癌,其中原位腺癌5例,微浸潤腺癌18例,浸潤性腺癌9例。無吲哚菁綠相關并發癥,無圍術期死亡病例;見表2。
3 討論
兩個全球最大的前瞻性隨機對照研究JCOG0802和CALGB140503[7-8]結果提示,對于直徑≤2 cm的外周型非小細胞肺癌,亞肺葉切除術的遠期復發率、腫瘤學效果不劣于肺葉切除術,有可能推動亞肺葉切除術替代肺葉切除術成為直徑≤2 cm的外周型早期非小細胞肺癌的標準術式。此外,隨著磨玻璃型早期肺癌、第二原發癌、多原發癌患者數量的逐漸增加,因胸腔鏡肺段切除術可根治性切除早期肺癌,同時可保留更多正常的肺實質,有效平衡了患者的腫瘤學效果與生活質量,越來越受到胸外科醫生的青睞[7-9]。然而肺段切除術長期腫瘤學結果不劣于肺葉切除術的前提是在段間平面界線引導下的肺實質裁剪切緣需滿足≥2 cm 或≥結節最大直徑[10]。雖然JCOG0802研究[7]進行了非常嚴格的肺段切除質量控制,但仍可以看到隨機化后肺段切除組有22例患者因為淋巴結轉移或者切緣陽性中轉為肺葉切除術,而且肺段切除術相對肺葉切除術具有較高的總復發率(12.1% vs. 7.9%,P=0.020)和局部復發率(10.5% vs. 5.4%,P=0.002)。這可能跟入組時未應用術前肺結節三維重建技術,對肺結節所在靶段位置把握不準或者靶段結構解剖辨識不全,導致段間平面裁剪相對靶段切除范圍的把握具有很大的術者主觀性,難以保證腫瘤安全切緣。另外,入組時的肺段切除術是以標準肺段為最小肺切除單位,對于一些鄰近段間平面的肺結節,如果做一個標準肺段切除,則切緣難以確保陰性,解剖性肺段切除手術在JCOG0802后又經歷技術優化發展,以肺亞段為最小肺切除單位,更有利于腫瘤切緣的控制[11]。因此,熟練的肺外科手術技巧、準確無誤的靶段解剖結構和段間平面的識別是實施精準解剖性肺段切除術的關鍵。
越來越多的研究[1-3]證實,肺段間平面的形成本質上依賴于肺循環阻斷,因此理論上切斷靶段肺動脈或靶段肺靜脈其中任一結構,都將導致靶段肺循環中斷,均可形成膨脹-萎陷平面。本研究創新性嘗試在胸腔鏡肺段切除中單一阻斷靶段肺靜脈后應用外周靜脈吲哚菁綠熒光法識別段間平面,在所有32例患者中成功實施,顯示出滿意的染色段間平面,同時發現與單一阻斷靶段肺靜脈后膨脹-萎陷的段間平面界線高度吻合,無吲哚菁綠相關術中及術后并發癥,無圍術期死亡病例,所有患者在段間平面導航線指引下完成精準肺段裁剪,均獲得安全可靠的腫瘤切緣,無非計劃擴大肺切除范圍的情況。
過去大多數國內外學者[4-5, 11-12]提出,段間平面精準識別的決定性因素在于靶段肺動脈的準確離斷,認為肺段之間存在廣泛的段間靜脈交通支,即“靜脈交通支非唯一性”,僅離斷靶段肺靜脈無法形成段間平面。本研究首次證實單一阻斷靶段肺靜脈后應用外周靜脈吲哚菁綠熒光法可以出現清晰的段間平面,而且與阻斷靶段肺靜脈后形成的膨脹-萎陷的段間界線基本一致,可能機制是靶段肺靜脈切斷后靶段血流淤滯,血液循環停止,吲哚菁綠不能流入靶段區域,形成界線分明的染色對比平面。由于吲哚菁綠熒光法段間平面顯影具有簡單、快速、準確、對肺質量要求低、大大縮短手術時間及麻醉時間等優勢,越來越多胸外科醫生推廣使用[13]。但目前臨床上吲哚菁綠熒光法顯示段間平面都是基于阻斷靶段動脈入路,本研究的探索發現意味著肺段切除術從靶段肺靜脈入路單一切斷后即可實現靶段肺循環的終止,形成準確可靠的段間平面,再次對“靜脈交通支非唯一性”的理論提出了挑戰,同時為外科醫生在術前規劃中根據肺結節所在靶段位置和解剖特點,采用阻斷靶段肺動脈入路或靶段肺靜脈入路提供了更加靈活的選擇。
術前三維重建確定靶段靜脈屬支,術中精準識別阻斷后,外周靜脈注射吲哚菁綠顯現出染色區(保留靶段)和未染色區(切除靶段)的清晰分界平面,此分界平面即為靶段需切除的流域范圍,再行靶段支氣管及肺動脈的解剖分離和切斷。相比吲哚菁綠靶段肺動脈導航線入路,靶段肺靜脈屬支阻斷入路有其獨特的優勢,包括:(1)有一些靶段的肺靜脈屬支位置表淺(如前段、舌段、基底段),從實際簡化手術流程而言先行靶段肺靜脈的分離及切斷更為容易;(2)切斷靶段肺靜脈后即注射吲哚菁綠獲得段間平面,根據段間平面區域內對剩余靶段結構(支氣管和肺動脈分支)進行解剖識別和切斷,再結合術前三維重建結果與段間平面區域內靶段結構的一一對照的改良熒光肺段切除術流程,是一種“雙重確認”的方法,避免了靶段結構識別錯誤,有助于解剖性精準肺段切除,有效降低了切除的手術難度[14];(3)肺內淋巴結通常與靶段肺動脈和靶段支氣管伴行,對于合并門釘淋巴結的肺段手術,若選擇單一靶段肺動脈分支入路,門釘淋巴結的干擾可能增加解剖分離難度,導致手術難以推進,此時靶段肺靜脈入路可能是一種有效的選擇[15];(4)優先阻斷靶段肺靜脈,更符合腫瘤學要求[16],其理論依據在于靶段肺靜脈阻斷后,循環腫瘤細胞不易進入血液循環,可減少術中擠壓腫瘤導致的播散。
綜上所述,本研究初步證實了在胸腔鏡解剖性肺段切除中優先單一阻斷靶段肺靜脈后外周靜脈注射吲哚菁綠熒光法可識別段間平面,與單一阻斷靶段肺靜脈后膨脹-萎陷的段間平面界線高度吻合,為胸腔鏡肺段切除精準識別段間平面提供了另一種可靠的選擇。本研究的入組案例數量較少且缺乏隨機對照組,后續仍需更大樣本量的多中心、前瞻性、隨機對照研究進一步探索阻斷靶段肺靜脈吲哚菁綠熒光法識別段間平面的原理、特點和潛在臨床應用價值。
利益沖突:無。
作者貢獻:孫云剛負責論文初稿撰寫與修改;莊宇、焦思楊、姚夢旭、王朝負責數據整理與分析;邵豐為手術主刀醫生,同時負責論文審閱與修改;孫云剛、張強、邵豐負責研究設計。