近期發表的《肺癌的全球負擔:當前狀態和未來趨勢》對當前全球肺癌狀態進行了詳細描述。該文章著重闡述了肺癌在全球范圍內的負擔情況、危險因素、相關防控措施以及治療進展。本文結合全球目前的肺癌現狀,分析中國目前肺癌相關形勢,對該文章中預防和控制相關要點進行簡要解讀。
引用本文: 張景暄, 付庭呂, 李寧, 耿慶. 《肺癌的全球負擔:當前狀態和未來趨勢》要點解讀. 中國胸心血管外科臨床雜志, 2024, 31(1): 17-23. doi: 10.7507/1007-4848.202309021 復制
版權信息: ?四川大學華西醫院華西期刊社《中國胸心血管外科臨床雜志》版權所有,未經授權不得轉載、改編
肺癌雖然在不同地區存在一定差異,但在全球范圍內,肺癌仍然是導致男性因癌癥死亡的最重要因素,同時也是女性癌癥死亡的第二大原因,僅次于乳腺癌[1]。《肺癌的全球負擔:當前狀態和未來趨勢》(簡稱《肺癌的全球負擔》)[2]細致描述了肺癌在全球范圍內的負擔情況、危險因素、未來趨勢以及相關的防控措施,對全球肺癌的預防和治療有重要指導意義。結合當前中國的肺癌形勢,本文詳細解讀了《肺癌的全球負擔》中關于肺癌預防和控制的相關要點。
1 全球肺癌發病和死亡情況分析
1.1 肺癌的發病和死亡情況總覽
根據《肺癌的全球負擔》報道,全球不同地區肺癌的發病率和死亡率有顯著性差異。不同地區的吸煙習慣差異是導致全球肺癌發病率差異的主要因素,而這種差異受到性別和經濟發展趨勢的影響。人類發展指數(human development index,HDI)是衡量預期壽命指數、教育指數和國民總收入指數的綜合指標。既往研究數據表明,肺癌的發病率和死亡率與HDI顯著相關,其中極高和高HDI國家分別占30%和26%,而中、低HDI國家僅為8%和4%。性別差異同樣影響肺癌的發病率和死亡率。往年趨勢表明,肺癌總體發病率呈下降趨勢,且男性年齡標準化發病率(ASIR)顯著高于女性,且下降幅度較女性高[2]。就死亡率而言,2020年全球肺癌死亡人數約179.6萬,其中極高和高HDI的國家占90%以上,而相對較低HDI國家僅占10%以下。極高和高HDI國家的ASIR和年齡標準化死亡率(ASMR)比中等/低HDI的國家高3倍以上[3]。《肺癌的全球負擔》強調肺癌死亡率變化不僅取決于HDI,還和國家的吸煙情況、種族差異、肺癌隨訪和登記情況以及醫療診斷、篩查和治療等因素緊密相關。
中國作為高HDI國家,在全球肺癌的新發病例和死亡病例中占比較高。2020年的全球肺癌數據統計顯示,其中約37%的新發病例來自中國,且死亡病例也占39.8%[4]。我國癌癥統計數據[5]也表明,我國肺癌的發病率相當高,2015年肺癌新發病例數為78.7萬例,占所有惡性腫瘤的20.0%左右,其中男性和女性分別占66%和34%。以粗發病率計算,我國肺癌粗發病率高達57.3/10萬,無論是城市還是農村地區均居所有惡性腫瘤發病率首位,但其中以男性為甚,粗發病率高達73.9/10萬,而女性的粗發病率僅為39.8/10萬。2015年我國肺癌死亡病例統計數據中,全國肺癌死亡病例共有63.0萬例,占所有惡性腫瘤死亡的27.0%,其中男性和女性分別占72%和28%。其死亡率為45.9/10萬,同樣位居所有癌癥之首,且男性死亡率為女性死亡率的2倍多,其具體數值分別為61.5/10萬和29.4/10萬。我國東、中、西3大經濟地區有明顯差異,從東部高經濟發展地區至西部低經濟發展地區,其肺癌死亡率逐漸下降,具體死亡率依次是49.6/10萬、47.0/10萬、40.0/10萬。城市和農村的肺癌死亡率同其經濟發展趨勢一致,也呈現下降趨勢,死亡率分別為47.5/10萬和43.9/10萬。我國的這種顯著性差異可能是吸煙、空氣污染、經濟狀況和生活習慣等因素綜合造成的。不同年齡段肺癌死亡率也不同,我國<44歲人群肺癌死亡率較低,但≥45歲后將急劇上升,在80~84歲達到最高峰,隨后逐漸緩慢下降。然而,肺癌各年齡段死亡率與城市或農村無關。與2015年相比,2016年肺癌總發病例數有所增加,但發病率普遍下降。2016年中國肺癌發病例數為82.81萬,其中城市發病例數為50.24萬,高于農村的32.57萬。男性ASIR比女性的高,但男性的發病率下降幅度較大[6]。
1.2 常見肺癌發病和死亡情況
肺癌依據病理分型主要分為小細胞肺癌和非小細胞肺癌(non-small cell lung cancer,NSCLC),其中以NSCLC為主導,約占所有肺癌患者的85%。在全球范圍內,NSCLC最常見的組織學亞型是腺癌(40%),其次是鱗狀細胞癌(鱗癌,25%)。在20世紀90年代,腺癌是經濟發達國家中超過鱗癌最常見的亞型,也是女性(27%~54%)和從不吸煙者(53%~70%)中最常見的亞型。近些年,肺腺癌發病率也在低收入和中等收入國家出現了增加的趨勢[2]。吸煙和肺鱗癌之間的聯系最為密切[7]。隨著全球吸煙率的逐年降低,肺鱗癌的ASIR呈現逐年下降趨勢,而肺腺癌與吸煙率的密切程度不及肺鱗癌,故吸煙率的下降并未導致肺腺癌發病率下降,反而略微呈上升趨勢。目前,肺鱗癌仍然是我國男性肺癌的主要病理類型,但其發病率正在下降,而腺癌的發病率正在上升。我國女性普遍吸煙率較低,肺癌病理類型傾向于腺癌,但由于被動吸煙和室內煤煙等因素的影響,總體呈上升趨勢[8]。
1.3 肺癌的發病和死亡趨勢
肺癌的發病和死亡趨勢受多種因素影響,其中男女性別差異、地區分布差異、煙草使用差異、經濟發展差異等最為顯著。
1.3.1 發病趨勢
各國肺癌患病率的演變很大程度上取決于該國的吸煙趨勢。
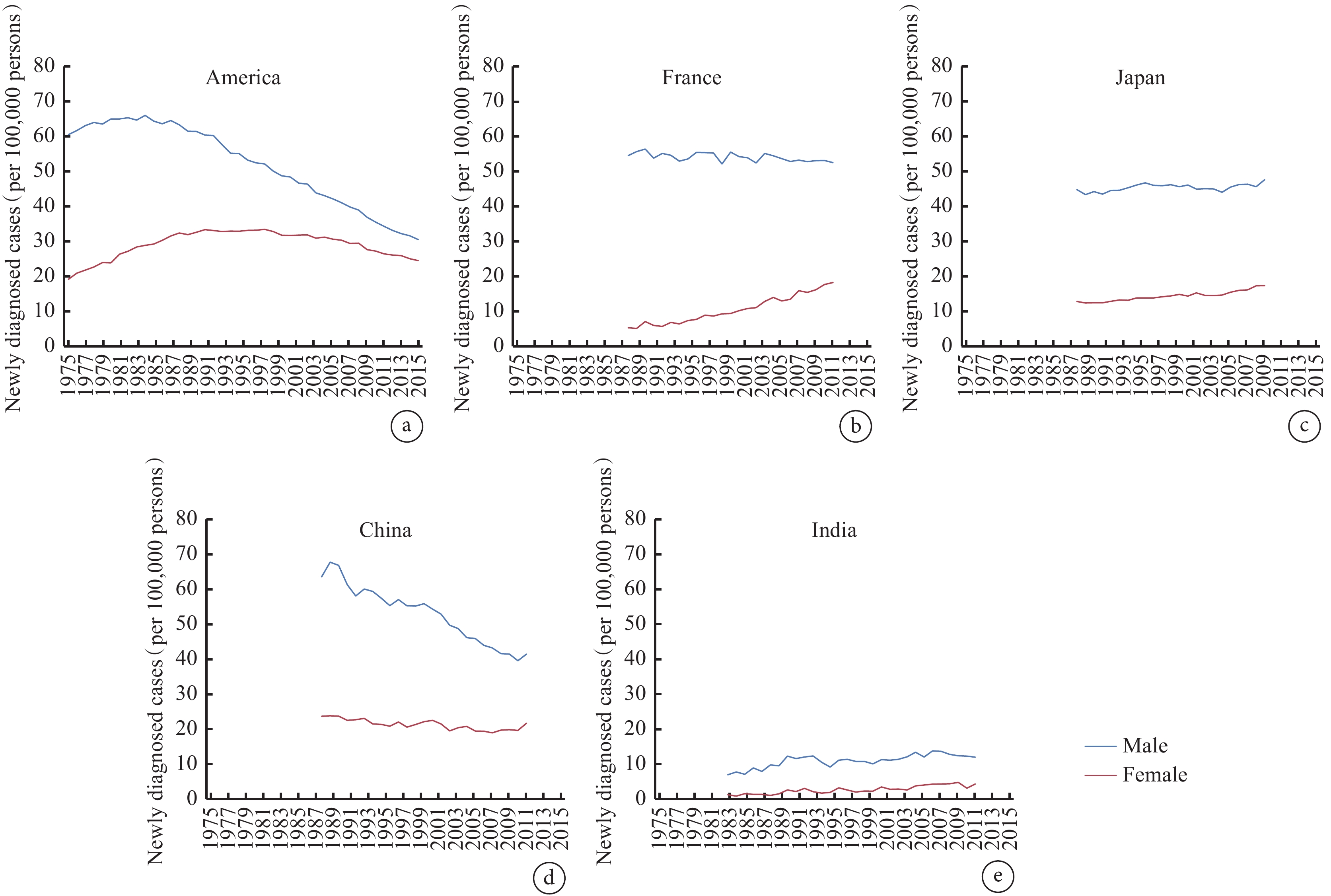
在極高HDI國家,如美國和英國,肺癌發病率伴隨吸煙率變化而改變,其中男性肺癌發病率在20世紀80年代達到高峰并開始下降,而女性肺癌發病率高峰出現較男性晚,約在20世紀90年代達高峰,然后同男性一樣開始下降但比男性下降緩慢(圖1a)[1,9];但在極高HDI國家也存在特例,如法國和西班牙,其吸煙流行率一直居高不下,無顯著下降趨勢,故其肺癌發病率基本不變(圖1b)[1,10]。日、韓兩國吸煙流行率有巨大性別差距,故其男女性肺癌發病率的差距也更大(圖1c)[10]。
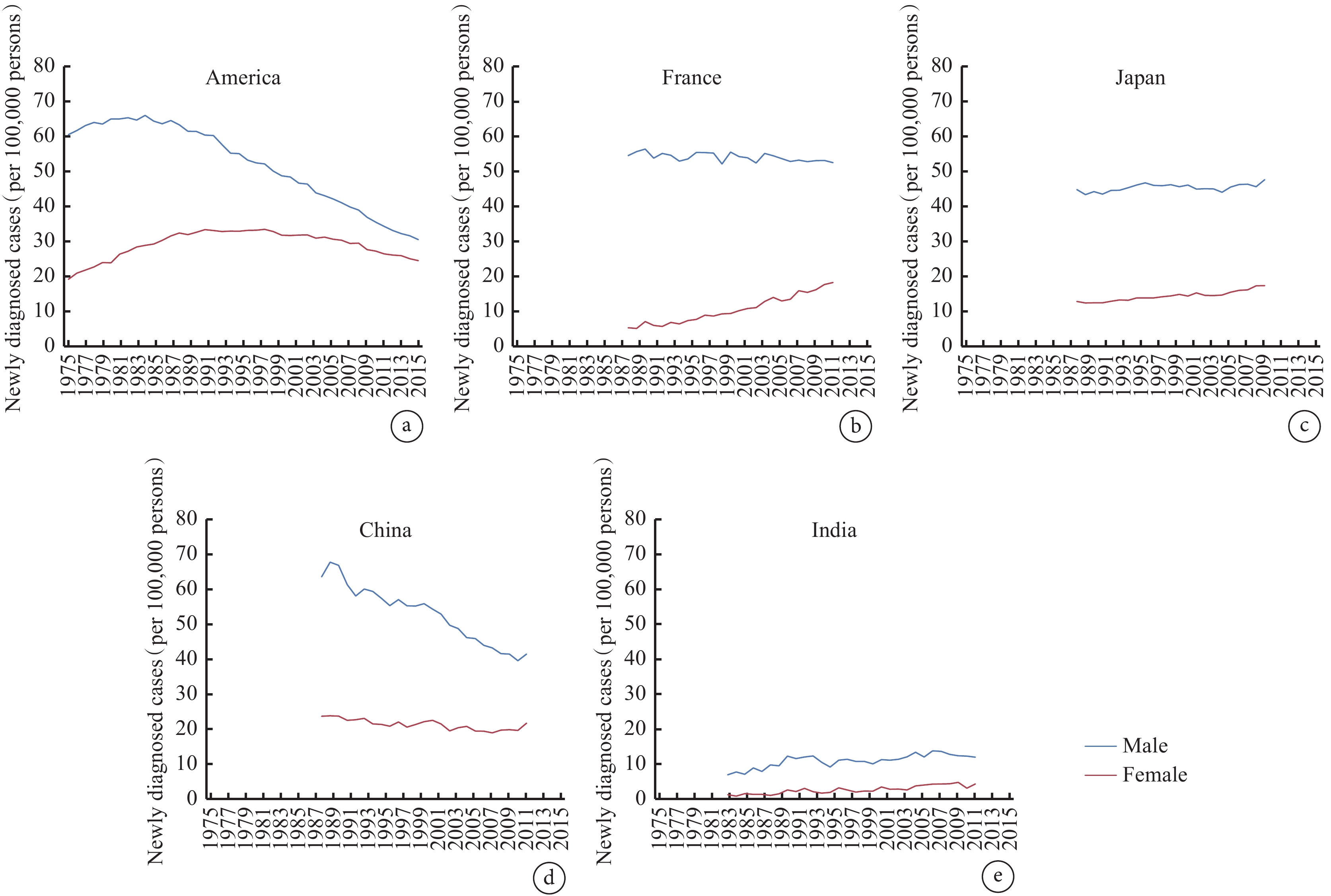 圖1
男性和女性肺癌流行病學隨時間的變化
圖1
男性和女性肺癌流行病學隨時間的變化
代表性國家按性別分列的年齡標準化肺癌發病率:a:美國;b:法國;c:日本;d:中國;e:印度;數據來源:Global Cancer Observatory: Cancer Over Time[9]
新興經濟體國家在過去20年經濟快速增長,吸煙率也隨之改變,故肺癌的發病率和死亡率也在逐漸變化。我國肺癌的負擔與吸煙的流行率直接高度相關。目前,我國男性吸煙率在控煙禁煙措施及政策的推動下逐年下降,但仍然占有非常高的比例。有趣的是,女性肺癌發病率和吸煙的流行率的關系與男性存在顯著性差異,其具體表現為我國女性吸煙流行率極低,但肺癌發病率仍呈現上升趨勢,其原因可能與接觸家庭和室外空氣污染或二手煙等其他致癌物有關(圖1d)[11-15];由于特殊的吸煙模式和煙草類型,印度肺癌發病率與其他新興經濟體有較大差距。此外,由于吸煙模式的變化、空氣污染程度的不同以及煙草消費的時域差異,不同地區肺癌發病存在高度異質性(圖1e)[16-19]。
1.3.2 死亡趨勢
不同國家肺癌死亡率變化主要與該國家種族差異、肺癌隨訪和登記情況以及醫療診斷、篩查和治療情況有關。美國肺癌死亡率約占所有癌癥死亡人數的1/5[20]。然而,可能是由于治療方面的改善和篩查后在疾病早期階段診斷出的患者數量增加,近年來死亡率有所下降。此外,由于種族不平等等原因,黑色人種治療率偏低,死亡率增高。《肺癌的全球負擔》指出,在中國,肺癌具有高發病率和死亡率,且由于城鄉差異,不同地區肺癌發病率和死亡率差距較大;中歐和東歐的大多國家癌癥登記較晚,登記人口覆蓋率低,導致肺癌診斷和死亡率較高[21-22];受多種其他死亡原因的影響,預計壽命較短可能對非洲肺癌發病率和死亡率產生較大影響[2,23]。
2 肺癌的主要危險因素
多種危險因素會影響肺癌的發生發展,如吸煙、吸二手煙、曾接受過放射療法、接觸氡氣、接觸石棉和其他致癌物、具有肺癌家族史等。《肺癌的全球負擔》對肺癌相關危險因素現狀進行了詳細的分析。本文將對影響肺癌的主要因素,如吸煙、環境暴露、慢性阻塞性肺疾病、感染、飲食和代謝因素、遺傳因素進行著重分析。
2.1 煙草
吸煙過程中產生的亞硝胺、多環芳香碳氫化合物、苯并芘等60多種化合物對呼吸系統有強烈的致癌作用,在肺癌的發生發展中起著重大作用。因此國際癌癥研究機構在1985年將吸煙確定為肺癌的重要危險因素。
吸煙與罹患肺癌風險之間的關系受煙草品種、開始吸煙的年齡、吸煙年限及吸煙量等多種因素影響。一項關于中國吸煙人群與肺癌關系的研究[5]指出,吸煙可以大幅增加肺癌患病率。然而,令人遺憾的是,盡管人們已經普遍認識到長期吸煙會導致多種癌癥的發生,但根據2015年全球數據統計顯示,至少仍有13億人在使用煙草產品,且男性每天吸煙的比例高達1/4以上。在中國,2018年的統計數據顯示,男性吸煙比例在15歲及以上的人群中高達50.5%,而在女性僅有2.1%,并且中國男性每天吸煙的人數約占30%~40%,遠遠高于女性(<0.1%)[24]。
全球疾病負擔研究顯示,1990—2015年的25年期間,全球每天吸煙的標準化流行率顯著下降,其中男性和女性分別下降約28%和34%。尤其在高HDI國家,控煙措施的有效實施取得了顯著成效,顯著降低了煙草使用率[25]。以上數據顯示,有效的控煙措施可極大地控制煙草使用。盡管已經付出了巨大努力,但數據顯示截至2019年全球仍然有超過10億人在頻繁使用煙草。其中低HDI或高HDI國家的吸煙者占大約80%,并且隨著人口增長和人口老齡化,吸煙造成的國家醫療負擔不斷增加,因此急需控制煙草使用[8]。
電子煙對肺癌的發生也起重要作用。據調查 [22] 顯示,年輕人作為使用電子煙的主力軍,在15~24歲年齡段的人群中,有至少1.5%的人在使用電子煙。并且與2015年相比,聽說過、曾經使用過以及現在使用電子煙的人群在逐漸攀升。電子煙的盛行對于肺癌的發病率和死亡率同樣造成了前所未有的壓力。
女性是受被動吸煙影響最大的人群。相關研究[5]表明,被動吸煙可導致非吸煙者的肺癌發病風險增加24%;長期高度暴露于煙草煙霧的工作者,肺癌發病的風險甚至可增加至2倍以上。此外,暴露時間與肺癌發病率也呈正相關。根據調查數據 [24] 顯示,中國2018年有高達68.1%的非吸煙者能接觸到二手煙的影響,其中在工作場所遭受被動吸煙的室內工作者占50.9%,而在自己家中接觸二手煙的占44.9%。因此,應鼓勵吸煙者盡早戒煙,減少非吸煙者接觸二手煙的機會。
2.2 環境暴露
在我們的生活中,未加工的生物質燃料會排放苯和環芳烴等致癌物質,均可增加肺癌的患病風險[26]。生物質燃料做飯和加熱是引起肺癌發病的主要因素,特別是在室內使用煤煙暴露的情況下,肺癌患病風險增加約1.42倍。這就說明,對于長期烹飪、接觸廚房油煙的女性而言,肺癌患病風險更高[5]。此外,有研究 [27] 顯示,與歐美地區相比,我國女性吸煙的比例較低,但由于環境油煙和激素水平等多種因素的影響,我國女性非吸煙人群肺癌發生率較高。由此可見,減少我國女性對室內煤煙的接觸是降低其肺癌發病率的有效措施。職業相關環境致癌物暴露也是增加肺癌發病危險因素之一。研究 [5] 表明,若長期暴露在石棉、氡、鈹、鉻、鎘、鎳、硅、煤煙和煤煙塵等不良環境中,會顯著提高肺癌的發病率。長期吸入二氧化硅晶體導致的矽肺病,作為中國“職業病之最”,給人民生命健康帶來了極大的影響。其主要特點是肺部炎癥、肺部纖維化、結節性病變并且最終導致肺癌的發生。
2.3 慢性阻塞性肺疾病
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一種常見的氣流受限性疾病,其典型特征是肺氣腫和慢性炎癥,最終會破壞肺泡,出現不可逆的肺功能損傷。在肺癌患者中,并發COPD可能會影響臨床情況,影響對治療的反應[28]。在一項COPD與肺癌關聯強度的研究[5]顯示,COPD患者的肺癌發病風險顯著高于無COPD者,其風險高達1.43倍。從長遠來看,COPD與肺癌患者的預后不良有關,但COPD的特殊炎癥環境可能使肺癌患者對免疫檢查點抑制劑(ICIs)的反應更好。同時,COPD的規范化管理對肺癌患者的預后具有積極影響[29]。
2.4 感染
腫瘤發生及轉移往往與不可控制的炎癥密切相關。肺部炎癥為癌癥向肺部傳播提供合適環境:肺部的外源性炎癥導致骨髓來源的中性粒細胞募集,這些中性粒細胞將嗜天青顆粒脫顆粒,釋放絲氨酸蛋白酶、彈性蛋白酶和組織蛋白酶G,從而導致抗腫瘤因子血小板反應蛋白-1的蛋白水解破壞[30]。
肺癌是艾滋病毒感染者非艾滋病定義的癌癥死亡的主要原因[31]。大量研究表明,艾滋病毒感染會使患肺癌的風險增加2~5倍。同時吸煙的艾滋病毒感染者患肺癌的風險是不吸煙的艾滋病毒感染者的2倍多[32-37]。艾滋病毒感染者的肺癌風險和特征可能有所不同,病毒本身會導致機體免疫功能低下[28]。
2.5 飲食和代謝因素
《肺癌的全球負擔》指出,每天紅肉攝入量每增加50 g,患肺癌風險就會增加20%;相反,食用水果和蔬菜與肺癌的發展呈負相關。Ⅱ型糖尿病容易導致人體微血管病變和大血管病變從而引發組織器官的損傷、病變甚至衰竭,但Ⅱ型糖尿病與肺癌的發病率無關。然而有趣的是,胰島素抵抗(糖尿病的前兆,與高腰圍相關)與肺癌風險增加之間存在聯系。同時,有研究[38]顯示,肥胖和肺癌本身沒有明顯關系,但是早期肺癌患者的脂質代謝可能普遍失調,通過篩查脂質代謝異常患者,有高概率確診肺癌[39]。
2.6 遺傳因素
肺癌患者中存在著明顯的家族聚集現象,這說明遺傳因素在肺癌的發生發展中同樣發揮重要作用。目前,科學界普遍認為基因組穩定性、基因多態性、DNA修復能力、對致癌物代謝能力等多方面的遺傳因素與肺癌均存在關聯[5]。已有研究[5]證實,肺癌家族史與肺癌高度相關,其相對風險率高達1.84,需引起人們的廣泛關注。
3 肺癌目前的預防措施和效果
有效的預防控制措施,如改善行為模式、保持飲食均衡及營養充足、早期篩查和早期診斷等均可降低患肺癌的ASIR和ASMR。
3.1 改善行為模式
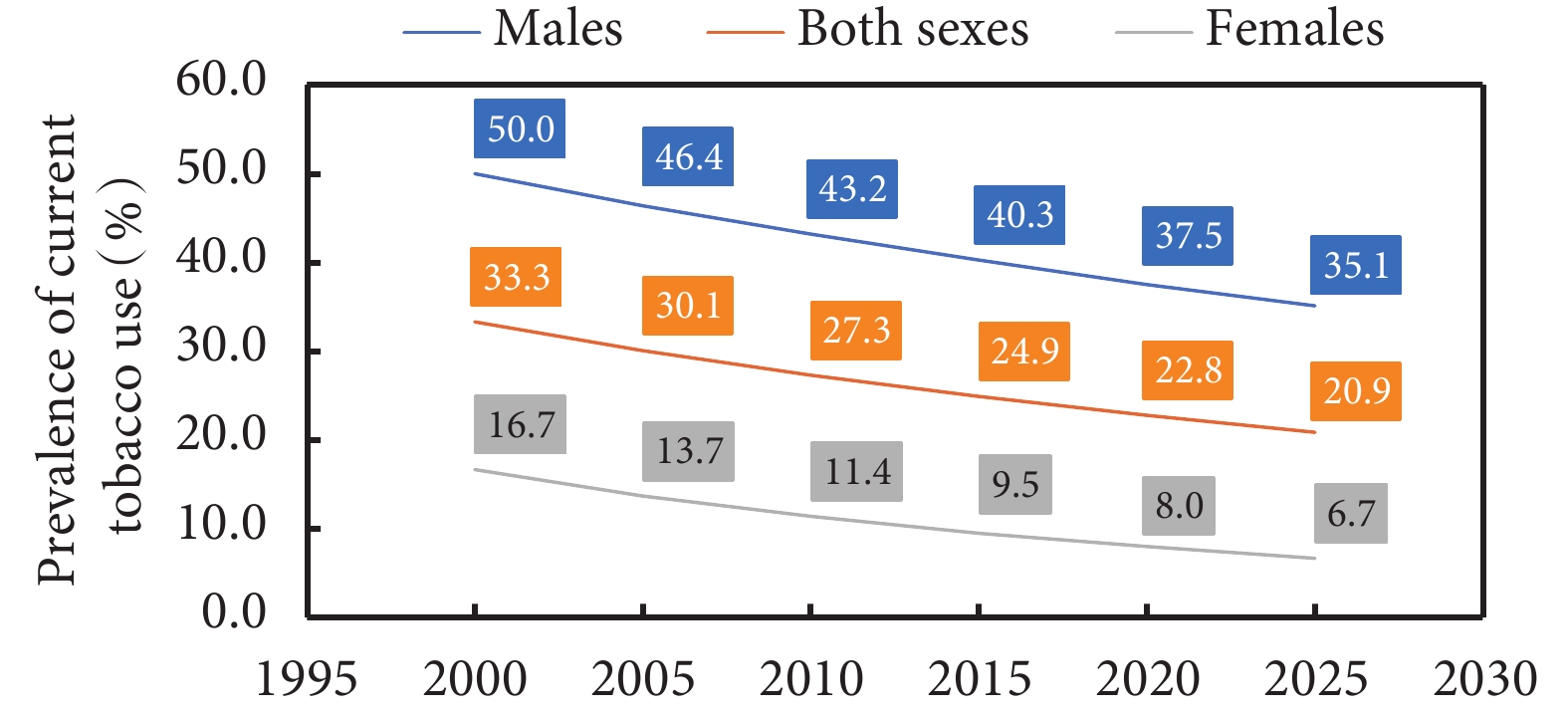
眾所周知,吸煙是肺癌的主要誘因之一。其中,通過引導人民積極戒煙以及公共場合禁止吸煙等均可有效降低肺癌ASIR和ASMR。2003年《WHO煙草控制框架公約》開始推行的MPOWER 政策極大降低了全球煙草使用率(圖2)[40]。同時,該預防政策在中國的有效推行顯著降低了我國吸煙率,促進了肺癌ASIR和ASMR的下降,因此控制煙草的使用仍需繼續。2016年我國提出《“健康中國2030”規劃綱要》[41],在2030年之前將15歲以上人群吸煙率降低至20%被定為階段性目標。與此同時,在《健康中國行動(2019—2030)》[42]中,也將煙草控制列為專項行動之一。此外,中國疾病預防控制中心將我國31個省級行政區權威的戒煙資源整合后,利用數字化手段,確保廣大民眾能夠便捷地獲取各種戒煙服務和資源,以降低我國的吸煙率及肺癌發病率。
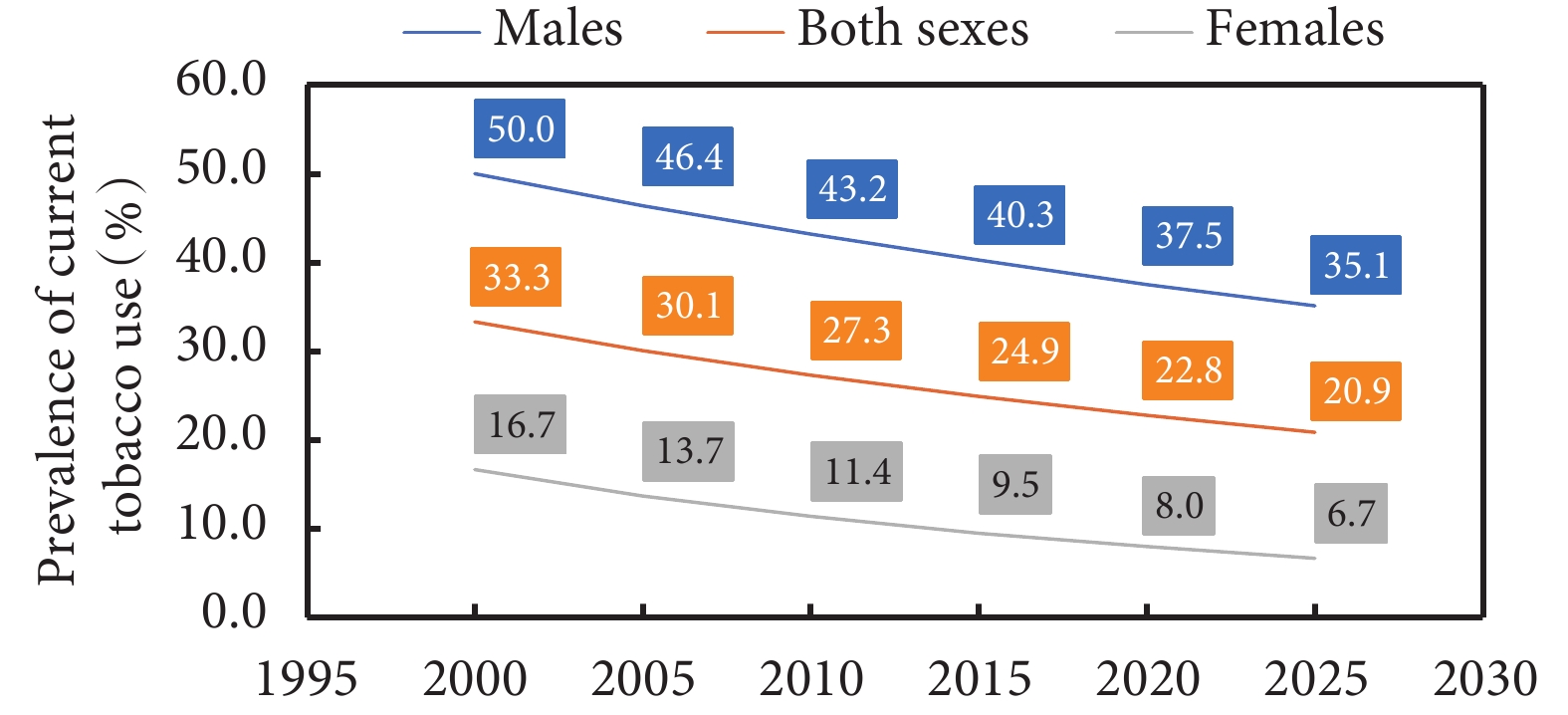 圖2
按性別分類的全球煙草使用流行趨勢
圖2
按性別分類的全球煙草使用流行趨勢
圖像來源:WHO global report on trends in prevalence of tobacco use 2000-2025(third edition)[40]
3.2 保持飲食均衡及營養充足
健康的飲食可降低肺癌發病風險。酸食、辣食、蔬菜、水果、蛋類、蒜類食品等有助于降低肺癌的發生率,反之,食用咸食、甜食、腌漬、油炸等會增加肺癌的發生率,需要控制其攝入量[43]。為實現降低肺癌患病率的目標,個人首先需要自我監督,養成健康的飲食習慣,并進行適宜的體力鍛煉。此外,還需要合力社會、政府等多個方面的管理監督,共同推動健康飲食的普及。
3.3 早期篩查和早期診斷
無癥狀個體每年進行系統篩查、有癥狀患者及時就醫可顯著降低癌癥ASIR 和ASMR[8]。隨機對照試驗(randomized controlled trial,RCT)[44]表明,與胸部X線片或無篩查相比,使用低劑量螺旋CT(low-dose computed tomography,LDCT)進行肺癌篩查可顯著降低死亡率。盡管在試驗中發現LDCT對肺癌死亡率降低有積極影響,但LDCT篩查仍存在假陽性風險,這可能導致不必要的侵入性手術。正在進行的研究試圖改善LDCT檢出結節的患者分層(如生物標志物和/或預測模型),可能會減少未來與篩查相關的不必要危害的風險[2]。自2005年以來,我國陸續推行包含肺癌篩查的城市和農村癌癥早檢早治項目,促進了我國肺癌篩查和早診早治工作網絡的建立,同時提高了居民參與率和肺癌早期發現率,有效降低了肺癌死亡率[45]。
由于受LDCT成本過高、認識不足、資格有限、缺乏共同決策時間等因素影響,盡管有強有力的證據支持基于LDCT肺癌篩查的有效性,但使用率仍然很低。在美國,自2013年以來,篩查一直被廣泛推薦。然而,截至2018年,現實世界中只有18%的符合條件的患者行LDCT肺癌篩查[46]。在中國,在一項積極招募參與者的研究[47]中(包括通過使用媒體廣告、提供快速程序,甚至某些經濟激勵以及傳統方法),LDCT篩查的使用率只有33%。同樣,一項專門的肺癌篩查研究[48]中,符合條件且同意參加者也僅占52%。
除了LDCT篩查外,液體活檢、非侵入性生物標志物、使用循環游離腫瘤DNA(cfDNA)測序與更傳統的標記物結合等方法有可能減少篩查的障礙,從而降低肺癌死亡率[49-52]。與此同時,本團隊前期臨床試驗證實葉酸受體陽性循環腫瘤細胞(CTC)檢測對早期肺癌和肺結節良惡性具有較好的診斷效能[53-54],為肺癌早期篩查提供了良好的思路。
4 肺癌治療進展
《肺癌的全球負擔》表明,在經濟發達的國家肺癌死亡率正逐漸降低,這主要是因為其發病率正在下降(反映了煙草使用的趨勢)。同時,更先進、更有效的治療方法也顯著提高了肺癌患者生存率,降低了肺癌死亡率。此外,免疫治療和靶向治療的臨床應用顯著延長了晚期肺癌患者的中位生存期。對于晚期NSCLC患者,若驅動基因陽性,且存在可利用的靶向藥物,則應優先考慮靶向治療,而如果驅動基因陰性,則需重視免疫治療。經研究 [55]證實,如果腫瘤程序性死亡受體-配體1(PD-L1)表達≥50%時,單一使用免疫治療即可達滿意的治療效果;而無論腫瘤中PD-L1表達程度如何,免疫治療與化療聯合使用能明顯延長患者生存期[56]。然而,在許多中低收入國家,肺癌的治療選擇有限,治療機會和費用也不足,靶向治療和免疫檢查點抑制劑的應用不廣泛,對肺癌死亡率的影響可能有限[57]。
在我國,對于Ⅰ、Ⅱ期NSCLC患者主要采取根治性外科手術切除;對于Ⅲ期NSCLC患者,根據腫瘤的可切除性,選擇多學科綜合性治療方法,可切除性腫瘤通常采用新輔助治療聯合手術治療或手術治療聯合術后放化療加靶向治療或免疫治療,而不可切除性腫瘤可按照Ⅳ期NSCLC患者的治療方法進行治療;對于Ⅳ期NSCLC患者,根據患者基因突變和PD-L1表達情況,采用放化療聯合靶向治療或免疫治療等進行系統性全身治療[58]。我國靶向治療和免疫治療的運用,也顯著延長了我國肺癌患者的生存期,降低了患者死亡率,一定程度上緩解了我國的肺癌負擔。隨著衛生技術的不斷發展,在未來,我國肺癌治療將向個性化治療和多學科聯合治療等方向發展,必將為患者提供更加精準、全面、有效的治療方法。
綜上所述,肺癌給全球帶來了巨大負擔,給我國人民生命健康也造成了不可忽視的威脅。肺癌雖然可怕,但想要改善現狀仍有很多解決辦法。肺癌的預防、篩查和治療需要多方面參與,多方面推動,才會有更好的進展。
利益沖突:無。
作者貢獻:張景暄負責起草、撰寫、修改文章;付庭呂負責數據整理與分析工作;李寧負責文章內容調整、修改及潤色;耿慶負責本文總體設想及設計。
肺癌雖然在不同地區存在一定差異,但在全球范圍內,肺癌仍然是導致男性因癌癥死亡的最重要因素,同時也是女性癌癥死亡的第二大原因,僅次于乳腺癌[1]。《肺癌的全球負擔:當前狀態和未來趨勢》(簡稱《肺癌的全球負擔》)[2]細致描述了肺癌在全球范圍內的負擔情況、危險因素、未來趨勢以及相關的防控措施,對全球肺癌的預防和治療有重要指導意義。結合當前中國的肺癌形勢,本文詳細解讀了《肺癌的全球負擔》中關于肺癌預防和控制的相關要點。
1 全球肺癌發病和死亡情況分析
1.1 肺癌的發病和死亡情況總覽
根據《肺癌的全球負擔》報道,全球不同地區肺癌的發病率和死亡率有顯著性差異。不同地區的吸煙習慣差異是導致全球肺癌發病率差異的主要因素,而這種差異受到性別和經濟發展趨勢的影響。人類發展指數(human development index,HDI)是衡量預期壽命指數、教育指數和國民總收入指數的綜合指標。既往研究數據表明,肺癌的發病率和死亡率與HDI顯著相關,其中極高和高HDI國家分別占30%和26%,而中、低HDI國家僅為8%和4%。性別差異同樣影響肺癌的發病率和死亡率。往年趨勢表明,肺癌總體發病率呈下降趨勢,且男性年齡標準化發病率(ASIR)顯著高于女性,且下降幅度較女性高[2]。就死亡率而言,2020年全球肺癌死亡人數約179.6萬,其中極高和高HDI的國家占90%以上,而相對較低HDI國家僅占10%以下。極高和高HDI國家的ASIR和年齡標準化死亡率(ASMR)比中等/低HDI的國家高3倍以上[3]。《肺癌的全球負擔》強調肺癌死亡率變化不僅取決于HDI,還和國家的吸煙情況、種族差異、肺癌隨訪和登記情況以及醫療診斷、篩查和治療等因素緊密相關。
中國作為高HDI國家,在全球肺癌的新發病例和死亡病例中占比較高。2020年的全球肺癌數據統計顯示,其中約37%的新發病例來自中國,且死亡病例也占39.8%[4]。我國癌癥統計數據[5]也表明,我國肺癌的發病率相當高,2015年肺癌新發病例數為78.7萬例,占所有惡性腫瘤的20.0%左右,其中男性和女性分別占66%和34%。以粗發病率計算,我國肺癌粗發病率高達57.3/10萬,無論是城市還是農村地區均居所有惡性腫瘤發病率首位,但其中以男性為甚,粗發病率高達73.9/10萬,而女性的粗發病率僅為39.8/10萬。2015年我國肺癌死亡病例統計數據中,全國肺癌死亡病例共有63.0萬例,占所有惡性腫瘤死亡的27.0%,其中男性和女性分別占72%和28%。其死亡率為45.9/10萬,同樣位居所有癌癥之首,且男性死亡率為女性死亡率的2倍多,其具體數值分別為61.5/10萬和29.4/10萬。我國東、中、西3大經濟地區有明顯差異,從東部高經濟發展地區至西部低經濟發展地區,其肺癌死亡率逐漸下降,具體死亡率依次是49.6/10萬、47.0/10萬、40.0/10萬。城市和農村的肺癌死亡率同其經濟發展趨勢一致,也呈現下降趨勢,死亡率分別為47.5/10萬和43.9/10萬。我國的這種顯著性差異可能是吸煙、空氣污染、經濟狀況和生活習慣等因素綜合造成的。不同年齡段肺癌死亡率也不同,我國<44歲人群肺癌死亡率較低,但≥45歲后將急劇上升,在80~84歲達到最高峰,隨后逐漸緩慢下降。然而,肺癌各年齡段死亡率與城市或農村無關。與2015年相比,2016年肺癌總發病例數有所增加,但發病率普遍下降。2016年中國肺癌發病例數為82.81萬,其中城市發病例數為50.24萬,高于農村的32.57萬。男性ASIR比女性的高,但男性的發病率下降幅度較大[6]。
1.2 常見肺癌發病和死亡情況
肺癌依據病理分型主要分為小細胞肺癌和非小細胞肺癌(non-small cell lung cancer,NSCLC),其中以NSCLC為主導,約占所有肺癌患者的85%。在全球范圍內,NSCLC最常見的組織學亞型是腺癌(40%),其次是鱗狀細胞癌(鱗癌,25%)。在20世紀90年代,腺癌是經濟發達國家中超過鱗癌最常見的亞型,也是女性(27%~54%)和從不吸煙者(53%~70%)中最常見的亞型。近些年,肺腺癌發病率也在低收入和中等收入國家出現了增加的趨勢[2]。吸煙和肺鱗癌之間的聯系最為密切[7]。隨著全球吸煙率的逐年降低,肺鱗癌的ASIR呈現逐年下降趨勢,而肺腺癌與吸煙率的密切程度不及肺鱗癌,故吸煙率的下降并未導致肺腺癌發病率下降,反而略微呈上升趨勢。目前,肺鱗癌仍然是我國男性肺癌的主要病理類型,但其發病率正在下降,而腺癌的發病率正在上升。我國女性普遍吸煙率較低,肺癌病理類型傾向于腺癌,但由于被動吸煙和室內煤煙等因素的影響,總體呈上升趨勢[8]。
1.3 肺癌的發病和死亡趨勢
肺癌的發病和死亡趨勢受多種因素影響,其中男女性別差異、地區分布差異、煙草使用差異、經濟發展差異等最為顯著。
1.3.1 發病趨勢
各國肺癌患病率的演變很大程度上取決于該國的吸煙趨勢。
在極高HDI國家,如美國和英國,肺癌發病率伴隨吸煙率變化而改變,其中男性肺癌發病率在20世紀80年代達到高峰并開始下降,而女性肺癌發病率高峰出現較男性晚,約在20世紀90年代達高峰,然后同男性一樣開始下降但比男性下降緩慢(圖1a)[1,9];但在極高HDI國家也存在特例,如法國和西班牙,其吸煙流行率一直居高不下,無顯著下降趨勢,故其肺癌發病率基本不變(圖1b)[1,10]。日、韓兩國吸煙流行率有巨大性別差距,故其男女性肺癌發病率的差距也更大(圖1c)[10]。
 圖1
男性和女性肺癌流行病學隨時間的變化
圖1
男性和女性肺癌流行病學隨時間的變化
代表性國家按性別分列的年齡標準化肺癌發病率:a:美國;b:法國;c:日本;d:中國;e:印度;數據來源:Global Cancer Observatory: Cancer Over Time[9]
新興經濟體國家在過去20年經濟快速增長,吸煙率也隨之改變,故肺癌的發病率和死亡率也在逐漸變化。我國肺癌的負擔與吸煙的流行率直接高度相關。目前,我國男性吸煙率在控煙禁煙措施及政策的推動下逐年下降,但仍然占有非常高的比例。有趣的是,女性肺癌發病率和吸煙的流行率的關系與男性存在顯著性差異,其具體表現為我國女性吸煙流行率極低,但肺癌發病率仍呈現上升趨勢,其原因可能與接觸家庭和室外空氣污染或二手煙等其他致癌物有關(圖1d)[11-15];由于特殊的吸煙模式和煙草類型,印度肺癌發病率與其他新興經濟體有較大差距。此外,由于吸煙模式的變化、空氣污染程度的不同以及煙草消費的時域差異,不同地區肺癌發病存在高度異質性(圖1e)[16-19]。
1.3.2 死亡趨勢
不同國家肺癌死亡率變化主要與該國家種族差異、肺癌隨訪和登記情況以及醫療診斷、篩查和治療情況有關。美國肺癌死亡率約占所有癌癥死亡人數的1/5[20]。然而,可能是由于治療方面的改善和篩查后在疾病早期階段診斷出的患者數量增加,近年來死亡率有所下降。此外,由于種族不平等等原因,黑色人種治療率偏低,死亡率增高。《肺癌的全球負擔》指出,在中國,肺癌具有高發病率和死亡率,且由于城鄉差異,不同地區肺癌發病率和死亡率差距較大;中歐和東歐的大多國家癌癥登記較晚,登記人口覆蓋率低,導致肺癌診斷和死亡率較高[21-22];受多種其他死亡原因的影響,預計壽命較短可能對非洲肺癌發病率和死亡率產生較大影響[2,23]。
2 肺癌的主要危險因素
多種危險因素會影響肺癌的發生發展,如吸煙、吸二手煙、曾接受過放射療法、接觸氡氣、接觸石棉和其他致癌物、具有肺癌家族史等。《肺癌的全球負擔》對肺癌相關危險因素現狀進行了詳細的分析。本文將對影響肺癌的主要因素,如吸煙、環境暴露、慢性阻塞性肺疾病、感染、飲食和代謝因素、遺傳因素進行著重分析。
2.1 煙草
吸煙過程中產生的亞硝胺、多環芳香碳氫化合物、苯并芘等60多種化合物對呼吸系統有強烈的致癌作用,在肺癌的發生發展中起著重大作用。因此國際癌癥研究機構在1985年將吸煙確定為肺癌的重要危險因素。
吸煙與罹患肺癌風險之間的關系受煙草品種、開始吸煙的年齡、吸煙年限及吸煙量等多種因素影響。一項關于中國吸煙人群與肺癌關系的研究[5]指出,吸煙可以大幅增加肺癌患病率。然而,令人遺憾的是,盡管人們已經普遍認識到長期吸煙會導致多種癌癥的發生,但根據2015年全球數據統計顯示,至少仍有13億人在使用煙草產品,且男性每天吸煙的比例高達1/4以上。在中國,2018年的統計數據顯示,男性吸煙比例在15歲及以上的人群中高達50.5%,而在女性僅有2.1%,并且中國男性每天吸煙的人數約占30%~40%,遠遠高于女性(<0.1%)[24]。
全球疾病負擔研究顯示,1990—2015年的25年期間,全球每天吸煙的標準化流行率顯著下降,其中男性和女性分別下降約28%和34%。尤其在高HDI國家,控煙措施的有效實施取得了顯著成效,顯著降低了煙草使用率[25]。以上數據顯示,有效的控煙措施可極大地控制煙草使用。盡管已經付出了巨大努力,但數據顯示截至2019年全球仍然有超過10億人在頻繁使用煙草。其中低HDI或高HDI國家的吸煙者占大約80%,并且隨著人口增長和人口老齡化,吸煙造成的國家醫療負擔不斷增加,因此急需控制煙草使用[8]。
電子煙對肺癌的發生也起重要作用。據調查 [22] 顯示,年輕人作為使用電子煙的主力軍,在15~24歲年齡段的人群中,有至少1.5%的人在使用電子煙。并且與2015年相比,聽說過、曾經使用過以及現在使用電子煙的人群在逐漸攀升。電子煙的盛行對于肺癌的發病率和死亡率同樣造成了前所未有的壓力。
女性是受被動吸煙影響最大的人群。相關研究[5]表明,被動吸煙可導致非吸煙者的肺癌發病風險增加24%;長期高度暴露于煙草煙霧的工作者,肺癌發病的風險甚至可增加至2倍以上。此外,暴露時間與肺癌發病率也呈正相關。根據調查數據 [24] 顯示,中國2018年有高達68.1%的非吸煙者能接觸到二手煙的影響,其中在工作場所遭受被動吸煙的室內工作者占50.9%,而在自己家中接觸二手煙的占44.9%。因此,應鼓勵吸煙者盡早戒煙,減少非吸煙者接觸二手煙的機會。
2.2 環境暴露
在我們的生活中,未加工的生物質燃料會排放苯和環芳烴等致癌物質,均可增加肺癌的患病風險[26]。生物質燃料做飯和加熱是引起肺癌發病的主要因素,特別是在室內使用煤煙暴露的情況下,肺癌患病風險增加約1.42倍。這就說明,對于長期烹飪、接觸廚房油煙的女性而言,肺癌患病風險更高[5]。此外,有研究 [27] 顯示,與歐美地區相比,我國女性吸煙的比例較低,但由于環境油煙和激素水平等多種因素的影響,我國女性非吸煙人群肺癌發生率較高。由此可見,減少我國女性對室內煤煙的接觸是降低其肺癌發病率的有效措施。職業相關環境致癌物暴露也是增加肺癌發病危險因素之一。研究 [5] 表明,若長期暴露在石棉、氡、鈹、鉻、鎘、鎳、硅、煤煙和煤煙塵等不良環境中,會顯著提高肺癌的發病率。長期吸入二氧化硅晶體導致的矽肺病,作為中國“職業病之最”,給人民生命健康帶來了極大的影響。其主要特點是肺部炎癥、肺部纖維化、結節性病變并且最終導致肺癌的發生。
2.3 慢性阻塞性肺疾病
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一種常見的氣流受限性疾病,其典型特征是肺氣腫和慢性炎癥,最終會破壞肺泡,出現不可逆的肺功能損傷。在肺癌患者中,并發COPD可能會影響臨床情況,影響對治療的反應[28]。在一項COPD與肺癌關聯強度的研究[5]顯示,COPD患者的肺癌發病風險顯著高于無COPD者,其風險高達1.43倍。從長遠來看,COPD與肺癌患者的預后不良有關,但COPD的特殊炎癥環境可能使肺癌患者對免疫檢查點抑制劑(ICIs)的反應更好。同時,COPD的規范化管理對肺癌患者的預后具有積極影響[29]。
2.4 感染
腫瘤發生及轉移往往與不可控制的炎癥密切相關。肺部炎癥為癌癥向肺部傳播提供合適環境:肺部的外源性炎癥導致骨髓來源的中性粒細胞募集,這些中性粒細胞將嗜天青顆粒脫顆粒,釋放絲氨酸蛋白酶、彈性蛋白酶和組織蛋白酶G,從而導致抗腫瘤因子血小板反應蛋白-1的蛋白水解破壞[30]。
肺癌是艾滋病毒感染者非艾滋病定義的癌癥死亡的主要原因[31]。大量研究表明,艾滋病毒感染會使患肺癌的風險增加2~5倍。同時吸煙的艾滋病毒感染者患肺癌的風險是不吸煙的艾滋病毒感染者的2倍多[32-37]。艾滋病毒感染者的肺癌風險和特征可能有所不同,病毒本身會導致機體免疫功能低下[28]。
2.5 飲食和代謝因素
《肺癌的全球負擔》指出,每天紅肉攝入量每增加50 g,患肺癌風險就會增加20%;相反,食用水果和蔬菜與肺癌的發展呈負相關。Ⅱ型糖尿病容易導致人體微血管病變和大血管病變從而引發組織器官的損傷、病變甚至衰竭,但Ⅱ型糖尿病與肺癌的發病率無關。然而有趣的是,胰島素抵抗(糖尿病的前兆,與高腰圍相關)與肺癌風險增加之間存在聯系。同時,有研究[38]顯示,肥胖和肺癌本身沒有明顯關系,但是早期肺癌患者的脂質代謝可能普遍失調,通過篩查脂質代謝異常患者,有高概率確診肺癌[39]。
2.6 遺傳因素
肺癌患者中存在著明顯的家族聚集現象,這說明遺傳因素在肺癌的發生發展中同樣發揮重要作用。目前,科學界普遍認為基因組穩定性、基因多態性、DNA修復能力、對致癌物代謝能力等多方面的遺傳因素與肺癌均存在關聯[5]。已有研究[5]證實,肺癌家族史與肺癌高度相關,其相對風險率高達1.84,需引起人們的廣泛關注。
3 肺癌目前的預防措施和效果
有效的預防控制措施,如改善行為模式、保持飲食均衡及營養充足、早期篩查和早期診斷等均可降低患肺癌的ASIR和ASMR。
3.1 改善行為模式
眾所周知,吸煙是肺癌的主要誘因之一。其中,通過引導人民積極戒煙以及公共場合禁止吸煙等均可有效降低肺癌ASIR和ASMR。2003年《WHO煙草控制框架公約》開始推行的MPOWER 政策極大降低了全球煙草使用率(圖2)[40]。同時,該預防政策在中國的有效推行顯著降低了我國吸煙率,促進了肺癌ASIR和ASMR的下降,因此控制煙草的使用仍需繼續。2016年我國提出《“健康中國2030”規劃綱要》[41],在2030年之前將15歲以上人群吸煙率降低至20%被定為階段性目標。與此同時,在《健康中國行動(2019—2030)》[42]中,也將煙草控制列為專項行動之一。此外,中國疾病預防控制中心將我國31個省級行政區權威的戒煙資源整合后,利用數字化手段,確保廣大民眾能夠便捷地獲取各種戒煙服務和資源,以降低我國的吸煙率及肺癌發病率。
 圖2
按性別分類的全球煙草使用流行趨勢
圖2
按性別分類的全球煙草使用流行趨勢
圖像來源:WHO global report on trends in prevalence of tobacco use 2000-2025(third edition)[40]
3.2 保持飲食均衡及營養充足
健康的飲食可降低肺癌發病風險。酸食、辣食、蔬菜、水果、蛋類、蒜類食品等有助于降低肺癌的發生率,反之,食用咸食、甜食、腌漬、油炸等會增加肺癌的發生率,需要控制其攝入量[43]。為實現降低肺癌患病率的目標,個人首先需要自我監督,養成健康的飲食習慣,并進行適宜的體力鍛煉。此外,還需要合力社會、政府等多個方面的管理監督,共同推動健康飲食的普及。
3.3 早期篩查和早期診斷
無癥狀個體每年進行系統篩查、有癥狀患者及時就醫可顯著降低癌癥ASIR 和ASMR[8]。隨機對照試驗(randomized controlled trial,RCT)[44]表明,與胸部X線片或無篩查相比,使用低劑量螺旋CT(low-dose computed tomography,LDCT)進行肺癌篩查可顯著降低死亡率。盡管在試驗中發現LDCT對肺癌死亡率降低有積極影響,但LDCT篩查仍存在假陽性風險,這可能導致不必要的侵入性手術。正在進行的研究試圖改善LDCT檢出結節的患者分層(如生物標志物和/或預測模型),可能會減少未來與篩查相關的不必要危害的風險[2]。自2005年以來,我國陸續推行包含肺癌篩查的城市和農村癌癥早檢早治項目,促進了我國肺癌篩查和早診早治工作網絡的建立,同時提高了居民參與率和肺癌早期發現率,有效降低了肺癌死亡率[45]。
由于受LDCT成本過高、認識不足、資格有限、缺乏共同決策時間等因素影響,盡管有強有力的證據支持基于LDCT肺癌篩查的有效性,但使用率仍然很低。在美國,自2013年以來,篩查一直被廣泛推薦。然而,截至2018年,現實世界中只有18%的符合條件的患者行LDCT肺癌篩查[46]。在中國,在一項積極招募參與者的研究[47]中(包括通過使用媒體廣告、提供快速程序,甚至某些經濟激勵以及傳統方法),LDCT篩查的使用率只有33%。同樣,一項專門的肺癌篩查研究[48]中,符合條件且同意參加者也僅占52%。
除了LDCT篩查外,液體活檢、非侵入性生物標志物、使用循環游離腫瘤DNA(cfDNA)測序與更傳統的標記物結合等方法有可能減少篩查的障礙,從而降低肺癌死亡率[49-52]。與此同時,本團隊前期臨床試驗證實葉酸受體陽性循環腫瘤細胞(CTC)檢測對早期肺癌和肺結節良惡性具有較好的診斷效能[53-54],為肺癌早期篩查提供了良好的思路。
4 肺癌治療進展
《肺癌的全球負擔》表明,在經濟發達的國家肺癌死亡率正逐漸降低,這主要是因為其發病率正在下降(反映了煙草使用的趨勢)。同時,更先進、更有效的治療方法也顯著提高了肺癌患者生存率,降低了肺癌死亡率。此外,免疫治療和靶向治療的臨床應用顯著延長了晚期肺癌患者的中位生存期。對于晚期NSCLC患者,若驅動基因陽性,且存在可利用的靶向藥物,則應優先考慮靶向治療,而如果驅動基因陰性,則需重視免疫治療。經研究 [55]證實,如果腫瘤程序性死亡受體-配體1(PD-L1)表達≥50%時,單一使用免疫治療即可達滿意的治療效果;而無論腫瘤中PD-L1表達程度如何,免疫治療與化療聯合使用能明顯延長患者生存期[56]。然而,在許多中低收入國家,肺癌的治療選擇有限,治療機會和費用也不足,靶向治療和免疫檢查點抑制劑的應用不廣泛,對肺癌死亡率的影響可能有限[57]。
在我國,對于Ⅰ、Ⅱ期NSCLC患者主要采取根治性外科手術切除;對于Ⅲ期NSCLC患者,根據腫瘤的可切除性,選擇多學科綜合性治療方法,可切除性腫瘤通常采用新輔助治療聯合手術治療或手術治療聯合術后放化療加靶向治療或免疫治療,而不可切除性腫瘤可按照Ⅳ期NSCLC患者的治療方法進行治療;對于Ⅳ期NSCLC患者,根據患者基因突變和PD-L1表達情況,采用放化療聯合靶向治療或免疫治療等進行系統性全身治療[58]。我國靶向治療和免疫治療的運用,也顯著延長了我國肺癌患者的生存期,降低了患者死亡率,一定程度上緩解了我國的肺癌負擔。隨著衛生技術的不斷發展,在未來,我國肺癌治療將向個性化治療和多學科聯合治療等方向發展,必將為患者提供更加精準、全面、有效的治療方法。
綜上所述,肺癌給全球帶來了巨大負擔,給我國人民生命健康也造成了不可忽視的威脅。肺癌雖然可怕,但想要改善現狀仍有很多解決辦法。肺癌的預防、篩查和治療需要多方面參與,多方面推動,才會有更好的進展。
利益沖突:無。
作者貢獻:張景暄負責起草、撰寫、修改文章;付庭呂負責數據整理與分析工作;李寧負責文章內容調整、修改及潤色;耿慶負責本文總體設想及設計。