引用本文: 梁法清, 賀濤, 謝妍妍, 呂青. 保留乳頭的乳頭內病變乳管剜出術用于乳腺癌保留乳房皮膚手術的前瞻性隊列研究. 中國胸心血管外科臨床雜志, 2024, 31(8): 1133-1138. doi: 10.7507/1007-4848.202406010 復制
版權信息: ?四川大學華西醫院華西期刊社《中國胸心血管外科臨床雜志》版權所有,未經授權不得轉載、改編
美國癌癥協會統計的數據顯示:2023年美國乳腺癌新發病297 790 例;中國2022年乳腺癌新發病例估計357 200例,新增死亡116 791例,已位居女性新發惡性腫瘤首位[1-3];Ernster等[4]分析美國國家癌癥研究所美國乳腺癌發病率數據以及SEER收集的治療數據顯示,1973—1992年乳腺癌發病率急劇上升,20年間有23 368例,其中43.8%(10 242例)行乳房切除術。然而,隨著諸多新藥及新治療方法的出現,更多乳腺癌患者無病生存期不斷延長[5],乳腺癌的治療目標不僅要提高患者的遠期生存率,同時追求更高的生活質量。保留乳房皮膚聯合乳房重建的乳腺癌手術方式已成為公認安全、可提高患者生活質量的方式之一[6-8]。既往在伴有乳頭腫瘤性溢液或中央區乳腺癌病變時通常采用乳頭或加乳暈切除切除手術,而乳頭作為乳房美的點睛之筆,明顯影響了術后乳房的美觀度,使保留乳房皮膚的乳腺切除術平添一份遺憾。因此,我們對術前影像學評估腫瘤未累及乳頭乳暈皮膚的乳腺癌患者施行保留乳頭乳暈皮膚、乳頭內病變乳管剜出術,初步效果滿意,現報道如下。
1 資料與方法
1.1 臨床資料
前瞻性納入2018年5月—2023年11月華西醫院作者醫療組符合入組條件的女性乳腺癌患者。納入標準:(1)伴有乳頭溢液或中央區病變、術前均已行空芯針穿刺活檢或真空輔助腫物旋切活檢明確診斷;(2)不適合或不愿意行保留乳頭乳暈手術的早期乳腺癌, cN0~2;(3)術前彩色超聲、乳腺X線片或加乳腺磁共振成像(MRI)顯示腫瘤未累及乳頭乳暈區皮膚、乳房皮膚及胸大肌筋膜無浸潤,無遠處轉移;(4)術前均簽署手術知情同意書。排除標準:(1)腫瘤侵犯胸壁、皮膚;(2)腫瘤遠處轉移;(3)Paget's 病;(4)嚴重合并癥,如控制不良的糖尿病、嚴重心肺功能障礙等不能耐受手術患者;(5)一般情況差,如免疫缺陷性疾病等。
1.2 手術方法
腔鏡手術均采用腋窩切口單入路非溶脂充氣法方式實施,乳腺皮下腺體切除和乳房假體重建均采用逆序法游離假體腔和切除乳腺,前哨淋巴結活檢均采用核素+藍染料雙示蹤方法實施,腋窩淋巴結清掃均由腋窩切口進行。
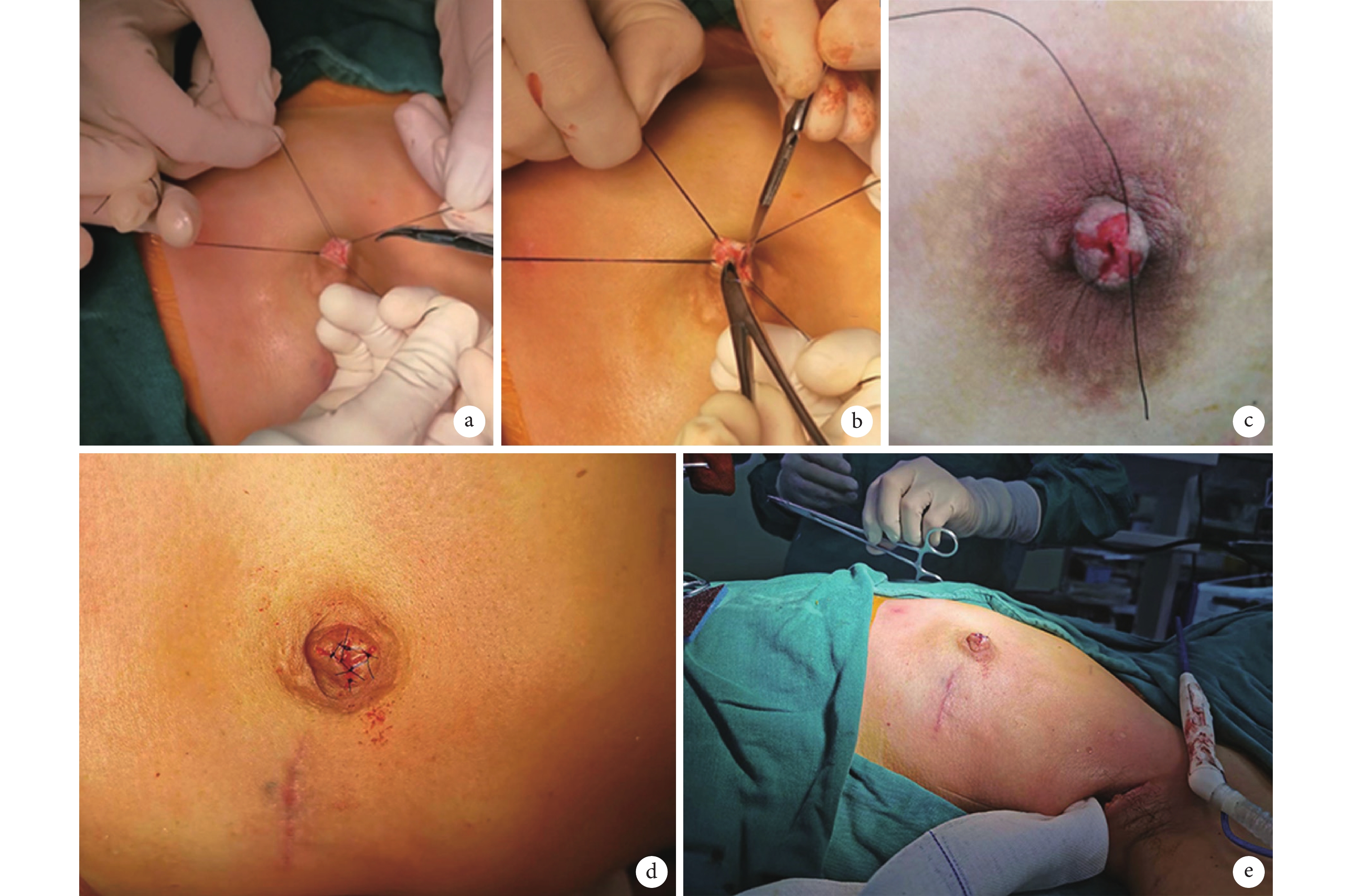
乳頭內病變乳管剜出:采用乳頭頂部中央直徑3~4 mm圓形切口并縫線牽引切口(圖1a);沿乳頭真皮層深面以11號尖手術刀或電刀沿乳頭柱狀體皮下垂直剔除乳頭內病變乳管組織(圖1b),直到通達已切除乳腺腺體的乳房皮下腔隙。
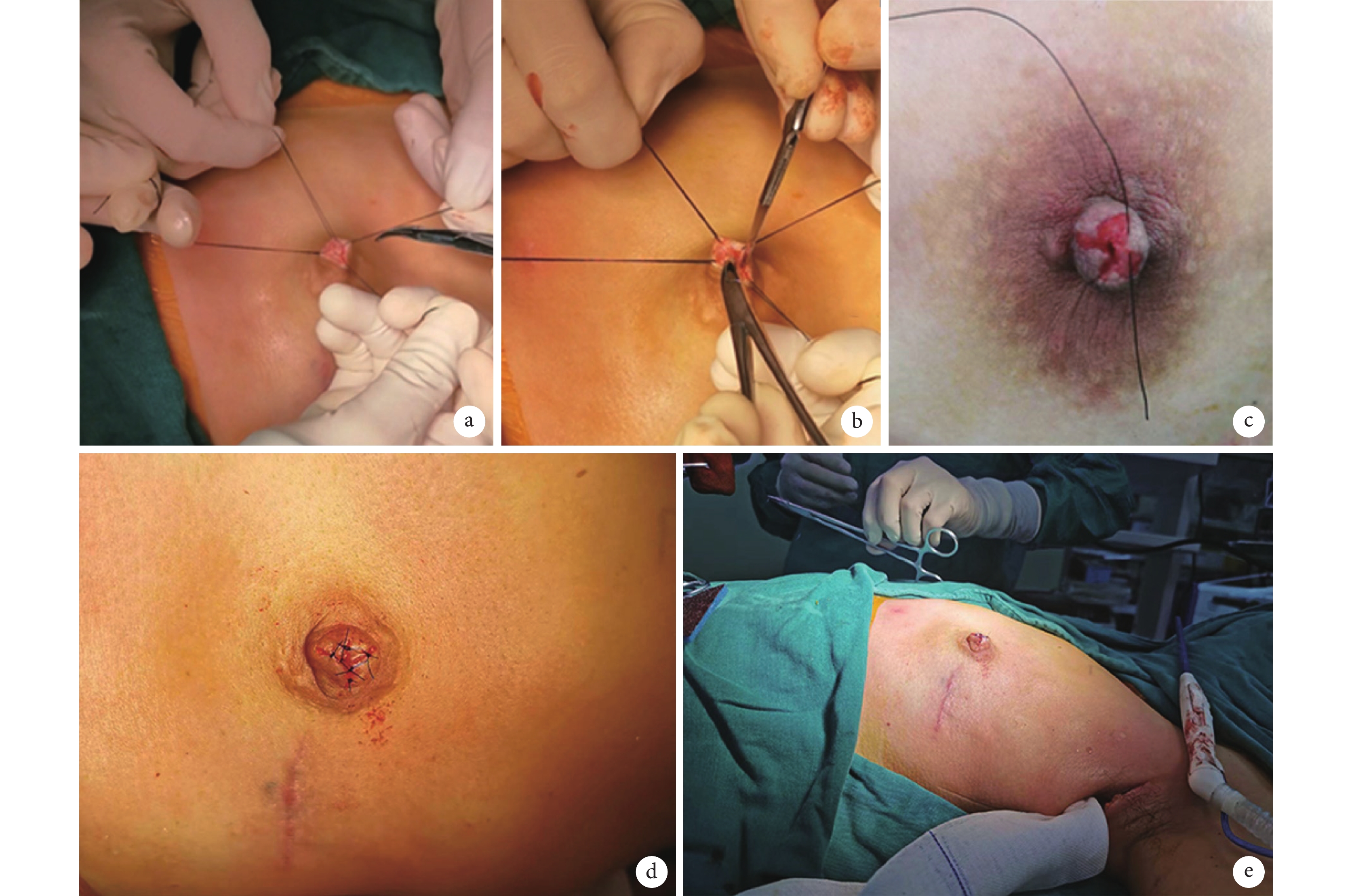 圖1
乳頭內病變乳管剜出術+任意皮瓣乳頭重建
圖1
乳頭內病變乳管剜出術+任意皮瓣乳頭重建
a:乳頭內乳管剜出術切口及暴露方法;b:乳頭內乳管剜出;c:乳頭頂部任意皮瓣制作;d:重建乳頭頂部觀;e:重建乳頭側面觀
乳頭再造:經乳頭頂部切口,行乳頭根部皮下縫合4針荷包收攏(注意勿進針過深和過寬,影響乳頭真皮血管網血供);同法在乳頭柱狀體內再荷包縫合1~2層,以重塑乳頭柱狀體;三角形剪除乳頭頂部切口縫線牽拉的四角處皮膚,形成4根小的三角形任意皮瓣(圖1c),任意皮瓣頂端皮下荷包縫合恢復乳頭頂部平臺;間斷縫合乳頭頂部表皮切口,完成乳頭重建(圖1d~e)。
1.3 術后處理
術畢多層中央打孔紗布襯墊保護乳頭,避免外力壓迫乳頭柱,預防因外部壓力導致乳柱體高度丟失。術后每日觀察乳頭血供,如有紅腫,可局部涂抹百多邦軟膏,每日3次;如有皮膚顏色加深,可局部涂抹硝酸甘油軟膏,每日3次;乳頭切口縫線2~3周后拆除;其余處理同我院常規手術。根據術后病理、全身評估結果制定下一步治療方案。
1.4 術后患者乳頭滿意度BREAST-Q評分
乳房整形者生活質量測定量表(BREAST-Q)是評估乳房重建術后乳腺癌患者滿意度和幸福感有效可靠的科研工具[9],是由紀念斯隆-凱特琳癌癥研究所的Andrea Pusic 醫學博士創建的一種新型患者報告結果判斷(PROM)。其提供了有關乳房手術的影響和有效性的基本信息。為乳腺癌手術患者管理提供了循證醫學證據,在諸多臨床研究中應用并得以驗證[10],是乳房重建術后評估常用工具。本研究也使用BREAST-Q問卷中對乳房重建術后乳頭滿意度的評價標準。BREAST-Q總分為4分,1分為非常不滿意,2分為不滿意,3分為滿意,4分為非常滿意。
1.5 統計學分析
采用 SPSS 27.0 軟件進行統計分析。計數資料以例數和百分比(%)描述;正態分布的計量資料采用均數±標準差(x±s)描述,非正態分布的連續變量用中位數(四分位數間距)描述。
1.6 倫理審查
此研究經四川大學華西醫院生物醫學倫理審查委員會批準,批準號:2021年審(469)號。
2 結果
2.1 患者基線特征
共納入39例符合入組條件的女性乳腺癌患者,年齡27~57(39.0±7.6)歲。患者術后病理分期:0 期 2例(5.1%),Ⅰ期1 例(2.6%),ⅡA期15例(38.5%),ⅡB期21例(53.8%)。彩色超聲下腫瘤距離乳頭距離0.0~5.0 (1.6±1.2)cm;病灶最大直徑0.0~9.0(1.8±1.5)cm。所有患者均行腔鏡下腋窩入路逆序充氣法保留乳頭乳暈皮膚乳腺腺體全切除術,其中2例腋窩未處理(單純原位癌,患者選擇不處理腋窩)。33例行前哨淋巴結切除活檢,4例行腋窩淋巴結清掃。腫瘤所在位置:中央區2例(5.1%),外上象限15例(38.5%),外下象限6例(15.4%),內上象限4例(10.3%),內下象限6例(15.4%)。重建方式:擴張器乳房重建4例(10.3%),人工假體乳房重建30例(76.9%),單純乳腺皮下腺體切除5例(12.8%)(表1)。
2.2 患者術后情況
患者均獲隨訪,中位隨訪時間15.0(2.0~66.0)個月,術后 3例(7.7%)患者出現乳頭輕度缺血所致去色素化;術后未見乳頭皮膚壞死;術后 1例(2.6%)患者出現乳頭重建失敗(無乳柱);全組患者均未出現切口并發癥、皮下氣腫、乳房內血腫形成;非計劃再次手術2例(5.1%):因假體腔感染,經清創、換藥、重新引流等導致假體外露而行假體取出,再次急診入院行乳頭乳暈多余皮膚切除術。截至2024年4月,隨訪期間未發現腫瘤復發及轉移。應用BREAST-Q評分表在術后6個月進行電話或現場隨訪,BREAST-Q評分乳頭乳暈非常滿意度為84.4%(表2)。本研究中無非常不滿意患者,不滿意1例,占總患者數的2.6%,該患者因術后未注意外敷料處置,導致外敷料壓迫乳頭使乳柱消失;滿意5例,占總病例數的13.0%(表2)。腔鏡下乳腺腺體皮下切除即刻假體聯合補片乳房重建患者術后半年乳房及乳頭良好(圖2)。
 圖2
腔鏡下腺體切除即刻假體聯合補片乳房重建術后半年圖片
圖2
腔鏡下腺體切除即刻假體聯合補片乳房重建術后半年圖片
a:正面乳頭外觀; b:側面90°乳柱高度; c:側面45°乳頭外觀
3 討論
為了提升乳房切除術后乳房重建的美學價值,Toth 等[11]于 1991 年首次提出保留皮膚的乳房切除術(SSM)。高質量隨機對照試驗[12]也已經證實保留乳房皮膚的乳腺腺體切除術與乳房全切除術局部復發風險一致。Kneubil等[13]報道:在腫瘤最大直徑﹤5 cm、多中心腫瘤、導管原位癌患者中的乳腺癌患者中,保留乳頭乳暈的乳房切除術是一項未增加局部復發風險的安全性技術[13]。但是,導管原位癌本身具有沿導管樹腔內、多灶生長的特點,對于多中心的導管原位癌更是無法排除乳頭內乳管內腫瘤病變的可能,但是此時乳頭乳暈復合體切除又顯過度,而且明顯影響乳房外觀美學。乳頭皮膚同乳房其他部位皮膚一樣,在腺體切除術后,其主要血供來源于真皮層的毛細血管網,因此,在腫瘤局限在乳腺腺體層內或乳腺導管內未累及皮膚時,保留乳頭乳暈皮膚剜出乳頭內乳管的手術理論上也是一個安全的臨床選擇方案。我們的研究也初步證實在病變未累及乳頭乳暈皮膚時行乳頭內病變乳管剜出術并未增加中央區腫瘤復發風險。同時本術式保留的乳頭皮膚用以乳頭重建,患者對術后重建乳頭的滿意度高達97.4%,從而提高了即刻乳房重建的美學效果。但本研究中,有2例患者因假體腔感染導致移植物丟失,乳頭乳暈切除;與既往報道的乳頭乳暈切除后假體重建移植物丟失率相當[14];說明保留乳頭的乳頭內病變乳管剜出術并未增加移植物丟失發生率。而在乳房表面皮膚切口感染及裂開的術后并發癥低于既往文獻報道的2%;另外,因乳頭乳暈的皮膚保留,更大程度地保留了更多的皮膚,與切除乳頭乳暈皮膚后乳房皮膚切口梭形縫合或雙荷包縫合法未增加局部皮膚的張力,切口裂開發生率及因切口裂開導致的假體外露、移植物丟失發生率較低。當然,因本研究的中位隨訪時間較短,尚缺乏長期腫瘤安全性的數據加以驗證,仍需持續隨訪觀察結果。
綜上所述,我們首創將乳頭內病變乳管剜出術應用于伴有乳頭溢液或中央區病變、腫瘤未累及乳頭乳暈皮膚的乳腺惡性腫瘤患者的乳腺皮下腺體切除術可行,且結合乳房重建可明顯提高乳房的美學價值,且在最長隨訪時間66個月的患者中未發現局部復發。但本研究受限于隨訪時間短、病例數少、為非對照研究,尚需設計更嚴謹的、大樣本的、前瞻性的隨機對照試驗加以證實。
利益沖突:無。
作者貢獻:梁法清負責研究數據整理、隨訪及文章撰寫;呂青負責研究原創設計、手術實施和論文修改;賀濤負責資料采集;謝妍妍參與部分手術。
美國癌癥協會統計的數據顯示:2023年美國乳腺癌新發病297 790 例;中國2022年乳腺癌新發病例估計357 200例,新增死亡116 791例,已位居女性新發惡性腫瘤首位[1-3];Ernster等[4]分析美國國家癌癥研究所美國乳腺癌發病率數據以及SEER收集的治療數據顯示,1973—1992年乳腺癌發病率急劇上升,20年間有23 368例,其中43.8%(10 242例)行乳房切除術。然而,隨著諸多新藥及新治療方法的出現,更多乳腺癌患者無病生存期不斷延長[5],乳腺癌的治療目標不僅要提高患者的遠期生存率,同時追求更高的生活質量。保留乳房皮膚聯合乳房重建的乳腺癌手術方式已成為公認安全、可提高患者生活質量的方式之一[6-8]。既往在伴有乳頭腫瘤性溢液或中央區乳腺癌病變時通常采用乳頭或加乳暈切除切除手術,而乳頭作為乳房美的點睛之筆,明顯影響了術后乳房的美觀度,使保留乳房皮膚的乳腺切除術平添一份遺憾。因此,我們對術前影像學評估腫瘤未累及乳頭乳暈皮膚的乳腺癌患者施行保留乳頭乳暈皮膚、乳頭內病變乳管剜出術,初步效果滿意,現報道如下。
1 資料與方法
1.1 臨床資料
前瞻性納入2018年5月—2023年11月華西醫院作者醫療組符合入組條件的女性乳腺癌患者。納入標準:(1)伴有乳頭溢液或中央區病變、術前均已行空芯針穿刺活檢或真空輔助腫物旋切活檢明確診斷;(2)不適合或不愿意行保留乳頭乳暈手術的早期乳腺癌, cN0~2;(3)術前彩色超聲、乳腺X線片或加乳腺磁共振成像(MRI)顯示腫瘤未累及乳頭乳暈區皮膚、乳房皮膚及胸大肌筋膜無浸潤,無遠處轉移;(4)術前均簽署手術知情同意書。排除標準:(1)腫瘤侵犯胸壁、皮膚;(2)腫瘤遠處轉移;(3)Paget's 病;(4)嚴重合并癥,如控制不良的糖尿病、嚴重心肺功能障礙等不能耐受手術患者;(5)一般情況差,如免疫缺陷性疾病等。
1.2 手術方法
腔鏡手術均采用腋窩切口單入路非溶脂充氣法方式實施,乳腺皮下腺體切除和乳房假體重建均采用逆序法游離假體腔和切除乳腺,前哨淋巴結活檢均采用核素+藍染料雙示蹤方法實施,腋窩淋巴結清掃均由腋窩切口進行。
乳頭內病變乳管剜出:采用乳頭頂部中央直徑3~4 mm圓形切口并縫線牽引切口(圖1a);沿乳頭真皮層深面以11號尖手術刀或電刀沿乳頭柱狀體皮下垂直剔除乳頭內病變乳管組織(圖1b),直到通達已切除乳腺腺體的乳房皮下腔隙。
 圖1
乳頭內病變乳管剜出術+任意皮瓣乳頭重建
圖1
乳頭內病變乳管剜出術+任意皮瓣乳頭重建
a:乳頭內乳管剜出術切口及暴露方法;b:乳頭內乳管剜出;c:乳頭頂部任意皮瓣制作;d:重建乳頭頂部觀;e:重建乳頭側面觀
乳頭再造:經乳頭頂部切口,行乳頭根部皮下縫合4針荷包收攏(注意勿進針過深和過寬,影響乳頭真皮血管網血供);同法在乳頭柱狀體內再荷包縫合1~2層,以重塑乳頭柱狀體;三角形剪除乳頭頂部切口縫線牽拉的四角處皮膚,形成4根小的三角形任意皮瓣(圖1c),任意皮瓣頂端皮下荷包縫合恢復乳頭頂部平臺;間斷縫合乳頭頂部表皮切口,完成乳頭重建(圖1d~e)。
1.3 術后處理
術畢多層中央打孔紗布襯墊保護乳頭,避免外力壓迫乳頭柱,預防因外部壓力導致乳柱體高度丟失。術后每日觀察乳頭血供,如有紅腫,可局部涂抹百多邦軟膏,每日3次;如有皮膚顏色加深,可局部涂抹硝酸甘油軟膏,每日3次;乳頭切口縫線2~3周后拆除;其余處理同我院常規手術。根據術后病理、全身評估結果制定下一步治療方案。
1.4 術后患者乳頭滿意度BREAST-Q評分
乳房整形者生活質量測定量表(BREAST-Q)是評估乳房重建術后乳腺癌患者滿意度和幸福感有效可靠的科研工具[9],是由紀念斯隆-凱特琳癌癥研究所的Andrea Pusic 醫學博士創建的一種新型患者報告結果判斷(PROM)。其提供了有關乳房手術的影響和有效性的基本信息。為乳腺癌手術患者管理提供了循證醫學證據,在諸多臨床研究中應用并得以驗證[10],是乳房重建術后評估常用工具。本研究也使用BREAST-Q問卷中對乳房重建術后乳頭滿意度的評價標準。BREAST-Q總分為4分,1分為非常不滿意,2分為不滿意,3分為滿意,4分為非常滿意。
1.5 統計學分析
采用 SPSS 27.0 軟件進行統計分析。計數資料以例數和百分比(%)描述;正態分布的計量資料采用均數±標準差(x±s)描述,非正態分布的連續變量用中位數(四分位數間距)描述。
1.6 倫理審查
此研究經四川大學華西醫院生物醫學倫理審查委員會批準,批準號:2021年審(469)號。
2 結果
2.1 患者基線特征
共納入39例符合入組條件的女性乳腺癌患者,年齡27~57(39.0±7.6)歲。患者術后病理分期:0 期 2例(5.1%),Ⅰ期1 例(2.6%),ⅡA期15例(38.5%),ⅡB期21例(53.8%)。彩色超聲下腫瘤距離乳頭距離0.0~5.0 (1.6±1.2)cm;病灶最大直徑0.0~9.0(1.8±1.5)cm。所有患者均行腔鏡下腋窩入路逆序充氣法保留乳頭乳暈皮膚乳腺腺體全切除術,其中2例腋窩未處理(單純原位癌,患者選擇不處理腋窩)。33例行前哨淋巴結切除活檢,4例行腋窩淋巴結清掃。腫瘤所在位置:中央區2例(5.1%),外上象限15例(38.5%),外下象限6例(15.4%),內上象限4例(10.3%),內下象限6例(15.4%)。重建方式:擴張器乳房重建4例(10.3%),人工假體乳房重建30例(76.9%),單純乳腺皮下腺體切除5例(12.8%)(表1)。
2.2 患者術后情況
患者均獲隨訪,中位隨訪時間15.0(2.0~66.0)個月,術后 3例(7.7%)患者出現乳頭輕度缺血所致去色素化;術后未見乳頭皮膚壞死;術后 1例(2.6%)患者出現乳頭重建失敗(無乳柱);全組患者均未出現切口并發癥、皮下氣腫、乳房內血腫形成;非計劃再次手術2例(5.1%):因假體腔感染,經清創、換藥、重新引流等導致假體外露而行假體取出,再次急診入院行乳頭乳暈多余皮膚切除術。截至2024年4月,隨訪期間未發現腫瘤復發及轉移。應用BREAST-Q評分表在術后6個月進行電話或現場隨訪,BREAST-Q評分乳頭乳暈非常滿意度為84.4%(表2)。本研究中無非常不滿意患者,不滿意1例,占總患者數的2.6%,該患者因術后未注意外敷料處置,導致外敷料壓迫乳頭使乳柱消失;滿意5例,占總病例數的13.0%(表2)。腔鏡下乳腺腺體皮下切除即刻假體聯合補片乳房重建患者術后半年乳房及乳頭良好(圖2)。
 圖2
腔鏡下腺體切除即刻假體聯合補片乳房重建術后半年圖片
圖2
腔鏡下腺體切除即刻假體聯合補片乳房重建術后半年圖片
a:正面乳頭外觀; b:側面90°乳柱高度; c:側面45°乳頭外觀
3 討論
為了提升乳房切除術后乳房重建的美學價值,Toth 等[11]于 1991 年首次提出保留皮膚的乳房切除術(SSM)。高質量隨機對照試驗[12]也已經證實保留乳房皮膚的乳腺腺體切除術與乳房全切除術局部復發風險一致。Kneubil等[13]報道:在腫瘤最大直徑﹤5 cm、多中心腫瘤、導管原位癌患者中的乳腺癌患者中,保留乳頭乳暈的乳房切除術是一項未增加局部復發風險的安全性技術[13]。但是,導管原位癌本身具有沿導管樹腔內、多灶生長的特點,對于多中心的導管原位癌更是無法排除乳頭內乳管內腫瘤病變的可能,但是此時乳頭乳暈復合體切除又顯過度,而且明顯影響乳房外觀美學。乳頭皮膚同乳房其他部位皮膚一樣,在腺體切除術后,其主要血供來源于真皮層的毛細血管網,因此,在腫瘤局限在乳腺腺體層內或乳腺導管內未累及皮膚時,保留乳頭乳暈皮膚剜出乳頭內乳管的手術理論上也是一個安全的臨床選擇方案。我們的研究也初步證實在病變未累及乳頭乳暈皮膚時行乳頭內病變乳管剜出術并未增加中央區腫瘤復發風險。同時本術式保留的乳頭皮膚用以乳頭重建,患者對術后重建乳頭的滿意度高達97.4%,從而提高了即刻乳房重建的美學效果。但本研究中,有2例患者因假體腔感染導致移植物丟失,乳頭乳暈切除;與既往報道的乳頭乳暈切除后假體重建移植物丟失率相當[14];說明保留乳頭的乳頭內病變乳管剜出術并未增加移植物丟失發生率。而在乳房表面皮膚切口感染及裂開的術后并發癥低于既往文獻報道的2%;另外,因乳頭乳暈的皮膚保留,更大程度地保留了更多的皮膚,與切除乳頭乳暈皮膚后乳房皮膚切口梭形縫合或雙荷包縫合法未增加局部皮膚的張力,切口裂開發生率及因切口裂開導致的假體外露、移植物丟失發生率較低。當然,因本研究的中位隨訪時間較短,尚缺乏長期腫瘤安全性的數據加以驗證,仍需持續隨訪觀察結果。
綜上所述,我們首創將乳頭內病變乳管剜出術應用于伴有乳頭溢液或中央區病變、腫瘤未累及乳頭乳暈皮膚的乳腺惡性腫瘤患者的乳腺皮下腺體切除術可行,且結合乳房重建可明顯提高乳房的美學價值,且在最長隨訪時間66個月的患者中未發現局部復發。但本研究受限于隨訪時間短、病例數少、為非對照研究,尚需設計更嚴謹的、大樣本的、前瞻性的隨機對照試驗加以證實。
利益沖突:無。
作者貢獻:梁法清負責研究數據整理、隨訪及文章撰寫;呂青負責研究原創設計、手術實施和論文修改;賀濤負責資料采集;謝妍妍參與部分手術。