引用本文: 林鴻銘, 劉婷婷, 江榕, 陳小彬, 黃建強, 林晨. 覆膜支架治療醫源性股動靜脈內瘺的臨床療效分析(附9例報道). 中國普外基礎與臨床雜志, 2024, 31(2): 225-228. doi: 10.7507/1007-9424.202308055 復制
版權信息: ?四川大學華西醫院華西期刊社《中國普外基礎與臨床雜志》版權所有,未經授權不得轉載、改編
動靜脈內瘺(arteriovenous fistula,AVF)是動、靜脈之間因各種原因而導致的異常通道,且動脈血可經該異常通道到達靜脈,進而引起瘺口附近局部血管發生病變,最終導致內瘺局部甚至全身血流動力學的改變[1]。AVF一般可分為醫源性和非醫源性兩種,其中醫源性股動靜脈內瘺的發生率相對較低,僅為0.006%~0.880%[2]。近年來,隨著介入手術的不斷發展,經皮血管穿刺增多,醫源性血管損傷(包括血管破裂、穿孔、假性動脈瘤、AVF等)的發生率也呈逐年上升的趨勢,其中AVF作為血管損傷的一種少見形式也有所增加[3]。臨床上一旦確診為股動靜脈內瘺需立即手術干預治療,治療方面主要包括超聲引導下壓迫治療、開放手術修補、介入腔內治療(如彈簧圈栓塞、支架植入術等)等。開放手術修復長期以來一直是醫源性外周動脈損傷的首選治療方法,具有較高的技術成功率。然而,在日常實踐中,開放手術修復術后繼發的相關并發癥如血腫和局部組織損傷,往往易導致傷口愈合不良、術后感染等,從而限制其的臨床應用。在這種情況下,經皮腔內血管成形術(percutaneous transluminal angioplasty,PTA)被提出作為開放手術的替代方案。近年來,已有少許臨床研究報道了覆膜支架置入術應用于股動靜脈內瘺的治療,并取得理想的效果[4-5]。目前國內外關于股動靜脈內瘺的診療相關研究較少,本研究通過分析中國人民解放軍聯勤保障部隊第九〇〇醫院收治的醫源性股動靜脈內瘺患者的臨床資料,并結合國內外相關文獻報道總結覆膜支架置入術在股動靜脈內瘺治療中的效用,為提高此類疾病的診療有效性及安全性提供依據,保障患者診療安全。
1 臨床資料
1.1 一般資料
納入標準:① 所有股動靜脈內瘺均為醫源性因素造成,且為有創性;② 所有病例均經血管彩超證實為AVF;③ 臨床數據及影像學資料齊全,無缺失。排除血流動力學不穩定無法耐受手術者、拒絕行手術治療者和隨訪資料缺失者。
回顧性收集2013年9月至2023年5月期間中國人民解放軍聯勤保障部隊第九〇〇醫院普通外科收治的9例股動靜脈內瘺患者的臨床資料。其中男6例,女3例;年齡35~69歲,中位年齡56歲;原發病:房顫5例,腦梗死3例,尿毒癥1例;所有患者均通過血管彩超確診,測量的瘺口直徑為2.0~2.5 mm,中位數為2.3 mm。患者及家屬均簽署知情同意書。9例患者的一般資料見表1。
1.2 治療方式
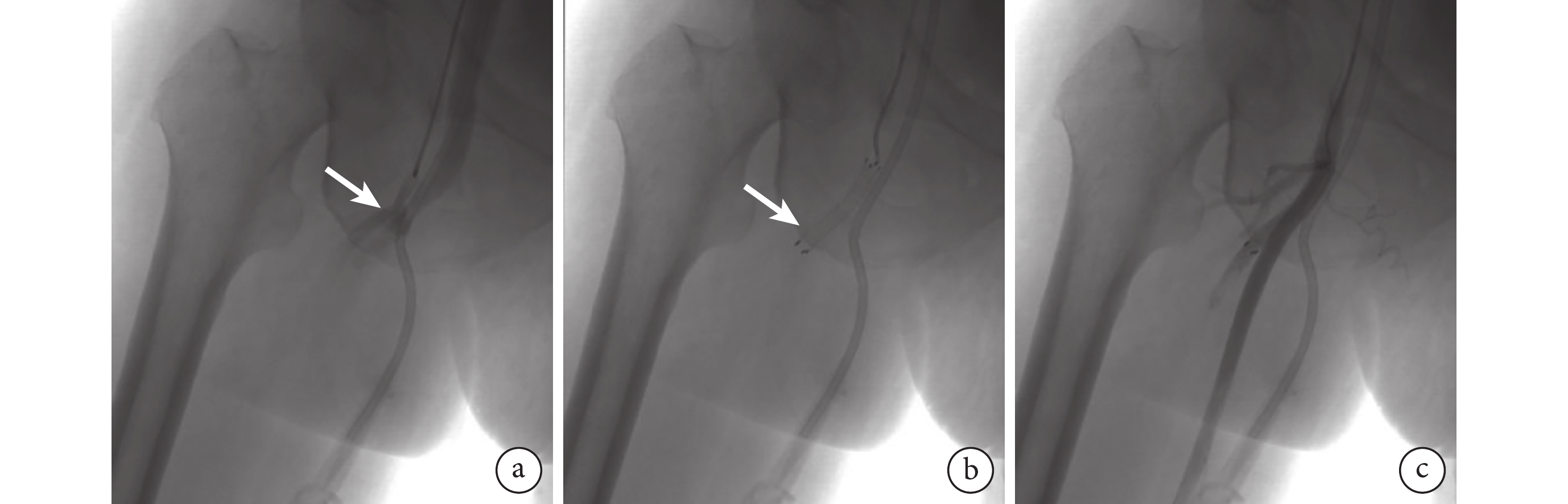
臨床上多根據內瘺瘺口直徑選擇手術方式,其中對于瘺口直徑<0.3 cm的患者先采用超聲引導下壓迫瘺口2 h后通過彈力繃帶加壓包扎,24 h后若瘺口未閉塞且出現癥狀如下肢局部紅腫、皮膚張力加大、疼痛等,則需行手術干預治療;對于瘺口直徑≥0.3 cm的患者,直徑行手術干預治療,主要包括介入手術、開放手術以及兩者聯合的復合雜交手術。本組9例患者均行覆膜支架內瘺口隔絕術。具體手術過程:局部麻醉后,患者取仰臥位,采用Seldinger技術穿刺左側股淺動脈,置入6F血管鞘,送入泥鰍導絲及單彎導管,翻山至右側股總動脈,手推造影劑顯示股淺動脈(或股深動脈)多發分支末端-靜脈提前顯影(圖1a),考慮AVF者,于AVF處行覆膜支架(巴德公司,FVL06040)置入術進行封堵瘺口(圖1b),再次造影顯示股淺、股深動脈顯影良好,各分支顯影良好,瘺口及股靜脈未見顯影后(圖1c),退出導絲導管。撥出翻山鞘,留置導絲,導入雅培血管縫合器,縫合股動脈穿刺口。檢查無明顯出血后以普通繃帶加壓包扎腹股溝穿刺點。
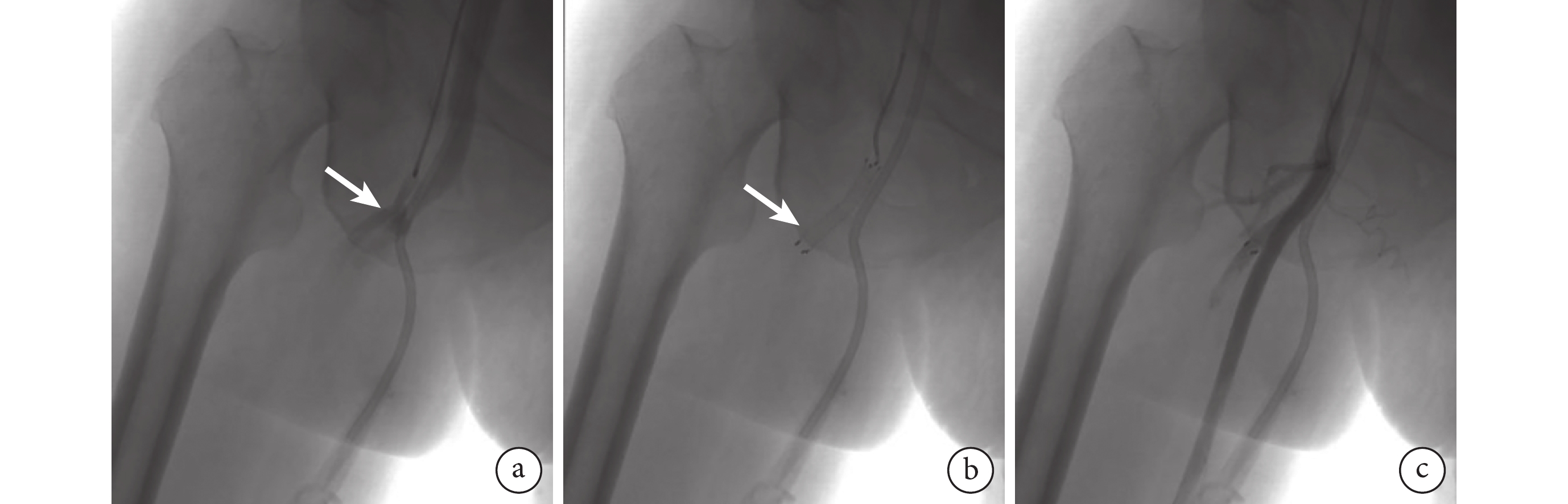 圖1
示股動靜脈內瘺術中數字減影血管造影圖像
圖1
示股動靜脈內瘺術中數字減影血管造影圖像
a:通過造影可見瘺口位于股深動脈(白箭),與股靜脈相通;b:于股深動脈放置覆膜支架1枚蓋住內瘺口(白箭);c:再次造影可見瘺口及股靜脈未見顯影
1.3 結果
5例房顫患者在行射頻導管消融術后數天內于右側腹股溝區出現搏動性腫塊,觸診可觸及明顯血管震顫,考慮股動靜脈內瘺形成可能,完善彩超明確診斷后,給予壓迫無明顯好轉跡象,遂行覆膜支架隔絕術,術后造影顯示瘺口及股靜脈未見顯影。1例尿毒癥患者行股靜脈穿刺臨時血液透析導管置入術后第5天,因血液透析導管旁偶有滲血且右側腹股溝區出現搏動性腫塊,懷疑穿刺并發癥及AVF可能,完善下肢血管彩超,結果提示股動靜脈內瘺合并假性動脈瘤,考慮開放手術難度較大,遂擇期行覆膜支架隔絕術,術后造影顯示原假性動脈瘤瘤腔不顯影,造影劑無明顯外滲,股靜脈未見顯影。3例腦梗死患者在行取栓術后并發股動靜脈內瘺,術后短時間內(2~5 d)突感右側腹股溝區域皮膚張力較大,局部皮溫較高,完善彩超結果提示股動靜脈內瘺形成,遂急診行覆膜支架隔絕術。9例患者經手術治療均治愈,技術成功率為100%。手術時間60~150 min,中位數為90 min;術中出血量10~50 mL,中位數為20 mL;術后住院時間為8~12 d,中位數為10 d。所有患者術后均未聞及血管雜音、患肢腫脹消退。9例患者均獲得隨訪,隨訪方案為1年內每3個月復查下肢動靜脈彩超,1年及以上患者為每半年1次復查下肢動靜脈彩超。本組患者隨訪時間3~24個月,中位數為16個月。隨訪期間均未出現心腦血管疾病等并發癥,超聲復查血管通暢無復發跡象。
2 討論
醫源性股動靜脈內瘺是一種由針頭穿透兩條血管而引起的動脈和靜脈之間的異常通路。近年來隨著介入手術的不斷發展,醫源性股動靜脈內瘺的發生率逐年上升。據報道,擬行腦血管、外周血管手術患者在接受股動脈穿刺置管過程中,醫源性股動靜脈內瘺的發生率為0.006%~0.880%[2]。股靜脈穿刺置管亦可導致股動靜脈內瘺,Kuramochi等[6]報道了1例尿毒癥患者因股靜脈穿刺導致股動靜脈內瘺的形成。本組患者中有3例腦梗死患者在行介入取栓治療手術過程中因穿刺股動脈而導致股動靜脈內瘺;5例房顫患者在行射頻導管消融術、1例尿毒癥患者在行臨時血液透析導管置入術過程中因穿刺股靜脈而導致股動靜脈內瘺。
臨床上,股動靜脈內瘺的診斷可通過詢問病史和體格檢查來進行,主要以聽診時可聞及吹風樣血管雜音或觸診時可觸及明顯血管震顫為主要陽性體征。患者在病程較短的時間內常無明顯不適,但對于較長病程的患者而言可表現出一定的臨床癥狀,且與AVF的血流密切相關。據報道[7-9],高流量內瘺的患者可出現心功能衰竭,以及靜脈高壓引起的局部肢體腫大、皮溫升高、皮膚潰瘍等皮膚改變;中等流量的股動靜脈內瘺可通過引起動脈近段擴張進而導致間隔綜合征的發生,另外,靜脈引流異常也可導致細菌性心內膜炎的發生;而低流量患者通常沒有癥狀,也沒有血液動力學變化。血管彩超對于股動靜脈瘺的診斷具有顯著的優越性(高的靈敏度和特異度),可明確定位內瘺的位置、瘺口的大小、內瘺的長度、血流速度等[10-11]。臨床上只有當彩超診斷困難時才考慮通過CT血管造影進行明確診斷,因其為有創操作且費用昂貴,限制了其在臨床的廣泛應用。在本研究中,9例患者均采用血管彩超進行明確診斷。
在治療方面,股動靜脈瘺的治療方法主要包括超聲引導下壓迫、開放手術修補、介入腔內治療(如彈簧圈栓塞、支架植入術等)等。既往針對股動靜脈內瘺,臨床醫務人員常常采取超聲引導下進行壓迫來達到治療目的,但因近年來抗凝和抗血小板藥物的應用,極大地延長了壓迫時間且成功率降低,加上長時間的壓迫易導致局部壓迫皮膚發生壞死、潰瘍等,從而限制了其臨床應用。開放手術(包括AVF切除、內瘺結扎、瘺口修補等)一直是股動靜脈內瘺傳統的治療方式[12],但相關并發癥(如出血、腹股溝區切口感染、腹股溝區淋巴漏等)的發生率也較高。另外,對于一些延遲診斷的股動靜脈內瘺患者,其靜脈端多出現瘤樣改變、靜脈代償性增多等,大大加大了手術的難度。此外,高流量的股靜脈管壁較薄,易穿孔從而導致手術中發生大出血,導致患者較差的預后和較高的死亡率。近年來,腔內治療技術(彈簧圈栓塞、覆膜支架置入等)不斷改進,具有操作簡單、創傷小、術中出血量少、患者術后恢復快、術后并發癥發生率低等優勢,可有效替代傳統手術成為股動靜脈內瘺的治療方式[13-14]。臨床上針對股動靜脈內瘺的病例,通過介入手術進行血管腔內干預可獲得較好的療效[15-16]。本組9例患者行覆膜支架隔絕術,其中1例于股淺動脈分支處行彈簧圈畸形血管栓塞術,均取得滿意的臨床療效。其中少數患者(例1和例6)年齡較小,考慮長期放置覆膜支架存在遠期血管內膜增生致再狹窄風險,但上述患者身體情況差、開放手術風險太大,患者存在腦梗死或房顫病史,長期口服拜阿司匹林及硫酸氫氯吡格雷片,考慮開放手術術中出血風險大,且當時患方強烈要求介入手術,充分告知相關風險后,患者及家屬仍堅持行覆膜支架植入術進行治療,遂予行覆膜支架腔內隔絕術。
本研究所納入的9例對象中,6例為股靜脈穿刺、3例為股動脈穿刺造成的醫源性股動靜脈內瘺,考慮操作過程方式不當導致,如穿刺位置過低(股動脈分叉以下部位股靜脈位于股動脈后方,導致靜脈穿刺時易同時穿刺股動脈和股靜脈)、穿刺角度不當(穿刺角度為45°~60° 進針時,因皮膚進針點和血管進針點位移相對較小,且更易定位、便于術后壓迫等,其術后相關并發癥的發生率更低)、壓迫方式不當(臨床上需壓迫血管穿刺口而非皮膚進針點)等。因此,臨床上在穿刺股動脈或股靜脈時,建議選取股總動脈水平,因該水平股靜脈和股動脈處于水平關系,在穿刺不易造成股動靜脈內瘺的同時也便于穿刺后壓迫;另外,避免將穿刺針在皮下不同方向穿刺尋找血管,因為該方式易穿破血管側壁導致AVF的形成;最后,對于難以觸診動脈的患者,可通過超聲引導下進行穿刺,避免誤穿等發生,因彩超可準確顯示血管解剖情況且精確顯示進針位置,可有效降低血管穿刺并發癥的發生,是臨床上首要推薦[17]。
總之,股動靜脈內瘺作為臨床較為罕見的疾病,術者可通過正確的穿刺方式、壓迫技巧等手段有效降低醫源性股動靜脈內瘺的發生。對于確診為股動靜脈內瘺的患者,積極干預是改善患者預后的主要手段,其中對于部分輕型的患者可通過局部壓迫達到治療目的,而壓迫無效情況下,可采取開放瘺修補和介入干預治療,其中介入手術具有創傷小、可遠程接近損傷部位、術后感染風險低,住院時間短、失血少等優勢。當患者病情較重且存在凝血功能障礙時,考慮開放手術的風險較大,往往選擇介入手術來達到治療目的。介入手術治療股動靜脈內瘺的再狹窄風險較低,可應用于臨床中股動靜脈內瘺的治療。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:林鴻銘負責課題設計、資料分析及撰寫論文;林鴻銘、劉婷婷、江榕、陳小彬、黃建強、林晨負責收集數據及修改論文;林鴻銘、陳小彬負責擬定寫作思路;林晨指導撰寫文章并最后定稿。
倫理聲明:本研究得到了中國人民解放軍聯勤保障部隊第九〇〇醫院倫理審查委員會的批準(批文編號:2023-039)。所有參與者都獲得了書面知情同意。
動靜脈內瘺(arteriovenous fistula,AVF)是動、靜脈之間因各種原因而導致的異常通道,且動脈血可經該異常通道到達靜脈,進而引起瘺口附近局部血管發生病變,最終導致內瘺局部甚至全身血流動力學的改變[1]。AVF一般可分為醫源性和非醫源性兩種,其中醫源性股動靜脈內瘺的發生率相對較低,僅為0.006%~0.880%[2]。近年來,隨著介入手術的不斷發展,經皮血管穿刺增多,醫源性血管損傷(包括血管破裂、穿孔、假性動脈瘤、AVF等)的發生率也呈逐年上升的趨勢,其中AVF作為血管損傷的一種少見形式也有所增加[3]。臨床上一旦確診為股動靜脈內瘺需立即手術干預治療,治療方面主要包括超聲引導下壓迫治療、開放手術修補、介入腔內治療(如彈簧圈栓塞、支架植入術等)等。開放手術修復長期以來一直是醫源性外周動脈損傷的首選治療方法,具有較高的技術成功率。然而,在日常實踐中,開放手術修復術后繼發的相關并發癥如血腫和局部組織損傷,往往易導致傷口愈合不良、術后感染等,從而限制其的臨床應用。在這種情況下,經皮腔內血管成形術(percutaneous transluminal angioplasty,PTA)被提出作為開放手術的替代方案。近年來,已有少許臨床研究報道了覆膜支架置入術應用于股動靜脈內瘺的治療,并取得理想的效果[4-5]。目前國內外關于股動靜脈內瘺的診療相關研究較少,本研究通過分析中國人民解放軍聯勤保障部隊第九〇〇醫院收治的醫源性股動靜脈內瘺患者的臨床資料,并結合國內外相關文獻報道總結覆膜支架置入術在股動靜脈內瘺治療中的效用,為提高此類疾病的診療有效性及安全性提供依據,保障患者診療安全。
1 臨床資料
1.1 一般資料
納入標準:① 所有股動靜脈內瘺均為醫源性因素造成,且為有創性;② 所有病例均經血管彩超證實為AVF;③ 臨床數據及影像學資料齊全,無缺失。排除血流動力學不穩定無法耐受手術者、拒絕行手術治療者和隨訪資料缺失者。
回顧性收集2013年9月至2023年5月期間中國人民解放軍聯勤保障部隊第九〇〇醫院普通外科收治的9例股動靜脈內瘺患者的臨床資料。其中男6例,女3例;年齡35~69歲,中位年齡56歲;原發病:房顫5例,腦梗死3例,尿毒癥1例;所有患者均通過血管彩超確診,測量的瘺口直徑為2.0~2.5 mm,中位數為2.3 mm。患者及家屬均簽署知情同意書。9例患者的一般資料見表1。
1.2 治療方式
臨床上多根據內瘺瘺口直徑選擇手術方式,其中對于瘺口直徑<0.3 cm的患者先采用超聲引導下壓迫瘺口2 h后通過彈力繃帶加壓包扎,24 h后若瘺口未閉塞且出現癥狀如下肢局部紅腫、皮膚張力加大、疼痛等,則需行手術干預治療;對于瘺口直徑≥0.3 cm的患者,直徑行手術干預治療,主要包括介入手術、開放手術以及兩者聯合的復合雜交手術。本組9例患者均行覆膜支架內瘺口隔絕術。具體手術過程:局部麻醉后,患者取仰臥位,采用Seldinger技術穿刺左側股淺動脈,置入6F血管鞘,送入泥鰍導絲及單彎導管,翻山至右側股總動脈,手推造影劑顯示股淺動脈(或股深動脈)多發分支末端-靜脈提前顯影(圖1a),考慮AVF者,于AVF處行覆膜支架(巴德公司,FVL06040)置入術進行封堵瘺口(圖1b),再次造影顯示股淺、股深動脈顯影良好,各分支顯影良好,瘺口及股靜脈未見顯影后(圖1c),退出導絲導管。撥出翻山鞘,留置導絲,導入雅培血管縫合器,縫合股動脈穿刺口。檢查無明顯出血后以普通繃帶加壓包扎腹股溝穿刺點。
 圖1
示股動靜脈內瘺術中數字減影血管造影圖像
圖1
示股動靜脈內瘺術中數字減影血管造影圖像
a:通過造影可見瘺口位于股深動脈(白箭),與股靜脈相通;b:于股深動脈放置覆膜支架1枚蓋住內瘺口(白箭);c:再次造影可見瘺口及股靜脈未見顯影
1.3 結果
5例房顫患者在行射頻導管消融術后數天內于右側腹股溝區出現搏動性腫塊,觸診可觸及明顯血管震顫,考慮股動靜脈內瘺形成可能,完善彩超明確診斷后,給予壓迫無明顯好轉跡象,遂行覆膜支架隔絕術,術后造影顯示瘺口及股靜脈未見顯影。1例尿毒癥患者行股靜脈穿刺臨時血液透析導管置入術后第5天,因血液透析導管旁偶有滲血且右側腹股溝區出現搏動性腫塊,懷疑穿刺并發癥及AVF可能,完善下肢血管彩超,結果提示股動靜脈內瘺合并假性動脈瘤,考慮開放手術難度較大,遂擇期行覆膜支架隔絕術,術后造影顯示原假性動脈瘤瘤腔不顯影,造影劑無明顯外滲,股靜脈未見顯影。3例腦梗死患者在行取栓術后并發股動靜脈內瘺,術后短時間內(2~5 d)突感右側腹股溝區域皮膚張力較大,局部皮溫較高,完善彩超結果提示股動靜脈內瘺形成,遂急診行覆膜支架隔絕術。9例患者經手術治療均治愈,技術成功率為100%。手術時間60~150 min,中位數為90 min;術中出血量10~50 mL,中位數為20 mL;術后住院時間為8~12 d,中位數為10 d。所有患者術后均未聞及血管雜音、患肢腫脹消退。9例患者均獲得隨訪,隨訪方案為1年內每3個月復查下肢動靜脈彩超,1年及以上患者為每半年1次復查下肢動靜脈彩超。本組患者隨訪時間3~24個月,中位數為16個月。隨訪期間均未出現心腦血管疾病等并發癥,超聲復查血管通暢無復發跡象。
2 討論
醫源性股動靜脈內瘺是一種由針頭穿透兩條血管而引起的動脈和靜脈之間的異常通路。近年來隨著介入手術的不斷發展,醫源性股動靜脈內瘺的發生率逐年上升。據報道,擬行腦血管、外周血管手術患者在接受股動脈穿刺置管過程中,醫源性股動靜脈內瘺的發生率為0.006%~0.880%[2]。股靜脈穿刺置管亦可導致股動靜脈內瘺,Kuramochi等[6]報道了1例尿毒癥患者因股靜脈穿刺導致股動靜脈內瘺的形成。本組患者中有3例腦梗死患者在行介入取栓治療手術過程中因穿刺股動脈而導致股動靜脈內瘺;5例房顫患者在行射頻導管消融術、1例尿毒癥患者在行臨時血液透析導管置入術過程中因穿刺股靜脈而導致股動靜脈內瘺。
臨床上,股動靜脈內瘺的診斷可通過詢問病史和體格檢查來進行,主要以聽診時可聞及吹風樣血管雜音或觸診時可觸及明顯血管震顫為主要陽性體征。患者在病程較短的時間內常無明顯不適,但對于較長病程的患者而言可表現出一定的臨床癥狀,且與AVF的血流密切相關。據報道[7-9],高流量內瘺的患者可出現心功能衰竭,以及靜脈高壓引起的局部肢體腫大、皮溫升高、皮膚潰瘍等皮膚改變;中等流量的股動靜脈內瘺可通過引起動脈近段擴張進而導致間隔綜合征的發生,另外,靜脈引流異常也可導致細菌性心內膜炎的發生;而低流量患者通常沒有癥狀,也沒有血液動力學變化。血管彩超對于股動靜脈瘺的診斷具有顯著的優越性(高的靈敏度和特異度),可明確定位內瘺的位置、瘺口的大小、內瘺的長度、血流速度等[10-11]。臨床上只有當彩超診斷困難時才考慮通過CT血管造影進行明確診斷,因其為有創操作且費用昂貴,限制了其在臨床的廣泛應用。在本研究中,9例患者均采用血管彩超進行明確診斷。
在治療方面,股動靜脈瘺的治療方法主要包括超聲引導下壓迫、開放手術修補、介入腔內治療(如彈簧圈栓塞、支架植入術等)等。既往針對股動靜脈內瘺,臨床醫務人員常常采取超聲引導下進行壓迫來達到治療目的,但因近年來抗凝和抗血小板藥物的應用,極大地延長了壓迫時間且成功率降低,加上長時間的壓迫易導致局部壓迫皮膚發生壞死、潰瘍等,從而限制了其臨床應用。開放手術(包括AVF切除、內瘺結扎、瘺口修補等)一直是股動靜脈內瘺傳統的治療方式[12],但相關并發癥(如出血、腹股溝區切口感染、腹股溝區淋巴漏等)的發生率也較高。另外,對于一些延遲診斷的股動靜脈內瘺患者,其靜脈端多出現瘤樣改變、靜脈代償性增多等,大大加大了手術的難度。此外,高流量的股靜脈管壁較薄,易穿孔從而導致手術中發生大出血,導致患者較差的預后和較高的死亡率。近年來,腔內治療技術(彈簧圈栓塞、覆膜支架置入等)不斷改進,具有操作簡單、創傷小、術中出血量少、患者術后恢復快、術后并發癥發生率低等優勢,可有效替代傳統手術成為股動靜脈內瘺的治療方式[13-14]。臨床上針對股動靜脈內瘺的病例,通過介入手術進行血管腔內干預可獲得較好的療效[15-16]。本組9例患者行覆膜支架隔絕術,其中1例于股淺動脈分支處行彈簧圈畸形血管栓塞術,均取得滿意的臨床療效。其中少數患者(例1和例6)年齡較小,考慮長期放置覆膜支架存在遠期血管內膜增生致再狹窄風險,但上述患者身體情況差、開放手術風險太大,患者存在腦梗死或房顫病史,長期口服拜阿司匹林及硫酸氫氯吡格雷片,考慮開放手術術中出血風險大,且當時患方強烈要求介入手術,充分告知相關風險后,患者及家屬仍堅持行覆膜支架植入術進行治療,遂予行覆膜支架腔內隔絕術。
本研究所納入的9例對象中,6例為股靜脈穿刺、3例為股動脈穿刺造成的醫源性股動靜脈內瘺,考慮操作過程方式不當導致,如穿刺位置過低(股動脈分叉以下部位股靜脈位于股動脈后方,導致靜脈穿刺時易同時穿刺股動脈和股靜脈)、穿刺角度不當(穿刺角度為45°~60° 進針時,因皮膚進針點和血管進針點位移相對較小,且更易定位、便于術后壓迫等,其術后相關并發癥的發生率更低)、壓迫方式不當(臨床上需壓迫血管穿刺口而非皮膚進針點)等。因此,臨床上在穿刺股動脈或股靜脈時,建議選取股總動脈水平,因該水平股靜脈和股動脈處于水平關系,在穿刺不易造成股動靜脈內瘺的同時也便于穿刺后壓迫;另外,避免將穿刺針在皮下不同方向穿刺尋找血管,因為該方式易穿破血管側壁導致AVF的形成;最后,對于難以觸診動脈的患者,可通過超聲引導下進行穿刺,避免誤穿等發生,因彩超可準確顯示血管解剖情況且精確顯示進針位置,可有效降低血管穿刺并發癥的發生,是臨床上首要推薦[17]。
總之,股動靜脈內瘺作為臨床較為罕見的疾病,術者可通過正確的穿刺方式、壓迫技巧等手段有效降低醫源性股動靜脈內瘺的發生。對于確診為股動靜脈內瘺的患者,積極干預是改善患者預后的主要手段,其中對于部分輕型的患者可通過局部壓迫達到治療目的,而壓迫無效情況下,可采取開放瘺修補和介入干預治療,其中介入手術具有創傷小、可遠程接近損傷部位、術后感染風險低,住院時間短、失血少等優勢。當患者病情較重且存在凝血功能障礙時,考慮開放手術的風險較大,往往選擇介入手術來達到治療目的。介入手術治療股動靜脈內瘺的再狹窄風險較低,可應用于臨床中股動靜脈內瘺的治療。
重要聲明
利益沖突聲明:本文全體作者閱讀并理解了《中國普外基礎與臨床雜志》的政策聲明,我們沒有相互競爭的利益。
作者貢獻聲明:林鴻銘負責課題設計、資料分析及撰寫論文;林鴻銘、劉婷婷、江榕、陳小彬、黃建強、林晨負責收集數據及修改論文;林鴻銘、陳小彬負責擬定寫作思路;林晨指導撰寫文章并最后定稿。
倫理聲明:本研究得到了中國人民解放軍聯勤保障部隊第九〇〇醫院倫理審查委員會的批準(批文編號:2023-039)。所有參與者都獲得了書面知情同意。