引用本文: 胡苗苗, 劉麗, 張淑琴. 老年重癥肺炎機械通氣患者脫機失敗的風險預測模型建立與驗證. 中國呼吸與危重監護雜志, 2024, 23(5): 321-326. doi: 10.7507/1671-6205.202310039 復制
版權信息: ?四川大學華西醫院華西期刊社《中國呼吸與危重監護雜志》版權所有,未經授權不得轉載、改編
重癥肺炎是指病情嚴重的肺部感染,其特點包括起病急、病情重、預后差、病死率高等。嚴重的肺炎可能導致肺泡充滿炎癥滲出物和液體,影響氧氣在肺部的交換,從而可能導致低氧血癥,危及生命健康[1-2]。老年人更容易受到重癥肺炎的影響,由于老年患者免疫系統功能相對較弱,同時可能伴有如心血管疾病、呼吸系統疾病、糖尿病等基礎疾病,會增加其受感染和并發癥的風險[3]。重癥肺炎患者由于肺功能受損,無法通過自主呼吸維持足夠的氧氣供應和二氧化碳排除,氣管插管和機械通氣可以提供額外的氧氣和輔助呼吸,幫助患者清除肺內積液和炎癥,并減輕呼吸負擔,是此類患者維持正常呼吸的重要支持手段[4]。有些重癥肺炎患者在治療康復過程中易對機械通氣產生依賴導致脫機困難,從而可能延長機械通氣的時間,增加并發癥和住院時間[5-6]。提高老年重癥肺炎機械通氣患者脫機的成功率及確定成功脫機的影響因素一直是目前臨床關注的重點和難點。基于多因素生成的列線圖已被用于建立預測模型,列線圖可以預測大多數類型癌癥的轉移概率、復發概率等和臨床不良事件的疾病風險。此外,列線圖為臨床醫生提供了直觀而簡單的工具,通過根據個別患者的需求定制臨床治療來降低疾病風險或改善預后[7]。在這項回顧性研究中,我們對330例老年重癥肺炎患者臨床資料進行研究,分析影響脫機的因素,構建并驗證列線圖預測老年重癥肺炎機械通氣患者脫機失敗的風險,為制定針對性的干預措施提供參考。
1 資料與方法
1.1 臨床資料
對2021年7月—2023年7月于我院重癥監護室(intensive care unit,ICU)住院并行機械通氣治療的330例老年重癥肺炎患者進行研究,其中男262例,女68例;年齡60~95歲,平均年齡(68.43±6.48)歲;入院時41例病毒感染,其余289例細菌感染就診,后期均轉為混合細菌感染為主的細菌性肺炎。根據患者最終脫機結局分為脫機失敗組(n=213)和脫機成功組(n=117)。本研究通過醫院倫理委員會批準(A2022029)。納入標準:(1)所有患者均符合《中國成人社區獲得性肺炎診斷和治療指南(2016年版)》中關于重癥肺炎的相關診斷標準[8]。(2)符合有創機械通氣指征[9]:經治療病情惡化,出現意識障礙和嚴重呼吸異常(頻率>35~40次min或<6~8次/min,節律失常,自主呼吸減弱或消失);血氣分析揭示重度通氣及氧合障礙(PaO2<50 mm Hg,即使充足氧療后仍<50 mm Hg;PaCO2進行性上升,pH持續下降)。(3)年齡60~95歲,臨床資料完整。排除標準:(1)有活動性出血或出血傾向;(2)合并嚴重血液、神經系統疾病者;(3)存在其他肺康復治療禁忌證者;(4)氣管切開者。
1.2 方法
收集患者一般臨床資料,如性別、年齡、體重指數(body mass index,BMI)、吸煙史、糖尿病史、高血壓史、慢性阻塞性肺疾病(簡稱慢阻肺)、通氣時間、低氧血癥(動脈血氧分壓<80 mm Hg)以及脫機前白細胞計數(white blood cell count,WBC)、中性粒細胞百分比(neutrophilic granulocyte percentage,NEU%)、血紅蛋白(haemoglobin,Hb)、D-二聚體、降鈣素原(procalcitonin,PCT)、C反應蛋白、白蛋白水平。
呼吸機脫機成功標準:患者達撤機指征后經自主呼吸實驗法模式過渡后脫機,48 h內患者各項生命體征穩定,無需再次行氣管插管輔助呼吸。呼吸機脫機失敗標準:常規脫機后,48 h內患者呼吸頻率、心率、動脈血pH和血氧飽和度均不在正常值之內,當出現呼吸衰竭的表現和癥狀、CO2潴留、脫機24~48 h內出現呼吸機相關性肺炎癥狀加重等情況時行無創正壓通氣干預,當無創正壓通氣治療1~2 h后仍然不能改善低氧血癥或者生命體征不穩定考慮需要再次進行有創通氣者;脫機后48 h內病死者。
1.3 統計學方法
使用SPSS 17.0軟件對數據進行分析。性別、吸煙史、糖尿病史等計數資料以例(%)表示,采用χ2檢驗。年齡、WBC等呈正態分布的計量資料用均數±標準差(x±s)表示,進行t檢驗。采用非條件Logistic回歸分析探究老年重癥肺炎機械通氣患者脫機的影響因素。使用R 4.0.5軟件構建列線圖并驗證,繪制受試者操作特征曲線(receiver operator characteristic curve,ROC曲線),采用ROC曲線下面積(area under ROC curve,AUC)和校準曲線來評估列線圖。P<0.05為差異有統計學意義。
2 結果
2.1 老年重癥肺炎機械通氣患者脫機情況分析
本研究入選老年重癥肺炎機械通氣患者共330例,其中成功脫機拔管患者為213例,脫機失敗患者117例,脫機成功率為64.6%,脫機成功患者組的用機時間為3~218 h,平均用機時間為(103.4±58.8)h。330例中,脫機成功組無死亡病例;脫機失敗組死亡55例,病死率為47.0%,自動放棄治療出院19例。
2.2 老年重癥肺炎機械通氣患者脫機的單因素分析
單因素分析顯示,兩組年齡、吸煙、合并慢阻肺、通氣時間、ICU住院時間、白蛋白、D-二聚體及氧合指數水平比較差異有統計學意義(均P<0.05),兩組間性別、BMI、糖尿病史、高血壓病史、WBC計數、NEU%、Hb、C反應蛋白及PCT水平比較差異無統計學意義(均P>0.05)。結果見表1。
2.3 老年重癥肺炎機械通氣患者脫機的多因素Logistic回歸分析
本研究以是否成功脫機為應變量Y,賦值失敗脫機為1,成功脫機為0。以單因素分析結果中有統計學意義的年齡、慢阻肺、吸煙、通氣時間、白蛋白、D-二聚體及氧合指數為因變量,并予以賦值(表2)。Logistic多因素回歸分析結果顯示,年齡≥65歲、慢阻肺、吸煙、通氣時間≥7 d、D-二聚體含量≥2 000 μg/L、氧合指數降低為患者脫機失敗的危險因素(均P<0.05)。結果見表3。
2.4 脫機失敗的預測列線圖
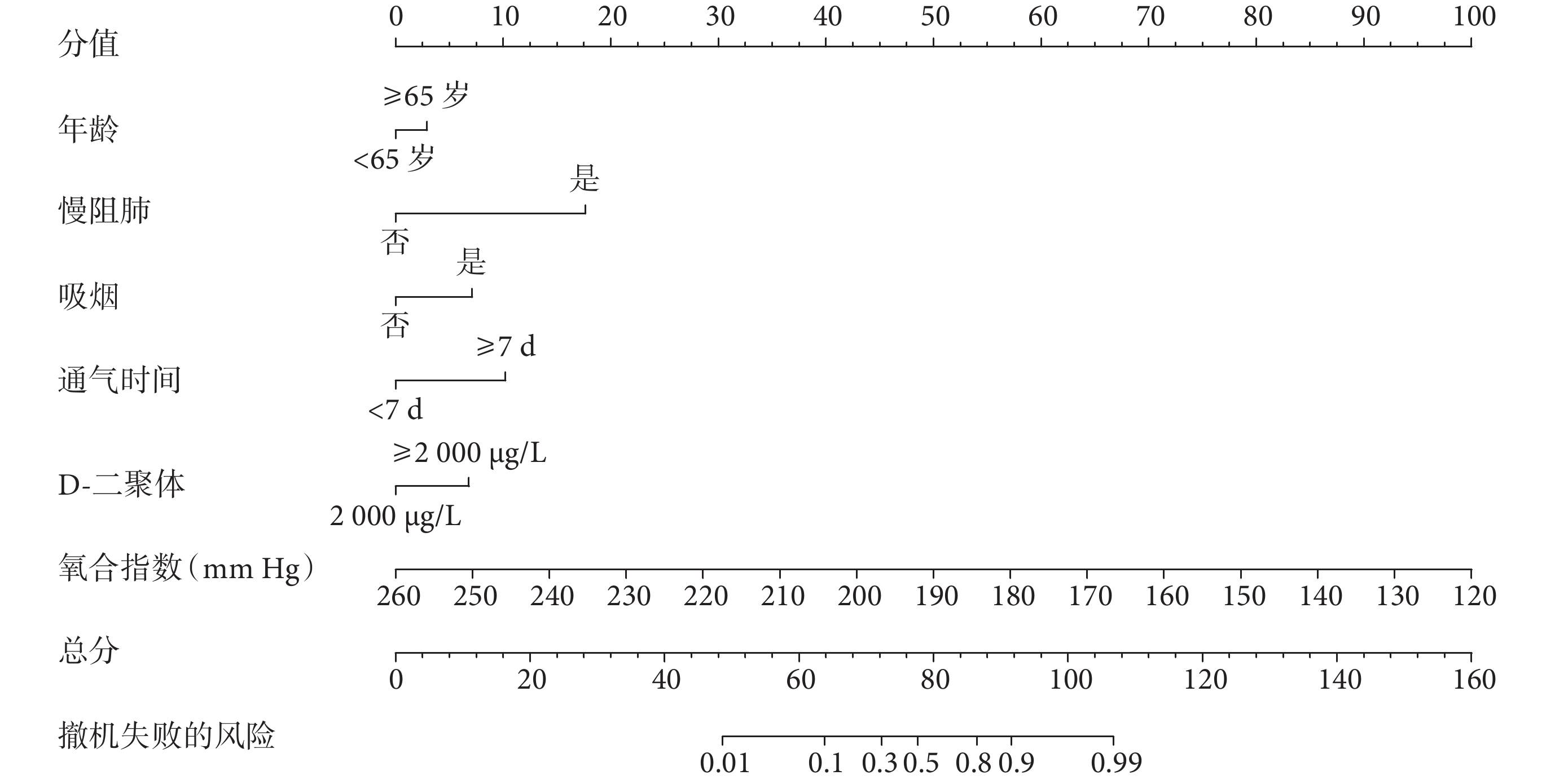
脫機失敗的列線圖是基于多因素logistic回歸分析6個影響因素構建的(圖1)。列線圖顯示,氧合指數是影響脫機失敗的最大因素,其他因素均在一定程度上顯著增加脫機失敗風險,按降序排列為慢阻肺、通氣時間≥7 d、吸煙、D-二聚體≥2 000 μg/L、年齡≥65歲。例如,患者年齡<65歲(0分)、不吸煙(0分)、合并慢阻肺(18分)、通氣時間≥7 d(10分)、氧合指數190 mm Hg(50分)、D-二聚體<2 000 μg/L(0分),因此脫機失敗風險總分為78分,所對應脫機失敗的概率約為48%。
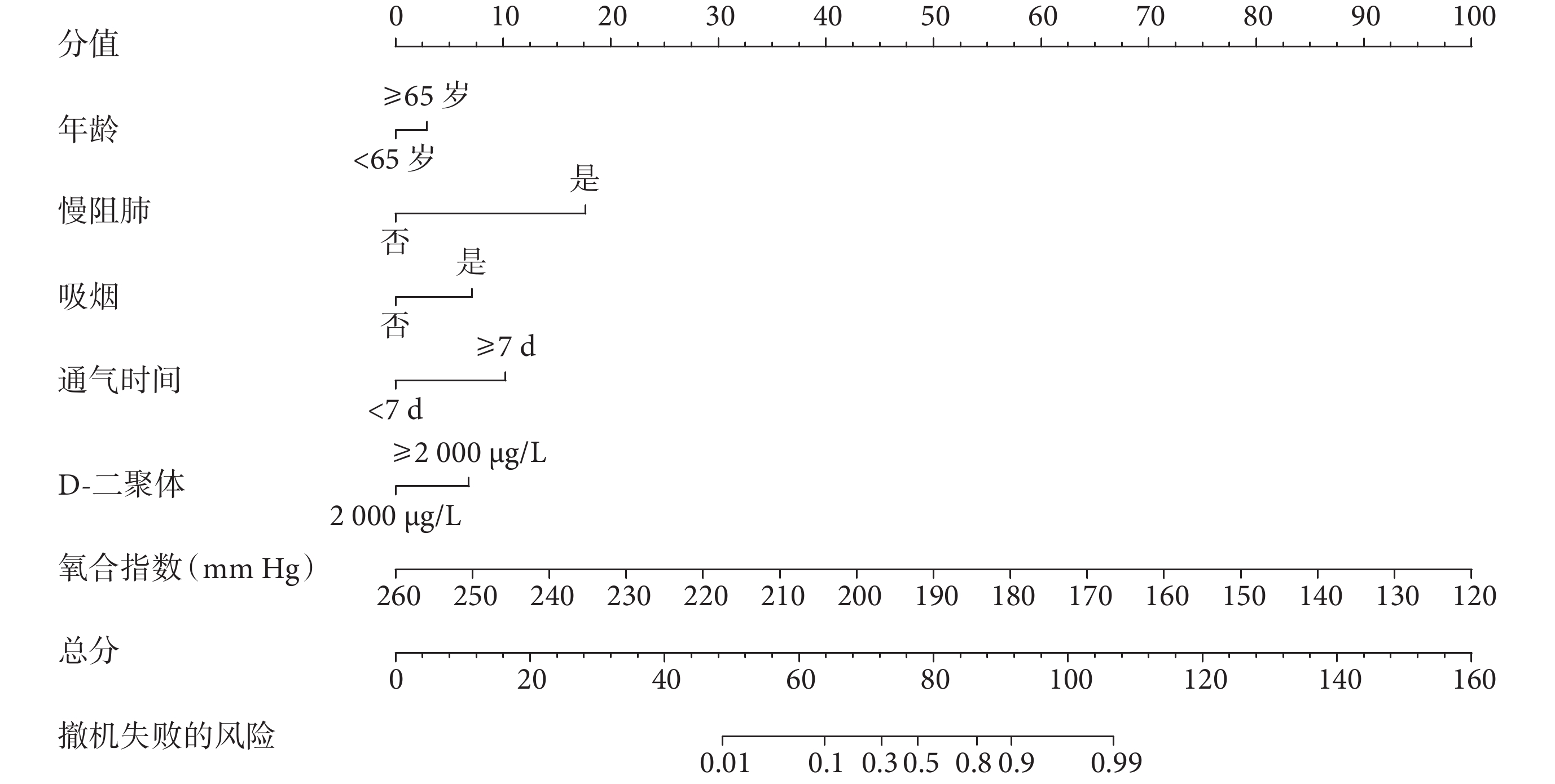 圖1
老年重癥肺炎機械通氣患者脫機失敗的預測列線圖
圖1
老年重癥肺炎機械通氣患者脫機失敗的預測列線圖
2.5 列線圖的校準和驗證
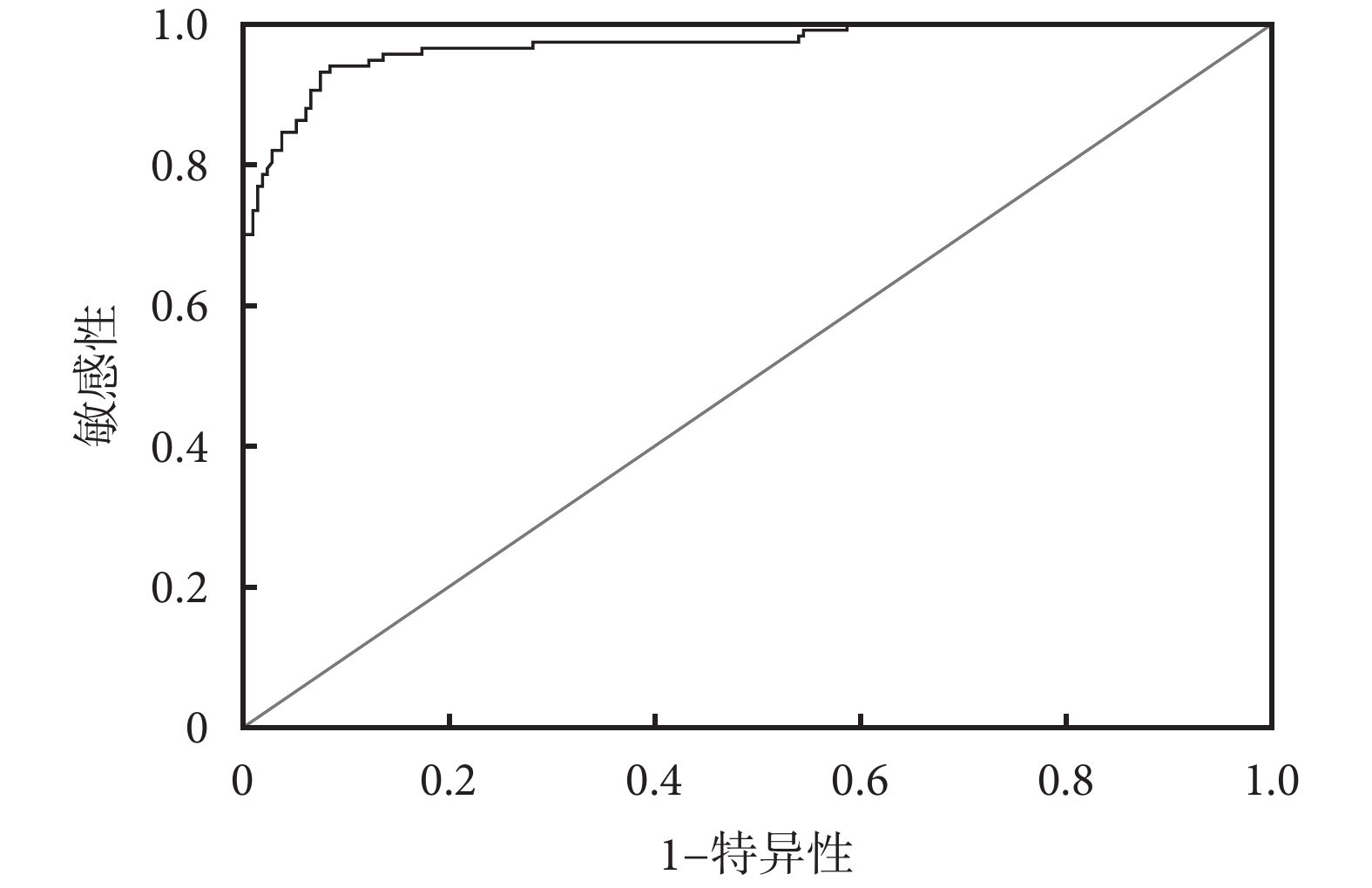
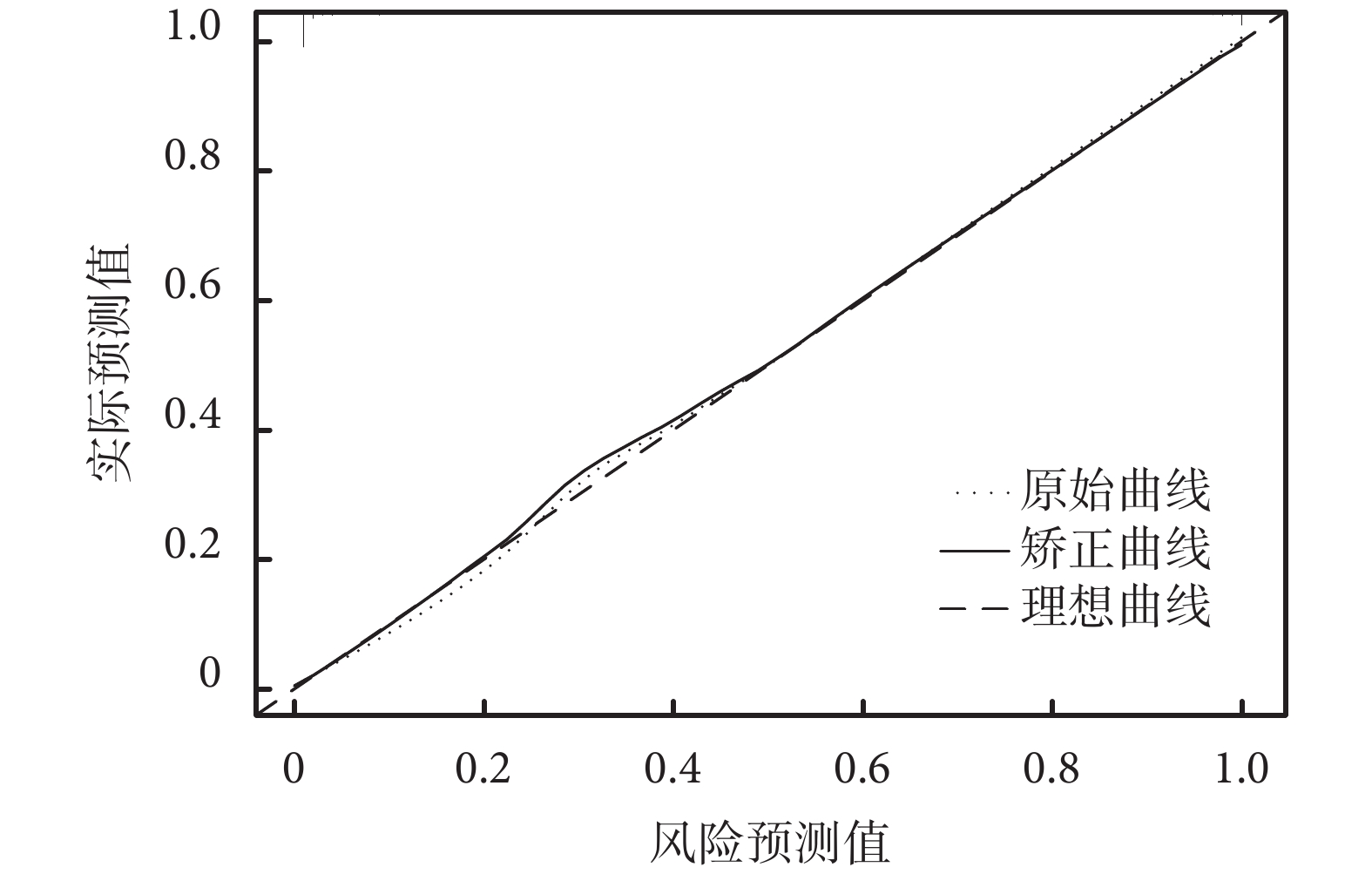
列線圖模型的驗證中計算的列線圖預測脫機失敗的AUC為0.970[95%置信區間(confidential interval,CI)0.952~0.989],敏感性、特異性分別為93.2%、92.5%,結果見圖2。模型的C-index為0.959(95%CI 0.938~0.980),校準曲線顯示列線圖預測與實際觀測之間具有良好一致性,Hosmer-Lemeshow檢驗χ2=7.891,P=0.444,結果見圖3,提示列線圖模型具有較高的準確性和區分度。
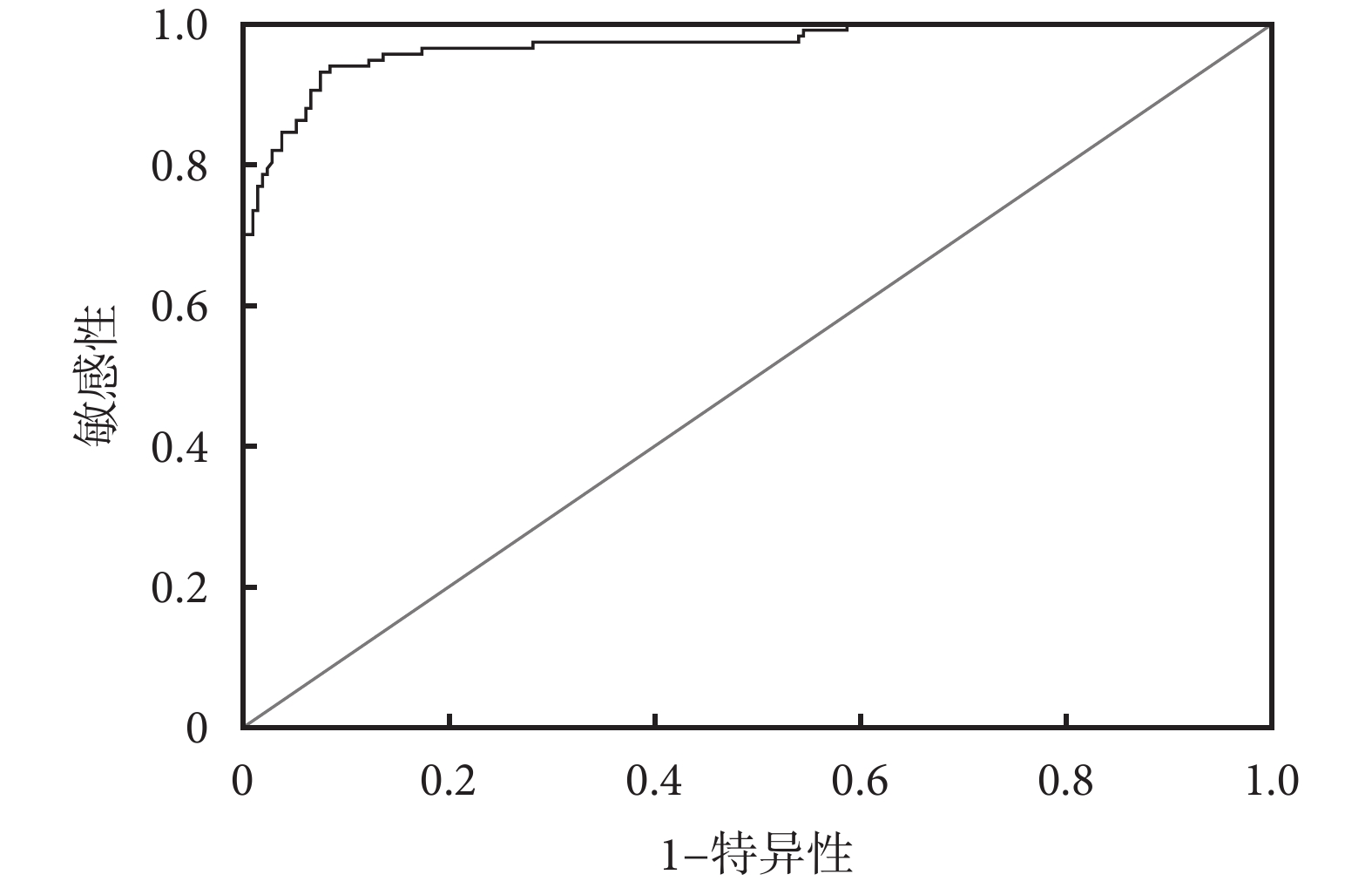 圖2
列線圖預測模型的ROC曲線
圖2
列線圖預測模型的ROC曲線
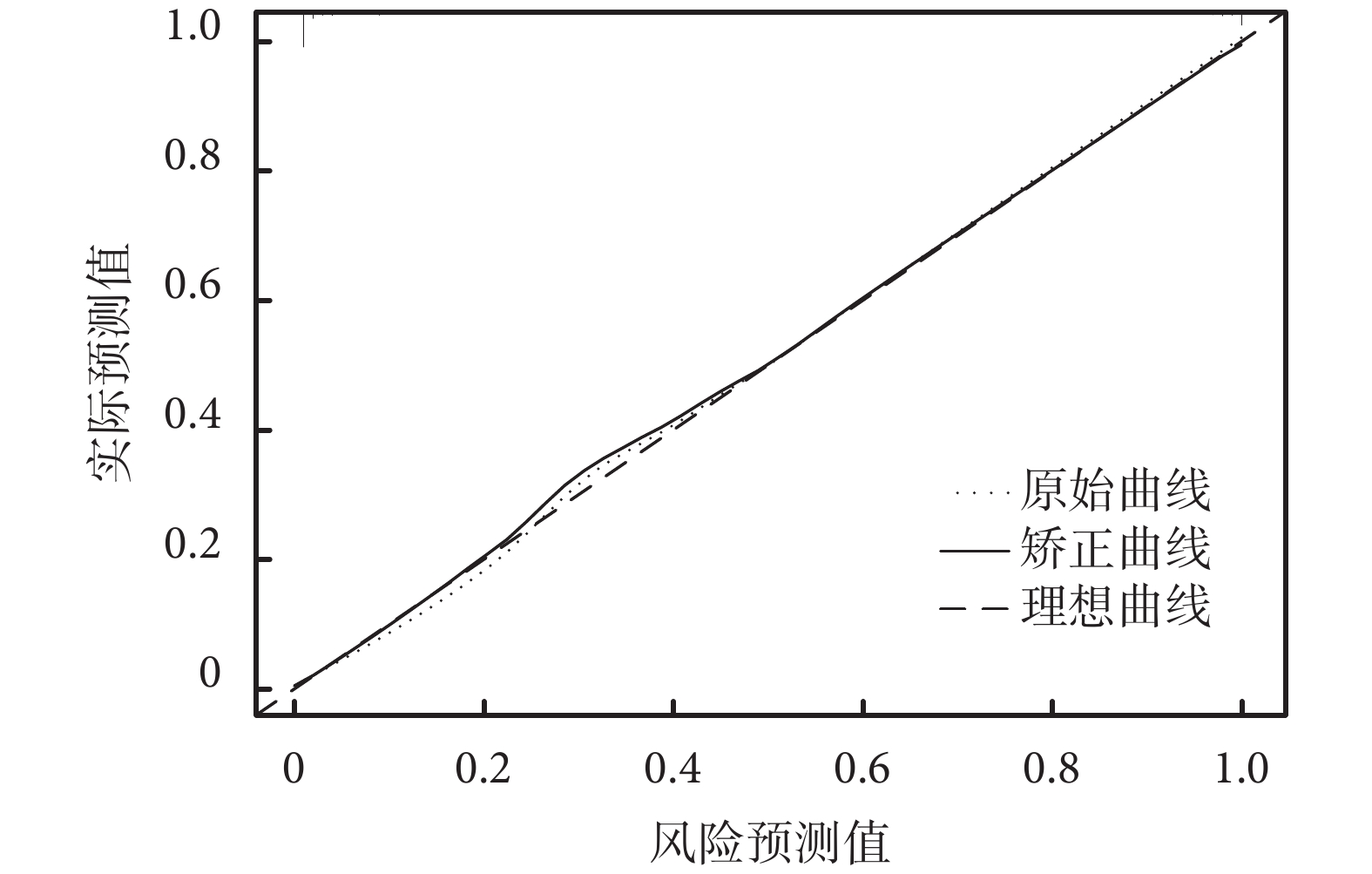 圖3
預測老年重癥肺炎機械通氣患者脫機失敗的校正曲線
圖3
預測老年重癥肺炎機械通氣患者脫機失敗的校正曲線
3 討論
3.1 重癥肺炎機械通氣治療及脫機重要性
老年重癥肺炎是ICU最常見的危急重癥之一,該病起勢兇猛、進展較快,研究發現65歲以上老年人重癥肺炎的發病率可達1.5%左右,且隨著年齡增加,機體免疫力下降且多合并其他疾病,重癥肺炎的發病率和病死率有增加趨勢。對于重癥肺炎患者,機械通氣治療可以提供急救支持,改善氧合和通氣,降低呼吸負擔和支持器官功能恢復,是一種重要的治療手段。而脫機也是機械通氣過程中的重要環節,脫機失敗可能帶來嚴重的并發癥和風險。臨床中很多患者在長時間機械通氣后易產生依賴性,導致脫機失敗率高。因此,探討影響老年重癥肺炎機械通氣患者成功脫機的影響因素對指導臨床相關疾病的干預治療至關重要。
3.2 影響老年重癥肺炎機械通氣脫機因素
本研究發現,年齡≥65歲、吸煙、合并慢阻肺、通氣時間≥7 d、D-二聚體含量≥2 000 μg/L、氧合指數降低為老年重癥肺炎患者脫機失敗的重要影響因素。吸煙是多數肺部疾病發生的重要獨立危險因素,這可能與煙草成分可導致呼吸道粘膜受損和肺功能降低等有關,此結果與李嘉[10]在老年慢阻肺患者中吸煙指數≥300支年是撤機失敗的危險因素的發現一致。其報道還指出年齡≥70歲的患者拔管失敗率是<70歲患者的2.89倍,提示年齡在脫機中的重要影響。本研究以65歲為界分組,發現≥65歲患者更易出現脫機失敗。高齡患者機體抵抗能力下降,各項基礎機能均較年輕者差;另一方面,高齡患者多患有較長時間的基礎疾病,對治療反應效果差,脫機失敗風險高。慢阻肺是一種以持續性氣流受限為特征的疾病,研究表明合并慢阻肺 3~4級是早期拔管失敗的獨立危險因素之一[11],本研究結果證實在重癥肺炎患者中合并慢阻肺會增加脫機失敗率。氧合指數是反映患者呼吸功能以及氧合狀況的重要指標之一,當氧合指數下降時,表明患者呼吸功能嚴重受損,進而使機體處于低氧血癥狀態,若各組織器官若長時間缺氧,亦會導致心肺功能受損,影響藥物的代謝速度,同時機體缺氧耐受力也會降低,脫機后極易出現支氣管痙攣,進而導致脫機失敗[12]。
本研究還發現通氣時間≥7 d也會增加脫機失敗的風險。聶璐等[13]研究指出,肺間質由于長期機械通氣治療可能出現肺氣腫,并降低呼吸道黏膜纖毛清除能力和氣道防御能力,從而增加細菌感染風險,使肺功能進一步損傷,導致脫機失敗。D-二聚體是一種血液中的凝血產物,在血液凝固過程中起著重要的作用,在嚴重的肺炎病例中,尤其是重癥肺炎,炎癥和凝血系統會被激活,并導致D-二聚體的產生增加,研究表明D-二聚體含量影響重癥肺炎的嚴重程度及預后[14]。本研究發現D-二聚體含量越高,患者脫機失敗率越高,D-二聚體高含量是患者脫機失敗的危險因素,表明D-二聚體在重癥炎癥性疾病發生發展中發揮重要作用,不僅能作為重癥肺炎的輔助診斷指標之一,還可用于判斷重癥肺炎的嚴重程度和預后。臨床研究表明患者B型腦鈉肽、D-二聚體與血乳酸水平與患者重癥肺炎的病情狀況有著緊密的聯系;D-二聚體作為膠原纖維蛋白的降解產物,其含量增加不但表明患者機體中可能有血栓的形成,同時也表明患者可能存在感染性疾病[15]。而造成這一現象的主要機制可能為:(1)內毒素或抗原抗體復合物直接激活了X因子,且激活內源性凝血系統;(2)重癥感染患者多伴有多種炎癥因子與促凝物質的釋放,進而使得患者血液處于高凝狀態;(3)重癥肺炎患者缺氧與酸中毒癥狀可能會導致機體肺部微血管收縮、微血栓形成以及血液滯緩等情況發生,進而加重了患者肺部通氣障礙。
我們將回歸分析發現中的6個影響參數納入用于預測老年重癥肺炎機械通氣患者脫機失敗的列線圖中,進一步的內部驗證表明列線圖預測和實際觀測結果在預測概率方面具有良好的一致性。該列線圖可以作為臨床醫生識別脫機失敗風險最大的人群的直觀而簡單的工具,并采取一些積極的醫療干預措施來預防降低風險,列線圖顯示氧合指數在重癥肺炎機械通氣患者脫機失敗風險中的貢獻最大。其驗證對于確認預測性能和確定列線圖對其他機械通氣患者的可推廣性非常重要。AUC值和校準曲線顯示出預測與實際觀測之間的具有良好的一致性,表明列線圖的性能令人滿意且可靠。該列線圖使外科醫生能夠輕松準確地識別出重癥肺炎機械通氣脫機失敗的高危患者,然后優化預治療。
3.3 老年重癥肺炎機械通氣治療患者護理干預
根據本研究結果,我們可以在老年重癥肺炎機械通氣患者的護理過程中,針對上述危險因素實施以下護理措施:(1)對于年齡≥65歲的高齡患者:應加強全面的健康評估和綜合護理,關注患者的精神狀態,預防壓瘡和肺部感染的發生,并給予營養和心理支持。加強營養支持和康復訓練,以增強患者的總體體質和抵抗力。(2)對于有吸煙史的患者:提供針對性的呼吸支持和肺功能康復訓練,同時監測患者的呼吸狀況,防止呼吸衰竭的發生。(3)對合并慢阻肺的患者:密切監測患者的呼吸狀態和氧合情況,提供適當的支氣管擴張治療和吸痰幫助,以減少氣道阻塞和改善通氣。(4)長期通氣患者的護理:對于通氣時間≥7 d的患者,需要密切監測其氣道壓力和通氣參數,避免呼吸機相關肺損傷。定期變換體位,減少肺部并發癥的風險。(5)對于氧合指數較低患者:應密切監測患者氧合指標,根據指標調整氧療或機械通氣參數,及時糾正患者的低氧狀態。(6)D-二聚體升高的患者管理:D-二聚體≥2 000 μg/L時考慮加強抗炎治療;提示血栓風險增加,結合其他凝血象指標,密切監測血栓形成的跡象,并按照醫囑進行抗凝治療。同時,加強下肢活動和體位變換,以預防深靜脈血栓形成。這些針對性的護理措施旨在針對老年重癥肺炎患者脫機失敗的危險因素,通過綜合護理干預,提高脫機成功率,減少并發癥,提升患者的整體預后。
綜上所述,年齡、吸煙、合并慢阻肺、機械通氣時間、D-二聚體及氧合指數是老年重癥肺炎機械通氣患者脫機失敗的影響因素,由此構建的列線圖模型具有良好的區分度和準確性。
利益沖突:本研究不涉及任何利益沖突。
重癥肺炎是指病情嚴重的肺部感染,其特點包括起病急、病情重、預后差、病死率高等。嚴重的肺炎可能導致肺泡充滿炎癥滲出物和液體,影響氧氣在肺部的交換,從而可能導致低氧血癥,危及生命健康[1-2]。老年人更容易受到重癥肺炎的影響,由于老年患者免疫系統功能相對較弱,同時可能伴有如心血管疾病、呼吸系統疾病、糖尿病等基礎疾病,會增加其受感染和并發癥的風險[3]。重癥肺炎患者由于肺功能受損,無法通過自主呼吸維持足夠的氧氣供應和二氧化碳排除,氣管插管和機械通氣可以提供額外的氧氣和輔助呼吸,幫助患者清除肺內積液和炎癥,并減輕呼吸負擔,是此類患者維持正常呼吸的重要支持手段[4]。有些重癥肺炎患者在治療康復過程中易對機械通氣產生依賴導致脫機困難,從而可能延長機械通氣的時間,增加并發癥和住院時間[5-6]。提高老年重癥肺炎機械通氣患者脫機的成功率及確定成功脫機的影響因素一直是目前臨床關注的重點和難點。基于多因素生成的列線圖已被用于建立預測模型,列線圖可以預測大多數類型癌癥的轉移概率、復發概率等和臨床不良事件的疾病風險。此外,列線圖為臨床醫生提供了直觀而簡單的工具,通過根據個別患者的需求定制臨床治療來降低疾病風險或改善預后[7]。在這項回顧性研究中,我們對330例老年重癥肺炎患者臨床資料進行研究,分析影響脫機的因素,構建并驗證列線圖預測老年重癥肺炎機械通氣患者脫機失敗的風險,為制定針對性的干預措施提供參考。
1 資料與方法
1.1 臨床資料
對2021年7月—2023年7月于我院重癥監護室(intensive care unit,ICU)住院并行機械通氣治療的330例老年重癥肺炎患者進行研究,其中男262例,女68例;年齡60~95歲,平均年齡(68.43±6.48)歲;入院時41例病毒感染,其余289例細菌感染就診,后期均轉為混合細菌感染為主的細菌性肺炎。根據患者最終脫機結局分為脫機失敗組(n=213)和脫機成功組(n=117)。本研究通過醫院倫理委員會批準(A2022029)。納入標準:(1)所有患者均符合《中國成人社區獲得性肺炎診斷和治療指南(2016年版)》中關于重癥肺炎的相關診斷標準[8]。(2)符合有創機械通氣指征[9]:經治療病情惡化,出現意識障礙和嚴重呼吸異常(頻率>35~40次min或<6~8次/min,節律失常,自主呼吸減弱或消失);血氣分析揭示重度通氣及氧合障礙(PaO2<50 mm Hg,即使充足氧療后仍<50 mm Hg;PaCO2進行性上升,pH持續下降)。(3)年齡60~95歲,臨床資料完整。排除標準:(1)有活動性出血或出血傾向;(2)合并嚴重血液、神經系統疾病者;(3)存在其他肺康復治療禁忌證者;(4)氣管切開者。
1.2 方法
收集患者一般臨床資料,如性別、年齡、體重指數(body mass index,BMI)、吸煙史、糖尿病史、高血壓史、慢性阻塞性肺疾病(簡稱慢阻肺)、通氣時間、低氧血癥(動脈血氧分壓<80 mm Hg)以及脫機前白細胞計數(white blood cell count,WBC)、中性粒細胞百分比(neutrophilic granulocyte percentage,NEU%)、血紅蛋白(haemoglobin,Hb)、D-二聚體、降鈣素原(procalcitonin,PCT)、C反應蛋白、白蛋白水平。
呼吸機脫機成功標準:患者達撤機指征后經自主呼吸實驗法模式過渡后脫機,48 h內患者各項生命體征穩定,無需再次行氣管插管輔助呼吸。呼吸機脫機失敗標準:常規脫機后,48 h內患者呼吸頻率、心率、動脈血pH和血氧飽和度均不在正常值之內,當出現呼吸衰竭的表現和癥狀、CO2潴留、脫機24~48 h內出現呼吸機相關性肺炎癥狀加重等情況時行無創正壓通氣干預,當無創正壓通氣治療1~2 h后仍然不能改善低氧血癥或者生命體征不穩定考慮需要再次進行有創通氣者;脫機后48 h內病死者。
1.3 統計學方法
使用SPSS 17.0軟件對數據進行分析。性別、吸煙史、糖尿病史等計數資料以例(%)表示,采用χ2檢驗。年齡、WBC等呈正態分布的計量資料用均數±標準差(x±s)表示,進行t檢驗。采用非條件Logistic回歸分析探究老年重癥肺炎機械通氣患者脫機的影響因素。使用R 4.0.5軟件構建列線圖并驗證,繪制受試者操作特征曲線(receiver operator characteristic curve,ROC曲線),采用ROC曲線下面積(area under ROC curve,AUC)和校準曲線來評估列線圖。P<0.05為差異有統計學意義。
2 結果
2.1 老年重癥肺炎機械通氣患者脫機情況分析
本研究入選老年重癥肺炎機械通氣患者共330例,其中成功脫機拔管患者為213例,脫機失敗患者117例,脫機成功率為64.6%,脫機成功患者組的用機時間為3~218 h,平均用機時間為(103.4±58.8)h。330例中,脫機成功組無死亡病例;脫機失敗組死亡55例,病死率為47.0%,自動放棄治療出院19例。
2.2 老年重癥肺炎機械通氣患者脫機的單因素分析
單因素分析顯示,兩組年齡、吸煙、合并慢阻肺、通氣時間、ICU住院時間、白蛋白、D-二聚體及氧合指數水平比較差異有統計學意義(均P<0.05),兩組間性別、BMI、糖尿病史、高血壓病史、WBC計數、NEU%、Hb、C反應蛋白及PCT水平比較差異無統計學意義(均P>0.05)。結果見表1。
2.3 老年重癥肺炎機械通氣患者脫機的多因素Logistic回歸分析
本研究以是否成功脫機為應變量Y,賦值失敗脫機為1,成功脫機為0。以單因素分析結果中有統計學意義的年齡、慢阻肺、吸煙、通氣時間、白蛋白、D-二聚體及氧合指數為因變量,并予以賦值(表2)。Logistic多因素回歸分析結果顯示,年齡≥65歲、慢阻肺、吸煙、通氣時間≥7 d、D-二聚體含量≥2 000 μg/L、氧合指數降低為患者脫機失敗的危險因素(均P<0.05)。結果見表3。
2.4 脫機失敗的預測列線圖
脫機失敗的列線圖是基于多因素logistic回歸分析6個影響因素構建的(圖1)。列線圖顯示,氧合指數是影響脫機失敗的最大因素,其他因素均在一定程度上顯著增加脫機失敗風險,按降序排列為慢阻肺、通氣時間≥7 d、吸煙、D-二聚體≥2 000 μg/L、年齡≥65歲。例如,患者年齡<65歲(0分)、不吸煙(0分)、合并慢阻肺(18分)、通氣時間≥7 d(10分)、氧合指數190 mm Hg(50分)、D-二聚體<2 000 μg/L(0分),因此脫機失敗風險總分為78分,所對應脫機失敗的概率約為48%。
 圖1
老年重癥肺炎機械通氣患者脫機失敗的預測列線圖
圖1
老年重癥肺炎機械通氣患者脫機失敗的預測列線圖
2.5 列線圖的校準和驗證
列線圖模型的驗證中計算的列線圖預測脫機失敗的AUC為0.970[95%置信區間(confidential interval,CI)0.952~0.989],敏感性、特異性分別為93.2%、92.5%,結果見圖2。模型的C-index為0.959(95%CI 0.938~0.980),校準曲線顯示列線圖預測與實際觀測之間具有良好一致性,Hosmer-Lemeshow檢驗χ2=7.891,P=0.444,結果見圖3,提示列線圖模型具有較高的準確性和區分度。
 圖2
列線圖預測模型的ROC曲線
圖2
列線圖預測模型的ROC曲線
 圖3
預測老年重癥肺炎機械通氣患者脫機失敗的校正曲線
圖3
預測老年重癥肺炎機械通氣患者脫機失敗的校正曲線
3 討論
3.1 重癥肺炎機械通氣治療及脫機重要性
老年重癥肺炎是ICU最常見的危急重癥之一,該病起勢兇猛、進展較快,研究發現65歲以上老年人重癥肺炎的發病率可達1.5%左右,且隨著年齡增加,機體免疫力下降且多合并其他疾病,重癥肺炎的發病率和病死率有增加趨勢。對于重癥肺炎患者,機械通氣治療可以提供急救支持,改善氧合和通氣,降低呼吸負擔和支持器官功能恢復,是一種重要的治療手段。而脫機也是機械通氣過程中的重要環節,脫機失敗可能帶來嚴重的并發癥和風險。臨床中很多患者在長時間機械通氣后易產生依賴性,導致脫機失敗率高。因此,探討影響老年重癥肺炎機械通氣患者成功脫機的影響因素對指導臨床相關疾病的干預治療至關重要。
3.2 影響老年重癥肺炎機械通氣脫機因素
本研究發現,年齡≥65歲、吸煙、合并慢阻肺、通氣時間≥7 d、D-二聚體含量≥2 000 μg/L、氧合指數降低為老年重癥肺炎患者脫機失敗的重要影響因素。吸煙是多數肺部疾病發生的重要獨立危險因素,這可能與煙草成分可導致呼吸道粘膜受損和肺功能降低等有關,此結果與李嘉[10]在老年慢阻肺患者中吸煙指數≥300支年是撤機失敗的危險因素的發現一致。其報道還指出年齡≥70歲的患者拔管失敗率是<70歲患者的2.89倍,提示年齡在脫機中的重要影響。本研究以65歲為界分組,發現≥65歲患者更易出現脫機失敗。高齡患者機體抵抗能力下降,各項基礎機能均較年輕者差;另一方面,高齡患者多患有較長時間的基礎疾病,對治療反應效果差,脫機失敗風險高。慢阻肺是一種以持續性氣流受限為特征的疾病,研究表明合并慢阻肺 3~4級是早期拔管失敗的獨立危險因素之一[11],本研究結果證實在重癥肺炎患者中合并慢阻肺會增加脫機失敗率。氧合指數是反映患者呼吸功能以及氧合狀況的重要指標之一,當氧合指數下降時,表明患者呼吸功能嚴重受損,進而使機體處于低氧血癥狀態,若各組織器官若長時間缺氧,亦會導致心肺功能受損,影響藥物的代謝速度,同時機體缺氧耐受力也會降低,脫機后極易出現支氣管痙攣,進而導致脫機失敗[12]。
本研究還發現通氣時間≥7 d也會增加脫機失敗的風險。聶璐等[13]研究指出,肺間質由于長期機械通氣治療可能出現肺氣腫,并降低呼吸道黏膜纖毛清除能力和氣道防御能力,從而增加細菌感染風險,使肺功能進一步損傷,導致脫機失敗。D-二聚體是一種血液中的凝血產物,在血液凝固過程中起著重要的作用,在嚴重的肺炎病例中,尤其是重癥肺炎,炎癥和凝血系統會被激活,并導致D-二聚體的產生增加,研究表明D-二聚體含量影響重癥肺炎的嚴重程度及預后[14]。本研究發現D-二聚體含量越高,患者脫機失敗率越高,D-二聚體高含量是患者脫機失敗的危險因素,表明D-二聚體在重癥炎癥性疾病發生發展中發揮重要作用,不僅能作為重癥肺炎的輔助診斷指標之一,還可用于判斷重癥肺炎的嚴重程度和預后。臨床研究表明患者B型腦鈉肽、D-二聚體與血乳酸水平與患者重癥肺炎的病情狀況有著緊密的聯系;D-二聚體作為膠原纖維蛋白的降解產物,其含量增加不但表明患者機體中可能有血栓的形成,同時也表明患者可能存在感染性疾病[15]。而造成這一現象的主要機制可能為:(1)內毒素或抗原抗體復合物直接激活了X因子,且激活內源性凝血系統;(2)重癥感染患者多伴有多種炎癥因子與促凝物質的釋放,進而使得患者血液處于高凝狀態;(3)重癥肺炎患者缺氧與酸中毒癥狀可能會導致機體肺部微血管收縮、微血栓形成以及血液滯緩等情況發生,進而加重了患者肺部通氣障礙。
我們將回歸分析發現中的6個影響參數納入用于預測老年重癥肺炎機械通氣患者脫機失敗的列線圖中,進一步的內部驗證表明列線圖預測和實際觀測結果在預測概率方面具有良好的一致性。該列線圖可以作為臨床醫生識別脫機失敗風險最大的人群的直觀而簡單的工具,并采取一些積極的醫療干預措施來預防降低風險,列線圖顯示氧合指數在重癥肺炎機械通氣患者脫機失敗風險中的貢獻最大。其驗證對于確認預測性能和確定列線圖對其他機械通氣患者的可推廣性非常重要。AUC值和校準曲線顯示出預測與實際觀測之間的具有良好的一致性,表明列線圖的性能令人滿意且可靠。該列線圖使外科醫生能夠輕松準確地識別出重癥肺炎機械通氣脫機失敗的高危患者,然后優化預治療。
3.3 老年重癥肺炎機械通氣治療患者護理干預
根據本研究結果,我們可以在老年重癥肺炎機械通氣患者的護理過程中,針對上述危險因素實施以下護理措施:(1)對于年齡≥65歲的高齡患者:應加強全面的健康評估和綜合護理,關注患者的精神狀態,預防壓瘡和肺部感染的發生,并給予營養和心理支持。加強營養支持和康復訓練,以增強患者的總體體質和抵抗力。(2)對于有吸煙史的患者:提供針對性的呼吸支持和肺功能康復訓練,同時監測患者的呼吸狀況,防止呼吸衰竭的發生。(3)對合并慢阻肺的患者:密切監測患者的呼吸狀態和氧合情況,提供適當的支氣管擴張治療和吸痰幫助,以減少氣道阻塞和改善通氣。(4)長期通氣患者的護理:對于通氣時間≥7 d的患者,需要密切監測其氣道壓力和通氣參數,避免呼吸機相關肺損傷。定期變換體位,減少肺部并發癥的風險。(5)對于氧合指數較低患者:應密切監測患者氧合指標,根據指標調整氧療或機械通氣參數,及時糾正患者的低氧狀態。(6)D-二聚體升高的患者管理:D-二聚體≥2 000 μg/L時考慮加強抗炎治療;提示血栓風險增加,結合其他凝血象指標,密切監測血栓形成的跡象,并按照醫囑進行抗凝治療。同時,加強下肢活動和體位變換,以預防深靜脈血栓形成。這些針對性的護理措施旨在針對老年重癥肺炎患者脫機失敗的危險因素,通過綜合護理干預,提高脫機成功率,減少并發癥,提升患者的整體預后。
綜上所述,年齡、吸煙、合并慢阻肺、機械通氣時間、D-二聚體及氧合指數是老年重癥肺炎機械通氣患者脫機失敗的影響因素,由此構建的列線圖模型具有良好的區分度和準確性。
利益沖突:本研究不涉及任何利益沖突。