引用本文: 王茜, 程莉莎, 楊明, 薛丹. 老年呼吸衰竭患者經鼻高流量吸氧療效及預后影響因素分析. 中國呼吸與危重監護雜志, 2024, 23(11): 769-776. doi: 10.7507/1671-6205.202403057 復制
版權信息: ?四川大學華西醫院華西期刊社《中國呼吸與危重監護雜志》版權所有,未經授權不得轉載、改編
呼吸衰竭是指呼吸系統的一種或兩種氣體交換功能(混合靜脈血的氧合和二氧化碳的消除)失效的情況。在老年人中,肺炎、心力衰竭、慢性阻塞性肺疾病(簡稱慢阻肺)是引起呼吸衰竭的主要原因,住院死亡率高達30%[1]。由于呼吸功能受損,患者在休息時氧分壓(arterial partial pressure of oxygen,PaO2)過低或二氧化碳分壓(arterial partial pressure of carbon dioxide,PaCO2)高于普遍大氣壓和吸入氣氧濃度(fraction of inspire oxygen,FiO2)時,可認為存在呼吸衰竭[2]。其主要分為兩種類型,Ⅰ型衰竭可能合并呼吸泵衰竭和高碳酸血癥,Ⅱ型衰竭可能合并繼發性肺實質病變(如肺炎、肺不張、肺水腫)或血管疾病(肺栓塞)引起的嚴重低氧血癥[3]。目前,經鼻高流量吸氧 (high flow nasal cannula,HFNC)是一種新型呼吸支持技術,在過去十年中出現,用于成人急性呼吸衰竭患者。由于其對呼吸生理的獨特影響,與其他氧合裝置相比具有明顯的優勢,特別是可調節的氧氣輸送和上呼吸道依賴流量的二氧化碳清除減少了呼吸的工作,可以更好地匹配呼吸窘迫時的吸氣需求。但仍有患者在經過HFNC治療后表現為預后不良,仍需要繼續進行級別更高的呼吸支持。基于此,本研究主要探討HFNC在老年呼吸衰竭患者中的應用效果,并分析患者出現預后不良的因素,以期提高臨床效果。
1 資料與方法
1.1 一般資料
回顧性收集2020年4—2022年8月收治于三六三醫院的172例老年呼吸衰竭患者的臨床資料,根據治療方法的不同將患者為觀察組(n=86)和對照組(n=86)。觀察組(男54例,女32例),平均(68.67±2.36)歲,采取HFNC治療;對照組(男52例,女34例),平均(68.12±2.14)歲,采取常規氧療法。另根據HFNC治療后的預后情況將觀察組患者分為預后不良組(n=21)和預后良好組(n=65)。將觀察組的86例患者作為訓練集,根據相同標準另選80例同期患者作為驗證集。本研究已通過醫院倫理委員會審批(1423KL633)。
納入標準:(1)年齡≥60歲;(2)呼吸頻率超過25次/min;(3)患者以10 L/min或更高的流速呼吸氧氣至少15 min;(4)脈搏血氧飽和度低于90%室內空氣,PaCO2 ≥55 mm Hg(1 mm Hg=0.133 kPa)。
排除標準:(1)年齡>85 歲、格拉斯哥昏迷量表評分<12;(2)阻塞性睡眠呼吸暫停綜合征;(3)難以排出的過多氣道分泌物;(4)血流動力學不穩定(收縮壓<90 mm Hg,平均血壓<65 mm Hg并且在接受血管活性藥物治療的患者中乳酸水平>2 mmol/L);(5)嚴重心律失常或急性冠狀動脈綜合征,呼吸和心臟驟停。
1.2 方法
1.2.1 治療方法
觀察組:所有患者均使用Airvo-TM2設備(費雪派克醫療保健公司,新西蘭奧克蘭)接受HFNC治療。根據患者病情設置初始HFNC流速,并逐漸增加(每次5~10 L/min)至患者的最大耐受性。調整FiO2以將血氧飽和度維持在90%~95%。吸入氣體溫度(31~37°C)設定在患者的最大耐受水平。建議每天盡可能長時間地使用HFNC療法。一旦流速和FiO2分別低于20 L/min和0.3,則停止HFNC治療。對照組:通過非循環呼吸面罩以10 L/min或更高的流速持續進行氧療,調整速率以維持90%~95%的氧飽和度水平,直到患者康復或插管。
1.2.2 觀察指標
(1)收集患者資料,包括年齡、性別、病因、病程、吸煙/飲酒史、體重指數、高血壓/糖尿病史、呼吸衰竭類型、舌根后墜、是否應用血管活性藥物、初始HFNC流量、HFNC使用時間、呼吸支持時間、緩解時間以及住院時間、并發癥等;(2)采用血氣分析儀(康立,BG-800A)對兩組治療前以及治療后24 h的動脈血心率、pH、平均動脈壓、PaCO2、呼吸頻率、PaO2以及PaO2/FiO2進行檢測;(3)治療前腦鈉肽(brain natriuretic peptide,BNP)水平通過酶聯免疫檢測;(4)急性生理學和慢性健康狀況評價Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHEⅡ)[4]:分值越高,病情越嚴重。
1.2.3 預后不良分組標準
根據老年呼吸衰竭患者HFNC治療后是否仍需要繼續進行級別更高的呼吸支持(無創/有創機械通氣),若需要則為預后不良,無需則為預后良好[5]。
1.3 統計學方法
采用SPSS 22.0軟件進行統計分析。呈正態分布的計量資料以均數±標準差(x±s)的形式表示,組間比較采用獨立樣本t檢驗,組內比較采用配對樣本t檢驗。計數資料以例(%)表示,組間差異比較采用χ2檢驗;采用Mauchly’s球形假設檢驗對數據進行分析,對于符合檢驗條件的,選擇兩因素方差分析探究不同因素對指標的影響。采用多因素logistic回歸分析影響HFNC治療預后不良的危險因素,構建影響列線圖模型,采用受試者操作特征曲線(receiver operator characteristic curve,ROC曲線)評價模型的區分度,Hosmer-Lemeshow擬合優度檢驗模型的一致性,采用累積增益圖評價模型的應用價值。P<0.05為差異有統計學意義。
2 結果
2.1 基線資料的比較
兩組患者在年齡、病因等各方面基線資料上差異均無統計學意義(均P>0.05)。結果見表1。
2.2 臨床效果的比較
2.2.1 氧療效果的主效應檢驗
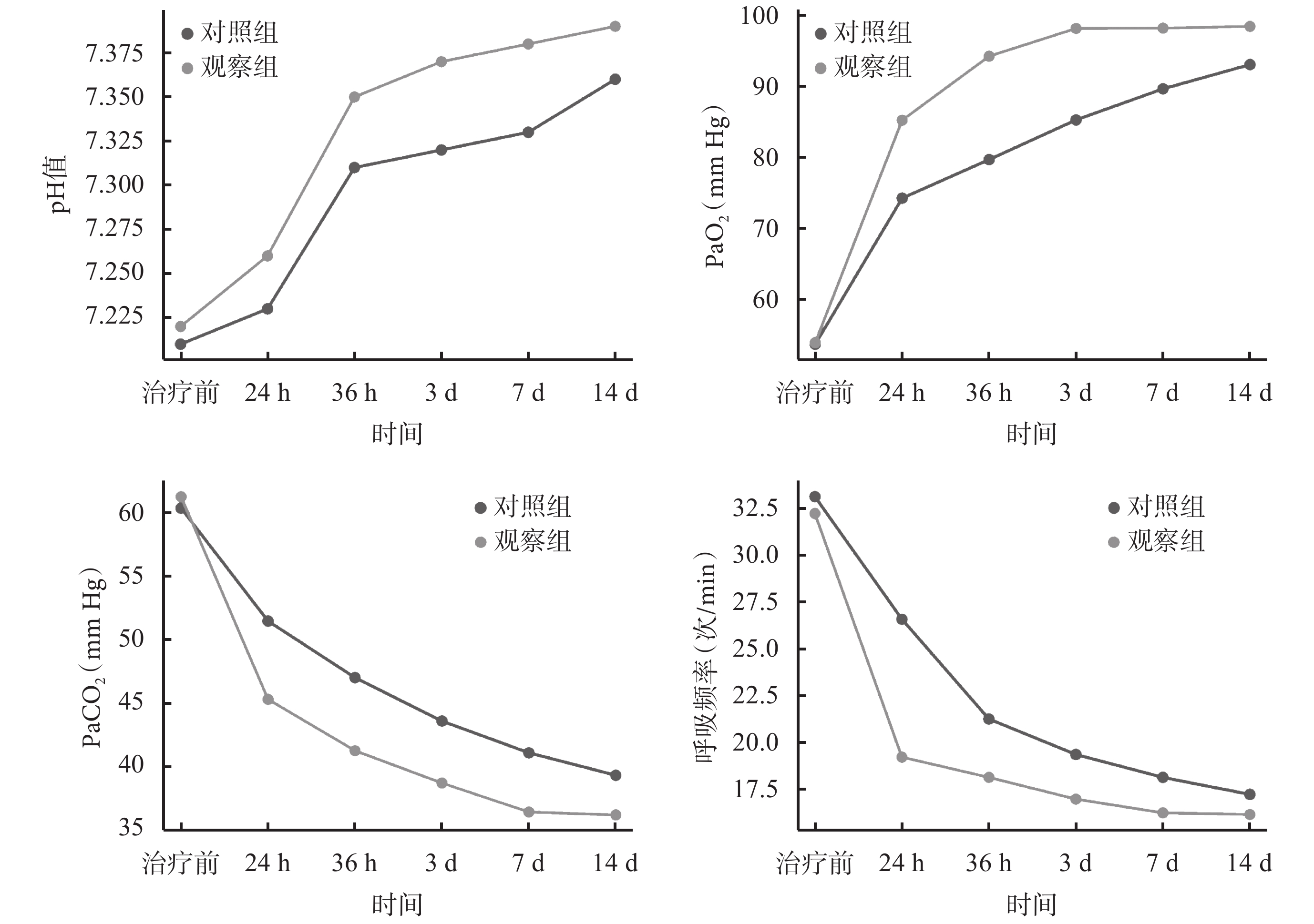
本研究對氧療指標pH、PaO2、PaCO2、呼吸頻率進行正態性和方差齊性檢驗,結果顯示兩組患者氧療指標均符合正態分布,并且方差齊性良好(P>0.05)。然后進行Mauchly’s球形假設檢驗,結果顯示氧療指標的方差協方差矩陣相等(χ2值分別為3.579、4.112、3.879、5.067,對應的P值分別為0.112、0.074、0.098、0.061),四個指標的數據滿足球形假設。
對兩組患者治療后氧療指標的主效應檢驗結果顯示,pH、PaO2、PaCO2及呼吸頻率在時間效應(F=423.25,P<0.001;F=326.25,P<0.001;F=128.79,P<0.001;F=323.16,P<0.001)、組間效應(F=128.79,P<0.001;F=205.46,P<0.001;F=310.52,P<0.001;F=123.15,P<0.001)、交互效應(F=111.06,P<0.001;F=198.76,P<0.001;F=134.28,P<0.001;F=112.47,P<0.001)上都具有統計學意義。說明時間對pH、PaO2、PaCO2及呼吸頻率的影響因為治療方法的不同而不同。結果見表2和圖1。
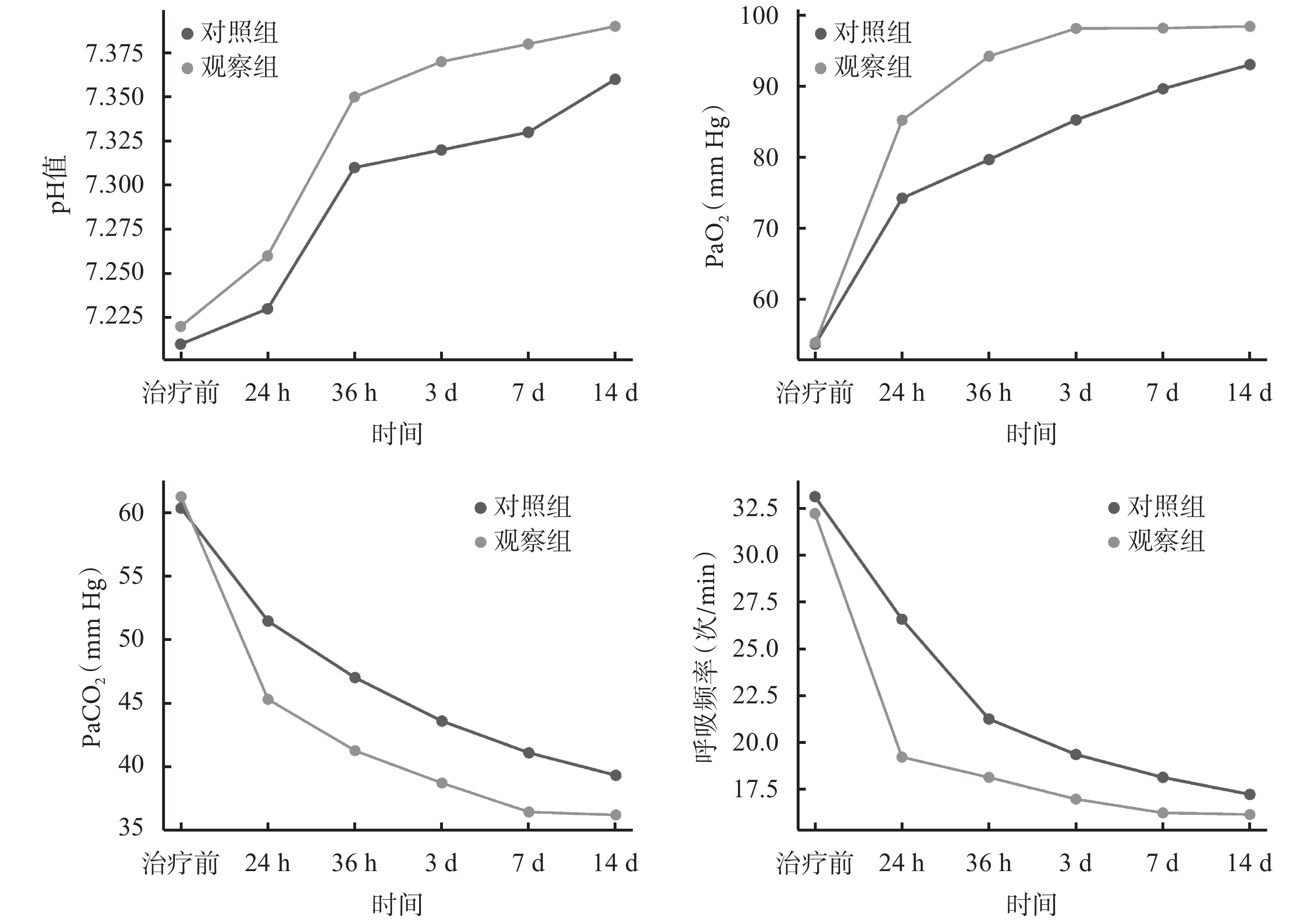 圖1
兩組患者不同時間點氧療效果和組別交互作用
圖1
兩組患者不同時間點氧療效果和組別交互作用
2.2.2 臨床指標以及并發癥的比較
觀察組呼吸困難緩解時間以及呼吸支持時間均顯著小于對照組(均P<0.05),而在住院時間以及三種并發癥方面差異無統計學意義(均P>0.05)。結果見表3。
2.3 HFNC治療的不同預后老年呼吸衰竭患者臨床資料的比較
預后不同的兩組患者在病因及呼吸衰竭類型等方面差異無統計學意義。預后不良組患者在APACHEⅡ評分、治療前BNP水平、治療前心率水平、舌根后墜、初始HFNC流量、HFNC使用時間均顯著高于預后良好組,而初始PaO2/FiO2則顯著低于預后良好組(均P<0.05)。結果見表4。
2.4 預后不良的危險因素分析
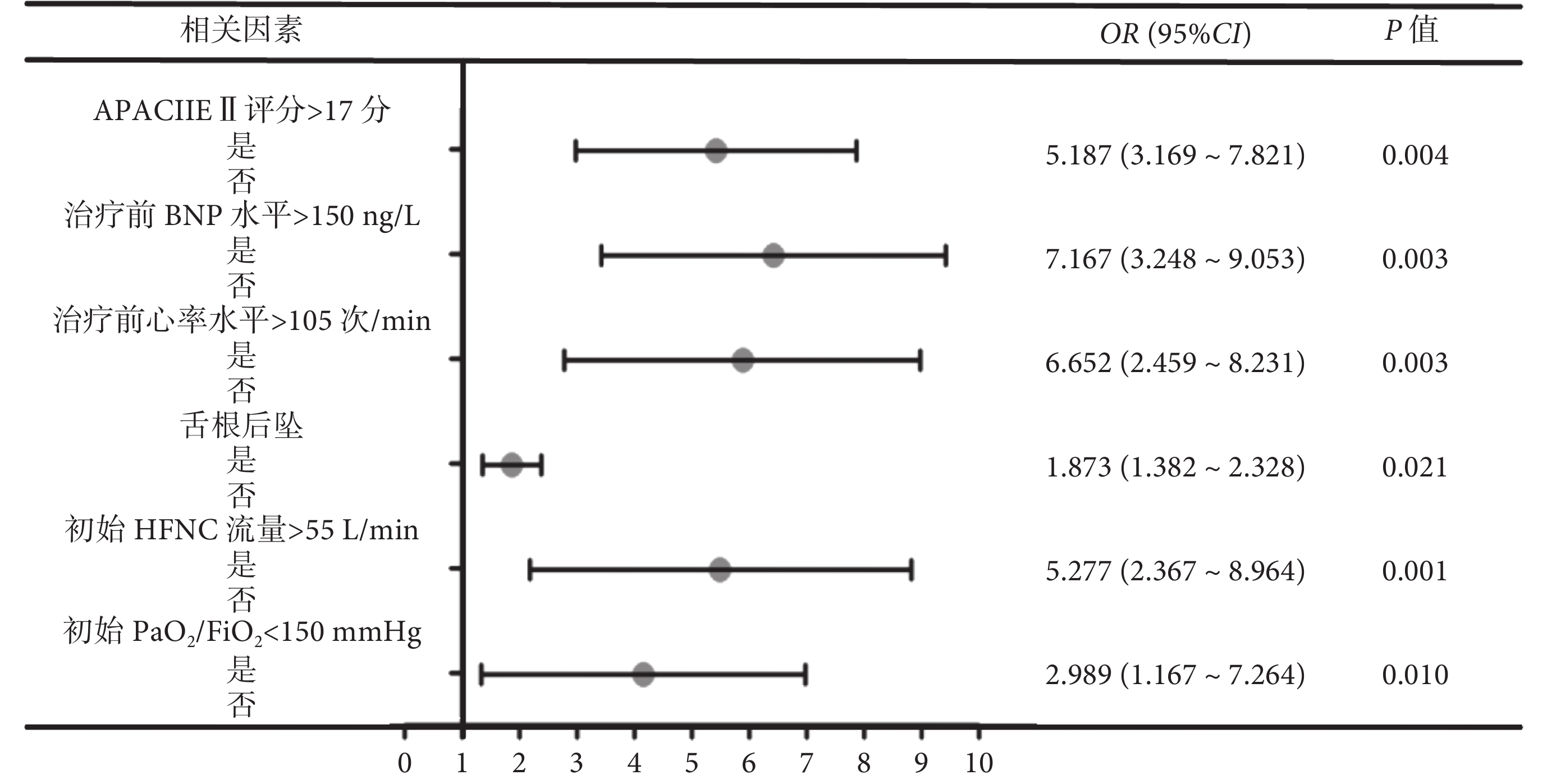
將表4中具有顯著差異的指標進行多因素分析,發現APACHEⅡ評分>17分、治療前BNP水平>150 ng/L、治療前心率水平>105次/min、舌根后墜、初始HFNC流量>55L/min、初始PaO2/FiO2<150 mm Hg的OR值均>1且P<0.05,是HFNC治療老年呼吸衰竭患者預后不良的獨立影響因子。結果見圖2。
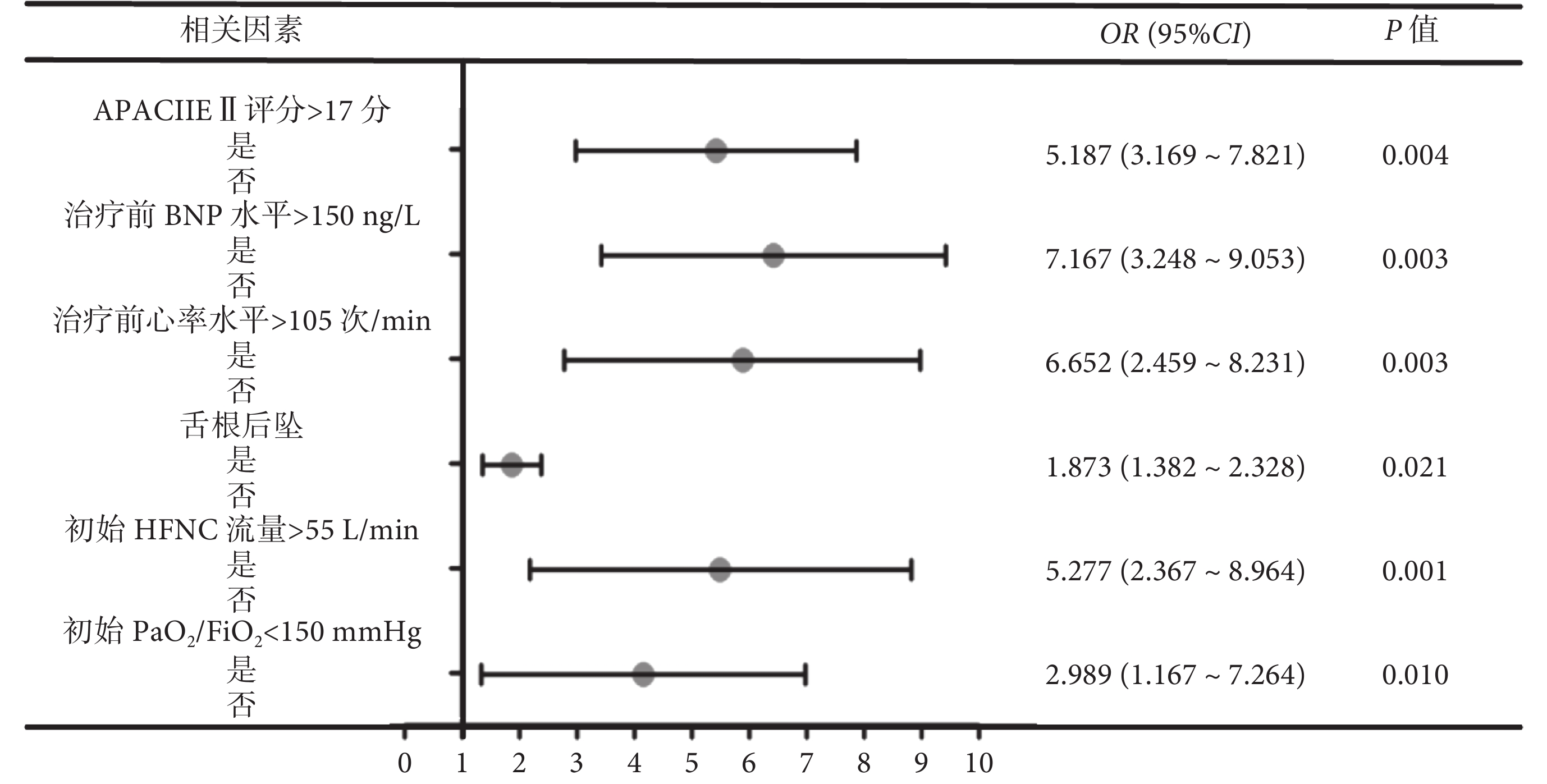 圖2
影響預后的危險森林圖
圖2
影響預后的危險森林圖
2.5 列線圖模型的構建
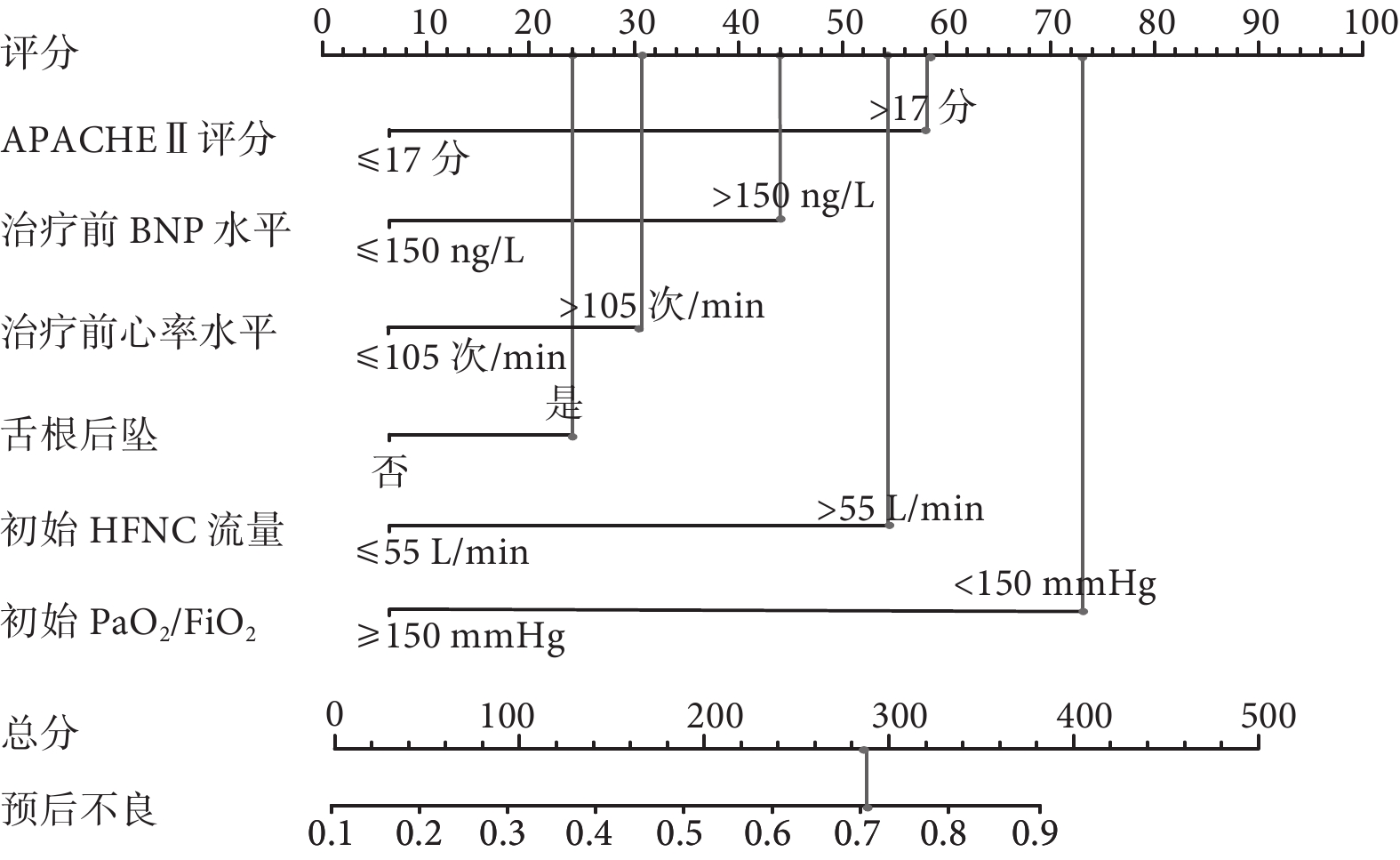
基于上述分析結果構建列線圖預測模型,結果如圖3所示,APACHEⅡ評分>17分占據58分,治療前BNP水平>150 ng/L為44分,治療前心率水平>105次/min占據31分,舌根后墜為24分,初始HFNC流量>55 L/min占據54分,初始PaO2/FiO2<150 mmHg為73分,總分284分,對應預后不良概率為71.6%。
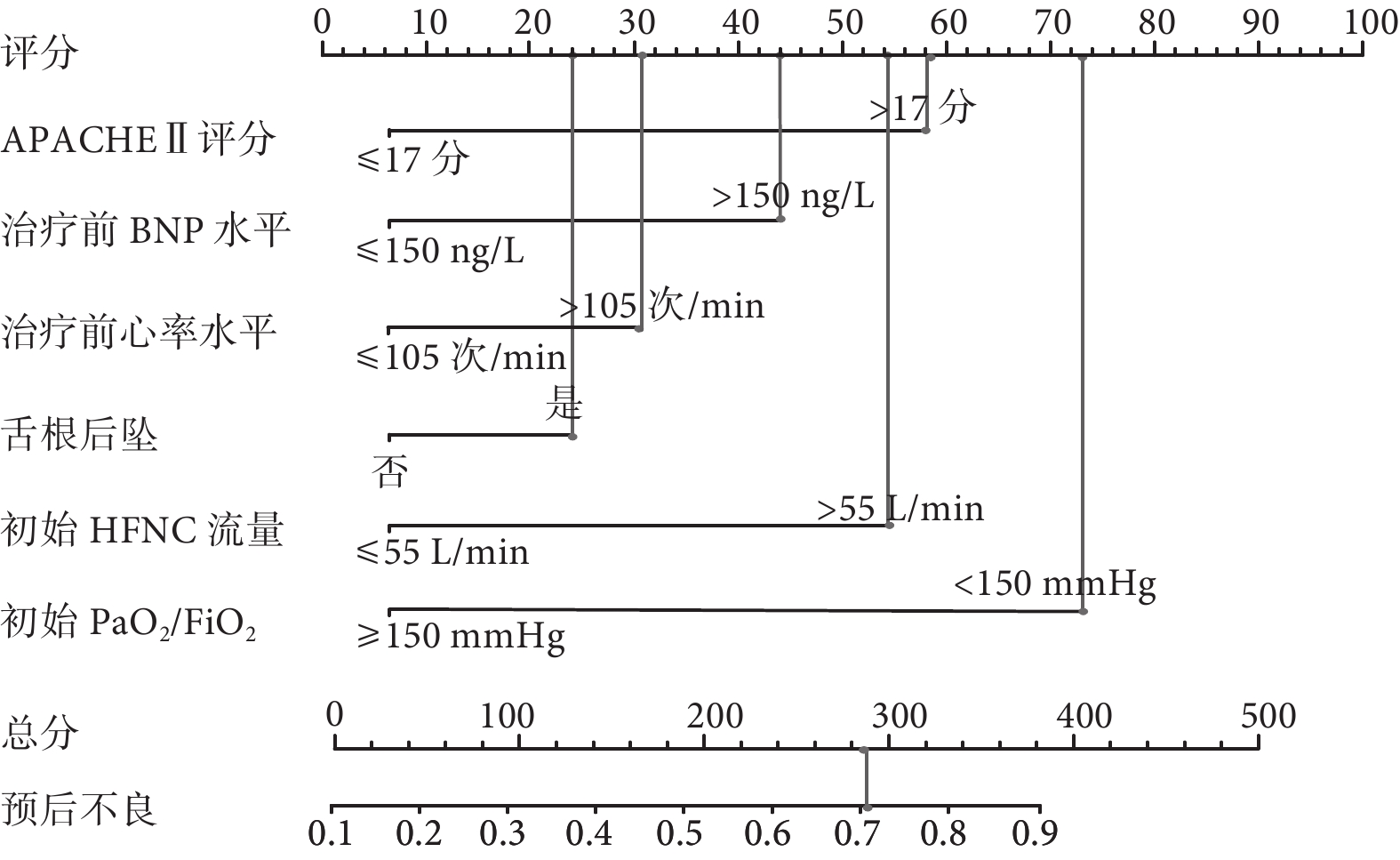 圖3
預后危險因素列線圖預測模型
圖3
預后危險因素列線圖預測模型
2.6 模型驗證
2.6.1 模型區分度評價
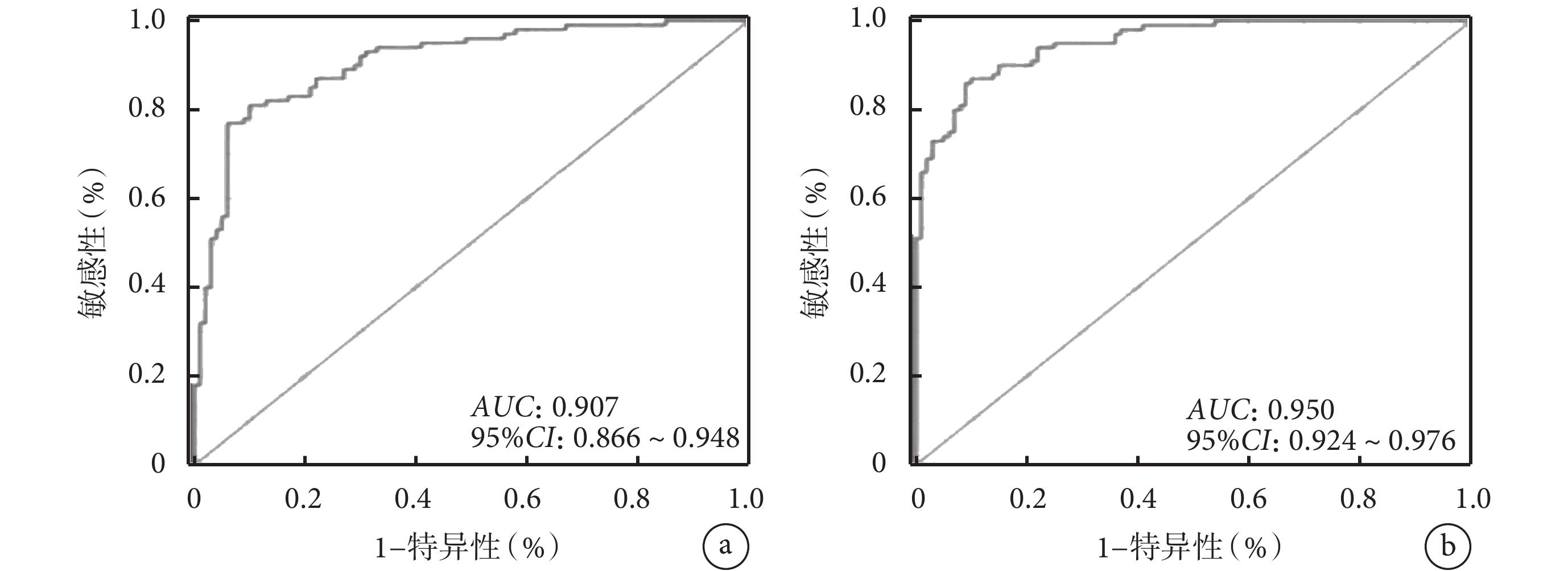
通過ROC曲線進行模型區分度的評價,結果如圖4所示。訓練集ROC曲線下面積(area under curve,AUC)為0.907[95%置信區間(confidential interval,CI)0.866~0.948,P<0.001],C-index為0.832。驗證集AUC為0.950(95%CI 0.924~0.976,P<0.001),C-index為0.827。模型區分度均較高。
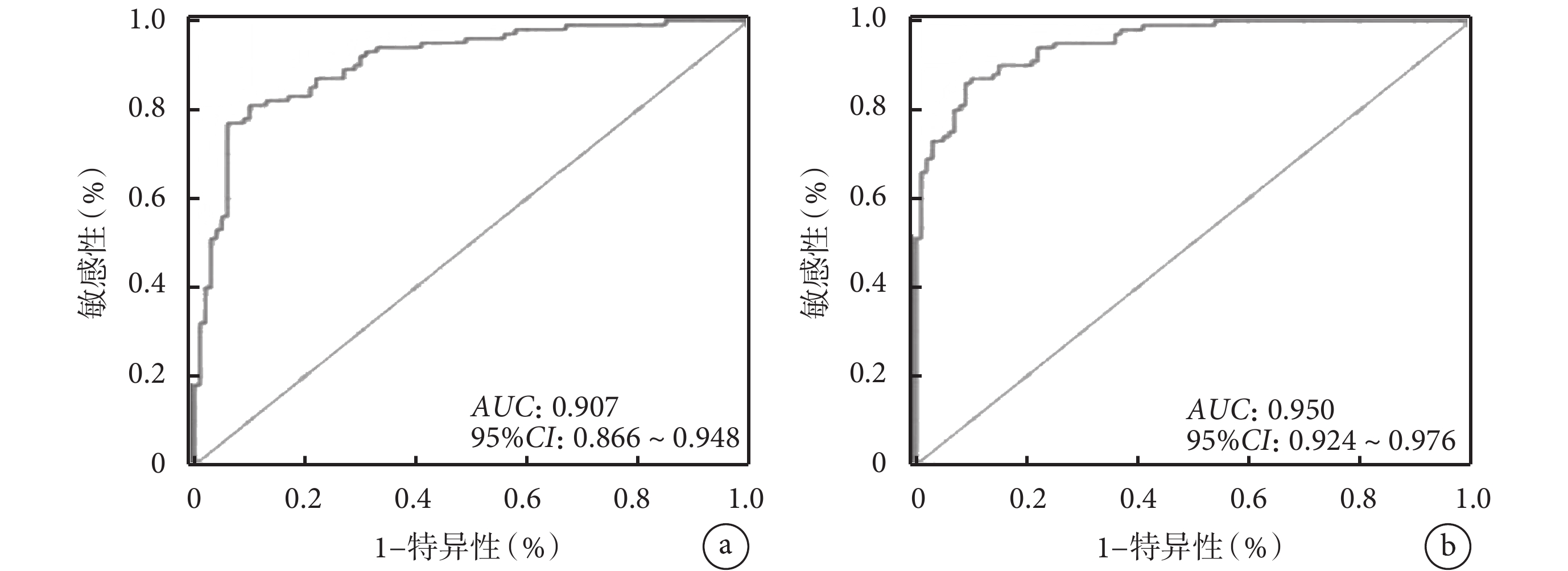 圖4
預測模型的ROC曲線
圖4
預測模型的ROC曲線
a. 訓練集;b. 驗證集
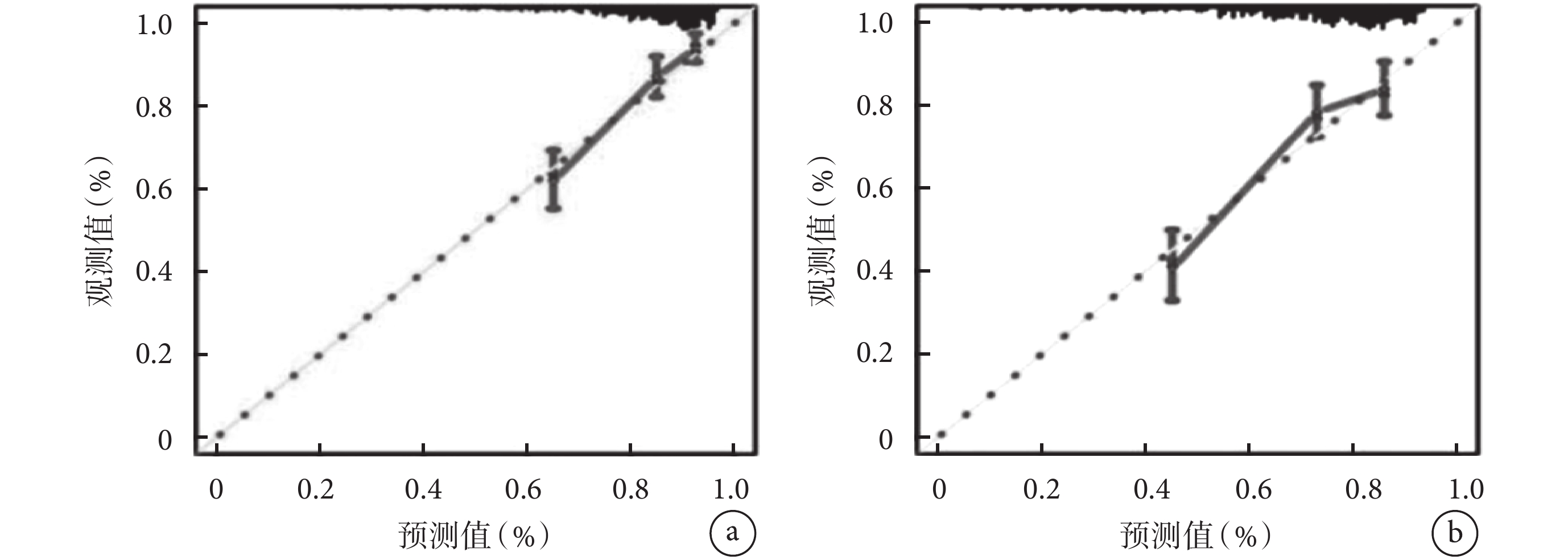
2.6.2 校準度評價
Hosmer-Lemeshow擬合優度檢驗結果顯示,在訓練集中χ2=4.324,P=0.527(圖5a);在驗證集中χ2=6.361,P=0.543(圖5b),差異無統計學意義(P>0.05)。
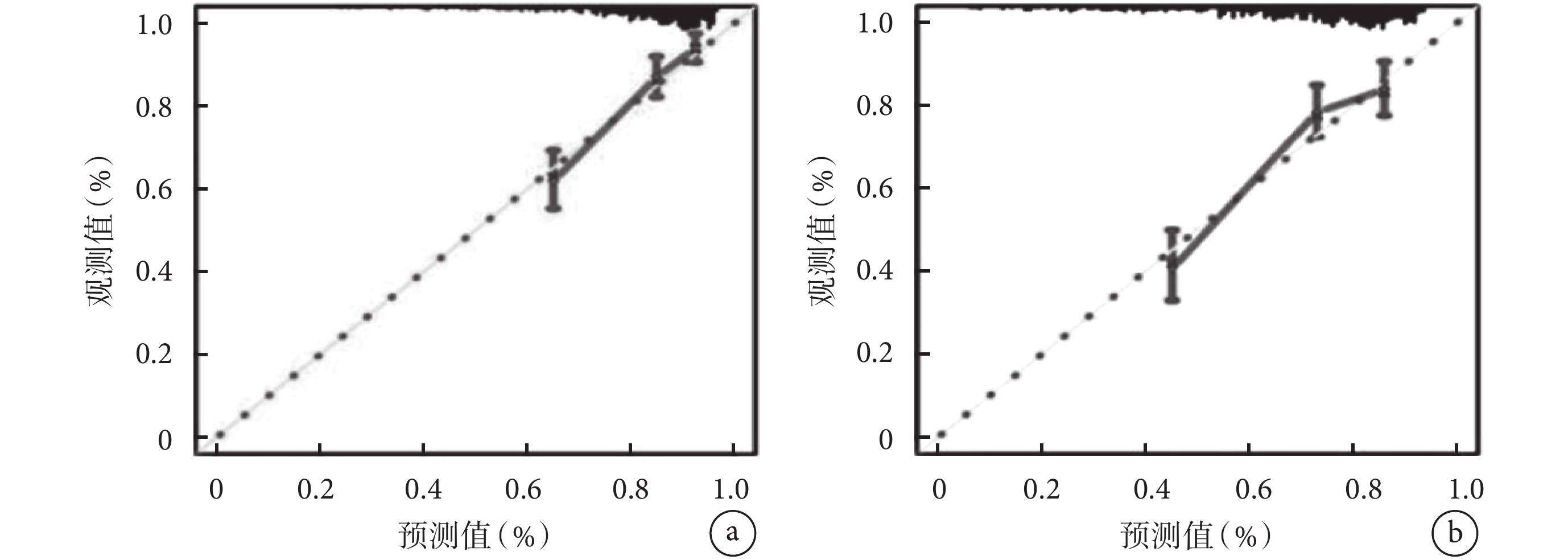 圖5
預測模型的校準度
圖5
預測模型的校準度
a. 訓練集;b. 驗證集
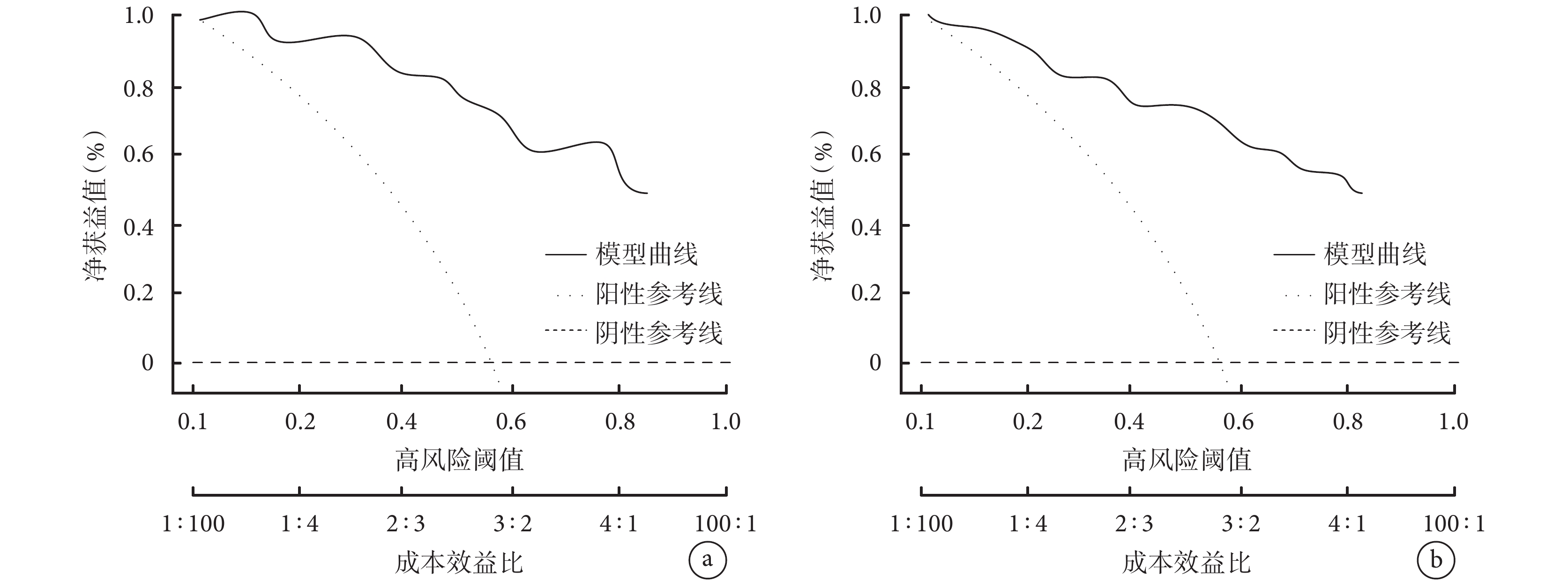
2.6.3 臨床決策曲線
臨床決策曲線結果顯示,訓練集中,當閾概率在12%~82%時使用列線圖預測預后不良的凈獲益率高(圖6a);而在驗證集中,閾概率在11%~83%范圍內凈獲益高(圖6b)。由此證明列線圖模型安全性和實用性較強。
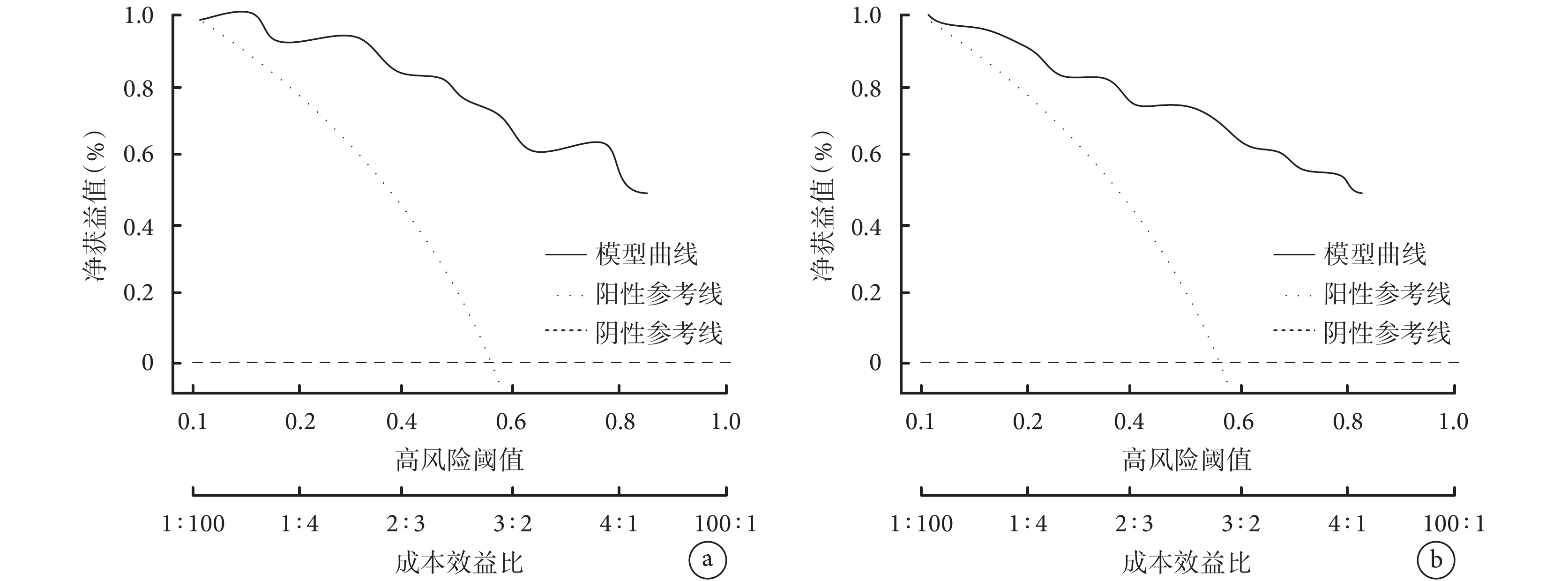 圖6
預測模型的決策曲線分析
圖6
預測模型的決策曲線分析
a. 訓練集;b. 驗證集
3 討論
呼吸衰竭可能由各種病癥引起,包括細菌性或病毒性肺炎、心源性肺水腫、肺不張、呼吸系統疾病惡化,例如慢阻肺、胸腔積液或這些病癥中的任何一種的組合[6]。呼吸衰竭可能自發發生,也可能發生在術后、拔管后或外傷患者中。這些不同的潛在機制呈現出不同的預后。常規氧療是大多數患者最常用的標準治療方法,但是常規氧療會出現口鼻干燥、鼻黏膜出血、不耐受[7]。從理論上講,HFNC與其他呼吸支持系統相比具有許多優勢,本研究發現經HFNC治療患者具有更好的氧療效果。這是由于使用HFNC可以更好地滿足患者的流量需求,保持吸入的FiO2相對恒定,與其他氧氣輸送系統相比,HFNC產生更高的流速,在大多數情況下超過患者的峰值吸氣流速。這些高流速可以通過從上呼吸道沖洗呼出的二氧化碳來減少生理死腔。在各種原因引起的急性呼吸衰竭患者中,與常規氧氣療法相比,HFNC已被證明可以帶來更好的舒適度和氧合作用[8]。
本研究中,86例老年呼吸衰竭患者經HFNC治療后,有21例出現預后不良,發生率24.4%,顯示出較高的預后不良率,其中入院時APACHEⅡ評分是預后不良的獨立預測因素。較高的APACHEⅡ評分預示著病情越嚴重,有研究表明APACHEⅡ評分每增加1個單位,ICU生存時間就會減少1%[9]。我們的研究結果支持使用APACHEⅡ評分,病情越嚴重,患者的呼吸頻率越高,PaCO2也隨之升高,可能導致患者出現呼吸性酸中毒,而HFNC可能無法滿足部分患者所需要的氣道正壓,進而造成預后不良。據報道,慢阻肺患者和肺心病加重,伴有右心室容量超負荷征象(包括水腫和腹水),表現為BNP水平升高,并且這些患者的病死率增加[10]。因此,BNP也被證明在鑒別呼吸疾病和左心室功能障礙以確定呼吸困難的原因方面是有用的。在嚴重呼吸系統疾病的背景下,BNP水平升高可能是由于右心室壓力過載,而治療前心率水平也同樣預示患者的心肺功能,二者均較高水平預示老年患者心肌做功增加,可預測患者的預后。PaO2/FiO2用于評估呼吸衰竭患者的嚴重程度,并與病死率相關,因此治療前PaO2/FiO2水平可能也影響著老年呼吸衰竭患者的預后。舌根后墜大多出現在長期臥床或者肥胖老年患者中,通常會引起患者出現阻塞氣道、痰液淤積以及窒息等癥狀,造成HFNC治療的通氣障礙,不利于患者的預后。
綜上所述,經HFNC治療能有效改善老年呼吸衰竭患者癥狀,緩解病情,并且APACHEⅡ評分、治療前BNP水平、舌根后墜、治療前心率水平、初始HFNC流量、初始PaO2/FiO2均與患者預后情況密切相關。
利益沖突:本研究不涉及任何利益沖突。
呼吸衰竭是指呼吸系統的一種或兩種氣體交換功能(混合靜脈血的氧合和二氧化碳的消除)失效的情況。在老年人中,肺炎、心力衰竭、慢性阻塞性肺疾病(簡稱慢阻肺)是引起呼吸衰竭的主要原因,住院死亡率高達30%[1]。由于呼吸功能受損,患者在休息時氧分壓(arterial partial pressure of oxygen,PaO2)過低或二氧化碳分壓(arterial partial pressure of carbon dioxide,PaCO2)高于普遍大氣壓和吸入氣氧濃度(fraction of inspire oxygen,FiO2)時,可認為存在呼吸衰竭[2]。其主要分為兩種類型,Ⅰ型衰竭可能合并呼吸泵衰竭和高碳酸血癥,Ⅱ型衰竭可能合并繼發性肺實質病變(如肺炎、肺不張、肺水腫)或血管疾病(肺栓塞)引起的嚴重低氧血癥[3]。目前,經鼻高流量吸氧 (high flow nasal cannula,HFNC)是一種新型呼吸支持技術,在過去十年中出現,用于成人急性呼吸衰竭患者。由于其對呼吸生理的獨特影響,與其他氧合裝置相比具有明顯的優勢,特別是可調節的氧氣輸送和上呼吸道依賴流量的二氧化碳清除減少了呼吸的工作,可以更好地匹配呼吸窘迫時的吸氣需求。但仍有患者在經過HFNC治療后表現為預后不良,仍需要繼續進行級別更高的呼吸支持。基于此,本研究主要探討HFNC在老年呼吸衰竭患者中的應用效果,并分析患者出現預后不良的因素,以期提高臨床效果。
1 資料與方法
1.1 一般資料
回顧性收集2020年4—2022年8月收治于三六三醫院的172例老年呼吸衰竭患者的臨床資料,根據治療方法的不同將患者為觀察組(n=86)和對照組(n=86)。觀察組(男54例,女32例),平均(68.67±2.36)歲,采取HFNC治療;對照組(男52例,女34例),平均(68.12±2.14)歲,采取常規氧療法。另根據HFNC治療后的預后情況將觀察組患者分為預后不良組(n=21)和預后良好組(n=65)。將觀察組的86例患者作為訓練集,根據相同標準另選80例同期患者作為驗證集。本研究已通過醫院倫理委員會審批(1423KL633)。
納入標準:(1)年齡≥60歲;(2)呼吸頻率超過25次/min;(3)患者以10 L/min或更高的流速呼吸氧氣至少15 min;(4)脈搏血氧飽和度低于90%室內空氣,PaCO2 ≥55 mm Hg(1 mm Hg=0.133 kPa)。
排除標準:(1)年齡>85 歲、格拉斯哥昏迷量表評分<12;(2)阻塞性睡眠呼吸暫停綜合征;(3)難以排出的過多氣道分泌物;(4)血流動力學不穩定(收縮壓<90 mm Hg,平均血壓<65 mm Hg并且在接受血管活性藥物治療的患者中乳酸水平>2 mmol/L);(5)嚴重心律失常或急性冠狀動脈綜合征,呼吸和心臟驟停。
1.2 方法
1.2.1 治療方法
觀察組:所有患者均使用Airvo-TM2設備(費雪派克醫療保健公司,新西蘭奧克蘭)接受HFNC治療。根據患者病情設置初始HFNC流速,并逐漸增加(每次5~10 L/min)至患者的最大耐受性。調整FiO2以將血氧飽和度維持在90%~95%。吸入氣體溫度(31~37°C)設定在患者的最大耐受水平。建議每天盡可能長時間地使用HFNC療法。一旦流速和FiO2分別低于20 L/min和0.3,則停止HFNC治療。對照組:通過非循環呼吸面罩以10 L/min或更高的流速持續進行氧療,調整速率以維持90%~95%的氧飽和度水平,直到患者康復或插管。
1.2.2 觀察指標
(1)收集患者資料,包括年齡、性別、病因、病程、吸煙/飲酒史、體重指數、高血壓/糖尿病史、呼吸衰竭類型、舌根后墜、是否應用血管活性藥物、初始HFNC流量、HFNC使用時間、呼吸支持時間、緩解時間以及住院時間、并發癥等;(2)采用血氣分析儀(康立,BG-800A)對兩組治療前以及治療后24 h的動脈血心率、pH、平均動脈壓、PaCO2、呼吸頻率、PaO2以及PaO2/FiO2進行檢測;(3)治療前腦鈉肽(brain natriuretic peptide,BNP)水平通過酶聯免疫檢測;(4)急性生理學和慢性健康狀況評價Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHEⅡ)[4]:分值越高,病情越嚴重。
1.2.3 預后不良分組標準
根據老年呼吸衰竭患者HFNC治療后是否仍需要繼續進行級別更高的呼吸支持(無創/有創機械通氣),若需要則為預后不良,無需則為預后良好[5]。
1.3 統計學方法
采用SPSS 22.0軟件進行統計分析。呈正態分布的計量資料以均數±標準差(x±s)的形式表示,組間比較采用獨立樣本t檢驗,組內比較采用配對樣本t檢驗。計數資料以例(%)表示,組間差異比較采用χ2檢驗;采用Mauchly’s球形假設檢驗對數據進行分析,對于符合檢驗條件的,選擇兩因素方差分析探究不同因素對指標的影響。采用多因素logistic回歸分析影響HFNC治療預后不良的危險因素,構建影響列線圖模型,采用受試者操作特征曲線(receiver operator characteristic curve,ROC曲線)評價模型的區分度,Hosmer-Lemeshow擬合優度檢驗模型的一致性,采用累積增益圖評價模型的應用價值。P<0.05為差異有統計學意義。
2 結果
2.1 基線資料的比較
兩組患者在年齡、病因等各方面基線資料上差異均無統計學意義(均P>0.05)。結果見表1。
2.2 臨床效果的比較
2.2.1 氧療效果的主效應檢驗
本研究對氧療指標pH、PaO2、PaCO2、呼吸頻率進行正態性和方差齊性檢驗,結果顯示兩組患者氧療指標均符合正態分布,并且方差齊性良好(P>0.05)。然后進行Mauchly’s球形假設檢驗,結果顯示氧療指標的方差協方差矩陣相等(χ2值分別為3.579、4.112、3.879、5.067,對應的P值分別為0.112、0.074、0.098、0.061),四個指標的數據滿足球形假設。
對兩組患者治療后氧療指標的主效應檢驗結果顯示,pH、PaO2、PaCO2及呼吸頻率在時間效應(F=423.25,P<0.001;F=326.25,P<0.001;F=128.79,P<0.001;F=323.16,P<0.001)、組間效應(F=128.79,P<0.001;F=205.46,P<0.001;F=310.52,P<0.001;F=123.15,P<0.001)、交互效應(F=111.06,P<0.001;F=198.76,P<0.001;F=134.28,P<0.001;F=112.47,P<0.001)上都具有統計學意義。說明時間對pH、PaO2、PaCO2及呼吸頻率的影響因為治療方法的不同而不同。結果見表2和圖1。
 圖1
兩組患者不同時間點氧療效果和組別交互作用
圖1
兩組患者不同時間點氧療效果和組別交互作用
2.2.2 臨床指標以及并發癥的比較
觀察組呼吸困難緩解時間以及呼吸支持時間均顯著小于對照組(均P<0.05),而在住院時間以及三種并發癥方面差異無統計學意義(均P>0.05)。結果見表3。
2.3 HFNC治療的不同預后老年呼吸衰竭患者臨床資料的比較
預后不同的兩組患者在病因及呼吸衰竭類型等方面差異無統計學意義。預后不良組患者在APACHEⅡ評分、治療前BNP水平、治療前心率水平、舌根后墜、初始HFNC流量、HFNC使用時間均顯著高于預后良好組,而初始PaO2/FiO2則顯著低于預后良好組(均P<0.05)。結果見表4。
2.4 預后不良的危險因素分析
將表4中具有顯著差異的指標進行多因素分析,發現APACHEⅡ評分>17分、治療前BNP水平>150 ng/L、治療前心率水平>105次/min、舌根后墜、初始HFNC流量>55L/min、初始PaO2/FiO2<150 mm Hg的OR值均>1且P<0.05,是HFNC治療老年呼吸衰竭患者預后不良的獨立影響因子。結果見圖2。
 圖2
影響預后的危險森林圖
圖2
影響預后的危險森林圖
2.5 列線圖模型的構建
基于上述分析結果構建列線圖預測模型,結果如圖3所示,APACHEⅡ評分>17分占據58分,治療前BNP水平>150 ng/L為44分,治療前心率水平>105次/min占據31分,舌根后墜為24分,初始HFNC流量>55 L/min占據54分,初始PaO2/FiO2<150 mmHg為73分,總分284分,對應預后不良概率為71.6%。
 圖3
預后危險因素列線圖預測模型
圖3
預后危險因素列線圖預測模型
2.6 模型驗證
2.6.1 模型區分度評價
通過ROC曲線進行模型區分度的評價,結果如圖4所示。訓練集ROC曲線下面積(area under curve,AUC)為0.907[95%置信區間(confidential interval,CI)0.866~0.948,P<0.001],C-index為0.832。驗證集AUC為0.950(95%CI 0.924~0.976,P<0.001),C-index為0.827。模型區分度均較高。
 圖4
預測模型的ROC曲線
圖4
預測模型的ROC曲線
a. 訓練集;b. 驗證集
2.6.2 校準度評價
Hosmer-Lemeshow擬合優度檢驗結果顯示,在訓練集中χ2=4.324,P=0.527(圖5a);在驗證集中χ2=6.361,P=0.543(圖5b),差異無統計學意義(P>0.05)。
 圖5
預測模型的校準度
圖5
預測模型的校準度
a. 訓練集;b. 驗證集
2.6.3 臨床決策曲線
臨床決策曲線結果顯示,訓練集中,當閾概率在12%~82%時使用列線圖預測預后不良的凈獲益率高(圖6a);而在驗證集中,閾概率在11%~83%范圍內凈獲益高(圖6b)。由此證明列線圖模型安全性和實用性較強。
 圖6
預測模型的決策曲線分析
圖6
預測模型的決策曲線分析
a. 訓練集;b. 驗證集
3 討論
呼吸衰竭可能由各種病癥引起,包括細菌性或病毒性肺炎、心源性肺水腫、肺不張、呼吸系統疾病惡化,例如慢阻肺、胸腔積液或這些病癥中的任何一種的組合[6]。呼吸衰竭可能自發發生,也可能發生在術后、拔管后或外傷患者中。這些不同的潛在機制呈現出不同的預后。常規氧療是大多數患者最常用的標準治療方法,但是常規氧療會出現口鼻干燥、鼻黏膜出血、不耐受[7]。從理論上講,HFNC與其他呼吸支持系統相比具有許多優勢,本研究發現經HFNC治療患者具有更好的氧療效果。這是由于使用HFNC可以更好地滿足患者的流量需求,保持吸入的FiO2相對恒定,與其他氧氣輸送系統相比,HFNC產生更高的流速,在大多數情況下超過患者的峰值吸氣流速。這些高流速可以通過從上呼吸道沖洗呼出的二氧化碳來減少生理死腔。在各種原因引起的急性呼吸衰竭患者中,與常規氧氣療法相比,HFNC已被證明可以帶來更好的舒適度和氧合作用[8]。
本研究中,86例老年呼吸衰竭患者經HFNC治療后,有21例出現預后不良,發生率24.4%,顯示出較高的預后不良率,其中入院時APACHEⅡ評分是預后不良的獨立預測因素。較高的APACHEⅡ評分預示著病情越嚴重,有研究表明APACHEⅡ評分每增加1個單位,ICU生存時間就會減少1%[9]。我們的研究結果支持使用APACHEⅡ評分,病情越嚴重,患者的呼吸頻率越高,PaCO2也隨之升高,可能導致患者出現呼吸性酸中毒,而HFNC可能無法滿足部分患者所需要的氣道正壓,進而造成預后不良。據報道,慢阻肺患者和肺心病加重,伴有右心室容量超負荷征象(包括水腫和腹水),表現為BNP水平升高,并且這些患者的病死率增加[10]。因此,BNP也被證明在鑒別呼吸疾病和左心室功能障礙以確定呼吸困難的原因方面是有用的。在嚴重呼吸系統疾病的背景下,BNP水平升高可能是由于右心室壓力過載,而治療前心率水平也同樣預示患者的心肺功能,二者均較高水平預示老年患者心肌做功增加,可預測患者的預后。PaO2/FiO2用于評估呼吸衰竭患者的嚴重程度,并與病死率相關,因此治療前PaO2/FiO2水平可能也影響著老年呼吸衰竭患者的預后。舌根后墜大多出現在長期臥床或者肥胖老年患者中,通常會引起患者出現阻塞氣道、痰液淤積以及窒息等癥狀,造成HFNC治療的通氣障礙,不利于患者的預后。
綜上所述,經HFNC治療能有效改善老年呼吸衰竭患者癥狀,緩解病情,并且APACHEⅡ評分、治療前BNP水平、舌根后墜、治療前心率水平、初始HFNC流量、初始PaO2/FiO2均與患者預后情況密切相關。
利益沖突:本研究不涉及任何利益沖突。