引用本文: 徐婷, 袁名揚, 侯德仁. 多發性硬化與炎癥性腸病的因果關聯:一項兩樣本雙向孟德爾隨機化研究. 中國循證醫學雜志, 2024, 24(8): 893-898. doi: 10.7507/1672-2531.202311156 復制
版權信息: ?四川大學華西醫院華西期刊社《中國循證醫學雜志》版權所有,未經授權不得轉載、改編
多發性硬化癥是一種可以影響中樞神經系統的自身免疫性疾病。最常見的臨床表現是視神經炎、腦干和脊髓綜合征[1]。它是影響年輕成人中最常見的非創傷性致殘性疾病。過去幾年里,多發性硬化癥患病率呈顯著上升趨勢[2]。最新估計表明,全球受多發性硬化癥影響的人數超過200萬[3]。現有研究已證實,多發性硬化癥的發展受環境暴露和遺傳易感性的影響,但該疾病的確切發病機制尚未完全闡明[4]。有研究表明,自身免疫性疾病的存在與多發性硬化癥的易感性增加有關[5]。多發性硬化癥與其他自身免疫性疾病之間可能存在共享的遺傳因素或環境因素暴露[6]。
炎癥性腸病是一組慢性炎癥性疾病,主要包括潰瘍性結腸炎和克羅恩病,主要影響消化道的黏膜層。炎癥性腸病的病因在很大程度上仍然未知,目前主要認為其是由個體的遺傳易感性催化下對腸道微生物的異常和持續的免疫反應引起的[7]。既往的很多觀察性研究發現,炎癥性腸病與多發性硬化相互合并的風險增加[8, 9],2022年發布的一項系統評價發現,多發性硬化癥患者中炎癥性腸病的患病率更高,反之,在多發性硬化癥患者中,發生克羅恩病或潰瘍性結腸炎的風險同樣較高[10]。
這些研究表明多發性硬化與炎癥性腸病之間似乎存在某種關聯,但是這些研究并不能說明二者存在因果關系,因為觀察性研究易受到混雜因素的反向因果關系的影響,從而使兩者間的方向性和因果關系仍存在不確定性。因此,有必要利用更可靠的方法來評估疾病之間的因果關系。
孟德爾隨機化(Mendelian randomization,MR)是一種遺傳流行病學方法,利用單核苷酸多態性(single-nucleotide polymorphisms,SNP)作為工具變量,評估暴露與結果之間的潛在因果關系[11]。混雜因素是流行病學研究中因果推斷的重要妨礙因素。然而,MR是利用基因變異在后代中的隨機分配原則,因為個體的基因型在受孕時確定,并在此后保持不變[12]。因此MR可以盡量繞過潛在問題,如混雜因素、逆向因果偏倚以及觀察性研究中隨機對照實驗的代表性和可行性等來推斷因果關聯。據我們所知,目前還沒有可用的MR研究多發性硬化與炎癥性腸病之間可能的因果關系。因此,我們決定應用MR方法來研究多發性硬化與炎癥性腸病的因果關聯。
1 方法
1.1 研究設計
本研究從全基因組關聯研究(genome-wide association study,GWAS)數據庫中篩選了多發性硬化、潰瘍性結腸炎與克羅恩病的數據集進行雙向MR分析。MR分析需要滿足以下三個假設:① 工具變量與暴露因素(多發性硬化)強相關;② 工具變量不和混雜因素相關;③ 工具變量只能通過暴露因素影響結局變量(炎癥性腸病)。反向MR研究將炎癥性腸病作為暴露變量,多發性硬化作為結局變量,但仍遵循以上三大假設。
1.2 數據來源
本研究的數據來自OpenGWAS公開可獲取的疾病數據庫。研究數據來源見表1。
1.3 SNP的選擇
本研究根據MR研究的核心假設使用R軟件包TwoSampleMR來確定所使用的SNP。首先,篩選出與暴露因素多發性硬化、潰瘍性結腸炎和克羅恩病有顯著相關的SNP(P=5×10?8),并調整參數r2=0.001,kb=10 000,去除r2>0.001的SNP,以排除連鎖不平衡的影響。然后再將暴露變量和結局變量合并,對齊等位基因,排除具有中間等位基因頻率的回文SNP。并利用MR-PRESSO檢驗[13]剔除離群SNP。最后計算F統計量確保不存在弱工具變量(F>10),F統計量計算公式為 [14]。
[14]。
1.4 MR分析
在協同了暴露與結局的GWAS效應等位基因后,使用逆方差加權(inverse variance weighted,IVW)[15]、加權中位數法(weighted median,WM)[16]、MR-Egger[17]方法進行MR分析。IVW方法因為較為準確,作為分析結果的主要方法,另外兩種方法用以輔助分析,用以判斷和IVW方法所得到的結論方向是否一致。為了確保分析結果的穩健性和有效性,我們還進行了敏感性分析。Cochran’s Q檢驗[18]來檢查異質性,MR-Egger回歸方法通過截距項評估潛在的多效性。此外,還使用了留一法進行敏感性分析,以判斷單個SNP是否對每個MR研究的結果產生過大影響。
1.5 統計分析
采用R軟件(版本4.1.2)進行統計分析。將P<0.05視為有統計學意義。結果以比值比(odds ratio,OR)及其相應的95%可信區間(confidence interval,CI)呈現。當OR>1且P<0.05時,表示正相關;當OR<1且P<0.05時,表示負相關。這些統計閾值用于評估變量之間關系的強度和顯著性。
2 結果
2.1 多發性硬化與炎癥性腸病的因果影響
2.1.1 多發性硬化與潰瘍性結腸炎的因果效應
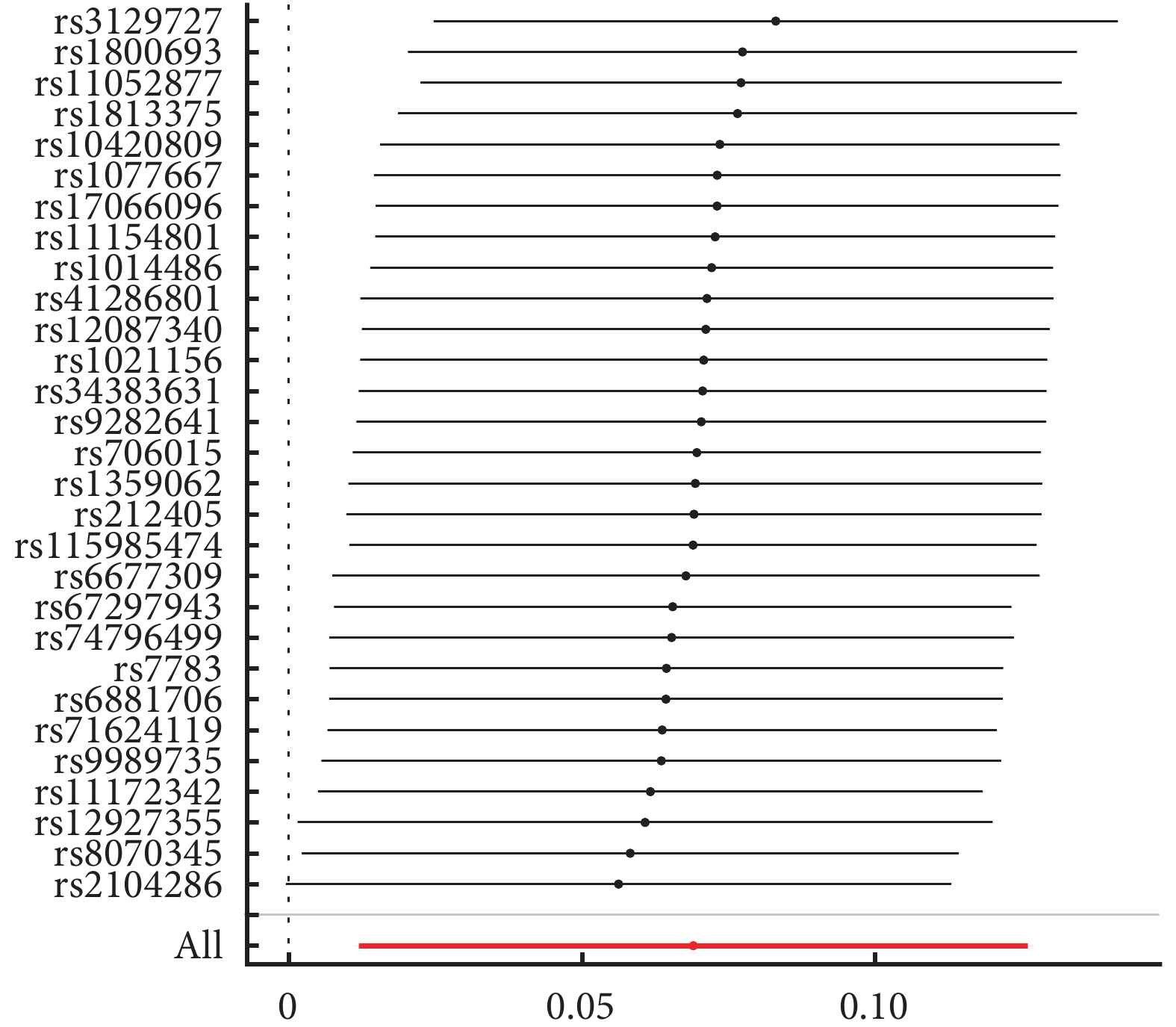
多發性硬化數據集中共篩選出49個與多發性硬化顯著相關的獨立SNP,當這些SNP與結局變量潰瘍性結腸炎相關聯時,有5個SNP丟失,但未發現回文SNP。MR-PRESSO分析時發現15個離群SNP(rs1131265、rs11554159、rs12210359、rs2857700、rs3748817、rs4410871、rs4780355、rs4796791、rs4976646、rs60600003、rs7923837、rs842639、rs926382、3rs9277535、rs9967792)。將上訴SNP剔除后再次進行IVW分析,結果顯示,遺傳預測的多發性硬化患者發生潰瘍性結腸炎風險升高[IVW:OR=1.07,95%CI(1.012,1.134),P=0.018]。WM與MR-Egger方法與IVW方法得到的結果方向一致(表2)。Cochran’ Q檢驗結果顯示P<0.05,表明存在異質性,但本研究采用隨機效應模型進行分析,減少了異質性影響。MR-Egger截距并未顯示水平多效性(intercept=0.003,P=0.81)。留一法分析表明,該結果并不受單個SNP影響(圖1)。
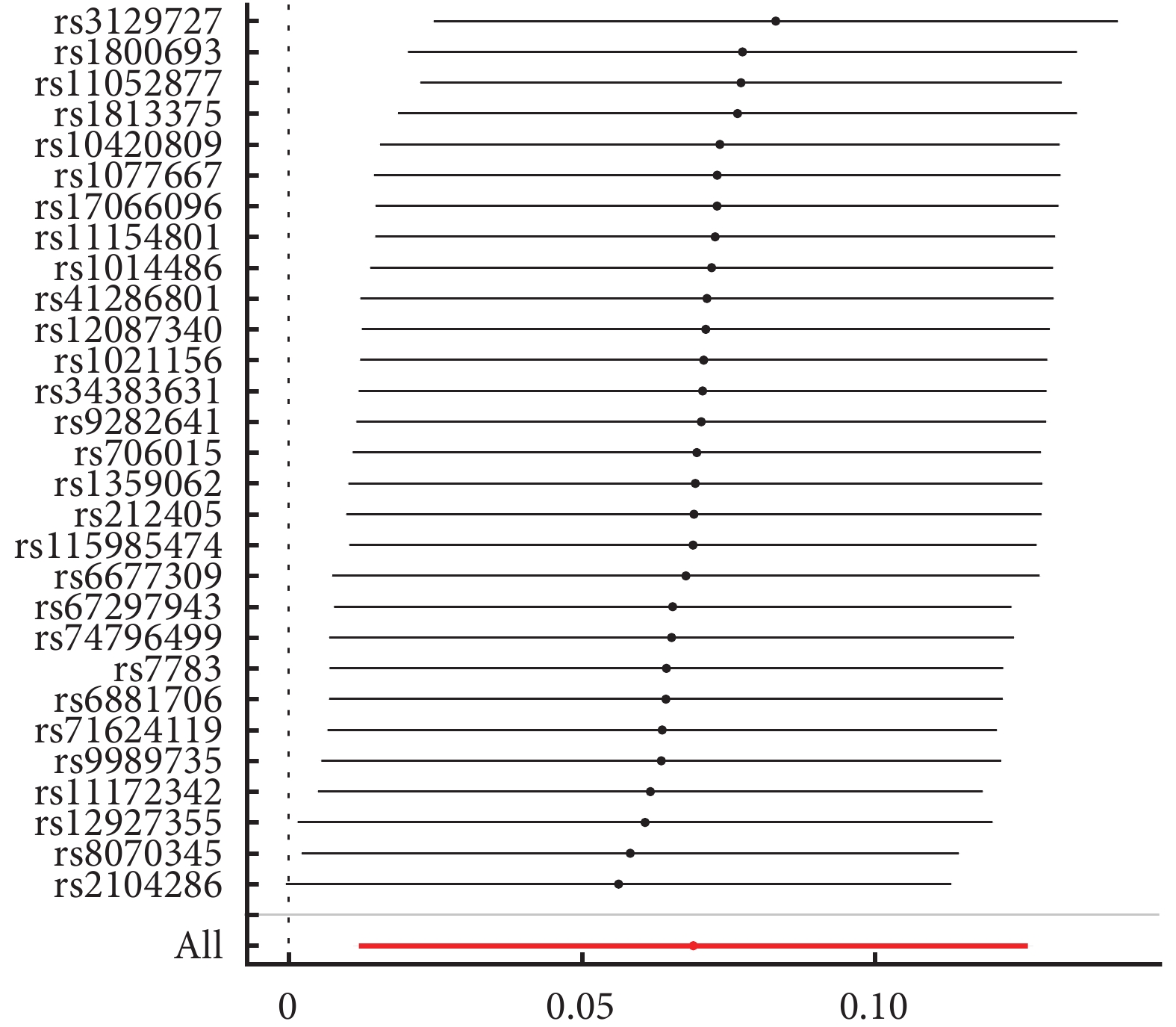 圖1
多發性硬化對潰瘍性結腸炎的留一法分析結果
圖1
多發性硬化對潰瘍性結腸炎的留一法分析結果
2.1.2 多發性硬化與克羅恩病的因果效應
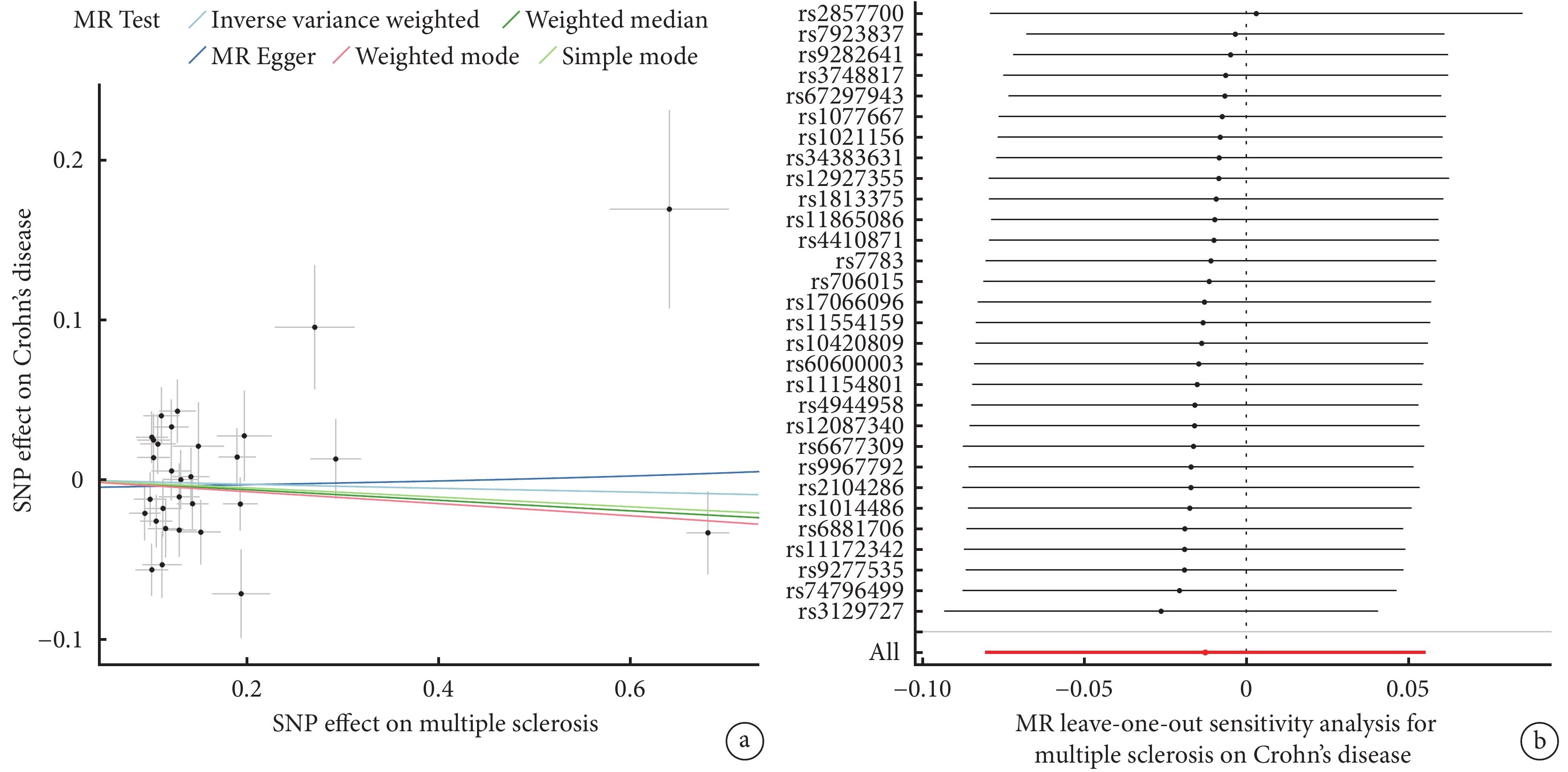
當49個SNP與結局變量克羅恩病相關聯時,有4個SNP丟失。同時發現了6個回文SNP(rs1131265、rs12296430、rs1359062、rs212405、rs9736016、rs9989735),去除它們后,IVW分析[OR=1.043,95%CI(0.959,1.134),P=0.328]未發現多發性硬化對克羅恩病之間的因果關聯。MR-PRESSO分析發現離群值,但是去除這些離群SNP后,還剩30個SNP進行分析,并不影響最終結果[OR=0.987,95%CI(0.922,1.057),P=0.715](圖2a)。Cochran Q檢驗(P<0.05)表明存在異質性。多效性檢驗MR-Egger回歸的截距為?0.005(P=0.627),表明不存在潛在的水平多效性。留一分析表明,rs2857700與其他SNP扮演著矛盾的角色(圖2b)。
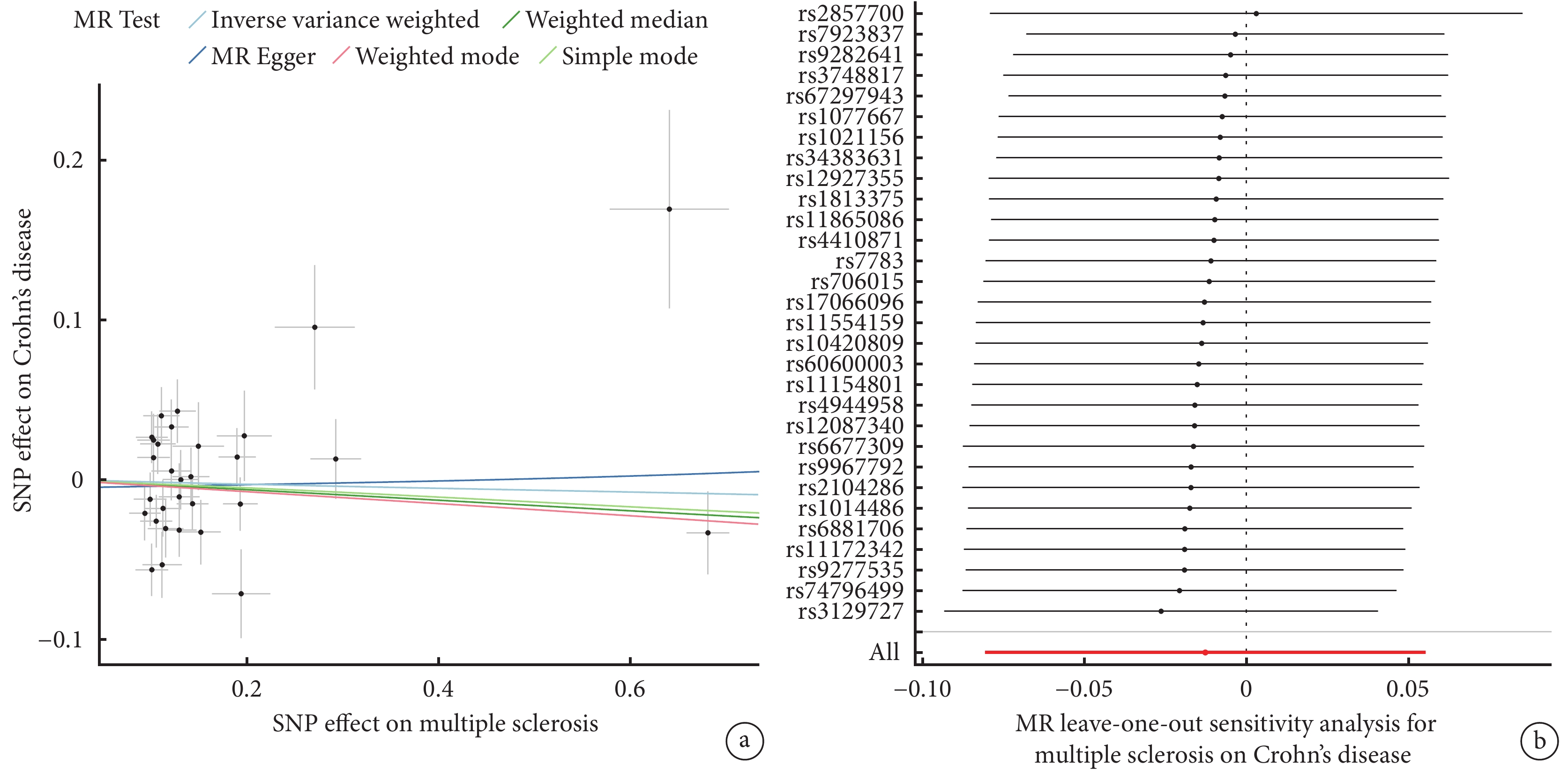 圖2
多發性硬化對克羅恩病的MR分析結果
圖2
多發性硬化對克羅恩病的MR分析結果
a:MR分析結果;b:留一法分析結果。
2.2 反向MR分析
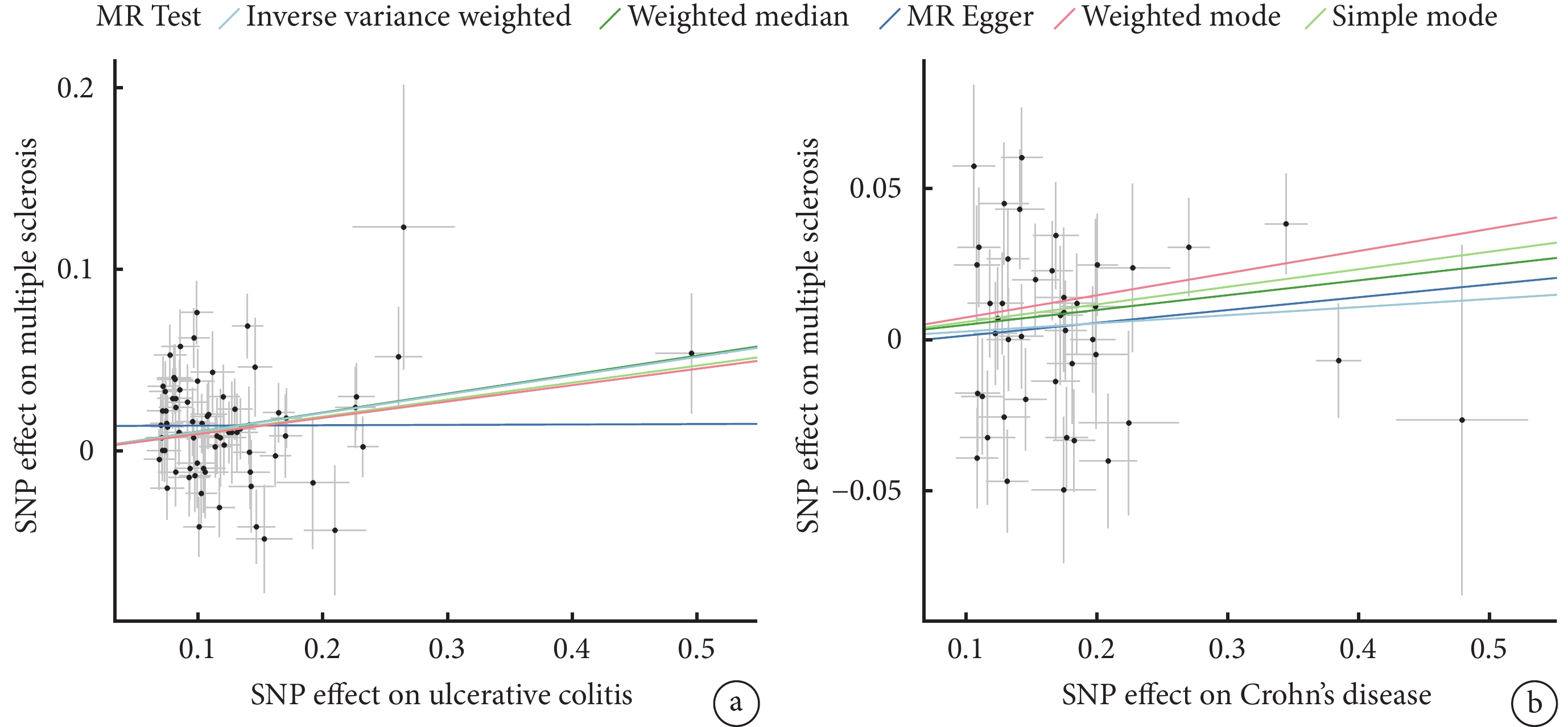
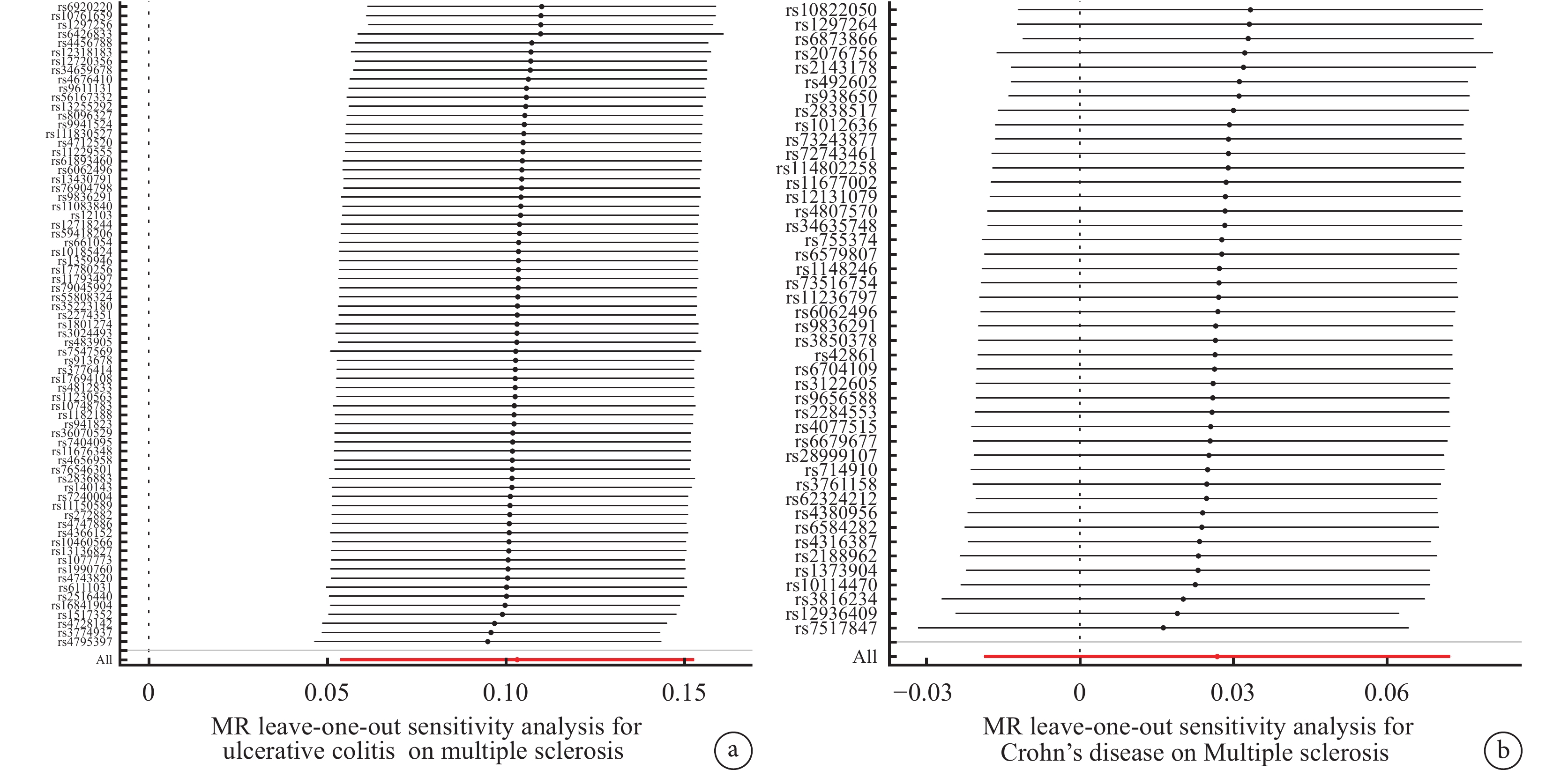
以炎癥性腸病為暴露因素,多發性硬化為結局變量。潰瘍性結腸炎數據庫中篩選出87個與潰瘍性結腸炎顯著相關的獨立SNP,經過篩選后,最終確定71個SNP作為工具變量,IVW結果顯示,潰瘍性結腸炎對多發性硬化存在影響[IVW:OR=1.109,95%CI(1.005,1.165),P<0.001],但是MR-Egger分析與IVW分析結果方向不一致(圖3a),因此認為潰瘍性結腸炎和多發性硬化之間可能不存在因果效應。從克羅恩病數據庫中確定了44個SNP作為工具變量,IVW表明克羅恩病和多發性硬化之間不存在因果效應[IVW:OR=1.027,95%CI(0.981,1.075),P=0.248](圖3b)。兩個結果的敏感性分析均顯示反向MR的結果可靠(圖4a、圖4b)。
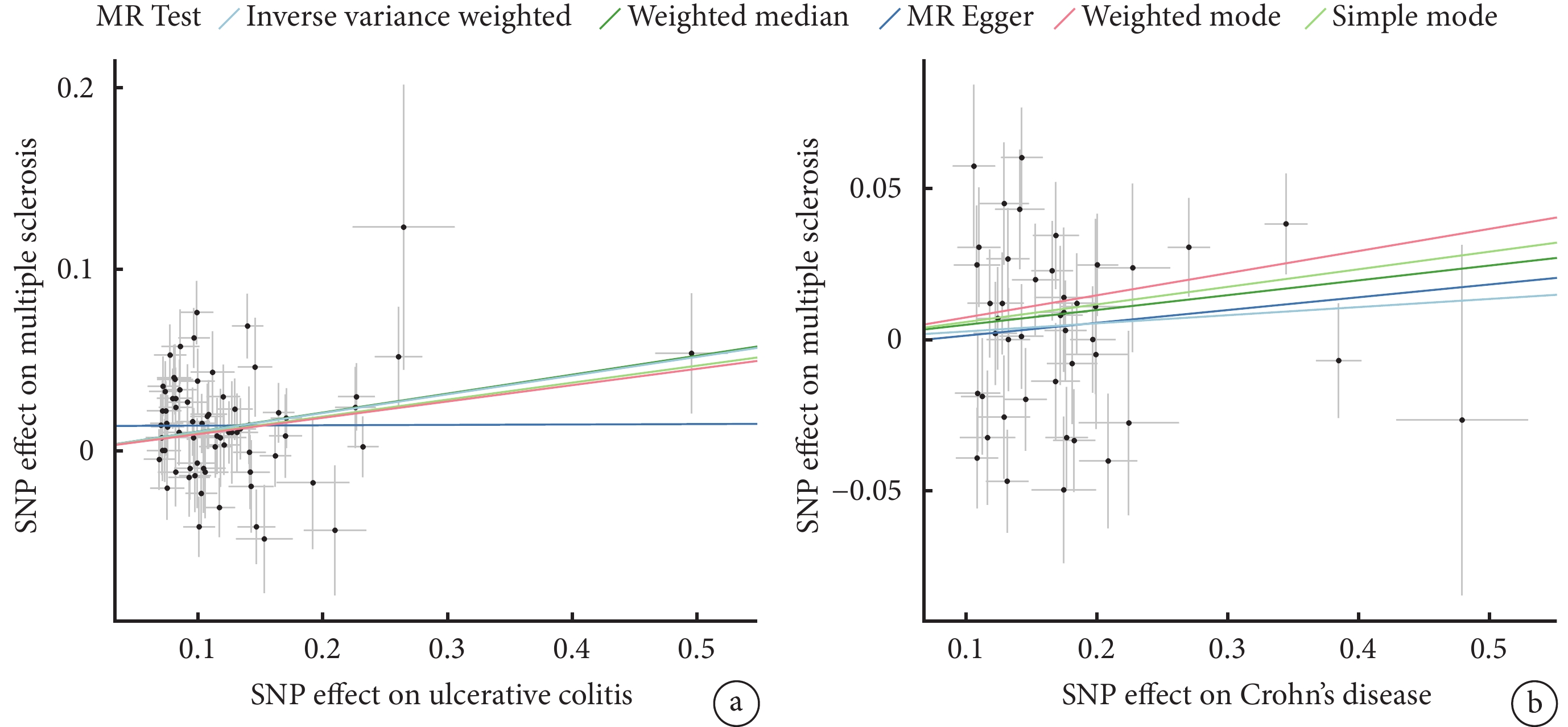 圖3
反向MR分析結果
圖3
反向MR分析結果
a:潰瘍性結腸炎;b:克羅恩病。
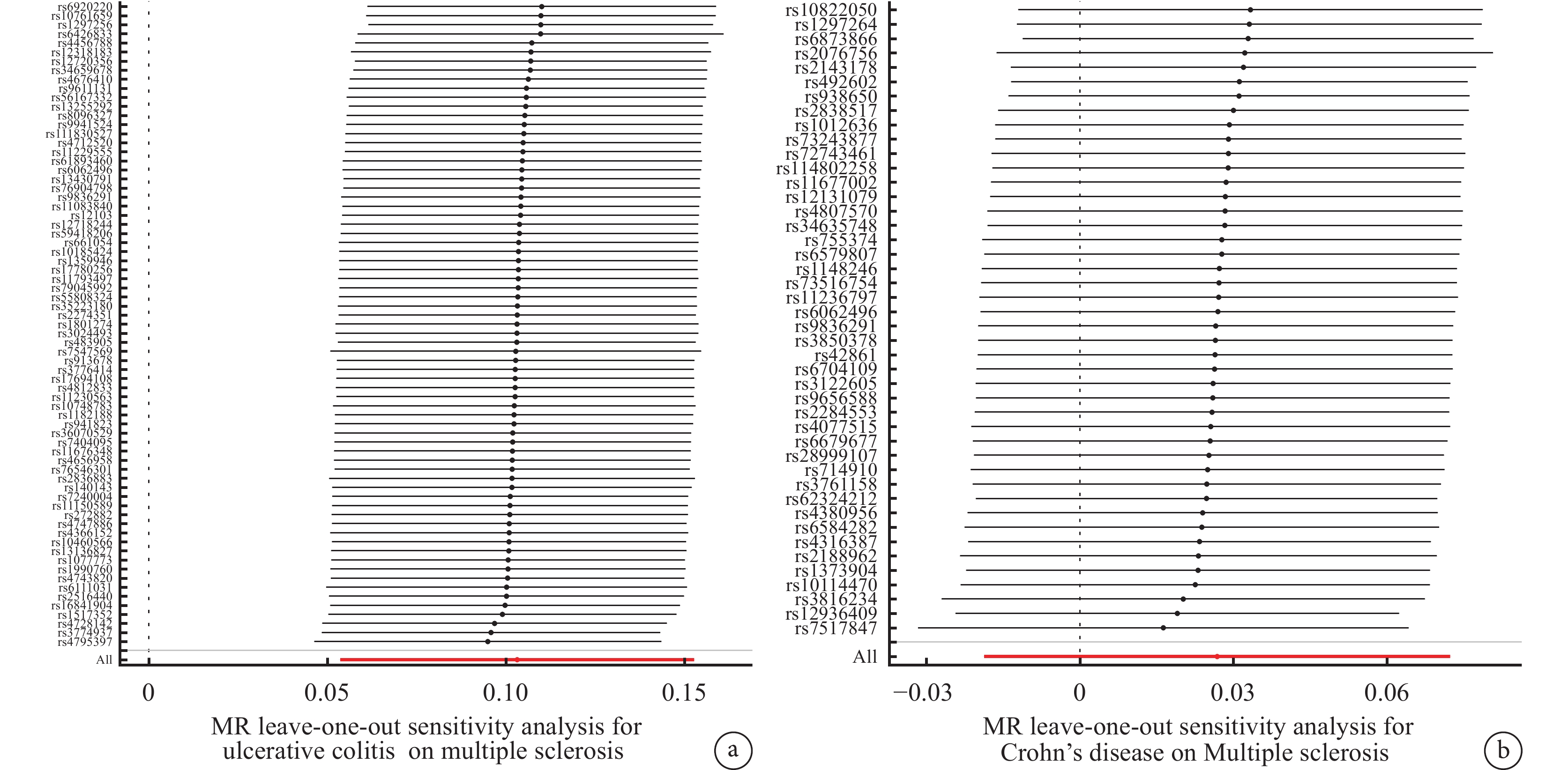 圖4
反向MR敏感性分析結果
圖4
反向MR敏感性分析結果
a:潰瘍性結腸炎;b:克羅恩病。
3 討論
本研究進行了雙向和雙樣本MR研究,以檢驗多發性硬化與炎癥性腸病風險之間的因果效應。研究結果支持多發性硬化是潰瘍性結腸炎發病風險的危險因素,但不是克羅恩病的危險因素。且本研究沒有證據表明克羅恩病與潰瘍性結腸炎和多發性硬化的發病風險存在因果關系。
在既往的流行病學研究中,普遍認為多發性硬化與潰瘍性結腸炎之間存在關聯,但是具體的關系尚存在爭議。Nabizadeh等[19]在2023年的一項Meta分析發現潰瘍性結腸炎可使多發性硬化癥的風險增加50%以上,但多發性硬化癥不會增加潰瘍性結腸炎發生的風險。但另一項有關多發性硬化與炎癥性腸病的Meta分析則認為多發性硬化癥患者患潰瘍性結腸炎的風險增加,反之亦然[10]。2021年,Yang等[20]一項關于多發性硬化癥和炎癥性腸病之間的共同遺傳結構的研究認為,多發性硬化和潰瘍性結腸炎之間的遺傳相關性明顯大于多發性硬化和克羅恩病之間的遺傳相關性,我們的研究結果與這一觀點契合。
潰瘍性結腸炎是一種慢性疾病,始于直腸,通常以連續方式向近端延伸,穿過部分或整個結腸,其炎癥侵襲局限于黏膜表面[21]。其發病機制涉及腸道微生物群的生態失調,炎癥應激導致腸道屏障功能破壞,免疫反應失衡等[22]。因此多發性硬化與潰瘍性結腸炎的關聯機制可能涉及以下幾個方面。第一、可能與輔助性T細胞(Th)17細胞有關,既往多發性硬化與潰瘍性結腸炎的免疫機制研究表明,Th17細胞及其分泌的細胞因子在多發性硬化與潰瘍性結腸炎都發揮了作用。潰瘍性結腸炎局部可產生較多的白細胞介素(IL)、IL-13和Th17細胞因子,細胞因子的作用導致腸道黏膜的炎癥反應,引起潰瘍性結腸炎的病理改變[23]。在多發性硬化癥中,應激誘導的Th17細胞活化參與了神經元損傷和炎癥過程。這些細胞因子可能導致血腦屏障的破壞,使得免疫細胞進入中樞神經系統,引發炎癥反應并損傷神經組織[24]。多發性硬化與潰瘍性結腸炎IL-17生成增加表明Th17細胞共同參與兩種疾病的作用機制。第二,可能與腦與腸道的相互作用相關,微生物群在維持腸道屏障平衡方面起著重要作用,值得注意的是,常見的多發性硬化動物模型中也觀察到了微生物群的改變[25]。腸道微環境有能力調節自身反應性T細胞的激活和分化,并將它們引導到中樞神經系統[26]。當腸道通透性發生變化時,通過黏膜的有害或免疫原性抗原進入的流量增加,從而導致調節或持續的神經免疫失調[27]。目前還需要進一步的基礎研究來探索這種關系背后的潛在共享機制。
本研究有以下優勢,首先,這是首次利用公共數據庫和雙樣本孟德爾隨機化方法來評估多發性硬化癥和炎癥性腸病之間的因果關系。與傳統的觀察性研究相比,這種方法減少了混雜因素、反向因果關系和暴露偏倚等因素對結果造成的影響。其次,我們還使用了多種MR方法來獲得更準確的結果。最后,采用敏感性分析方法驗證了研究結果的可靠性。當然,我們的研究也存在一些局限性。本研究中所使用數據庫的研究人群主要是歐洲人群。因此,在將本研究的結論應用于其他種族群體時,有必要謹慎處理。此外,GWAS數據來自不同機構的數據,可能使用疾病診斷標準不同,而且缺乏按年齡、性別分組的亞組數據,無法比較亞組間的因果效應差異。
總的來說,本研究為多發性硬化癥和炎癥性腸病之間的因果關系提供了更新和更可靠的證據,本研究顯示多發性硬化會增加潰瘍性結腸炎的發生風險。因此臨床醫生應警惕多發性硬化患者的炎癥性腸病發病風險,及時進行早期篩查與治療。
聲明 本文無任何利益沖突。
多發性硬化癥是一種可以影響中樞神經系統的自身免疫性疾病。最常見的臨床表現是視神經炎、腦干和脊髓綜合征[1]。它是影響年輕成人中最常見的非創傷性致殘性疾病。過去幾年里,多發性硬化癥患病率呈顯著上升趨勢[2]。最新估計表明,全球受多發性硬化癥影響的人數超過200萬[3]。現有研究已證實,多發性硬化癥的發展受環境暴露和遺傳易感性的影響,但該疾病的確切發病機制尚未完全闡明[4]。有研究表明,自身免疫性疾病的存在與多發性硬化癥的易感性增加有關[5]。多發性硬化癥與其他自身免疫性疾病之間可能存在共享的遺傳因素或環境因素暴露[6]。
炎癥性腸病是一組慢性炎癥性疾病,主要包括潰瘍性結腸炎和克羅恩病,主要影響消化道的黏膜層。炎癥性腸病的病因在很大程度上仍然未知,目前主要認為其是由個體的遺傳易感性催化下對腸道微生物的異常和持續的免疫反應引起的[7]。既往的很多觀察性研究發現,炎癥性腸病與多發性硬化相互合并的風險增加[8, 9],2022年發布的一項系統評價發現,多發性硬化癥患者中炎癥性腸病的患病率更高,反之,在多發性硬化癥患者中,發生克羅恩病或潰瘍性結腸炎的風險同樣較高[10]。
這些研究表明多發性硬化與炎癥性腸病之間似乎存在某種關聯,但是這些研究并不能說明二者存在因果關系,因為觀察性研究易受到混雜因素的反向因果關系的影響,從而使兩者間的方向性和因果關系仍存在不確定性。因此,有必要利用更可靠的方法來評估疾病之間的因果關系。
孟德爾隨機化(Mendelian randomization,MR)是一種遺傳流行病學方法,利用單核苷酸多態性(single-nucleotide polymorphisms,SNP)作為工具變量,評估暴露與結果之間的潛在因果關系[11]。混雜因素是流行病學研究中因果推斷的重要妨礙因素。然而,MR是利用基因變異在后代中的隨機分配原則,因為個體的基因型在受孕時確定,并在此后保持不變[12]。因此MR可以盡量繞過潛在問題,如混雜因素、逆向因果偏倚以及觀察性研究中隨機對照實驗的代表性和可行性等來推斷因果關聯。據我們所知,目前還沒有可用的MR研究多發性硬化與炎癥性腸病之間可能的因果關系。因此,我們決定應用MR方法來研究多發性硬化與炎癥性腸病的因果關聯。
1 方法
1.1 研究設計
本研究從全基因組關聯研究(genome-wide association study,GWAS)數據庫中篩選了多發性硬化、潰瘍性結腸炎與克羅恩病的數據集進行雙向MR分析。MR分析需要滿足以下三個假設:① 工具變量與暴露因素(多發性硬化)強相關;② 工具變量不和混雜因素相關;③ 工具變量只能通過暴露因素影響結局變量(炎癥性腸病)。反向MR研究將炎癥性腸病作為暴露變量,多發性硬化作為結局變量,但仍遵循以上三大假設。
1.2 數據來源
本研究的數據來自OpenGWAS公開可獲取的疾病數據庫。研究數據來源見表1。
1.3 SNP的選擇
本研究根據MR研究的核心假設使用R軟件包TwoSampleMR來確定所使用的SNP。首先,篩選出與暴露因素多發性硬化、潰瘍性結腸炎和克羅恩病有顯著相關的SNP(P=5×10?8),并調整參數r2=0.001,kb=10 000,去除r2>0.001的SNP,以排除連鎖不平衡的影響。然后再將暴露變量和結局變量合并,對齊等位基因,排除具有中間等位基因頻率的回文SNP。并利用MR-PRESSO檢驗[13]剔除離群SNP。最后計算F統計量確保不存在弱工具變量(F>10),F統計量計算公式為 [14]。
[14]。
1.4 MR分析
在協同了暴露與結局的GWAS效應等位基因后,使用逆方差加權(inverse variance weighted,IVW)[15]、加權中位數法(weighted median,WM)[16]、MR-Egger[17]方法進行MR分析。IVW方法因為較為準確,作為分析結果的主要方法,另外兩種方法用以輔助分析,用以判斷和IVW方法所得到的結論方向是否一致。為了確保分析結果的穩健性和有效性,我們還進行了敏感性分析。Cochran’s Q檢驗[18]來檢查異質性,MR-Egger回歸方法通過截距項評估潛在的多效性。此外,還使用了留一法進行敏感性分析,以判斷單個SNP是否對每個MR研究的結果產生過大影響。
1.5 統計分析
采用R軟件(版本4.1.2)進行統計分析。將P<0.05視為有統計學意義。結果以比值比(odds ratio,OR)及其相應的95%可信區間(confidence interval,CI)呈現。當OR>1且P<0.05時,表示正相關;當OR<1且P<0.05時,表示負相關。這些統計閾值用于評估變量之間關系的強度和顯著性。
2 結果
2.1 多發性硬化與炎癥性腸病的因果影響
2.1.1 多發性硬化與潰瘍性結腸炎的因果效應
多發性硬化數據集中共篩選出49個與多發性硬化顯著相關的獨立SNP,當這些SNP與結局變量潰瘍性結腸炎相關聯時,有5個SNP丟失,但未發現回文SNP。MR-PRESSO分析時發現15個離群SNP(rs1131265、rs11554159、rs12210359、rs2857700、rs3748817、rs4410871、rs4780355、rs4796791、rs4976646、rs60600003、rs7923837、rs842639、rs926382、3rs9277535、rs9967792)。將上訴SNP剔除后再次進行IVW分析,結果顯示,遺傳預測的多發性硬化患者發生潰瘍性結腸炎風險升高[IVW:OR=1.07,95%CI(1.012,1.134),P=0.018]。WM與MR-Egger方法與IVW方法得到的結果方向一致(表2)。Cochran’ Q檢驗結果顯示P<0.05,表明存在異質性,但本研究采用隨機效應模型進行分析,減少了異質性影響。MR-Egger截距并未顯示水平多效性(intercept=0.003,P=0.81)。留一法分析表明,該結果并不受單個SNP影響(圖1)。
 圖1
多發性硬化對潰瘍性結腸炎的留一法分析結果
圖1
多發性硬化對潰瘍性結腸炎的留一法分析結果
2.1.2 多發性硬化與克羅恩病的因果效應
當49個SNP與結局變量克羅恩病相關聯時,有4個SNP丟失。同時發現了6個回文SNP(rs1131265、rs12296430、rs1359062、rs212405、rs9736016、rs9989735),去除它們后,IVW分析[OR=1.043,95%CI(0.959,1.134),P=0.328]未發現多發性硬化對克羅恩病之間的因果關聯。MR-PRESSO分析發現離群值,但是去除這些離群SNP后,還剩30個SNP進行分析,并不影響最終結果[OR=0.987,95%CI(0.922,1.057),P=0.715](圖2a)。Cochran Q檢驗(P<0.05)表明存在異質性。多效性檢驗MR-Egger回歸的截距為?0.005(P=0.627),表明不存在潛在的水平多效性。留一分析表明,rs2857700與其他SNP扮演著矛盾的角色(圖2b)。
 圖2
多發性硬化對克羅恩病的MR分析結果
圖2
多發性硬化對克羅恩病的MR分析結果
a:MR分析結果;b:留一法分析結果。
2.2 反向MR分析
以炎癥性腸病為暴露因素,多發性硬化為結局變量。潰瘍性結腸炎數據庫中篩選出87個與潰瘍性結腸炎顯著相關的獨立SNP,經過篩選后,最終確定71個SNP作為工具變量,IVW結果顯示,潰瘍性結腸炎對多發性硬化存在影響[IVW:OR=1.109,95%CI(1.005,1.165),P<0.001],但是MR-Egger分析與IVW分析結果方向不一致(圖3a),因此認為潰瘍性結腸炎和多發性硬化之間可能不存在因果效應。從克羅恩病數據庫中確定了44個SNP作為工具變量,IVW表明克羅恩病和多發性硬化之間不存在因果效應[IVW:OR=1.027,95%CI(0.981,1.075),P=0.248](圖3b)。兩個結果的敏感性分析均顯示反向MR的結果可靠(圖4a、圖4b)。
 圖3
反向MR分析結果
圖3
反向MR分析結果
a:潰瘍性結腸炎;b:克羅恩病。
 圖4
反向MR敏感性分析結果
圖4
反向MR敏感性分析結果
a:潰瘍性結腸炎;b:克羅恩病。
3 討論
本研究進行了雙向和雙樣本MR研究,以檢驗多發性硬化與炎癥性腸病風險之間的因果效應。研究結果支持多發性硬化是潰瘍性結腸炎發病風險的危險因素,但不是克羅恩病的危險因素。且本研究沒有證據表明克羅恩病與潰瘍性結腸炎和多發性硬化的發病風險存在因果關系。
在既往的流行病學研究中,普遍認為多發性硬化與潰瘍性結腸炎之間存在關聯,但是具體的關系尚存在爭議。Nabizadeh等[19]在2023年的一項Meta分析發現潰瘍性結腸炎可使多發性硬化癥的風險增加50%以上,但多發性硬化癥不會增加潰瘍性結腸炎發生的風險。但另一項有關多發性硬化與炎癥性腸病的Meta分析則認為多發性硬化癥患者患潰瘍性結腸炎的風險增加,反之亦然[10]。2021年,Yang等[20]一項關于多發性硬化癥和炎癥性腸病之間的共同遺傳結構的研究認為,多發性硬化和潰瘍性結腸炎之間的遺傳相關性明顯大于多發性硬化和克羅恩病之間的遺傳相關性,我們的研究結果與這一觀點契合。
潰瘍性結腸炎是一種慢性疾病,始于直腸,通常以連續方式向近端延伸,穿過部分或整個結腸,其炎癥侵襲局限于黏膜表面[21]。其發病機制涉及腸道微生物群的生態失調,炎癥應激導致腸道屏障功能破壞,免疫反應失衡等[22]。因此多發性硬化與潰瘍性結腸炎的關聯機制可能涉及以下幾個方面。第一、可能與輔助性T細胞(Th)17細胞有關,既往多發性硬化與潰瘍性結腸炎的免疫機制研究表明,Th17細胞及其分泌的細胞因子在多發性硬化與潰瘍性結腸炎都發揮了作用。潰瘍性結腸炎局部可產生較多的白細胞介素(IL)、IL-13和Th17細胞因子,細胞因子的作用導致腸道黏膜的炎癥反應,引起潰瘍性結腸炎的病理改變[23]。在多發性硬化癥中,應激誘導的Th17細胞活化參與了神經元損傷和炎癥過程。這些細胞因子可能導致血腦屏障的破壞,使得免疫細胞進入中樞神經系統,引發炎癥反應并損傷神經組織[24]。多發性硬化與潰瘍性結腸炎IL-17生成增加表明Th17細胞共同參與兩種疾病的作用機制。第二,可能與腦與腸道的相互作用相關,微生物群在維持腸道屏障平衡方面起著重要作用,值得注意的是,常見的多發性硬化動物模型中也觀察到了微生物群的改變[25]。腸道微環境有能力調節自身反應性T細胞的激活和分化,并將它們引導到中樞神經系統[26]。當腸道通透性發生變化時,通過黏膜的有害或免疫原性抗原進入的流量增加,從而導致調節或持續的神經免疫失調[27]。目前還需要進一步的基礎研究來探索這種關系背后的潛在共享機制。
本研究有以下優勢,首先,這是首次利用公共數據庫和雙樣本孟德爾隨機化方法來評估多發性硬化癥和炎癥性腸病之間的因果關系。與傳統的觀察性研究相比,這種方法減少了混雜因素、反向因果關系和暴露偏倚等因素對結果造成的影響。其次,我們還使用了多種MR方法來獲得更準確的結果。最后,采用敏感性分析方法驗證了研究結果的可靠性。當然,我們的研究也存在一些局限性。本研究中所使用數據庫的研究人群主要是歐洲人群。因此,在將本研究的結論應用于其他種族群體時,有必要謹慎處理。此外,GWAS數據來自不同機構的數據,可能使用疾病診斷標準不同,而且缺乏按年齡、性別分組的亞組數據,無法比較亞組間的因果效應差異。
總的來說,本研究為多發性硬化癥和炎癥性腸病之間的因果關系提供了更新和更可靠的證據,本研究顯示多發性硬化會增加潰瘍性結腸炎的發生風險。因此臨床醫生應警惕多發性硬化患者的炎癥性腸病發病風險,及時進行早期篩查與治療。
聲明 本文無任何利益沖突。