現代臨床研究評價體系越來越重視“個體”患者的臨床特征、診療方案、復雜干預措施的評價。傳統隨機對照試驗多適用于評價固定干預、非適應性治療方案,無法滿足評價適應性干預的需求,使得研究者更加傾向探索一種個體化、適應性的臨床試驗設計,順序多重分配隨機試驗(sequential multiple assignment randomized trial,SMART)應勢而生。本文介紹SMART設計的原理、關鍵要素和實施要點,進一步探析傳統臨床試驗設計與中醫辨證論治不相適應的局限性,并通過實例展示SMART設計能夠較好地滿足中醫臨床試驗的需求,有著廣闊的發展前景,期望為研究者在設計臨床試驗方案時提供有益的借鑒和啟發。
引用本文: 周莎, 帥雨杏, 吉萌萌, 錢真真, 姜燕華, 荊志偉, 劉熾, 李紅毅, 禤國維, 陳新林. 基于適應性干預與順序多重分配隨機試驗設計探討中醫“辨證論治”治療策略的評價方法. 中國循證醫學雜志, 2024, 24(12): 1476-1481. doi: 10.7507/1672-2531.202404079 復制
版權信息: ?四川大學華西醫院華西期刊社《中國循證醫學雜志》版權所有,未經授權不得轉載、改編
近年來,現代醫學逐漸重視且開始構建適應“個體化”醫學的臨床評價體系,重視對“個體”患者的臨床特征、診療方案以及復雜干預措施的評估[1]。因此,適應性干預(adaptive interventions,AI)[2]被廣泛關注和應用,特別是用于慢性、復發性疾病的治療和慢病管理,譬如:肥胖、抑郁癥、高血壓、腫瘤、血液病等病癥。然而,傳統臨床試驗設計,主要是對固定干預、非AI的評價。為滿足AI的評價需求,一種創新的臨床試驗設計,順序多重分配隨機試驗(sequential multiple assignment randomized trial,SMART)設計逐漸受到研究者關注,并引發相關領域的研究與實踐。在國際上,SMART設計備受矚目;與之相對的是,其在國內研究領域,認知與應用程度尚有待提高。因此,本文詳細解析了SMART核心要素及實施關鍵,闡述了傳統臨床試驗設計與中醫“辨證論治”之間不相適應的制約因素,深入探討SMART在中醫臨床試驗中的應用價值。
1 AI是治療和管理慢性復發性疾病的新模式
AI正在成為治療和長期管理慢性復發性疾病的新模式。因為慢性復發性疾病的治療方案,需要考慮治療順序和治療變化的時間點,并收集治療期間患者的有效性、安全性和依從性等指標來決定后續治療,譬如:肥胖癥、抑郁癥、高血壓病、腫瘤、血液病、免疫系統疾病等[3]。
AI是一系列決策規則,規定在治療的決策階段,是否、如何、何時、基于哪些措施來調整治療方案,譬如:改變劑量(藥物劑量、治療強度)、改變治療類型(藥物治療、物理治療)等,也被稱為動態治療方案(dynamic treatment regimes,DTR)[4],或適應性治療策略(adaptive treatment strategy,ATS)[5,6]。
AI的構建涉及4個基本要素:① 關鍵決策點。治療全過程中,設定一系列關鍵決策點,包括患者的訪視節點(初診、復診、隨訪等)。值得關注的是,時間節點的確定,除了考慮離散時間因素外;還可以患者事件為依據,例如在前期治療階段,何時對患者應答/無應答進行判定。② 治療選項。每個關鍵決策點,匹配相應的治療方案。治療方案可以是單一的,也可以是多個,例如:更換藥物;調整劑量(增加、減少、維持);多種治療手段的聯用(藥物+物理治療);或選擇不同治療強度(低、中、高);此外,轉診策略也是一種可選方案(轉至其它科室或專項門診)。③ 調整變量(tailoring variables)。在每個關鍵決策點上,設定一個或多個調整變量。后續治療方案如何選擇,取決于本環節的關鍵測量指標,即調整變量個體或環境的特定屬性,最常用的是對前一階段治療的有效/無效應答,還有病情的嚴重程度分級、并發癥的數量、前一階段治療引發的副反應等。④ 決策規則。務必設置配套的決策規則,與各個關鍵決策點相對應,從而保證每位病人在各個關鍵決策點上,在調整變量值輸入后遵循預設的決策規則,在眾多治療選項中精準匹配到一個或多個適宜的治療方法。以中藥治療良性陣發性位置性眩暈(benign paroxysmal positional vertigo,BPPV)為例,一個決策規則如下:若在第一階段治療結束后(4周),評估發現眩暈殘障程度評定量表(dizziness handicap inventory,DHI)降低≥15分,針對這部分患者,則維持上一階段的藥物治療方案(效不更方);若第一階段治療結束后(4周),評估發現DHI降低<15分,針對這部分患者,則進行換方治療(不效更方)。
AI提供了一種操作策略的方法(例如,維持治療、加藥/減藥、換藥),產生個體化的動態治療序列,充分考慮個體的實際需求,并隨著病情變化,逐步調整和更換治療方法。相較于固定干預,即對所有患者提供相同類型或劑量的干預,AI的優勢日益顯現。
2 SMART是AI研究的新方法
制定高質量AI時,需解答一系列關鍵問題,如:何時啟動治療、選擇何種治療方式、何時調整劑量、選擇換藥最佳時機、決定后續治療方案、安排治療順序以及根據何種信息作出上述決策。然而,實操中,往往缺乏充足的經驗證據和理論基礎對這一系列問題進行解答。基于此,SMART作為一種新的試驗設計,由美國密歇根大學統計學系與社會研究所的專家Murphy[7]基于Lavori和Dawson[8,9]的研究成果提出,旨在運用試驗設計原則,提供上述問題的答案,從而建立最佳AI。
SMART的目標在于解決3個研究目的:① 分析不同干預階段及方案的療效差異,如第一階段干預方案之間的差異,或無反應受試者的第二階段干預方案之間的差異;② 比較嵌入式AI的優缺點;③ 確定最佳AI方案,包括干預類型、劑量/強度、換藥時間、治療先后順序等因素。SMART是一種明確為建立經驗支持的AI而開發的特殊類型的研究設計,使用試驗設計原則來獲得關于AI的關鍵問題的答案,從而完善理論模型、專家臨床共識應用,構建最佳AI。
3 SMART設計的關鍵要素和實施要點
SMART是一種專門構建最佳AI的研究設計,由于AI具有兩種特性[10]:① 個性化,根據患者個體特性和實際需求精準施策;② 適應性,即隨著治療進程的推進和患者需求的不斷變化,適時調整干預措施。因此,SMART設計與實施需關注以下關鍵要素。
3.1 樣本量估計
SMART設計的核心目標是構建最佳的AI。為此,必須確保納入充足的樣本量,從而具備檢驗最佳AI的效能,并以具有臨床意義的樣本量排除其他AI。SMART設計中,最具挑戰性的環節便是如何確定合適的樣本量[11]。為此,Scott等[12,13]研究者針對特定常見的兩階段SMART設計提出了一種模擬法,使第一階段和第二階段的隨機化概率相等,讓患者選擇真正最佳AI的機會最大化。Artman等[11]主張利用最佳多次比較法(using multiple comparison with the best,MCB)[14-16]和蒙特卡洛模擬(Monte Carlo),計算所需的檢驗效能,以及實現80%檢驗效能所需樣本量;并探討在未嵌入調整變量的SMART中使用Q-learning算法來估算最佳AI[17]。Auyeung等[18]開展的SMART設計的臨床試驗,以接受高劑量干擾素-α治療的轉移性惡性黑色素瘤患者為研究對象,進行神經行為治療,該試驗的樣本量估算采用了Scott等[12,13]提出的模擬法,以確保試驗結果的有效性和可靠性。
3.2 多重隨機化設定
SMART是一種多階段試驗設計(multi-stage randomized trial),根據個體對初始干預的反應確定最佳AI[19]。AI是一系列決策規則,由調整變量提供信息,這些規則根據個體的特征和/或對治療的反應確定干預的不同階段。SMART通常使用初始隨機化將參與者分配到兩種(或多種)治療方案之一,然后在早期、中期的關鍵決策點上測量調整變量,根據測量結果指導個體患者的后續治療決策。與隨機對照試驗(randomized controlled trial,RCT)相似,SMART采用隨機化使得研究者能夠對干預方案的相對有效性進行有效因果推斷,而非僅限于無法驗證的假設[20,21]。不同的是,RCT的受試者會被隨機分配至單一固定治療組;而SMART中,患者可能會根據調整變量結果,重新隨機分配接受后續治療,分配過程可能采用預先隨機化或實時(順序)隨機化方法[22]。無論選用何種分配方案,在每個關鍵決策點,參與者將被分配至其中一個嵌入式AI,從而接受相應的治療序列。SMART可能會在整個過程中使用多個關鍵決策點和調整變量,其中,兩個決策點最常見[23]。這也意味著參與者將被多次隨機分配。
因此,與傳統RCT相比,SMART的獨特之處在于使用多重隨機化來最終確定最佳嵌入式AI,即干預方式的不同組合及先后順序。更為準確地說,SMART研究本身即是一項多重隨機化研究。
3.3 提高可行性和可接受性
SMART設計具有創新性,與雙臂RCT存在顯著差異。因此,臨床研究中SMART的設計和實施仍存在諸多困難。針對此問題,Almirall等[24]研究者提出SMART預試驗能夠有效地應對可接受性與可行性方面的挑戰。可行性主要涵蓋兩個方面:一是研究者是否能高效完成SMART研究過程中的各項環節,如病例招募、隨機化等;二是AI措施是否能順利實施。可接受性則涉及研究對象參與治療的主動程度以及對于治療(包含醫護人員)的滿意程度等。需要注意的是,在實施小規模的SMART預試驗時,研究目的并非在于評估AI的療效,因此在進行統計分析時,應避免對數據進行過度解讀。相反,SMART預試驗研究目標在于優化研究設計,評估研究方案及試驗中所采用的治療手段的可行性,同時評估患者對治療方案的接受度、依從性[25]。總之,開展SMART預試驗,能為籌備更大規模的全面SMART試驗奠定堅實基礎。
3.4 統計分析
頻率學派統計方法,如t檢驗、卡方檢驗、F檢驗等,作為統計分析的重要工具,已廣泛用于SMART設計的數據分析。然而,這些方法應用于SMART設計時,存在一定的局限性。例如面對期中分析,采用校正一類錯誤的方法,難于滿足SMART設計的要求;其次針對個體治療方案的調整,頻率學派統計方法難以作出精確預測。而貝葉斯統計能結合先驗信息以及收集到的數據,綜合評價治療效果;貝葉斯統計利用先驗數據,有助于對個體治療方案進行預測,在SMART設計中展現出明顯優勢。Chevret等[26]收集全球范圍內貝葉斯適應性設計的相關文獻,深入研究后表明,貝葉斯統計在臨床試驗設計和分析方面具有優勢,是適合于SMART設計的統計方法。我們認為,頻率學派統計與貝葉斯統計的綜合運用,是未來SMART設計的主流分析方法。
使用SMART試驗數據,對其嵌入AI進行比較時,務必充分考量SMART的特性。Nahum-Shani[27]提出了方差分析、線性回歸和邊際結構模型(marginal structural models,MSM)相結合的方法,用以分析嵌入式AI的數據。Lu等[28]將此方法應用于單中心、多臂SMART試驗,結合SMART設計與縱向數據的核心特點,同時考慮試驗的時效性,得到更小的標準誤,提高了統計效能。Dziak等[29]面對SMART重復測量的二分類數據,構建混合效應模型;并開展一個SMART試驗進行驗證,采用蒙特卡洛模擬證實了該方法的良好性能。
SMART設計在臨床試驗中面臨諸多挑戰,如樣本量估計、隨機化程序設定、提高患者依從性及統計分析等。研究者通過不斷探索、比較分析、實踐反饋,尋求解決辦法。未來將拓展SMART設計在多領域應用,為研究者提供更有效、穩定的方案。
4 SMART設計可滿足中醫臨床試驗的需求
4.1 辨證論治實質是一種AI
辨證論治作為中醫臨床診療的基石,貫穿于整個診療過程。證具有個體差異性、時相性、空間性和動態性特征[30]:① 證的個體差異性。由于人的體質差異,故感受同一病邪,可能表現為不同的病證。即便同一病證,由于個體反應性差異,也可以表現出不同的癥狀。② 證的時相性。同一疾病,由于所處階段不同,臨床表現各異,因而證也不同,以積聚為例,在初期、中期和晚期的不同階段,證也會發生變化[31]。③ 證的空間性。如感冒,與不同地域的氣候有關,形成風寒感冒證、風熱感冒證、暑濕感冒證等。④ 證的動態性。疾病在內外環境多種因素共同作用下,不斷發生變化,因此,證在疾病發展過程中也絕非固定不變,而是始終處于動態變化之中。中醫辨證論治,充分考慮到證的個體差異性、時相性、空間性和動態性特征,是中醫治療手段在臨床中取得療效的關鍵所在,構成了中醫與西醫之顯著區別。中醫辨證論治作為一種以患者狀態調整為導向(以平為期、陰平陽秘),隨證施治、方隨證變的診療方案,體現了一種連續的、個性化、動態的復雜干預過程,實際上,就是一種AI。
4.2 構建反映中醫藥特色評價方法的必要性
療效評價方法應與臨床定位相適應。中醫和西醫是兩個不同的醫學體系,西醫的療效評價模式,著重于患者群體的整體水平,以同質化的視角審視患者群。這種采用固定干預、標準證候、分層分組的群體化療效評價思路,與適應性、動態化的中醫個體化診療特點并不完全適應[32]。當前西醫的評價體系,在全面展現中醫藥獨特優勢與特色方面存在局限性。其評價方式未能充分契合中醫對疾病本質的認知規律,因此,現行的評價框架亟待完善。為了更準確地評估中醫藥的療效與價值,有必要構建一套符合中醫藥特色的評價方法。這一新的評價方法將更能體現中醫藥的精髓與獨特性,為中醫藥進一步發展提供有力支撐。
4.3 SMART可應用于中醫臨床試驗
4.3.1 SMART設計與中醫臨床試驗的適用性
SMART是一種專門解決ATS問題、構建AI的臨床試驗設計[33],考慮患者特性制定個性化干預方案,并不斷根據患者對治療的反應動態調整干預措施,能夠體現中醫辨證論治的個體差異性、時相性、空間性和動態性,從而彰顯中醫個體化診療的優勢與特點。在個體化、適應性的中醫藥臨床療效評價研究中,SMART能進一步優化方案,探索更符合臨床實際需求的治療,同時全面評估中醫臨床療效的實際表現。
4.3.2 SMART應用于中醫臨床試驗的前景
國內已有學者對SMART在中醫藥研究領域應用進行了探討,如于亞南等[1]深入比較了SMART臨床試驗方法學特征與中醫臨床辨證施治特點,認為其能夠用科學、客觀的數據展示辨證論治的效果。曹卉娟等[34]指出,未來的中醫非藥物療法的療效評價研究,可以考慮采用SMART設計模式進行效果評價或實施應用相關的研究。卜志軍等[35]展示了中醫藥領域應用SMART設計的樣本量估算過程。孫源等[36]闡述中醫藥SMART設計數據整理及分析階段的統計假設和統計分析思路方法,強調SMART設計中如何規范處理缺失數據的問題。
4.3.3 SMART應用于中醫臨床試驗的實例
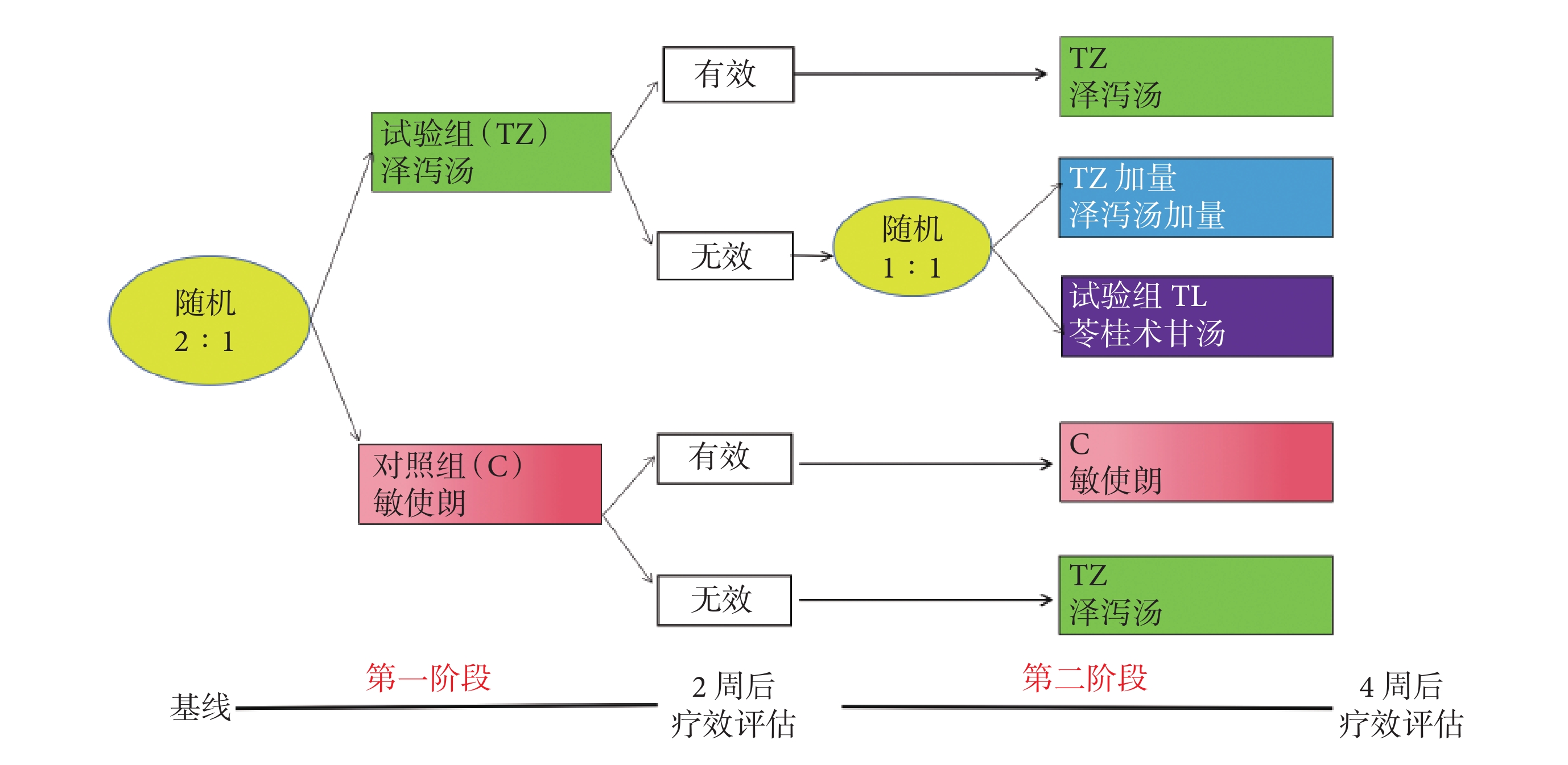
在中醫SMART臨床試驗方面,我們探索性采用多中心、SMART兩階段設計,開展金匱澤瀉湯加味辨證治療痰濕型BPPV臨床試驗[37](注冊號:ChiCTR2100048603),試圖證明SMART設計用于中醫臨床試驗的可行性。如圖1所示,第一階段:為澤瀉湯加味與敏使朗的RCT,入組患者被隨機分配對照組(C)、試驗組(TZ),分別接受敏使朗、澤瀉湯加味治療,服藥2周后,根據主要療效指標DHI作一次療效評價,判斷治療是否有效決定第二階段治療方案。第二階段:既往接受敏使朗(C)治療的患者,評估有效則繼續接受敏使朗(C)治療,無效則替換為澤瀉湯(TZ)。既往接受澤瀉湯(TZ)治療的患者,評估有效則繼續接受澤瀉湯(TZ)治療,無效則進入隨機化分組,替換為苓桂術甘湯(TL)或澤瀉湯加量方(加量TZ)。
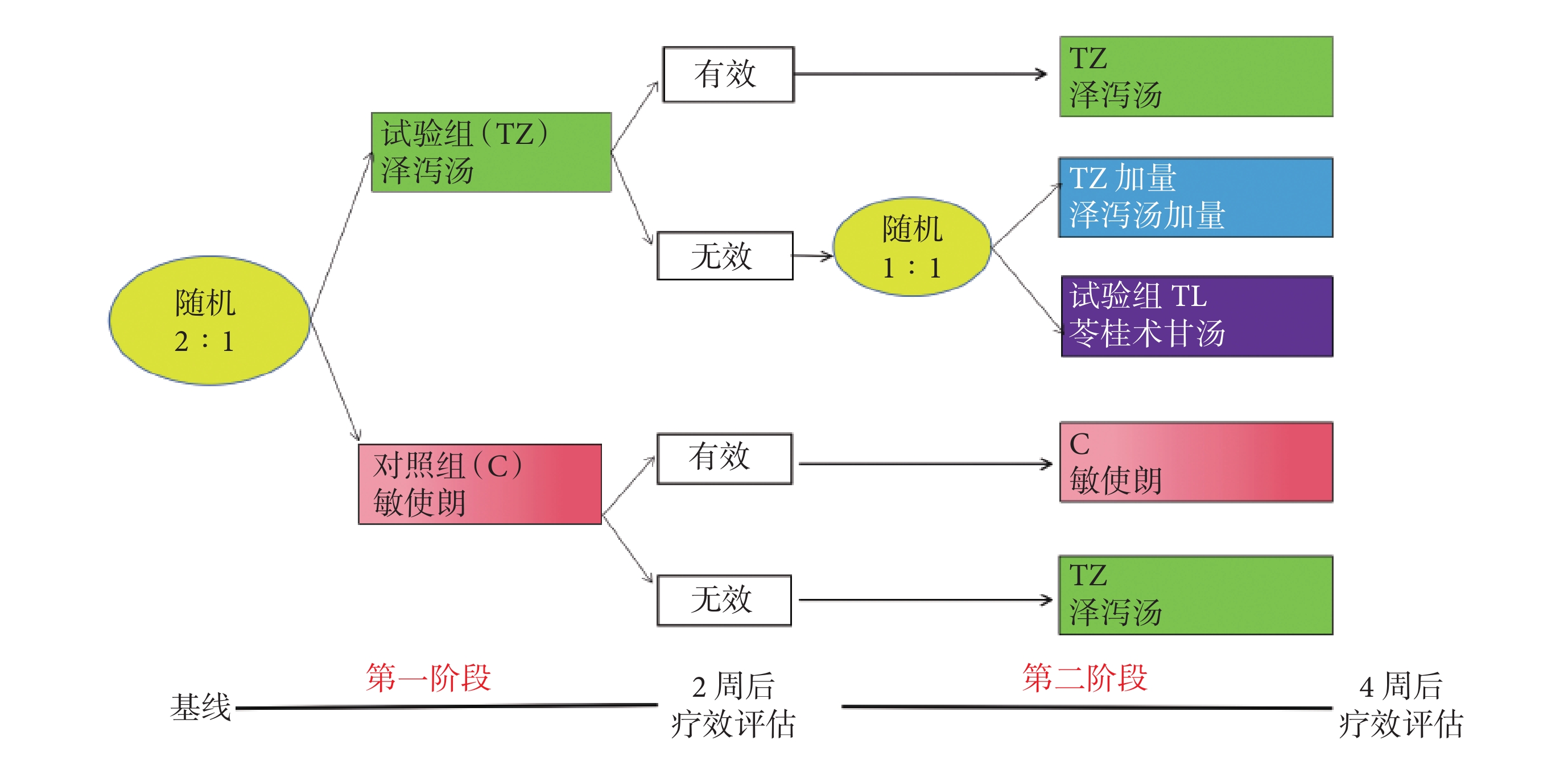 圖1
SMART設計中醫臨床試驗實例示意圖
圖1
SMART設計中醫臨床試驗實例示意圖
通過該試驗,我們發現SMART的應用,能夠實現隨證/癥加減,根據患者服藥后的反應進行處方、用藥及劑量的調整,更貼近中醫“效不更方”“不效更方”的臨床實際,初步認為SMART可以應用于中醫臨床試驗。
5 討論
如何將循證醫學技術方法應用于中醫臨床評價,是當前行業關注的焦點和難點。中醫臨床治療強調辨證論治,注重隨“證”與“癥”加減,并根據患者服藥后的反應適時調方。SMART作為一種根據患者特性制定個性化干預方案(即干預類型與劑量),并依據患者反應不斷調整干預策略的試驗設計,結合了臨床醫生主觀能動性與隨機化原則,能夠有效地模擬真實臨床實踐中醫生根據患者個體差異和病情變化進行個體化、適應性診療的過程。SMART能夠提供科學、客觀的數據展示辨證論治的成效,因此,是一種較為適宜用于評估中醫辨證論治干預效果的試驗設計方法。SMART設計有助于豐富中醫藥臨床試驗方法,為中醫臨床療效評價探尋新的有效路徑。鑒于其重要性,該設計在中醫藥臨床研究中具備廣泛推廣和應用的價值。通過分析與探索性試驗印證,我們發現SMART設計能夠較好地滿足中醫臨床試驗的需求,有著廣闊的發展前景,期為研究者在設計方案時提供有益的借鑒和啟發。
近年來,現代醫學逐漸重視且開始構建適應“個體化”醫學的臨床評價體系,重視對“個體”患者的臨床特征、診療方案以及復雜干預措施的評估[1]。因此,適應性干預(adaptive interventions,AI)[2]被廣泛關注和應用,特別是用于慢性、復發性疾病的治療和慢病管理,譬如:肥胖、抑郁癥、高血壓、腫瘤、血液病等病癥。然而,傳統臨床試驗設計,主要是對固定干預、非AI的評價。為滿足AI的評價需求,一種創新的臨床試驗設計,順序多重分配隨機試驗(sequential multiple assignment randomized trial,SMART)設計逐漸受到研究者關注,并引發相關領域的研究與實踐。在國際上,SMART設計備受矚目;與之相對的是,其在國內研究領域,認知與應用程度尚有待提高。因此,本文詳細解析了SMART核心要素及實施關鍵,闡述了傳統臨床試驗設計與中醫“辨證論治”之間不相適應的制約因素,深入探討SMART在中醫臨床試驗中的應用價值。
1 AI是治療和管理慢性復發性疾病的新模式
AI正在成為治療和長期管理慢性復發性疾病的新模式。因為慢性復發性疾病的治療方案,需要考慮治療順序和治療變化的時間點,并收集治療期間患者的有效性、安全性和依從性等指標來決定后續治療,譬如:肥胖癥、抑郁癥、高血壓病、腫瘤、血液病、免疫系統疾病等[3]。
AI是一系列決策規則,規定在治療的決策階段,是否、如何、何時、基于哪些措施來調整治療方案,譬如:改變劑量(藥物劑量、治療強度)、改變治療類型(藥物治療、物理治療)等,也被稱為動態治療方案(dynamic treatment regimes,DTR)[4],或適應性治療策略(adaptive treatment strategy,ATS)[5,6]。
AI的構建涉及4個基本要素:① 關鍵決策點。治療全過程中,設定一系列關鍵決策點,包括患者的訪視節點(初診、復診、隨訪等)。值得關注的是,時間節點的確定,除了考慮離散時間因素外;還可以患者事件為依據,例如在前期治療階段,何時對患者應答/無應答進行判定。② 治療選項。每個關鍵決策點,匹配相應的治療方案。治療方案可以是單一的,也可以是多個,例如:更換藥物;調整劑量(增加、減少、維持);多種治療手段的聯用(藥物+物理治療);或選擇不同治療強度(低、中、高);此外,轉診策略也是一種可選方案(轉至其它科室或專項門診)。③ 調整變量(tailoring variables)。在每個關鍵決策點上,設定一個或多個調整變量。后續治療方案如何選擇,取決于本環節的關鍵測量指標,即調整變量個體或環境的特定屬性,最常用的是對前一階段治療的有效/無效應答,還有病情的嚴重程度分級、并發癥的數量、前一階段治療引發的副反應等。④ 決策規則。務必設置配套的決策規則,與各個關鍵決策點相對應,從而保證每位病人在各個關鍵決策點上,在調整變量值輸入后遵循預設的決策規則,在眾多治療選項中精準匹配到一個或多個適宜的治療方法。以中藥治療良性陣發性位置性眩暈(benign paroxysmal positional vertigo,BPPV)為例,一個決策規則如下:若在第一階段治療結束后(4周),評估發現眩暈殘障程度評定量表(dizziness handicap inventory,DHI)降低≥15分,針對這部分患者,則維持上一階段的藥物治療方案(效不更方);若第一階段治療結束后(4周),評估發現DHI降低<15分,針對這部分患者,則進行換方治療(不效更方)。
AI提供了一種操作策略的方法(例如,維持治療、加藥/減藥、換藥),產生個體化的動態治療序列,充分考慮個體的實際需求,并隨著病情變化,逐步調整和更換治療方法。相較于固定干預,即對所有患者提供相同類型或劑量的干預,AI的優勢日益顯現。
2 SMART是AI研究的新方法
制定高質量AI時,需解答一系列關鍵問題,如:何時啟動治療、選擇何種治療方式、何時調整劑量、選擇換藥最佳時機、決定后續治療方案、安排治療順序以及根據何種信息作出上述決策。然而,實操中,往往缺乏充足的經驗證據和理論基礎對這一系列問題進行解答。基于此,SMART作為一種新的試驗設計,由美國密歇根大學統計學系與社會研究所的專家Murphy[7]基于Lavori和Dawson[8,9]的研究成果提出,旨在運用試驗設計原則,提供上述問題的答案,從而建立最佳AI。
SMART的目標在于解決3個研究目的:① 分析不同干預階段及方案的療效差異,如第一階段干預方案之間的差異,或無反應受試者的第二階段干預方案之間的差異;② 比較嵌入式AI的優缺點;③ 確定最佳AI方案,包括干預類型、劑量/強度、換藥時間、治療先后順序等因素。SMART是一種明確為建立經驗支持的AI而開發的特殊類型的研究設計,使用試驗設計原則來獲得關于AI的關鍵問題的答案,從而完善理論模型、專家臨床共識應用,構建最佳AI。
3 SMART設計的關鍵要素和實施要點
SMART是一種專門構建最佳AI的研究設計,由于AI具有兩種特性[10]:① 個性化,根據患者個體特性和實際需求精準施策;② 適應性,即隨著治療進程的推進和患者需求的不斷變化,適時調整干預措施。因此,SMART設計與實施需關注以下關鍵要素。
3.1 樣本量估計
SMART設計的核心目標是構建最佳的AI。為此,必須確保納入充足的樣本量,從而具備檢驗最佳AI的效能,并以具有臨床意義的樣本量排除其他AI。SMART設計中,最具挑戰性的環節便是如何確定合適的樣本量[11]。為此,Scott等[12,13]研究者針對特定常見的兩階段SMART設計提出了一種模擬法,使第一階段和第二階段的隨機化概率相等,讓患者選擇真正最佳AI的機會最大化。Artman等[11]主張利用最佳多次比較法(using multiple comparison with the best,MCB)[14-16]和蒙特卡洛模擬(Monte Carlo),計算所需的檢驗效能,以及實現80%檢驗效能所需樣本量;并探討在未嵌入調整變量的SMART中使用Q-learning算法來估算最佳AI[17]。Auyeung等[18]開展的SMART設計的臨床試驗,以接受高劑量干擾素-α治療的轉移性惡性黑色素瘤患者為研究對象,進行神經行為治療,該試驗的樣本量估算采用了Scott等[12,13]提出的模擬法,以確保試驗結果的有效性和可靠性。
3.2 多重隨機化設定
SMART是一種多階段試驗設計(multi-stage randomized trial),根據個體對初始干預的反應確定最佳AI[19]。AI是一系列決策規則,由調整變量提供信息,這些規則根據個體的特征和/或對治療的反應確定干預的不同階段。SMART通常使用初始隨機化將參與者分配到兩種(或多種)治療方案之一,然后在早期、中期的關鍵決策點上測量調整變量,根據測量結果指導個體患者的后續治療決策。與隨機對照試驗(randomized controlled trial,RCT)相似,SMART采用隨機化使得研究者能夠對干預方案的相對有效性進行有效因果推斷,而非僅限于無法驗證的假設[20,21]。不同的是,RCT的受試者會被隨機分配至單一固定治療組;而SMART中,患者可能會根據調整變量結果,重新隨機分配接受后續治療,分配過程可能采用預先隨機化或實時(順序)隨機化方法[22]。無論選用何種分配方案,在每個關鍵決策點,參與者將被分配至其中一個嵌入式AI,從而接受相應的治療序列。SMART可能會在整個過程中使用多個關鍵決策點和調整變量,其中,兩個決策點最常見[23]。這也意味著參與者將被多次隨機分配。
因此,與傳統RCT相比,SMART的獨特之處在于使用多重隨機化來最終確定最佳嵌入式AI,即干預方式的不同組合及先后順序。更為準確地說,SMART研究本身即是一項多重隨機化研究。
3.3 提高可行性和可接受性
SMART設計具有創新性,與雙臂RCT存在顯著差異。因此,臨床研究中SMART的設計和實施仍存在諸多困難。針對此問題,Almirall等[24]研究者提出SMART預試驗能夠有效地應對可接受性與可行性方面的挑戰。可行性主要涵蓋兩個方面:一是研究者是否能高效完成SMART研究過程中的各項環節,如病例招募、隨機化等;二是AI措施是否能順利實施。可接受性則涉及研究對象參與治療的主動程度以及對于治療(包含醫護人員)的滿意程度等。需要注意的是,在實施小規模的SMART預試驗時,研究目的并非在于評估AI的療效,因此在進行統計分析時,應避免對數據進行過度解讀。相反,SMART預試驗研究目標在于優化研究設計,評估研究方案及試驗中所采用的治療手段的可行性,同時評估患者對治療方案的接受度、依從性[25]。總之,開展SMART預試驗,能為籌備更大規模的全面SMART試驗奠定堅實基礎。
3.4 統計分析
頻率學派統計方法,如t檢驗、卡方檢驗、F檢驗等,作為統計分析的重要工具,已廣泛用于SMART設計的數據分析。然而,這些方法應用于SMART設計時,存在一定的局限性。例如面對期中分析,采用校正一類錯誤的方法,難于滿足SMART設計的要求;其次針對個體治療方案的調整,頻率學派統計方法難以作出精確預測。而貝葉斯統計能結合先驗信息以及收集到的數據,綜合評價治療效果;貝葉斯統計利用先驗數據,有助于對個體治療方案進行預測,在SMART設計中展現出明顯優勢。Chevret等[26]收集全球范圍內貝葉斯適應性設計的相關文獻,深入研究后表明,貝葉斯統計在臨床試驗設計和分析方面具有優勢,是適合于SMART設計的統計方法。我們認為,頻率學派統計與貝葉斯統計的綜合運用,是未來SMART設計的主流分析方法。
使用SMART試驗數據,對其嵌入AI進行比較時,務必充分考量SMART的特性。Nahum-Shani[27]提出了方差分析、線性回歸和邊際結構模型(marginal structural models,MSM)相結合的方法,用以分析嵌入式AI的數據。Lu等[28]將此方法應用于單中心、多臂SMART試驗,結合SMART設計與縱向數據的核心特點,同時考慮試驗的時效性,得到更小的標準誤,提高了統計效能。Dziak等[29]面對SMART重復測量的二分類數據,構建混合效應模型;并開展一個SMART試驗進行驗證,采用蒙特卡洛模擬證實了該方法的良好性能。
SMART設計在臨床試驗中面臨諸多挑戰,如樣本量估計、隨機化程序設定、提高患者依從性及統計分析等。研究者通過不斷探索、比較分析、實踐反饋,尋求解決辦法。未來將拓展SMART設計在多領域應用,為研究者提供更有效、穩定的方案。
4 SMART設計可滿足中醫臨床試驗的需求
4.1 辨證論治實質是一種AI
辨證論治作為中醫臨床診療的基石,貫穿于整個診療過程。證具有個體差異性、時相性、空間性和動態性特征[30]:① 證的個體差異性。由于人的體質差異,故感受同一病邪,可能表現為不同的病證。即便同一病證,由于個體反應性差異,也可以表現出不同的癥狀。② 證的時相性。同一疾病,由于所處階段不同,臨床表現各異,因而證也不同,以積聚為例,在初期、中期和晚期的不同階段,證也會發生變化[31]。③ 證的空間性。如感冒,與不同地域的氣候有關,形成風寒感冒證、風熱感冒證、暑濕感冒證等。④ 證的動態性。疾病在內外環境多種因素共同作用下,不斷發生變化,因此,證在疾病發展過程中也絕非固定不變,而是始終處于動態變化之中。中醫辨證論治,充分考慮到證的個體差異性、時相性、空間性和動態性特征,是中醫治療手段在臨床中取得療效的關鍵所在,構成了中醫與西醫之顯著區別。中醫辨證論治作為一種以患者狀態調整為導向(以平為期、陰平陽秘),隨證施治、方隨證變的診療方案,體現了一種連續的、個性化、動態的復雜干預過程,實際上,就是一種AI。
4.2 構建反映中醫藥特色評價方法的必要性
療效評價方法應與臨床定位相適應。中醫和西醫是兩個不同的醫學體系,西醫的療效評價模式,著重于患者群體的整體水平,以同質化的視角審視患者群。這種采用固定干預、標準證候、分層分組的群體化療效評價思路,與適應性、動態化的中醫個體化診療特點并不完全適應[32]。當前西醫的評價體系,在全面展現中醫藥獨特優勢與特色方面存在局限性。其評價方式未能充分契合中醫對疾病本質的認知規律,因此,現行的評價框架亟待完善。為了更準確地評估中醫藥的療效與價值,有必要構建一套符合中醫藥特色的評價方法。這一新的評價方法將更能體現中醫藥的精髓與獨特性,為中醫藥進一步發展提供有力支撐。
4.3 SMART可應用于中醫臨床試驗
4.3.1 SMART設計與中醫臨床試驗的適用性
SMART是一種專門解決ATS問題、構建AI的臨床試驗設計[33],考慮患者特性制定個性化干預方案,并不斷根據患者對治療的反應動態調整干預措施,能夠體現中醫辨證論治的個體差異性、時相性、空間性和動態性,從而彰顯中醫個體化診療的優勢與特點。在個體化、適應性的中醫藥臨床療效評價研究中,SMART能進一步優化方案,探索更符合臨床實際需求的治療,同時全面評估中醫臨床療效的實際表現。
4.3.2 SMART應用于中醫臨床試驗的前景
國內已有學者對SMART在中醫藥研究領域應用進行了探討,如于亞南等[1]深入比較了SMART臨床試驗方法學特征與中醫臨床辨證施治特點,認為其能夠用科學、客觀的數據展示辨證論治的效果。曹卉娟等[34]指出,未來的中醫非藥物療法的療效評價研究,可以考慮采用SMART設計模式進行效果評價或實施應用相關的研究。卜志軍等[35]展示了中醫藥領域應用SMART設計的樣本量估算過程。孫源等[36]闡述中醫藥SMART設計數據整理及分析階段的統計假設和統計分析思路方法,強調SMART設計中如何規范處理缺失數據的問題。
4.3.3 SMART應用于中醫臨床試驗的實例
在中醫SMART臨床試驗方面,我們探索性采用多中心、SMART兩階段設計,開展金匱澤瀉湯加味辨證治療痰濕型BPPV臨床試驗[37](注冊號:ChiCTR2100048603),試圖證明SMART設計用于中醫臨床試驗的可行性。如圖1所示,第一階段:為澤瀉湯加味與敏使朗的RCT,入組患者被隨機分配對照組(C)、試驗組(TZ),分別接受敏使朗、澤瀉湯加味治療,服藥2周后,根據主要療效指標DHI作一次療效評價,判斷治療是否有效決定第二階段治療方案。第二階段:既往接受敏使朗(C)治療的患者,評估有效則繼續接受敏使朗(C)治療,無效則替換為澤瀉湯(TZ)。既往接受澤瀉湯(TZ)治療的患者,評估有效則繼續接受澤瀉湯(TZ)治療,無效則進入隨機化分組,替換為苓桂術甘湯(TL)或澤瀉湯加量方(加量TZ)。
 圖1
SMART設計中醫臨床試驗實例示意圖
圖1
SMART設計中醫臨床試驗實例示意圖
通過該試驗,我們發現SMART的應用,能夠實現隨證/癥加減,根據患者服藥后的反應進行處方、用藥及劑量的調整,更貼近中醫“效不更方”“不效更方”的臨床實際,初步認為SMART可以應用于中醫臨床試驗。
5 討論
如何將循證醫學技術方法應用于中醫臨床評價,是當前行業關注的焦點和難點。中醫臨床治療強調辨證論治,注重隨“證”與“癥”加減,并根據患者服藥后的反應適時調方。SMART作為一種根據患者特性制定個性化干預方案(即干預類型與劑量),并依據患者反應不斷調整干預策略的試驗設計,結合了臨床醫生主觀能動性與隨機化原則,能夠有效地模擬真實臨床實踐中醫生根據患者個體差異和病情變化進行個體化、適應性診療的過程。SMART能夠提供科學、客觀的數據展示辨證論治的成效,因此,是一種較為適宜用于評估中醫辨證論治干預效果的試驗設計方法。SMART設計有助于豐富中醫藥臨床試驗方法,為中醫臨床療效評價探尋新的有效路徑。鑒于其重要性,該設計在中醫藥臨床研究中具備廣泛推廣和應用的價值。通過分析與探索性試驗印證,我們發現SMART設計能夠較好地滿足中醫臨床試驗的需求,有著廣闊的發展前景,期為研究者在設計方案時提供有益的借鑒和啟發。