引用本文: 陳偉, 楊文利, 劉敬花, 李棟軍, 王子楊, 趙琦, 李逸豐, 崔蕊, 沈琳, 劉倩. 彩色多普勒血流顯像在兒童眼弓蛔蟲病診斷中的應用. 中華眼底病雜志, 2024, 40(1): 39-43. doi: 10.3760/cma.j.cn511434-20220602-00346 復制
版權信息: ?四川大學華西醫院華西期刊社《中華眼底病雜志》版權所有,未經授權不得轉載、改編
眼弓蛔蟲病(OT)是因誤食被貓或犬弓蛔蟲卵污染的食物而引起眼部感染的一種寄生蟲病,主要表現為葡萄膜炎,嚴重者合并玻璃體混濁和(或)牽拉性視網膜脫離,嚴重危害患者視力[1-3]。OT主要發生于兒童,<15歲者占90%以上,且病情較成人重[4-6]。彩色多普勒血流顯像(CDFI)是輔助玻璃體視網膜疾病診斷的重要檢查方法,其采用線陣探頭,與眼部B型超聲比較,其二維圖像不僅清晰度高,可在不使用水囊或放置眼杯情況下更好顯示眼前節病變,還可以觀察眼內病變上是否存在血流信號,尤其是對視網膜脫離的診斷具有很好的輔助作用[7-8]。OT病變主要發生在玻璃體和視網膜,但目前對于其CDFI影像特征的分析尚少。為此,我們回顧分析了一組兒童OT患者的CDFI影像特征,初步探討其在兒童OT臨床診斷與鑒別診斷中的意義。現將結果報道如下。
1 對象和方法
回顧性研究。因回顧性研究性質,免除知情同意。
2014年7月至2020年6月于首都醫科大學附屬北京同仁醫院眼科檢查確診的兒童OT患者61例61只眼納入本研究。其中,男性45例45只眼,女性16例16只眼(男∶女=2.81∶1);年齡(6.93±2.50)(2~14)歲。右眼、左眼分別為29、32只眼。
納入標準:(1)患者年齡≤14歲;(2)后極部和(或)周邊部視網膜肉芽腫樣改變,典型層狀玻璃體混濁機化及牽拉性視網膜脫離;(3)酶鏈免疫吸附試驗檢查,血清、房水、玻璃體標本中至少一項犬弓蛔蟲抗體免疫球蛋白G(IgG)陽性。排除標準:既往眼部外傷、手術史或其他眼病史,以及不能耐受全身麻醉手術或檢查者。
患者均行眼部常規、二維超聲、CDFI檢查和血清和(或)房水弓蛔蟲特異性IgG抗體檢查。采用二維超聲估測患眼及對側健康眼眼軸長度(AL);其中采用光學生物測量儀和(或)A型超聲測量AL者52例。超聲檢查后1周內行玻璃體視網膜手術。所有患眼由兩名經驗豐富的眼底專科醫師根據病史、臨床表現、手術中所見及輔助檢查共同確定診斷。
采用意大利百勝公司Mylab90型彩色多普勒超聲診斷儀對患兒雙眼行CDFI檢查。探頭頻率9~18 mHz,使用儀器預設的淺表器官條件,調整儀器發射功率,機械指數控制在0.2~0.4,熱力指數均為0。應用二維超聲觀察玻璃體內混濁形態,與眼球壁相連情況,是否發生玻璃體后脫離(PVD)及視網膜脫離。應用血流顯像功能觀察病理膜上是否存在血流信號,統計不同形態玻璃體混濁及牽拉性視網膜脫離的檢出率;分析眼內增生性病變(玻璃體內、視網膜前、視網膜下的增生及牽拉性視網膜脫離)所在位置。由兩名具有5年以上工作經驗的眼科超聲醫師分別結合其超聲表現特點做出超聲診斷。
采用SPSS21.0統計軟件對數據進行統計學分析。檢出率的計數資料以百分率(%)表示。計量資料以均數±標準差(x±s)表示;患眼與對側健康眼AL比較行配對t檢驗。對CDFI檢查及玻璃體視網膜手術中所見增生性病變位置行Kappa一致性檢驗。以Kappa值≥0.75為一致性較好,0.40~<0.75為一致性中等,<0.40為一致性較差[9]。P<0.05為差異有統計學意義。
2 結果
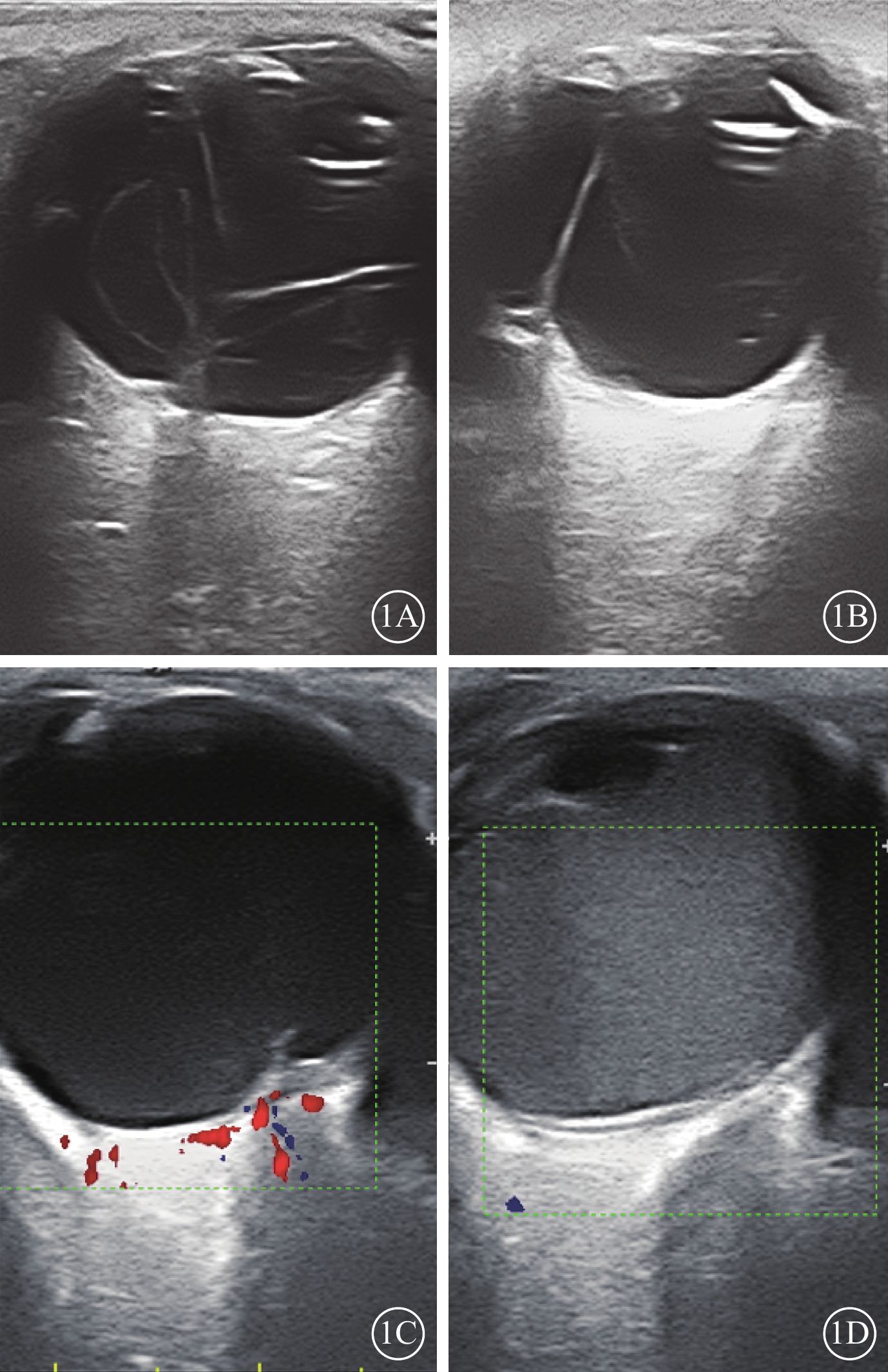
所有患眼(100.0%,61/61)均存在不同程度玻璃體混濁。其中,混濁呈典型“圣誕樹樣”(圖1A)23只眼(37.7%,23/61);團狀及條狀回聲(圖1B)27只眼(44.3%,27/61);細弱點狀及條狀回聲(圖1C)9只眼(14.8%,9/61);大量致密點狀及條狀回聲(圖1D)2只眼(3.3%,2/61)。
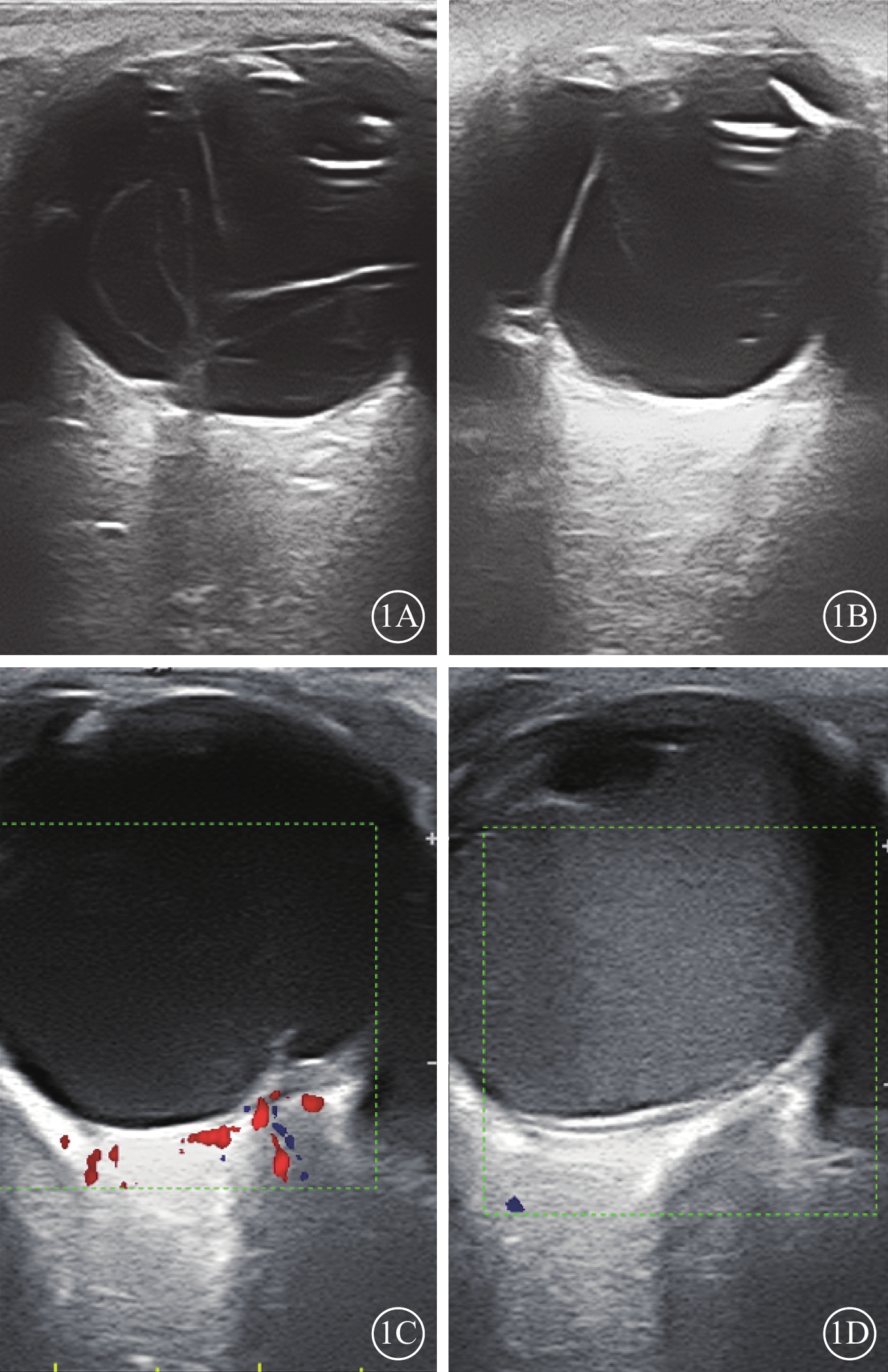 圖1
兒童眼弓蛔蟲病患眼二維超聲像
圖1
兒童眼弓蛔蟲病患眼二維超聲像
1A示玻璃體腔弱點狀、多層條帶狀中等回聲,呈“圣誕樹樣”,顳側周邊玻璃體腔團狀中等回聲與眼球壁相連;1B示玻璃體腔鼻側周邊團狀中強回聲與眼球壁緊密相連,其后可見條帶狀回聲相連,條帶狀回聲牽拉后極部眼球壁形成淺間隙;1C示玻璃體腔細弱點狀、條狀回聲,與后極部眼球壁回聲相連,牽拉眼球壁回聲隆起,其下可見團狀中等回聲;1D示玻璃體腔大量致密點狀回聲,帶狀中強回聲與后極部眼球壁形成淺間隙
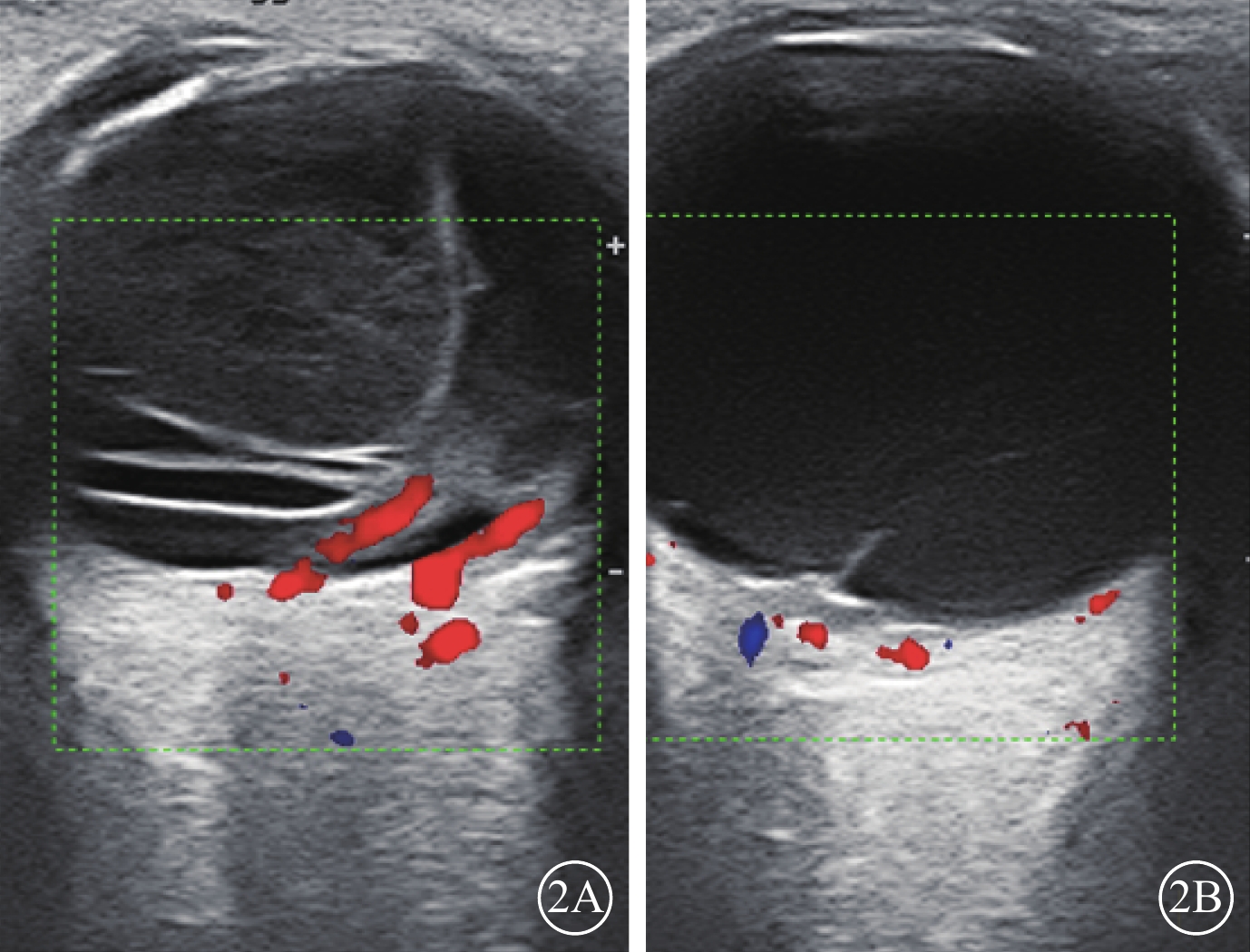
存在PVD 6只眼(9.8%,6/61),其中完全、不完全PVD分別為2(3.3%,2/61)、4(6.6%,4/61)只眼。存在牽拉性視網膜脫離50只眼(82.0%,50/61)。其中,條帶狀回聲上可探及血流信號(圖2A)46只眼(92.0%,46/50);未見明顯血流信號(圖2B)4只眼(8.0%,4/50)。
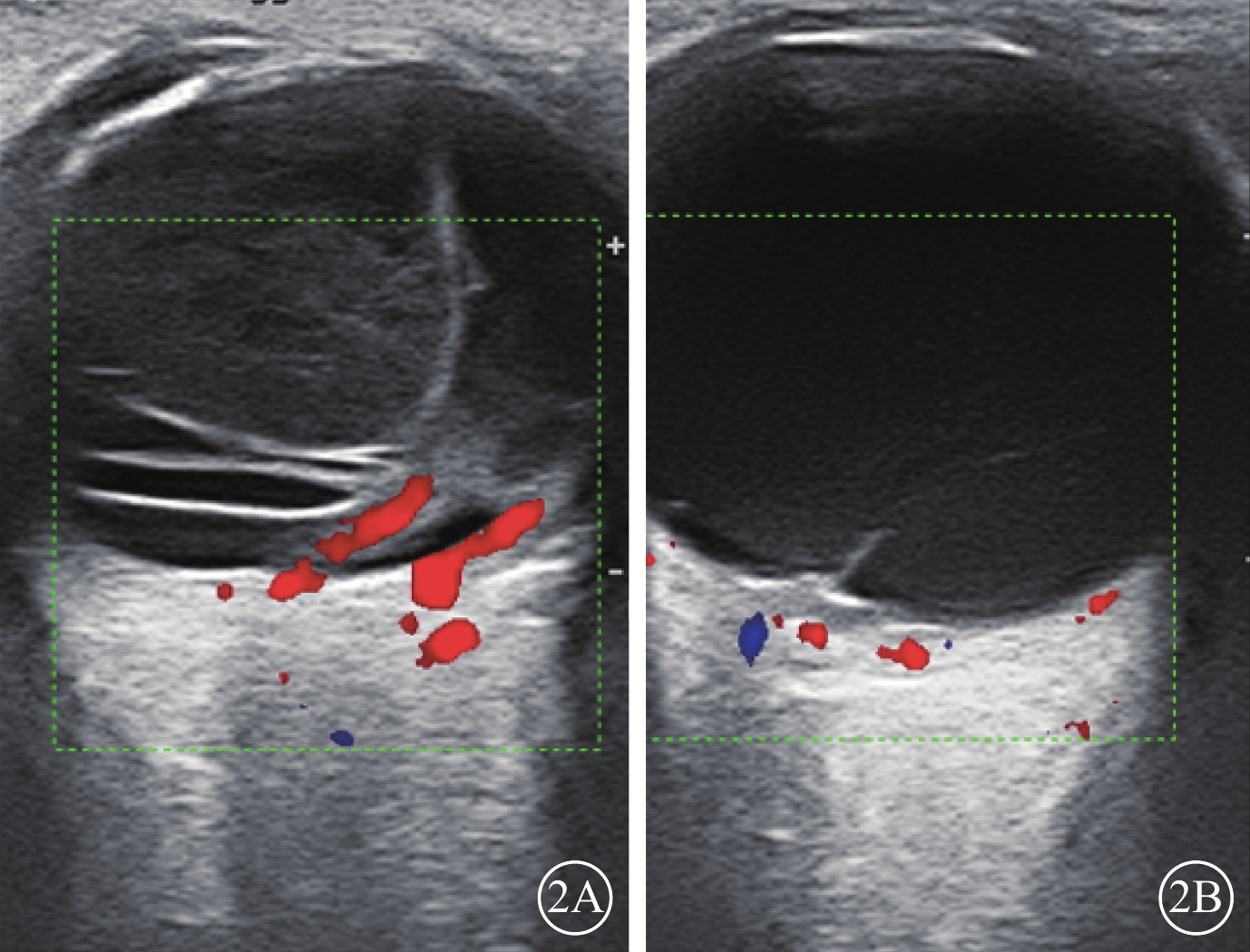 圖2
兒童眼弓蛔蟲病患眼彩色多普勒血流顯像
圖2
兒童眼弓蛔蟲病患眼彩色多普勒血流顯像
2A示玻璃體腔大量弱點狀、多層條帶狀回聲,部分條帶狀回聲上可見血流信號;2B示玻璃體腔細弱點狀、條狀回聲與后極部球壁相連,其上未見血流信號
CDFI、手術中可見眼內增生性病變分布于周邊部者分別為5(8.2%,5/61)、4(6.6%,4/61)只眼;后極部者分別為18(29.5%,18/61)、14(23.0%,14/61)只眼;周邊部及后極部均存在者分別為38(62.3%,38/61)、43(70.5%,43/61)只眼。CDFI、手術對增生性病變位置檢出的一致性較好(κ=0.832,95%可信區間0.691~0.973,P<0.001)。
二維超聲測量結果顯示,患眼AL<對側健康眼者46只眼(75.4%,46/61);≥對側健康眼者15只眼(24.6%,15/61)。行AL生物測量52例,患眼、對側健康眼AL分別為(22.01±1.14)、(22.63±1.00)mm;患眼AL較對側健康眼短(0.63±0.68)mm,差異有統計學意義(t=-6.738,P<0.05)。
3 討論
OT多單眼發病,兒童發病率明顯高于成人且病情更重,臨床表現主要包括玻璃體炎癥、視網膜肉芽腫、增生膜形成及牽拉性視網膜脫離[10-12]。既往根據肉芽腫位置及玻璃體混濁程度將OT分為4型:(1)周邊肉芽腫型,肉芽腫位于赤道到鋸齒緣,約占50%~64%;(2)后極部肉芽腫型,肉芽腫位于后極部至赤道,約占25%~36%;(3)慢性眼內炎型,重度玻璃體炎合并玻璃體黃斑牽拉、黃斑前膜等,約占5%~25%;(4)混合型,合并后極部及周邊部肉芽腫,約占5%[1-3, 12-17]。目前,OT診斷除部分患者有明確免疫學檢測陽性支持外,仍主要依靠其特征性臨床表現,由于其病變主要發生于玻璃體和視網膜,因此超聲檢查為重要的影像學檢查手段[5]。與傳統眼部B型超聲比較,彩色多普勒超聲無論是探查范圍及圖像清晰度,亦或視網膜脫離診斷均更具有優勢。
本組兒童OT患者,其年齡(6.93±2.50)歲,男∶女=2.81∶1,左右眼發病無差異,與既往研究結果相似。從臨床表現來看,4種分型均存在不同程度玻璃體炎癥,典型者超聲檢查可見圍繞肉芽腫的層狀玻璃體混濁,甚至可呈“圣誕樹樣”外觀,這種表現考慮與病程較長,幼蟲反復多次侵入眼內有關[18-19]。本組患眼均存在不同程度玻璃體混濁,37.7%(23/61)的患眼其混濁呈典型“圣誕樹樣”,44.3%(27/61)的患眼表現為團狀及條狀回聲,共計82.0%的患眼玻璃體呈典型OT超聲表現;14.8%(9/61)的患眼為細弱點狀及條狀回聲,符合慢性眼內炎型表現;3.3%(2/61)的患眼表現為大量致密點狀及條狀回聲,考慮為玻璃體積血所致,且在玻璃體視網膜手術中得到證實。并且,從本組患者二維超聲像中可以看到周邊玻璃體內或后極部牽拉脫離的視網膜下可見明確的團狀中等或中強回聲,提示肉芽腫可能,尤其是對周邊病變的顯示明顯優于傳統B型超聲[20]。本組82.0%(50/61)的患眼二維超聲檢查發現存在牽拉性視網膜脫離,疊加CDFI血流信號發現,92.0%(46/50)的患眼視網膜脫離條帶狀回聲上可探及血流信號,進一步明確了視網膜脫離的存在。本組患眼視網膜脫離發生率較既往部分研究高,考慮其原因與本組患眼病情較重,部分患者病程較長有關。
本研究結果顯示,CDFI、手術中分別發現有8.2%、6.6%的患眼其增生性病變位于周邊部,29.5%、23.0%的患眼位于后極部,62.3%、70.5%的患眼周邊部及后極部均存在增生性病變;一致性檢驗結果顯示,超聲、手術對增生性病變位置檢出的一致性較好,說明CDFI可以很好顯示OT的一系列眼內病變。本組眼內增生性病變所在位置與OT的4種臨床分型占比不一致,原因是本研究觀察重點是增生性病變而非肉芽腫所在位置,如占比最大的周邊肉芽腫型,雖然肉芽腫位于周邊部,但可以形成后極部機化條索牽拉視網膜脫離及黃斑前膜等,因此觀察到周邊部及后極部同時存在增生性病變的占比較大,與患者的臨床分型并不沖突。既往有研究顯示,同一患眼可以同時存在2個或多個肉芽腫,其位置也可隨時間發生移行,慢性眼內炎型也可能存在周邊部及后極部肉芽腫[19, 21]。因此,也不除外混合型比例較既往研究要高的可能。另外,本研究發現70.5%的患眼存在周邊部增生性病變,而胡毅倩等[20]研究則顯示傳統眼部B型超聲對周邊增生性病變的檢出率僅為45.5%,進一步證實CDFI對周邊病變的顯示優于傳統眼部B型超聲。
由于彩色多普勒超聲采用線陣探頭,與傳統眼部B型超聲比較,成像視野廣,圖像分辨率高,對淺表組織顯示更好,在不使用水囊或放置眼杯的情況下可以獲得較清晰的眼前節圖像。因此,本研究應用二維超聲對患者雙眼AL進行了估測,結果顯示75.4%(46/61)的患眼AL小于對側健康眼。本組52例患者因臨床需要同時進行了AL精確測量,患眼AL較對側健康眼平均短(0.63±0.68)mm,差異有統計學意義。其原因考慮與多數患者出現視網膜脫離,且部分患者病程較長有關。由此可見,彩色多普勒超聲估測的AL與精確測量結果比較一致,故可以較好地評估患者眼球大小。當然也應看到,有24.6%的患眼AL≥對側健康眼,從對這部分患者的彩色超聲圖像分析來看,其牽拉性視網膜脫離多為局限于后極部的淺脫離,但具體原因尚需進一步觀察、研究。
兒童OT可出現明顯的屈光間質混濁,也可以“白瞳癥”出現,因此需與其他原因引起的兒童葡萄膜炎、視網膜母細胞瘤(RB)、永存原始玻璃體增生癥等相鑒別[22]。兒童OT多具有比較典型的超聲表現,多數患眼可見“圣誕樹樣”或團狀、條狀玻璃體混濁以及牽拉性視網膜脫離。既往文獻報道,其他原因引起的兒童葡萄膜炎,其玻璃體混濁多為細弱點狀回聲,視網膜脫離發生比例較低[23-24]。RB則表現為玻璃體內不規則形實性占位病變,其內可見不規則形強回聲(鈣斑),CDFI可觀察到病變內“樹枝狀”血流信號[25]。永存原始玻璃體增生癥則在玻璃體內探及條帶狀中強回聲,一端與視盤相連,另一端與晶狀體后或顳側周邊眼球壁回聲相連,CDFI帶狀回聲上可見與視網膜中央動/靜脈相延續的血流信號[26]。由此可見,CDFI可在屈光間質混濁情況下清晰顯示眼內情況,臨床可通過其了解玻璃體混濁形態、視網膜脫離情況及眼內病變性質,CDFI血流信號則可進一步輔助眼內病變性質的鑒別。
眼弓蛔蟲病(OT)是因誤食被貓或犬弓蛔蟲卵污染的食物而引起眼部感染的一種寄生蟲病,主要表現為葡萄膜炎,嚴重者合并玻璃體混濁和(或)牽拉性視網膜脫離,嚴重危害患者視力[1-3]。OT主要發生于兒童,<15歲者占90%以上,且病情較成人重[4-6]。彩色多普勒血流顯像(CDFI)是輔助玻璃體視網膜疾病診斷的重要檢查方法,其采用線陣探頭,與眼部B型超聲比較,其二維圖像不僅清晰度高,可在不使用水囊或放置眼杯情況下更好顯示眼前節病變,還可以觀察眼內病變上是否存在血流信號,尤其是對視網膜脫離的診斷具有很好的輔助作用[7-8]。OT病變主要發生在玻璃體和視網膜,但目前對于其CDFI影像特征的分析尚少。為此,我們回顧分析了一組兒童OT患者的CDFI影像特征,初步探討其在兒童OT臨床診斷與鑒別診斷中的意義。現將結果報道如下。
1 對象和方法
回顧性研究。因回顧性研究性質,免除知情同意。
2014年7月至2020年6月于首都醫科大學附屬北京同仁醫院眼科檢查確診的兒童OT患者61例61只眼納入本研究。其中,男性45例45只眼,女性16例16只眼(男∶女=2.81∶1);年齡(6.93±2.50)(2~14)歲。右眼、左眼分別為29、32只眼。
納入標準:(1)患者年齡≤14歲;(2)后極部和(或)周邊部視網膜肉芽腫樣改變,典型層狀玻璃體混濁機化及牽拉性視網膜脫離;(3)酶鏈免疫吸附試驗檢查,血清、房水、玻璃體標本中至少一項犬弓蛔蟲抗體免疫球蛋白G(IgG)陽性。排除標準:既往眼部外傷、手術史或其他眼病史,以及不能耐受全身麻醉手術或檢查者。
患者均行眼部常規、二維超聲、CDFI檢查和血清和(或)房水弓蛔蟲特異性IgG抗體檢查。采用二維超聲估測患眼及對側健康眼眼軸長度(AL);其中采用光學生物測量儀和(或)A型超聲測量AL者52例。超聲檢查后1周內行玻璃體視網膜手術。所有患眼由兩名經驗豐富的眼底專科醫師根據病史、臨床表現、手術中所見及輔助檢查共同確定診斷。
采用意大利百勝公司Mylab90型彩色多普勒超聲診斷儀對患兒雙眼行CDFI檢查。探頭頻率9~18 mHz,使用儀器預設的淺表器官條件,調整儀器發射功率,機械指數控制在0.2~0.4,熱力指數均為0。應用二維超聲觀察玻璃體內混濁形態,與眼球壁相連情況,是否發生玻璃體后脫離(PVD)及視網膜脫離。應用血流顯像功能觀察病理膜上是否存在血流信號,統計不同形態玻璃體混濁及牽拉性視網膜脫離的檢出率;分析眼內增生性病變(玻璃體內、視網膜前、視網膜下的增生及牽拉性視網膜脫離)所在位置。由兩名具有5年以上工作經驗的眼科超聲醫師分別結合其超聲表現特點做出超聲診斷。
采用SPSS21.0統計軟件對數據進行統計學分析。檢出率的計數資料以百分率(%)表示。計量資料以均數±標準差(x±s)表示;患眼與對側健康眼AL比較行配對t檢驗。對CDFI檢查及玻璃體視網膜手術中所見增生性病變位置行Kappa一致性檢驗。以Kappa值≥0.75為一致性較好,0.40~<0.75為一致性中等,<0.40為一致性較差[9]。P<0.05為差異有統計學意義。
2 結果
所有患眼(100.0%,61/61)均存在不同程度玻璃體混濁。其中,混濁呈典型“圣誕樹樣”(圖1A)23只眼(37.7%,23/61);團狀及條狀回聲(圖1B)27只眼(44.3%,27/61);細弱點狀及條狀回聲(圖1C)9只眼(14.8%,9/61);大量致密點狀及條狀回聲(圖1D)2只眼(3.3%,2/61)。
 圖1
兒童眼弓蛔蟲病患眼二維超聲像
圖1
兒童眼弓蛔蟲病患眼二維超聲像
1A示玻璃體腔弱點狀、多層條帶狀中等回聲,呈“圣誕樹樣”,顳側周邊玻璃體腔團狀中等回聲與眼球壁相連;1B示玻璃體腔鼻側周邊團狀中強回聲與眼球壁緊密相連,其后可見條帶狀回聲相連,條帶狀回聲牽拉后極部眼球壁形成淺間隙;1C示玻璃體腔細弱點狀、條狀回聲,與后極部眼球壁回聲相連,牽拉眼球壁回聲隆起,其下可見團狀中等回聲;1D示玻璃體腔大量致密點狀回聲,帶狀中強回聲與后極部眼球壁形成淺間隙
存在PVD 6只眼(9.8%,6/61),其中完全、不完全PVD分別為2(3.3%,2/61)、4(6.6%,4/61)只眼。存在牽拉性視網膜脫離50只眼(82.0%,50/61)。其中,條帶狀回聲上可探及血流信號(圖2A)46只眼(92.0%,46/50);未見明顯血流信號(圖2B)4只眼(8.0%,4/50)。
 圖2
兒童眼弓蛔蟲病患眼彩色多普勒血流顯像
圖2
兒童眼弓蛔蟲病患眼彩色多普勒血流顯像
2A示玻璃體腔大量弱點狀、多層條帶狀回聲,部分條帶狀回聲上可見血流信號;2B示玻璃體腔細弱點狀、條狀回聲與后極部球壁相連,其上未見血流信號
CDFI、手術中可見眼內增生性病變分布于周邊部者分別為5(8.2%,5/61)、4(6.6%,4/61)只眼;后極部者分別為18(29.5%,18/61)、14(23.0%,14/61)只眼;周邊部及后極部均存在者分別為38(62.3%,38/61)、43(70.5%,43/61)只眼。CDFI、手術對增生性病變位置檢出的一致性較好(κ=0.832,95%可信區間0.691~0.973,P<0.001)。
二維超聲測量結果顯示,患眼AL<對側健康眼者46只眼(75.4%,46/61);≥對側健康眼者15只眼(24.6%,15/61)。行AL生物測量52例,患眼、對側健康眼AL分別為(22.01±1.14)、(22.63±1.00)mm;患眼AL較對側健康眼短(0.63±0.68)mm,差異有統計學意義(t=-6.738,P<0.05)。
3 討論
OT多單眼發病,兒童發病率明顯高于成人且病情更重,臨床表現主要包括玻璃體炎癥、視網膜肉芽腫、增生膜形成及牽拉性視網膜脫離[10-12]。既往根據肉芽腫位置及玻璃體混濁程度將OT分為4型:(1)周邊肉芽腫型,肉芽腫位于赤道到鋸齒緣,約占50%~64%;(2)后極部肉芽腫型,肉芽腫位于后極部至赤道,約占25%~36%;(3)慢性眼內炎型,重度玻璃體炎合并玻璃體黃斑牽拉、黃斑前膜等,約占5%~25%;(4)混合型,合并后極部及周邊部肉芽腫,約占5%[1-3, 12-17]。目前,OT診斷除部分患者有明確免疫學檢測陽性支持外,仍主要依靠其特征性臨床表現,由于其病變主要發生于玻璃體和視網膜,因此超聲檢查為重要的影像學檢查手段[5]。與傳統眼部B型超聲比較,彩色多普勒超聲無論是探查范圍及圖像清晰度,亦或視網膜脫離診斷均更具有優勢。
本組兒童OT患者,其年齡(6.93±2.50)歲,男∶女=2.81∶1,左右眼發病無差異,與既往研究結果相似。從臨床表現來看,4種分型均存在不同程度玻璃體炎癥,典型者超聲檢查可見圍繞肉芽腫的層狀玻璃體混濁,甚至可呈“圣誕樹樣”外觀,這種表現考慮與病程較長,幼蟲反復多次侵入眼內有關[18-19]。本組患眼均存在不同程度玻璃體混濁,37.7%(23/61)的患眼其混濁呈典型“圣誕樹樣”,44.3%(27/61)的患眼表現為團狀及條狀回聲,共計82.0%的患眼玻璃體呈典型OT超聲表現;14.8%(9/61)的患眼為細弱點狀及條狀回聲,符合慢性眼內炎型表現;3.3%(2/61)的患眼表現為大量致密點狀及條狀回聲,考慮為玻璃體積血所致,且在玻璃體視網膜手術中得到證實。并且,從本組患者二維超聲像中可以看到周邊玻璃體內或后極部牽拉脫離的視網膜下可見明確的團狀中等或中強回聲,提示肉芽腫可能,尤其是對周邊病變的顯示明顯優于傳統B型超聲[20]。本組82.0%(50/61)的患眼二維超聲檢查發現存在牽拉性視網膜脫離,疊加CDFI血流信號發現,92.0%(46/50)的患眼視網膜脫離條帶狀回聲上可探及血流信號,進一步明確了視網膜脫離的存在。本組患眼視網膜脫離發生率較既往部分研究高,考慮其原因與本組患眼病情較重,部分患者病程較長有關。
本研究結果顯示,CDFI、手術中分別發現有8.2%、6.6%的患眼其增生性病變位于周邊部,29.5%、23.0%的患眼位于后極部,62.3%、70.5%的患眼周邊部及后極部均存在增生性病變;一致性檢驗結果顯示,超聲、手術對增生性病變位置檢出的一致性較好,說明CDFI可以很好顯示OT的一系列眼內病變。本組眼內增生性病變所在位置與OT的4種臨床分型占比不一致,原因是本研究觀察重點是增生性病變而非肉芽腫所在位置,如占比最大的周邊肉芽腫型,雖然肉芽腫位于周邊部,但可以形成后極部機化條索牽拉視網膜脫離及黃斑前膜等,因此觀察到周邊部及后極部同時存在增生性病變的占比較大,與患者的臨床分型并不沖突。既往有研究顯示,同一患眼可以同時存在2個或多個肉芽腫,其位置也可隨時間發生移行,慢性眼內炎型也可能存在周邊部及后極部肉芽腫[19, 21]。因此,也不除外混合型比例較既往研究要高的可能。另外,本研究發現70.5%的患眼存在周邊部增生性病變,而胡毅倩等[20]研究則顯示傳統眼部B型超聲對周邊增生性病變的檢出率僅為45.5%,進一步證實CDFI對周邊病變的顯示優于傳統眼部B型超聲。
由于彩色多普勒超聲采用線陣探頭,與傳統眼部B型超聲比較,成像視野廣,圖像分辨率高,對淺表組織顯示更好,在不使用水囊或放置眼杯的情況下可以獲得較清晰的眼前節圖像。因此,本研究應用二維超聲對患者雙眼AL進行了估測,結果顯示75.4%(46/61)的患眼AL小于對側健康眼。本組52例患者因臨床需要同時進行了AL精確測量,患眼AL較對側健康眼平均短(0.63±0.68)mm,差異有統計學意義。其原因考慮與多數患者出現視網膜脫離,且部分患者病程較長有關。由此可見,彩色多普勒超聲估測的AL與精確測量結果比較一致,故可以較好地評估患者眼球大小。當然也應看到,有24.6%的患眼AL≥對側健康眼,從對這部分患者的彩色超聲圖像分析來看,其牽拉性視網膜脫離多為局限于后極部的淺脫離,但具體原因尚需進一步觀察、研究。
兒童OT可出現明顯的屈光間質混濁,也可以“白瞳癥”出現,因此需與其他原因引起的兒童葡萄膜炎、視網膜母細胞瘤(RB)、永存原始玻璃體增生癥等相鑒別[22]。兒童OT多具有比較典型的超聲表現,多數患眼可見“圣誕樹樣”或團狀、條狀玻璃體混濁以及牽拉性視網膜脫離。既往文獻報道,其他原因引起的兒童葡萄膜炎,其玻璃體混濁多為細弱點狀回聲,視網膜脫離發生比例較低[23-24]。RB則表現為玻璃體內不規則形實性占位病變,其內可見不規則形強回聲(鈣斑),CDFI可觀察到病變內“樹枝狀”血流信號[25]。永存原始玻璃體增生癥則在玻璃體內探及條帶狀中強回聲,一端與視盤相連,另一端與晶狀體后或顳側周邊眼球壁回聲相連,CDFI帶狀回聲上可見與視網膜中央動/靜脈相延續的血流信號[26]。由此可見,CDFI可在屈光間質混濁情況下清晰顯示眼內情況,臨床可通過其了解玻璃體混濁形態、視網膜脫離情況及眼內病變性質,CDFI血流信號則可進一步輔助眼內病變性質的鑒別。