引用本文: 顧瑞平, 雷博雅, 周旻. 全身糖皮質激素聯合地塞米松玻璃體腔植入劑治療替雷利珠單抗相關葡萄膜炎1例. 中華眼底病雜志, 2024, 40(1): 61-63. doi: 10.3760/cma.j.cn511434-20221216-00662 復制
版權信息: ?四川大學華西醫院華西期刊社《中華眼底病雜志》版權所有,未經授權不得轉載、改編
患者女,43歲。因雙眼視力下降1周,于2021年6月1日到復旦大學附屬眼耳鼻喉科醫院眼科就診。患者2020年9月10日因降結腸癌,在外院行手術治療。2021年4月15日因癌癥腹部轉移,接受,靜脈注射奧沙利鉑200 mg、帕洛諾司瓊250 mg聯合替雷利珠單抗200 mg化學藥物治療(以下簡稱為化療)。2021年5月18日接受第2次化療,1周后雙眼視物模糊,不伴眼紅眼痛,不伴頭痛、耳鳴。患者自幼視力差,診斷為“雙眼先天性白內障”,未經治療。否認外傷史,否認高血壓、糖尿病及其他全身病史。眼科檢查:右眼、左眼視力手動,矯正不能提高。右眼、左眼眼壓分別為13.6、14.2 mm Hg(1 mm Hg=0.133 kPa)。裂隙燈顯微鏡檢查,雙眼晶體大量點片狀混濁(圖1A,1B)。間接檢眼鏡檢查,雙眼后極視網膜水腫,視盤水腫,邊界欠清(圖1C,1D)。B型超聲檢查,雙眼視網膜水腫,脈絡膜彌漫水腫增厚(圖1E,1F)。光相干斷層掃描(OCT)檢查,雙眼脈絡膜水腫增厚、脈絡膜褶皺、視網膜層間積液伴滲出性視網膜脫離(圖1G,1H)。診斷:類原田病、免疫檢查點抑制劑相關葡萄膜炎、先天性白內障、降結腸癌伴腹部轉移。給予甲強龍500 mg靜脈沖擊治療,1次/d,共3 d;改為口服醋酸潑尼松50 mg/d治療,1周后減量至45 mg/d;同時給予保胃、補鈣、補鉀等治療。開始治療后第3周復查,OCT檢查,雙眼滲出性視網膜脫離及視網膜層間積液進一步加重(圖2A,2B)。口服醋酸潑尼松,同時給予雙眼玻璃體腔植入地塞米松緩釋劑。植入后1個月復查,OCT檢查,雙眼脈絡膜水腫及滲出性視網膜脫離顯著減輕(圖3A,3B),右眼、左眼眼壓分別為34、35 mm Hg。給予布林佐胺噻嗎洛爾滴眼液、酒石酸溴莫尼定滴眼液點眼降眼壓1周,復查右眼、左眼眼壓分別為18.0、18.5 mm Hg。雙眼“晚霞樣”眼底改變(圖3C,3D)。治療半年后復查,OCT檢查,脈絡膜萎縮變薄,視網膜外層結構紊亂(圖3E,3F)。治療1年后復查,OCT檢查,視網膜外層結構逐步清晰,橢圓體帶可見,嵌合體帶缺失,視網膜色素上皮增生(圖3G,3H)。治療后1年半復診,患者眼壓穩定,右眼、左眼矯正視力均為0.2。
 圖1
替雷利珠單抗相關葡萄膜炎患者首診時雙眼眼部檢查像 1A、1B分別示右眼、左眼裂隙燈彌散光圖像,晶狀體大量點片狀混濁。1C、1D分別示右眼、左眼彩色眼底像,雙眼后極部視網膜水腫,視盤水腫,邊界欠清。1E、1F分別示右眼、左眼B型超聲像,雙眼視網膜水腫,脈絡膜彌漫水腫增厚。1G、1H分別示右眼、左眼光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。雙眼脈絡膜水腫增厚、脈絡膜褶皺、視網膜層間積液伴滲出性視網膜脫離
圖1
替雷利珠單抗相關葡萄膜炎患者首診時雙眼眼部檢查像 1A、1B分別示右眼、左眼裂隙燈彌散光圖像,晶狀體大量點片狀混濁。1C、1D分別示右眼、左眼彩色眼底像,雙眼后極部視網膜水腫,視盤水腫,邊界欠清。1E、1F分別示右眼、左眼B型超聲像,雙眼視網膜水腫,脈絡膜彌漫水腫增厚。1G、1H分別示右眼、左眼光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。雙眼脈絡膜水腫增厚、脈絡膜褶皺、視網膜層間積液伴滲出性視網膜脫離
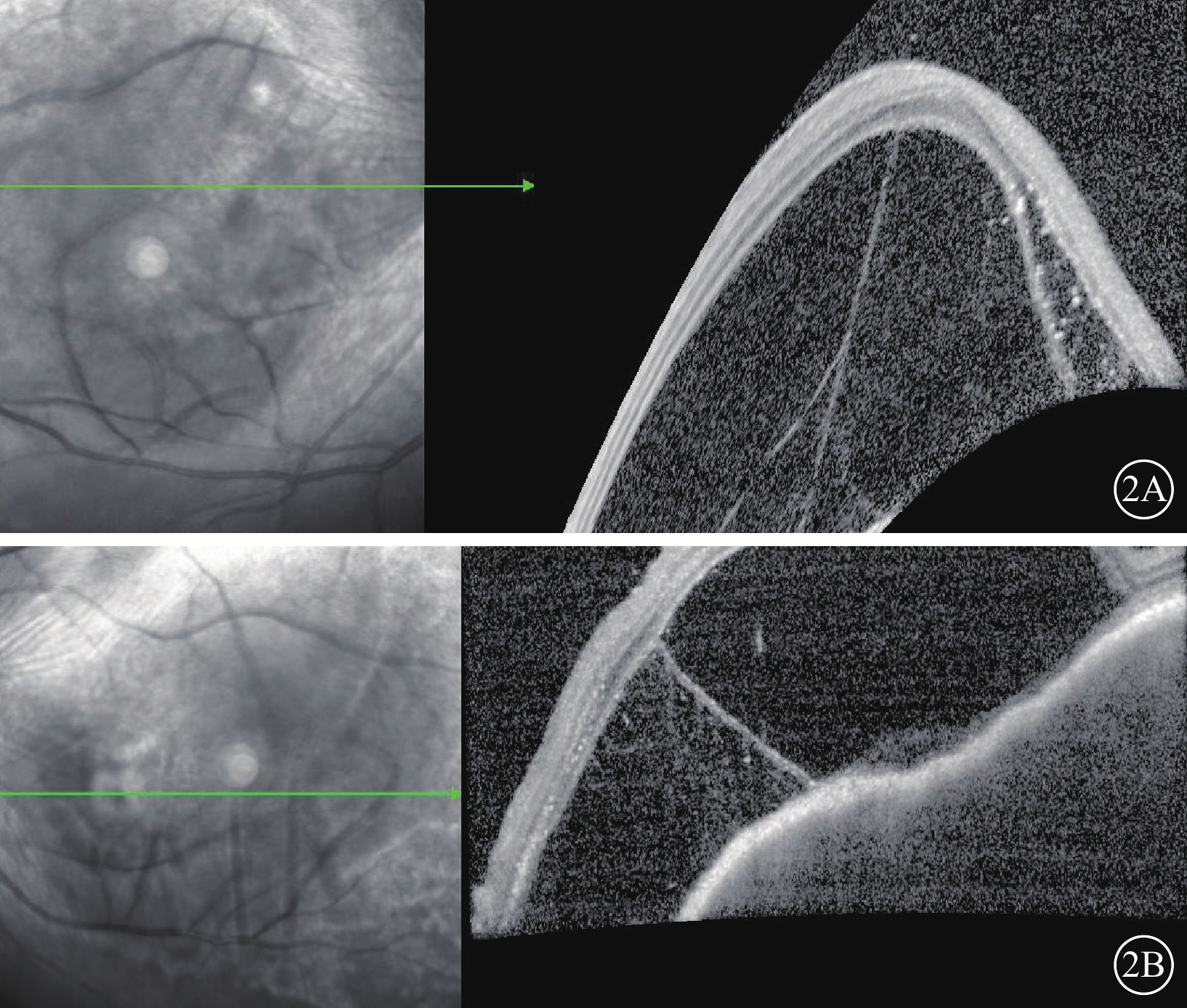
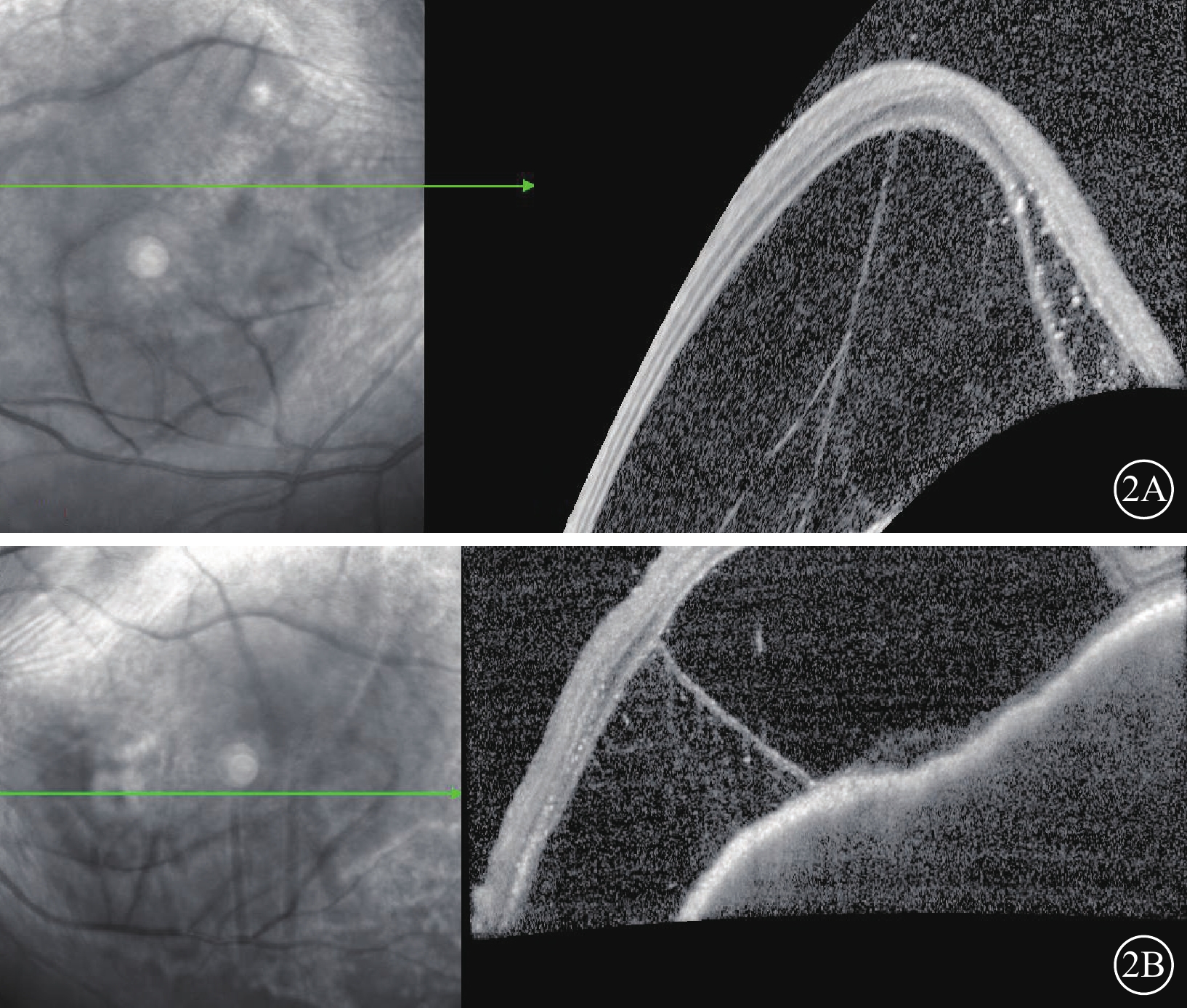 圖2
替雷利珠單抗相關葡萄膜炎患者經甲強龍靜脈沖擊治療后雙眼光相干斷層掃描像 2A、2B分別示右眼、左眼,左圖為掃描方向和部位,右圖為檢查結果。雙眼滲出性視網膜脫離及視網膜層間積液加重
圖2
替雷利珠單抗相關葡萄膜炎患者經甲強龍靜脈沖擊治療后雙眼光相干斷層掃描像 2A、2B分別示右眼、左眼,左圖為掃描方向和部位,右圖為檢查結果。雙眼滲出性視網膜脫離及視網膜層間積液加重
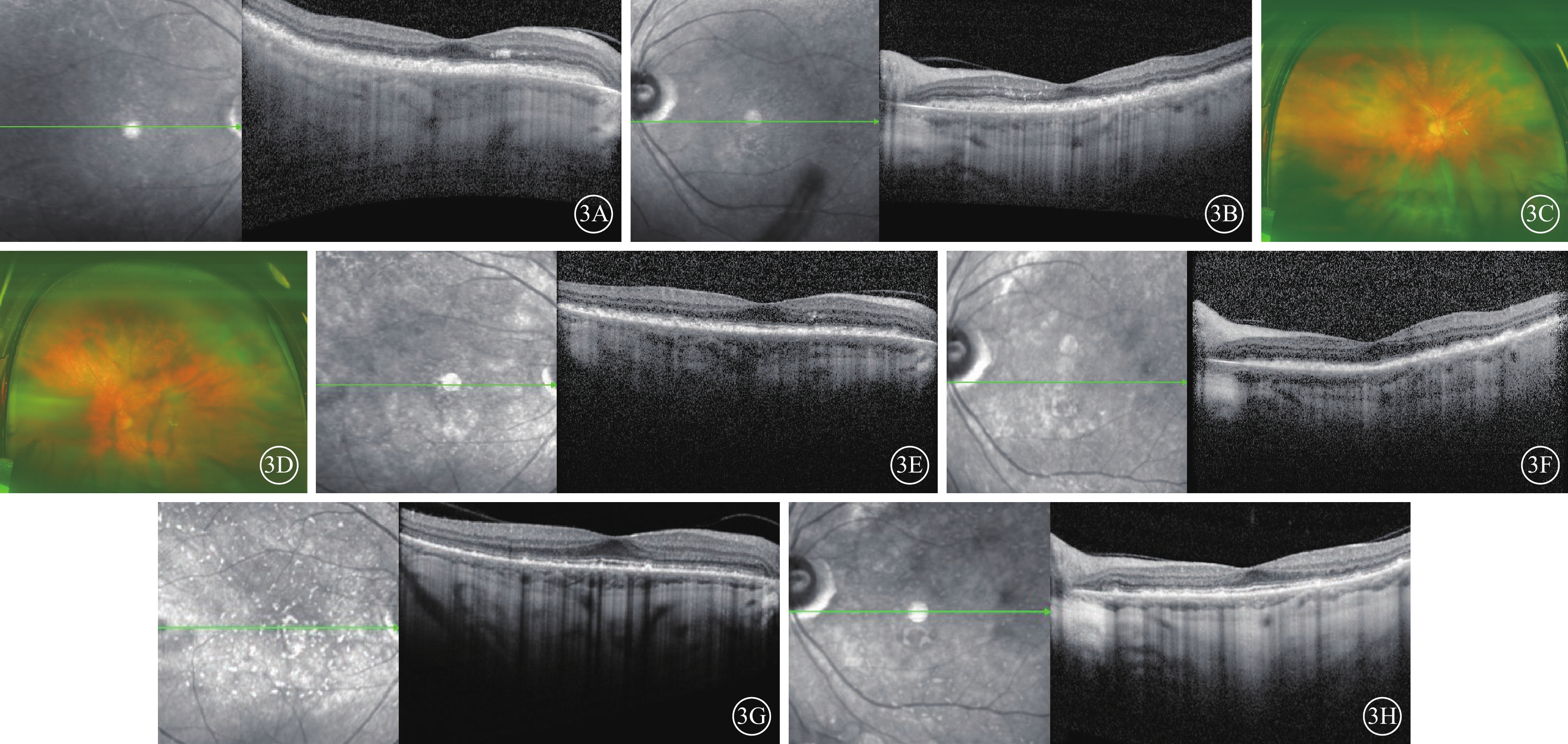
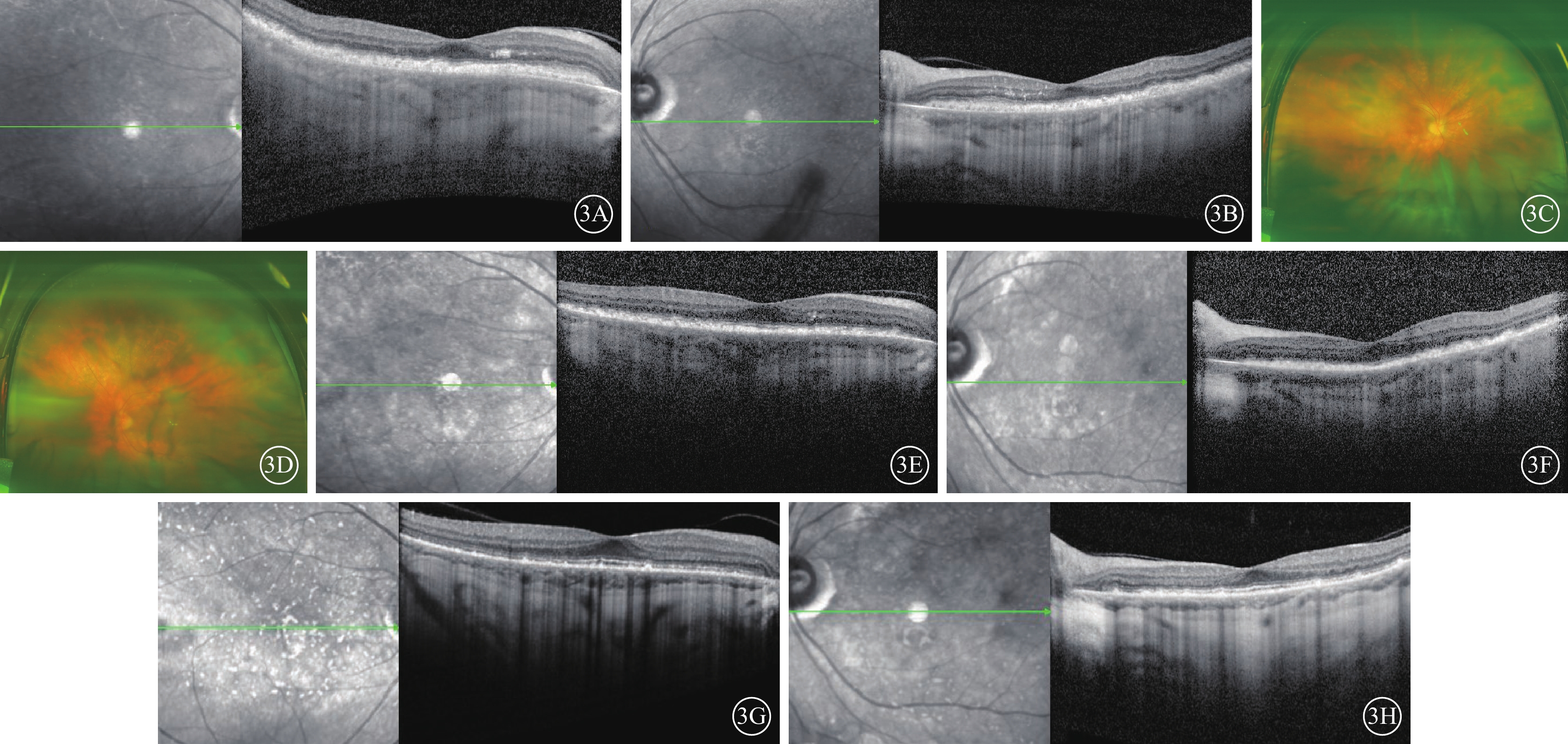 圖3
替雷利珠單抗相關葡萄膜炎患者植入地塞米松緩釋劑治療后雙眼眼部檢查像 3A、3B分別示1個月后右眼、左眼光相干斷層掃描(OCT)像,左圖為掃描方向和部位,右圖為檢查結果。雙眼脈絡膜水腫及滲出性視網膜脫離顯著減輕。3C、3D分別示1個月后右眼、左眼彩色眼底像,雙眼“晚霞樣”眼底改變。3E、3F分別示半年后右眼、左眼示OCT像,雙眼脈絡膜萎縮變薄,視網膜外層結構紊亂。3G、3H分別示1年后右眼、左眼OCT像,雙眼視網膜外層結構逐步清晰,橢圓體帶,嵌合體帶缺失,視網膜色素上皮增生
圖3
替雷利珠單抗相關葡萄膜炎患者植入地塞米松緩釋劑治療后雙眼眼部檢查像 3A、3B分別示1個月后右眼、左眼光相干斷層掃描(OCT)像,左圖為掃描方向和部位,右圖為檢查結果。雙眼脈絡膜水腫及滲出性視網膜脫離顯著減輕。3C、3D分別示1個月后右眼、左眼彩色眼底像,雙眼“晚霞樣”眼底改變。3E、3F分別示半年后右眼、左眼示OCT像,雙眼脈絡膜萎縮變薄,視網膜外層結構紊亂。3G、3H分別示1年后右眼、左眼OCT像,雙眼視網膜外層結構逐步清晰,橢圓體帶,嵌合體帶缺失,視網膜色素上皮增生
討論 免疫檢查點是重要的抗腫瘤靶點,免疫檢查點抑制劑(ICI)是非常重要的新型抗腫瘤藥物,廣泛的應用于包括黑色素瘤、肺癌、腎細胞癌、尿路上皮癌等多種腫瘤,尤其是在復發或者轉移的腫瘤患者。ICI包括程序性細胞死亡蛋白1(PD-1)、PD-1配體的單克隆抗體及細胞毒性T細胞相關蛋白4的抗體[1-2]。
接受ICI治療的患者中,免疫增強可能會導致自身免疫毒性,即免疫相關不良事件(IRAE)[3]。IRAE可出現在身體的多個器官,常累及皮膚,表現為皮疹、瘙癢;累及消化系統,表現為腹瀉、腹痛和腹脹等;累及肝臟,表現為嚴重的肝功能異常。研究報道,接受ICI治療的患者中,約1/3會出現不同程度的IRAE,眼部IRAE可累及眼部的各個結構[4-5]。24%~33%的患者會出現不同程度的干眼,還可表現為結膜炎、表層鞏膜炎、鞏膜炎、角膜炎及角膜移植后排斥反應。當眼眶受累時,可出現重癥肌無力樣病變、甲狀腺相關性眼病樣改變或者甲狀腺相關性眼病惡化。還可以累及視神經以及Ⅵ和Ⅶ顱神經等[4, 6]。葡萄膜炎的發生相對少見,其發生率約為1%[7]。研究報道,37.7%的ICI相關葡萄膜炎患者表現為前葡萄膜炎,25.7%的患者表現為后葡萄膜炎,34.0%的患者表現為全葡萄膜炎[7]。研究報道,以類原田病葡萄膜炎為主要臨床表現的患者也屢見報道[7-9]。類原田病的IRAE高發于接受ICI治療的黑色素瘤患者,以納武單抗以及納武單抗聯合伊匹單抗治療的患者發生率最高,這可能與黑色素瘤同脈絡膜黑色素細胞抗原有同源性相關[4, 10]。本例患者因手術后降結腸癌腹部轉移,給予替雷利珠單抗治療1周后雙眼出現急性期Vogt-Koyanagi-Harada Syndrome(VKH)眼底改變,脈絡膜水腫,視盤水腫,局限滲出性視網膜脫離伴視網膜層間積液。大多數眼部IRAE發生在ICI用藥的半年內,平均發病時間為首次治療后的9周[6-7, 10]。該患者眼部出現臨床癥狀的時間跟ICI治療后眼部IRAE的高峰時間相互吻合,因此首先考慮PD-1相關的類VKH葡萄膜炎,也不能除外原發VKH。此外,本例患者接受了替雷利珠單抗聯合奧沙利鉑及帕洛諾司瓊抗腫瘤治療。奧沙利鉑為第3代鉑類抗癌藥,而帕洛諾司瓊為選擇性5-羥色胺3受體拮抗劑,用于預防化療時所引起的急性和遲發性嘔吐,目前尚無其并發葡萄膜炎的報道。經典的VKH患者,常伴有頭痛、耳鳴以及毛發脫色素等臨床癥狀[11];部分ICI相關的類似VKH患者也會出現類似的臨床癥狀,尤其是經ICI治療轉移性黑色素瘤的患者,這表明黑素細胞抗原可能比其他自身抗原更具有免疫原性[8-9]。本例患者在患病前及治療隨訪的過程中,均未出現頭痛、耳鳴以及脫色素等改變,可能因其罹患降結腸癌而非黑色素瘤,未來需要進一步探索不同腫瘤并發的類似VKH在臨床表現的差異性。
大多數ICI相關的眼部IRAE是自限性的。類似VKH葡萄膜炎患者的IRAE對糖皮質激素(以下簡稱為激素)治療非常敏感,經積極的激素治療后,病情快速穩定,大部分類似VKH葡萄膜炎患者發病后也無需停用ICI藥物。對ICI治療過程中出現類似VKH的患者,目前尚無統一的治療標準,但考慮到腫瘤患者全身情況的特殊性,大多數類似VKH的患者先采用局部治療,如球結膜下或者球旁注射激素以穩定眼部炎癥,癥狀嚴重者可口服醋酸潑尼松30~40 mg/d,并快速減量以穩定眼部炎癥[6, 10, 12],極少數患者需要大劑量激素治療[13]。本例患者起病時雙眼視力差,脈絡膜水腫嚴重,因此給予甲強龍500 mg連續3 d靜脈沖擊治療,然后口服醋酸潑尼松1 mg/(kg?d),但脈絡膜炎癥依舊活躍還有逐步加重的趨勢,因此聯合了雙眼玻璃體腔內植入地塞米松緩釋劑,患者病情逐步穩定。考慮腫瘤患者全身情況特殊,甲強龍靜脈沖擊的劑量相對小,且時間短,可能才導致了后續的脈絡膜炎癥的反彈。因此應積極與腫瘤科醫生溝通,盡可能行足劑量足療程的激素沖擊治療。
ICI的眼部免疫相關不良事件臨床上并不少見,表現也多樣化,通常局部激素治療后可快速緩解,預后良好,且無需中止ICI抗腫瘤治療。但是當表現為類似VKH時,情況則相對復雜,通常需要中止ICI治療,而眼部治療,目前尚無統一的標準。本例患者經甲強龍靜脈沖擊的初始劑量相對小,且時間短,可能導致了后續的脈絡膜炎癥的反彈。在激素沖擊治療中炎癥反彈的類似VKH的腫瘤患者,如加大全身激素劑量,可能增加全身感染的風險。口服醋酸潑尼松梯度減量聯合雙眼玻璃體腔內植入地塞米松緩釋劑,能成功控制雙眼脈絡膜炎癥。因此,對于全身大劑量激素沖擊治療有風險的類似VKH的腫瘤患者,可以選擇中等劑量激素聯合玻璃體腔內植入地塞米松緩釋劑治療,而單純的玻璃體腔內植入地塞米松緩釋劑能否控制類似VKH患者的脈絡膜炎癥,還有待進一步探索。
患者女,43歲。因雙眼視力下降1周,于2021年6月1日到復旦大學附屬眼耳鼻喉科醫院眼科就診。患者2020年9月10日因降結腸癌,在外院行手術治療。2021年4月15日因癌癥腹部轉移,接受,靜脈注射奧沙利鉑200 mg、帕洛諾司瓊250 mg聯合替雷利珠單抗200 mg化學藥物治療(以下簡稱為化療)。2021年5月18日接受第2次化療,1周后雙眼視物模糊,不伴眼紅眼痛,不伴頭痛、耳鳴。患者自幼視力差,診斷為“雙眼先天性白內障”,未經治療。否認外傷史,否認高血壓、糖尿病及其他全身病史。眼科檢查:右眼、左眼視力手動,矯正不能提高。右眼、左眼眼壓分別為13.6、14.2 mm Hg(1 mm Hg=0.133 kPa)。裂隙燈顯微鏡檢查,雙眼晶體大量點片狀混濁(圖1A,1B)。間接檢眼鏡檢查,雙眼后極視網膜水腫,視盤水腫,邊界欠清(圖1C,1D)。B型超聲檢查,雙眼視網膜水腫,脈絡膜彌漫水腫增厚(圖1E,1F)。光相干斷層掃描(OCT)檢查,雙眼脈絡膜水腫增厚、脈絡膜褶皺、視網膜層間積液伴滲出性視網膜脫離(圖1G,1H)。診斷:類原田病、免疫檢查點抑制劑相關葡萄膜炎、先天性白內障、降結腸癌伴腹部轉移。給予甲強龍500 mg靜脈沖擊治療,1次/d,共3 d;改為口服醋酸潑尼松50 mg/d治療,1周后減量至45 mg/d;同時給予保胃、補鈣、補鉀等治療。開始治療后第3周復查,OCT檢查,雙眼滲出性視網膜脫離及視網膜層間積液進一步加重(圖2A,2B)。口服醋酸潑尼松,同時給予雙眼玻璃體腔植入地塞米松緩釋劑。植入后1個月復查,OCT檢查,雙眼脈絡膜水腫及滲出性視網膜脫離顯著減輕(圖3A,3B),右眼、左眼眼壓分別為34、35 mm Hg。給予布林佐胺噻嗎洛爾滴眼液、酒石酸溴莫尼定滴眼液點眼降眼壓1周,復查右眼、左眼眼壓分別為18.0、18.5 mm Hg。雙眼“晚霞樣”眼底改變(圖3C,3D)。治療半年后復查,OCT檢查,脈絡膜萎縮變薄,視網膜外層結構紊亂(圖3E,3F)。治療1年后復查,OCT檢查,視網膜外層結構逐步清晰,橢圓體帶可見,嵌合體帶缺失,視網膜色素上皮增生(圖3G,3H)。治療后1年半復診,患者眼壓穩定,右眼、左眼矯正視力均為0.2。
 圖1
替雷利珠單抗相關葡萄膜炎患者首診時雙眼眼部檢查像 1A、1B分別示右眼、左眼裂隙燈彌散光圖像,晶狀體大量點片狀混濁。1C、1D分別示右眼、左眼彩色眼底像,雙眼后極部視網膜水腫,視盤水腫,邊界欠清。1E、1F分別示右眼、左眼B型超聲像,雙眼視網膜水腫,脈絡膜彌漫水腫增厚。1G、1H分別示右眼、左眼光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。雙眼脈絡膜水腫增厚、脈絡膜褶皺、視網膜層間積液伴滲出性視網膜脫離
圖1
替雷利珠單抗相關葡萄膜炎患者首診時雙眼眼部檢查像 1A、1B分別示右眼、左眼裂隙燈彌散光圖像,晶狀體大量點片狀混濁。1C、1D分別示右眼、左眼彩色眼底像,雙眼后極部視網膜水腫,視盤水腫,邊界欠清。1E、1F分別示右眼、左眼B型超聲像,雙眼視網膜水腫,脈絡膜彌漫水腫增厚。1G、1H分別示右眼、左眼光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。雙眼脈絡膜水腫增厚、脈絡膜褶皺、視網膜層間積液伴滲出性視網膜脫離
 圖2
替雷利珠單抗相關葡萄膜炎患者經甲強龍靜脈沖擊治療后雙眼光相干斷層掃描像 2A、2B分別示右眼、左眼,左圖為掃描方向和部位,右圖為檢查結果。雙眼滲出性視網膜脫離及視網膜層間積液加重
圖2
替雷利珠單抗相關葡萄膜炎患者經甲強龍靜脈沖擊治療后雙眼光相干斷層掃描像 2A、2B分別示右眼、左眼,左圖為掃描方向和部位,右圖為檢查結果。雙眼滲出性視網膜脫離及視網膜層間積液加重
 圖3
替雷利珠單抗相關葡萄膜炎患者植入地塞米松緩釋劑治療后雙眼眼部檢查像 3A、3B分別示1個月后右眼、左眼光相干斷層掃描(OCT)像,左圖為掃描方向和部位,右圖為檢查結果。雙眼脈絡膜水腫及滲出性視網膜脫離顯著減輕。3C、3D分別示1個月后右眼、左眼彩色眼底像,雙眼“晚霞樣”眼底改變。3E、3F分別示半年后右眼、左眼示OCT像,雙眼脈絡膜萎縮變薄,視網膜外層結構紊亂。3G、3H分別示1年后右眼、左眼OCT像,雙眼視網膜外層結構逐步清晰,橢圓體帶,嵌合體帶缺失,視網膜色素上皮增生
圖3
替雷利珠單抗相關葡萄膜炎患者植入地塞米松緩釋劑治療后雙眼眼部檢查像 3A、3B分別示1個月后右眼、左眼光相干斷層掃描(OCT)像,左圖為掃描方向和部位,右圖為檢查結果。雙眼脈絡膜水腫及滲出性視網膜脫離顯著減輕。3C、3D分別示1個月后右眼、左眼彩色眼底像,雙眼“晚霞樣”眼底改變。3E、3F分別示半年后右眼、左眼示OCT像,雙眼脈絡膜萎縮變薄,視網膜外層結構紊亂。3G、3H分別示1年后右眼、左眼OCT像,雙眼視網膜外層結構逐步清晰,橢圓體帶,嵌合體帶缺失,視網膜色素上皮增生
討論 免疫檢查點是重要的抗腫瘤靶點,免疫檢查點抑制劑(ICI)是非常重要的新型抗腫瘤藥物,廣泛的應用于包括黑色素瘤、肺癌、腎細胞癌、尿路上皮癌等多種腫瘤,尤其是在復發或者轉移的腫瘤患者。ICI包括程序性細胞死亡蛋白1(PD-1)、PD-1配體的單克隆抗體及細胞毒性T細胞相關蛋白4的抗體[1-2]。
接受ICI治療的患者中,免疫增強可能會導致自身免疫毒性,即免疫相關不良事件(IRAE)[3]。IRAE可出現在身體的多個器官,常累及皮膚,表現為皮疹、瘙癢;累及消化系統,表現為腹瀉、腹痛和腹脹等;累及肝臟,表現為嚴重的肝功能異常。研究報道,接受ICI治療的患者中,約1/3會出現不同程度的IRAE,眼部IRAE可累及眼部的各個結構[4-5]。24%~33%的患者會出現不同程度的干眼,還可表現為結膜炎、表層鞏膜炎、鞏膜炎、角膜炎及角膜移植后排斥反應。當眼眶受累時,可出現重癥肌無力樣病變、甲狀腺相關性眼病樣改變或者甲狀腺相關性眼病惡化。還可以累及視神經以及Ⅵ和Ⅶ顱神經等[4, 6]。葡萄膜炎的發生相對少見,其發生率約為1%[7]。研究報道,37.7%的ICI相關葡萄膜炎患者表現為前葡萄膜炎,25.7%的患者表現為后葡萄膜炎,34.0%的患者表現為全葡萄膜炎[7]。研究報道,以類原田病葡萄膜炎為主要臨床表現的患者也屢見報道[7-9]。類原田病的IRAE高發于接受ICI治療的黑色素瘤患者,以納武單抗以及納武單抗聯合伊匹單抗治療的患者發生率最高,這可能與黑色素瘤同脈絡膜黑色素細胞抗原有同源性相關[4, 10]。本例患者因手術后降結腸癌腹部轉移,給予替雷利珠單抗治療1周后雙眼出現急性期Vogt-Koyanagi-Harada Syndrome(VKH)眼底改變,脈絡膜水腫,視盤水腫,局限滲出性視網膜脫離伴視網膜層間積液。大多數眼部IRAE發生在ICI用藥的半年內,平均發病時間為首次治療后的9周[6-7, 10]。該患者眼部出現臨床癥狀的時間跟ICI治療后眼部IRAE的高峰時間相互吻合,因此首先考慮PD-1相關的類VKH葡萄膜炎,也不能除外原發VKH。此外,本例患者接受了替雷利珠單抗聯合奧沙利鉑及帕洛諾司瓊抗腫瘤治療。奧沙利鉑為第3代鉑類抗癌藥,而帕洛諾司瓊為選擇性5-羥色胺3受體拮抗劑,用于預防化療時所引起的急性和遲發性嘔吐,目前尚無其并發葡萄膜炎的報道。經典的VKH患者,常伴有頭痛、耳鳴以及毛發脫色素等臨床癥狀[11];部分ICI相關的類似VKH患者也會出現類似的臨床癥狀,尤其是經ICI治療轉移性黑色素瘤的患者,這表明黑素細胞抗原可能比其他自身抗原更具有免疫原性[8-9]。本例患者在患病前及治療隨訪的過程中,均未出現頭痛、耳鳴以及脫色素等改變,可能因其罹患降結腸癌而非黑色素瘤,未來需要進一步探索不同腫瘤并發的類似VKH在臨床表現的差異性。
大多數ICI相關的眼部IRAE是自限性的。類似VKH葡萄膜炎患者的IRAE對糖皮質激素(以下簡稱為激素)治療非常敏感,經積極的激素治療后,病情快速穩定,大部分類似VKH葡萄膜炎患者發病后也無需停用ICI藥物。對ICI治療過程中出現類似VKH的患者,目前尚無統一的治療標準,但考慮到腫瘤患者全身情況的特殊性,大多數類似VKH的患者先采用局部治療,如球結膜下或者球旁注射激素以穩定眼部炎癥,癥狀嚴重者可口服醋酸潑尼松30~40 mg/d,并快速減量以穩定眼部炎癥[6, 10, 12],極少數患者需要大劑量激素治療[13]。本例患者起病時雙眼視力差,脈絡膜水腫嚴重,因此給予甲強龍500 mg連續3 d靜脈沖擊治療,然后口服醋酸潑尼松1 mg/(kg?d),但脈絡膜炎癥依舊活躍還有逐步加重的趨勢,因此聯合了雙眼玻璃體腔內植入地塞米松緩釋劑,患者病情逐步穩定。考慮腫瘤患者全身情況特殊,甲強龍靜脈沖擊的劑量相對小,且時間短,可能才導致了后續的脈絡膜炎癥的反彈。因此應積極與腫瘤科醫生溝通,盡可能行足劑量足療程的激素沖擊治療。
ICI的眼部免疫相關不良事件臨床上并不少見,表現也多樣化,通常局部激素治療后可快速緩解,預后良好,且無需中止ICI抗腫瘤治療。但是當表現為類似VKH時,情況則相對復雜,通常需要中止ICI治療,而眼部治療,目前尚無統一的標準。本例患者經甲強龍靜脈沖擊的初始劑量相對小,且時間短,可能導致了后續的脈絡膜炎癥的反彈。在激素沖擊治療中炎癥反彈的類似VKH的腫瘤患者,如加大全身激素劑量,可能增加全身感染的風險。口服醋酸潑尼松梯度減量聯合雙眼玻璃體腔內植入地塞米松緩釋劑,能成功控制雙眼脈絡膜炎癥。因此,對于全身大劑量激素沖擊治療有風險的類似VKH的腫瘤患者,可以選擇中等劑量激素聯合玻璃體腔內植入地塞米松緩釋劑治療,而單純的玻璃體腔內植入地塞米松緩釋劑能否控制類似VKH患者的脈絡膜炎癥,還有待進一步探索。