引用本文: 肖蓓, 宋艷萍, 葉婭, 黃珍, 閆明. 中心性漿液性脈絡膜視網膜病變渦靜脈擴張模式與脈絡膜厚度的關系. 中華眼底病雜志, 2024, 40(5): 360-365. doi: 10.3760/cma.j.cn511434-20231207-00476 復制
版權信息: ?四川大學華西醫院華西期刊社《中華眼底病雜志》版權所有,未經授權不得轉載、改編
中心性漿液性脈絡膜視網膜病變(CSC)是一種以脈絡膜增厚和脈絡膜血管高滲透性為特征的疾病[1]。其發展可能與渦靜脈系統的變化密切相關,其中脈絡膜的增厚可能是由于渦靜脈吻合充血所致,而渦靜脈吻合又形成新的脈絡膜引流途徑。近期研究表明,在CSC患眼中,渦靜脈吻合現象頗為普遍,超過90%的患眼存在非對稱性的渦靜脈擴張現象,尤其是優勢側渦靜脈擴張尤為突出[2-3]。多個研究團隊如Bacci等[4]和Ramtohul等[5]均在CSC患眼中觀察到不對稱的脈絡膜渦靜脈引流模式,這進一步證實了脈絡膜靜脈引流失衡所致的渦靜脈吻合很可能是CSC病程進展中的關鍵因素。此外,Hoshino等[6]還發現,渦靜脈吻合眼的中央脈絡膜厚度(ChT)明顯大于渦靜脈未吻合眼。然而,目前關于CSC患眼ChT的變化與渦靜脈擴張分布間確切關聯的研究尚不多見。為此,我們利用超廣角掃頻源光相干斷層掃描血管成像(SS-OCTA)對一組CSC患眼的ChT進行了精確測量,初步評估ChT與渦靜脈擴張分布之間的關系,以揭示不同渦靜脈引流模式解剖上的差異。現將結果報道如下。
1 對象和方法
前瞻性橫斷面觀察性研究。本研究過程遵循《赫爾辛基宣言》原則,并獲得解放軍中部戰區總醫院倫理委員會批準(批準號:[2024]015-01);所有參與者均獲知情并簽署書面知情同意書。
2023年4~10月于解放軍中部戰區總醫院眼科檢查確診的CSC患者80例89只眼(CSC組)納入本研究。其中,男性64例71只眼,女性17例18只眼。同期招募年齡、性別相匹配的健康志愿者15名28只眼作為對照組。其中,男性14名26只眼,女性1名2只眼。
CSC組納入標準:(1)符合CSC臨床診斷標準[7];(2)SS-OCTA檢查提示存在累及中心凹的漿液性視網膜下液(SRF),伴或不伴視網膜色素上皮脫離(PED);(3)熒光素眼底血管造影(FFA)檢查提示視網膜色素上皮特征性熒光素滲漏;(4)吲哚青綠血管造影(ICGA)檢查顯示晚期局灶性脈絡膜血管擴張、滲透性增高。排除標準:(1)年齡相關性黃斑變性、息肉樣脈絡膜血管病變等所致黃斑區神經上皮脫離及PED者;(2)高度近視、屈光間質混濁及無法配合檢查者;(3)既往有除白內障手術外任何內眼手術史者;(4)全身嚴重疾病;(5)SS-OCTA圖像質量<8。
所有受試者均行最佳矯正視力(BCVA)、眼壓、裂隙燈顯微鏡聯合前置鏡、SS-OCTA檢查;CSC患者同時行FFA、ICGA檢查。采用國際標準視力表行BCVA檢查,統計時換算為最小分辨角對數(logMAR)視力。
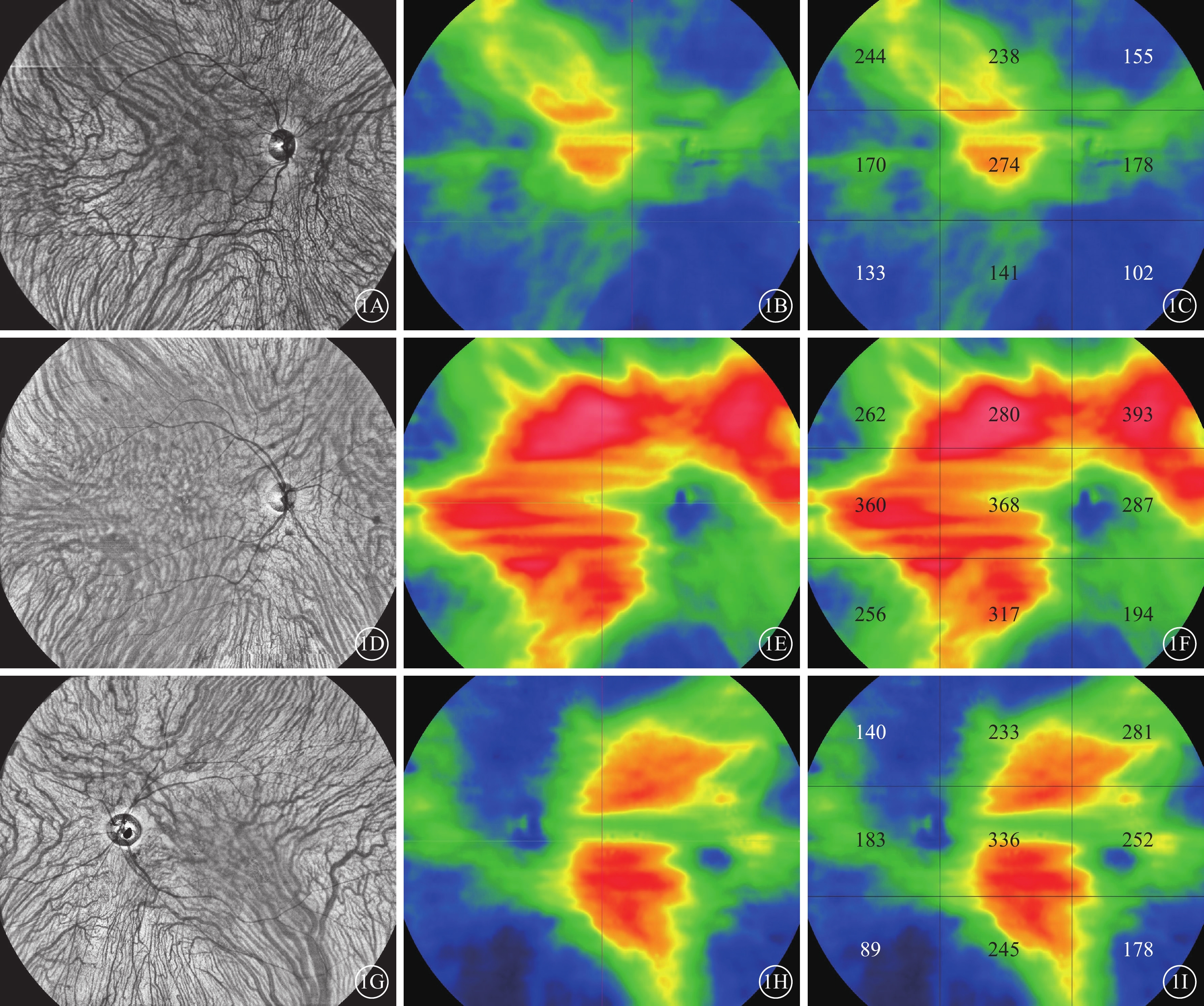
采用圖湃(北京)醫療科技有限公司BM400K BMizar行黃斑區超廣角SS-OCTA檢查。波長1 060 nm,掃描速率1 536 A掃描×1 280 B掃描,掃描深度6 mm,掃描范圍24 mm×20 mm,120°視場,同時開啟設備自帶圖像追蹤功能。由同一名專業技師操作完成,每只眼同一區域測量2次,選取質量較高(圖像質量>8)的1張用于后續量化分析。使用修正的Littmann公式(Bennett程序)校正眼軸相關放大率,統一參與者之間測量范圍。應用內置軟件自動進行分割,必要時可手動調整,修正分割錯誤。設備自帶軟件測量顳上、上方、鼻上、顳側、中心凹區、鼻側、顳下、下方、鼻下等9個分區的ChT。ChT定義Bruch膜至鞏膜之間的垂直距離。脈絡膜中大血管層橫斷面(en-face)模式下觀察水平分水嶺渦靜脈解剖和功能吻合情況及不對稱分布情況,由兩位經驗豐富的眼底專家進行判斷和確認。擴張的渦靜脈從壺腹部延伸至中心凹水平線之外,并累及整個黃斑或后極部定義為上下渦靜脈不對稱。擴張的渦靜脈壺腹部所在側定義為優勢側,據此將CSC組再分為上優勢型(圖1A~1C)組、對稱型(圖1D~1F)組、下優勢型組(圖1G~1I),分別為36、35、18只眼。
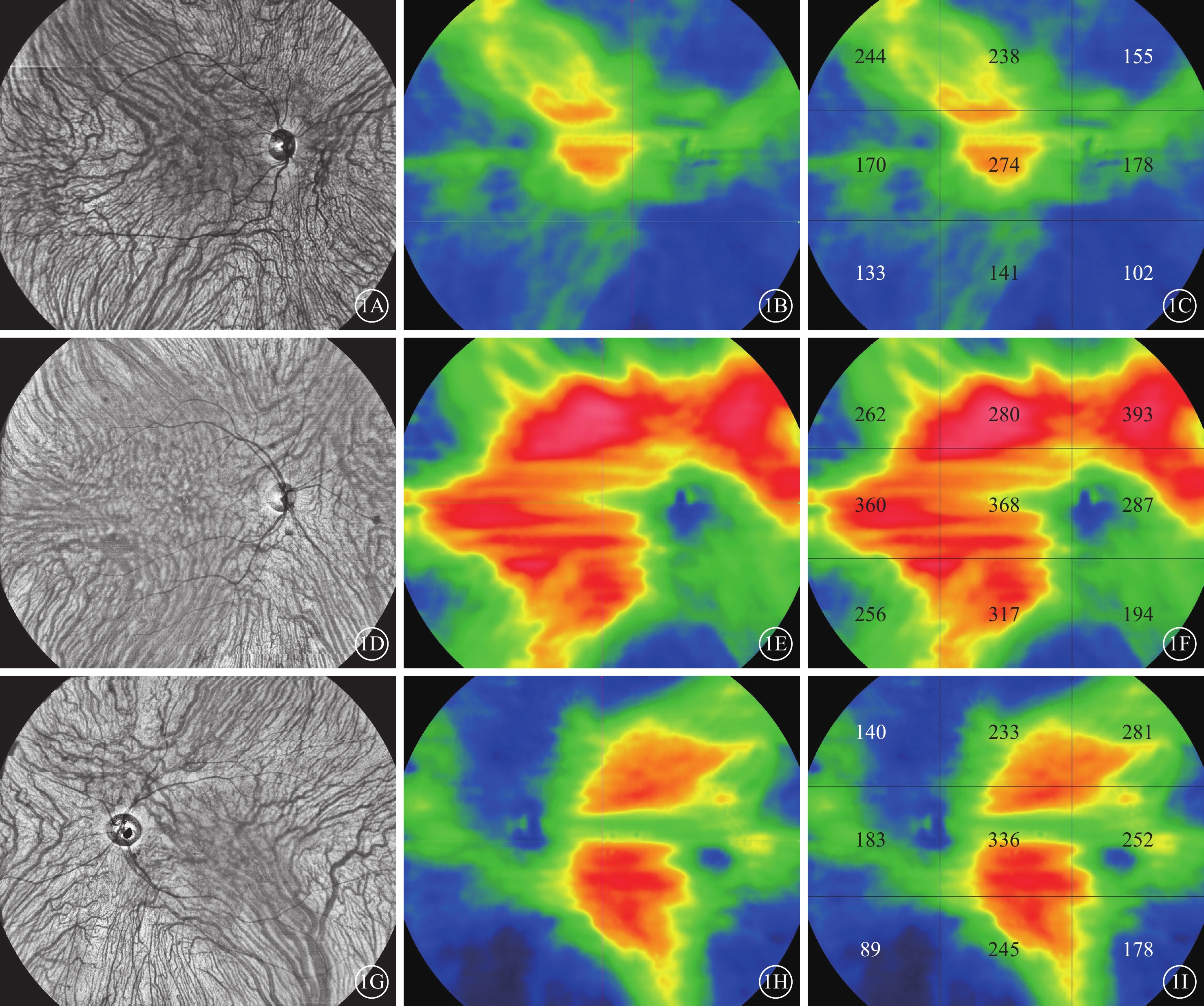 圖1
中心性漿液性脈絡膜視網膜病變不同渦靜脈擴張方式患眼脈絡膜中大血管層掃頻源光相干斷層掃描血管成像圖
圖1
中心性漿液性脈絡膜視網膜病變不同渦靜脈擴張方式患眼脈絡膜中大血管層掃頻源光相干斷層掃描血管成像圖
1A~1C、1D~1F、1G~1I分別示上優勢型、對稱型、下優勢型渦靜脈擴張橫斷面像及脈絡膜厚度地形趨勢圖、三維圖
采用SPSS27.0統計軟件行統計學分析。對于計量資料,進行Shapiro-Wilk檢驗以檢驗正態性,數據符合正態分布以均數±標準差(x±s)表示;不符合正態分布以中位數(四分位間距)[M(Q1,Q3)]表示。采用Levene檢驗驗證方差齊性,符合正態分布且具有方差齊性的數據,使用單因素方差分析進行組間比較;不符合正態分布或方差齊性的數據,使用Kruskal-Wallis H檢驗。采用Bonferroni校正檢驗進行組內兩兩比較。組間兩兩比較,符合正態分布采用獨立樣本t檢驗,不符合正態分布采用Wilcoxon秩和檢驗;計數資料的組間比較采用χ2檢驗或Fisher確切概率法。
2 結果
上優勢型組、對稱型組、下優勢型組、對照組受試者年齡、眼別比較,差異無統計學意義(P>0.05);性別構成比、logMAR BCVA比較,差異有統計學意義(P<0.05)。上優勢型組、對稱型組、下優勢型組伴脈絡膜新生血管眼數比較,差異無統計學意義(P>0.05);伴SRF眼數比較,差異有統計學意義(P<0.05)(表1)。
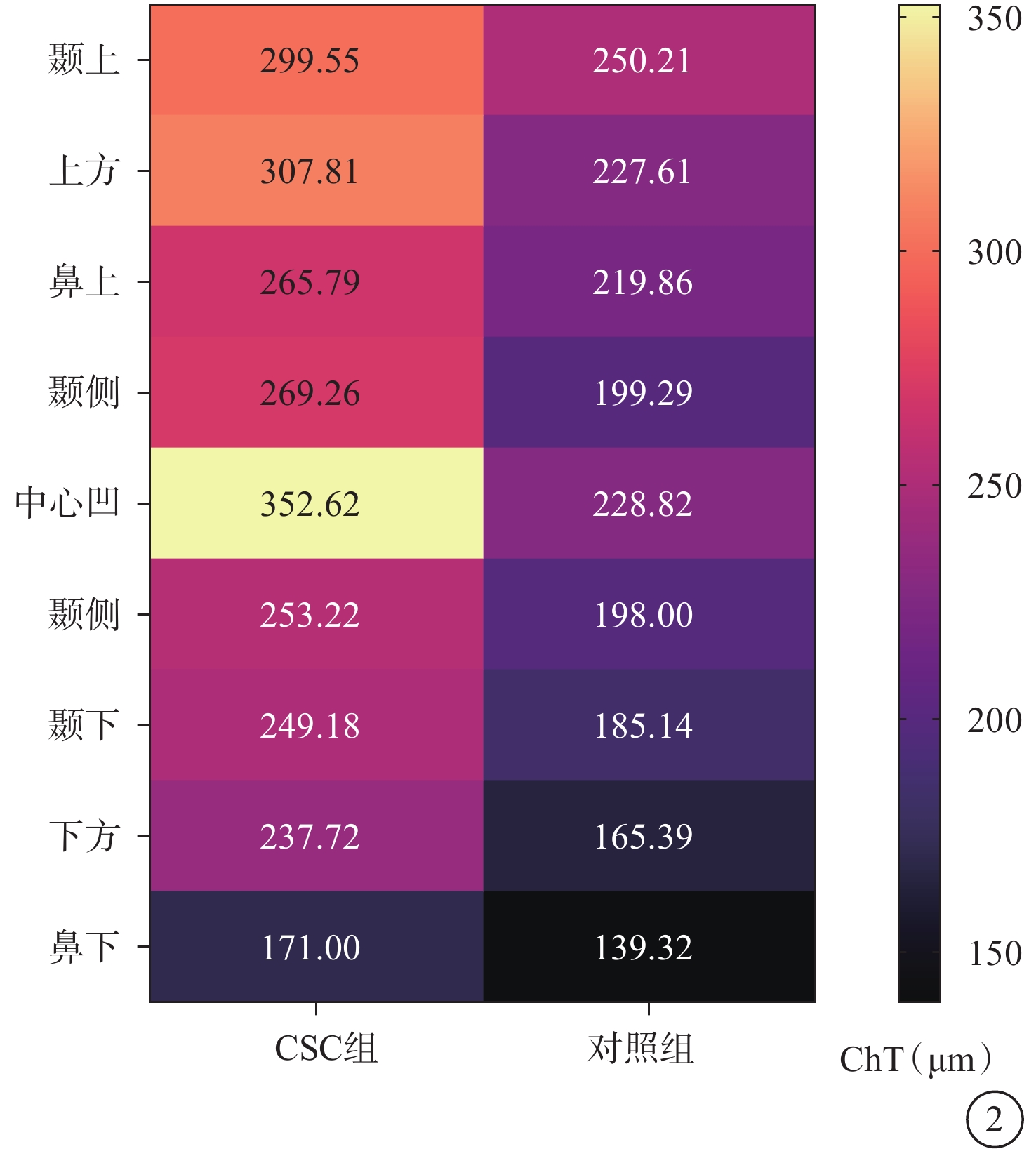
CSC組患眼ChT中心凹>上方>顳上>顳側>鼻上>鼻側>顳下>下方>鼻下,即中心凹ChT最厚;對照組ChT顳上>中心凹>上方>鼻上>顳側>鼻側>顳下>下方>鼻下,即顳上ChT最厚。與對照組比較,CSC組患眼黃斑中心凹及不同區域ChT均增厚,其中中心凹差異最大;兩組受試眼黃斑中心凹及不同區域ChT比較,差異均有統計學意義(P<0.05)(表2,圖2)。
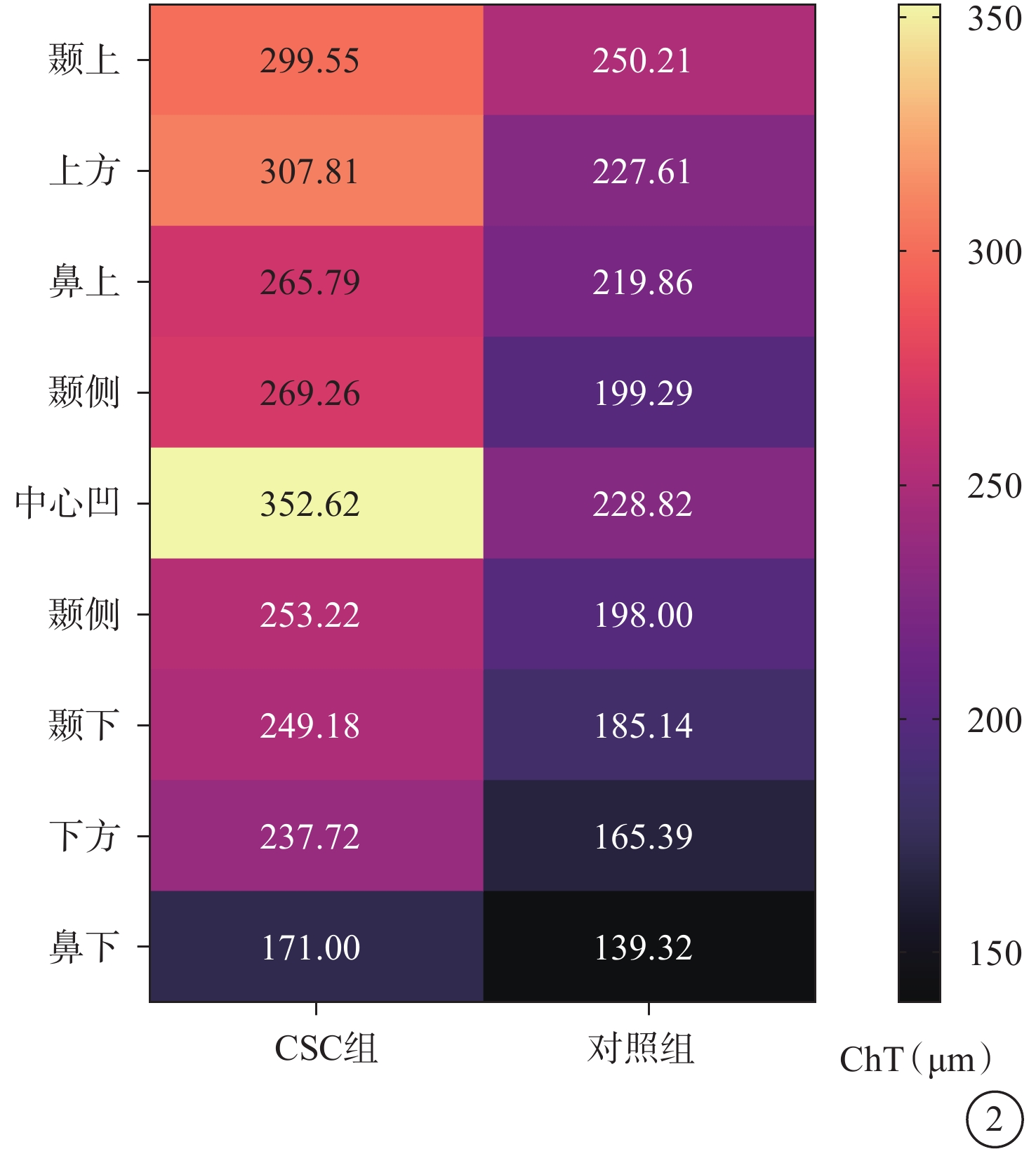 圖2
CSC組、對照組ChT示意圖
圖2
CSC組、對照組ChT示意圖
CSC:中心性漿液性脈絡膜視網膜病變;ChT:脈絡膜厚度
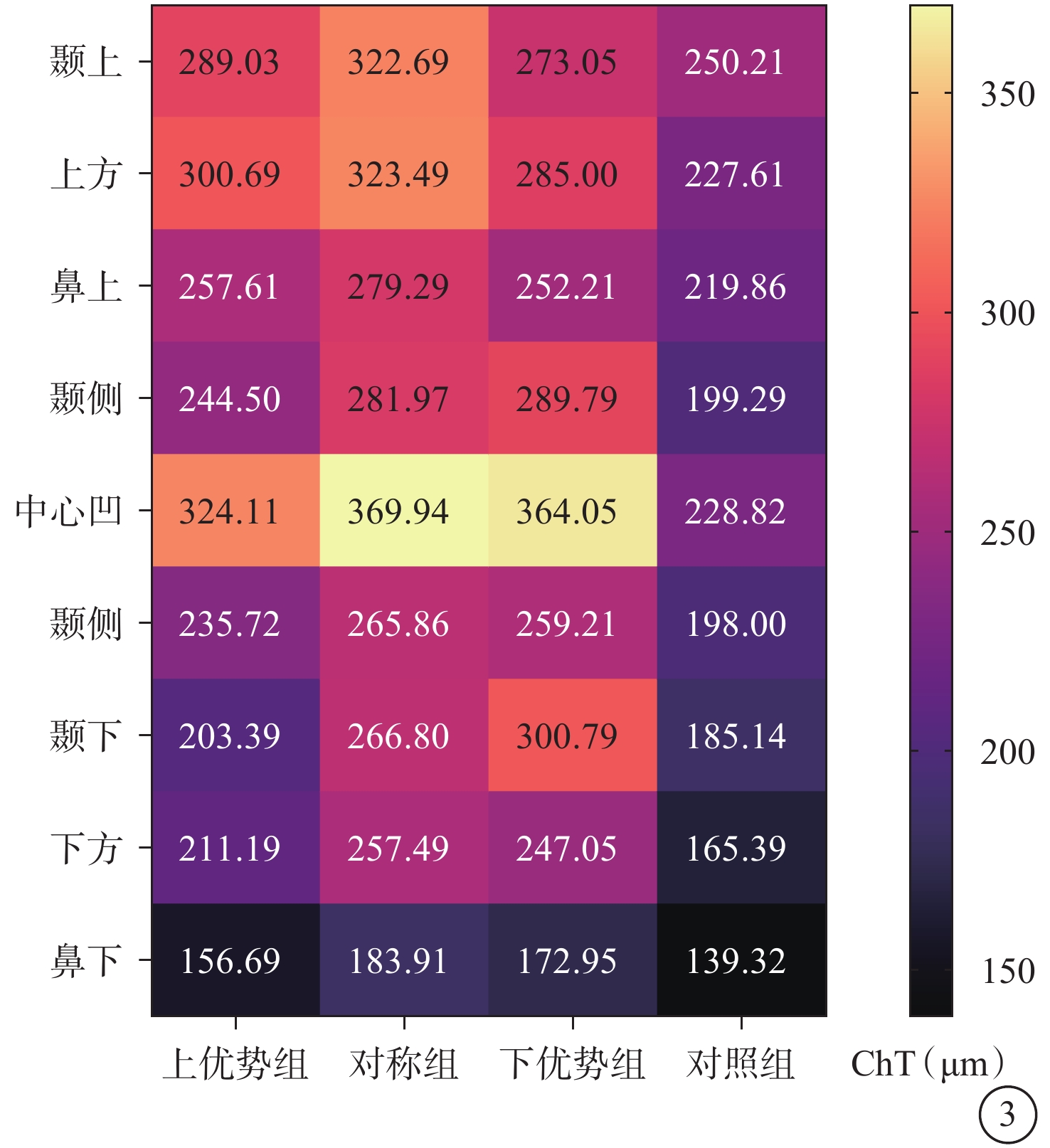
上優勢型組患眼ChT中心凹>上方>顳上>鼻上>顳側>鼻側>下方>顳下>鼻下;渦靜脈擴張區(顳上、上方、鼻上、顳側、中心凹)ChT較鼻側、顳下、下方、鼻下增厚更多。對稱型組患眼ChT中心凹>上方>顳上>顳側>鼻上>顳下>鼻側>下方>鼻下,其中除顳側增加幅度>鼻側外,其他區域均相對呈對稱型增加,其中中心凹ChT最厚。下優勢型組患眼ChT中心凹>顳下>顳側>上方>顳上>鼻側>鼻上>下方>鼻下;渦靜脈擴張區(顳下、顳側、下方、中心凹)ChT較上方、鼻上、顳上增厚更多(圖3)。
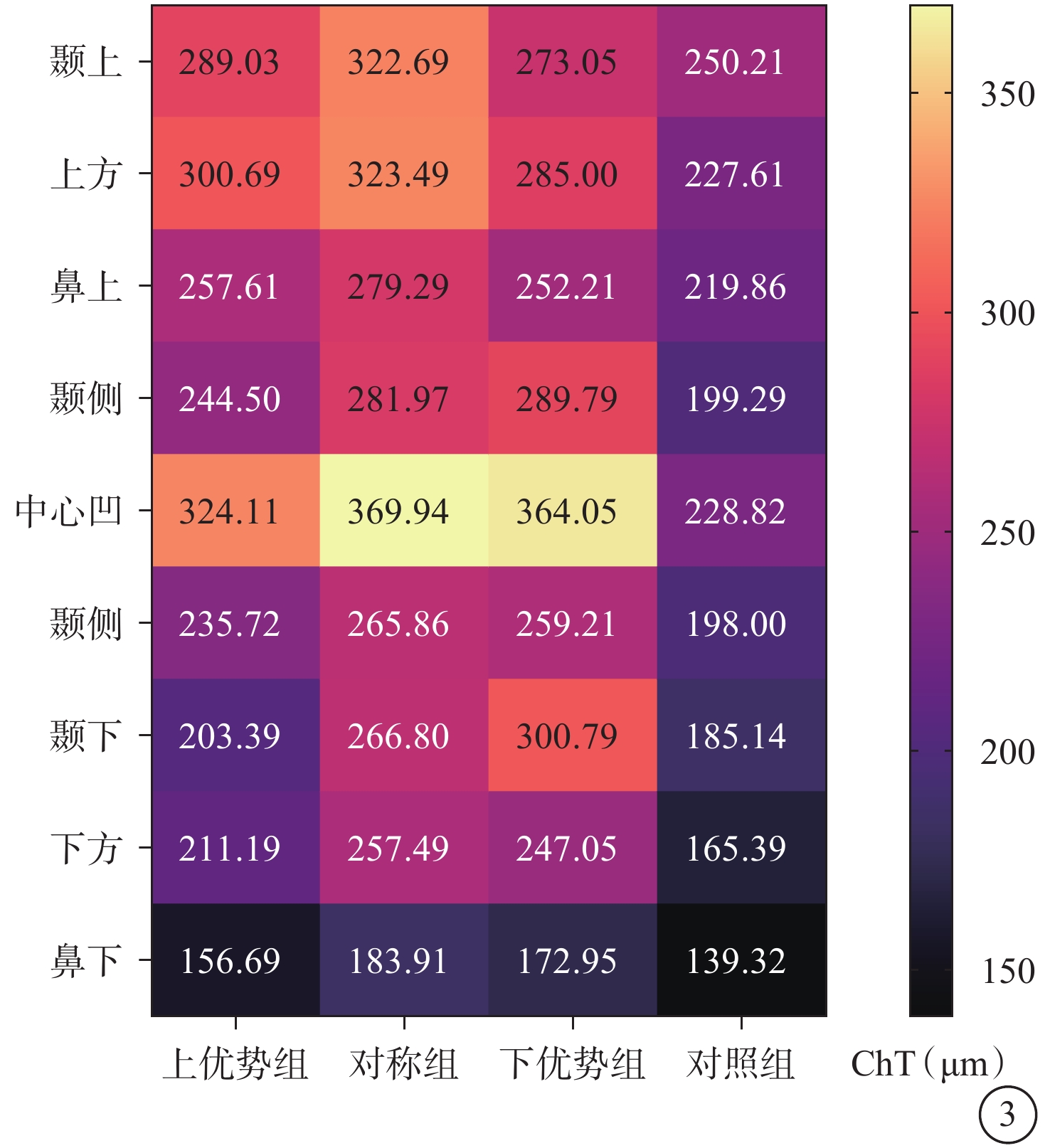 圖3
CSC患眼不同渦靜脈擴張組、對照組ChT示意圖
圖3
CSC患眼不同渦靜脈擴張組、對照組ChT示意圖
CSC:中心性漿液性脈絡膜視網膜病變;ChT:脈絡膜厚度
與對照組ChT比較,上優勢型組顳下區域,差異無統計學意義(t=1.510,P=0.136);其他各區域,差異均有統計學意義(t= 3.207、5.163、2.526、4.310、6.285、2.656、3.812、2.173,P<0.05)。對稱型組中心凹及其他各區域,差異均有統計學意義(t=4.488、5.554、3.457、5.314、7.256、3.507、5.584、6.019、2.994,P<0.05)。下優勢型組顳上、鼻上區域,差異無統計學意義(t=1.150、1.465,P=0.256、0.150);其他各區域,差異均有統計學意義(t=2.278、4.168、5.244、2.783、5.040、3.432、2.095,P<0.05)(表3)。
3 討論
本研究采用超廣角SS-OCTA對一組CSC患眼黃斑區及其周圍區域的ChT進行了測量,并與對照組受試眼進行了比較。結果顯示,與對照組受試眼比較,CSC組患眼黃斑區及其周圍區域的ChT均顯著增厚,CSC患眼ChT增厚不僅限于中心凹下方,同時向周圍延伸。結果提示,CSC患眼脈絡膜靜脈超載不僅局限于中心凹,而是延伸至整個后極部脈絡膜,渦靜脈的局部因素可能參與了CSC發病。
與Jung等[8]研究結果一致 ,本研究結果顯示,與對照組相比,CSC組患眼黃斑中心凹及其周圍區域的ChT均增厚,并且不同渦靜脈擴張方式其顳側ChT始終大于鼻側。其原因目前認為可能與ChT血管分水嶺在視盤區域將脈絡膜血管循環系統分隔及視神經解剖位置有關[9]。這證實了脈絡膜不對稱性增厚與脈絡膜靜脈血流分布不平衡有關。本研究結果顯示,渦靜脈擴張分布與ChT呈對應關系。但值得注意的是,CSC患眼ChT增厚上優勢擴張型渦靜脈者主要為上方、顳側、顳上、中心凹,下優勢擴張型渦靜脈者主要為顳下、顳側、下方、中心凹;對稱型渦靜脈者可見上方、下方、顳上、顳下、鼻上、鼻下呈對稱型幅度增厚。渦靜脈擴張者黃斑區ChT最大,其整體ChT為對稱型>下優勢型>上優勢型,這表明無論是何種渦靜脈擴張方式,渦靜脈在4個象限的引流最終均會影響黃斑中心凹脈絡膜的血液灌注。對稱型者黃斑區整體ChT增加程度較不對稱型者更高,這可能是因為在脈絡膜靜脈引流對稱的CSC患眼中,渦靜脈充血導致了脈絡膜變厚,但隨著時間推移,為改善渦靜脈充血,在不同渦靜脈間形成靜脈-靜脈吻合[10],最終導致不對稱的脈絡膜渦靜脈引流,脈絡膜充血程度降低 ,從而ChT降低 [3, 9, 11-14]。
Mori等[15]提出38%~50%的健康眼存在脈絡膜靜脈不對稱引流。但本研究中,幾乎所有CSC患眼均出現渦靜脈的不對稱擴張及吻合,其中60.67%(54/89)的患眼出現不對稱的渦靜脈引流。在這些優勢渦靜脈主導的引流區域具有最大的ChT,其中上優勢型ChT增加程度較下優勢型及對稱型在渦靜脈擴張區域的厚度增加程度小。我們推測這一現象的原因,是占主導地位的顳上引流區域可能會將更多的血流排出鞏膜,導致ChT降低。這一結果揭示此特征是CSC發生的一個解剖學易感因素,CSC患眼可能在靜脈引流途徑的不對稱空間排列上存在發育異常,但不一定致病[16]。本組89只CSC患眼中,下優勢型渦靜脈擴張者僅為18只眼,而上優勢型、對稱型渦靜脈擴張則分別為36、35只眼。顳上方是上優勢型渦靜脈的主要引流通道,這提示上渦靜脈和下渦靜脈的不對稱區域可能代表先天的解剖異常[6, 17],不對稱的脈絡膜渦靜脈引流系統可能在脈絡膜靜脈血流分布不平衡中發揮關鍵作用[2, 5, 7, 18]。脈絡膜血液會沿著各個象限的脈絡膜渦靜脈引流系統流向壺腹部。上優勢渦靜脈分布模式可能會引流更多的血液進入鞏膜。未來或許可以繼續探究渦靜脈不同分布方式對自愈性的影響。
由此,我們可以認為一些因素首先導致整個脈絡膜的過度灌注,解剖上不平衡的引流系統導致靜脈血流分布不平衡引起不同區域脈絡膜增厚程度不一,不同部位渦靜脈之間的吻合可能是脈絡膜內的一種代償機制,這一觀察結果可能有助于解釋CSC患者的不同預后。
本研究存在的局限性:(1)研究設計為橫斷面,無法準確分析脈絡膜渦靜脈引流系統與 CSC之間的因果關系,且樣本量有限,其結果需要擴大樣本量進一步觀察渦靜脈分布之間的差異;(2)由于無法觀察到渦靜脈從黃斑分支至壺腹部的所有特征,不能對渦靜脈擴張的黃斑分支與其壺腹部狀態之間的聯系進行相關性分析。未來需要進行前瞻性和縱向研究來監測不同病程階段的渦靜脈分布變化。
中心性漿液性脈絡膜視網膜病變(CSC)是一種以脈絡膜增厚和脈絡膜血管高滲透性為特征的疾病[1]。其發展可能與渦靜脈系統的變化密切相關,其中脈絡膜的增厚可能是由于渦靜脈吻合充血所致,而渦靜脈吻合又形成新的脈絡膜引流途徑。近期研究表明,在CSC患眼中,渦靜脈吻合現象頗為普遍,超過90%的患眼存在非對稱性的渦靜脈擴張現象,尤其是優勢側渦靜脈擴張尤為突出[2-3]。多個研究團隊如Bacci等[4]和Ramtohul等[5]均在CSC患眼中觀察到不對稱的脈絡膜渦靜脈引流模式,這進一步證實了脈絡膜靜脈引流失衡所致的渦靜脈吻合很可能是CSC病程進展中的關鍵因素。此外,Hoshino等[6]還發現,渦靜脈吻合眼的中央脈絡膜厚度(ChT)明顯大于渦靜脈未吻合眼。然而,目前關于CSC患眼ChT的變化與渦靜脈擴張分布間確切關聯的研究尚不多見。為此,我們利用超廣角掃頻源光相干斷層掃描血管成像(SS-OCTA)對一組CSC患眼的ChT進行了精確測量,初步評估ChT與渦靜脈擴張分布之間的關系,以揭示不同渦靜脈引流模式解剖上的差異。現將結果報道如下。
1 對象和方法
前瞻性橫斷面觀察性研究。本研究過程遵循《赫爾辛基宣言》原則,并獲得解放軍中部戰區總醫院倫理委員會批準(批準號:[2024]015-01);所有參與者均獲知情并簽署書面知情同意書。
2023年4~10月于解放軍中部戰區總醫院眼科檢查確診的CSC患者80例89只眼(CSC組)納入本研究。其中,男性64例71只眼,女性17例18只眼。同期招募年齡、性別相匹配的健康志愿者15名28只眼作為對照組。其中,男性14名26只眼,女性1名2只眼。
CSC組納入標準:(1)符合CSC臨床診斷標準[7];(2)SS-OCTA檢查提示存在累及中心凹的漿液性視網膜下液(SRF),伴或不伴視網膜色素上皮脫離(PED);(3)熒光素眼底血管造影(FFA)檢查提示視網膜色素上皮特征性熒光素滲漏;(4)吲哚青綠血管造影(ICGA)檢查顯示晚期局灶性脈絡膜血管擴張、滲透性增高。排除標準:(1)年齡相關性黃斑變性、息肉樣脈絡膜血管病變等所致黃斑區神經上皮脫離及PED者;(2)高度近視、屈光間質混濁及無法配合檢查者;(3)既往有除白內障手術外任何內眼手術史者;(4)全身嚴重疾病;(5)SS-OCTA圖像質量<8。
所有受試者均行最佳矯正視力(BCVA)、眼壓、裂隙燈顯微鏡聯合前置鏡、SS-OCTA檢查;CSC患者同時行FFA、ICGA檢查。采用國際標準視力表行BCVA檢查,統計時換算為最小分辨角對數(logMAR)視力。
采用圖湃(北京)醫療科技有限公司BM400K BMizar行黃斑區超廣角SS-OCTA檢查。波長1 060 nm,掃描速率1 536 A掃描×1 280 B掃描,掃描深度6 mm,掃描范圍24 mm×20 mm,120°視場,同時開啟設備自帶圖像追蹤功能。由同一名專業技師操作完成,每只眼同一區域測量2次,選取質量較高(圖像質量>8)的1張用于后續量化分析。使用修正的Littmann公式(Bennett程序)校正眼軸相關放大率,統一參與者之間測量范圍。應用內置軟件自動進行分割,必要時可手動調整,修正分割錯誤。設備自帶軟件測量顳上、上方、鼻上、顳側、中心凹區、鼻側、顳下、下方、鼻下等9個分區的ChT。ChT定義Bruch膜至鞏膜之間的垂直距離。脈絡膜中大血管層橫斷面(en-face)模式下觀察水平分水嶺渦靜脈解剖和功能吻合情況及不對稱分布情況,由兩位經驗豐富的眼底專家進行判斷和確認。擴張的渦靜脈從壺腹部延伸至中心凹水平線之外,并累及整個黃斑或后極部定義為上下渦靜脈不對稱。擴張的渦靜脈壺腹部所在側定義為優勢側,據此將CSC組再分為上優勢型(圖1A~1C)組、對稱型(圖1D~1F)組、下優勢型組(圖1G~1I),分別為36、35、18只眼。
 圖1
中心性漿液性脈絡膜視網膜病變不同渦靜脈擴張方式患眼脈絡膜中大血管層掃頻源光相干斷層掃描血管成像圖
圖1
中心性漿液性脈絡膜視網膜病變不同渦靜脈擴張方式患眼脈絡膜中大血管層掃頻源光相干斷層掃描血管成像圖
1A~1C、1D~1F、1G~1I分別示上優勢型、對稱型、下優勢型渦靜脈擴張橫斷面像及脈絡膜厚度地形趨勢圖、三維圖
采用SPSS27.0統計軟件行統計學分析。對于計量資料,進行Shapiro-Wilk檢驗以檢驗正態性,數據符合正態分布以均數±標準差(x±s)表示;不符合正態分布以中位數(四分位間距)[M(Q1,Q3)]表示。采用Levene檢驗驗證方差齊性,符合正態分布且具有方差齊性的數據,使用單因素方差分析進行組間比較;不符合正態分布或方差齊性的數據,使用Kruskal-Wallis H檢驗。采用Bonferroni校正檢驗進行組內兩兩比較。組間兩兩比較,符合正態分布采用獨立樣本t檢驗,不符合正態分布采用Wilcoxon秩和檢驗;計數資料的組間比較采用χ2檢驗或Fisher確切概率法。
2 結果
上優勢型組、對稱型組、下優勢型組、對照組受試者年齡、眼別比較,差異無統計學意義(P>0.05);性別構成比、logMAR BCVA比較,差異有統計學意義(P<0.05)。上優勢型組、對稱型組、下優勢型組伴脈絡膜新生血管眼數比較,差異無統計學意義(P>0.05);伴SRF眼數比較,差異有統計學意義(P<0.05)(表1)。
CSC組患眼ChT中心凹>上方>顳上>顳側>鼻上>鼻側>顳下>下方>鼻下,即中心凹ChT最厚;對照組ChT顳上>中心凹>上方>鼻上>顳側>鼻側>顳下>下方>鼻下,即顳上ChT最厚。與對照組比較,CSC組患眼黃斑中心凹及不同區域ChT均增厚,其中中心凹差異最大;兩組受試眼黃斑中心凹及不同區域ChT比較,差異均有統計學意義(P<0.05)(表2,圖2)。
 圖2
CSC組、對照組ChT示意圖
圖2
CSC組、對照組ChT示意圖
CSC:中心性漿液性脈絡膜視網膜病變;ChT:脈絡膜厚度
上優勢型組患眼ChT中心凹>上方>顳上>鼻上>顳側>鼻側>下方>顳下>鼻下;渦靜脈擴張區(顳上、上方、鼻上、顳側、中心凹)ChT較鼻側、顳下、下方、鼻下增厚更多。對稱型組患眼ChT中心凹>上方>顳上>顳側>鼻上>顳下>鼻側>下方>鼻下,其中除顳側增加幅度>鼻側外,其他區域均相對呈對稱型增加,其中中心凹ChT最厚。下優勢型組患眼ChT中心凹>顳下>顳側>上方>顳上>鼻側>鼻上>下方>鼻下;渦靜脈擴張區(顳下、顳側、下方、中心凹)ChT較上方、鼻上、顳上增厚更多(圖3)。
 圖3
CSC患眼不同渦靜脈擴張組、對照組ChT示意圖
圖3
CSC患眼不同渦靜脈擴張組、對照組ChT示意圖
CSC:中心性漿液性脈絡膜視網膜病變;ChT:脈絡膜厚度
與對照組ChT比較,上優勢型組顳下區域,差異無統計學意義(t=1.510,P=0.136);其他各區域,差異均有統計學意義(t= 3.207、5.163、2.526、4.310、6.285、2.656、3.812、2.173,P<0.05)。對稱型組中心凹及其他各區域,差異均有統計學意義(t=4.488、5.554、3.457、5.314、7.256、3.507、5.584、6.019、2.994,P<0.05)。下優勢型組顳上、鼻上區域,差異無統計學意義(t=1.150、1.465,P=0.256、0.150);其他各區域,差異均有統計學意義(t=2.278、4.168、5.244、2.783、5.040、3.432、2.095,P<0.05)(表3)。
3 討論
本研究采用超廣角SS-OCTA對一組CSC患眼黃斑區及其周圍區域的ChT進行了測量,并與對照組受試眼進行了比較。結果顯示,與對照組受試眼比較,CSC組患眼黃斑區及其周圍區域的ChT均顯著增厚,CSC患眼ChT增厚不僅限于中心凹下方,同時向周圍延伸。結果提示,CSC患眼脈絡膜靜脈超載不僅局限于中心凹,而是延伸至整個后極部脈絡膜,渦靜脈的局部因素可能參與了CSC發病。
與Jung等[8]研究結果一致 ,本研究結果顯示,與對照組相比,CSC組患眼黃斑中心凹及其周圍區域的ChT均增厚,并且不同渦靜脈擴張方式其顳側ChT始終大于鼻側。其原因目前認為可能與ChT血管分水嶺在視盤區域將脈絡膜血管循環系統分隔及視神經解剖位置有關[9]。這證實了脈絡膜不對稱性增厚與脈絡膜靜脈血流分布不平衡有關。本研究結果顯示,渦靜脈擴張分布與ChT呈對應關系。但值得注意的是,CSC患眼ChT增厚上優勢擴張型渦靜脈者主要為上方、顳側、顳上、中心凹,下優勢擴張型渦靜脈者主要為顳下、顳側、下方、中心凹;對稱型渦靜脈者可見上方、下方、顳上、顳下、鼻上、鼻下呈對稱型幅度增厚。渦靜脈擴張者黃斑區ChT最大,其整體ChT為對稱型>下優勢型>上優勢型,這表明無論是何種渦靜脈擴張方式,渦靜脈在4個象限的引流最終均會影響黃斑中心凹脈絡膜的血液灌注。對稱型者黃斑區整體ChT增加程度較不對稱型者更高,這可能是因為在脈絡膜靜脈引流對稱的CSC患眼中,渦靜脈充血導致了脈絡膜變厚,但隨著時間推移,為改善渦靜脈充血,在不同渦靜脈間形成靜脈-靜脈吻合[10],最終導致不對稱的脈絡膜渦靜脈引流,脈絡膜充血程度降低 ,從而ChT降低 [3, 9, 11-14]。
Mori等[15]提出38%~50%的健康眼存在脈絡膜靜脈不對稱引流。但本研究中,幾乎所有CSC患眼均出現渦靜脈的不對稱擴張及吻合,其中60.67%(54/89)的患眼出現不對稱的渦靜脈引流。在這些優勢渦靜脈主導的引流區域具有最大的ChT,其中上優勢型ChT增加程度較下優勢型及對稱型在渦靜脈擴張區域的厚度增加程度小。我們推測這一現象的原因,是占主導地位的顳上引流區域可能會將更多的血流排出鞏膜,導致ChT降低。這一結果揭示此特征是CSC發生的一個解剖學易感因素,CSC患眼可能在靜脈引流途徑的不對稱空間排列上存在發育異常,但不一定致病[16]。本組89只CSC患眼中,下優勢型渦靜脈擴張者僅為18只眼,而上優勢型、對稱型渦靜脈擴張則分別為36、35只眼。顳上方是上優勢型渦靜脈的主要引流通道,這提示上渦靜脈和下渦靜脈的不對稱區域可能代表先天的解剖異常[6, 17],不對稱的脈絡膜渦靜脈引流系統可能在脈絡膜靜脈血流分布不平衡中發揮關鍵作用[2, 5, 7, 18]。脈絡膜血液會沿著各個象限的脈絡膜渦靜脈引流系統流向壺腹部。上優勢渦靜脈分布模式可能會引流更多的血液進入鞏膜。未來或許可以繼續探究渦靜脈不同分布方式對自愈性的影響。
由此,我們可以認為一些因素首先導致整個脈絡膜的過度灌注,解剖上不平衡的引流系統導致靜脈血流分布不平衡引起不同區域脈絡膜增厚程度不一,不同部位渦靜脈之間的吻合可能是脈絡膜內的一種代償機制,這一觀察結果可能有助于解釋CSC患者的不同預后。
本研究存在的局限性:(1)研究設計為橫斷面,無法準確分析脈絡膜渦靜脈引流系統與 CSC之間的因果關系,且樣本量有限,其結果需要擴大樣本量進一步觀察渦靜脈分布之間的差異;(2)由于無法觀察到渦靜脈從黃斑分支至壺腹部的所有特征,不能對渦靜脈擴張的黃斑分支與其壺腹部狀態之間的聯系進行相關性分析。未來需要進行前瞻性和縱向研究來監測不同病程階段的渦靜脈分布變化。