引用本文: 王小堂, 雷濤, 顧露露, 王潤生, 張博, 馬騰. 非動脈炎性視網膜中央動脈阻塞患者的部分外周血細胞變化. 中華眼底病雜志, 2024, 40(8): 593-597. doi: 10.3760/cma.j.cn511434-20240226-00080 復制
版權信息: ?四川大學華西醫院華西期刊社《中華眼底病雜志》版權所有,未經授權不得轉載、改編
視網膜中央動脈阻塞(CRAO)是由于視網膜中央動脈血流中斷或遲緩引起視網膜急性缺血、細胞內水腫及視細胞迅速死亡從而導致視功能嚴重損害的眼科急癥。盡管尿激酶靜脈和動脈溶栓療法已被用于治療CRAO,尤其是動脈途徑的溶栓顯示出了較好的視功能改善效果,但患者視力的改善仍然有限[1]。CRAO的病因復雜,其中最常見的是由動脈粥樣硬化斑塊的形成、破裂和脫落以及急性血栓形成所引發的非動脈炎性CRAO(NA-CRAO),深入理解其炎癥反應過程對探索新的治療策略至關重要[2-3]。炎癥反應在NA-CRAO的發病機制中扮演著關鍵角色,它不僅影響視網膜血管的穩定性和血液流動,還可能促進血栓的形成和視網膜損傷的進展。因此,本研究旨在通過檢測一組NA-CRAO患者的外周血中特定與炎癥相關的血細胞類型和數量,來揭示這些細胞在NA-CRAO中的動態變化特征,以探索炎癥標志物在疾病進程中的作用,以及它們是否可以作為預測疾病預后或指導個體化治療方案的生物標志物。現將結果報道如下。
1 對象和方法
回顧性臨床研究。因回顧性研究性質,西安市人民醫院(西安市第四醫院)倫理委員會免除倫理審批。
2019年7月至2021年7月于西安市人民醫院(西安市第四醫院)眼科住院治療的NA-CRAO患者218例(NA-CRAO組)及同期常規體檢健康志愿者218名(對照組)納入本研究。NA-CRAO組:納入標準:(1)符合NA-CRAO診斷標準[4],視力突然急劇下降、視網膜血管狹窄變細、后極部視網膜灰白水腫、黃斑部櫻桃紅斑改變,光相干斷層掃描檢查可見視網膜增厚且呈強反射,解剖層次模糊不清;(2)熒光素眼底血管造影檢查,臂-視網膜循環時間或視網膜動脈主干至峰端熒光素充盈時間延遲,視網膜血管未見熒光素滲漏;(3)病程<1周;(4)臨床資料完整。排除標準:NA-CRAO合并視神經視網膜炎、葡萄膜炎、 顱內及眶內急慢性炎癥、黃斑病變、高度近視、屈光間質混濁及視盤埋藏性玻璃膜疣。對照組納入標準:年齡45~65歲;雙眼視力>0.8;雙眼眼壓<21 mm Hg(1 mm Hg=0.133 kPa);雙眼眼前節及眼底檢查未見明顯異常。兩組受檢者紅細胞沉降率、C反應蛋白、脂蛋白、三酰甘油、總膽固醇、同型半胱氨酸、纖維蛋白原、血流變及肝腎功能等正常;均排除糖尿病以及心血管、血液、急慢性感染性、自身免疫性、過敏性疾病和惡性腫瘤、肝腎脾功能不全、妊娠;近1個月服用類固醇、抗過敏及抗凝藥物;嗜煙酒者。
NA-CRAO組218例中,男性164例,女性54例;年齡(50.64±6.06)(45~65)歲。對照組218名中,男性172名,女性46名;年齡(50.99±6.06)(45~65)歲。兩組受檢者年齡、性別構成比、體重指數比較,差異均無統計學意義(P>0.05)(表1)。
所有受檢者血液檢驗均于本院檢驗中心完成。NA-CRAO組患者住院當日或次日清晨、對照組受檢者體檢當日清晨采集空腹靜脈血2 ml。加入一次性真空采血管(乙二胺四乙酸二鉀抗凝)混勻后,使用全自動血細胞分析儀(儀器型號:邁瑞-CAL8000)于采樣后2 h內進行血液學分析,包括白細胞(WBC)、中性粒細胞(NEUT)、淋巴細胞(LYMPH)、紅細胞(RBC)、RBC分布寬度(RDW)、血小板(PLT)、平均PLT體積(MPV)、大PLT比率(PLCR),并計算NEUT/LYMPH比率(NLR)、PLT/LYMPH比率(PLR)。
采用SPSS17.0軟件進行統計學分析。計量資料均符合正態分布,以均數±標準差(x±s)表示,組間比較采用t檢驗;計數資料以百分數表示,組間比較采用χ2檢驗。對P<0.05的血細胞行多因素logistic回歸分析。受試者工作特征曲線(ROC曲線)計算NLR曲線下面積(AUC)及其95%可信區間(CI),根據約登指數(靈敏度+特異性-1)確定最佳臨界值。AUC<0.5為預測值較低,0.5~0.7為預測價值一般,>0.7~0.9為預測價值良好。檢驗水準α=0.05。P<0.05為差異有統計學意義。
2 結果
與對照組比較,NA-CRAO組患者WBC、NEUT、NLR、RDW、PLR升高,LYMPH、RBC降低,差異均有統計學意義(P<0.05);兩組PLT、MPV、PLCR比較,差異均無統計學意義(P>0.05)(表2)。
多因素logistic回歸分析結果顯示,NLR是NA-CRAO發生的可能危險因素(表3)。
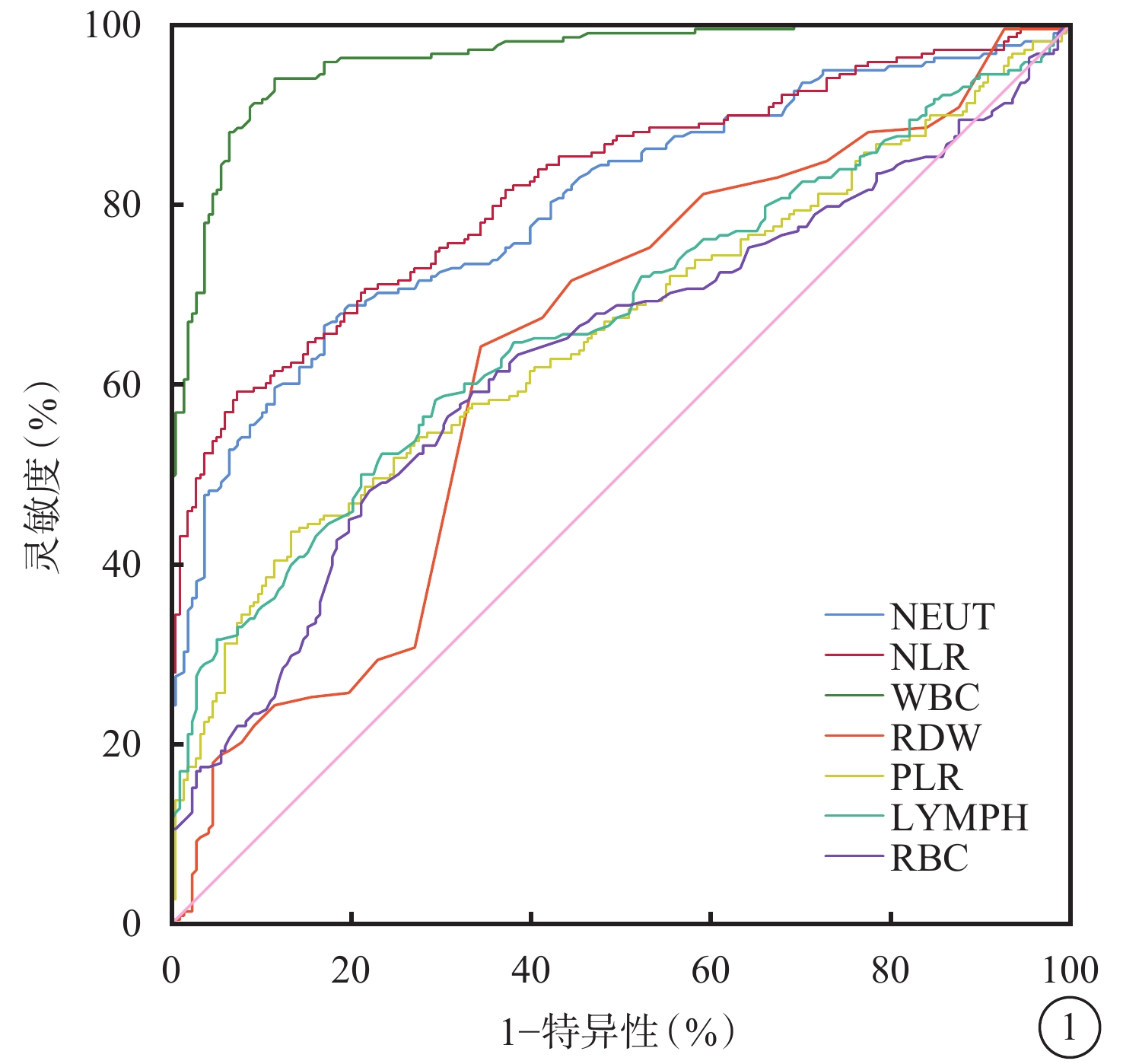
ROC曲線分析結果顯示,NLR預測NA-CRAO的AUC為0.819(95%CI 0.780~0.859,P<0.05),最佳臨界值為3.05,靈敏度、特異性分別為59.2%、92.7%(圖1)。
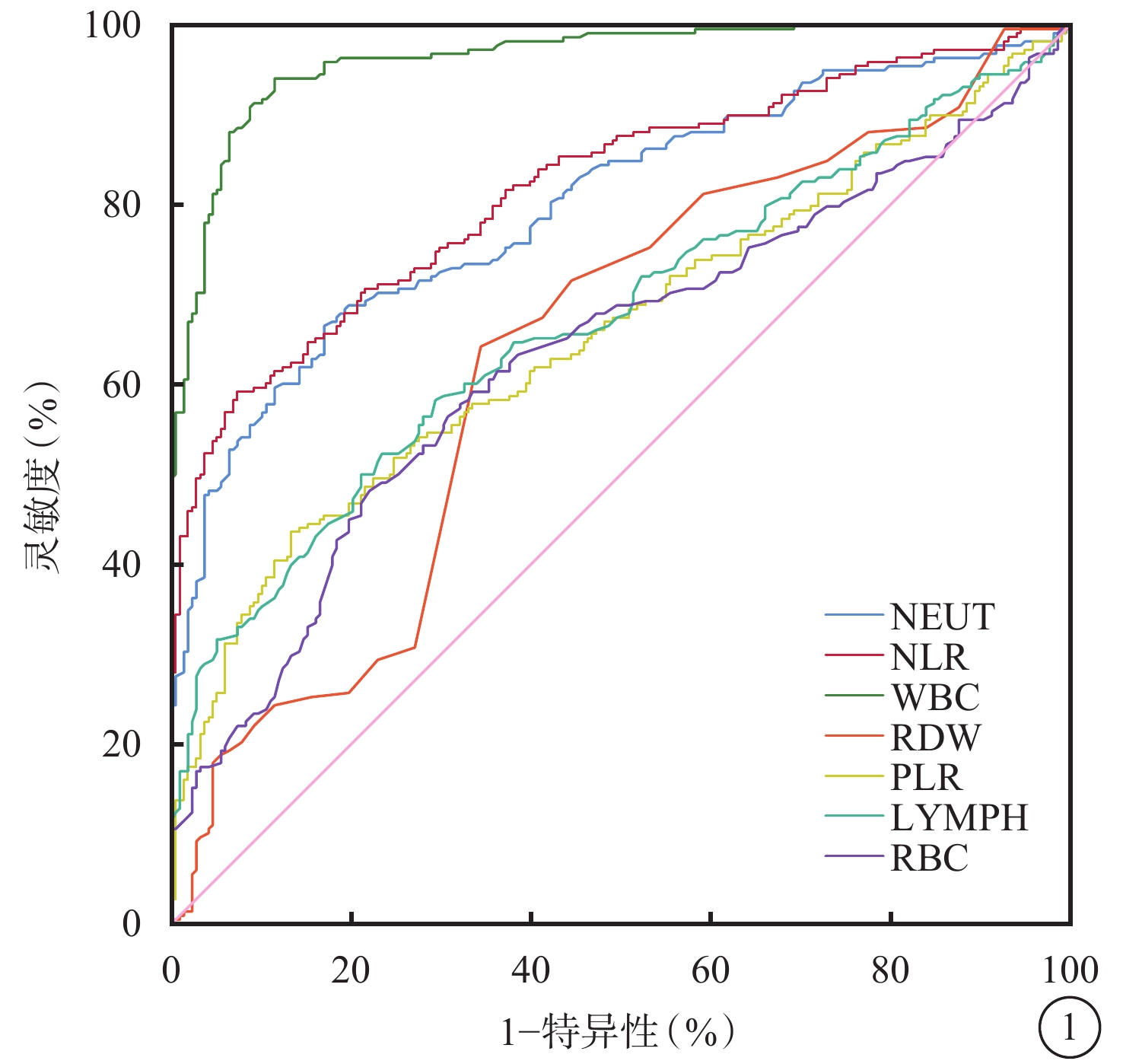 圖1
與炎癥相關的血細胞預測NA-CRAO發生的ROC曲線
圖1
與炎癥相關的血細胞預測NA-CRAO發生的ROC曲線
NA-CRAO:非動脈炎性視網膜中央動脈阻塞;ROC:受試者工作特征;NEUT:中性粒細胞;LYMPH:淋巴細胞;NLR:NEUT/LYMPH比率;WBC:白細胞;RBC:紅細胞;RDW:RBC分布寬度;PLR:血小板/LYMPH比率
3 討論
WBC、NEUT、LYMPH為傳統常用炎癥指標,近年發現NLR、PLR及RDW可作為一種新型炎性標記物[5]。國外多項研究表明NLR、PLR、RDW與NA-CRAO相關,可用于預測NA-CRAO發病[5]。國內近年研究認為NLR、RDW與心腦血管疾病相關,其在評估心腦血管疾病的嚴重程度及預后方面有一定價值[6-7]。目前有關NLR、PLR、RDW與視網膜動脈阻塞(RAO)的研究有限。
NEUT、LYMPH是白細胞最主要的亞型,NLR綜合NEUT對炎癥反應以及LYMPH對免疫應答的作用,相對單純觀察NEUT、LYMPH其價值更大[8]。本研究結果顯示,NA-CRAO組患者WBC、NEUT、NLR、PLR值均高于對照組,差異有統計學意義;WBC、NEUT正常偏高,無細菌感染指標;多因素回歸分析顯示,NLR是NA-CRAO發生的獨立危險因素;NLR預測NA-CRAO發生的AUC為0.819,最佳臨界值為3.05,靈敏度、特異性分別為59.2%、92.2%。Atum和Alag?z[9]檢測了46例CRAO患者的WBC、NEUT、LYMPH、PLT、NLR、PLR,發現NLR高于對照組,差異有統計學意義;NLR與CRAO的發生具有相關性。Guven和Kilic[10]對36例CRAO患者的NLR及PLR進行研究,發現其NLR高于對照組,且差異有統計學意義,ROC曲線分析結果提示NLR可能是預測CRAO發病的有價值標記物。 Qin 等[11]發現RAO、視網膜靜脈阻塞患者NLR、PLR均高于對照組,且差異有統計學意義,RAO患者中NLR、PLR差異更顯著,其可預測RAO發生(最佳臨界值為2.99,靈敏度、特異性分別為90.2%、100.0%)。本研究結果與相關研究結論基本一致。我們分析NA-CRAO患者炎癥指標升高可能原因為,NA-CRAO患者全身發生應激性炎癥反應使WBC、NEUT、NLR及PLR這些炎癥指標升高[12-13];71%的CRAO患者有動脈粥樣硬化、斑塊,動脈粥樣硬化是一種慢性炎癥[14-15],炎癥是導致動脈粥樣硬化斑塊形成、破裂及血栓形成的最主要原因[3],發生NA-CRAO時可能已存在炎癥。
本研究結果顯示,與對照組比較,NA-CRAO組患者LYMP顯著降低,PLR顯著升高,差異均有統計學意義,MPV、PLT、PLCR差異無統計學意義,提示NA-CRAO患者外周血多項炎癥指標變化與LYMPH減少相關。LYMPH減少的可能原因是CRAO發生時機體可能已發生炎癥或自身免疫性改變,其參與了免疫調節及監視,消耗增加致LYMPH數量減少;LYMPH消耗使免疫功能下降,生理應激和神經激素系統激活導致皮質醇釋放,而皮質醇又可導致細胞凋亡而介導 LYMPH減少[16]。既往文獻報道,LYMPH減少與動脈粥樣硬化發生呈負相關,動脈粥樣硬化發展過程中,LYMPH可能與單核細胞滲入至斑塊中從而導致LYMPH減少有關[17]。我們認為LYMPH可能參與了CRAO發病機制,LYMPH監測在預防心腦血管斑塊、血栓疾病方面的價值有待進一步研究。動脈粥樣硬化斑塊的發生發展及應激性炎癥反應引起的NEUT增多及LYMPH減少可能是導致NLR升高的原因之一。
RDW是衡量RBC體積大小不均一的指標,近年發現其也是炎癥指標。Elbeyli等[5]研究發現,CRAO患者外周血NLR、PLR及RDW均高于對照組,其中RDW與CRAO發生存在相關性,ROC曲線分析發現RDW在預測CRAO炎癥狀況及病情進展方面較NLR更有價值。Pinna等[18]研究發現,CRAO患者WBC、LYMPH、PLT及PLR與對照組差異無統計學意義,RDW、NLR高于對照組,多因素回歸分析發現RDW及NLR可能參與了CRAO的發病機制,其可預測CRAO發生。本研究結果顯示,NA-CRAO組患者RDW顯著高于對照組,相關性分析結果表明RDW與NA-CRAO發病無明顯相關性,與上述研究結果不完全相同,其原因可能與樣本量有關。
MPV、PLCR是反映PLT活化程度的生物學指標,其與PLT發生粘連、聚集和釋放反應功能成正比[19],升高表明PLT具有更強的促炎功能及促血栓形成潛力[20]。既往研究表明,PLT與血栓性疾病的發生密切相關。張婭萍等[21]研究發現,NA-CRAO患者MPV顯著高于正常人群,是CRAO發生的獨立危險因素,有CRAO預測價值,PLT活化可能有助于NA-CRAO的發生。本研究結果顯示,NA-CRAO患者MPV、PLT及PLCR與對照組相比無顯著性差異。該結果的不同可能與樣本量及統計方法有關。
本研究發現的NA-CRAO患者NEUT增加及LYMPH減少只是表面現象,其內在的原因、發生機制及其在NA-CRAO發生中的作用我們將進一步深入研究。
視網膜中央動脈阻塞(CRAO)是由于視網膜中央動脈血流中斷或遲緩引起視網膜急性缺血、細胞內水腫及視細胞迅速死亡從而導致視功能嚴重損害的眼科急癥。盡管尿激酶靜脈和動脈溶栓療法已被用于治療CRAO,尤其是動脈途徑的溶栓顯示出了較好的視功能改善效果,但患者視力的改善仍然有限[1]。CRAO的病因復雜,其中最常見的是由動脈粥樣硬化斑塊的形成、破裂和脫落以及急性血栓形成所引發的非動脈炎性CRAO(NA-CRAO),深入理解其炎癥反應過程對探索新的治療策略至關重要[2-3]。炎癥反應在NA-CRAO的發病機制中扮演著關鍵角色,它不僅影響視網膜血管的穩定性和血液流動,還可能促進血栓的形成和視網膜損傷的進展。因此,本研究旨在通過檢測一組NA-CRAO患者的外周血中特定與炎癥相關的血細胞類型和數量,來揭示這些細胞在NA-CRAO中的動態變化特征,以探索炎癥標志物在疾病進程中的作用,以及它們是否可以作為預測疾病預后或指導個體化治療方案的生物標志物。現將結果報道如下。
1 對象和方法
回顧性臨床研究。因回顧性研究性質,西安市人民醫院(西安市第四醫院)倫理委員會免除倫理審批。
2019年7月至2021年7月于西安市人民醫院(西安市第四醫院)眼科住院治療的NA-CRAO患者218例(NA-CRAO組)及同期常規體檢健康志愿者218名(對照組)納入本研究。NA-CRAO組:納入標準:(1)符合NA-CRAO診斷標準[4],視力突然急劇下降、視網膜血管狹窄變細、后極部視網膜灰白水腫、黃斑部櫻桃紅斑改變,光相干斷層掃描檢查可見視網膜增厚且呈強反射,解剖層次模糊不清;(2)熒光素眼底血管造影檢查,臂-視網膜循環時間或視網膜動脈主干至峰端熒光素充盈時間延遲,視網膜血管未見熒光素滲漏;(3)病程<1周;(4)臨床資料完整。排除標準:NA-CRAO合并視神經視網膜炎、葡萄膜炎、 顱內及眶內急慢性炎癥、黃斑病變、高度近視、屈光間質混濁及視盤埋藏性玻璃膜疣。對照組納入標準:年齡45~65歲;雙眼視力>0.8;雙眼眼壓<21 mm Hg(1 mm Hg=0.133 kPa);雙眼眼前節及眼底檢查未見明顯異常。兩組受檢者紅細胞沉降率、C反應蛋白、脂蛋白、三酰甘油、總膽固醇、同型半胱氨酸、纖維蛋白原、血流變及肝腎功能等正常;均排除糖尿病以及心血管、血液、急慢性感染性、自身免疫性、過敏性疾病和惡性腫瘤、肝腎脾功能不全、妊娠;近1個月服用類固醇、抗過敏及抗凝藥物;嗜煙酒者。
NA-CRAO組218例中,男性164例,女性54例;年齡(50.64±6.06)(45~65)歲。對照組218名中,男性172名,女性46名;年齡(50.99±6.06)(45~65)歲。兩組受檢者年齡、性別構成比、體重指數比較,差異均無統計學意義(P>0.05)(表1)。
所有受檢者血液檢驗均于本院檢驗中心完成。NA-CRAO組患者住院當日或次日清晨、對照組受檢者體檢當日清晨采集空腹靜脈血2 ml。加入一次性真空采血管(乙二胺四乙酸二鉀抗凝)混勻后,使用全自動血細胞分析儀(儀器型號:邁瑞-CAL8000)于采樣后2 h內進行血液學分析,包括白細胞(WBC)、中性粒細胞(NEUT)、淋巴細胞(LYMPH)、紅細胞(RBC)、RBC分布寬度(RDW)、血小板(PLT)、平均PLT體積(MPV)、大PLT比率(PLCR),并計算NEUT/LYMPH比率(NLR)、PLT/LYMPH比率(PLR)。
采用SPSS17.0軟件進行統計學分析。計量資料均符合正態分布,以均數±標準差(x±s)表示,組間比較采用t檢驗;計數資料以百分數表示,組間比較采用χ2檢驗。對P<0.05的血細胞行多因素logistic回歸分析。受試者工作特征曲線(ROC曲線)計算NLR曲線下面積(AUC)及其95%可信區間(CI),根據約登指數(靈敏度+特異性-1)確定最佳臨界值。AUC<0.5為預測值較低,0.5~0.7為預測價值一般,>0.7~0.9為預測價值良好。檢驗水準α=0.05。P<0.05為差異有統計學意義。
2 結果
與對照組比較,NA-CRAO組患者WBC、NEUT、NLR、RDW、PLR升高,LYMPH、RBC降低,差異均有統計學意義(P<0.05);兩組PLT、MPV、PLCR比較,差異均無統計學意義(P>0.05)(表2)。
多因素logistic回歸分析結果顯示,NLR是NA-CRAO發生的可能危險因素(表3)。
ROC曲線分析結果顯示,NLR預測NA-CRAO的AUC為0.819(95%CI 0.780~0.859,P<0.05),最佳臨界值為3.05,靈敏度、特異性分別為59.2%、92.7%(圖1)。
 圖1
與炎癥相關的血細胞預測NA-CRAO發生的ROC曲線
圖1
與炎癥相關的血細胞預測NA-CRAO發生的ROC曲線
NA-CRAO:非動脈炎性視網膜中央動脈阻塞;ROC:受試者工作特征;NEUT:中性粒細胞;LYMPH:淋巴細胞;NLR:NEUT/LYMPH比率;WBC:白細胞;RBC:紅細胞;RDW:RBC分布寬度;PLR:血小板/LYMPH比率
3 討論
WBC、NEUT、LYMPH為傳統常用炎癥指標,近年發現NLR、PLR及RDW可作為一種新型炎性標記物[5]。國外多項研究表明NLR、PLR、RDW與NA-CRAO相關,可用于預測NA-CRAO發病[5]。國內近年研究認為NLR、RDW與心腦血管疾病相關,其在評估心腦血管疾病的嚴重程度及預后方面有一定價值[6-7]。目前有關NLR、PLR、RDW與視網膜動脈阻塞(RAO)的研究有限。
NEUT、LYMPH是白細胞最主要的亞型,NLR綜合NEUT對炎癥反應以及LYMPH對免疫應答的作用,相對單純觀察NEUT、LYMPH其價值更大[8]。本研究結果顯示,NA-CRAO組患者WBC、NEUT、NLR、PLR值均高于對照組,差異有統計學意義;WBC、NEUT正常偏高,無細菌感染指標;多因素回歸分析顯示,NLR是NA-CRAO發生的獨立危險因素;NLR預測NA-CRAO發生的AUC為0.819,最佳臨界值為3.05,靈敏度、特異性分別為59.2%、92.2%。Atum和Alag?z[9]檢測了46例CRAO患者的WBC、NEUT、LYMPH、PLT、NLR、PLR,發現NLR高于對照組,差異有統計學意義;NLR與CRAO的發生具有相關性。Guven和Kilic[10]對36例CRAO患者的NLR及PLR進行研究,發現其NLR高于對照組,且差異有統計學意義,ROC曲線分析結果提示NLR可能是預測CRAO發病的有價值標記物。 Qin 等[11]發現RAO、視網膜靜脈阻塞患者NLR、PLR均高于對照組,且差異有統計學意義,RAO患者中NLR、PLR差異更顯著,其可預測RAO發生(最佳臨界值為2.99,靈敏度、特異性分別為90.2%、100.0%)。本研究結果與相關研究結論基本一致。我們分析NA-CRAO患者炎癥指標升高可能原因為,NA-CRAO患者全身發生應激性炎癥反應使WBC、NEUT、NLR及PLR這些炎癥指標升高[12-13];71%的CRAO患者有動脈粥樣硬化、斑塊,動脈粥樣硬化是一種慢性炎癥[14-15],炎癥是導致動脈粥樣硬化斑塊形成、破裂及血栓形成的最主要原因[3],發生NA-CRAO時可能已存在炎癥。
本研究結果顯示,與對照組比較,NA-CRAO組患者LYMP顯著降低,PLR顯著升高,差異均有統計學意義,MPV、PLT、PLCR差異無統計學意義,提示NA-CRAO患者外周血多項炎癥指標變化與LYMPH減少相關。LYMPH減少的可能原因是CRAO發生時機體可能已發生炎癥或自身免疫性改變,其參與了免疫調節及監視,消耗增加致LYMPH數量減少;LYMPH消耗使免疫功能下降,生理應激和神經激素系統激活導致皮質醇釋放,而皮質醇又可導致細胞凋亡而介導 LYMPH減少[16]。既往文獻報道,LYMPH減少與動脈粥樣硬化發生呈負相關,動脈粥樣硬化發展過程中,LYMPH可能與單核細胞滲入至斑塊中從而導致LYMPH減少有關[17]。我們認為LYMPH可能參與了CRAO發病機制,LYMPH監測在預防心腦血管斑塊、血栓疾病方面的價值有待進一步研究。動脈粥樣硬化斑塊的發生發展及應激性炎癥反應引起的NEUT增多及LYMPH減少可能是導致NLR升高的原因之一。
RDW是衡量RBC體積大小不均一的指標,近年發現其也是炎癥指標。Elbeyli等[5]研究發現,CRAO患者外周血NLR、PLR及RDW均高于對照組,其中RDW與CRAO發生存在相關性,ROC曲線分析發現RDW在預測CRAO炎癥狀況及病情進展方面較NLR更有價值。Pinna等[18]研究發現,CRAO患者WBC、LYMPH、PLT及PLR與對照組差異無統計學意義,RDW、NLR高于對照組,多因素回歸分析發現RDW及NLR可能參與了CRAO的發病機制,其可預測CRAO發生。本研究結果顯示,NA-CRAO組患者RDW顯著高于對照組,相關性分析結果表明RDW與NA-CRAO發病無明顯相關性,與上述研究結果不完全相同,其原因可能與樣本量有關。
MPV、PLCR是反映PLT活化程度的生物學指標,其與PLT發生粘連、聚集和釋放反應功能成正比[19],升高表明PLT具有更強的促炎功能及促血栓形成潛力[20]。既往研究表明,PLT與血栓性疾病的發生密切相關。張婭萍等[21]研究發現,NA-CRAO患者MPV顯著高于正常人群,是CRAO發生的獨立危險因素,有CRAO預測價值,PLT活化可能有助于NA-CRAO的發生。本研究結果顯示,NA-CRAO患者MPV、PLT及PLCR與對照組相比無顯著性差異。該結果的不同可能與樣本量及統計方法有關。
本研究發現的NA-CRAO患者NEUT增加及LYMPH減少只是表面現象,其內在的原因、發生機制及其在NA-CRAO發生中的作用我們將進一步深入研究。