引用本文: 王曉琳, 李蕓. 不典型永存胎兒血管合并眼犬弓蛔蟲感染1例. 中華眼底病雜志, 2024, 40(10): 793-794. doi: 10.3760/cma.j.cn511434-20240318-00107 復制
版權信息: ?四川大學華西醫院華西期刊社《中華眼底病雜志》版權所有,未經授權不得轉載、改編
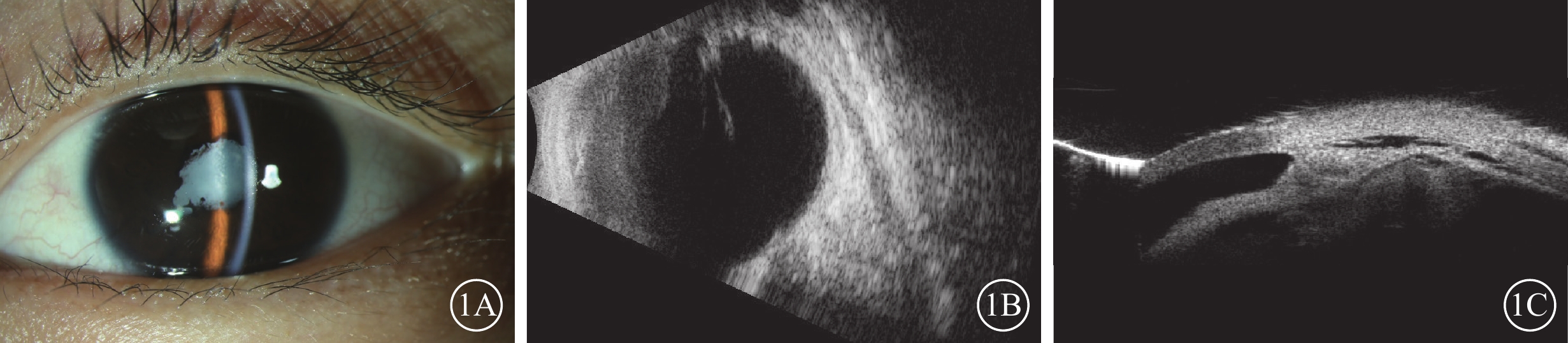
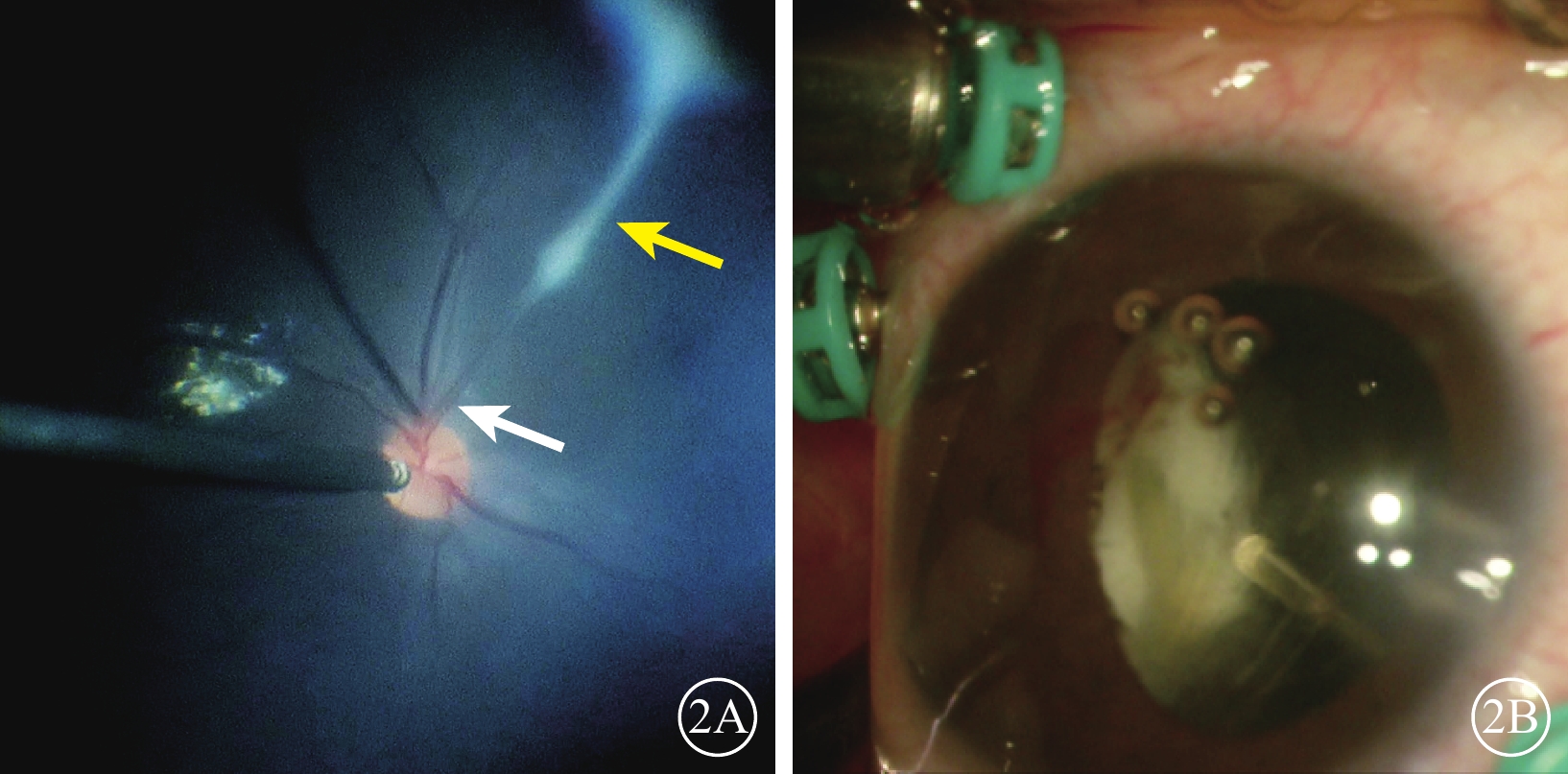
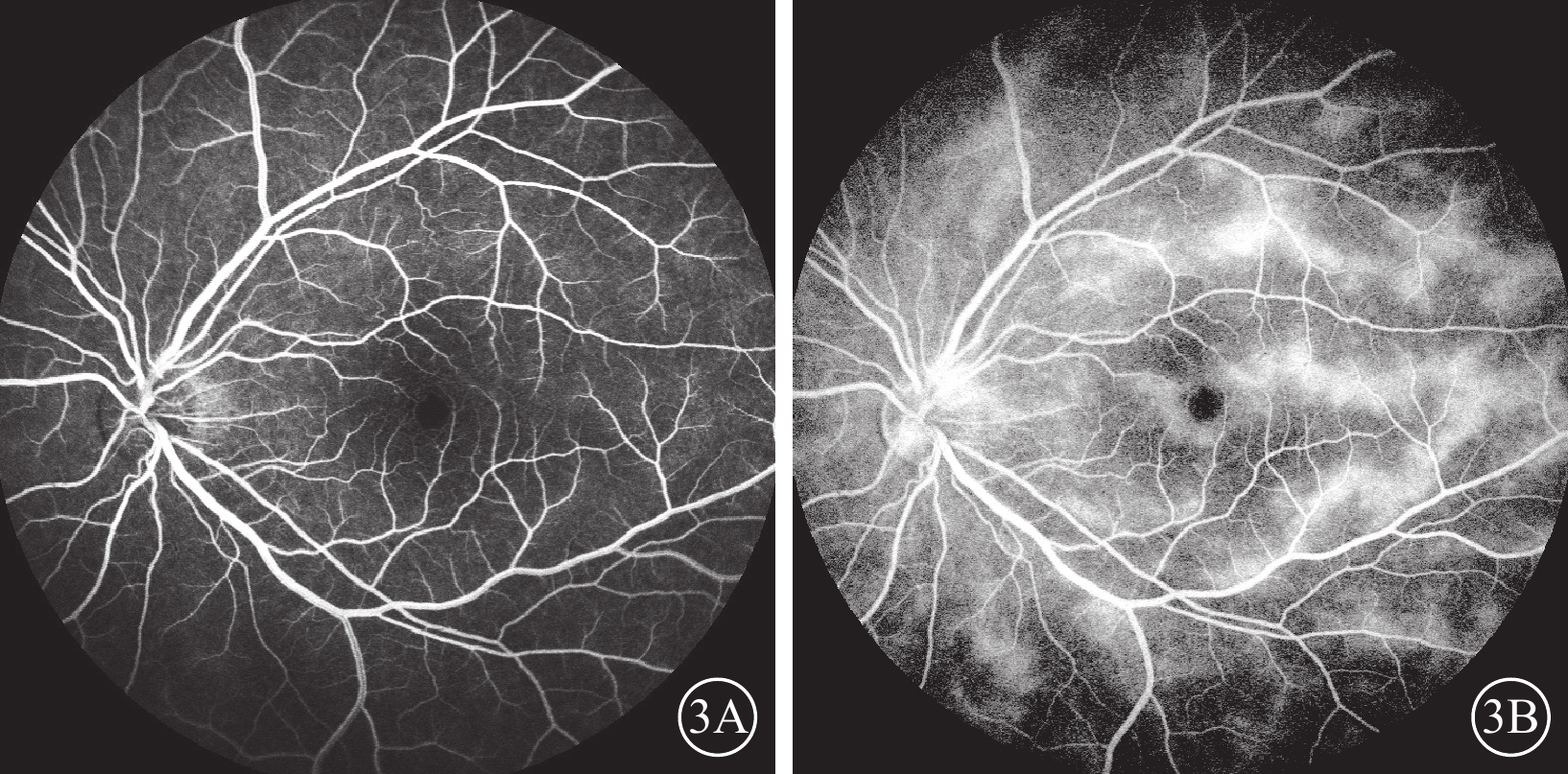
患兒男,10歲。因左眼視力漸進性下降8個月于2023年8月31日到中南大學湘雅二醫院眼科就診。8個月前左眼視力逐漸下降合并反復眼紅。外院診斷為“左眼葡萄膜炎”,并給予球周注射糖皮質激素治療。眼紅癥狀逐漸緩解,視力無提升。既往有雞、狗等家禽接觸史,否認眼外傷、家族疾病史,否認全身疾病史。眼部檢查:右眼、左眼最佳矯正視力分別為0.8、數指/10 cm。右眼、左眼眼壓分別為16.0、12.0 mm Hg(1 mm Hg=0.133 kPa)。左眼角膜鼻側淡黃色帶狀變性,前房稍淺,虹膜廣泛后粘連,瞳孔呈不規則型,晶狀體全白樣混濁(圖1A)。B型超聲檢查,左眼玻璃體內可見光帶牽拉周邊眼底(圖1B)。超聲生物顯微鏡檢查,左眼前房角開放,脈絡膜與鞏膜之間有暗區,脈絡膜脫離(圖1C)。右眼上述檢查均未見明顯異常。患兒在全身麻醉下行左眼虹膜粘連松解、晶狀體切除、玻璃體切割聯合玻璃體腔注射C3F8治療剝除視網膜前膜后行視網膜激光光凝治療,手術后結膜下注射糖皮質激素。手術中可見患兒左眼眼底一條索自視盤發出,下方可見血管,上方為纖維組織(圖2A),條索連接至顳上周邊視網膜,致視網膜呈“帳篷樣”脫離;顳側視網膜前可見較多玻璃體增生牽拉,周邊視網膜片狀白色浸潤灶(圖2B)。弓蛔蟲檢查:弓蛔蟲Goldmann-Witmer系數 91.6,眼內液弓蛔蟲免疫球蛋白(Ig)G 33.17 U,血清弓蛔蟲IgG 17.12 U。診斷:左眼不典型永存胎兒血管(PFV)合并眼犬弓蛔蟲病(OT)。患兒手術后1個月熒光素眼底血管造影檢查,左眼早期視網膜血管完全充盈,視盤顳側及視網膜血管少量熒光素滲漏,背景熒光較強,呈斑駁狀(圖3A);晚期血管大量熒光素滲漏,血管周邊強熒光(圖3B)。
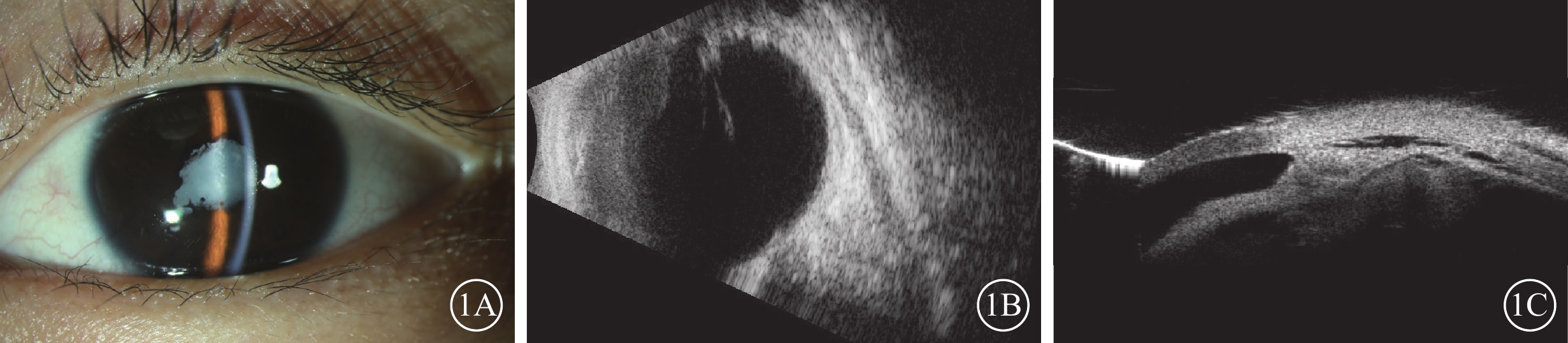 圖1
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒初診左眼眼部檢查像 1A示裂隙燈彌散光圖像,瞳孔呈不規則型,晶狀體全白混濁;1B示B型超聲檢查像,周邊視網膜呈牽拉性眼底病變;1C超聲生物顯微鏡檢查像,脈絡膜與鞏膜之間有暗區,脈絡膜脫離
圖1
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒初診左眼眼部檢查像 1A示裂隙燈彌散光圖像,瞳孔呈不規則型,晶狀體全白混濁;1B示B型超聲檢查像,周邊視網膜呈牽拉性眼底病變;1C超聲生物顯微鏡檢查像,脈絡膜與鞏膜之間有暗區,脈絡膜脫離
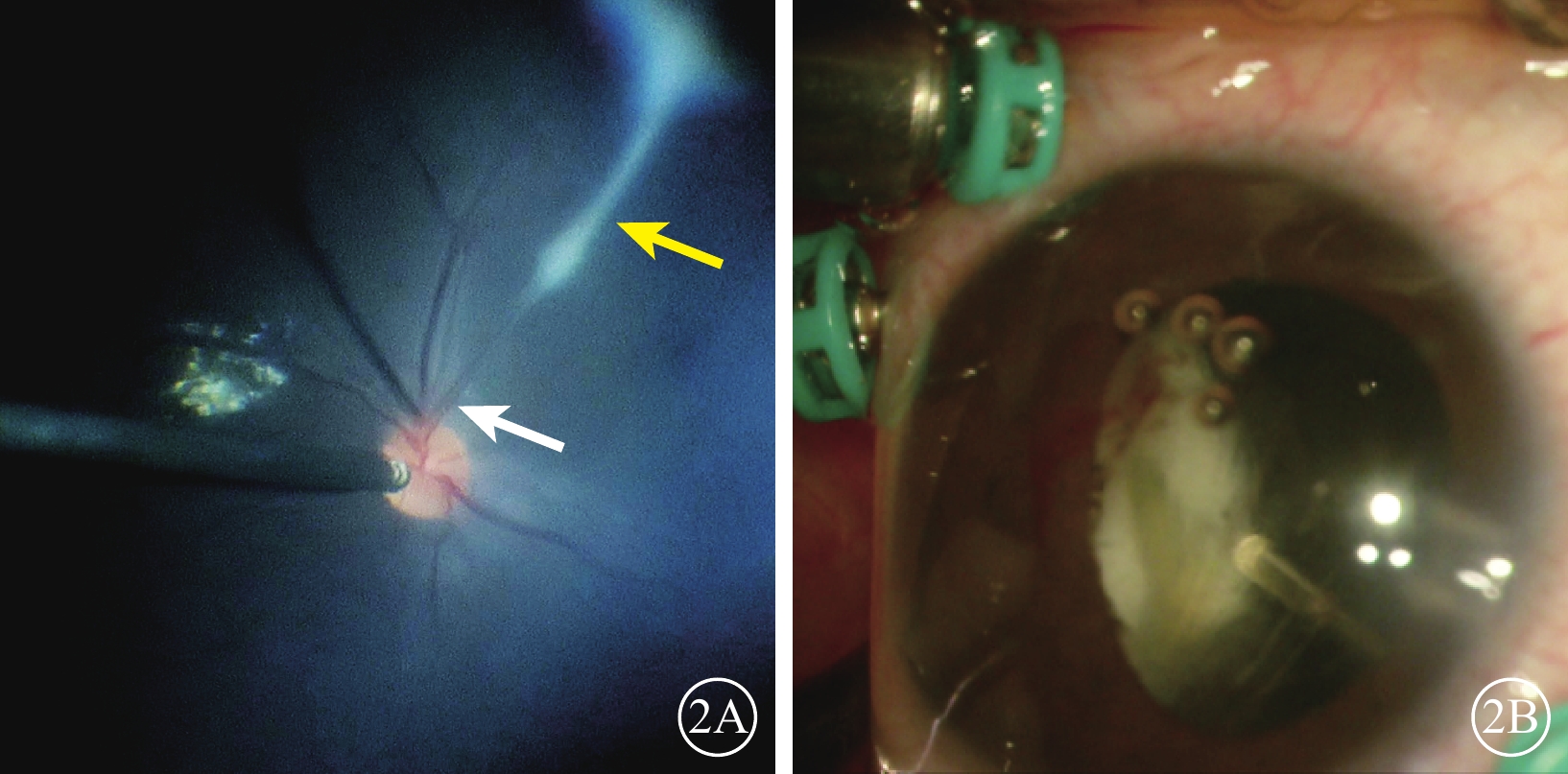 圖2
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒左眼手術中視頻截圖 2A示后極部可見細條索以及血管(白箭)和纖維組織(黃箭);2B示周邊部片狀白色浸潤灶
圖2
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒左眼手術中視頻截圖 2A示后極部可見細條索以及血管(白箭)和纖維組織(黃箭);2B示周邊部片狀白色浸潤灶
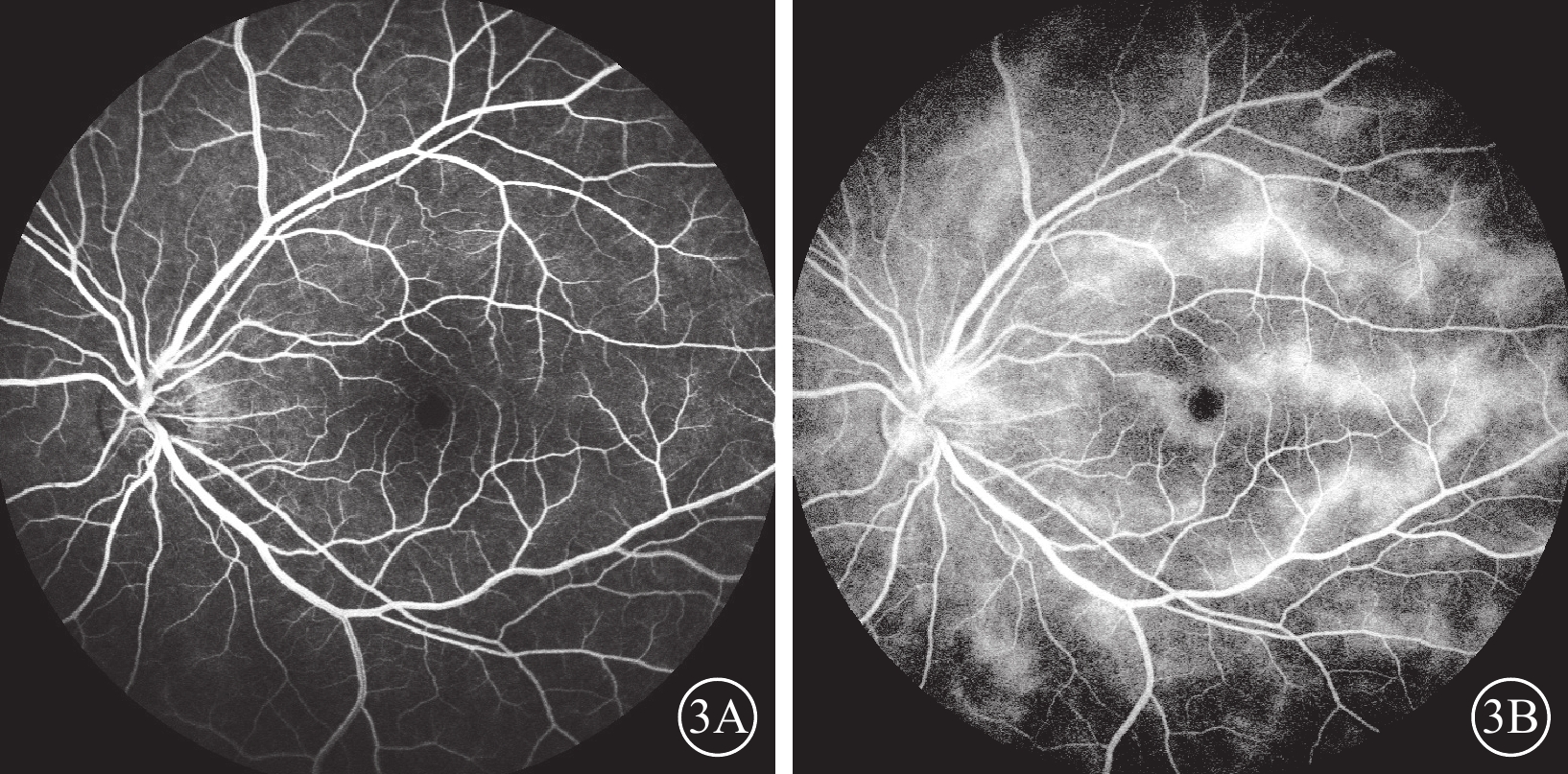 圖3
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒手術后1個月左眼熒光素眼底血管造影像 3A、3B分別示早期、晚期像,早期視盤顳側及視網膜血管少量滲漏,呈斑駁狀熒光,晚期血管大量熒光素滲漏,血管周邊強熒光
圖3
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒手術后1個月左眼熒光素眼底血管造影像 3A、3B分別示早期、晚期像,早期視盤顳側及視網膜血管少量滲漏,呈斑駁狀熒光,晚期血管大量熒光素滲漏,血管周邊強熒光
討論 PFV是一類先天性玻璃體血管退化異常所致的兒童眼病。1997年Goldberg[1]提出用“PFV”取代“永存原始玻璃體增生癥”。在美國,PFV占到兒童致盲眼病的5%,多為散發,累及單側眼[2]。PFV經典分類分為前部、后部、混合型,不同類型的臨床表現和預后不同,其中混合型最常見,預后最差。混合型又根據纖維條索形態不同分為I型、Y型、倒Y型、X型[3]。
PFV作為兒童中常見的先天性疾病,其與先天性疾病如牽牛花綜合征(MGS)、視網膜母細胞瘤(RB)并存,或作為MPPC綜合征(小角膜、后部圓錐形晶狀體、永存原始玻璃體增生癥及脈絡膜視網膜缺損等)中的一種表現。其中最常見的是與MGS合并出現[4-6],猜測兩種疾病可能存在基因關聯。1977年,Irvine等[7]報道第1例PFV合并RB患者。隨后許多文獻相繼報道了該類病例[8-10]。2010年,首次報道了MPPC綜合征[11]。PFV也可合并靜脈畸形骨肥大綜合征、結節性硬化等全身性疾病的眼部表現[12-13]。
OT在兒童中有著較高的發病率,10%~30%戶外場所的土壤樣本中可檢測到犬弓蛔蟲蟲卵及幼蟲[4]。兒童玩耍后手清潔不到位,進食后容易引起OT。蟲卵及幼蟲進入消化系統后隨著血液流動可進入眼內,導致眼部感染。由于左側頸動脈分支少,血管走形較右側直,所以經血液傳播導致的眼部感染多見于左眼[14-15]。本例患兒左眼患PFV,導致患兒左眼PFV與OT合并出現,為一罕見的先天性及后天性疾病并存病例。
通常OT的眼底表現多為視網膜上白色或灰白色的肉芽腫,病變局限。炎癥反應加重的OT也可見增生膜。B型超聲檢查可見從視盤延伸至周邊視網膜的纖維條索[14]。但OT所致的纖維條索幾乎不見血管組織,該患兒手術中所見的半血管半纖維的成分更加符合PFV的表現。典型的混合型PFV前段多連接在晶狀體后,而本例患兒眼內條索連接在周邊視網膜,形成視網膜“帳篷樣”脫離,呈非典型PFV表現,故未對本例患兒PFV進行分型。本例患兒出現白內障可能有多種原因,首先是牽拉因素,PFV的前部增生膜,也可能是OT肉芽腫周邊的增生膜,增生牽拉晶狀體后囊導致白內障發生。其次是炎癥因素,患兒眼前節炎癥反應嚴重,白內障可能與OT引起的炎癥相關。黃海荔和羅怡[15]報道1例OT合并全白白內障的患者,眼前節也存在虹膜后粘連,瞳孔不規則。
不論是PFV還是OT,手術入路的選擇都非常關鍵。前部PFV睫狀膜或OT肉芽腫周邊增生膜可能會對睫狀體造成牽拉導致視網膜前移,若選擇常規手術入路容易損傷視網膜,造成醫源性視網膜脫離的風險大。因此在建立手術通路前需要尋找合適的手術入路,必要時可接近角膜緣犧牲晶狀體,避免造成視網膜脫離。
臨床上OT的治療主要為藥物治療和手術治療,但尚無明確的指南指導用藥,對于全身出現犬弓蛔蟲感染或眼內病變嚴重的患者可口服抗寄生蟲藥物和糖皮質激素以減輕炎癥反應。眼科醫生應加強對本病的認識,避免誤診或漏診而延誤病情。
患兒男,10歲。因左眼視力漸進性下降8個月于2023年8月31日到中南大學湘雅二醫院眼科就診。8個月前左眼視力逐漸下降合并反復眼紅。外院診斷為“左眼葡萄膜炎”,并給予球周注射糖皮質激素治療。眼紅癥狀逐漸緩解,視力無提升。既往有雞、狗等家禽接觸史,否認眼外傷、家族疾病史,否認全身疾病史。眼部檢查:右眼、左眼最佳矯正視力分別為0.8、數指/10 cm。右眼、左眼眼壓分別為16.0、12.0 mm Hg(1 mm Hg=0.133 kPa)。左眼角膜鼻側淡黃色帶狀變性,前房稍淺,虹膜廣泛后粘連,瞳孔呈不規則型,晶狀體全白樣混濁(圖1A)。B型超聲檢查,左眼玻璃體內可見光帶牽拉周邊眼底(圖1B)。超聲生物顯微鏡檢查,左眼前房角開放,脈絡膜與鞏膜之間有暗區,脈絡膜脫離(圖1C)。右眼上述檢查均未見明顯異常。患兒在全身麻醉下行左眼虹膜粘連松解、晶狀體切除、玻璃體切割聯合玻璃體腔注射C3F8治療剝除視網膜前膜后行視網膜激光光凝治療,手術后結膜下注射糖皮質激素。手術中可見患兒左眼眼底一條索自視盤發出,下方可見血管,上方為纖維組織(圖2A),條索連接至顳上周邊視網膜,致視網膜呈“帳篷樣”脫離;顳側視網膜前可見較多玻璃體增生牽拉,周邊視網膜片狀白色浸潤灶(圖2B)。弓蛔蟲檢查:弓蛔蟲Goldmann-Witmer系數 91.6,眼內液弓蛔蟲免疫球蛋白(Ig)G 33.17 U,血清弓蛔蟲IgG 17.12 U。診斷:左眼不典型永存胎兒血管(PFV)合并眼犬弓蛔蟲病(OT)。患兒手術后1個月熒光素眼底血管造影檢查,左眼早期視網膜血管完全充盈,視盤顳側及視網膜血管少量熒光素滲漏,背景熒光較強,呈斑駁狀(圖3A);晚期血管大量熒光素滲漏,血管周邊強熒光(圖3B)。
 圖1
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒初診左眼眼部檢查像 1A示裂隙燈彌散光圖像,瞳孔呈不規則型,晶狀體全白混濁;1B示B型超聲檢查像,周邊視網膜呈牽拉性眼底病變;1C超聲生物顯微鏡檢查像,脈絡膜與鞏膜之間有暗區,脈絡膜脫離
圖1
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒初診左眼眼部檢查像 1A示裂隙燈彌散光圖像,瞳孔呈不規則型,晶狀體全白混濁;1B示B型超聲檢查像,周邊視網膜呈牽拉性眼底病變;1C超聲生物顯微鏡檢查像,脈絡膜與鞏膜之間有暗區,脈絡膜脫離
 圖2
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒左眼手術中視頻截圖 2A示后極部可見細條索以及血管(白箭)和纖維組織(黃箭);2B示周邊部片狀白色浸潤灶
圖2
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒左眼手術中視頻截圖 2A示后極部可見細條索以及血管(白箭)和纖維組織(黃箭);2B示周邊部片狀白色浸潤灶
 圖3
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒手術后1個月左眼熒光素眼底血管造影像 3A、3B分別示早期、晚期像,早期視盤顳側及視網膜血管少量滲漏,呈斑駁狀熒光,晚期血管大量熒光素滲漏,血管周邊強熒光
圖3
不典型永存胎兒血管合并眼犬弓蛔蟲感染患兒手術后1個月左眼熒光素眼底血管造影像 3A、3B分別示早期、晚期像,早期視盤顳側及視網膜血管少量滲漏,呈斑駁狀熒光,晚期血管大量熒光素滲漏,血管周邊強熒光
討論 PFV是一類先天性玻璃體血管退化異常所致的兒童眼病。1997年Goldberg[1]提出用“PFV”取代“永存原始玻璃體增生癥”。在美國,PFV占到兒童致盲眼病的5%,多為散發,累及單側眼[2]。PFV經典分類分為前部、后部、混合型,不同類型的臨床表現和預后不同,其中混合型最常見,預后最差。混合型又根據纖維條索形態不同分為I型、Y型、倒Y型、X型[3]。
PFV作為兒童中常見的先天性疾病,其與先天性疾病如牽牛花綜合征(MGS)、視網膜母細胞瘤(RB)并存,或作為MPPC綜合征(小角膜、后部圓錐形晶狀體、永存原始玻璃體增生癥及脈絡膜視網膜缺損等)中的一種表現。其中最常見的是與MGS合并出現[4-6],猜測兩種疾病可能存在基因關聯。1977年,Irvine等[7]報道第1例PFV合并RB患者。隨后許多文獻相繼報道了該類病例[8-10]。2010年,首次報道了MPPC綜合征[11]。PFV也可合并靜脈畸形骨肥大綜合征、結節性硬化等全身性疾病的眼部表現[12-13]。
OT在兒童中有著較高的發病率,10%~30%戶外場所的土壤樣本中可檢測到犬弓蛔蟲蟲卵及幼蟲[4]。兒童玩耍后手清潔不到位,進食后容易引起OT。蟲卵及幼蟲進入消化系統后隨著血液流動可進入眼內,導致眼部感染。由于左側頸動脈分支少,血管走形較右側直,所以經血液傳播導致的眼部感染多見于左眼[14-15]。本例患兒左眼患PFV,導致患兒左眼PFV與OT合并出現,為一罕見的先天性及后天性疾病并存病例。
通常OT的眼底表現多為視網膜上白色或灰白色的肉芽腫,病變局限。炎癥反應加重的OT也可見增生膜。B型超聲檢查可見從視盤延伸至周邊視網膜的纖維條索[14]。但OT所致的纖維條索幾乎不見血管組織,該患兒手術中所見的半血管半纖維的成分更加符合PFV的表現。典型的混合型PFV前段多連接在晶狀體后,而本例患兒眼內條索連接在周邊視網膜,形成視網膜“帳篷樣”脫離,呈非典型PFV表現,故未對本例患兒PFV進行分型。本例患兒出現白內障可能有多種原因,首先是牽拉因素,PFV的前部增生膜,也可能是OT肉芽腫周邊的增生膜,增生牽拉晶狀體后囊導致白內障發生。其次是炎癥因素,患兒眼前節炎癥反應嚴重,白內障可能與OT引起的炎癥相關。黃海荔和羅怡[15]報道1例OT合并全白白內障的患者,眼前節也存在虹膜后粘連,瞳孔不規則。
不論是PFV還是OT,手術入路的選擇都非常關鍵。前部PFV睫狀膜或OT肉芽腫周邊增生膜可能會對睫狀體造成牽拉導致視網膜前移,若選擇常規手術入路容易損傷視網膜,造成醫源性視網膜脫離的風險大。因此在建立手術通路前需要尋找合適的手術入路,必要時可接近角膜緣犧牲晶狀體,避免造成視網膜脫離。
臨床上OT的治療主要為藥物治療和手術治療,但尚無明確的指南指導用藥,對于全身出現犬弓蛔蟲感染或眼內病變嚴重的患者可口服抗寄生蟲藥物和糖皮質激素以減輕炎癥反應。眼科醫生應加強對本病的認識,避免誤診或漏診而延誤病情。