引用本文: 蔡書欣, 李海波, 康詩迪, 陳水淼. 青光眼手術后長期低眼壓1例. 中華眼底病雜志, 2024, 40(10): 800-802. doi: 10.3760/cma.j.cn511434-20240422-00160 復制
版權信息: ?四川大學華西醫院華西期刊社《中華眼底病雜志》版權所有,未經授權不得轉載、改編
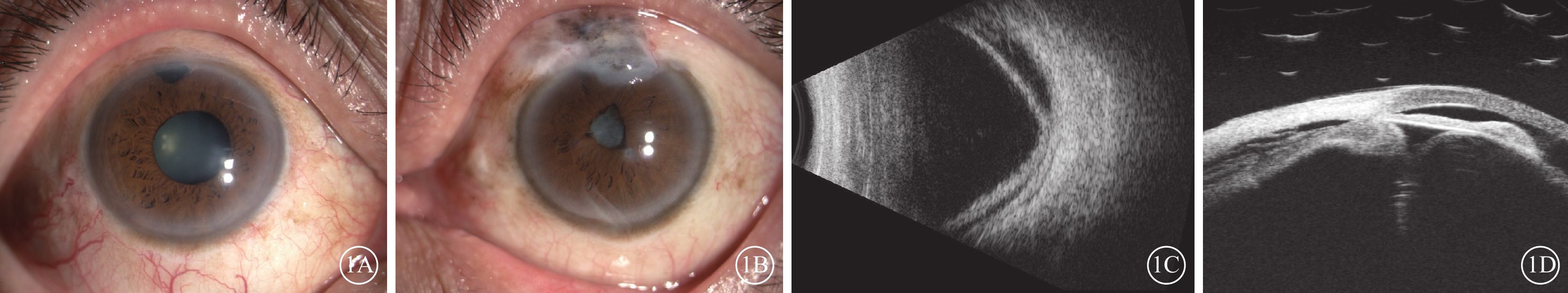
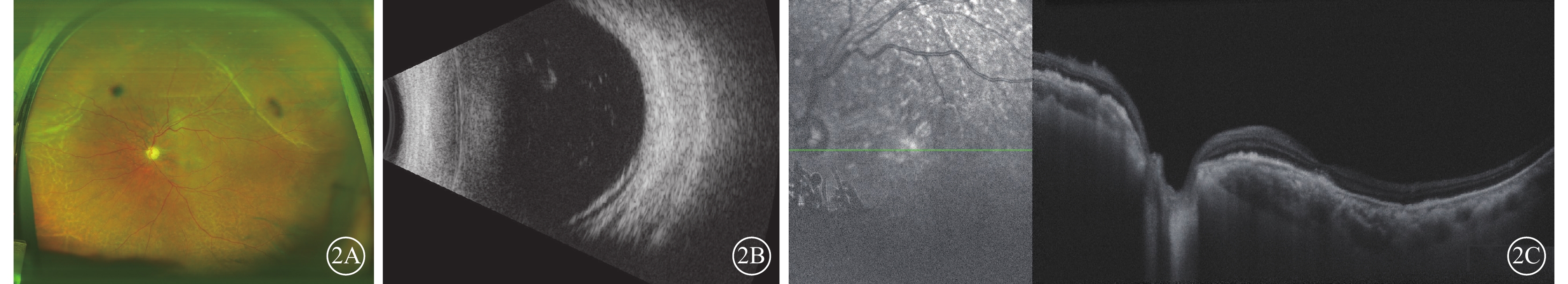
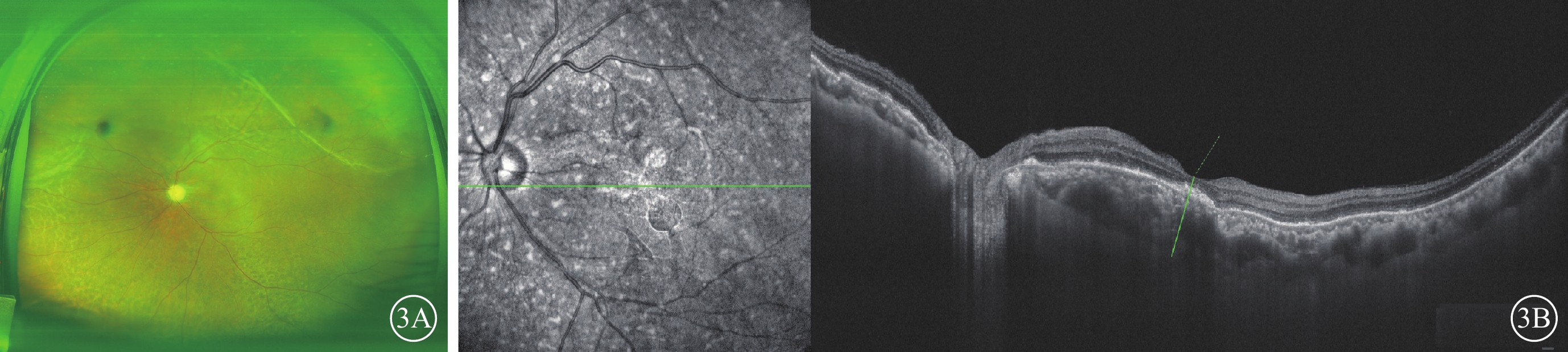
患者男,56歲。因左眼視力下降6個月于2023年6月17日到廈門大學附屬廈門眼科中心就診。20年前因雙眼原發性閉角型青光眼于當地醫院行雙眼小梁切除手術。10年前右眼視力下降至無光感,雙眼眼壓高,間斷使用降眼壓藥物,未定期監測眼壓。否認眼部外傷史和相關家族史。眼科檢查:右眼、左眼視力分別為無光感、手動。右眼、左眼眼壓分別為19.0、5.9 mm Hg(1 mm Hg=0.133 kPa)。右眼上方虹膜根部周切口可見,晶狀體核黃色混濁。左眼結膜上方濾過泡疤痕增生,色素沉著,周邊前房淺(1/3 CT),虹膜部分前粘連及后粘連,上方周切口可見,瞳孔不圓,直徑2 mm,瞳孔膜閉,晶狀體皮質灰白色混濁(圖1A,1B)。眼部B型超聲檢查,右眼軸22.9 mm,左眼軸21.4 mm,左眼脈絡膜脫離,脈絡膜厚度2.33 mm(圖1C)。超聲生物顯微鏡(UBM)檢查,左眼睫狀體脫離,虹膜前粘連,晶狀體半脫位(圖1D)。初步診斷:雙眼并發性白內障、左眼低眼壓綜合征、左眼慢性葡萄膜炎。給予患者停用眼部降壓藥,糖皮質激素滴眼液點眼,硫酸阿托品眼用凝膠點眼,球周注射曲安奈德20 mg。治療1個月后效果不佳。患者于2023年7月20日在我院局部麻醉下行左眼脈絡膜上腔放液聯合白內障超聲乳化抽吸+張力環植入手術。手術中完成超聲乳化吸除后,植入槍植入張力環于囊袋內,經過熒光素鈉染色探查濾過泡已無濾過功能,手術后經間接檢眼鏡探查左眼無明顯視網膜裂孔。手術后1 d復查,患者右眼、左眼最佳矯正視力(BCVA)分別為無光感、0.2。右眼、左眼眼壓分別為25.1、9.5 mm Hg。眼底檢查,左眼黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂(圖2A)。眼部B型超聲檢查,左眼顳上象限脈絡膜少許脫離,其余象限脈絡膜復位(圖2B)。光相干斷層掃描(OCT)檢查,左眼黃斑部局部神經上皮層下強反射灶,視網膜色素上皮層欠平整(圖2C)。手術后6個月復查,患者右眼、左眼BCVA分別為無光感、0.3。右眼、左眼眼壓分別為24.1、10.8 mm Hg。眼底檢查,左眼黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂(圖3A)。OCT檢查,左眼黃斑中心凹厚度189.7 μm,局部神經上皮層下強反射灶,視網膜色素上皮層欠平整(圖3B)。
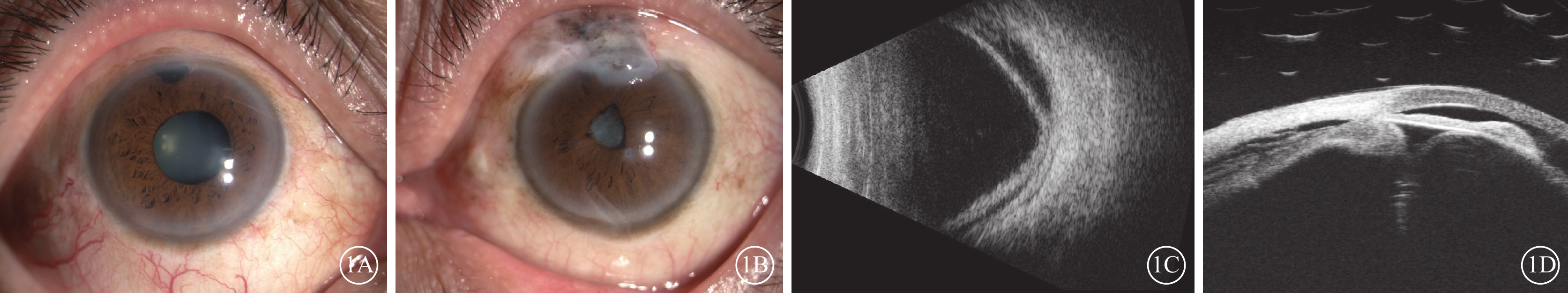 圖1
青光眼手術后長期低眼壓患者初診時雙眼眼部檢查像 1A、1B分別示右眼、左眼裂隙燈像,右眼上方虹膜根部周切口可見,晶狀體核黃色混濁。左眼結膜上方濾過泡疤痕增生,色素沉著,周邊前房淺,虹膜部分前粘連及后粘連,上方周切口可見,瞳孔不圓,瞳孔膜閉,晶狀體皮質灰白色混濁。1C示左眼眼部B型超聲像,脈絡膜脫離,脈絡膜厚度2.33 mm。1D示左眼超聲生物顯微鏡像,睫狀體脫離,虹膜前粘連,晶狀體半脫位
圖1
青光眼手術后長期低眼壓患者初診時雙眼眼部檢查像 1A、1B分別示右眼、左眼裂隙燈像,右眼上方虹膜根部周切口可見,晶狀體核黃色混濁。左眼結膜上方濾過泡疤痕增生,色素沉著,周邊前房淺,虹膜部分前粘連及后粘連,上方周切口可見,瞳孔不圓,瞳孔膜閉,晶狀體皮質灰白色混濁。1C示左眼眼部B型超聲像,脈絡膜脫離,脈絡膜厚度2.33 mm。1D示左眼超聲生物顯微鏡像,睫狀體脫離,虹膜前粘連,晶狀體半脫位
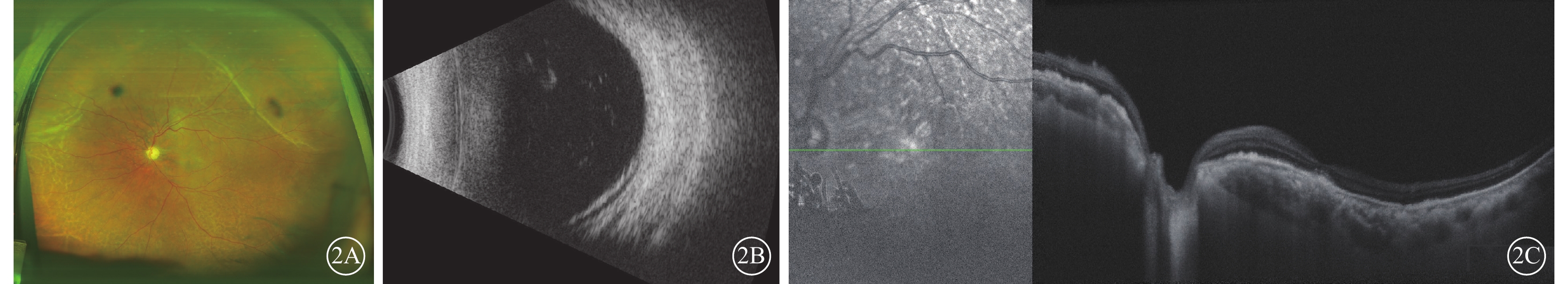 圖2
青光眼手術后長期低眼壓患者手術后1 d左眼眼部檢查像 2A示彩色眼底像,黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂。2B示眼部B型超聲像,顳上象限脈絡膜少許脫離,其余象限脈絡膜復位。2C示光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。黃斑部局部神經上皮層下強反射灶,視網膜色素上皮層欠平整
圖2
青光眼手術后長期低眼壓患者手術后1 d左眼眼部檢查像 2A示彩色眼底像,黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂。2B示眼部B型超聲像,顳上象限脈絡膜少許脫離,其余象限脈絡膜復位。2C示光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。黃斑部局部神經上皮層下強反射灶,視網膜色素上皮層欠平整
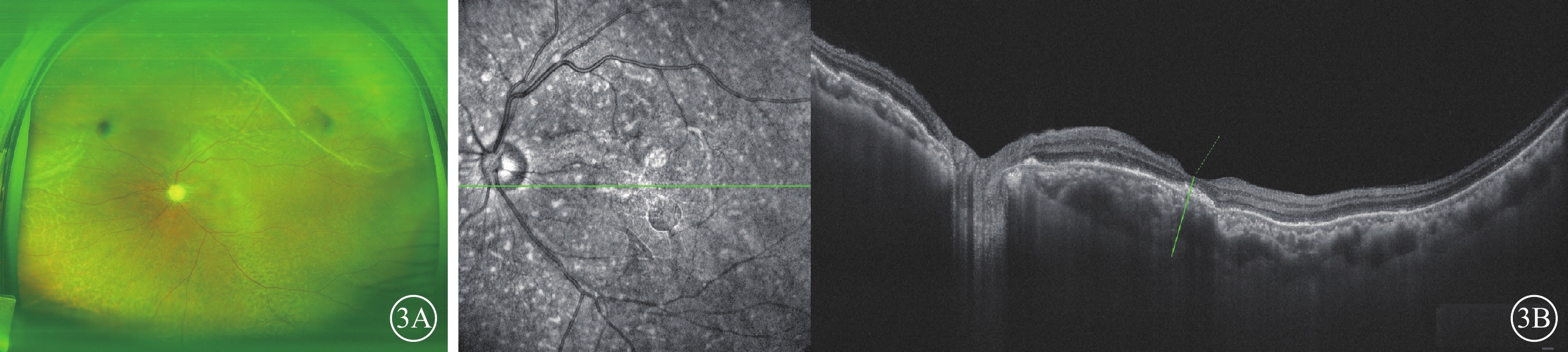 圖3
青光眼手術后長期低眼壓患者手術后6個月左眼眼部檢查像 3A示彩色眼底像,左眼黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂。3B示光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。局部神經上皮層下強反射灶,視網膜色素上皮層欠平整
圖3
青光眼手術后長期低眼壓患者手術后6個月左眼眼部檢查像 3A示彩色眼底像,左眼黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂。3B示光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。局部神經上皮層下強反射灶,視網膜色素上皮層欠平整
討論 低眼壓和脈絡膜脫離是臨床上抗青光眼手術后常見的并發癥之一。短暫性低眼壓通常不會導致視功能的永久性損害,然而,長期低眼壓會導致眼內供血和房水循環障礙,造成眼內組織缺氧和營養障礙,組織水腫甚至血眼屏障損傷以及炎性因子滲出增多,房水成分發生變化及其代謝異常,使眼組織發生永久性損傷,低眼壓還會導致睫狀體和脈絡膜血管中的血清滲透至脈絡膜上腔,引起脈絡膜隆起,導致睫狀體脫離、脈絡膜脫離,還可能導致并發性白內障、角膜內皮失代償、嚴重視力喪失等并發癥[1-3]。
青光眼手術后出現低眼壓常見原因為:(1)房水外流增加,如濾過泡濾過功能過強、濾過泡滲漏、脈絡膜及睫狀體脫離、視網膜裂孔、陳舊性視網膜脫離等[4]。(2)房水分泌不足,如抗代謝藥物對睫狀體的毒性導致睫狀體功能衰竭,長期慢性葡萄膜炎使睫狀體功能損害等[5]。本例患者于20年前行青光眼手術治療,10年前因右眼盲查出雙眼眼壓高,并長期局部使用降眼壓藥物控制眼壓,可排除由首次青光眼手術濾過泡過多導致的長期低眼壓,且手術中探查濾過泡已無濾過功能。手術后未見明顯視網膜裂孔,可排除由視網膜裂孔導致的長期低眼壓。
低眼壓是葡萄膜炎一種罕見的并發癥,與視功能損害密切相關,其危險因素包括葡萄膜炎的持續時間,以及是否存在嚴重的并發癥如虹膜粘連等[6]。內眼手術傷口愈合不良、青光眼手術后結膜濾泡感染常導致葡萄膜炎發生,從而影響睫狀上皮的分泌功能,進而房水分泌減少致低眼壓[7]。由于患者對低眼壓的耐受存在個體的差異,以及低眼壓持續的時間和程度的不同,患者視功能受損程度也將不同。本例患者初診時UBM檢查可見左眼全周睫狀體脫離,虹膜存在前粘連及后粘連,眼壓長期低于6 mm Hg,結合B型超聲檢查,診斷低眼壓綜合征、慢性葡萄膜炎。
本例患者手術中穿刺放出脈絡膜上腔液體,解除虹膜粘連,同時植入張力環,手術后睫狀體、脈絡膜復位,眼壓逐步恢復,視力也逐漸提升。隨訪觀察6個月,患者眼壓穩定,BCVA 0.3,未出現脈絡膜脫離復發。本例患者頑固性低眼壓得以治愈,考慮手術中一次性解除了晶狀體脫位、睫狀體及脈絡膜脫離的因素,并一期植入囊袋張力環,一定程度上恢復了正常眼前節組織解剖結構,房水循環代謝進入正常途徑。鑒于患者眼軸短,人工晶狀體度數測量存在誤差,以及潛在的葡萄膜炎再次復發的可能,一期未植入人工晶狀體,手術后通過佩戴框架眼鏡提高視力。
本例患者的診斷和治療經驗提示,對于青光眼手術后長期低眼壓的患者,應盡快明確低眼壓的原因,及時進行治療。慢性葡萄膜炎,瞳孔膜閉,手術中放出脈絡膜上腔液體可解除虹膜粘連,同時植入張力環,一定程度上恢復了正常眼前節組織解剖結構,房水循環代謝進入正常途徑,頑固性低眼壓得到治愈。對于獨眼患者而言,其僅存的視力使患者生活質量得到極大改善。
患者男,56歲。因左眼視力下降6個月于2023年6月17日到廈門大學附屬廈門眼科中心就診。20年前因雙眼原發性閉角型青光眼于當地醫院行雙眼小梁切除手術。10年前右眼視力下降至無光感,雙眼眼壓高,間斷使用降眼壓藥物,未定期監測眼壓。否認眼部外傷史和相關家族史。眼科檢查:右眼、左眼視力分別為無光感、手動。右眼、左眼眼壓分別為19.0、5.9 mm Hg(1 mm Hg=0.133 kPa)。右眼上方虹膜根部周切口可見,晶狀體核黃色混濁。左眼結膜上方濾過泡疤痕增生,色素沉著,周邊前房淺(1/3 CT),虹膜部分前粘連及后粘連,上方周切口可見,瞳孔不圓,直徑2 mm,瞳孔膜閉,晶狀體皮質灰白色混濁(圖1A,1B)。眼部B型超聲檢查,右眼軸22.9 mm,左眼軸21.4 mm,左眼脈絡膜脫離,脈絡膜厚度2.33 mm(圖1C)。超聲生物顯微鏡(UBM)檢查,左眼睫狀體脫離,虹膜前粘連,晶狀體半脫位(圖1D)。初步診斷:雙眼并發性白內障、左眼低眼壓綜合征、左眼慢性葡萄膜炎。給予患者停用眼部降壓藥,糖皮質激素滴眼液點眼,硫酸阿托品眼用凝膠點眼,球周注射曲安奈德20 mg。治療1個月后效果不佳。患者于2023年7月20日在我院局部麻醉下行左眼脈絡膜上腔放液聯合白內障超聲乳化抽吸+張力環植入手術。手術中完成超聲乳化吸除后,植入槍植入張力環于囊袋內,經過熒光素鈉染色探查濾過泡已無濾過功能,手術后經間接檢眼鏡探查左眼無明顯視網膜裂孔。手術后1 d復查,患者右眼、左眼最佳矯正視力(BCVA)分別為無光感、0.2。右眼、左眼眼壓分別為25.1、9.5 mm Hg。眼底檢查,左眼黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂(圖2A)。眼部B型超聲檢查,左眼顳上象限脈絡膜少許脫離,其余象限脈絡膜復位(圖2B)。光相干斷層掃描(OCT)檢查,左眼黃斑部局部神經上皮層下強反射灶,視網膜色素上皮層欠平整(圖2C)。手術后6個月復查,患者右眼、左眼BCVA分別為無光感、0.3。右眼、左眼眼壓分別為24.1、10.8 mm Hg。眼底檢查,左眼黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂(圖3A)。OCT檢查,左眼黃斑中心凹厚度189.7 μm,局部神經上皮層下強反射灶,視網膜色素上皮層欠平整(圖3B)。
 圖1
青光眼手術后長期低眼壓患者初診時雙眼眼部檢查像 1A、1B分別示右眼、左眼裂隙燈像,右眼上方虹膜根部周切口可見,晶狀體核黃色混濁。左眼結膜上方濾過泡疤痕增生,色素沉著,周邊前房淺,虹膜部分前粘連及后粘連,上方周切口可見,瞳孔不圓,瞳孔膜閉,晶狀體皮質灰白色混濁。1C示左眼眼部B型超聲像,脈絡膜脫離,脈絡膜厚度2.33 mm。1D示左眼超聲生物顯微鏡像,睫狀體脫離,虹膜前粘連,晶狀體半脫位
圖1
青光眼手術后長期低眼壓患者初診時雙眼眼部檢查像 1A、1B分別示右眼、左眼裂隙燈像,右眼上方虹膜根部周切口可見,晶狀體核黃色混濁。左眼結膜上方濾過泡疤痕增生,色素沉著,周邊前房淺,虹膜部分前粘連及后粘連,上方周切口可見,瞳孔不圓,瞳孔膜閉,晶狀體皮質灰白色混濁。1C示左眼眼部B型超聲像,脈絡膜脫離,脈絡膜厚度2.33 mm。1D示左眼超聲生物顯微鏡像,睫狀體脫離,虹膜前粘連,晶狀體半脫位
 圖2
青光眼手術后長期低眼壓患者手術后1 d左眼眼部檢查像 2A示彩色眼底像,黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂。2B示眼部B型超聲像,顳上象限脈絡膜少許脫離,其余象限脈絡膜復位。2C示光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。黃斑部局部神經上皮層下強反射灶,視網膜色素上皮層欠平整
圖2
青光眼手術后長期低眼壓患者手術后1 d左眼眼部檢查像 2A示彩色眼底像,黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂。2B示眼部B型超聲像,顳上象限脈絡膜少許脫離,其余象限脈絡膜復位。2C示光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。黃斑部局部神經上皮層下強反射灶,視網膜色素上皮層欠平整
 圖3
青光眼手術后長期低眼壓患者手術后6個月左眼眼部檢查像 3A示彩色眼底像,左眼黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂。3B示光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。局部神經上皮層下強反射灶,視網膜色素上皮層欠平整
圖3
青光眼手術后長期低眼壓患者手術后6個月左眼眼部檢查像 3A示彩色眼底像,左眼黃斑中心凹反光欠清,視盤蒼白,視杯/視盤比約0.8,鼻上方及顳上方脈絡膜皺褶,視網膜周邊色素紊亂。3B示光相干斷層掃描像,左圖為掃描方向和部位,右圖為檢查結果。局部神經上皮層下強反射灶,視網膜色素上皮層欠平整
討論 低眼壓和脈絡膜脫離是臨床上抗青光眼手術后常見的并發癥之一。短暫性低眼壓通常不會導致視功能的永久性損害,然而,長期低眼壓會導致眼內供血和房水循環障礙,造成眼內組織缺氧和營養障礙,組織水腫甚至血眼屏障損傷以及炎性因子滲出增多,房水成分發生變化及其代謝異常,使眼組織發生永久性損傷,低眼壓還會導致睫狀體和脈絡膜血管中的血清滲透至脈絡膜上腔,引起脈絡膜隆起,導致睫狀體脫離、脈絡膜脫離,還可能導致并發性白內障、角膜內皮失代償、嚴重視力喪失等并發癥[1-3]。
青光眼手術后出現低眼壓常見原因為:(1)房水外流增加,如濾過泡濾過功能過強、濾過泡滲漏、脈絡膜及睫狀體脫離、視網膜裂孔、陳舊性視網膜脫離等[4]。(2)房水分泌不足,如抗代謝藥物對睫狀體的毒性導致睫狀體功能衰竭,長期慢性葡萄膜炎使睫狀體功能損害等[5]。本例患者于20年前行青光眼手術治療,10年前因右眼盲查出雙眼眼壓高,并長期局部使用降眼壓藥物控制眼壓,可排除由首次青光眼手術濾過泡過多導致的長期低眼壓,且手術中探查濾過泡已無濾過功能。手術后未見明顯視網膜裂孔,可排除由視網膜裂孔導致的長期低眼壓。
低眼壓是葡萄膜炎一種罕見的并發癥,與視功能損害密切相關,其危險因素包括葡萄膜炎的持續時間,以及是否存在嚴重的并發癥如虹膜粘連等[6]。內眼手術傷口愈合不良、青光眼手術后結膜濾泡感染常導致葡萄膜炎發生,從而影響睫狀上皮的分泌功能,進而房水分泌減少致低眼壓[7]。由于患者對低眼壓的耐受存在個體的差異,以及低眼壓持續的時間和程度的不同,患者視功能受損程度也將不同。本例患者初診時UBM檢查可見左眼全周睫狀體脫離,虹膜存在前粘連及后粘連,眼壓長期低于6 mm Hg,結合B型超聲檢查,診斷低眼壓綜合征、慢性葡萄膜炎。
本例患者手術中穿刺放出脈絡膜上腔液體,解除虹膜粘連,同時植入張力環,手術后睫狀體、脈絡膜復位,眼壓逐步恢復,視力也逐漸提升。隨訪觀察6個月,患者眼壓穩定,BCVA 0.3,未出現脈絡膜脫離復發。本例患者頑固性低眼壓得以治愈,考慮手術中一次性解除了晶狀體脫位、睫狀體及脈絡膜脫離的因素,并一期植入囊袋張力環,一定程度上恢復了正常眼前節組織解剖結構,房水循環代謝進入正常途徑。鑒于患者眼軸短,人工晶狀體度數測量存在誤差,以及潛在的葡萄膜炎再次復發的可能,一期未植入人工晶狀體,手術后通過佩戴框架眼鏡提高視力。
本例患者的診斷和治療經驗提示,對于青光眼手術后長期低眼壓的患者,應盡快明確低眼壓的原因,及時進行治療。慢性葡萄膜炎,瞳孔膜閉,手術中放出脈絡膜上腔液體可解除虹膜粘連,同時植入張力環,一定程度上恢復了正常眼前節組織解剖結構,房水循環代謝進入正常途徑,頑固性低眼壓得到治愈。對于獨眼患者而言,其僅存的視力使患者生活質量得到極大改善。