引用本文: 石玉蘭, 余靜雅, 向利娟, 陳城, 李璐, 戴燕, 趙淑珍. 以造口治療師為主導的多學科診療模式在慢性創面診療中的應用. 華西醫學, 2024, 39(1): 17-21. doi: 10.7507/1002-0179.202304084 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
近年來,慢性傷口的發病率越來越高,在美國有 1%~2%的人存在慢性傷口,每年僅醫療保險相關干預費用就達 280 億美元[1]。冉興無等[2]報道我國的糖尿病足發病率為 8.1%,張紀蔚等[3]報道靜脈性潰瘍的發病率為 0.4%~1.3%。四川大學華西醫院(以下簡稱“我院”)傷口治療中心近年來收治的慢性創面主要包括糖尿病足、血管性潰瘍、壓力性損傷、免疫相關性潰瘍、血液系統疾病相關潰瘍、感染性潰瘍、創傷性潰瘍、癌性潰瘍等。因基礎疾病導致的慢性創面如糖尿病足、血管性潰瘍、免疫相關性潰瘍等存在治療難度大、愈合時間長、治療費用高等特點,傳統的專科診療模式存在一定的局限性。而多學科診療(multi-disciplinary team, MDT)是一種科學的會診模式,最早由美國梅奧診所提出,之后在上世紀 90 年代的美國廣泛推廣[4],指通過多個學科的專家組成團隊,針對臨床某種疾病為患者提供最佳的診療方案[5]。該模式聯合多個相關學科,成立相對固定的專家組,發揮各專科技術優勢,制定最佳的個體化診療決策,避免分科診治的局限性,可實現慢性創面的精細化綜合管理[6]。2007 年,中國部分醫院正式開始采用該模式并逐漸推廣[7]。近年來國內陸續有報道 MDT 模式被引入復雜疑難創面的診治,取得了良好的效果。我院傷口治療中心團隊于 2019 年底起將 MDT 模式引入到疑難創面的診療中,由 1 名正高級職稱的造口治療師(enterostomal therapist, ET)[8]牽頭建立由傷口治療中心、內分泌科、血管外科、風濕免疫科、皮膚科、感染科、燒傷科、康復科、超聲科等相關科室專家組成的慢性疑難創面診療團隊,對臨床各類疑難復雜的慢性創面開展聯合診療工作,取得良好的成效,現對運行過程及治療結果報道如下。
1 對象與方法
1.1 研究對象
回顧性納入 2020 年 1 月—2022 年 12 月在我院傷口治療中心接受糖尿病足 MDT、免疫性潰瘍 MDT 和其他難愈性創面(包括壓力性損傷、放射性潰瘍、感染性潰瘍等)MDT 模式診治的患者。納入標準:慢性創面患者,病程>1 個月。排除標準:① 各種原因中斷治療者;② 失訪者;③ 臨床資料不完整者。本研究獲得我院醫學倫理委員會批準(審批號為 2023 年審 894 號)并取得研究對象及家屬的知情同意。
1.2 研究方法
1.2.1 MDT 團隊的構成及職責
由 1 名具有正高級職稱的 ET 牽頭,1 名中級職稱的 ET 負責具體實施,組建院內慢性創面 MDT 團隊。根據我院傷口治療中心近年慢性創面患者的構成比及治療的復雜程度,首批成立 3 個慢性創面 MDT 亞組,即糖尿病足 MDT、免疫性潰瘍 MDT、其他難愈性創面 MDT。再根據亞專業創面診療的必要性確定亞專業 MDT 團隊的固定成員:① 糖尿病足 MDT:由 ET、內分泌科醫師、血管外科醫師和超聲科醫師組成;② 免疫性潰瘍 MDT:由 ET、風濕免疫科醫師、皮膚科醫師和燒傷整形科醫師組成;③ 其他難愈性創面 MDT:由 ET、燒傷整形科醫師和康復科醫師組成。因 MDT 門診固定專家的數量與患者需要支付的掛號費相關,不宜設置過多;除固定專家外,可根據患者診療需求再增加其他專科的會診專家。其他難愈性創面 MDT 涉及除外糖尿病足及免疫性潰瘍外的其他難愈性創面,常見的包括壓力性損傷、放射性潰瘍等,主要服務對象為保守治療效果欠佳的慢性創面患者。ET 帶領的創面專科護理團隊負責對患者創面進行細致的觀察及評估,同時評估患者的基礎疾病、營養狀況、全身用藥對創面愈合的影響,為患者制定個體化的創面護理計劃并督導實施;專科醫師負責疾病的診斷及制定全身綜合治療方案;燒傷整形科醫師負責需手術干預的創面植皮或皮瓣轉移;超聲科醫師負責提供影像學診斷;康復科醫師負責患者的康復治療。3 個慢性創面 MDT 亞組各設聯絡員 1 名,由傷口專科護士擔任。ET 負責團隊的總體協調和質量控制,全程關注患者的治療過程,對治療進展進行督導,發現異常及時組織再次會診,保障治療效果。
1.2.2 慢性創面 MDT 的具體實施
患者可通過 3 種方式就診:① 網上掛號;② 血管外科、內分泌科等專科門診推薦就診;③ 創面護理門診推薦就診。以糖尿病足 MDT 為例,患者通過上述途徑掛號,會診中心收到掛號信息后通知聯絡員,聯絡員聯系患者核查病史、創面情況,詢問有無近期相關檢查結果,包括下肢血管彩色多普勒超聲(彩超)或造影、創面肢體的 X 線片、血生化及血糖記錄資料等,初步判斷患者是否符合會診條件。若符合則通知患者在指定時間前來進行會診,同時在 MDT 工作群發布會診信息。會診時由聯絡員介紹患者病史,ET、內分泌科醫師、血管外科醫師共同完成創面及相關體格檢查,超聲科醫師進行超聲檢查,判斷患者下肢的缺血程度,MDT 團隊成員共同討論確定是否需要手術干預。需要住院的患者可通過綠色通道收入血管外科或內分泌科;無需住院者的門診創面治療則由傷口治療中心負責,內分泌科及血管外科負責制訂全身治療方案。治療期間聯絡員負責關注并向團隊報告患者的治療進展。如果涉及到需要植皮或皮瓣轉移,則由燒傷科創面修復專科醫生介入。團隊成員間的轉診可通過 MDT 科間轉診綠色通道完成。
1.3 觀察指標
收集患者的基本信息、創面愈合率、治療時長、滿意率等指標。觀察終點:患者創面治療結束后。觀察時長:首次就診后 1 年。
指標定義:① 愈合率:慢性創面 MDT 愈合患者例數/慢性創面 MDT 患者總例數×100%;② 平均愈合時長:慢性創面 MDT 患者愈合總時長/慢性創面 MDT 患者總數;③ 患者滿意率:慢性創面 MDT 滿意患者例數/慢性創面 MDT 患者總例數×100%。
1.4 統計學方法
應用 SPSS 23.0 軟件進行統計學分析。計數資料采用例數和/或百分比進行描述。服從正態分布的計量資料采用均數±標準差進行描述。
2 結果
2.1 慢性創面 MDT 三類亞專業組患者的情況
共納入 176 例患者,其中男 96 例,女 80 例;年齡 15~88 歲,平均(55.26±6.79)歲。176 例患者包括糖尿病足患者 103 例,免疫性潰瘍患者 31 例,其他難愈性創面患者 42 例。愈合率分別為糖尿病足患者 71.84%,免疫性潰瘍患者 74.19%,其他難愈性創面患者 78.57%。平均愈合時長分別為糖尿病足患者 18.10 周,免疫性潰瘍患者 19.69 周,其他難愈性創面患者 20.53 周。三類亞專業組患者的滿意率均較高(>95%)。見表1。
2.2 典型病例
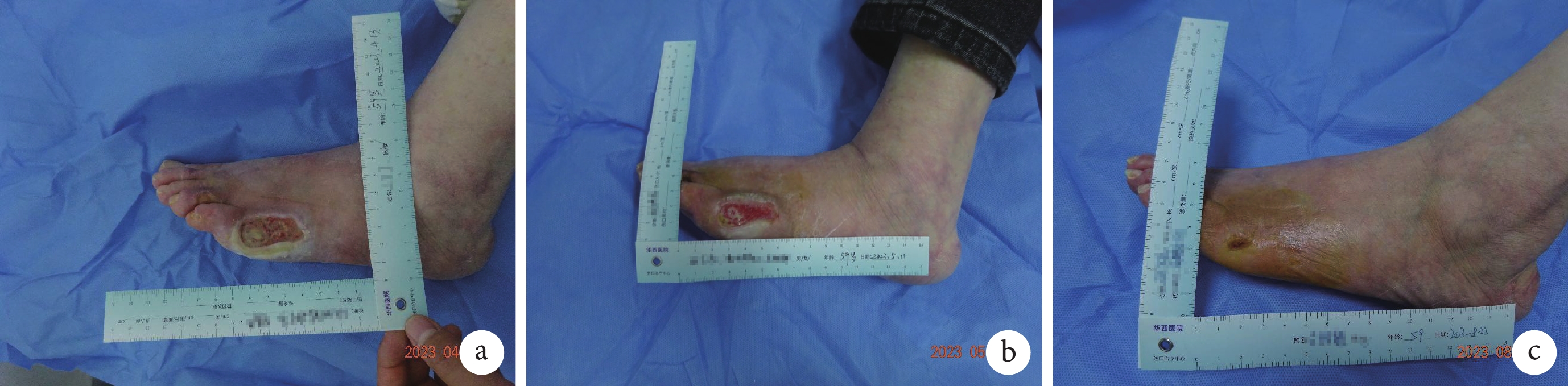
病例 1,女性,59 歲,基礎疾病:系統性硬化癥 14 年+,慢性腎病 5 期,腎性高血壓,三尖瓣輕度反流,肺間質纖維化,下肢動脈粥樣硬化。就診前 5 個月因使用電暖器烤火后出現左足第一趾及左足外側燙傷,外院治療效果不佳,創面逐漸擴大,為求進一步治療來我院傷口治療中心。體格檢查:創面位于左足外側近左小趾處,大小 4 cm×1.8 cm×0.2 cm,4~8 點方向有深 0.6 cm 的潛行,基底紅色組織占比 25%,黃色組織占比 75%,大量淡黃色滲液,腥臭味,創面周圍皮膚浸漬、增厚,數字疼痛評分法評分:靜息痛 4 分。患者存在雙下肢陣發性隱痛伴水腫,行走不穩。分泌物培養提示金黃色葡萄球菌感染。雙下肢動脈彩超提示:雙下肢動脈粥樣硬化斑,左側脛后動脈節段性狹窄、閉塞,周邊可見側支血管,右側脛前動脈遠端狹窄,足背動脈缺血改變;雙下肢靜脈未見異常。經免疫性潰瘍 MDT 會診討論后制定治療方案,繼續維持 3 次/周的規律血液透析,調整基礎疾病全身用藥為:環磷酰胺 50 mg/次、1 次/d,雙嘧達莫 50 mg/次、3 次/d,纈沙坦 80 mg/次、1 次/d,硝苯地平 30 mg/次、1 次/d,美托洛爾 47.5 mg/次、1 次/d,醋酸潑尼松 5 mg/次、1 次/d,阿司匹林腸溶片 100 mg/次、1 次/d,貝前列素鈉 40 μg/次、3 次/d。增加治療方案:3 次/周靜脈輸注硫代硫酸鈉,每次 0.64 g×10 支,緩解鈣化防御患者的皮膚疼痛,恢復血管的內皮功能。局部創面治療方案:蠶食清創,使用銀離子抗菌敷料控制局部感染,無感染征象后改用泡沫敷料局部保濕,促進肉芽生長,最后使用傷口護理軟膏調節細胞功能,促進上皮爬行。治療期間隨時根據患者情況調整治療方案,歷時 4 個月創面痊愈(圖1)。
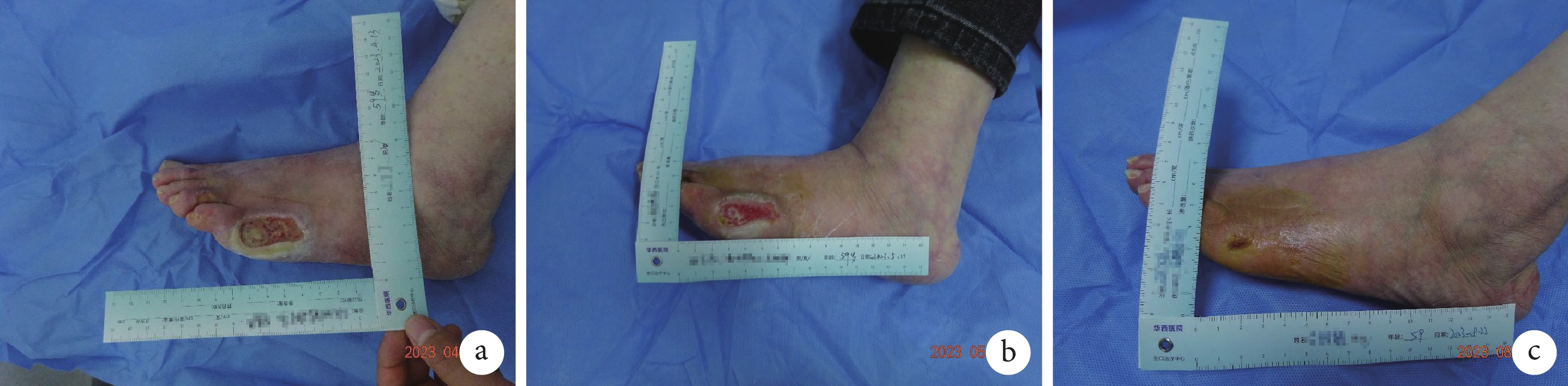 圖1
病例 1 創面痊愈過程圖像
圖1
病例 1 創面痊愈過程圖像
a. 首診時;b. 治療中期;c. 痊愈時
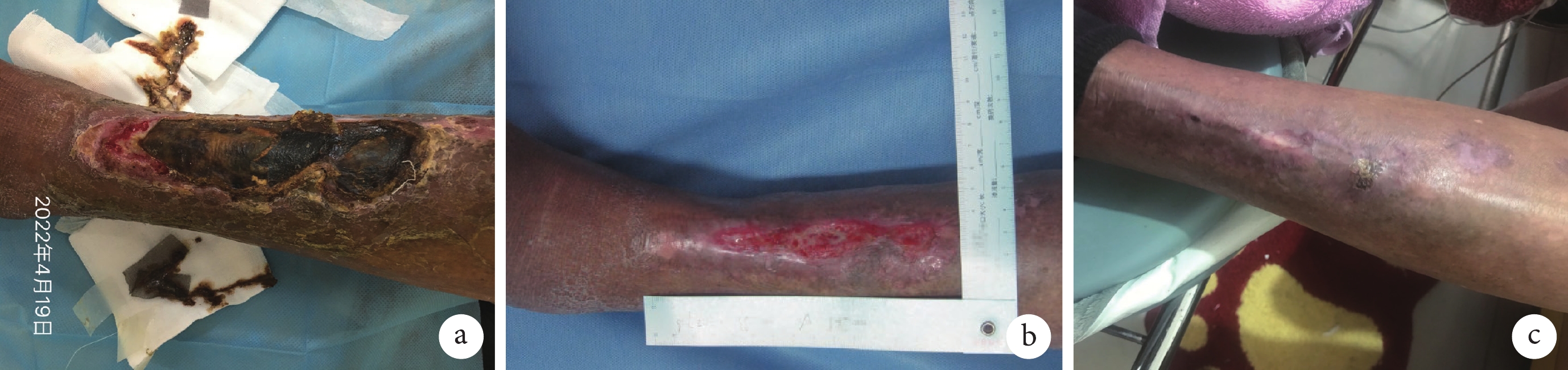
病例 2,男性,83 歲,基礎疾病:2 型糖尿病 20+年,糖尿病腎病 6+年,血液透析治療 3+年,高血壓病史 20+年。就診前 3 個月因雙下肢疼痛在家使用烤燈致左小腿脛前皮膚燙傷,當地醫院處理后未見明顯改善,至我院糖尿病足 MDT 門診就診,由輪椅推入,慢性面容。專科體格檢查:創面位于左小腿脛前,大小約 15 cm×5 cm×0.4 cm,黑色組織占比 75%,黃色組織占比 12.5%,紅色組織占比 12.5%;少量黃褐色分泌物,無異味;邊緣不整齊;周圍皮膚紅腫、色素沉著、脫屑;數字疼痛評分法評分:靜息痛 3 分。雙下肢股動脈、腘動脈搏動可捫及;左下肢脛后動脈、足背動脈未捫及。雙下肢下垂時顏色加深,抬高時顏色變淺。血常規示血紅蛋白 112 g/L,白細胞計數 4.22×109/L,血小板計數 122×109/L,尿素 18.6 mmol/L,肌酐 681 μmol/L,葡萄糖 5.8 mmol/L,糖化血紅蛋白 6.2%;甘油三酯 2.57 mmol/L,膽固醇 3.25 mmol/L,白蛋白 36.2 g/L,無機磷 2.16 mmol/L。雙下肢血管彩超:雙側下肢動脈粥樣硬化斑,脛腓干動脈重度狹窄、遠端動脈缺血改變、脛前動脈節段性閉塞,足背動脈缺血改變、脛后動脈多處狹窄;左側股總靜脈反流。經糖尿病足 MDT 會診討論后制定治療方案,全身治療包括:規律血液透析;左氧氟沙星 0.2 g/次、2 次/d,阿司匹林腸溶 100 mg/次、1 次/d,沙格雷酯 100 mg/次、2 次/d,貝前列素鈉 10 μg/次、3 次/d,阿托伐他丁鈣 10 mg/次、1 次/d;營養支持:低鹽低脂、優質蛋白的糖尿病飲食。局部治療方案:蠶食清創,逐步清除腐肉及壞死組織;銀離子敷料抗感染;泡沫敷料局部保濕,促進肉芽生長及上皮爬行。歷時 4 個月的治療后患者傷口痊愈(圖2)。
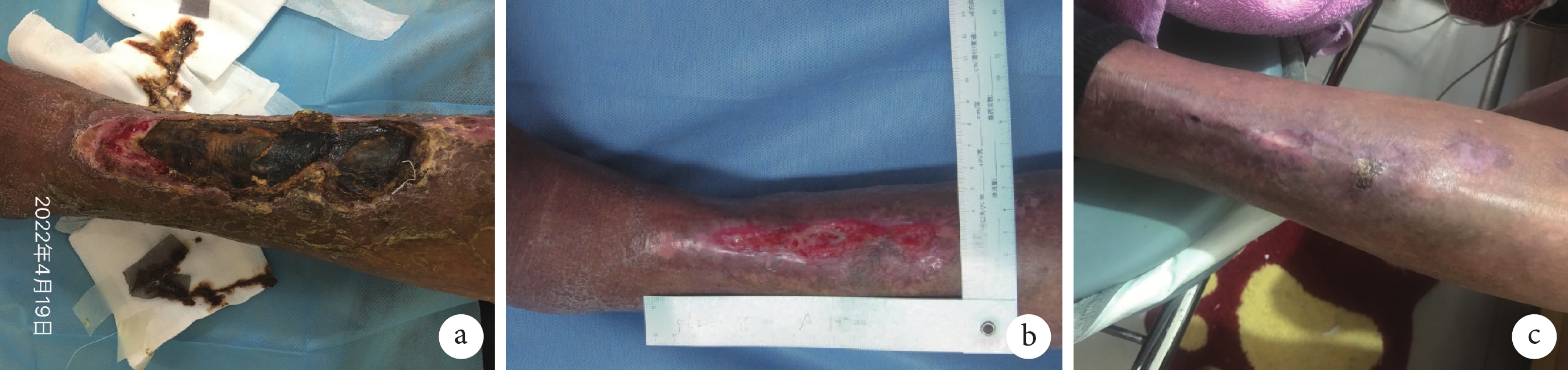 圖2
病例 2 創面痊愈過程圖像
圖2
病例 2 創面痊愈過程圖像
a. 首診時;b. 治療中期;c. 痊愈時
3 討論
在傳統的診療模式中,慢性創面患者需要到不同專科門診掛號就診、治療,增加了患者的就診時間和經濟成本[9]。隨著醫療技術的不斷提升,疑難病例的診治更加推崇 MDT 模式。MDT 可以整合醫療資源,將患者引向更好的康復結局[10]。有研究顯示,MDT 模式可以縮短患者住院時間,減少住院費用,提高患者滿意度[11]。以高度綜合為主的 MDT 團隊合作模式解決問題是醫學發展的趨勢[12]。國內各家醫院 MDT 模式主要有 2 種:固定時間、地點及不固定時間、地點[13]。這 2 種模式各有優缺點:不固定時間、地點的模式由于需要臨時預約各個專科的專家,患者等候的時間較長;固定時間、地點的會診模式一般會限號,患者需要提前搶號。我院開展的疑難創面 MDT 會診采用是固定時間、地點的模式。這種模式的優勢在于 MDT 團隊的各位專家在每周一個固定的時間集中患者進行會診,避免臨時請會診的不確定性,專家可提前計劃好時間參加會診,既保證了專家的參與度,又節約了患者的等候時間。團隊之間的專家彼此熟悉,且在長期的合作中已經產生了足夠的默契,對創面的診療分工明確。門診患者、住院患者的住院前及出院后創面管理包括創面的局部評估、清潔、清創、敷料選擇等,由門診部傷口治療中心的傷口專科護士完成,疾病的全身治療則由相關的專科醫生討論后制定,在診療方向上保持絕對一致。聯絡員關注患者的治療進展,定期向團隊報告,充分掌握患者的治療過程,有異常及時組織再會診調整治療計劃。
國內外關于慢性創面 MDT 治療結局的報道多限于糖尿病足的診療,鮮見對其他常見慢性創面如免疫相關性潰瘍、壓力性損傷、靜脈性潰瘍等的診療結局的報道。有研究顯示,MDT 團隊可以減少糖尿病足 39%~56%的大截肢手術,并減少住院和糖尿病足創面的總費用[14]。蔣琪霞等[15]報道經其所在 MDT 團隊治療后,復雜創面患者總體治愈率提高了 13.6%,平均愈合時間縮短 25.7 d。本研究顯示,患者量最多的糖尿病足 MDT 患者平均愈合時長為 18.10 周,優于 Fournier 等[16]報道的 19.64~21.12 周。愈合時長縮短代表著患者因此將從時間成本和治療費用方面獲利。免疫性潰瘍的基礎疾病包括系統性紅斑狼瘡、系統性硬化癥、類風濕性關節炎、皮肌炎、天皰瘡、類天皰瘡等。流行病學調查顯示,20%~30%患者的皮膚潰瘍與風濕免疫疾病有關[17],因治療結局受限于基礎疾病的控制情況,關于免疫相關性潰瘍治療結局的相關數據報道較少,吳莉萍等[18]報道了 49 例風濕免疫相關性潰瘍中有 44 例愈合,余瑾等[19]報道了威伐光聯合功能性敷料應用于免疫性潰瘍的愈合率為 96.67%,但均未報道愈合時長。我院的免疫性潰瘍 MDT 接診的患者大多是經久不愈的疑難創面,治療難度大,愈合周期長,經過 MDT 后,整體結局良好。本研究中,疑難創面 MDT 涉及的常見創面包括壓力性損傷、放射性潰瘍等,愈合率及平均愈合時長也有不錯的表現。滿意度方面,孫紅等[20]報道慢性創面 MDT 的患者滿意度提高了 22%,李利英等[21]報道滿意率為 76.6%,較滿意 20.5%。我院的三類亞專業慢性創面 MDT 團隊的患者滿意率均較高(>95%),這在一定程度上反映了慢性創面患者及家屬對我院慢性創面 MDT 的認可。
綜上所述,本研究驗證了 MDT 在慢性創面診療中起到了積極的作用,與魏在榮等[8]、蔣琪霞等[15]的研究結果一致。取得良好治療結局的原因在于 MDT 團隊成員之間專業互補、精誠合作、及時溝通,可隨時根據患者病情變化調整創面相關全身及局部治療方案,充分保障了患者的創面治療質量。
我院慢性創面 MDT 團隊在患者的診療上取得了一定的成績,但因本研究回顧的 MDT 病例多為經久不愈的復雜疑難創面,常常合并有嚴重的基礎疾病,無法與一般的慢性創面比較愈合時長及愈合率,治療的遠期效果、衛生經濟學指標等也有待進一步觀察及調研。MDT 深入的相互融合和規范的流程、體系建設還有待研究,這也將是我們今后完善慢性創面 MDT 工作的方向。
利益沖突:所有作者聲明不存在利益沖突。
近年來,慢性傷口的發病率越來越高,在美國有 1%~2%的人存在慢性傷口,每年僅醫療保險相關干預費用就達 280 億美元[1]。冉興無等[2]報道我國的糖尿病足發病率為 8.1%,張紀蔚等[3]報道靜脈性潰瘍的發病率為 0.4%~1.3%。四川大學華西醫院(以下簡稱“我院”)傷口治療中心近年來收治的慢性創面主要包括糖尿病足、血管性潰瘍、壓力性損傷、免疫相關性潰瘍、血液系統疾病相關潰瘍、感染性潰瘍、創傷性潰瘍、癌性潰瘍等。因基礎疾病導致的慢性創面如糖尿病足、血管性潰瘍、免疫相關性潰瘍等存在治療難度大、愈合時間長、治療費用高等特點,傳統的專科診療模式存在一定的局限性。而多學科診療(multi-disciplinary team, MDT)是一種科學的會診模式,最早由美國梅奧診所提出,之后在上世紀 90 年代的美國廣泛推廣[4],指通過多個學科的專家組成團隊,針對臨床某種疾病為患者提供最佳的診療方案[5]。該模式聯合多個相關學科,成立相對固定的專家組,發揮各專科技術優勢,制定最佳的個體化診療決策,避免分科診治的局限性,可實現慢性創面的精細化綜合管理[6]。2007 年,中國部分醫院正式開始采用該模式并逐漸推廣[7]。近年來國內陸續有報道 MDT 模式被引入復雜疑難創面的診治,取得了良好的效果。我院傷口治療中心團隊于 2019 年底起將 MDT 模式引入到疑難創面的診療中,由 1 名正高級職稱的造口治療師(enterostomal therapist, ET)[8]牽頭建立由傷口治療中心、內分泌科、血管外科、風濕免疫科、皮膚科、感染科、燒傷科、康復科、超聲科等相關科室專家組成的慢性疑難創面診療團隊,對臨床各類疑難復雜的慢性創面開展聯合診療工作,取得良好的成效,現對運行過程及治療結果報道如下。
1 對象與方法
1.1 研究對象
回顧性納入 2020 年 1 月—2022 年 12 月在我院傷口治療中心接受糖尿病足 MDT、免疫性潰瘍 MDT 和其他難愈性創面(包括壓力性損傷、放射性潰瘍、感染性潰瘍等)MDT 模式診治的患者。納入標準:慢性創面患者,病程>1 個月。排除標準:① 各種原因中斷治療者;② 失訪者;③ 臨床資料不完整者。本研究獲得我院醫學倫理委員會批準(審批號為 2023 年審 894 號)并取得研究對象及家屬的知情同意。
1.2 研究方法
1.2.1 MDT 團隊的構成及職責
由 1 名具有正高級職稱的 ET 牽頭,1 名中級職稱的 ET 負責具體實施,組建院內慢性創面 MDT 團隊。根據我院傷口治療中心近年慢性創面患者的構成比及治療的復雜程度,首批成立 3 個慢性創面 MDT 亞組,即糖尿病足 MDT、免疫性潰瘍 MDT、其他難愈性創面 MDT。再根據亞專業創面診療的必要性確定亞專業 MDT 團隊的固定成員:① 糖尿病足 MDT:由 ET、內分泌科醫師、血管外科醫師和超聲科醫師組成;② 免疫性潰瘍 MDT:由 ET、風濕免疫科醫師、皮膚科醫師和燒傷整形科醫師組成;③ 其他難愈性創面 MDT:由 ET、燒傷整形科醫師和康復科醫師組成。因 MDT 門診固定專家的數量與患者需要支付的掛號費相關,不宜設置過多;除固定專家外,可根據患者診療需求再增加其他專科的會診專家。其他難愈性創面 MDT 涉及除外糖尿病足及免疫性潰瘍外的其他難愈性創面,常見的包括壓力性損傷、放射性潰瘍等,主要服務對象為保守治療效果欠佳的慢性創面患者。ET 帶領的創面專科護理團隊負責對患者創面進行細致的觀察及評估,同時評估患者的基礎疾病、營養狀況、全身用藥對創面愈合的影響,為患者制定個體化的創面護理計劃并督導實施;專科醫師負責疾病的診斷及制定全身綜合治療方案;燒傷整形科醫師負責需手術干預的創面植皮或皮瓣轉移;超聲科醫師負責提供影像學診斷;康復科醫師負責患者的康復治療。3 個慢性創面 MDT 亞組各設聯絡員 1 名,由傷口專科護士擔任。ET 負責團隊的總體協調和質量控制,全程關注患者的治療過程,對治療進展進行督導,發現異常及時組織再次會診,保障治療效果。
1.2.2 慢性創面 MDT 的具體實施
患者可通過 3 種方式就診:① 網上掛號;② 血管外科、內分泌科等專科門診推薦就診;③ 創面護理門診推薦就診。以糖尿病足 MDT 為例,患者通過上述途徑掛號,會診中心收到掛號信息后通知聯絡員,聯絡員聯系患者核查病史、創面情況,詢問有無近期相關檢查結果,包括下肢血管彩色多普勒超聲(彩超)或造影、創面肢體的 X 線片、血生化及血糖記錄資料等,初步判斷患者是否符合會診條件。若符合則通知患者在指定時間前來進行會診,同時在 MDT 工作群發布會診信息。會診時由聯絡員介紹患者病史,ET、內分泌科醫師、血管外科醫師共同完成創面及相關體格檢查,超聲科醫師進行超聲檢查,判斷患者下肢的缺血程度,MDT 團隊成員共同討論確定是否需要手術干預。需要住院的患者可通過綠色通道收入血管外科或內分泌科;無需住院者的門診創面治療則由傷口治療中心負責,內分泌科及血管外科負責制訂全身治療方案。治療期間聯絡員負責關注并向團隊報告患者的治療進展。如果涉及到需要植皮或皮瓣轉移,則由燒傷科創面修復專科醫生介入。團隊成員間的轉診可通過 MDT 科間轉診綠色通道完成。
1.3 觀察指標
收集患者的基本信息、創面愈合率、治療時長、滿意率等指標。觀察終點:患者創面治療結束后。觀察時長:首次就診后 1 年。
指標定義:① 愈合率:慢性創面 MDT 愈合患者例數/慢性創面 MDT 患者總例數×100%;② 平均愈合時長:慢性創面 MDT 患者愈合總時長/慢性創面 MDT 患者總數;③ 患者滿意率:慢性創面 MDT 滿意患者例數/慢性創面 MDT 患者總例數×100%。
1.4 統計學方法
應用 SPSS 23.0 軟件進行統計學分析。計數資料采用例數和/或百分比進行描述。服從正態分布的計量資料采用均數±標準差進行描述。
2 結果
2.1 慢性創面 MDT 三類亞專業組患者的情況
共納入 176 例患者,其中男 96 例,女 80 例;年齡 15~88 歲,平均(55.26±6.79)歲。176 例患者包括糖尿病足患者 103 例,免疫性潰瘍患者 31 例,其他難愈性創面患者 42 例。愈合率分別為糖尿病足患者 71.84%,免疫性潰瘍患者 74.19%,其他難愈性創面患者 78.57%。平均愈合時長分別為糖尿病足患者 18.10 周,免疫性潰瘍患者 19.69 周,其他難愈性創面患者 20.53 周。三類亞專業組患者的滿意率均較高(>95%)。見表1。
2.2 典型病例
病例 1,女性,59 歲,基礎疾病:系統性硬化癥 14 年+,慢性腎病 5 期,腎性高血壓,三尖瓣輕度反流,肺間質纖維化,下肢動脈粥樣硬化。就診前 5 個月因使用電暖器烤火后出現左足第一趾及左足外側燙傷,外院治療效果不佳,創面逐漸擴大,為求進一步治療來我院傷口治療中心。體格檢查:創面位于左足外側近左小趾處,大小 4 cm×1.8 cm×0.2 cm,4~8 點方向有深 0.6 cm 的潛行,基底紅色組織占比 25%,黃色組織占比 75%,大量淡黃色滲液,腥臭味,創面周圍皮膚浸漬、增厚,數字疼痛評分法評分:靜息痛 4 分。患者存在雙下肢陣發性隱痛伴水腫,行走不穩。分泌物培養提示金黃色葡萄球菌感染。雙下肢動脈彩超提示:雙下肢動脈粥樣硬化斑,左側脛后動脈節段性狹窄、閉塞,周邊可見側支血管,右側脛前動脈遠端狹窄,足背動脈缺血改變;雙下肢靜脈未見異常。經免疫性潰瘍 MDT 會診討論后制定治療方案,繼續維持 3 次/周的規律血液透析,調整基礎疾病全身用藥為:環磷酰胺 50 mg/次、1 次/d,雙嘧達莫 50 mg/次、3 次/d,纈沙坦 80 mg/次、1 次/d,硝苯地平 30 mg/次、1 次/d,美托洛爾 47.5 mg/次、1 次/d,醋酸潑尼松 5 mg/次、1 次/d,阿司匹林腸溶片 100 mg/次、1 次/d,貝前列素鈉 40 μg/次、3 次/d。增加治療方案:3 次/周靜脈輸注硫代硫酸鈉,每次 0.64 g×10 支,緩解鈣化防御患者的皮膚疼痛,恢復血管的內皮功能。局部創面治療方案:蠶食清創,使用銀離子抗菌敷料控制局部感染,無感染征象后改用泡沫敷料局部保濕,促進肉芽生長,最后使用傷口護理軟膏調節細胞功能,促進上皮爬行。治療期間隨時根據患者情況調整治療方案,歷時 4 個月創面痊愈(圖1)。
 圖1
病例 1 創面痊愈過程圖像
圖1
病例 1 創面痊愈過程圖像
a. 首診時;b. 治療中期;c. 痊愈時
病例 2,男性,83 歲,基礎疾病:2 型糖尿病 20+年,糖尿病腎病 6+年,血液透析治療 3+年,高血壓病史 20+年。就診前 3 個月因雙下肢疼痛在家使用烤燈致左小腿脛前皮膚燙傷,當地醫院處理后未見明顯改善,至我院糖尿病足 MDT 門診就診,由輪椅推入,慢性面容。專科體格檢查:創面位于左小腿脛前,大小約 15 cm×5 cm×0.4 cm,黑色組織占比 75%,黃色組織占比 12.5%,紅色組織占比 12.5%;少量黃褐色分泌物,無異味;邊緣不整齊;周圍皮膚紅腫、色素沉著、脫屑;數字疼痛評分法評分:靜息痛 3 分。雙下肢股動脈、腘動脈搏動可捫及;左下肢脛后動脈、足背動脈未捫及。雙下肢下垂時顏色加深,抬高時顏色變淺。血常規示血紅蛋白 112 g/L,白細胞計數 4.22×109/L,血小板計數 122×109/L,尿素 18.6 mmol/L,肌酐 681 μmol/L,葡萄糖 5.8 mmol/L,糖化血紅蛋白 6.2%;甘油三酯 2.57 mmol/L,膽固醇 3.25 mmol/L,白蛋白 36.2 g/L,無機磷 2.16 mmol/L。雙下肢血管彩超:雙側下肢動脈粥樣硬化斑,脛腓干動脈重度狹窄、遠端動脈缺血改變、脛前動脈節段性閉塞,足背動脈缺血改變、脛后動脈多處狹窄;左側股總靜脈反流。經糖尿病足 MDT 會診討論后制定治療方案,全身治療包括:規律血液透析;左氧氟沙星 0.2 g/次、2 次/d,阿司匹林腸溶 100 mg/次、1 次/d,沙格雷酯 100 mg/次、2 次/d,貝前列素鈉 10 μg/次、3 次/d,阿托伐他丁鈣 10 mg/次、1 次/d;營養支持:低鹽低脂、優質蛋白的糖尿病飲食。局部治療方案:蠶食清創,逐步清除腐肉及壞死組織;銀離子敷料抗感染;泡沫敷料局部保濕,促進肉芽生長及上皮爬行。歷時 4 個月的治療后患者傷口痊愈(圖2)。
 圖2
病例 2 創面痊愈過程圖像
圖2
病例 2 創面痊愈過程圖像
a. 首診時;b. 治療中期;c. 痊愈時
3 討論
在傳統的診療模式中,慢性創面患者需要到不同專科門診掛號就診、治療,增加了患者的就診時間和經濟成本[9]。隨著醫療技術的不斷提升,疑難病例的診治更加推崇 MDT 模式。MDT 可以整合醫療資源,將患者引向更好的康復結局[10]。有研究顯示,MDT 模式可以縮短患者住院時間,減少住院費用,提高患者滿意度[11]。以高度綜合為主的 MDT 團隊合作模式解決問題是醫學發展的趨勢[12]。國內各家醫院 MDT 模式主要有 2 種:固定時間、地點及不固定時間、地點[13]。這 2 種模式各有優缺點:不固定時間、地點的模式由于需要臨時預約各個專科的專家,患者等候的時間較長;固定時間、地點的會診模式一般會限號,患者需要提前搶號。我院開展的疑難創面 MDT 會診采用是固定時間、地點的模式。這種模式的優勢在于 MDT 團隊的各位專家在每周一個固定的時間集中患者進行會診,避免臨時請會診的不確定性,專家可提前計劃好時間參加會診,既保證了專家的參與度,又節約了患者的等候時間。團隊之間的專家彼此熟悉,且在長期的合作中已經產生了足夠的默契,對創面的診療分工明確。門診患者、住院患者的住院前及出院后創面管理包括創面的局部評估、清潔、清創、敷料選擇等,由門診部傷口治療中心的傷口專科護士完成,疾病的全身治療則由相關的專科醫生討論后制定,在診療方向上保持絕對一致。聯絡員關注患者的治療進展,定期向團隊報告,充分掌握患者的治療過程,有異常及時組織再會診調整治療計劃。
國內外關于慢性創面 MDT 治療結局的報道多限于糖尿病足的診療,鮮見對其他常見慢性創面如免疫相關性潰瘍、壓力性損傷、靜脈性潰瘍等的診療結局的報道。有研究顯示,MDT 團隊可以減少糖尿病足 39%~56%的大截肢手術,并減少住院和糖尿病足創面的總費用[14]。蔣琪霞等[15]報道經其所在 MDT 團隊治療后,復雜創面患者總體治愈率提高了 13.6%,平均愈合時間縮短 25.7 d。本研究顯示,患者量最多的糖尿病足 MDT 患者平均愈合時長為 18.10 周,優于 Fournier 等[16]報道的 19.64~21.12 周。愈合時長縮短代表著患者因此將從時間成本和治療費用方面獲利。免疫性潰瘍的基礎疾病包括系統性紅斑狼瘡、系統性硬化癥、類風濕性關節炎、皮肌炎、天皰瘡、類天皰瘡等。流行病學調查顯示,20%~30%患者的皮膚潰瘍與風濕免疫疾病有關[17],因治療結局受限于基礎疾病的控制情況,關于免疫相關性潰瘍治療結局的相關數據報道較少,吳莉萍等[18]報道了 49 例風濕免疫相關性潰瘍中有 44 例愈合,余瑾等[19]報道了威伐光聯合功能性敷料應用于免疫性潰瘍的愈合率為 96.67%,但均未報道愈合時長。我院的免疫性潰瘍 MDT 接診的患者大多是經久不愈的疑難創面,治療難度大,愈合周期長,經過 MDT 后,整體結局良好。本研究中,疑難創面 MDT 涉及的常見創面包括壓力性損傷、放射性潰瘍等,愈合率及平均愈合時長也有不錯的表現。滿意度方面,孫紅等[20]報道慢性創面 MDT 的患者滿意度提高了 22%,李利英等[21]報道滿意率為 76.6%,較滿意 20.5%。我院的三類亞專業慢性創面 MDT 團隊的患者滿意率均較高(>95%),這在一定程度上反映了慢性創面患者及家屬對我院慢性創面 MDT 的認可。
綜上所述,本研究驗證了 MDT 在慢性創面診療中起到了積極的作用,與魏在榮等[8]、蔣琪霞等[15]的研究結果一致。取得良好治療結局的原因在于 MDT 團隊成員之間專業互補、精誠合作、及時溝通,可隨時根據患者病情變化調整創面相關全身及局部治療方案,充分保障了患者的創面治療質量。
我院慢性創面 MDT 團隊在患者的診療上取得了一定的成績,但因本研究回顧的 MDT 病例多為經久不愈的復雜疑難創面,常常合并有嚴重的基礎疾病,無法與一般的慢性創面比較愈合時長及愈合率,治療的遠期效果、衛生經濟學指標等也有待進一步觀察及調研。MDT 深入的相互融合和規范的流程、體系建設還有待研究,這也將是我們今后完善慢性創面 MDT 工作的方向。
利益沖突:所有作者聲明不存在利益沖突。