引用本文: 代佳靈, 何為民, 何謙. 多學科診療活動期重度甲狀腺相關眼病一例. 華西醫學, 2024, 39(1): 164-166. doi: 10.7507/1002-0179.202304105 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
病例介紹 患者,女,66 歲。2020 年 9 月 2 日,因“雙眼視力下降、眼突 3+個月”就診于四川大學華西醫院(以下簡稱“我院”)眼科門診。眼科專科體格檢查:雙眼視力為光感,雙眼瞼閉合不全,雙眼球各方向運動明顯受限,眼球固定。雙眼上瞼腫脹、遲落,球結膜充血、高度水腫并脫出于瞼裂之外,雙眼角膜上皮脫落,前房不淺,瞳孔圓,光反射存在,晶狀體混濁,眼底窺不清。外院甲狀腺彩色多普勒超聲(2020 年 8 月 20 日)示甲狀腺長大、回聲不均勻、血流豐富,考慮甲狀腺功能亢進,甲狀腺右葉低回聲結節。2020 年 8 月 22 日外院促甲狀腺激素受體抗體>40.00 U/L,未查見外院其余甲狀腺功能報告。我院眼科門診考慮診斷:雙眼甲狀腺相關眼病(thyroid associated ophthalmopathy, TAO)、雙眼壓迫性視神經病變、雙眼暴露性角結膜炎、雙眼白內障。經評估,患者符合我院 TAO 的多學科診療(multi-disciplinary team, MDT)門診準入條件,推薦其參加我院 TAO 的 MDT 門診。2020 年 9 月 2 日,MDT 專家討論診斷為:重度活動期 TAO[臨床活動評分(clinical activity score, CAS)評分為 7 分,NOSPECS系統分級為 6 級]、雙眼白內障、原發性甲狀腺功能亢進癥、2 型糖尿病、高血壓 3 級(極高危)、慢性腎功能不全;建議收入內分泌代謝科住院行靜脈激素沖擊治療,同時眼科予以眶周注射曲安奈德,頭頸腫瘤科進行精準眼眶放射治療(放療)。
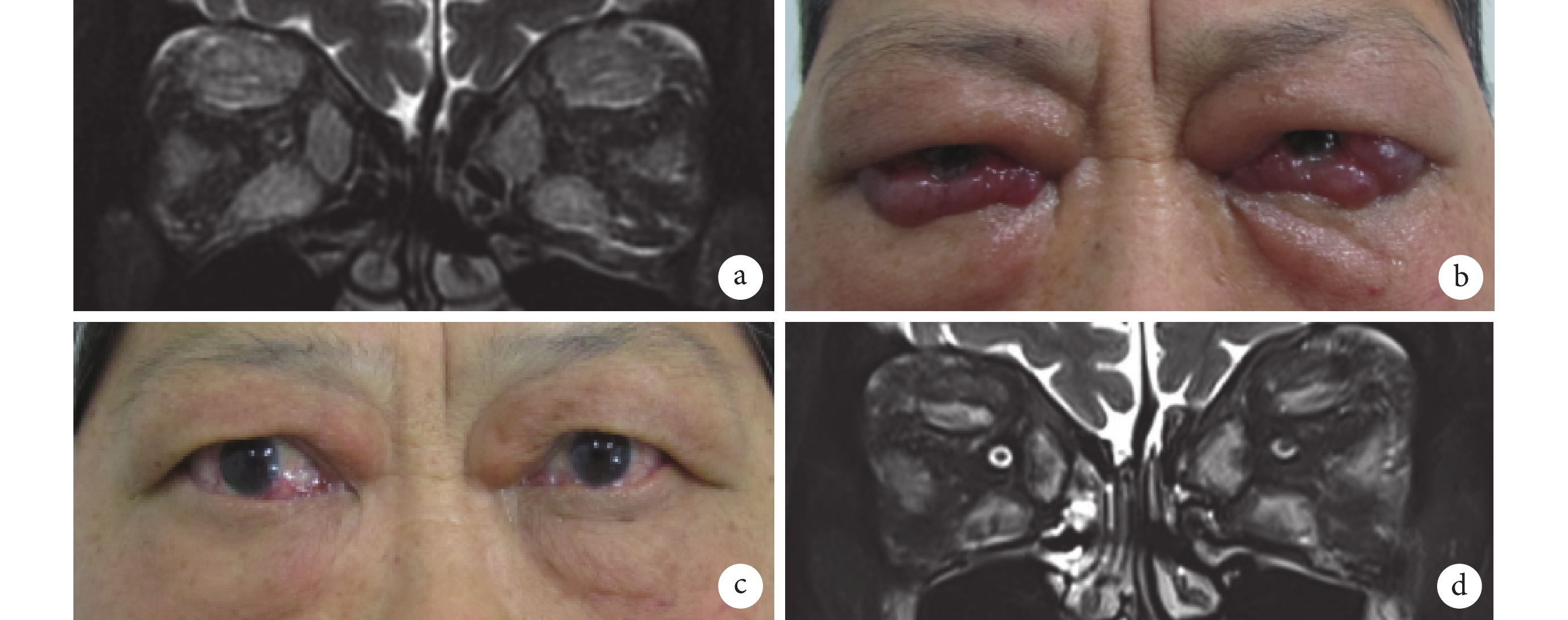
輔助檢查:甲狀腺功能(2020 年 9 月 5 日):促甲狀腺激素0.063 mU/L,游離甲狀腺素24.40 pmol/L,促甲狀腺激素受體抗體>40.00 U/L,游離三碘甲狀腺原氨酸5.45 pmol/L,抗甲狀腺球蛋白抗體45.50 U/mL,抗甲狀腺過氧化物酶抗體<9.00 U/mL。我院 MRI 眼眶軸位冠矢狀位增強掃描(2020 年 9 月 7 日):雙側眼球前突,雙眼上下直肌及內外直肌增粗,以肌腹為主,增強后明顯強化,周圍脂肪間隙稍模糊。雙眼瞼腫脹,呈片狀長 T2 信號。雙眼上述征象考慮診斷 Graves 眼病(圖1a)。
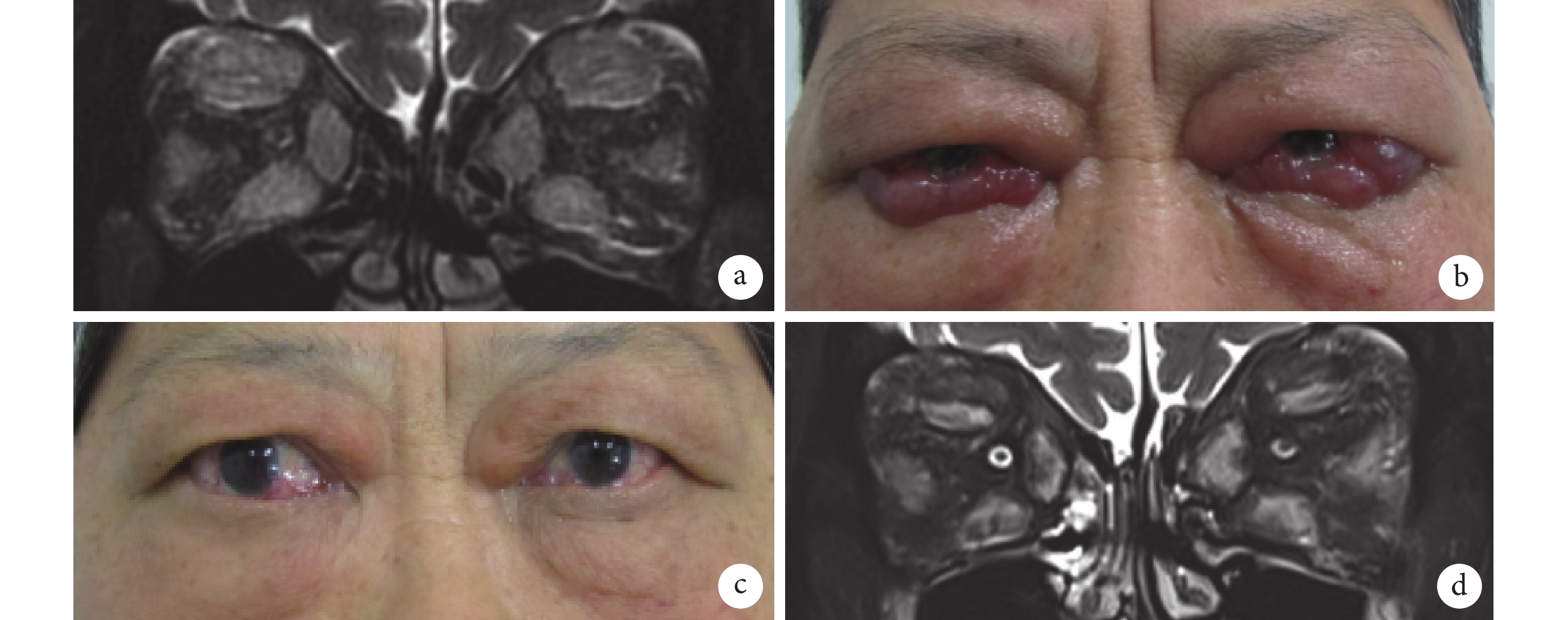 圖1
患者外眼及 MRI 眼眶增強圖片
圖1
患者外眼及 MRI 眼眶增強圖片
a. 2020 年 9 月 7 日,MRI 眼眶增強掃描,冠狀位顯示雙眼四條直肌增粗強化;b. 2020 年 9 月 9 日,患者雙眼瞼腫脹、球結膜水腫加重;c. 2021 年 1 月 27 日,聯合規律治療后雙眼瞼、球結膜水腫明顯好轉;d. 2021 年 1 月 27 日,MRI 眼眶增強掃描,冠狀位顯示雙眼外肌增粗、強化減輕
2020 年 9 月 9 日,該例患者雙眼球結膜水腫程度加重(圖1b),于眼科行“雙眼瞼緣粘連+結膜下液引流術”,并行雙眼眶周注射曲安奈德 1 次(注射劑量為 40 mg/眼)。因其球結膜水腫嚴重,行瞼緣粘連術后右眼內眥結膜仍部分脫出于瞼裂外。2020 年 9 月 10 日、2020 年 9 月 12 日、2020 年 9 月 14 日,患者分別于內分泌代謝科行靜脈輸注注射用甲潑尼龍琥珀酸鈉 500 mg 沖擊治療,并予以調解甲狀腺功能、調節血糖、保護胃黏膜、保腎等治療,患者訴眼脹、眼痛好轉后于 2020 年 9 月 24 日出院。
3 次激素靜脈沖擊治療結束后,2020 年 10 月 7 日患者于頭頸腫瘤科放射物理治療技術中心接受球后放療,單次劑量 20 Gy,共照射 10 次,2020 年 10 月 19 日結束放療。放療期間,2020 年 10 月 13 日在我院眼科門診行第 2 次雙眼眶周注射曲安奈德(注射劑量為 40 mg/眼)。后期患者定期于眼科門診復診,分別在 2020 年 11 月 23 日、2021 年 1 月 25 日行第 3 次、第 4 次雙眼眶周注射曲安奈德(注射劑量為 40 mg/眼)。
2021 年 1 月 27 日,經過 3 個科室的聯合規律治療,患者右眼視力無變化,左眼視力由術前的光感提升至 0.25,雙眼眼外肌炎癥明顯減輕,結膜充血、水腫明顯好轉(圖1c),雙眼前房不淺,瞳孔圓,光反射存在,晶狀體混濁,小瞳下眼底窺不清。我院 MRI 眼眶軸位冠矢狀位增強掃描(2021 年 1 月 27 日)示:雙眼眼球前突,雙側眼外肌增粗,以肌腹為主,增強后明顯強化,周圍脂肪間隙稍模糊;雙眼瞼腫脹,呈片狀長 T2 信號。雙眼上述征象考慮診斷 TAO,與 2020 年 9 月 7 日 MRI 片比較可見眼外肌增粗程度減輕(圖1d)。
患者眼部炎癥反應減輕后,于 2021 年 5 月 19 日在我院眼科住院行“雙眼瞼緣粘連分離術”,于 2021 年 6 月 16 日行“左眼白內障超聲乳化摘除+人工晶狀體植入術”,術后復查雙眼瞼輕度水腫,眼球輕度突出,左眼視力達 0.6,結膜輕度充血,角膜透明,前房不淺,瞳孔圓,人工晶狀體位正,杯盤比約 0.4。2021 年 9 月復診發現眼外肌及眶周軟組織炎癥減輕,眼部癥狀明顯好轉,外觀得到極大改善,CAS 評分復測為 2 分,左眼視力挽救成功。
討論 TAO 是 Graves 病在眼部的表現[1],也是成年人最常見的眼眶病,男女發病率約為 3∶16[2],中重度 TAO 少見,占所有 TAO 患者的 5%~6%[3]。TAO 是一種復雜的自身免疫性疾病,發病機制尚不清楚,受遺傳、環境、免疫等多因素影響[4],典型的眼部癥狀表現為眼球突出、眼瞼腫脹、眼瞼攣縮、上瞼遲落、眼球運動障礙、復視等,嚴重時可發展為暴露性角膜炎甚至壓迫性視神經病變,引起視力下降甚至失明[5],影響患者的視力、容貌及生活質量。
TAO 常見于甲狀腺功能亢進癥,也可見于甲狀腺功能正常及甲狀腺功能減退、橋本甲狀腺炎、甲狀腺癌患者[6-7]。約 20%患者眼部癥狀先于甲狀腺功能障礙出現,約 40%患者眼部癥狀與甲狀腺功能障礙同時出現,約 40%患者甲狀腺功能障礙先于眼部癥狀出現[8]。CAS 可用于評估 TAO 疾病的活動性,當 CAS 評分≥3 分時,說明疾病處于活動期[9]。NOSPECS 可對 TAO 進行病情嚴重程度的分級[10],當角膜受累時為 5 級,視力受到損傷時評為 6 級。2021 年歐洲Graves 眼病專家組發布了新的臨床實踐管理,將 TAO 分為輕度、中度至重度、威脅視力 3 個級別[11]。
該例患者出現暴露性角膜炎及壓迫性視神經病變,球結膜高度水腫脫出于瞼裂外,CAS 評分為 7 分,NOSPECS 系統分級為 6 級,2021 年歐洲Graves 眼病專家組分級為威脅視力,屬于重度活動期。因其有嚴重的眼瞼閉合不全及暴露性角膜炎,先接受了瞼緣粘連手術以保護角膜,后續再按計劃接受聯合治療。
TAO 治療方案的制定應綜合考慮疾病的活動性、嚴重程度及全身情況。輕癥患者一般予以對癥處理,如控制甲狀腺功能、使用人工淚液、戒煙、補充硒等。中重度活動期 TAO 的治療是臨床上的難點,需要早期干預,以改善患者預后及生活質量,避免病情進一步發展。全身使用糖皮質激素是中重度 TAO 的一線治療方案,研究發現靜脈注射糖皮質激素效果優于口服治療,但長期大劑量使用激素可能引起骨質疏松、血糖升高、感染等不良反應[7],且激素減量或者停用后,TAO 也有再次復發的風險[12]。眶周注射曲安奈德作為一種局部使用糖皮質激素的治療方式,能維持局部藥物濃度,減輕炎癥反應,緩解球后脂肪及結締組織的水腫,全身不良反應相對減小[13],改善流淚、眼瞼腫脹、眼瞼攣縮等癥狀效果較好,但有引起球后出血甚至罕見的視網膜中央動脈阻塞的注射風險。球后放療作為中重度活動期 TAO 的主要治療方式之一,能抑制淋巴細胞活性,減少成纖維細胞增殖和糖胺聚糖的分泌[13],明顯緩解癥狀,更好地改善眼外肌活動[14]。球后放療目前并未成為 TAO 治療的常規方法,適用于糖皮質激素使用有禁忌或者使用效果欠佳者,聯合全身靜脈激素沖擊也是中重度活動期 TAO 的二線治療方式[15],球后放療與激素聯合使用時,能減少激素的使用劑量及使用時間,治療的安全性及有效性均優于單純使用激素[16]。
該例患者為雙眼活動期重度 TAO,以眼科、內分泌代謝科、頭頸腫瘤科為主的 MDT 模式,為其制定了個性化的治療方案,及時實施了 3 次甲潑尼龍琥珀酸鈉全身沖擊治療、4 次眶周注射曲安奈德、20 次眼眶精準放療以控制眼外肌及眶周軟組織的炎癥反應,并先后行了雙眼瞼緣粘連術、雙眼瞼緣粘連分離術、左眼白內障手術以提高視力。
中重度活動期 TAO 的治療往往涉及眼科、內分泌代謝科、頭頸腫瘤科等多個臨床科室,需要多科協同治療。而傳統的診療方式以單科看診為主,診治效率低下,科室之間亦缺乏溝通協調,患者通常難以得到針對自身病情的最優綜合診療方案,而 MDT 則能較好解決這個問題。為了降低疾病處于活動期且病情嚴重的 TAO 患者就診難度,為患者提供最佳綜合治療方案,我院眼科于 2018 年 3 月成立 TAO 的 MDT 門診,團隊由眼科(眼眶病方向)、內分泌代謝科(甲狀腺疾病方向)、頭頸腫瘤科(放療方向)等科室組成。該 MDT 門診專家團隊、開診時間及開診地點固定,其中眼科負責評估患者眼病病情,是否需要進行眼眶精準放療,同時負責行眶周注射曲安奈德;內分泌代謝科負責調節患者甲狀腺功能;而頭頸腫瘤科則負責給患者擬定眼眶精準放療方案并實施放療。對中重度 TAO 患者而言,參加該 MDT 能在同一時間接受眼科、內分泌代謝科、頭頸腫瘤科等相關科室醫師看診,降低了患者的就醫成本,避免其在各個單科之間奔波就診,減少了常規就診次數,提高了就醫體驗及患者依從性,縮短了患者獲得規范化、系統化治療方案的等待時間,改善了患者預后。
經 TAO 的 MDT 團隊的綜合診治,多元化治療協同進行,該例患者左眼視力挽救成功。這體現出了 MDT 的跨專業合作優勢,優質醫療資源成功得到了高效配合,患者就診流程得到簡化,患者得到了精準、合理的治療方案。
綜上,組建 TAO 的 MDT 門診,對確定個體化的診療方案,提高患者生活質量、降低患者就醫成本有重要意義,值得進一步推廣。
利益沖突:所有作者聲明不存在利益沖突。
病例介紹 患者,女,66 歲。2020 年 9 月 2 日,因“雙眼視力下降、眼突 3+個月”就診于四川大學華西醫院(以下簡稱“我院”)眼科門診。眼科專科體格檢查:雙眼視力為光感,雙眼瞼閉合不全,雙眼球各方向運動明顯受限,眼球固定。雙眼上瞼腫脹、遲落,球結膜充血、高度水腫并脫出于瞼裂之外,雙眼角膜上皮脫落,前房不淺,瞳孔圓,光反射存在,晶狀體混濁,眼底窺不清。外院甲狀腺彩色多普勒超聲(2020 年 8 月 20 日)示甲狀腺長大、回聲不均勻、血流豐富,考慮甲狀腺功能亢進,甲狀腺右葉低回聲結節。2020 年 8 月 22 日外院促甲狀腺激素受體抗體>40.00 U/L,未查見外院其余甲狀腺功能報告。我院眼科門診考慮診斷:雙眼甲狀腺相關眼病(thyroid associated ophthalmopathy, TAO)、雙眼壓迫性視神經病變、雙眼暴露性角結膜炎、雙眼白內障。經評估,患者符合我院 TAO 的多學科診療(multi-disciplinary team, MDT)門診準入條件,推薦其參加我院 TAO 的 MDT 門診。2020 年 9 月 2 日,MDT 專家討論診斷為:重度活動期 TAO[臨床活動評分(clinical activity score, CAS)評分為 7 分,NOSPECS系統分級為 6 級]、雙眼白內障、原發性甲狀腺功能亢進癥、2 型糖尿病、高血壓 3 級(極高危)、慢性腎功能不全;建議收入內分泌代謝科住院行靜脈激素沖擊治療,同時眼科予以眶周注射曲安奈德,頭頸腫瘤科進行精準眼眶放射治療(放療)。
輔助檢查:甲狀腺功能(2020 年 9 月 5 日):促甲狀腺激素0.063 mU/L,游離甲狀腺素24.40 pmol/L,促甲狀腺激素受體抗體>40.00 U/L,游離三碘甲狀腺原氨酸5.45 pmol/L,抗甲狀腺球蛋白抗體45.50 U/mL,抗甲狀腺過氧化物酶抗體<9.00 U/mL。我院 MRI 眼眶軸位冠矢狀位增強掃描(2020 年 9 月 7 日):雙側眼球前突,雙眼上下直肌及內外直肌增粗,以肌腹為主,增強后明顯強化,周圍脂肪間隙稍模糊。雙眼瞼腫脹,呈片狀長 T2 信號。雙眼上述征象考慮診斷 Graves 眼病(圖1a)。
 圖1
患者外眼及 MRI 眼眶增強圖片
圖1
患者外眼及 MRI 眼眶增強圖片
a. 2020 年 9 月 7 日,MRI 眼眶增強掃描,冠狀位顯示雙眼四條直肌增粗強化;b. 2020 年 9 月 9 日,患者雙眼瞼腫脹、球結膜水腫加重;c. 2021 年 1 月 27 日,聯合規律治療后雙眼瞼、球結膜水腫明顯好轉;d. 2021 年 1 月 27 日,MRI 眼眶增強掃描,冠狀位顯示雙眼外肌增粗、強化減輕
2020 年 9 月 9 日,該例患者雙眼球結膜水腫程度加重(圖1b),于眼科行“雙眼瞼緣粘連+結膜下液引流術”,并行雙眼眶周注射曲安奈德 1 次(注射劑量為 40 mg/眼)。因其球結膜水腫嚴重,行瞼緣粘連術后右眼內眥結膜仍部分脫出于瞼裂外。2020 年 9 月 10 日、2020 年 9 月 12 日、2020 年 9 月 14 日,患者分別于內分泌代謝科行靜脈輸注注射用甲潑尼龍琥珀酸鈉 500 mg 沖擊治療,并予以調解甲狀腺功能、調節血糖、保護胃黏膜、保腎等治療,患者訴眼脹、眼痛好轉后于 2020 年 9 月 24 日出院。
3 次激素靜脈沖擊治療結束后,2020 年 10 月 7 日患者于頭頸腫瘤科放射物理治療技術中心接受球后放療,單次劑量 20 Gy,共照射 10 次,2020 年 10 月 19 日結束放療。放療期間,2020 年 10 月 13 日在我院眼科門診行第 2 次雙眼眶周注射曲安奈德(注射劑量為 40 mg/眼)。后期患者定期于眼科門診復診,分別在 2020 年 11 月 23 日、2021 年 1 月 25 日行第 3 次、第 4 次雙眼眶周注射曲安奈德(注射劑量為 40 mg/眼)。
2021 年 1 月 27 日,經過 3 個科室的聯合規律治療,患者右眼視力無變化,左眼視力由術前的光感提升至 0.25,雙眼眼外肌炎癥明顯減輕,結膜充血、水腫明顯好轉(圖1c),雙眼前房不淺,瞳孔圓,光反射存在,晶狀體混濁,小瞳下眼底窺不清。我院 MRI 眼眶軸位冠矢狀位增強掃描(2021 年 1 月 27 日)示:雙眼眼球前突,雙側眼外肌增粗,以肌腹為主,增強后明顯強化,周圍脂肪間隙稍模糊;雙眼瞼腫脹,呈片狀長 T2 信號。雙眼上述征象考慮診斷 TAO,與 2020 年 9 月 7 日 MRI 片比較可見眼外肌增粗程度減輕(圖1d)。
患者眼部炎癥反應減輕后,于 2021 年 5 月 19 日在我院眼科住院行“雙眼瞼緣粘連分離術”,于 2021 年 6 月 16 日行“左眼白內障超聲乳化摘除+人工晶狀體植入術”,術后復查雙眼瞼輕度水腫,眼球輕度突出,左眼視力達 0.6,結膜輕度充血,角膜透明,前房不淺,瞳孔圓,人工晶狀體位正,杯盤比約 0.4。2021 年 9 月復診發現眼外肌及眶周軟組織炎癥減輕,眼部癥狀明顯好轉,外觀得到極大改善,CAS 評分復測為 2 分,左眼視力挽救成功。
討論 TAO 是 Graves 病在眼部的表現[1],也是成年人最常見的眼眶病,男女發病率約為 3∶16[2],中重度 TAO 少見,占所有 TAO 患者的 5%~6%[3]。TAO 是一種復雜的自身免疫性疾病,發病機制尚不清楚,受遺傳、環境、免疫等多因素影響[4],典型的眼部癥狀表現為眼球突出、眼瞼腫脹、眼瞼攣縮、上瞼遲落、眼球運動障礙、復視等,嚴重時可發展為暴露性角膜炎甚至壓迫性視神經病變,引起視力下降甚至失明[5],影響患者的視力、容貌及生活質量。
TAO 常見于甲狀腺功能亢進癥,也可見于甲狀腺功能正常及甲狀腺功能減退、橋本甲狀腺炎、甲狀腺癌患者[6-7]。約 20%患者眼部癥狀先于甲狀腺功能障礙出現,約 40%患者眼部癥狀與甲狀腺功能障礙同時出現,約 40%患者甲狀腺功能障礙先于眼部癥狀出現[8]。CAS 可用于評估 TAO 疾病的活動性,當 CAS 評分≥3 分時,說明疾病處于活動期[9]。NOSPECS 可對 TAO 進行病情嚴重程度的分級[10],當角膜受累時為 5 級,視力受到損傷時評為 6 級。2021 年歐洲Graves 眼病專家組發布了新的臨床實踐管理,將 TAO 分為輕度、中度至重度、威脅視力 3 個級別[11]。
該例患者出現暴露性角膜炎及壓迫性視神經病變,球結膜高度水腫脫出于瞼裂外,CAS 評分為 7 分,NOSPECS 系統分級為 6 級,2021 年歐洲Graves 眼病專家組分級為威脅視力,屬于重度活動期。因其有嚴重的眼瞼閉合不全及暴露性角膜炎,先接受了瞼緣粘連手術以保護角膜,后續再按計劃接受聯合治療。
TAO 治療方案的制定應綜合考慮疾病的活動性、嚴重程度及全身情況。輕癥患者一般予以對癥處理,如控制甲狀腺功能、使用人工淚液、戒煙、補充硒等。中重度活動期 TAO 的治療是臨床上的難點,需要早期干預,以改善患者預后及生活質量,避免病情進一步發展。全身使用糖皮質激素是中重度 TAO 的一線治療方案,研究發現靜脈注射糖皮質激素效果優于口服治療,但長期大劑量使用激素可能引起骨質疏松、血糖升高、感染等不良反應[7],且激素減量或者停用后,TAO 也有再次復發的風險[12]。眶周注射曲安奈德作為一種局部使用糖皮質激素的治療方式,能維持局部藥物濃度,減輕炎癥反應,緩解球后脂肪及結締組織的水腫,全身不良反應相對減小[13],改善流淚、眼瞼腫脹、眼瞼攣縮等癥狀效果較好,但有引起球后出血甚至罕見的視網膜中央動脈阻塞的注射風險。球后放療作為中重度活動期 TAO 的主要治療方式之一,能抑制淋巴細胞活性,減少成纖維細胞增殖和糖胺聚糖的分泌[13],明顯緩解癥狀,更好地改善眼外肌活動[14]。球后放療目前并未成為 TAO 治療的常規方法,適用于糖皮質激素使用有禁忌或者使用效果欠佳者,聯合全身靜脈激素沖擊也是中重度活動期 TAO 的二線治療方式[15],球后放療與激素聯合使用時,能減少激素的使用劑量及使用時間,治療的安全性及有效性均優于單純使用激素[16]。
該例患者為雙眼活動期重度 TAO,以眼科、內分泌代謝科、頭頸腫瘤科為主的 MDT 模式,為其制定了個性化的治療方案,及時實施了 3 次甲潑尼龍琥珀酸鈉全身沖擊治療、4 次眶周注射曲安奈德、20 次眼眶精準放療以控制眼外肌及眶周軟組織的炎癥反應,并先后行了雙眼瞼緣粘連術、雙眼瞼緣粘連分離術、左眼白內障手術以提高視力。
中重度活動期 TAO 的治療往往涉及眼科、內分泌代謝科、頭頸腫瘤科等多個臨床科室,需要多科協同治療。而傳統的診療方式以單科看診為主,診治效率低下,科室之間亦缺乏溝通協調,患者通常難以得到針對自身病情的最優綜合診療方案,而 MDT 則能較好解決這個問題。為了降低疾病處于活動期且病情嚴重的 TAO 患者就診難度,為患者提供最佳綜合治療方案,我院眼科于 2018 年 3 月成立 TAO 的 MDT 門診,團隊由眼科(眼眶病方向)、內分泌代謝科(甲狀腺疾病方向)、頭頸腫瘤科(放療方向)等科室組成。該 MDT 門診專家團隊、開診時間及開診地點固定,其中眼科負責評估患者眼病病情,是否需要進行眼眶精準放療,同時負責行眶周注射曲安奈德;內分泌代謝科負責調節患者甲狀腺功能;而頭頸腫瘤科則負責給患者擬定眼眶精準放療方案并實施放療。對中重度 TAO 患者而言,參加該 MDT 能在同一時間接受眼科、內分泌代謝科、頭頸腫瘤科等相關科室醫師看診,降低了患者的就醫成本,避免其在各個單科之間奔波就診,減少了常規就診次數,提高了就醫體驗及患者依從性,縮短了患者獲得規范化、系統化治療方案的等待時間,改善了患者預后。
經 TAO 的 MDT 團隊的綜合診治,多元化治療協同進行,該例患者左眼視力挽救成功。這體現出了 MDT 的跨專業合作優勢,優質醫療資源成功得到了高效配合,患者就診流程得到簡化,患者得到了精準、合理的治療方案。
綜上,組建 TAO 的 MDT 門診,對確定個體化的診療方案,提高患者生活質量、降低患者就醫成本有重要意義,值得進一步推廣。
利益沖突:所有作者聲明不存在利益沖突。