引用本文: 羅正麗, 胡強, 萬智. 多學科診療模式救治髂內動脈瘤并發乙狀結腸瘺一例. 華西醫學, 2024, 39(1): 159-161. doi: 10.7507/1002-0179.202304167 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
病例介紹 患者,男,79 歲,因“間斷便血 9 d,加重 1 d”于 2022 年 4 月 5 日入攀枝花市中心醫院(以下簡稱“我院”)。入院前 9 d,患者無明顯誘因出現解黏液血便,量少,伴咳嗽、咳痰,無腹痛、嘔血,無畏寒、發熱,當地醫院診斷“消化道出血”,予抑酸、止血等治療(具體不詳)。入院前 1 d,患者再次解鮮血便,量約 500 mL,遂至我院就診。患者有慢性阻塞性肺疾病 10+年,常合并肺部感染,急性發作時予以藥物治療(具體不詳),肺功能 2 級。患者有高血壓 10+年,長期口服厄貝沙坦 0.15 g/次、1 次/d+酒石酸美托洛爾片 25 mg/次、2 次/d 治療,平時血壓控制可。患者 1 年前外院診斷:① 腹主動脈瘤樣擴張伴左側髂內動脈瘤先兆破裂;② 冠狀動脈(冠脈)粥樣硬化性心臟病:左冠脈前降支、左心室后支重度狹窄,左冠脈前降支中段、右冠脈瘤樣擴張。患者未行冠脈手術,未予藥物治療,美國紐約心臟病學會心功能分級為Ⅱ級。
入院體格檢查:體溫 36.5℃,脈搏 98 次/min,呼吸頻率 24 次/min,血壓 132/74 mm Hg(1 mm Hg=0.133 kPa),血氧飽和度 95%,心肺未見陽性體征。腹部平坦,聽診腸鳴音無明顯異常,腹軟,劍突下輕壓痛,無反跳痛,未捫及腹部包塊。輔助檢查:4 月 5 日血常規示白細胞計數 8.14×109/L,血紅蛋白 133.00 g/L,血小板計數 232.00×109/L。4 月 6 日腹主動脈彩色多普勒超聲(彩超)示腹主動脈中下段動脈瘤伴附壁血栓形成,左側髂內動脈瘤形成伴血栓。肺 CT 示:① 雙肺間質性改變合并感染;② 左下肺支氣管擴張伴感染。入院診斷:① 急性消化道出血;② 慢性阻塞性肺疾病合并肺內感染;③ 腹主動脈瘤,左髂內動脈瘤先兆破裂;④ 冠脈粥樣硬化性心臟病;⑤ 高血壓。
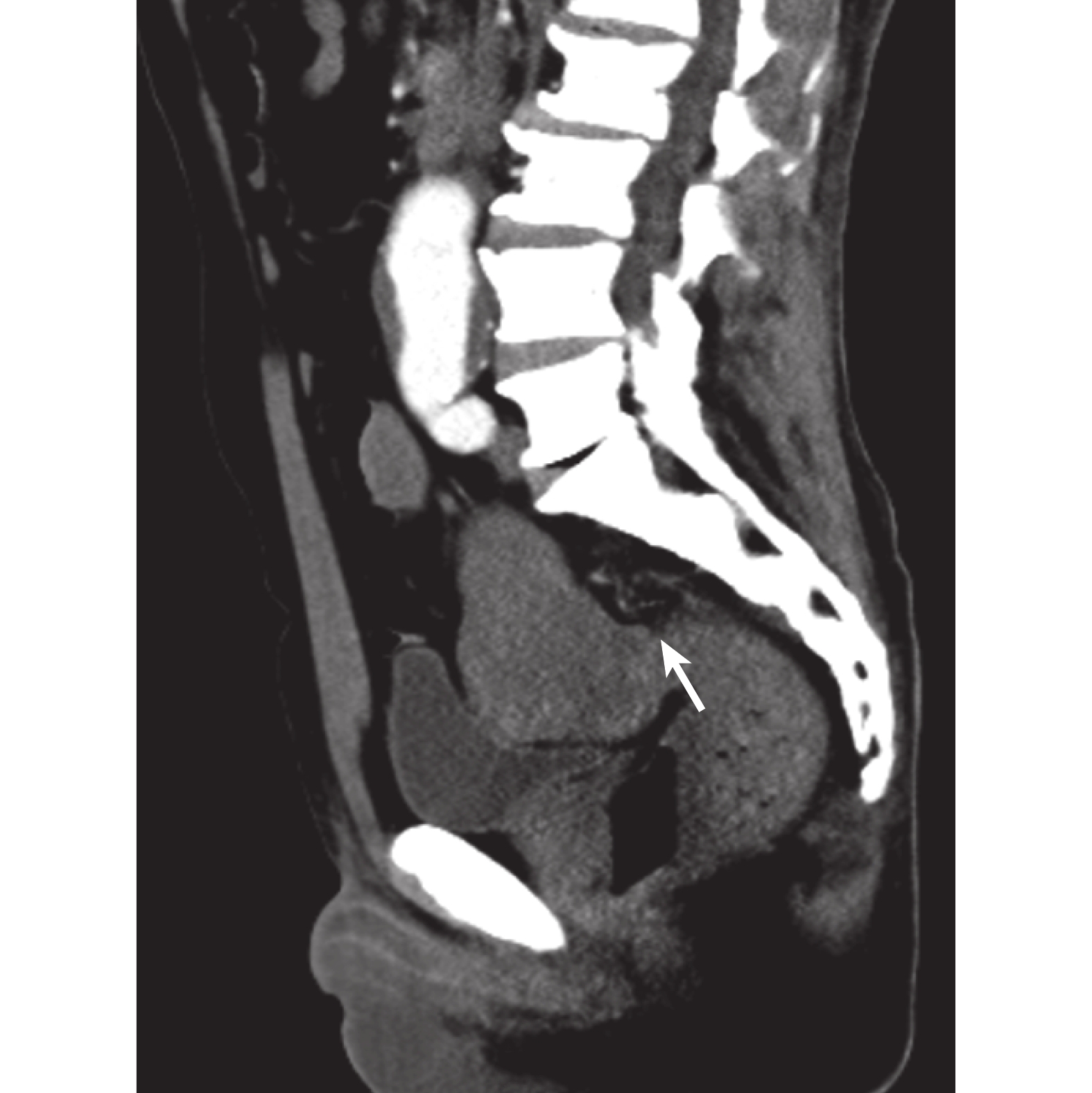
入院后囑患者禁食禁水,予奧美拉唑 10 mg/h 持續 24 h 泵入抑酸,頭孢噻肟靜脈滴注 2 g/次、每 12 小時 1 次抗感染等對癥治療。4 月 7 日患者解鮮血便,量約 1500 mL,血壓降至 74/43 mm Hg,血紅蛋白降至 115 g/L,予紅細胞懸液 2 U、復方氯化鈉 1000 mL 抗休克、氨甲環酸 0.5 g 止血等治療。急診行腹部增強 CT 示(圖1):① 腹主動脈瘤(雙腎平面以下)伴附壁血栓形成,較寬處管徑約 4.5 cm;左側髂內動脈瘤形成伴血栓,血栓化瘤體大小約 6.6 cm×5.2 cm,病變局部鄰近并推壓乙狀結腸。② 腹部腸腔內未見明顯造影劑外溢征象。胃腸鏡未見胃腸腔內出血點。
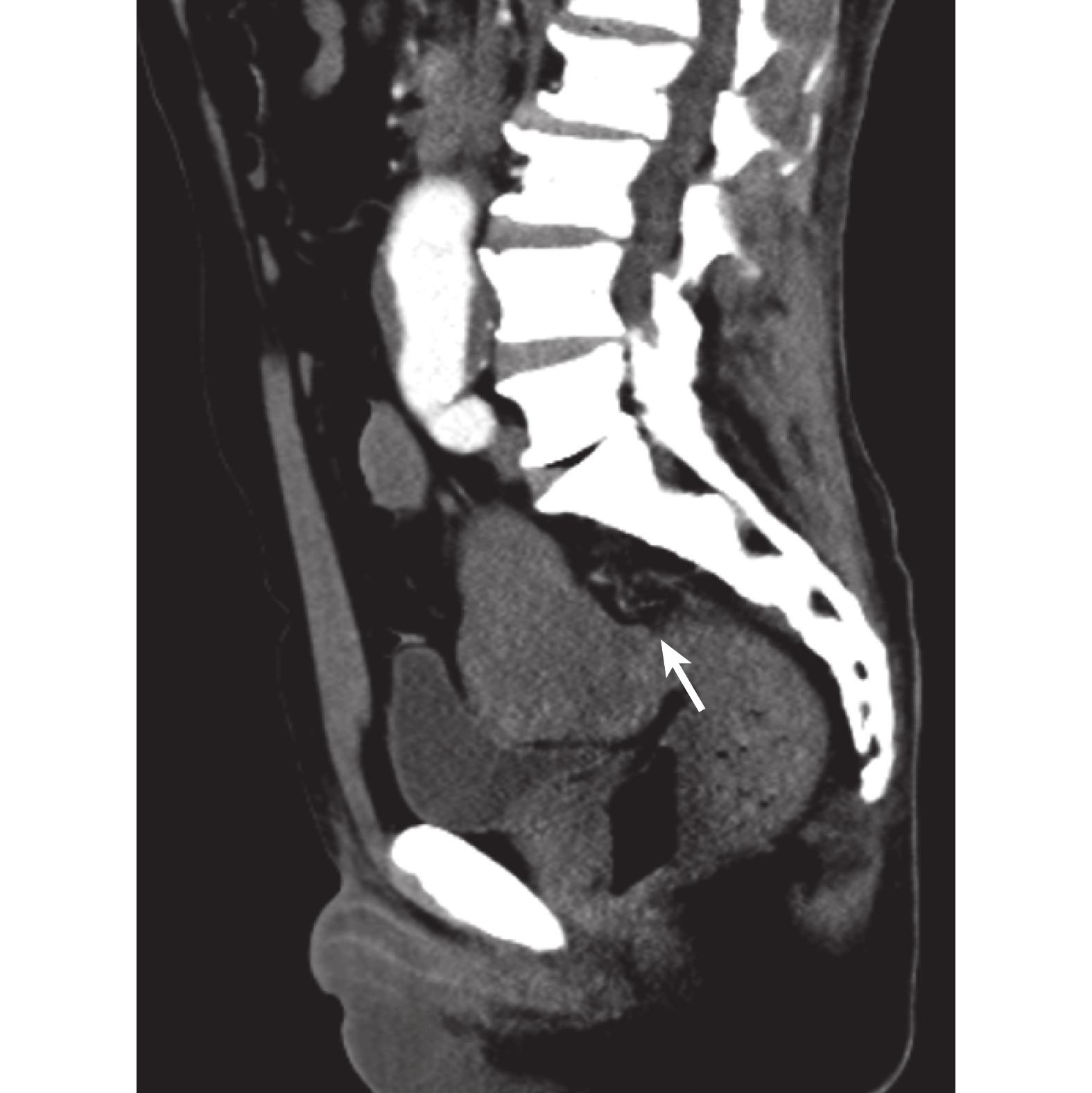 圖1
患者腹部增強 CT 圖像
圖1
患者腹部增強 CT 圖像
左髂內動脈瘤與乙狀結腸粘連(白箭)
患者高齡,反復大量便血,原因不明,合并肺部、心臟、腹盆腔內動脈血管等多器官病變,故立即安排消化道出血多學科診療(multi-disciplinary team, MDT),包括消化科、介入科、普外科、血管外科、影像科、核醫學科。經積極討論,MDT 團隊一致認為:① 患者反復大量便血,胃腸鏡未見出血點,需考慮小腸血管畸形出血和異位胃黏膜病可能性,后者可行異位胃黏膜顯像明確;② CT 提示動脈瘤已機化,暫不考慮行動脈瘤手術治療,但左髂內動脈瘤周圍呈炎癥性改變,需完善直腸平掃+增強 MRI 進一步明確瘤體周圍組織炎癥破壞情況;③ 患者手術風險高,建議再次出血時先復查胃腸鏡,若仍無法明確出血部位,可介入治療,內鏡及介入仍不能止血時再剖腹探查。根據 MDT 團隊的討論意見,完善相關檢查。患者異位胃黏膜顯像陰性,直腸平掃+增強 MRI 示左側髂內動脈瘤壓迫鄰近直乙交界處腸管,提示動脈瘤侵犯腸壁伴腸壁炎癥可能。治療期間患者未再便血,4 月 16 日復查血紅蛋白 105.00 g/L,于 4 月 18 日出院,囑患者病情變化時及時就診。
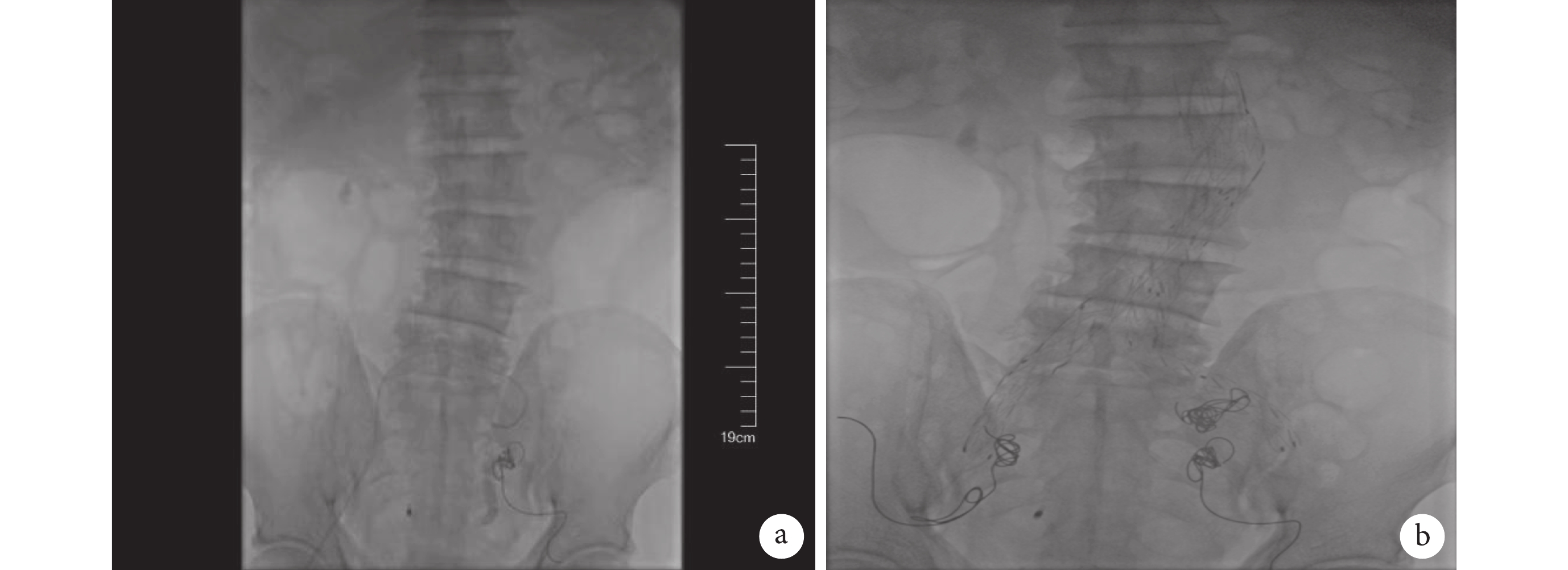
2022 年 4 月 24 日患者因再次便血約 1000 mL 來我院住院治療。4 月 26 日解鮮血便約 2600 mL。基于前述 MDT 討論方案,立即行腸鏡示:乙狀結腸黏膜破損伴消化道大出血,出血原因考慮為髂內動脈瘤乙狀結腸瘺。再次安排消化道出血 MDT,并結合患者情況增加心內科專家參與討論。MDT 團隊討論意見為:① 患者高齡,合并多器官病變,開腹手術難度大、風險高,不作為首選方案;② 髂內動脈瘤乙狀結腸瘺為罕見疾病,且此患者合并冠脈病變,需先明確冠脈狹窄情況,同時積極作好介入手術準備。根據 MDT 團隊討論意見,完善冠脈造影,結果提示冠脈雙支病變(前降支近段瘤樣擴張,中段至遠段彌漫性偏心性狹窄,最重處狹窄 60%,左心室后支開口狹窄約 70%,右冠開口狹窄約 50%),暫時無需冠脈支架植入治療。4 月 30 日患者再次解鮮血便 900 mL,急診在全身麻醉下行經皮穿刺腹主動脈及髂動脈覆膜支架腔內隔絕術+雙側髂內動脈彈簧圈栓塞術(圖2a、2b),術后患者未再便血。5 月 9 日復查腸鏡示乙狀結腸瘺道形成,可見血性膿液,積極予靜脈滴注頭孢噻肟 2 g/次、每 12 小時 1 次+奧硝唑 0.5 g/次、每 12 小時 1 次抗感染、調節腸道功能等治療。5 月 13 日患者好轉出院。
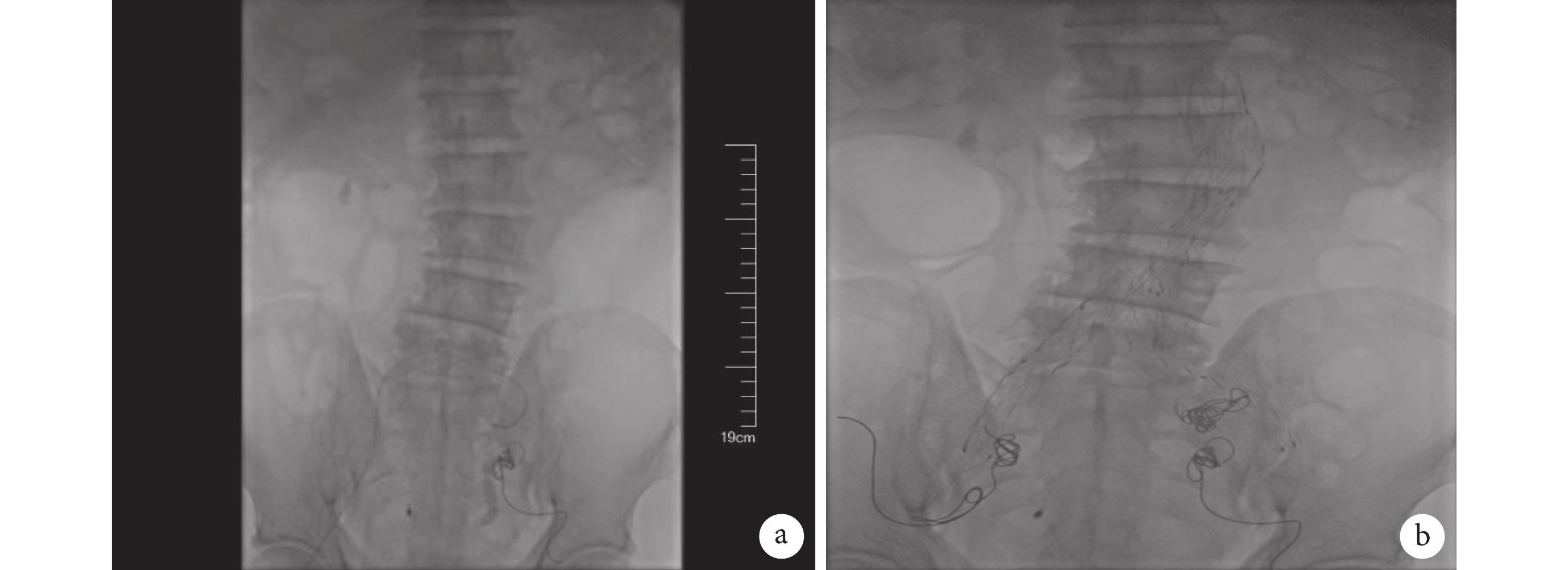 圖2
患者手術相關圖像
圖2
患者手術相關圖像
a. 髂總動脈瘤內造影劑外溢;b. 腹主動脈及髂動脈覆膜腔內隔絕術術后
2022 年 7 月 18 日患者因“腹痛 1 周”再次入我院。體格檢查:左上腹、左中腹、左下腹及左側腹股溝區壓痛明顯,伴肌緊張,未捫及包塊。血常規示白細胞計數 20.64×109/L,中性細胞數 13.87×109/L,血紅蛋白 99.00 g/L。腹主動脈 CT 血管成像顯示:① 腹主動脈及雙側髂總、髂外動脈支架置入術后表現,可見少許支架內漏;② 左側髂內動脈瘤部分瘤腔及右側髂內動脈彈簧鋼圈栓塞術后表現。予靜脈滴注頭孢噻肟 2g/次、每 12 小時 1 次+奧硝唑 0.5g/次、每 12 小時 1 次抗感染治療,期間患者腹痛無明顯緩解,再次安排 MDT。經積極討論,MDT 團隊考慮:① 患者影像顯示動脈瘤體縮小,腹主動脈、髂內動脈腰大肌密度增高,結合患者手術時間、腹痛癥狀、血常規結果,不考慮支架內漏,應考慮腹主動脈瘤周圍感染;② 患者雖存在多處動脈瘤,但結合患者全身情況,手術風險極高,故暫不考慮血管重建手術,可先積極抗感染治療;③ 患者消化道內瘺,瘺口逆行,建議完善彩超明確膿腫證據,若膿腫形成,可在彩超引導下穿刺引流,目前無確切乙狀結腸改道指征;④ 患者長期住院治療,考慮耐藥菌感染可能,停用頭孢噻肟,改用哌拉西林舒巴坦抗感染。根據 MDT 團隊意見,完善腹部彩超提示未見膿腫,遂予靜脈滴注哌拉西林舒巴坦 5g/次、每 12 小時 1 次+奧硝唑 0.5g/次、每 12 小時 1 次加強抗感染治療。8 月 1 日復查血常規示白細胞計數 12.69×109/L,中性細胞數 7.11×109/L,血紅蛋白 87.00 g/L。患者大便隱血陰性,腹痛緩解后出院。隨訪 1 年,患者無便血,無腹痛,無畏寒、發熱,一般情況可。
討論 髂內動脈瘤并發乙狀結腸瘺是一種致命性消化道出血性疾病,是髂內動脈和乙狀結腸之間的病理性溝通。該病罕見,臨床上髂內動脈瘤并發乙狀結腸瘺的類似疾病是主動脈腸瘺(aortoenteric fistula, AEF),后者相對常見,兩者的發病機制及處理方法類似。AEF 分為原發性和繼發性,原發性 AEF 更為少見而嚴重,發病率為 0.04%~0.07%[1-2],最常發生于十二指腸,其次是空腸、回腸、結腸和胃。原發性 AEF 常見于動脈瘤,多數源于動脈粥樣硬化,少數源于腫瘤、憩室病、膿毒癥、梅毒和結核[3-4]。繼發性 AEF 主要由于主動脈重建或移植物感染所致,主動脈重建患者發病率為 1%[5]。AEF 主要表現為腹痛、消化道出血和腹部搏動性腫塊,94%的患者有消化道出血,約 11%的患者中三者同時出現[1]。本病例患者主要表現為下消化道出血,有典型的先兆性出血,但在數天時間內進展為致死性出血,若不及時診治,將嚴重威脅患者生命。
AEF 的術前診斷難度大,只有 33%~50%的患者可以在術前明確診斷[6]。內鏡、CT、血管造影、放射性核素掃描等對診斷有一定意義,但均缺乏特異性[7],其中增強 CT 診斷優于其他診斷模式[1],如果上述檢查仍不能明確診斷,可剖腹探查明確[2]。對于有腹主動脈瘤病史且存在不明原因消化道大出血的患者,需警惕該病可能,MRI 有助于判斷動脈瘤與周圍組織的關系。本病例患者消化道出血后行 2 次胃腸鏡檢查結合 MRI 結果才明確診斷。
手術是搶救 AEF 患者生命的唯一方法[8],包括開腹手術及腔內隔絕術。開腹手術風險高,難度大,致死率與致殘率較高,手術病死率為 36%~77%[1]。腔內隔絕術可以快速控制出血,減少手術創傷,適合全身狀態差或伴有其他嚴重疾病的患者[9],但若并發再出血和膿毒癥,則可能導致遠期效果不佳[10]。此類患者瘺口逆行,移植物感染風險高,術后應積極抗感染治療,如果血培養呈陽性,抗菌藥物應至少使用 4~6 周,可有效減少感染并發癥[1, 11]。本病例患者行腔內隔絕術治療,術后并發瘤體周圍感染,積極的抗感染治療有效緩解了患者病情。
在此罕見病例的救治中,MDT 模式是明確診斷、制定最佳治療方案并成功救治的關鍵。MDT 模式是指臨床上 2 個或以上學科的專家,針對某個臨床疾病進行討論并提出最佳治療方案的診療模式[12]。這種模式有助于為患者制定個體化、精準化的診療方案,改善患者生存率,提高患者生存質量與滿意度[13]。本病例患者的增強 CT、首次胃腸鏡未見明顯出血點,消化道出血原因不明,MDT 模式有助于對患者進行充分、全面的鑒別診斷,明確了下一步診治方案,避免了不必要的檢查和因不明原因消化道出血而進行的剖腹探查。本病例患者高齡、合并多器官病變、病情復雜、治療難度大、風險高,后期的良好預后得益于 MDT 模式為患者制定了術前內科積極治療+介入手術+術后抗感染的個體化治療方案。術后 2 個月該患者出現腔內隔絕術常見并發癥動脈瘤周圍感染,MDT 模式明確了患者的診斷,提出了基于患者個體情況的抗感染治療決策,使患者腹痛完全緩解,避免了因誤診帶來的二次手術。
此病例的救治經過讓我們充分體會了 MDT 模式的優勢。首先,MDT 模式可匯聚并有機融合 MDT 專家的意見,突破專業的局限性,讓患者在最短的時間內獲得精準診斷,尤其是針對罕見病例,該優勢更為突出;其次,MDT 模式可以打破學科間壁壘,更好地把握適應證和禁忌證,讓藥物、手術、介入、對癥支持等不同的治療方式發揮協同作用,實現“患者不動醫生動”,以患者為中心制定最佳治療方案,加快患者康復;第三,MDT 模式的臨床運用可以避免不必要的檢查和治療,減少過度診療和醫療資源的浪費。
利益沖突:所有作者聲明不存在利益沖突。
病例介紹 患者,男,79 歲,因“間斷便血 9 d,加重 1 d”于 2022 年 4 月 5 日入攀枝花市中心醫院(以下簡稱“我院”)。入院前 9 d,患者無明顯誘因出現解黏液血便,量少,伴咳嗽、咳痰,無腹痛、嘔血,無畏寒、發熱,當地醫院診斷“消化道出血”,予抑酸、止血等治療(具體不詳)。入院前 1 d,患者再次解鮮血便,量約 500 mL,遂至我院就診。患者有慢性阻塞性肺疾病 10+年,常合并肺部感染,急性發作時予以藥物治療(具體不詳),肺功能 2 級。患者有高血壓 10+年,長期口服厄貝沙坦 0.15 g/次、1 次/d+酒石酸美托洛爾片 25 mg/次、2 次/d 治療,平時血壓控制可。患者 1 年前外院診斷:① 腹主動脈瘤樣擴張伴左側髂內動脈瘤先兆破裂;② 冠狀動脈(冠脈)粥樣硬化性心臟病:左冠脈前降支、左心室后支重度狹窄,左冠脈前降支中段、右冠脈瘤樣擴張。患者未行冠脈手術,未予藥物治療,美國紐約心臟病學會心功能分級為Ⅱ級。
入院體格檢查:體溫 36.5℃,脈搏 98 次/min,呼吸頻率 24 次/min,血壓 132/74 mm Hg(1 mm Hg=0.133 kPa),血氧飽和度 95%,心肺未見陽性體征。腹部平坦,聽診腸鳴音無明顯異常,腹軟,劍突下輕壓痛,無反跳痛,未捫及腹部包塊。輔助檢查:4 月 5 日血常規示白細胞計數 8.14×109/L,血紅蛋白 133.00 g/L,血小板計數 232.00×109/L。4 月 6 日腹主動脈彩色多普勒超聲(彩超)示腹主動脈中下段動脈瘤伴附壁血栓形成,左側髂內動脈瘤形成伴血栓。肺 CT 示:① 雙肺間質性改變合并感染;② 左下肺支氣管擴張伴感染。入院診斷:① 急性消化道出血;② 慢性阻塞性肺疾病合并肺內感染;③ 腹主動脈瘤,左髂內動脈瘤先兆破裂;④ 冠脈粥樣硬化性心臟病;⑤ 高血壓。
入院后囑患者禁食禁水,予奧美拉唑 10 mg/h 持續 24 h 泵入抑酸,頭孢噻肟靜脈滴注 2 g/次、每 12 小時 1 次抗感染等對癥治療。4 月 7 日患者解鮮血便,量約 1500 mL,血壓降至 74/43 mm Hg,血紅蛋白降至 115 g/L,予紅細胞懸液 2 U、復方氯化鈉 1000 mL 抗休克、氨甲環酸 0.5 g 止血等治療。急診行腹部增強 CT 示(圖1):① 腹主動脈瘤(雙腎平面以下)伴附壁血栓形成,較寬處管徑約 4.5 cm;左側髂內動脈瘤形成伴血栓,血栓化瘤體大小約 6.6 cm×5.2 cm,病變局部鄰近并推壓乙狀結腸。② 腹部腸腔內未見明顯造影劑外溢征象。胃腸鏡未見胃腸腔內出血點。
 圖1
患者腹部增強 CT 圖像
圖1
患者腹部增強 CT 圖像
左髂內動脈瘤與乙狀結腸粘連(白箭)
患者高齡,反復大量便血,原因不明,合并肺部、心臟、腹盆腔內動脈血管等多器官病變,故立即安排消化道出血多學科診療(multi-disciplinary team, MDT),包括消化科、介入科、普外科、血管外科、影像科、核醫學科。經積極討論,MDT 團隊一致認為:① 患者反復大量便血,胃腸鏡未見出血點,需考慮小腸血管畸形出血和異位胃黏膜病可能性,后者可行異位胃黏膜顯像明確;② CT 提示動脈瘤已機化,暫不考慮行動脈瘤手術治療,但左髂內動脈瘤周圍呈炎癥性改變,需完善直腸平掃+增強 MRI 進一步明確瘤體周圍組織炎癥破壞情況;③ 患者手術風險高,建議再次出血時先復查胃腸鏡,若仍無法明確出血部位,可介入治療,內鏡及介入仍不能止血時再剖腹探查。根據 MDT 團隊的討論意見,完善相關檢查。患者異位胃黏膜顯像陰性,直腸平掃+增強 MRI 示左側髂內動脈瘤壓迫鄰近直乙交界處腸管,提示動脈瘤侵犯腸壁伴腸壁炎癥可能。治療期間患者未再便血,4 月 16 日復查血紅蛋白 105.00 g/L,于 4 月 18 日出院,囑患者病情變化時及時就診。
2022 年 4 月 24 日患者因再次便血約 1000 mL 來我院住院治療。4 月 26 日解鮮血便約 2600 mL。基于前述 MDT 討論方案,立即行腸鏡示:乙狀結腸黏膜破損伴消化道大出血,出血原因考慮為髂內動脈瘤乙狀結腸瘺。再次安排消化道出血 MDT,并結合患者情況增加心內科專家參與討論。MDT 團隊討論意見為:① 患者高齡,合并多器官病變,開腹手術難度大、風險高,不作為首選方案;② 髂內動脈瘤乙狀結腸瘺為罕見疾病,且此患者合并冠脈病變,需先明確冠脈狹窄情況,同時積極作好介入手術準備。根據 MDT 團隊討論意見,完善冠脈造影,結果提示冠脈雙支病變(前降支近段瘤樣擴張,中段至遠段彌漫性偏心性狹窄,最重處狹窄 60%,左心室后支開口狹窄約 70%,右冠開口狹窄約 50%),暫時無需冠脈支架植入治療。4 月 30 日患者再次解鮮血便 900 mL,急診在全身麻醉下行經皮穿刺腹主動脈及髂動脈覆膜支架腔內隔絕術+雙側髂內動脈彈簧圈栓塞術(圖2a、2b),術后患者未再便血。5 月 9 日復查腸鏡示乙狀結腸瘺道形成,可見血性膿液,積極予靜脈滴注頭孢噻肟 2 g/次、每 12 小時 1 次+奧硝唑 0.5 g/次、每 12 小時 1 次抗感染、調節腸道功能等治療。5 月 13 日患者好轉出院。
 圖2
患者手術相關圖像
圖2
患者手術相關圖像
a. 髂總動脈瘤內造影劑外溢;b. 腹主動脈及髂動脈覆膜腔內隔絕術術后
2022 年 7 月 18 日患者因“腹痛 1 周”再次入我院。體格檢查:左上腹、左中腹、左下腹及左側腹股溝區壓痛明顯,伴肌緊張,未捫及包塊。血常規示白細胞計數 20.64×109/L,中性細胞數 13.87×109/L,血紅蛋白 99.00 g/L。腹主動脈 CT 血管成像顯示:① 腹主動脈及雙側髂總、髂外動脈支架置入術后表現,可見少許支架內漏;② 左側髂內動脈瘤部分瘤腔及右側髂內動脈彈簧鋼圈栓塞術后表現。予靜脈滴注頭孢噻肟 2g/次、每 12 小時 1 次+奧硝唑 0.5g/次、每 12 小時 1 次抗感染治療,期間患者腹痛無明顯緩解,再次安排 MDT。經積極討論,MDT 團隊考慮:① 患者影像顯示動脈瘤體縮小,腹主動脈、髂內動脈腰大肌密度增高,結合患者手術時間、腹痛癥狀、血常規結果,不考慮支架內漏,應考慮腹主動脈瘤周圍感染;② 患者雖存在多處動脈瘤,但結合患者全身情況,手術風險極高,故暫不考慮血管重建手術,可先積極抗感染治療;③ 患者消化道內瘺,瘺口逆行,建議完善彩超明確膿腫證據,若膿腫形成,可在彩超引導下穿刺引流,目前無確切乙狀結腸改道指征;④ 患者長期住院治療,考慮耐藥菌感染可能,停用頭孢噻肟,改用哌拉西林舒巴坦抗感染。根據 MDT 團隊意見,完善腹部彩超提示未見膿腫,遂予靜脈滴注哌拉西林舒巴坦 5g/次、每 12 小時 1 次+奧硝唑 0.5g/次、每 12 小時 1 次加強抗感染治療。8 月 1 日復查血常規示白細胞計數 12.69×109/L,中性細胞數 7.11×109/L,血紅蛋白 87.00 g/L。患者大便隱血陰性,腹痛緩解后出院。隨訪 1 年,患者無便血,無腹痛,無畏寒、發熱,一般情況可。
討論 髂內動脈瘤并發乙狀結腸瘺是一種致命性消化道出血性疾病,是髂內動脈和乙狀結腸之間的病理性溝通。該病罕見,臨床上髂內動脈瘤并發乙狀結腸瘺的類似疾病是主動脈腸瘺(aortoenteric fistula, AEF),后者相對常見,兩者的發病機制及處理方法類似。AEF 分為原發性和繼發性,原發性 AEF 更為少見而嚴重,發病率為 0.04%~0.07%[1-2],最常發生于十二指腸,其次是空腸、回腸、結腸和胃。原發性 AEF 常見于動脈瘤,多數源于動脈粥樣硬化,少數源于腫瘤、憩室病、膿毒癥、梅毒和結核[3-4]。繼發性 AEF 主要由于主動脈重建或移植物感染所致,主動脈重建患者發病率為 1%[5]。AEF 主要表現為腹痛、消化道出血和腹部搏動性腫塊,94%的患者有消化道出血,約 11%的患者中三者同時出現[1]。本病例患者主要表現為下消化道出血,有典型的先兆性出血,但在數天時間內進展為致死性出血,若不及時診治,將嚴重威脅患者生命。
AEF 的術前診斷難度大,只有 33%~50%的患者可以在術前明確診斷[6]。內鏡、CT、血管造影、放射性核素掃描等對診斷有一定意義,但均缺乏特異性[7],其中增強 CT 診斷優于其他診斷模式[1],如果上述檢查仍不能明確診斷,可剖腹探查明確[2]。對于有腹主動脈瘤病史且存在不明原因消化道大出血的患者,需警惕該病可能,MRI 有助于判斷動脈瘤與周圍組織的關系。本病例患者消化道出血后行 2 次胃腸鏡檢查結合 MRI 結果才明確診斷。
手術是搶救 AEF 患者生命的唯一方法[8],包括開腹手術及腔內隔絕術。開腹手術風險高,難度大,致死率與致殘率較高,手術病死率為 36%~77%[1]。腔內隔絕術可以快速控制出血,減少手術創傷,適合全身狀態差或伴有其他嚴重疾病的患者[9],但若并發再出血和膿毒癥,則可能導致遠期效果不佳[10]。此類患者瘺口逆行,移植物感染風險高,術后應積極抗感染治療,如果血培養呈陽性,抗菌藥物應至少使用 4~6 周,可有效減少感染并發癥[1, 11]。本病例患者行腔內隔絕術治療,術后并發瘤體周圍感染,積極的抗感染治療有效緩解了患者病情。
在此罕見病例的救治中,MDT 模式是明確診斷、制定最佳治療方案并成功救治的關鍵。MDT 模式是指臨床上 2 個或以上學科的專家,針對某個臨床疾病進行討論并提出最佳治療方案的診療模式[12]。這種模式有助于為患者制定個體化、精準化的診療方案,改善患者生存率,提高患者生存質量與滿意度[13]。本病例患者的增強 CT、首次胃腸鏡未見明顯出血點,消化道出血原因不明,MDT 模式有助于對患者進行充分、全面的鑒別診斷,明確了下一步診治方案,避免了不必要的檢查和因不明原因消化道出血而進行的剖腹探查。本病例患者高齡、合并多器官病變、病情復雜、治療難度大、風險高,后期的良好預后得益于 MDT 模式為患者制定了術前內科積極治療+介入手術+術后抗感染的個體化治療方案。術后 2 個月該患者出現腔內隔絕術常見并發癥動脈瘤周圍感染,MDT 模式明確了患者的診斷,提出了基于患者個體情況的抗感染治療決策,使患者腹痛完全緩解,避免了因誤診帶來的二次手術。
此病例的救治經過讓我們充分體會了 MDT 模式的優勢。首先,MDT 模式可匯聚并有機融合 MDT 專家的意見,突破專業的局限性,讓患者在最短的時間內獲得精準診斷,尤其是針對罕見病例,該優勢更為突出;其次,MDT 模式可以打破學科間壁壘,更好地把握適應證和禁忌證,讓藥物、手術、介入、對癥支持等不同的治療方式發揮協同作用,實現“患者不動醫生動”,以患者為中心制定最佳治療方案,加快患者康復;第三,MDT 模式的臨床運用可以避免不必要的檢查和治療,減少過度診療和醫療資源的浪費。
利益沖突:所有作者聲明不存在利益沖突。