引用本文: 劉佳, 張二飛, 王麗, 邢東, 聶煌. 苯磺酸瑞馬唑侖抑制老年患者喉罩置入心血管反應有效劑量的測定. 華西醫學, 2024, 39(2): 240-244. doi: 10.7507/1002-0179.202311252 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
伴隨人口老齡化的趨勢,老年患者所占日間手術比例也在增加[1]。日間手術相對短小,手術刺激更輕,相比氣管內插管全身麻醉,對氣道刺激更小的喉罩越來越多地被應用于日間手術老年患者全身麻醉的氣道管理中。考慮到老年患者對常用全身麻醉藥丙泊酚的循環抑制作用更為敏感[2-5],麻醉科醫師必須謹慎選擇麻醉劑的種類和劑量,降低誘導后低血壓的發生率。瑞馬唑侖是一種新開發的苯二氮?類藥物。研究表明,瑞馬唑侖在全身麻醉中使用時,療效并不遜色于丙泊酚,并且具有更穩定的血液動力學特性[5-6]。一些研究報道了瑞馬唑侖導致意識喪失的有效劑量[7-8],但是這一劑量范圍是否可有效抑制老年患者接受全身麻醉誘導時喉罩置入過程中的心血管反應尚未可知,而且同樣的誘導劑量采用不同的給藥時間效果可能不同。本研究擬探討靜脈泵注瑞馬唑侖抑制老年患者喉罩置入時心血管反應的有效劑量,以及瑞馬唑侖對拋偏倚硬幣序貫法麻醉誘導期間麻醉深度指數(anesthesia depth index, AI)的影響[9-10]。
1 對象與方法
1.1 倫理與注冊
本研究已獲得空軍軍醫大學附屬西京醫院倫理委員會的批準(批件號:KY20222277-F-1),2023 年 1 月 29 日在中國臨床試驗中心注冊(注冊號:ChiCTR2300067838)。試驗于 2023 年 3 月—6 月在空軍軍醫大學附屬西京醫院進行。試驗前向所有患者提供了有關該研究的完整信息,并獲得了所有患者或其家屬的書面知情同意書,遵循 2013 年《赫爾辛基宣言》。
1.2 研究對象
納入標準:① 計劃在喉罩全身麻醉下進行日間手術;② 年齡≥60 歲;③ 美國麻醉醫師協會麻醉風險分級Ⅰ~Ⅲ級;④ 體質量指數 18~30 kg/m2。排除標準:① 患有認知障礙、神經精神疾病;② 1 個月內使用苯二氮?類藥物;③ 對苯二氮?類藥物、瑞馬唑侖及其成分有禁忌證或過敏癥;④ 估計為困難氣道。終止指標:① 在研究中出現危害患者人身安全(心跳驟停、過敏性休克等)的風險;② 在研究中發生受試者不可接受的意外風險情形。
1.3 麻醉方法及有效劑量測定
患者進入手術室后常規監測無創血壓、心率、脈氧飽和度和 AI,并開放靜脈通路。麻醉誘導在患者進入房間后至少 5 min 開始。根據既往研究,確定苯磺酸瑞馬唑侖的首劑量為 0.16 mg/kg[11-12]。
麻醉護士根據誘導劑量將苯磺酸瑞馬唑侖稀釋至 10 mL,60 s 泵注完成。由一位對瑞馬唑侖劑量不知情的研究者在 3 min 內每 20 秒檢查患者改良警覺鎮靜評分(Modified Observer’s Assessment of Alert/Sedation, MOAA/S)[13],在此期間不使用其他藥物。當 MOAA/S<2 分時,靜脈給予舒芬太尼 0.2 μg/kg 和羅庫溴銨 0.6 mg/kg,2 min 后置入喉罩。置入喉罩后 3 min 采用 1% 七氟醚吸入和瑞芬太尼 0.1 μg/(min·kg)靜脈泵注維持麻醉。在麻醉誘導期間,如果平均動脈壓(mean arterial pressure, MAP)比基線血壓低 20%,則靜脈給予麻黃堿 5~10 mg。如果心率<50 次/min,則靜脈注射 0.3~0.5 mg 阿托品。如果低血壓或心動過緩發生在觀察心血管反應的時間窗內(開始給藥至喉罩置入后 2 min)則退出試驗。
采用拋偏倚硬幣法[6]確定下一位患者的瑞馬唑侖劑量,劑量梯度為 0.02 mg/kg。研究者認為序貫研究中藥物劑量梯度應該從真實劑量-反應曲線中標準差的 2/3~3/2 中選擇,根據既往研究中的結果得出瑞馬唑侖半數有效劑量(half effective dose, ED50)標準差為 0.02,最終選擇劑量梯度 0.02 mg/kg[14]。如果前一位患者對喉罩置入的心血管反應呈陽性或鎮靜失敗(MOAA/S≥2 分),則下一位患者瑞馬唑侖劑量增加 1 個梯度;如果前一位患者對喉罩置入為陰性反應,即下一位患者瑞馬唑侖劑量減少 1 個梯度的概率為 11%,維持前一位患者瑞馬唑侖劑量梯度的概率為 89%,本研究使用計算機模擬的偏倚硬幣投擲,并根據偏倚硬幣的次數依次分配受試者的劑量。以往研究表明,從至少 45 例陰性病例中獲得的 ED50 和 95% 有效劑量(95% effective dose, ED95)估計值是準確和穩定的[15-16]。半數有效 AI(half effective AI, AI50)被定義為 50% 的患者 MOAA/S<2 分的 AI。
1.4 心血管陽性反應
根據既往試驗,心血管陽性標準定義為插入喉罩后 2 min 內 MAP 或心率波動≥基線值的 20%,心動過速(心率>120 次/min)或血壓過高[收縮壓>180 mm Hg(1 mm Hg=0.133 kPa)][7]。MOAA/S≥2 分為鎮靜失敗,同樣被認為是陽性反應,注射丙泊酚 0.5~1.0 mg/kg 作為補救藥物,不再觀察心血管反應。
1.5 觀察指標
記錄瑞馬唑侖藥物誘導劑量,誘導前 5 min(T0)(基線值)、誘導后 1 min(T1)(瑞馬唑侖泵注完成后 1 min)、喉罩置入后 1 min(T2)、喉罩置入后 2 min(T3)和喉罩置入后 5 min(T4)的血壓、心率和 AI 以及麻醉誘導期間心動過緩、注射痛的發生情況。
1.6 統計學方法
采用 SPSS 26.0 軟件進行統計分析。使用 Shapiro-Wilk 檢驗評估除 ED50、ED95、AI50 之外所有連續變量的正態性,均服從正態分布,采用均數±標準差表示;計數資料以例數和/或百分數表示。采用單因素重復測量方差分析對連續變量收縮壓、舒張壓、MAP、心率和 AI 進行分析,兩兩比較采用 Dunnett’s T3 檢驗。采用 Probit 法計算瑞馬唑侖的 ED50、ED95、AI50 及其 95% 置信區間(confidence interval, CI)[8]。使用 GraphPad Prism 5.0 軟件繪制圖表。雙側檢驗水準 α=0.05。
2 結果
2.1 納入患者基本資料
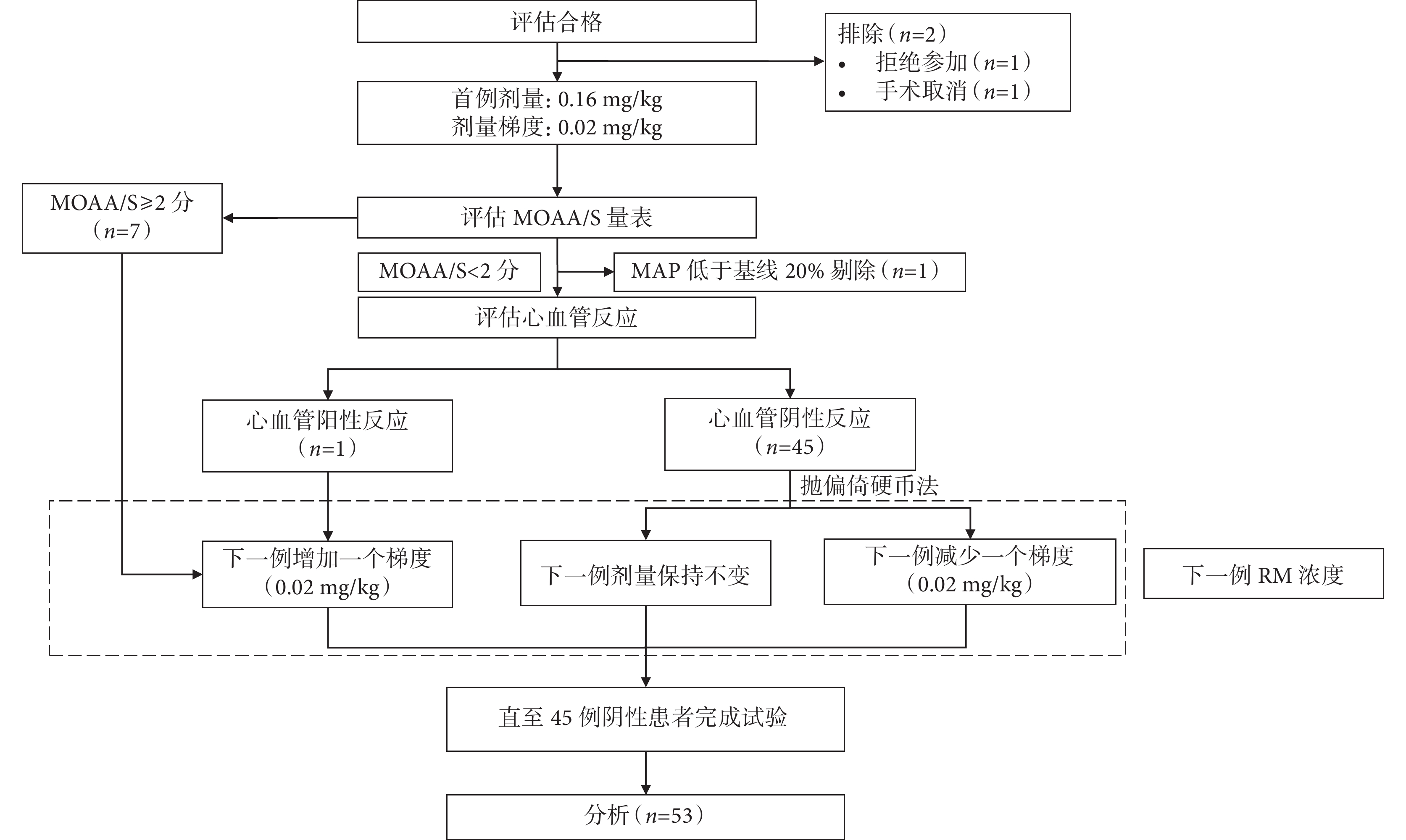
共有 56 例老年患者接受了篩選,1 例患者因拒絕參加而被排除,1 例患者因暫停手術而被排除,1 例 83 歲合并有高血壓、糖尿病、腦梗死、冠心病的男性患者在喉罩置入前 MAP 從 102 mm Hg 下降到 53 mm Hg,給予了麻黃堿 6 mg 靜脈注射后血壓回升,予以剔除。最終入組 53 例患者,其中 45 例為陰性病例(圖1)。患者的平均年齡為(70.13±7.09)歲,其中 73.6%(39 例)為男性,體質量指數為(22.949±2.935) kg/m2,美國麻醉醫師協會分級Ⅱ級 44 例、Ⅲ級 9 例。其中合并有高血壓 11 例,心血管疾病 6 例,腦血管疾病 4 例,糖尿病 9 例,肺部疾病 1 例,甲狀腺功能減退 1 例,消化道疾病 2 例。包含的手術類型為疝修補術 37 例,腹腔鏡下膽囊切除術 10 例,乳腺手術 2 例,關節鏡手術 3 例,輸尿管鏡手術 1 例。
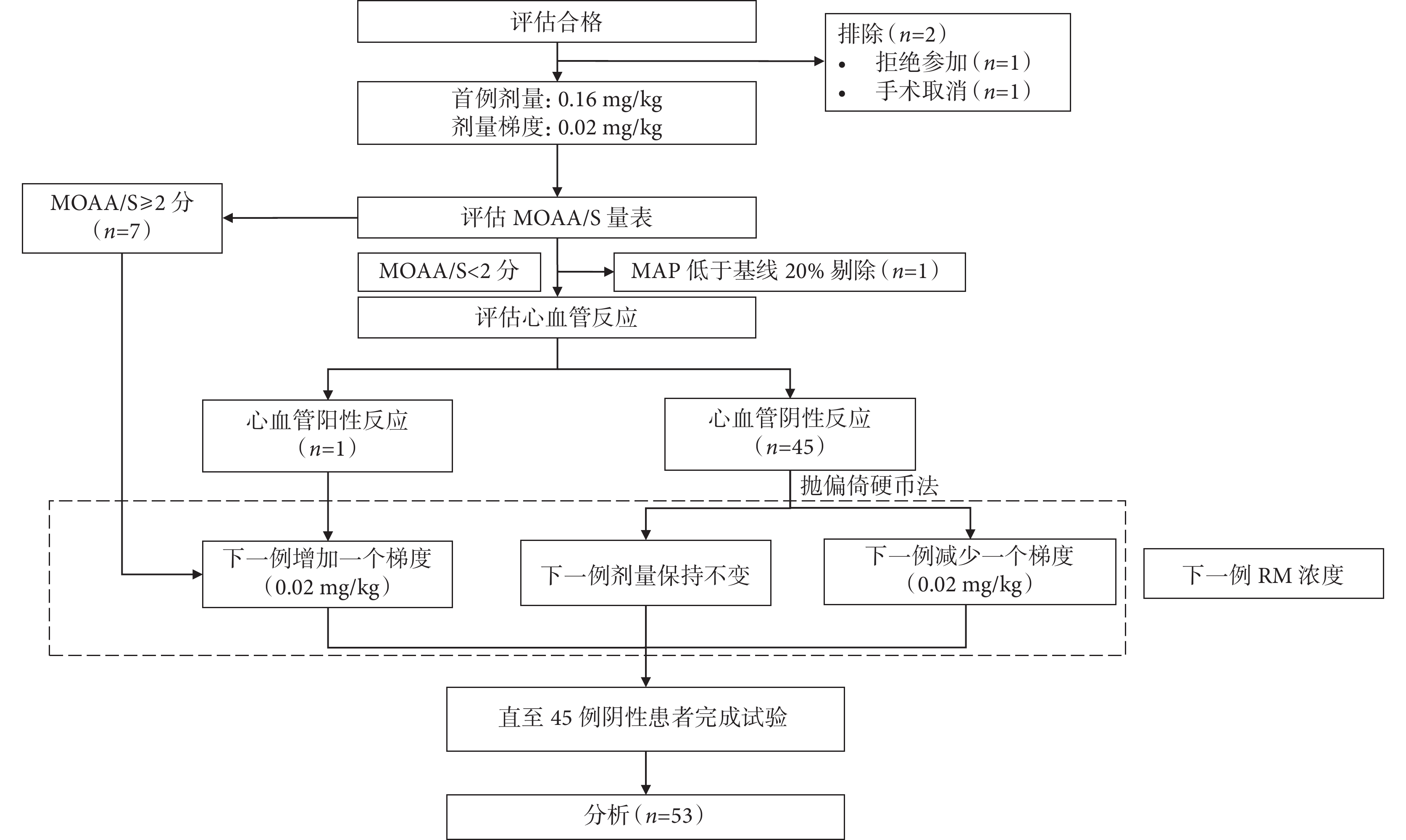 圖1
序貫試驗流程圖
圖1
序貫試驗流程圖
MOAA/S:改良警覺鎮靜評分;MAP:平均動脈壓;RM:瑞馬唑侖
2.2 有效劑量測定
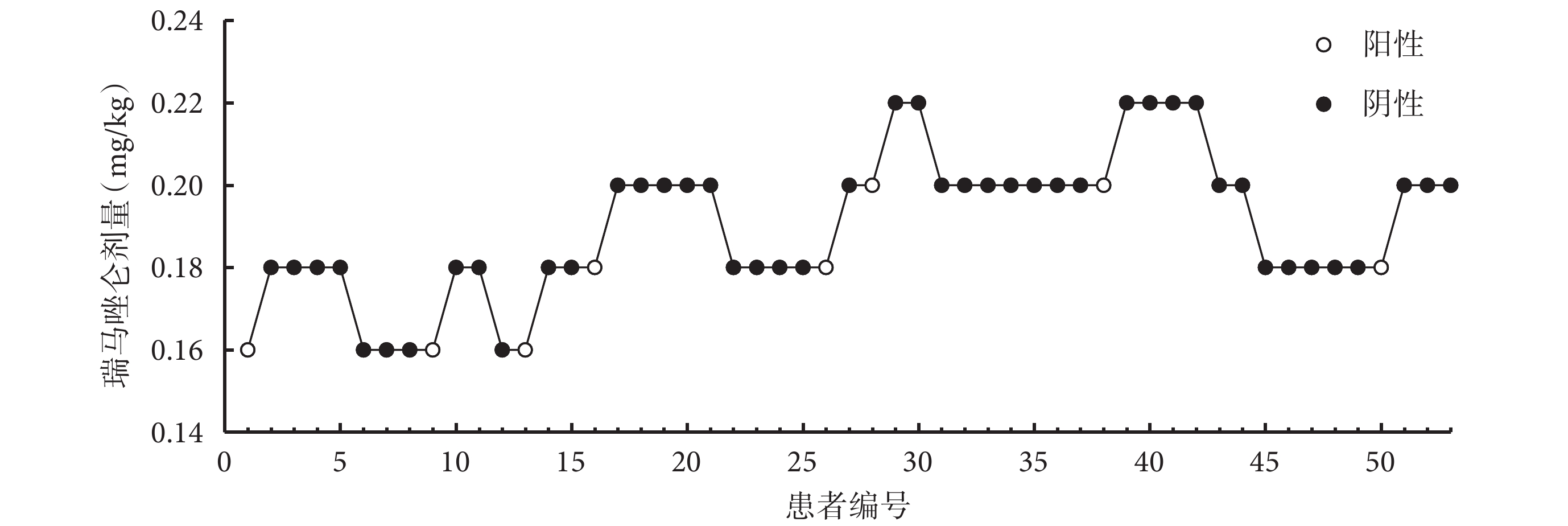
在有效劑量試驗中,苯磺酸瑞馬唑侖抑制喉罩插入心血管反應的 ED50 為 0.154 mg/kg[95%CI(0.034,0.170)mg/kg],ED95 為 0.207 mg/kg[95%CI(0.190,0.614)mg/kg]。苯磺酸瑞馬唑侖誘導后喉罩置入心血管反應結果如圖2 所示,53 例患者中有 8 例陽性,1 號患者是心血管反應陽性,表現為喉罩置入 1 min 的 MAP(105 mm Hg)波動超過基線 MAP(79 mm Hg) 20%,其余 7 例為鎮靜評分未達標判定為陽性。苯磺酸瑞馬唑侖意識喪失的 AI50 為 64.119[95%CI(60.609,69.984)]。
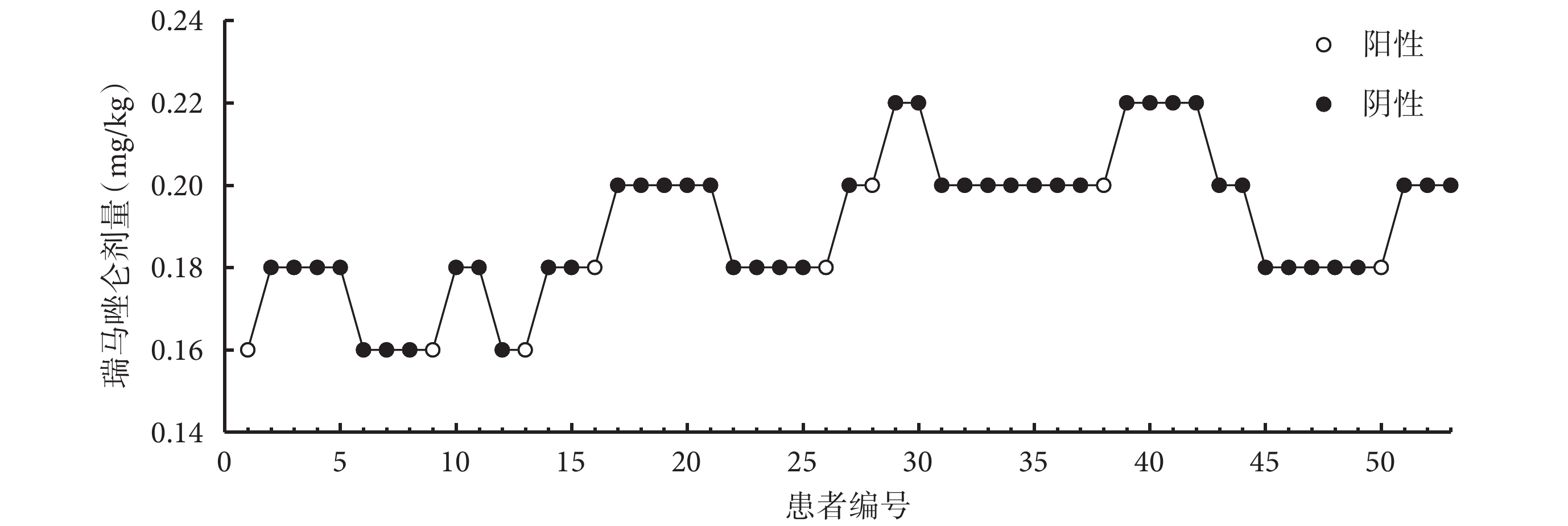 圖2
老年患者喉罩置入心血管反應結果
圖2
老年患者喉罩置入心血管反應結果
53 例患者中有 8 例陽性,1 號患者是心血管反應陽性,其余 7 例為鎮靜評分未達標判定為陽性
2.3 麻醉誘導期間血流動力學及 AI 變化
不同時間患者血壓、心率及 AI 見表1。與基線數據相比,誘導后 1 min 及喉罩置入后 1、2、5 min 收縮壓和 MAP 均下降(P<0.001)。喉罩置入后 1、2、5 min 舒張壓均低于基線(P<0.001)。喉罩置入后 5 min 的心率低于基線(P=0.002)。誘導后 1 min 及喉罩置入后 1、2、5 min 的 AI 均低于基線(P<0.001)。所有患者均未出現心動過緩或注射疼痛。
3 討論
本研究中我們使用了由瑞馬唑侖、舒芬太尼和羅庫溴銨組成的聯合藥物誘導方案,因為該組合在臨床實踐中常用。在這種情況下,我們分析瑞馬唑侖的合適劑量,可為老年患者的喉罩置入提供現實條件。Chae 等[12]發現,0.19~0.25 mg/kg 是 60~80 歲接受全身麻醉患者的最佳瑞馬唑侖劑量,基于 ED95 與意識喪失相關。本研究結果與其相似,但本研究中靜脈泵注瑞馬唑侖的時間更長(60 vs. 20 s),延長泵注時間是基于更穩定的血流動力學影響考慮。在本研究中,只有 1 例患者在意識消失之后置入喉罩時表現出心血管陽性反應,其他陽性患者均為 MOAA/S≥2 分,表明根據本研究方案,導致意識喪失的苯磺酸瑞馬唑侖劑量結合后續的舒芬太尼、羅庫溴銨可以充分抑制老年患者對喉罩置入的心血管反應。這可能是我們發現抑制喉罩置入心血管反應的 ED50 和 ED95 與引起意識喪失的 ED50 和 ED95 相似的原因。Liu 等[17]觀察到甲苯磺酸瑞馬唑侖導致意識喪失的 ED95 相對較低,A 組(60~69 歲)和 B 組(70~85 歲)的 ED95 分別為 0.118 mg/kg 和 0.090 mg/kg。這種差異可能歸因于苯磺酸鹽和甲苯磺酸鹽之間的差異,以及用于分析的方法不同。本研究采用拋偏倚硬幣序貫法,只有 11% 的陰性患者會減少劑量,而 89% 的患者會維持之前的劑量,與傳統的上下序貫法相比,在減少無效患者的同時,極大地保護了老年患者免受不必要的風險[18]。本研究還評估了泵注苯磺酸瑞馬唑侖對 AI 的影響。泵注苯磺酸瑞馬唑侖后,患者的 AI 可顯著降低。AI 在誘導過程中維持在 40~60,表明 AI 可以作為判斷患者在苯磺酸瑞馬唑侖誘導過程中是否入睡或麻醉深度的指標。
老年患者誘導的另一個問題是血流動力學穩定性。與以前的研究結果[19-21]相似,本項研究表明,緩慢泵注適當劑量的苯磺酸瑞馬唑侖可以維持老年患者的血流動力學穩定;只有 1 例 83 歲的患者在泵注苯磺酸瑞馬唑侖后發生低血壓,這也提示對于更高齡(如 80 歲以上)的患者可能需要進一步延長給藥時間或減少舒芬太尼用量。研究表明,低血壓的可能性隨著瑞馬唑侖劑量的增加而增加[22-23]。這也證明了本研究的結果,即對于老年患者,選擇合適的劑量可以降低誘導后低血壓的可能性。
本研究有一定的局限性。首先,本研究廣泛討論了苯磺酸瑞馬唑侖用于誘導≥60 歲老年患者全身麻醉的 ED50 和 ED95,未仔細區分老年患者的年齡。然而與普通老年患者相比,高齡老人各種生理功能儲備下降更多,對麻醉的耐受性更差,在一定程度上麻醉風險更大[24-26]。其次,該研究僅限于接受擇期手術的相對健康的老年患者。進一步的研究可關注高危老年患者以及患有多種合并癥的患者。
綜上所述,對于 60 歲及以上老年患者實施喉罩全身麻醉誘導時,采用 0.2 mg/kg 苯磺酸瑞馬唑侖靜脈泵注 1 min,同時合用 0.2 μg/kg 舒芬太尼靜脈注射是安全有效的誘導方案。
利益沖突:所有作者聲明不存在利益沖突。
伴隨人口老齡化的趨勢,老年患者所占日間手術比例也在增加[1]。日間手術相對短小,手術刺激更輕,相比氣管內插管全身麻醉,對氣道刺激更小的喉罩越來越多地被應用于日間手術老年患者全身麻醉的氣道管理中。考慮到老年患者對常用全身麻醉藥丙泊酚的循環抑制作用更為敏感[2-5],麻醉科醫師必須謹慎選擇麻醉劑的種類和劑量,降低誘導后低血壓的發生率。瑞馬唑侖是一種新開發的苯二氮?類藥物。研究表明,瑞馬唑侖在全身麻醉中使用時,療效并不遜色于丙泊酚,并且具有更穩定的血液動力學特性[5-6]。一些研究報道了瑞馬唑侖導致意識喪失的有效劑量[7-8],但是這一劑量范圍是否可有效抑制老年患者接受全身麻醉誘導時喉罩置入過程中的心血管反應尚未可知,而且同樣的誘導劑量采用不同的給藥時間效果可能不同。本研究擬探討靜脈泵注瑞馬唑侖抑制老年患者喉罩置入時心血管反應的有效劑量,以及瑞馬唑侖對拋偏倚硬幣序貫法麻醉誘導期間麻醉深度指數(anesthesia depth index, AI)的影響[9-10]。
1 對象與方法
1.1 倫理與注冊
本研究已獲得空軍軍醫大學附屬西京醫院倫理委員會的批準(批件號:KY20222277-F-1),2023 年 1 月 29 日在中國臨床試驗中心注冊(注冊號:ChiCTR2300067838)。試驗于 2023 年 3 月—6 月在空軍軍醫大學附屬西京醫院進行。試驗前向所有患者提供了有關該研究的完整信息,并獲得了所有患者或其家屬的書面知情同意書,遵循 2013 年《赫爾辛基宣言》。
1.2 研究對象
納入標準:① 計劃在喉罩全身麻醉下進行日間手術;② 年齡≥60 歲;③ 美國麻醉醫師協會麻醉風險分級Ⅰ~Ⅲ級;④ 體質量指數 18~30 kg/m2。排除標準:① 患有認知障礙、神經精神疾病;② 1 個月內使用苯二氮?類藥物;③ 對苯二氮?類藥物、瑞馬唑侖及其成分有禁忌證或過敏癥;④ 估計為困難氣道。終止指標:① 在研究中出現危害患者人身安全(心跳驟停、過敏性休克等)的風險;② 在研究中發生受試者不可接受的意外風險情形。
1.3 麻醉方法及有效劑量測定
患者進入手術室后常規監測無創血壓、心率、脈氧飽和度和 AI,并開放靜脈通路。麻醉誘導在患者進入房間后至少 5 min 開始。根據既往研究,確定苯磺酸瑞馬唑侖的首劑量為 0.16 mg/kg[11-12]。
麻醉護士根據誘導劑量將苯磺酸瑞馬唑侖稀釋至 10 mL,60 s 泵注完成。由一位對瑞馬唑侖劑量不知情的研究者在 3 min 內每 20 秒檢查患者改良警覺鎮靜評分(Modified Observer’s Assessment of Alert/Sedation, MOAA/S)[13],在此期間不使用其他藥物。當 MOAA/S<2 分時,靜脈給予舒芬太尼 0.2 μg/kg 和羅庫溴銨 0.6 mg/kg,2 min 后置入喉罩。置入喉罩后 3 min 采用 1% 七氟醚吸入和瑞芬太尼 0.1 μg/(min·kg)靜脈泵注維持麻醉。在麻醉誘導期間,如果平均動脈壓(mean arterial pressure, MAP)比基線血壓低 20%,則靜脈給予麻黃堿 5~10 mg。如果心率<50 次/min,則靜脈注射 0.3~0.5 mg 阿托品。如果低血壓或心動過緩發生在觀察心血管反應的時間窗內(開始給藥至喉罩置入后 2 min)則退出試驗。
采用拋偏倚硬幣法[6]確定下一位患者的瑞馬唑侖劑量,劑量梯度為 0.02 mg/kg。研究者認為序貫研究中藥物劑量梯度應該從真實劑量-反應曲線中標準差的 2/3~3/2 中選擇,根據既往研究中的結果得出瑞馬唑侖半數有效劑量(half effective dose, ED50)標準差為 0.02,最終選擇劑量梯度 0.02 mg/kg[14]。如果前一位患者對喉罩置入的心血管反應呈陽性或鎮靜失敗(MOAA/S≥2 分),則下一位患者瑞馬唑侖劑量增加 1 個梯度;如果前一位患者對喉罩置入為陰性反應,即下一位患者瑞馬唑侖劑量減少 1 個梯度的概率為 11%,維持前一位患者瑞馬唑侖劑量梯度的概率為 89%,本研究使用計算機模擬的偏倚硬幣投擲,并根據偏倚硬幣的次數依次分配受試者的劑量。以往研究表明,從至少 45 例陰性病例中獲得的 ED50 和 95% 有效劑量(95% effective dose, ED95)估計值是準確和穩定的[15-16]。半數有效 AI(half effective AI, AI50)被定義為 50% 的患者 MOAA/S<2 分的 AI。
1.4 心血管陽性反應
根據既往試驗,心血管陽性標準定義為插入喉罩后 2 min 內 MAP 或心率波動≥基線值的 20%,心動過速(心率>120 次/min)或血壓過高[收縮壓>180 mm Hg(1 mm Hg=0.133 kPa)][7]。MOAA/S≥2 分為鎮靜失敗,同樣被認為是陽性反應,注射丙泊酚 0.5~1.0 mg/kg 作為補救藥物,不再觀察心血管反應。
1.5 觀察指標
記錄瑞馬唑侖藥物誘導劑量,誘導前 5 min(T0)(基線值)、誘導后 1 min(T1)(瑞馬唑侖泵注完成后 1 min)、喉罩置入后 1 min(T2)、喉罩置入后 2 min(T3)和喉罩置入后 5 min(T4)的血壓、心率和 AI 以及麻醉誘導期間心動過緩、注射痛的發生情況。
1.6 統計學方法
采用 SPSS 26.0 軟件進行統計分析。使用 Shapiro-Wilk 檢驗評估除 ED50、ED95、AI50 之外所有連續變量的正態性,均服從正態分布,采用均數±標準差表示;計數資料以例數和/或百分數表示。采用單因素重復測量方差分析對連續變量收縮壓、舒張壓、MAP、心率和 AI 進行分析,兩兩比較采用 Dunnett’s T3 檢驗。采用 Probit 法計算瑞馬唑侖的 ED50、ED95、AI50 及其 95% 置信區間(confidence interval, CI)[8]。使用 GraphPad Prism 5.0 軟件繪制圖表。雙側檢驗水準 α=0.05。
2 結果
2.1 納入患者基本資料
共有 56 例老年患者接受了篩選,1 例患者因拒絕參加而被排除,1 例患者因暫停手術而被排除,1 例 83 歲合并有高血壓、糖尿病、腦梗死、冠心病的男性患者在喉罩置入前 MAP 從 102 mm Hg 下降到 53 mm Hg,給予了麻黃堿 6 mg 靜脈注射后血壓回升,予以剔除。最終入組 53 例患者,其中 45 例為陰性病例(圖1)。患者的平均年齡為(70.13±7.09)歲,其中 73.6%(39 例)為男性,體質量指數為(22.949±2.935) kg/m2,美國麻醉醫師協會分級Ⅱ級 44 例、Ⅲ級 9 例。其中合并有高血壓 11 例,心血管疾病 6 例,腦血管疾病 4 例,糖尿病 9 例,肺部疾病 1 例,甲狀腺功能減退 1 例,消化道疾病 2 例。包含的手術類型為疝修補術 37 例,腹腔鏡下膽囊切除術 10 例,乳腺手術 2 例,關節鏡手術 3 例,輸尿管鏡手術 1 例。
 圖1
序貫試驗流程圖
圖1
序貫試驗流程圖
MOAA/S:改良警覺鎮靜評分;MAP:平均動脈壓;RM:瑞馬唑侖
2.2 有效劑量測定
在有效劑量試驗中,苯磺酸瑞馬唑侖抑制喉罩插入心血管反應的 ED50 為 0.154 mg/kg[95%CI(0.034,0.170)mg/kg],ED95 為 0.207 mg/kg[95%CI(0.190,0.614)mg/kg]。苯磺酸瑞馬唑侖誘導后喉罩置入心血管反應結果如圖2 所示,53 例患者中有 8 例陽性,1 號患者是心血管反應陽性,表現為喉罩置入 1 min 的 MAP(105 mm Hg)波動超過基線 MAP(79 mm Hg) 20%,其余 7 例為鎮靜評分未達標判定為陽性。苯磺酸瑞馬唑侖意識喪失的 AI50 為 64.119[95%CI(60.609,69.984)]。
 圖2
老年患者喉罩置入心血管反應結果
圖2
老年患者喉罩置入心血管反應結果
53 例患者中有 8 例陽性,1 號患者是心血管反應陽性,其余 7 例為鎮靜評分未達標判定為陽性
2.3 麻醉誘導期間血流動力學及 AI 變化
不同時間患者血壓、心率及 AI 見表1。與基線數據相比,誘導后 1 min 及喉罩置入后 1、2、5 min 收縮壓和 MAP 均下降(P<0.001)。喉罩置入后 1、2、5 min 舒張壓均低于基線(P<0.001)。喉罩置入后 5 min 的心率低于基線(P=0.002)。誘導后 1 min 及喉罩置入后 1、2、5 min 的 AI 均低于基線(P<0.001)。所有患者均未出現心動過緩或注射疼痛。
3 討論
本研究中我們使用了由瑞馬唑侖、舒芬太尼和羅庫溴銨組成的聯合藥物誘導方案,因為該組合在臨床實踐中常用。在這種情況下,我們分析瑞馬唑侖的合適劑量,可為老年患者的喉罩置入提供現實條件。Chae 等[12]發現,0.19~0.25 mg/kg 是 60~80 歲接受全身麻醉患者的最佳瑞馬唑侖劑量,基于 ED95 與意識喪失相關。本研究結果與其相似,但本研究中靜脈泵注瑞馬唑侖的時間更長(60 vs. 20 s),延長泵注時間是基于更穩定的血流動力學影響考慮。在本研究中,只有 1 例患者在意識消失之后置入喉罩時表現出心血管陽性反應,其他陽性患者均為 MOAA/S≥2 分,表明根據本研究方案,導致意識喪失的苯磺酸瑞馬唑侖劑量結合后續的舒芬太尼、羅庫溴銨可以充分抑制老年患者對喉罩置入的心血管反應。這可能是我們發現抑制喉罩置入心血管反應的 ED50 和 ED95 與引起意識喪失的 ED50 和 ED95 相似的原因。Liu 等[17]觀察到甲苯磺酸瑞馬唑侖導致意識喪失的 ED95 相對較低,A 組(60~69 歲)和 B 組(70~85 歲)的 ED95 分別為 0.118 mg/kg 和 0.090 mg/kg。這種差異可能歸因于苯磺酸鹽和甲苯磺酸鹽之間的差異,以及用于分析的方法不同。本研究采用拋偏倚硬幣序貫法,只有 11% 的陰性患者會減少劑量,而 89% 的患者會維持之前的劑量,與傳統的上下序貫法相比,在減少無效患者的同時,極大地保護了老年患者免受不必要的風險[18]。本研究還評估了泵注苯磺酸瑞馬唑侖對 AI 的影響。泵注苯磺酸瑞馬唑侖后,患者的 AI 可顯著降低。AI 在誘導過程中維持在 40~60,表明 AI 可以作為判斷患者在苯磺酸瑞馬唑侖誘導過程中是否入睡或麻醉深度的指標。
老年患者誘導的另一個問題是血流動力學穩定性。與以前的研究結果[19-21]相似,本項研究表明,緩慢泵注適當劑量的苯磺酸瑞馬唑侖可以維持老年患者的血流動力學穩定;只有 1 例 83 歲的患者在泵注苯磺酸瑞馬唑侖后發生低血壓,這也提示對于更高齡(如 80 歲以上)的患者可能需要進一步延長給藥時間或減少舒芬太尼用量。研究表明,低血壓的可能性隨著瑞馬唑侖劑量的增加而增加[22-23]。這也證明了本研究的結果,即對于老年患者,選擇合適的劑量可以降低誘導后低血壓的可能性。
本研究有一定的局限性。首先,本研究廣泛討論了苯磺酸瑞馬唑侖用于誘導≥60 歲老年患者全身麻醉的 ED50 和 ED95,未仔細區分老年患者的年齡。然而與普通老年患者相比,高齡老人各種生理功能儲備下降更多,對麻醉的耐受性更差,在一定程度上麻醉風險更大[24-26]。其次,該研究僅限于接受擇期手術的相對健康的老年患者。進一步的研究可關注高危老年患者以及患有多種合并癥的患者。
綜上所述,對于 60 歲及以上老年患者實施喉罩全身麻醉誘導時,采用 0.2 mg/kg 苯磺酸瑞馬唑侖靜脈泵注 1 min,同時合用 0.2 μg/kg 舒芬太尼靜脈注射是安全有效的誘導方案。
利益沖突:所有作者聲明不存在利益沖突。