引用本文: 梁杰, 吳明華, 蔡玲, 張映華, 王俊玲, 張浩軍. 甘肅省三級甲等醫院醫院感染危險因素分析及預測模型構建. 華西醫學, 2024, 39(3): 406-411. doi: 10.7507/1002-0179.202401049 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
醫院感染也稱為醫療保健相關感染,是指患者在醫療機構接受醫療服務過程中的獲得性感染。醫院感染對社會和患者造成嚴重負擔,在美國和歐洲,醫院感染是導致死亡的主要原因之一[1]。此外,醫院感染還導致住院時間延長,微生物對抗菌藥物耐藥性增加,以及患者、家庭和經濟負擔加重。發達國家和中低收入國家的醫院感染患病率估計分別在 3.5%~12% 和 5.7%~19.1%[2]。據一項覆蓋歐洲 3 個國家的研究報道,減少一半的醫院感染可以挽救 100 條生命和節約近 7000 個住院日[3]。而國內的一項 Meta 分析研究表明,由醫院感染引起的每例患者的總醫療支出、藥品支出和住院天數的增加分別為 24881.37 元、9438.46 元和 13.89 d[4]。如何進行預防,探究其危險因素成為了醫院感染的研究熱點。醫院感染管理工作在醫院內參與人數廣,涉及學科較多,導致其相關危險因素較多,包括患者自身的健康狀況、年齡、生活習慣、基礎疾病等,現代診療技術和侵入性檢查、手衛生、器官移植等,直接損害免疫系統的因素、放療、化療、免疫抑制劑、抗生素用藥[5]等,以及醫院消毒環境、設施配備[6]、管理水平等。國內外對于重點科室或患者人群中的醫院感染危險因素已有研究,但針對綜合性醫院內各類醫院感染開展的研究比較有限。本研究采用 1∶1 匹配病例對照研究方法,希望在醫院整體水平探尋醫院感染的獨立危險因素,為醫院管理人員提供有針對性的預防和控制策略,降低醫院感染的發生率,整體提高醫院感染的預防效果。
1 對象與方法
本研究為 1∶1 匹配病例對照研究,研究方案已通過甘肅省第二人民醫院醫學倫理委員會批準(倫理審查號:GSSEY2024-KY003-01)。
1.1 研究對象
1.1.1 病例組
采用回顧性研究方法,將甘肅省人民醫院 2021 年 1 月—12 月所有醫院感染患者作為病例組研究人群,所有患者均由醫院感染專職管理人員進行醫院感染診斷。納入標準:① 臨床資料完整;② 符合國家制定的醫院感染診斷標準[7]。共收集 690 例患者數據。
1.1.2 對照組
采用 1∶1 匹配方法,精確匹配入院科室,模糊匹配年齡(相差在 2 歲以內),在 2021 年的所有住院患者中選取 690 例未發生醫院感染的患者為對照組。納入標準:① 臨床資料完整;② 住院時間超過 48 h。
1.1.3 模型外部驗證
按照病例組及對照組病例收集標準,收集同時間段內甘肅省內其他 3 所醫院(慶陽市人民醫院、隴南市人民醫院、武威市涼州醫院)的歷史病例數據,共收集病例組及對照組數據 2604 例。
1.2 資料收集
回顧性收集醫院感染預警管理系統、患者電子病歷查詢平臺采集的醫院感染監測數據,獲取患者醫院感染情況,以及住院患者個體情況(年齡、性別、吸煙飲酒史)、診療情況(基礎疾病情況、手術次數、侵入性操作情況、住院費用、住院時間)、入院檢查結果(血常規、生化指標)的正常或異常情況和藥物(抗菌藥物、激素藥物)使用情況等資料。其中基礎疾病包括 3 種:一是基礎代謝障礙,如內分泌失調、糖尿病等;二是免疫功能低下,如艾滋病等;三是有重大的慢性消耗性疾病,如腫瘤、高血壓等。
1.3 統計學方法
采用 SPSS 24.0 軟件進行單因素分析。計量資料不服從正態分布,采用中位數(下四分位數,上四分位數)進行描述;計數資料采用頻數和/或百分數進行描述。單因素分析中,計量資料采用 Mann-Whitney U 檢驗,計數資料采用χ2 檢驗;檢驗水準為 α=0.05(雙側)。使用 R studio 軟件,并借助 bestglm 包進行多因素 logistic 回歸分析,獲得比值比(odds ratio, OR)及 95% 置信區間(confidence interval, CI),并建立預測模型。將甘肅省人民醫院 1380 例數據的 80% 作為模型的訓練集,其余 20% 作為測試集用于內部驗證;將甘肅省內其他 3 所醫院的病例數據用于外部驗證。采用靈敏度、特異度、準確率、受試者操作特征曲線下面積(area under the curve, AUC)作為模型的評價指標。
2 結果
2.1 患者流行病學特征和臨床危險因素
研究期限內共收集到甘肅省人民醫院符合醫院感染診斷的病例 690 例,相應地 1∶1 匹配對照組病例 690 例。病例組與對照組患者在年齡、性別、入院時皮膚黏膜破損出血情況、放療方面比較差異無統計學意義(P>0.05),而在化療、吸煙、飲酒、內鏡治療等 19 個方面差異有統計學意義(P<0.05),見表1。感染組平均住院時長相較于對照組患者延長了 14.3 d;平均住院費用增長了 71297 元,增加百分比為 73.6%。
2.2 醫院感染獨立危險因素分析
將甘肅省人民醫院 1380 例數據的 80% 作為模型的訓練集,以是否發生醫院感染為因變量(0 表示未發生;1 表示發生),將上述除住院時長、住院費用及出院類型以外的 16 個單因素分析有統計學意義的變量作為自變量,進行多因素 logistic 向后 Wald 逐步回歸分析。對特征指標進行數值編碼和連續變量共線性檢驗,結果顯示,各連續變量因素間的共線性較弱。見表2。
Hosmer-Lemeshow 檢驗和 Omnibus 檢驗結果顯示模型建立良好。模型結果顯示,內鏡治療操作、留置導尿管、器官移植/人工制品植入、輸血及血液制品、糖皮質激素、基礎疾病數量、住院期間手術次數 7 個因素是醫院感染的危險因素(P<0.05)。預測模型回歸方程為:logit(P)=?2.208+1.212×內鏡治療操作+1.131×留置導尿管+1.142×器官移植/人工制品植入+1.227×輸血及血液制品+0.812×糖皮質激素+0.180×基礎疾病數量+0.200×住院期間手術次數。見表3。
2.3 回歸模型預測評價
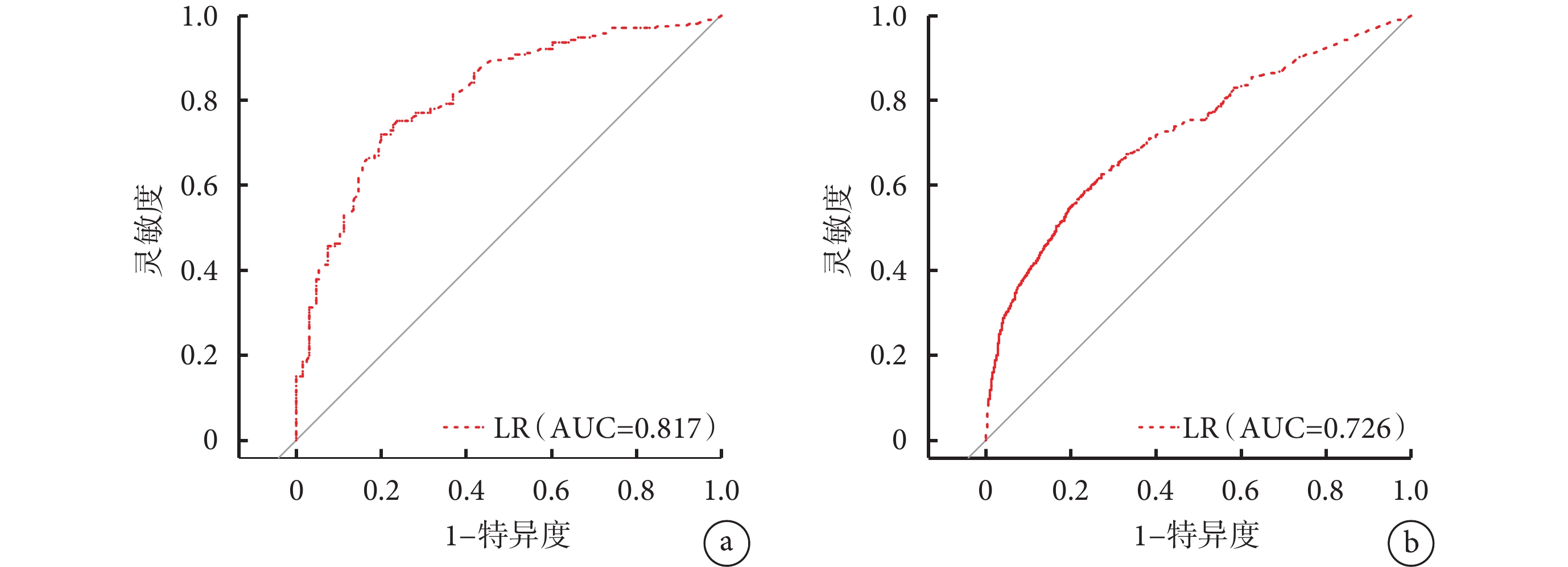
按照診斷概率 logit(P)繪制醫院感染預測曲線,計算模型評價指標。內部驗證集模型靈敏度為 72.857%,特異度為 77.206%,準確率為 76.692%,AUC 為 0.817;外部驗證模型靈敏度為 63.705%,特異度為 70.934%,準確率為 68.669%,AUC 為 0.726。見圖1。
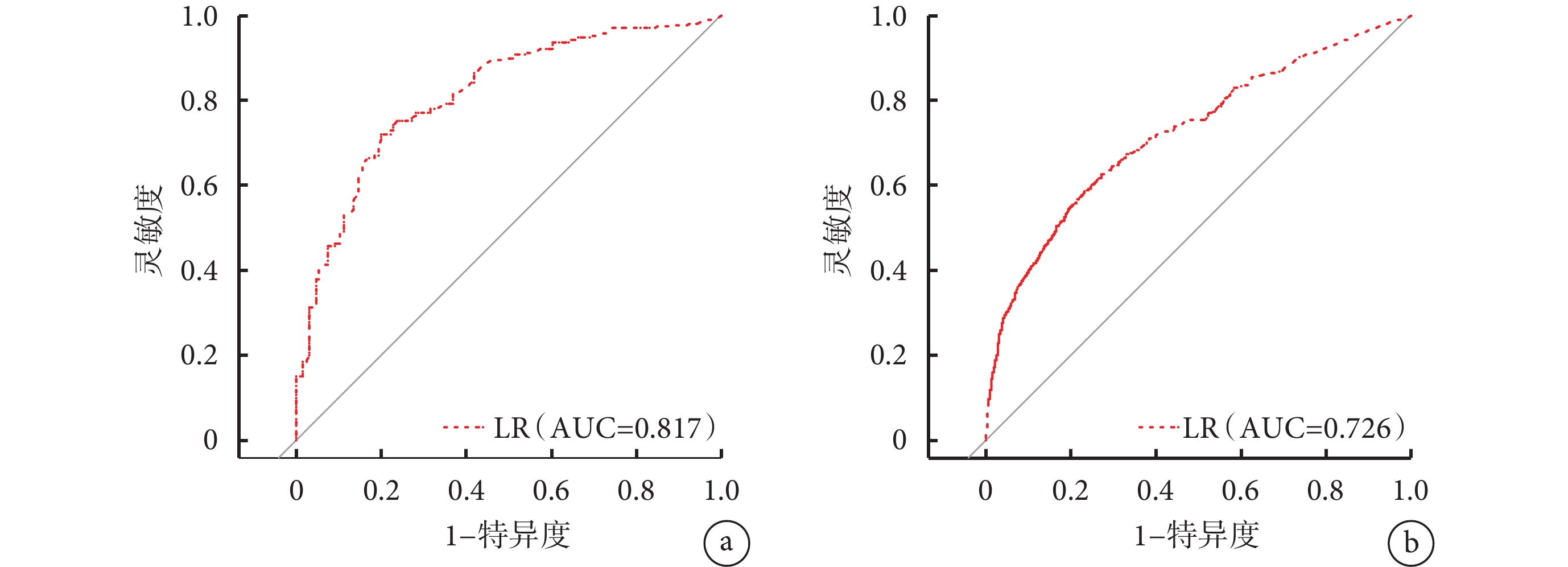 圖1
預測模型預測患者醫院感染的受試者操作特征曲線
圖1
預測模型預測患者醫院感染的受試者操作特征曲線
a. 內部數據集;b. 外部數據集。LR:logistic 回歸預測模型;AUC:曲線下面積
3 討論
目前,醫院感染作為醫院醫療質量評價中的負面指標愈加受到醫療管理者的重視,相關領域內的研究很多。醫院感染患者在醫院接觸到的人員、治療、環境多種多樣,為控制變量,多數研究集中在具體的學科、疾病中[8-9]。同時,在住院治療的患者中也存在著可以跨越臨床學科、具體疾病的共同因素,本研究中所列舉的危險因素在各項研究中也有所提及,但少見探討其作為獨立危險因素的價值。
本研究顯示,與非醫院感染患者相比,醫院感染患者在重復住院、住院時長、住院費用、疾病預后方面有差異。醫院感染已經在部分疾病中被證明是初次治療失效[10]、患者多次重返住院的獨立危險因素[11]。我國從 2011 年開始關注住院患者出院 31 d 內再住院率的監測,目前國內的大型醫院的 31 d 內再住院率為 2.85%~4.75%[12],控制醫院感染產生的再住院問題是減少住院人次、控制醫療費用增長不可忽略的關鍵點。本研究中,醫院感染導致的平均住院時長相較于非醫院感染患者延長了 14.3 d,在國內相同研究中基本處于平均水平[13],而平均住院費用相應增長了 71297 元,增加百分比為 73.6%,與醫院感染的總體研究負擔相似[13],但在嚴重疾病的研究中有明顯的放大效應[14]。醫院感染作為一種嚴重的并發癥,增加了患者的死亡風險。本研究中,醫院感染組的死亡人數[79 例(11.45%)]明顯高于對照組[24 例(3.48%)]。
在獨立危險因素分析中,我們發現醫院感染患者的內鏡治療操作、留置導尿管、器官移植/人工制品植入、輸血及血液制品、糖皮質激素、基礎疾病數量和住院期間手術次數是醫院感染的獨立危險因素。內鏡治療操作是內外科手術治療之外常用的侵入性治療手段,但其帶來的風險也是有目共睹[15],本研究也顯示內鏡治療操作將增大醫院感染風險。Eickhoff 等[16]的綜述納入了經內鏡逆行性胰膽管造影術、胃鏡和結腸鏡、纖維支氣管鏡的污染和感染風險,發現目前這 3 種內鏡研究的結論存在差異,但同時也指出,內鏡的表面污染(不一定導致感染)情況是客觀存在的。器官移植帶來的致命感染風險已被證明和移植前的合并癥、手術過程中物理屏障的破壞以及住院期間接觸到的院內病原體直接相關[17],而且移植后感染的受者死亡風險高于未感染的受者[18]。在醫院感染暴發和疾病大流行期間,器官移植也被證明獲得的健康效益(主要指標為生命年和質量調整生存年)及經濟效益要小于散發時期[19-20]。這些證據說明,對于醫院感染來說,器官移植人群是重點人群,而且在器官移植人群之中,醫院感染是具有巨大健康破壞性的事件。基礎疾病數量和住院期間手術次數是醫院感染危險度較低的危險因素,與王美霞等[21]的研究結果一致。臨床上糖皮質激素的使用指征較多,在不同的臨床專業中,糖皮質激素表現出不同的感染傾向。Schwingshackl 等[22]認為在小兒急性呼吸窘迫綜合征患者中長期糖皮質激素治療與醫院感染風險的增加無關[OR=0.61,95%CI(0.35,1.04),P=0.07],而 Tang 等[23]關于重癥監護病房重癥肺炎患者的循證研究表明,使用糖皮質激素可顯著增加重癥肺炎患者院內感染的發生率[相對危險度=1.36,95%CI(1.01,1.82),P=0.04]。本研究顯示使用糖皮質激素是醫院感染的危險因素(OR=2.253),可能是由于醫院感染的感染部位多為下呼吸道感染導致的。
本研究存在一定局限性。第一,研究內容為回顧性臨床資料,患者有些信息未能收集,如患者營養狀況、自理能力等,存在相關性較強的指標缺失,可能存在一定的信息偏倚。第二,本研究采用病例對照研究,因素與結局的關聯強度較有限,無法證明其因果關系,因此未來應開展多中心前瞻性隊列研究,納入更多的相關因素充分探討住院患者發生醫院感染的原因。
綜上所述,本研究將醫院住院患者的一般情況進行匹配,根據多因素 logistic 回歸分析結果構建預測模型,內部和外部驗證結果顯示回歸模型對患者醫院感染具有較好的預測價值,可為醫院管理人員制定預防和控制策略、降低醫院感染發生率、提高醫院感染預防效果提供參考。
利益沖突:所有作者聲明不存在利益沖突。
醫院感染也稱為醫療保健相關感染,是指患者在醫療機構接受醫療服務過程中的獲得性感染。醫院感染對社會和患者造成嚴重負擔,在美國和歐洲,醫院感染是導致死亡的主要原因之一[1]。此外,醫院感染還導致住院時間延長,微生物對抗菌藥物耐藥性增加,以及患者、家庭和經濟負擔加重。發達國家和中低收入國家的醫院感染患病率估計分別在 3.5%~12% 和 5.7%~19.1%[2]。據一項覆蓋歐洲 3 個國家的研究報道,減少一半的醫院感染可以挽救 100 條生命和節約近 7000 個住院日[3]。而國內的一項 Meta 分析研究表明,由醫院感染引起的每例患者的總醫療支出、藥品支出和住院天數的增加分別為 24881.37 元、9438.46 元和 13.89 d[4]。如何進行預防,探究其危險因素成為了醫院感染的研究熱點。醫院感染管理工作在醫院內參與人數廣,涉及學科較多,導致其相關危險因素較多,包括患者自身的健康狀況、年齡、生活習慣、基礎疾病等,現代診療技術和侵入性檢查、手衛生、器官移植等,直接損害免疫系統的因素、放療、化療、免疫抑制劑、抗生素用藥[5]等,以及醫院消毒環境、設施配備[6]、管理水平等。國內外對于重點科室或患者人群中的醫院感染危險因素已有研究,但針對綜合性醫院內各類醫院感染開展的研究比較有限。本研究采用 1∶1 匹配病例對照研究方法,希望在醫院整體水平探尋醫院感染的獨立危險因素,為醫院管理人員提供有針對性的預防和控制策略,降低醫院感染的發生率,整體提高醫院感染的預防效果。
1 對象與方法
本研究為 1∶1 匹配病例對照研究,研究方案已通過甘肅省第二人民醫院醫學倫理委員會批準(倫理審查號:GSSEY2024-KY003-01)。
1.1 研究對象
1.1.1 病例組
采用回顧性研究方法,將甘肅省人民醫院 2021 年 1 月—12 月所有醫院感染患者作為病例組研究人群,所有患者均由醫院感染專職管理人員進行醫院感染診斷。納入標準:① 臨床資料完整;② 符合國家制定的醫院感染診斷標準[7]。共收集 690 例患者數據。
1.1.2 對照組
采用 1∶1 匹配方法,精確匹配入院科室,模糊匹配年齡(相差在 2 歲以內),在 2021 年的所有住院患者中選取 690 例未發生醫院感染的患者為對照組。納入標準:① 臨床資料完整;② 住院時間超過 48 h。
1.1.3 模型外部驗證
按照病例組及對照組病例收集標準,收集同時間段內甘肅省內其他 3 所醫院(慶陽市人民醫院、隴南市人民醫院、武威市涼州醫院)的歷史病例數據,共收集病例組及對照組數據 2604 例。
1.2 資料收集
回顧性收集醫院感染預警管理系統、患者電子病歷查詢平臺采集的醫院感染監測數據,獲取患者醫院感染情況,以及住院患者個體情況(年齡、性別、吸煙飲酒史)、診療情況(基礎疾病情況、手術次數、侵入性操作情況、住院費用、住院時間)、入院檢查結果(血常規、生化指標)的正常或異常情況和藥物(抗菌藥物、激素藥物)使用情況等資料。其中基礎疾病包括 3 種:一是基礎代謝障礙,如內分泌失調、糖尿病等;二是免疫功能低下,如艾滋病等;三是有重大的慢性消耗性疾病,如腫瘤、高血壓等。
1.3 統計學方法
采用 SPSS 24.0 軟件進行單因素分析。計量資料不服從正態分布,采用中位數(下四分位數,上四分位數)進行描述;計數資料采用頻數和/或百分數進行描述。單因素分析中,計量資料采用 Mann-Whitney U 檢驗,計數資料采用χ2 檢驗;檢驗水準為 α=0.05(雙側)。使用 R studio 軟件,并借助 bestglm 包進行多因素 logistic 回歸分析,獲得比值比(odds ratio, OR)及 95% 置信區間(confidence interval, CI),并建立預測模型。將甘肅省人民醫院 1380 例數據的 80% 作為模型的訓練集,其余 20% 作為測試集用于內部驗證;將甘肅省內其他 3 所醫院的病例數據用于外部驗證。采用靈敏度、特異度、準確率、受試者操作特征曲線下面積(area under the curve, AUC)作為模型的評價指標。
2 結果
2.1 患者流行病學特征和臨床危險因素
研究期限內共收集到甘肅省人民醫院符合醫院感染診斷的病例 690 例,相應地 1∶1 匹配對照組病例 690 例。病例組與對照組患者在年齡、性別、入院時皮膚黏膜破損出血情況、放療方面比較差異無統計學意義(P>0.05),而在化療、吸煙、飲酒、內鏡治療等 19 個方面差異有統計學意義(P<0.05),見表1。感染組平均住院時長相較于對照組患者延長了 14.3 d;平均住院費用增長了 71297 元,增加百分比為 73.6%。
2.2 醫院感染獨立危險因素分析
將甘肅省人民醫院 1380 例數據的 80% 作為模型的訓練集,以是否發生醫院感染為因變量(0 表示未發生;1 表示發生),將上述除住院時長、住院費用及出院類型以外的 16 個單因素分析有統計學意義的變量作為自變量,進行多因素 logistic 向后 Wald 逐步回歸分析。對特征指標進行數值編碼和連續變量共線性檢驗,結果顯示,各連續變量因素間的共線性較弱。見表2。
Hosmer-Lemeshow 檢驗和 Omnibus 檢驗結果顯示模型建立良好。模型結果顯示,內鏡治療操作、留置導尿管、器官移植/人工制品植入、輸血及血液制品、糖皮質激素、基礎疾病數量、住院期間手術次數 7 個因素是醫院感染的危險因素(P<0.05)。預測模型回歸方程為:logit(P)=?2.208+1.212×內鏡治療操作+1.131×留置導尿管+1.142×器官移植/人工制品植入+1.227×輸血及血液制品+0.812×糖皮質激素+0.180×基礎疾病數量+0.200×住院期間手術次數。見表3。
2.3 回歸模型預測評價
按照診斷概率 logit(P)繪制醫院感染預測曲線,計算模型評價指標。內部驗證集模型靈敏度為 72.857%,特異度為 77.206%,準確率為 76.692%,AUC 為 0.817;外部驗證模型靈敏度為 63.705%,特異度為 70.934%,準確率為 68.669%,AUC 為 0.726。見圖1。
 圖1
預測模型預測患者醫院感染的受試者操作特征曲線
圖1
預測模型預測患者醫院感染的受試者操作特征曲線
a. 內部數據集;b. 外部數據集。LR:logistic 回歸預測模型;AUC:曲線下面積
3 討論
目前,醫院感染作為醫院醫療質量評價中的負面指標愈加受到醫療管理者的重視,相關領域內的研究很多。醫院感染患者在醫院接觸到的人員、治療、環境多種多樣,為控制變量,多數研究集中在具體的學科、疾病中[8-9]。同時,在住院治療的患者中也存在著可以跨越臨床學科、具體疾病的共同因素,本研究中所列舉的危險因素在各項研究中也有所提及,但少見探討其作為獨立危險因素的價值。
本研究顯示,與非醫院感染患者相比,醫院感染患者在重復住院、住院時長、住院費用、疾病預后方面有差異。醫院感染已經在部分疾病中被證明是初次治療失效[10]、患者多次重返住院的獨立危險因素[11]。我國從 2011 年開始關注住院患者出院 31 d 內再住院率的監測,目前國內的大型醫院的 31 d 內再住院率為 2.85%~4.75%[12],控制醫院感染產生的再住院問題是減少住院人次、控制醫療費用增長不可忽略的關鍵點。本研究中,醫院感染導致的平均住院時長相較于非醫院感染患者延長了 14.3 d,在國內相同研究中基本處于平均水平[13],而平均住院費用相應增長了 71297 元,增加百分比為 73.6%,與醫院感染的總體研究負擔相似[13],但在嚴重疾病的研究中有明顯的放大效應[14]。醫院感染作為一種嚴重的并發癥,增加了患者的死亡風險。本研究中,醫院感染組的死亡人數[79 例(11.45%)]明顯高于對照組[24 例(3.48%)]。
在獨立危險因素分析中,我們發現醫院感染患者的內鏡治療操作、留置導尿管、器官移植/人工制品植入、輸血及血液制品、糖皮質激素、基礎疾病數量和住院期間手術次數是醫院感染的獨立危險因素。內鏡治療操作是內外科手術治療之外常用的侵入性治療手段,但其帶來的風險也是有目共睹[15],本研究也顯示內鏡治療操作將增大醫院感染風險。Eickhoff 等[16]的綜述納入了經內鏡逆行性胰膽管造影術、胃鏡和結腸鏡、纖維支氣管鏡的污染和感染風險,發現目前這 3 種內鏡研究的結論存在差異,但同時也指出,內鏡的表面污染(不一定導致感染)情況是客觀存在的。器官移植帶來的致命感染風險已被證明和移植前的合并癥、手術過程中物理屏障的破壞以及住院期間接觸到的院內病原體直接相關[17],而且移植后感染的受者死亡風險高于未感染的受者[18]。在醫院感染暴發和疾病大流行期間,器官移植也被證明獲得的健康效益(主要指標為生命年和質量調整生存年)及經濟效益要小于散發時期[19-20]。這些證據說明,對于醫院感染來說,器官移植人群是重點人群,而且在器官移植人群之中,醫院感染是具有巨大健康破壞性的事件。基礎疾病數量和住院期間手術次數是醫院感染危險度較低的危險因素,與王美霞等[21]的研究結果一致。臨床上糖皮質激素的使用指征較多,在不同的臨床專業中,糖皮質激素表現出不同的感染傾向。Schwingshackl 等[22]認為在小兒急性呼吸窘迫綜合征患者中長期糖皮質激素治療與醫院感染風險的增加無關[OR=0.61,95%CI(0.35,1.04),P=0.07],而 Tang 等[23]關于重癥監護病房重癥肺炎患者的循證研究表明,使用糖皮質激素可顯著增加重癥肺炎患者院內感染的發生率[相對危險度=1.36,95%CI(1.01,1.82),P=0.04]。本研究顯示使用糖皮質激素是醫院感染的危險因素(OR=2.253),可能是由于醫院感染的感染部位多為下呼吸道感染導致的。
本研究存在一定局限性。第一,研究內容為回顧性臨床資料,患者有些信息未能收集,如患者營養狀況、自理能力等,存在相關性較強的指標缺失,可能存在一定的信息偏倚。第二,本研究采用病例對照研究,因素與結局的關聯強度較有限,無法證明其因果關系,因此未來應開展多中心前瞻性隊列研究,納入更多的相關因素充分探討住院患者發生醫院感染的原因。
綜上所述,本研究將醫院住院患者的一般情況進行匹配,根據多因素 logistic 回歸分析結果構建預測模型,內部和外部驗證結果顯示回歸模型對患者醫院感染具有較好的預測價值,可為醫院管理人員制定預防和控制策略、降低醫院感染發生率、提高醫院感染預防效果提供參考。
利益沖突:所有作者聲明不存在利益沖突。