引用本文: 賴婷, 吳明瓏, 胡凱利, 胡嘉欣, 周欣可. 全髖關節置換術后患者運動恐懼軌跡的潛在類別及影響因素分析. 華西醫學, 2024, 39(10): 1571-1578. doi: 10.7507/1002-0179.202406050 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
全髖關節置換術(total hip arthroplasty, THA)是終末期髖關節疾病的主要治療方法,通過植入人工關節假體來替代受損關節,以減輕疼痛和功能障礙[1]。隨著社會老齡化的加劇,接受該手術的患者數量逐年增加[2]。《髖膝關節置換圍手術期加速康復專家共識》推薦患者術后早期下床活動及功能鍛煉[3],然而研究發現術后當天僅有 9.4% 的患者早期活動[4],其中運動恐懼是阻礙 THA 患者術后運動康復的重要因素[5]。運動恐懼是指在遭受疼痛或傷害后,個體對身體活動和鍛煉產生過度而無法理性控制的恐懼[6]。研究發現在肌肉骨骼疾病中,運動恐懼與患者在多個維度上的健康狀況之間存在相關,包括體力活動水平、自我報告的身體機能、功能狀態、步態速度、軀體殘疾、心理障礙和生活質量等[7-8]。因此,在 THA 術后的管理中,阻斷高程度運動恐懼水平的形成,對于幫助患者脫離惡性循環走向康復至關重要。既往關于 THA 術后患者運動恐懼的研究多集中于系統綜述以及橫斷面研究,提示患者的人口學資料和疾病特征、心理生理狀態、社會支持等可能是預測運動恐懼水平的重要因子[9-10],但目前尚缺乏 THA 術后患者運動恐懼動態變化的縱向研究。本研究調查分析了 THA 術后患者運動恐懼發展軌跡及其影響因素,旨在為臨床醫護人員識別不同運動恐懼群體,明確最佳干預時間節點、制訂個性化干預措施提供新思路。
1 對象與方法
1.1 研究對象
采用方便抽樣法,選取 2023 年 2 月—6 月于華中科技大學同濟醫學院附屬同濟醫院、武漢市第四醫院、武漢大學中南醫院骨科病房行 THA 的患者作為調查對象。納入標準:① 知情并同意參與本研究;② 首次接受單側 THA;③ 意識清晰,能夠有效交流。排除標準:① 由其他疾病導致功能障礙;② 病情危重或合并嚴重心、腦、腎等重要臟器功能障礙;③ 精神病史、認知障礙。樣本量取自變量的 5~10 倍,本研究通過查閱文獻并綜合專家意見共納入 18 個預測影響變量,考慮 20% 失訪率,樣本量需 108~216 例。本研究已通過華中科技大學同濟醫學院附屬同濟醫院倫理委員會審批(TJ-IRB20230456),調查對象均簽署知情同意書。
1.2 方法
1.2.1 調查工具
① 通過文獻回顧編制一般資料調查表。社會人口學資料和疾病相關資料包括性別、年齡、體質量指數、職業、居住地、婚姻狀況、術前慢性合并癥、跌倒史、手術部位等。
② 使用恐動癥 Tampa 評分量表測量 THA 患者的運動恐懼程度。該量表由 Kori 等[6]編制,包含 17 個條目,每個條目都使用 Likert 4 級評分法進行評分,其中項目 4、8、12、16 采用反向計分方式;總分范圍在 17~68 分,得分>37 分被視為有恐動癥,分數越高代表患者的運動恐懼水平也越高。2012 年胡文[11]對該量表進行了中文版本的漢化處理。本研究中該量表4次收集資料的 Cronbach α 系數分別為 0.801、0.811、0.761、0.821。
③ 采用運動自我效能量表評估患者的運動自我效能。該量表由 Resnick 等[12]開發,中國臺灣學者 Lee 等[13]翻譯并漢化,共包含 9 個條目,從“沒什么信心”到“非常有信心”,分數越高代表自我效能感越強。本研究中該量表4次收集資料的 Cronbach α 系數分別為 0.872、0.827、0.812、0.848。
④ 采用 Groningen 骨科社會支持量表[14]測量 THA 術后患者的社會支持程度。該量表包括感知社會支持(7 個條目)和工具性支持(5 個條目)2 個維度,各條目從“從來沒有”至“經常”依次賦以 0~3 分,總分為 0~36 分,總分越高表示社會支持情況越好。本研究中該量表4次收集資料的 Cronbach α 系數分別為 0.885、0.876、0.860、0.702。
⑤ 采用廣泛性焦慮障礙量表[15]診斷患者的焦慮癥狀,共 2 個條目,從“無癥狀”到“幾乎每天有癥狀”依次賦以 0~3 分,總分為 0~6 分,總分≥3 分判定為焦慮狀態。本研究中該量表4次收集資料的 Cronbach α 系數分別為 0.723、0.776、0.742、0.715。
⑥ 采用患者健康問卷抑郁量表[16]篩查抑郁障礙,共 2 個條目,從“無癥狀”到“幾乎每天有癥狀”依次賦以 0~3 分,總分為 0~6 分,總分≥3 分被判定為抑郁狀態。本研究中該量表4次收集資料的 Cronbach α 系數分別為 0.733、0.736、0.773、0.742。
⑦ 采用疼痛視覺模擬評分表[17]評估患側髖關節疼痛程度。量表為標有 10 個刻度的橫線,從左到右依次為 0~10 分,0 分代表無痛,10 分代表劇痛,患者依據自身感受在直尺上標出 1 個數值位置以表示其當前的疼痛,分值越高代表患者疼痛感越強烈。
1.2.2 資料收集及質量控制方法
THA 患者麻醉蘇醒后即開始進行踝泵練習,疼痛不明顯者還可行股四頭肌訓練,據此,本研究于術后 1~2 d 收集基線資料(T1);基于損傷的愈合階段,骨科的康復過程可被劃分為 3 個階段:急性期(術后 1~2 周)、亞急性期(術后 3~8 周)和中后期(術后 9~12 周及之后),因此隨訪資料收集時間點定為術后 1 周(T2)、術后 1 個月(T3)和術后 3 個月(T4)[18-19]。經醫院倫理委員會、各醫院的護理部及相關科室同意后,研究者向調查對象解釋本調查的目的、內容及意義,與患者建立好良好的關系,獲取知情同意后現場調查患者術后 1~2 d 及 1 周的運動恐懼水平,講解填寫方法及注意事項后患者自行填寫問卷,由于疾病原因或文化程度低等不方便填寫者,研究員耐心逐條詢問并記錄。出院后 T3~T4 時間節點,門診復查的患者現場填寫紙質問卷,其余患者則通過電話隨訪調查。研究者及時檢查資料的有效性,若發現有漏項、錯誤或疑問,盡快與患者確認并進行必要的修正或補充。研究結束后,問卷數據經雙人核對后錄入。
1.3 統計學方法
使用 SPSS 27.0 軟件對數據進行分析。針對計數資料,通過頻數以及百分比進行描述,二分類和無序多分類數據的組間比較采用 χ2 檢驗或 Fisher 確切概率法;符合正態分布的計量資料采用均數±標準差進行描述,組間比較采用單因素方差分析,不符合正態分布的計量資料使用中位數(下四分位數,上四分位數)表示。符合近似正態分布的 4 次隨訪數據運動自我效能、骨科社會支持、疼痛評分采用重復測量方差分析法,并采用 LSD-t 檢驗進行兩兩比較;不符合正態分布的焦慮、抑郁評分采用 Friedman 秩和檢驗,并采用 Bonferroni 法進行兩兩比較。使用 Mplus 8.3 軟件進行潛類別增長模型分析,依次選取 1~5 個類別進行分析。赤池信息準則(Akaike information criterion, AIC)、貝葉斯信息準則(Bayesian information criterion, BIC)、樣本校正的 BIC(sample size-adjusted BIC, aBIC)越小,表明模型擬合越好;k 個類別模型的 Lo-Mendell-Rubin 似然比檢驗(Lo-Mendell-Rubin likelihood ratio test, LMR)和基于 Bootstrap 的似然比檢驗(bootstrapped likelihood ratio test, BLRT)的 P 值都<0.05 時,表明 k 個類別的模型顯著優于 k–1 個類別的模型;信息熵則反映潛在類別分類的精準性,當信息熵>0.8 時代表分類精準性達到 90%[20]。最后通過無序多分類 logistic 回歸分析探討影響患者運動恐懼的因素,將人口社會學資料中的分類變量作為自變量,連續數值變量及量表總分作為協變量,運動恐懼的潛在分類作為因變量。雙側檢驗水準設定為 α=0.05。
2 結果
2.1 THA 患者的一般資料
共發放問卷 297 份,失訪 34 例,最終 263 例(88.6%)完成隨訪。本次調查分析的 263 例 THA 患者中,男 118 例(44.9%),女 145 例(55.1%);年齡 30~90 歲,平均(63.7±12.7)歲,以>60 歲的居多。THA 患者的基本情況見表1。
2.2 THA 術后患者各量表評分
THA 術后患者運動恐懼、社會支持、疼痛、焦慮、抑郁評分在 T1~T4 階段呈下降趨勢,運動自我效能得分呈上升趨勢,顯示結果具有統計學意義(P<0.001),見表2。
2.3 THA 術后患者運動恐懼軌跡的潛在類別
納入完成 4 次調查的 263 例患者進行運動恐懼變化軌跡的潛在類別分析,運動恐懼得分異質性軌跡的潛在類別模型擬合結果見表3。綜合比較,當保留 5 個類別時,似然比檢驗對應 P>0.05,未達到模型要求;當保留 2、3、4 個類別時,信息熵值>0.8,LMR 和 BLRT 達到檢驗水平(P<0.05),且各個類別占比均大于 5%,模型擬合良好,但保留 4 個類別時,AIC、BIC、aBIC 值最小,提示 4 個類別時潛在類別模型擬合度最優。
2.4 THA 術后患者運動恐懼軌跡的類別命名
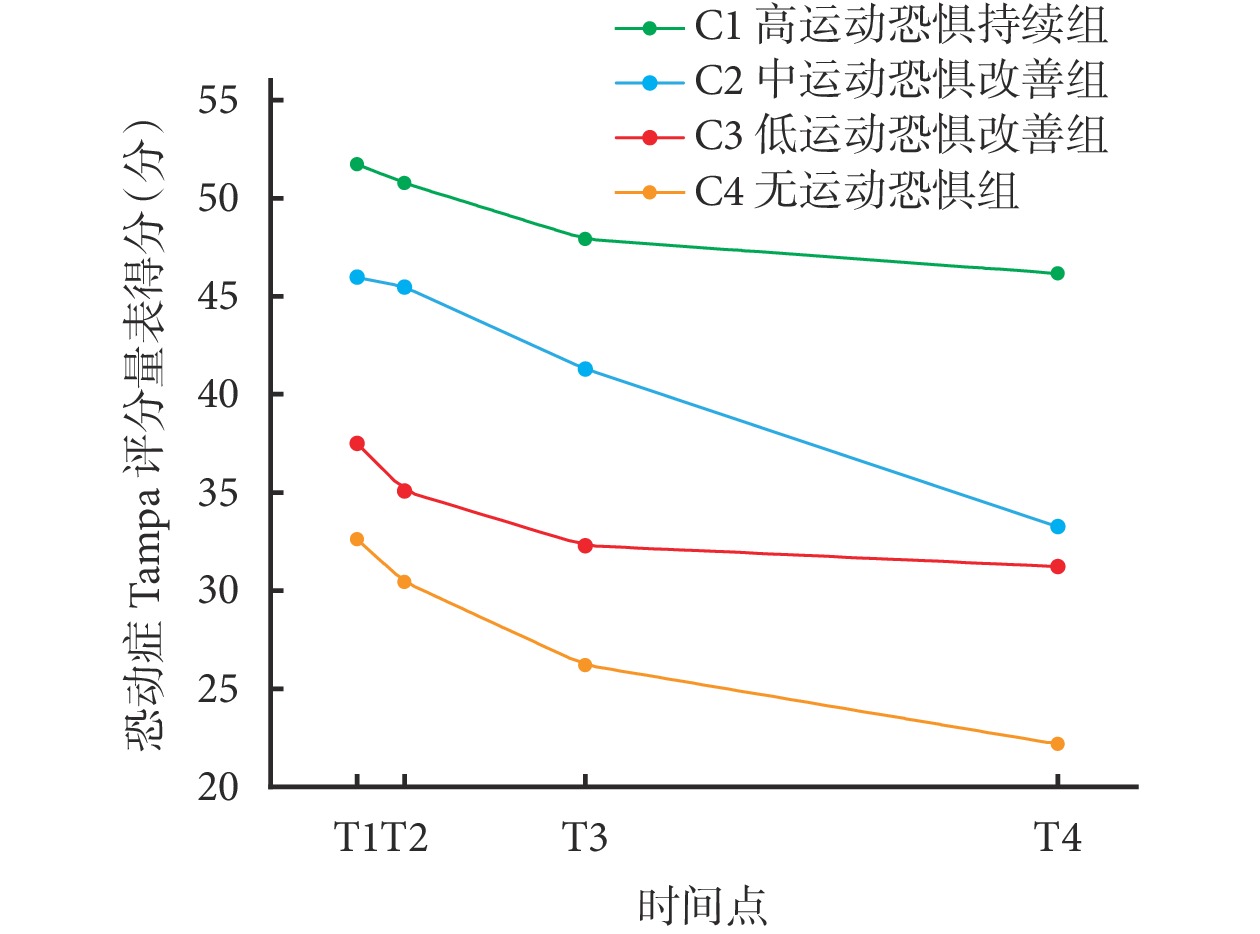
根據 4 個類別變化軌跡為各類別分別命名。類別 1(C1):患者術后 T1~T4 階段運動恐懼水平雖有下降趨勢但仍舊維持在高水平,因而命名為高運動恐懼持續組,占比 11.0%;類別 2(C2):患者術后的運動恐懼在 T1、T2 階段處于較高水平,但在 T3、T4 階段明顯下降,命名為中運動恐懼改善組,占比 15.2%;類別 3(C3):患者 T1 階段的運動恐懼處于較低水平,T2~T4 階段緩慢下降,命名為低運動恐懼改善組,占比 49.8%;類別 4(C4):術后各測量時間節點運動恐懼水平均低于 37 分,因而命名為無運動恐懼組,占比 24.0%。見圖1。
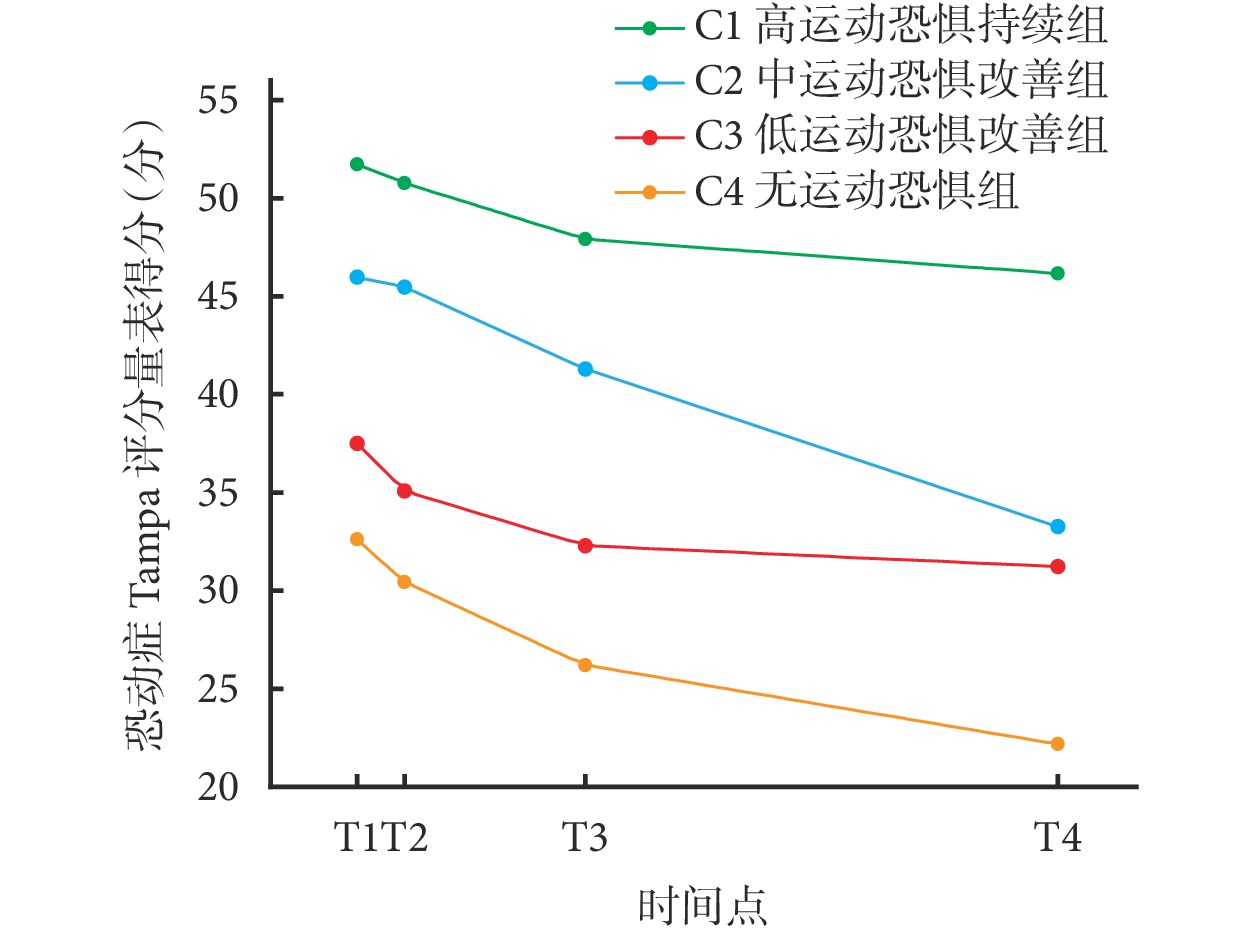 圖1
全髖關節置換術后患者運動恐懼潛類別增長模型軌跡圖
圖1
全髖關節置換術后患者運動恐懼潛類別增長模型軌跡圖
T1:術后 1~2 d;T2:術后 1 周;T3:術后 1 個月;T4:術后 3 個月
2.5 THA 術后患者運動恐懼軌跡潛在類別的影響因素分析
2.5.1 單因素分析
年齡、婚姻狀況、文化程度、職業、合并癥以及 T1~T4 時間點運動自我效能評分均分、社會支持評分均分和疼痛評分均分在 THA 術后患者運動恐懼軌跡不同潛在類別間差異有統計學意義(P<0.05),見表4。
2.5.2 多因素分析
將單因素分析中有統計學意義的變量作為自變量和協變量,以運動恐懼軌跡 4 個潛在類別為因變量,因 C4 無運動恐懼組運動恐懼程度最低,以 C4 無運動恐懼組為參照組,由于本研究的 4 組分類未通過平行性檢驗(P<0.05),因此進行無序多分類 logistic 回歸分析。其中,連續變量以原值納入分析,分類變量賦值方式:在婚=0,未婚/離異/喪偶=1;高中及以上=0,初中及以下=1;在職=0,退休/無業=1;有慢性合并癥=0,無慢性合并癥=1(均以賦值為 1 的分類為參照)。擬合檢驗發現模型具有統計學意義(P<0.001),可以解釋 THA 術后患者運動恐懼軌跡影響因素的作用效果。結果顯示,年齡、文化程度、有無慢性合并癥、T1~T4 時間點運動自我效能評分均分及疼痛評分均分是 THA 術后患者運動恐懼軌跡潛在類別的影響因素,見表5。
3 討論
3.1 THA 術后患者運動恐懼軌跡存在 4 種潛在類別
本研究采用潛類別增長模型,將運動恐懼軌跡分為 4 類:C1 高運動恐懼持續組、C2 中運動恐懼改善組、C3 低運動恐懼改善組、C4 無運動恐懼組。這表明 THA 術后患者的運動恐懼存在群體差異,與 Yan 等[21]對膝關節置換術后患者的研究結果一致。11.0% 的患者屬于 C1 高運動恐懼持續組,原因可能是這些患者年齡較大、伴有慢性疾病,并且術后疼痛和身體虛弱降低了自我康復能力和信心,導致持續躲避活動,維持較高的運動恐懼。臨床護理應重點關注老年、共病疊加、疼痛及運動能力差的患者,早期識別高運動恐懼人群,制定針對性干預措施以降低運動恐懼。C2、C3 和 C4 組分別占 15.2%、49.8% 和 24.0%,說明大多數患者術后有運動恐懼,但隨著治療和康復的推進,恐懼水平逐漸降低,這與 Yan 等[21]研究結果一致。可能原因包括:① 關節疼痛和腫脹緩解;② 不良情緒改善;③ 患者掌握了肢體功能鍛煉,增強自我管理能力。
3.2 THA 術后患者運動恐懼變化軌跡的影響因素
3.2.1 年齡、文化程度、合并癥
研究結果顯示,年齡、文化程度、有無慢性合并癥是 THA 患者運動恐懼軌跡的影響因素。① 與 C4 無運動恐懼組相比,高齡、合并慢性疾病的患者更易歸于 C1 高運動恐懼持續組。這可能與 C1 類患者年齡較大且合并慢性疾病有關,隨著年齡增長,患者骨質疏松發病率增高、成骨活性降低以及生理機能衰退增快,導致術后髖功能較差,且合并慢性疾病的老年人機體免疫力差,手術耐受力低,髖關節功能恢復能力較弱[22-24],促使術后患者躲避身體活動,導致運動恐懼在 T1~T4 階段持續處于偏高水平。② 與 C4 無運動恐懼組相比,年齡大、文化程度偏低的患者進入 C2 中運動恐懼改善組的概率更大。文化程度低的患者醫療資源獲取途徑和理解應用能力有限,加之老年患者認知度較低,需要更長的時間掌握疾病管理和功能鍛煉知識,因而患者 T1、T2 階段運動恐懼水平比較高,但在 T3、T4 階段明顯下降,這與李滬生等[25]的研究一致。臨床護理人員應重點關注老齡、共病疊加、文化程度低的患者,對存在共病的患者進行準確篩查,積極管理合并疾病,并根據患者文化水平有針對性地開展支持教育與指導,精細化制定康復鍛煉計劃和出院教育計劃[26],幫助患者克服運動恐懼心理。
3.2.2 運動自我效能
本研究發現,自我效能可影響 THA 患者的運動恐懼軌跡。自我效能低的患者更易進入高運動恐懼持續組或低運動恐懼改善組。低自我效能感會導致對運動任務的過度評估,增強運動恐懼。有研究表明,自我效能是行為動機的關鍵,自我效能高的患者在康復中更具內在動機,運動自我效能對術后運動行為改善至關重要[27-29]。自我效能在運動恐懼與躲避行為中起中介作用[30],影響患者康復中的動機和表現,在幫助患者克服恐懼、減少躲避行為方面至關重要。臨床應通過健康教育提升患者的康復動機和運動技能[31],給予正向反饋,并分享成功案例,增強患者自信,降低運動恐懼。
3.2.3 疼痛程度
本研究表明,相比于 C4 無運動恐懼組,疼痛程度較高的患者加入 C1 高運動恐懼持續組、C2 中運動恐懼改善組和 C3 低運動恐懼改善組的概率較大。疼痛程度是運動恐懼的影響因素,這與梁飛燕等[32]的研究一致。其原因在于術后疼痛源于手術區域刺激和神經應激,導致患者對疼痛的感知增強[33],從而產生恐懼和抵觸。部分患者通常認為疼痛代表損傷加劇,體力活動會“磨損”關節,導致運動回避行為[34]。Duport 等[35]的研究表明,恐動水平越高,疼痛感知越強,皮質運動調節越活躍。綜上可知,疼痛易導致患者陷入“疼痛-災難化思維-恐懼-回避”的路徑循環中,顯著影響患者的運動參與和運動恐懼程度,進而妨礙康復。因此,建議成立跨學科團隊,提供術后疼痛管理,使用評估工具早期識別,并通過放松訓練和心理干預幫助患者調整認知、減輕疼痛,降低運動恐懼。
綜上所述,本研究通過追蹤調查 THA 術后患者的運動恐懼水平,識別出 4 種潛在類別,即高運動恐懼持續組、中運動恐懼改善組、低運動恐懼改善組和無運動恐懼組,說明 THA 術后患者運動恐懼軌跡存在差異,且年齡、有無慢性合并癥、文化程度、運動自我效能評分、疼痛評分可能預測 THA 術后患者運動恐懼的軌跡類別。本研究存在未調查患者術前運動恐懼情況、隨訪時間過短、樣本量較小等不足,未來可延長隨訪時間進一步研究患者運動恐懼的動態變化趨勢。
利益沖突:所有作者聲明不存在利益沖突。
全髖關節置換術(total hip arthroplasty, THA)是終末期髖關節疾病的主要治療方法,通過植入人工關節假體來替代受損關節,以減輕疼痛和功能障礙[1]。隨著社會老齡化的加劇,接受該手術的患者數量逐年增加[2]。《髖膝關節置換圍手術期加速康復專家共識》推薦患者術后早期下床活動及功能鍛煉[3],然而研究發現術后當天僅有 9.4% 的患者早期活動[4],其中運動恐懼是阻礙 THA 患者術后運動康復的重要因素[5]。運動恐懼是指在遭受疼痛或傷害后,個體對身體活動和鍛煉產生過度而無法理性控制的恐懼[6]。研究發現在肌肉骨骼疾病中,運動恐懼與患者在多個維度上的健康狀況之間存在相關,包括體力活動水平、自我報告的身體機能、功能狀態、步態速度、軀體殘疾、心理障礙和生活質量等[7-8]。因此,在 THA 術后的管理中,阻斷高程度運動恐懼水平的形成,對于幫助患者脫離惡性循環走向康復至關重要。既往關于 THA 術后患者運動恐懼的研究多集中于系統綜述以及橫斷面研究,提示患者的人口學資料和疾病特征、心理生理狀態、社會支持等可能是預測運動恐懼水平的重要因子[9-10],但目前尚缺乏 THA 術后患者運動恐懼動態變化的縱向研究。本研究調查分析了 THA 術后患者運動恐懼發展軌跡及其影響因素,旨在為臨床醫護人員識別不同運動恐懼群體,明確最佳干預時間節點、制訂個性化干預措施提供新思路。
1 對象與方法
1.1 研究對象
采用方便抽樣法,選取 2023 年 2 月—6 月于華中科技大學同濟醫學院附屬同濟醫院、武漢市第四醫院、武漢大學中南醫院骨科病房行 THA 的患者作為調查對象。納入標準:① 知情并同意參與本研究;② 首次接受單側 THA;③ 意識清晰,能夠有效交流。排除標準:① 由其他疾病導致功能障礙;② 病情危重或合并嚴重心、腦、腎等重要臟器功能障礙;③ 精神病史、認知障礙。樣本量取自變量的 5~10 倍,本研究通過查閱文獻并綜合專家意見共納入 18 個預測影響變量,考慮 20% 失訪率,樣本量需 108~216 例。本研究已通過華中科技大學同濟醫學院附屬同濟醫院倫理委員會審批(TJ-IRB20230456),調查對象均簽署知情同意書。
1.2 方法
1.2.1 調查工具
① 通過文獻回顧編制一般資料調查表。社會人口學資料和疾病相關資料包括性別、年齡、體質量指數、職業、居住地、婚姻狀況、術前慢性合并癥、跌倒史、手術部位等。
② 使用恐動癥 Tampa 評分量表測量 THA 患者的運動恐懼程度。該量表由 Kori 等[6]編制,包含 17 個條目,每個條目都使用 Likert 4 級評分法進行評分,其中項目 4、8、12、16 采用反向計分方式;總分范圍在 17~68 分,得分>37 分被視為有恐動癥,分數越高代表患者的運動恐懼水平也越高。2012 年胡文[11]對該量表進行了中文版本的漢化處理。本研究中該量表4次收集資料的 Cronbach α 系數分別為 0.801、0.811、0.761、0.821。
③ 采用運動自我效能量表評估患者的運動自我效能。該量表由 Resnick 等[12]開發,中國臺灣學者 Lee 等[13]翻譯并漢化,共包含 9 個條目,從“沒什么信心”到“非常有信心”,分數越高代表自我效能感越強。本研究中該量表4次收集資料的 Cronbach α 系數分別為 0.872、0.827、0.812、0.848。
④ 采用 Groningen 骨科社會支持量表[14]測量 THA 術后患者的社會支持程度。該量表包括感知社會支持(7 個條目)和工具性支持(5 個條目)2 個維度,各條目從“從來沒有”至“經常”依次賦以 0~3 分,總分為 0~36 分,總分越高表示社會支持情況越好。本研究中該量表4次收集資料的 Cronbach α 系數分別為 0.885、0.876、0.860、0.702。
⑤ 采用廣泛性焦慮障礙量表[15]診斷患者的焦慮癥狀,共 2 個條目,從“無癥狀”到“幾乎每天有癥狀”依次賦以 0~3 分,總分為 0~6 分,總分≥3 分判定為焦慮狀態。本研究中該量表4次收集資料的 Cronbach α 系數分別為 0.723、0.776、0.742、0.715。
⑥ 采用患者健康問卷抑郁量表[16]篩查抑郁障礙,共 2 個條目,從“無癥狀”到“幾乎每天有癥狀”依次賦以 0~3 分,總分為 0~6 分,總分≥3 分被判定為抑郁狀態。本研究中該量表4次收集資料的 Cronbach α 系數分別為 0.733、0.736、0.773、0.742。
⑦ 采用疼痛視覺模擬評分表[17]評估患側髖關節疼痛程度。量表為標有 10 個刻度的橫線,從左到右依次為 0~10 分,0 分代表無痛,10 分代表劇痛,患者依據自身感受在直尺上標出 1 個數值位置以表示其當前的疼痛,分值越高代表患者疼痛感越強烈。
1.2.2 資料收集及質量控制方法
THA 患者麻醉蘇醒后即開始進行踝泵練習,疼痛不明顯者還可行股四頭肌訓練,據此,本研究于術后 1~2 d 收集基線資料(T1);基于損傷的愈合階段,骨科的康復過程可被劃分為 3 個階段:急性期(術后 1~2 周)、亞急性期(術后 3~8 周)和中后期(術后 9~12 周及之后),因此隨訪資料收集時間點定為術后 1 周(T2)、術后 1 個月(T3)和術后 3 個月(T4)[18-19]。經醫院倫理委員會、各醫院的護理部及相關科室同意后,研究者向調查對象解釋本調查的目的、內容及意義,與患者建立好良好的關系,獲取知情同意后現場調查患者術后 1~2 d 及 1 周的運動恐懼水平,講解填寫方法及注意事項后患者自行填寫問卷,由于疾病原因或文化程度低等不方便填寫者,研究員耐心逐條詢問并記錄。出院后 T3~T4 時間節點,門診復查的患者現場填寫紙質問卷,其余患者則通過電話隨訪調查。研究者及時檢查資料的有效性,若發現有漏項、錯誤或疑問,盡快與患者確認并進行必要的修正或補充。研究結束后,問卷數據經雙人核對后錄入。
1.3 統計學方法
使用 SPSS 27.0 軟件對數據進行分析。針對計數資料,通過頻數以及百分比進行描述,二分類和無序多分類數據的組間比較采用 χ2 檢驗或 Fisher 確切概率法;符合正態分布的計量資料采用均數±標準差進行描述,組間比較采用單因素方差分析,不符合正態分布的計量資料使用中位數(下四分位數,上四分位數)表示。符合近似正態分布的 4 次隨訪數據運動自我效能、骨科社會支持、疼痛評分采用重復測量方差分析法,并采用 LSD-t 檢驗進行兩兩比較;不符合正態分布的焦慮、抑郁評分采用 Friedman 秩和檢驗,并采用 Bonferroni 法進行兩兩比較。使用 Mplus 8.3 軟件進行潛類別增長模型分析,依次選取 1~5 個類別進行分析。赤池信息準則(Akaike information criterion, AIC)、貝葉斯信息準則(Bayesian information criterion, BIC)、樣本校正的 BIC(sample size-adjusted BIC, aBIC)越小,表明模型擬合越好;k 個類別模型的 Lo-Mendell-Rubin 似然比檢驗(Lo-Mendell-Rubin likelihood ratio test, LMR)和基于 Bootstrap 的似然比檢驗(bootstrapped likelihood ratio test, BLRT)的 P 值都<0.05 時,表明 k 個類別的模型顯著優于 k–1 個類別的模型;信息熵則反映潛在類別分類的精準性,當信息熵>0.8 時代表分類精準性達到 90%[20]。最后通過無序多分類 logistic 回歸分析探討影響患者運動恐懼的因素,將人口社會學資料中的分類變量作為自變量,連續數值變量及量表總分作為協變量,運動恐懼的潛在分類作為因變量。雙側檢驗水準設定為 α=0.05。
2 結果
2.1 THA 患者的一般資料
共發放問卷 297 份,失訪 34 例,最終 263 例(88.6%)完成隨訪。本次調查分析的 263 例 THA 患者中,男 118 例(44.9%),女 145 例(55.1%);年齡 30~90 歲,平均(63.7±12.7)歲,以>60 歲的居多。THA 患者的基本情況見表1。
2.2 THA 術后患者各量表評分
THA 術后患者運動恐懼、社會支持、疼痛、焦慮、抑郁評分在 T1~T4 階段呈下降趨勢,運動自我效能得分呈上升趨勢,顯示結果具有統計學意義(P<0.001),見表2。
2.3 THA 術后患者運動恐懼軌跡的潛在類別
納入完成 4 次調查的 263 例患者進行運動恐懼變化軌跡的潛在類別分析,運動恐懼得分異質性軌跡的潛在類別模型擬合結果見表3。綜合比較,當保留 5 個類別時,似然比檢驗對應 P>0.05,未達到模型要求;當保留 2、3、4 個類別時,信息熵值>0.8,LMR 和 BLRT 達到檢驗水平(P<0.05),且各個類別占比均大于 5%,模型擬合良好,但保留 4 個類別時,AIC、BIC、aBIC 值最小,提示 4 個類別時潛在類別模型擬合度最優。
2.4 THA 術后患者運動恐懼軌跡的類別命名
根據 4 個類別變化軌跡為各類別分別命名。類別 1(C1):患者術后 T1~T4 階段運動恐懼水平雖有下降趨勢但仍舊維持在高水平,因而命名為高運動恐懼持續組,占比 11.0%;類別 2(C2):患者術后的運動恐懼在 T1、T2 階段處于較高水平,但在 T3、T4 階段明顯下降,命名為中運動恐懼改善組,占比 15.2%;類別 3(C3):患者 T1 階段的運動恐懼處于較低水平,T2~T4 階段緩慢下降,命名為低運動恐懼改善組,占比 49.8%;類別 4(C4):術后各測量時間節點運動恐懼水平均低于 37 分,因而命名為無運動恐懼組,占比 24.0%。見圖1。
 圖1
全髖關節置換術后患者運動恐懼潛類別增長模型軌跡圖
圖1
全髖關節置換術后患者運動恐懼潛類別增長模型軌跡圖
T1:術后 1~2 d;T2:術后 1 周;T3:術后 1 個月;T4:術后 3 個月
2.5 THA 術后患者運動恐懼軌跡潛在類別的影響因素分析
2.5.1 單因素分析
年齡、婚姻狀況、文化程度、職業、合并癥以及 T1~T4 時間點運動自我效能評分均分、社會支持評分均分和疼痛評分均分在 THA 術后患者運動恐懼軌跡不同潛在類別間差異有統計學意義(P<0.05),見表4。
2.5.2 多因素分析
將單因素分析中有統計學意義的變量作為自變量和協變量,以運動恐懼軌跡 4 個潛在類別為因變量,因 C4 無運動恐懼組運動恐懼程度最低,以 C4 無運動恐懼組為參照組,由于本研究的 4 組分類未通過平行性檢驗(P<0.05),因此進行無序多分類 logistic 回歸分析。其中,連續變量以原值納入分析,分類變量賦值方式:在婚=0,未婚/離異/喪偶=1;高中及以上=0,初中及以下=1;在職=0,退休/無業=1;有慢性合并癥=0,無慢性合并癥=1(均以賦值為 1 的分類為參照)。擬合檢驗發現模型具有統計學意義(P<0.001),可以解釋 THA 術后患者運動恐懼軌跡影響因素的作用效果。結果顯示,年齡、文化程度、有無慢性合并癥、T1~T4 時間點運動自我效能評分均分及疼痛評分均分是 THA 術后患者運動恐懼軌跡潛在類別的影響因素,見表5。
3 討論
3.1 THA 術后患者運動恐懼軌跡存在 4 種潛在類別
本研究采用潛類別增長模型,將運動恐懼軌跡分為 4 類:C1 高運動恐懼持續組、C2 中運動恐懼改善組、C3 低運動恐懼改善組、C4 無運動恐懼組。這表明 THA 術后患者的運動恐懼存在群體差異,與 Yan 等[21]對膝關節置換術后患者的研究結果一致。11.0% 的患者屬于 C1 高運動恐懼持續組,原因可能是這些患者年齡較大、伴有慢性疾病,并且術后疼痛和身體虛弱降低了自我康復能力和信心,導致持續躲避活動,維持較高的運動恐懼。臨床護理應重點關注老年、共病疊加、疼痛及運動能力差的患者,早期識別高運動恐懼人群,制定針對性干預措施以降低運動恐懼。C2、C3 和 C4 組分別占 15.2%、49.8% 和 24.0%,說明大多數患者術后有運動恐懼,但隨著治療和康復的推進,恐懼水平逐漸降低,這與 Yan 等[21]研究結果一致。可能原因包括:① 關節疼痛和腫脹緩解;② 不良情緒改善;③ 患者掌握了肢體功能鍛煉,增強自我管理能力。
3.2 THA 術后患者運動恐懼變化軌跡的影響因素
3.2.1 年齡、文化程度、合并癥
研究結果顯示,年齡、文化程度、有無慢性合并癥是 THA 患者運動恐懼軌跡的影響因素。① 與 C4 無運動恐懼組相比,高齡、合并慢性疾病的患者更易歸于 C1 高運動恐懼持續組。這可能與 C1 類患者年齡較大且合并慢性疾病有關,隨著年齡增長,患者骨質疏松發病率增高、成骨活性降低以及生理機能衰退增快,導致術后髖功能較差,且合并慢性疾病的老年人機體免疫力差,手術耐受力低,髖關節功能恢復能力較弱[22-24],促使術后患者躲避身體活動,導致運動恐懼在 T1~T4 階段持續處于偏高水平。② 與 C4 無運動恐懼組相比,年齡大、文化程度偏低的患者進入 C2 中運動恐懼改善組的概率更大。文化程度低的患者醫療資源獲取途徑和理解應用能力有限,加之老年患者認知度較低,需要更長的時間掌握疾病管理和功能鍛煉知識,因而患者 T1、T2 階段運動恐懼水平比較高,但在 T3、T4 階段明顯下降,這與李滬生等[25]的研究一致。臨床護理人員應重點關注老齡、共病疊加、文化程度低的患者,對存在共病的患者進行準確篩查,積極管理合并疾病,并根據患者文化水平有針對性地開展支持教育與指導,精細化制定康復鍛煉計劃和出院教育計劃[26],幫助患者克服運動恐懼心理。
3.2.2 運動自我效能
本研究發現,自我效能可影響 THA 患者的運動恐懼軌跡。自我效能低的患者更易進入高運動恐懼持續組或低運動恐懼改善組。低自我效能感會導致對運動任務的過度評估,增強運動恐懼。有研究表明,自我效能是行為動機的關鍵,自我效能高的患者在康復中更具內在動機,運動自我效能對術后運動行為改善至關重要[27-29]。自我效能在運動恐懼與躲避行為中起中介作用[30],影響患者康復中的動機和表現,在幫助患者克服恐懼、減少躲避行為方面至關重要。臨床應通過健康教育提升患者的康復動機和運動技能[31],給予正向反饋,并分享成功案例,增強患者自信,降低運動恐懼。
3.2.3 疼痛程度
本研究表明,相比于 C4 無運動恐懼組,疼痛程度較高的患者加入 C1 高運動恐懼持續組、C2 中運動恐懼改善組和 C3 低運動恐懼改善組的概率較大。疼痛程度是運動恐懼的影響因素,這與梁飛燕等[32]的研究一致。其原因在于術后疼痛源于手術區域刺激和神經應激,導致患者對疼痛的感知增強[33],從而產生恐懼和抵觸。部分患者通常認為疼痛代表損傷加劇,體力活動會“磨損”關節,導致運動回避行為[34]。Duport 等[35]的研究表明,恐動水平越高,疼痛感知越強,皮質運動調節越活躍。綜上可知,疼痛易導致患者陷入“疼痛-災難化思維-恐懼-回避”的路徑循環中,顯著影響患者的運動參與和運動恐懼程度,進而妨礙康復。因此,建議成立跨學科團隊,提供術后疼痛管理,使用評估工具早期識別,并通過放松訓練和心理干預幫助患者調整認知、減輕疼痛,降低運動恐懼。
綜上所述,本研究通過追蹤調查 THA 術后患者的運動恐懼水平,識別出 4 種潛在類別,即高運動恐懼持續組、中運動恐懼改善組、低運動恐懼改善組和無運動恐懼組,說明 THA 術后患者運動恐懼軌跡存在差異,且年齡、有無慢性合并癥、文化程度、運動自我效能評分、疼痛評分可能預測 THA 術后患者運動恐懼的軌跡類別。本研究存在未調查患者術前運動恐懼情況、隨訪時間過短、樣本量較小等不足,未來可延長隨訪時間進一步研究患者運動恐懼的動態變化趨勢。
利益沖突:所有作者聲明不存在利益沖突。