引用本文: 蒲興翠, 屈俊宏, 寧寧, 陳佳麗, 李佩芳, 張林, 王立群, 朱紅彥, 周宗科. 兩種不同隨訪干預模式對全髖關節置換術后患者康復效果的影響. 華西醫學, 2024, 39(10): 1563-1570. doi: 10.7507/1002-0179.202408218 復制
版權信息: ?四川大學華西醫院華西期刊社《華西醫學》版權所有,未經授權不得轉載、改編
全髖關節置換術(total hip arthroplasty, THA)是指通過移除受損的股骨和髖臼部分,并植入人工關節的一種手術方法,能很好地重建患者的髖關節功能,減輕疼痛癥狀,提高患者日常生活能力,獲得良好的手術效果[1-2]。隨著手術技術的不斷革新[3-4]和加速康復外科理念的普及[5],THA 術后患者能夠更早地下床活動[6]并縮短住院時間[7],但術后康復并非一蹴而就。術后有效的康復鍛煉、藥物管理、疼痛管理[8]、睡眠管理[9]以及癥狀切口管理等[10]是保證手術效果的重要措施,這些關鍵的管理措施均需要通過專業的隨訪干預來得以保障和實施。隨訪干預不僅包括對患者康復進展的定期評估,還包括根據患者的具體情況提供個性化的指導和建議,以便及時調整康復計劃,以確保患者能夠順利康復并達到最佳的治療效果。隨著關節置換手術患者住院時間縮短成為常態,院外家庭承擔起主要的康復責任。然而,這一轉變給高齡[11]、自我恢復能力弱、術后行動受限、知識缺乏及文化程度低、依從性差等[12-13]患者帶來了挑戰,極大影響了患者術后康復效果。基于此,四川大學華西醫院骨科從 2019 年開始實施簽約式隨訪管理[14-15],并在開展過程中發現單純線上隨訪模式與綜合隨訪模式 2 種不同隨訪方式在患者術后康復中存在差異。故本研究旨在探討 2 種不同隨訪干預模式對 THA 術后患者康復效果的影響,以期為后續術后隨訪干預提供參考依據。
1 資料與方法
1.1 研究對象
選擇 2022 年 8 月—12 月在四川大學華西醫院行 THA 的患者。納入標準:① 行初次 THA 的患者;② 年齡≥18 歲;③ 手術由同一醫療組完成;④ 患者自愿參與本研究。排除標準:① 行髖關節翻修術或同時進行了雙側髖關節置換術的患者;② 研究期間行對側髖關節置換者;③ 有精神疾病患者;④ 患有嚴重心、腦血管疾病或確診為惡性腫瘤等疾病者;⑤ 有認知功能障礙的患者;⑥ 拒絕參與本研究的患者。本研究已通過四川大學華西醫院生物醫學倫理審查委員會批準[ 2021 年審(1170)號]。患者均知情同意,并簽同意書。
以 20 例患者進行預試驗,得到觀察組術后 52 周 Harris 功能評估為(79.0±5.68)分,對照組功術后 52 周 Harris 功能評估為(72.66±11.64)分,使用 CreateMed 樣本量軟件計算,其中Ⅰ類錯誤α默認為雙側 0.05,Ⅱ類錯誤β為單側 0.2,Zα=1.960(單側 0.025);Zα/2=1.960(雙側 0.05);Zα=1.645(單側 0.05);Zβ=0.842(單側 0.2);Zβ=1.282(單側 0.1),K=1,代入軟件得出觀察組與對照組樣本量分別為 33 例,按照脫落 20%計算,共需納入樣本量 79 例。
1.2 研究方法
1.2.1 分組
根據患者個人意愿,將符合納入標準的患者分為 2 組:單純線上隨訪組(對照組)和綜合隨訪模式組(觀察組)。兩組患者住院期間均遵循統一的關節置換圍手術期手術方案,并接受相同的隨訪方案。
1.2.2 隨訪方案
①觀察組隨訪方案:觀察組于出院當日接受出院指導,涵蓋傷口護理、疼痛控制、藥物使用、康復運動、家居生活調整、并發癥預防、飲食規劃及復診時間表(含病歷復印提示)。復診安排定為術后 3 周、術后 8 周、術后 26 周和術后 52 周至我院門診復診。出院 72 h(包含出院當日)、術后 1 周、術后 4 周、術后 12 周、術后 36 周完成單純線上隨訪,隨訪計劃將在出院當日由隨訪護士完成并告知患者知曉。在復診前隨訪團隊會預先為患者準備并開具必要的常規檢查醫囑,并協調好預約事宜。復診當日,隨訪護士根據隨訪量表對患者進行評估并將評估結果匯報給當日隨訪醫師,醫師根據患者目前存在的問題,再次全面評估患者的關節功能及手術效果,并根據評估結果開具醫囑。隨訪護士根據患者復診時具體情況,提供針對性的康復功能鍛煉指導和居家生活建議。若需進一步檢查,隨訪護士將及時聯系相關檢查室走隨訪綠色通道預約檢查,待檢查結果出爐后,由復診醫師解讀報告,隨訪護士根據醫師解讀結果與處置為患者制定個性化的用藥計劃及康復鍛煉方案。
② 對照組隨訪方案:對照組與觀察組隨訪方案相同,不同點為由于時間沖突、距離太遠、來回不便、花銷大等各種原因,患者該到線下復查時均未到醫院門診進行隨訪復查,從而進行線上復查。隨訪護士提前告知患者復查所需資料與線上復查內容:根據患者所處不同時間點復查內容有所變化,如術后 3 周,告知患者在當地行下肢靜脈彩色多普勒超聲,將結果發至隨訪手機端,根據要求拍攝助行器輔助下行走視頻、功能鍛煉視頻及傷口情況圖片。如果拍攝視頻達不到要求,需重新拍攝,如果評估患者恢復較差,視頻在線糾正患者的站立、負重、抱大腿等訓練動作。根據在線綜合評估結果,給患者制定后續康復計劃。
1.2.3 評價指標
根據 THA 術后常用療效評價指標進行術后療效評價。① 患者一般資料調查問卷:在查閱文獻和專家討論的基礎上,由研究者自行設計,共有 12 個條目。包括個人基本資料、疾病相關資料。其中個人基本資料包含姓名、性別、年齡、文化程度(小學及以下、初中、高中、大專、本科及以上)、體質量指數、婚姻狀況(未婚、已婚、離異/喪偶)、民族;住院疾病資料包括入院診斷、住院天數、手術部位(左側、右側)、醫療支付方式(醫療保險、自費)、工作情況(農民、工人、私營者、退休、失業、其他)、家庭人均月收入(<1 000 元、≥1 000 元且<2 000 元、≥2 000 元且<3 000 元、≥3 000 元)、存在合并癥。其中,根據以往經驗,將住院時間分為 5~6 d 和 7~13 d。
② 關節功能:A. Harris 髖關節功能評分量表[16]:作為評估髖關節疾病治療效果的重要工具,綜合考量了疼痛感受、功能恢復、關節形態異常及活動范圍四大關鍵維度,共涵蓋10個條目。量表采用百分制計分方式,得分越高代表髖關節功能越好。其中,≥90 分標志著髖關節功能達到優良水平;80~89 分表示狀況良好;70~79 分表明功能恢復尚可;<70 分則提示髖關節功能恢復欠佳。Cronbach α系數為 0.811~0.904 [17]。B. 西安大略和麥克馬斯特大學骨關節炎指數(Western Ontario and McMaster Universities Osteoarthritis Index, WOMAC)。該量表是一項專注于衡量骨關節炎患者癥狀程度及關節功能恢復狀態的標準化工具,側重于患者主觀體驗評價[18]。該指數構建了疼痛感知、關節僵硬感及日常功能受限3大核心維度,細分為 24 項具體指標,全面而細致地評估患者的實際狀況。其評分體系以 96 分為上限,得分越高,則直接反映出患者的關節病損程度越為嚴重,進而對日常生活造成更為顯著的不便與影響。各維度的 Cronbach α系數為 0.878~0.956[19]。
③ 生活自理能力評定量表(Activity of Daily Life, ADL)。該量表通過對進餐、洗澡、修飾、穿衣、大小便、如廁、床椅轉移等 10 項日常生活活動是否需要幫助及其幫助的程度分 0、5、10、15,共 4 個等級,總分為 100 分,得分越高表示獨立性越強、依賴性越小。100 分為生活自理,61~99 分為輕度功能障礙,41~60 分為中度功能障礙,≤40 分為重度功能障礙。該量表的內容效度為 0.80,重測信度為 0.86[20]。
④ 華西心晴指數量表(Huaxi Emotional-distress Index, HEI)。該量表由四川大學華西醫院精心研發,專為迅速篩查焦慮、抑郁及自殺風險等情緒狀態而設計。此問卷有 9 個關鍵條目,采用便捷的 Likert 5 級評分體系,評分范圍從“完全沒有”(賦 0 分)至“全部時間”(賦 4 分),匯總后得出總分為 0~36 分,劃分為 4 個等級:0~8 分為無不良情緒,9~12 分為輕度不良情緒,13~15 分為中度不良情緒,17~36 分為存在重度不良情緒。該量表的 Cronbach a 系數為 0.90[21]。
⑤ 滿意度評分。在查閱文獻及專家咨詢的基礎上,自行設計患者滿意度問卷,包括患者對隨訪模式、術后功能指導、健康宣教、傷口管理、預約掛號等 7 個方面的條目。采用 Likert 評分,從“非常不滿意”到“非常滿意”分別賦值 1~5 分,總分 35 分,得分越高滿意度越高。量表經 3 位專家評議,內容效度 0.898,
⑥ 并發癥與再入院。記錄患者出院后 52 周內的并發癥發生情況和因關節問題導致的再入院情況。
1.3 數據篩選
采用電子病歷結合問卷調查的方式,系統收集患者基線數據。事先詳細告知研究目的、重要性、隨訪計劃及匿名保密原則,確保知情同意后收集資料。術后定期(術后 3、8、26、52 周)運用 Harris、WOMAC、ADL 評估康復進展。隨訪護士在術后滿 52 周時收集患者滿意度和 HEI 評分,專業團隊統計并發癥與再入院情況。
1.4 質量控制
在研究設計階段,查閱大量國內外文獻,咨詢骨科學、骨科護理學等相關領域的專家,確定本次研究課題的方向,再依據本次課題的調查目標,使用正確的研究工具;咨詢流行病學與統計學專家,對該課題設計方案的合理性和科學性進行指導。在研究實施階段,開展相關培訓,使研究成員掌握本次研究的方法、目的以及注意事項,提高成員間的合作效率。在資料收集階段,由課題組成員進行資料的發放及回收,對研究對象進行解釋,使其知情同意,以取得配合;在收集過程中認真解釋患者相關疑問,保持中立態度;在收集階段設立督察員,以確認資料調查及回收的真實性與完整性。在數據統計分析階段,數據錄入采取雙人同時錄入,使用 Excel 基本功能及時發現和處理極端值與異常值;采用正確的統計分析方法。
1.5 統計學方法
采用 Epidata 錄入數據,SPSS 23.0 統計軟件進行數據分析。正態分布的計量資料以均數±標準差表示,組間比較采用采用獨立 t 檢驗。計數資料采用例數和百分比表示,組間比較采用χ2 檢驗。等級資料比較采用 Krustal-Wallis H 秩和檢驗,關節功能和自理能力比較采用重復測量方差分析。雙側檢驗水準α=0.05。
2 結果
2.1 兩組患者一般資料比較
本研究初步納入了 85 例 THA 患者,觀察組 43 例,對照組 42 例。在持續的隨訪過程中,由于對照組中 1 例患者中途退出,以及觀察組中 1 例患者因進行了對側 THA 手術而被排除,最終納入患者 83 例,即對照組 41 例,觀察組 42 例。兩組患者一般資料比較見表1。可見,兩組患者個人基本資料、疾病相關資料比較,差異均無統計學意義(P>0.05)。
2.2 兩組患者術后關節功能評分比較
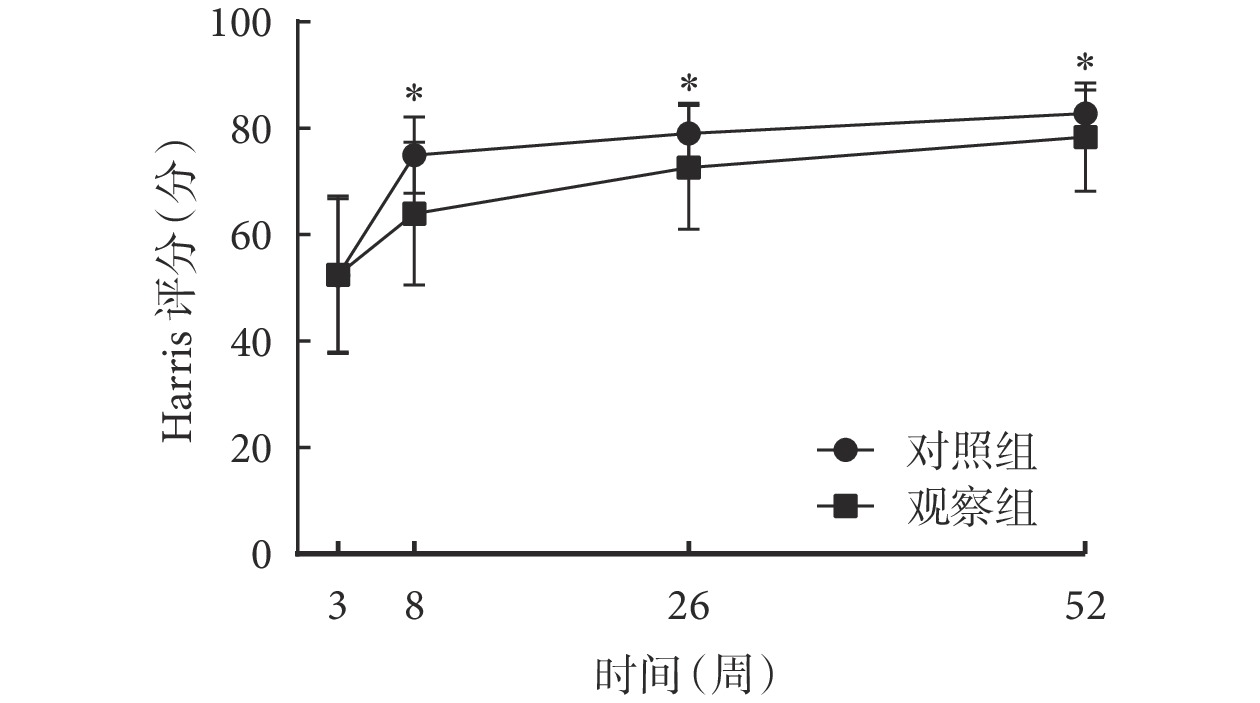
組間比較結果顯示,觀察組和對照組術后 3 周 Harris 評分[(52.36±14.44)vs.(52.49±14.79)分;P>0.05]比較,差異無統計學意義;術后 8 周[(79.00±5.68)vs.(72.66±11.64)分]、26 周[(82.76±4.41)vs.(78.39±10.19)分]、52 周[(93.86±4.16)vs.(88.63±13.95)分]的 Harris 評分比較,差異均有統計學意義(P<0.05)。組內比較結果顯示,術后 8、26、52 周,兩組患者 Harris 評分均隨時間延長呈不斷上升趨勢(P<0.05)。重復測量方差分析結果顯示,時間效應(F=353.773,P<0.001)、組別效應(F=8.359,P=0.001)、交互效應(F=9.471,P=0.012)均有統計學意義。兩組患者術后 Harris 評分時間變化趨勢圖見圖1。可見,術后 3 周兩組患者關節功能最差,隨著時間的變化,兩組術后關節功能均有所改善,但觀察組患者術后功能較對照組改善更明顯。
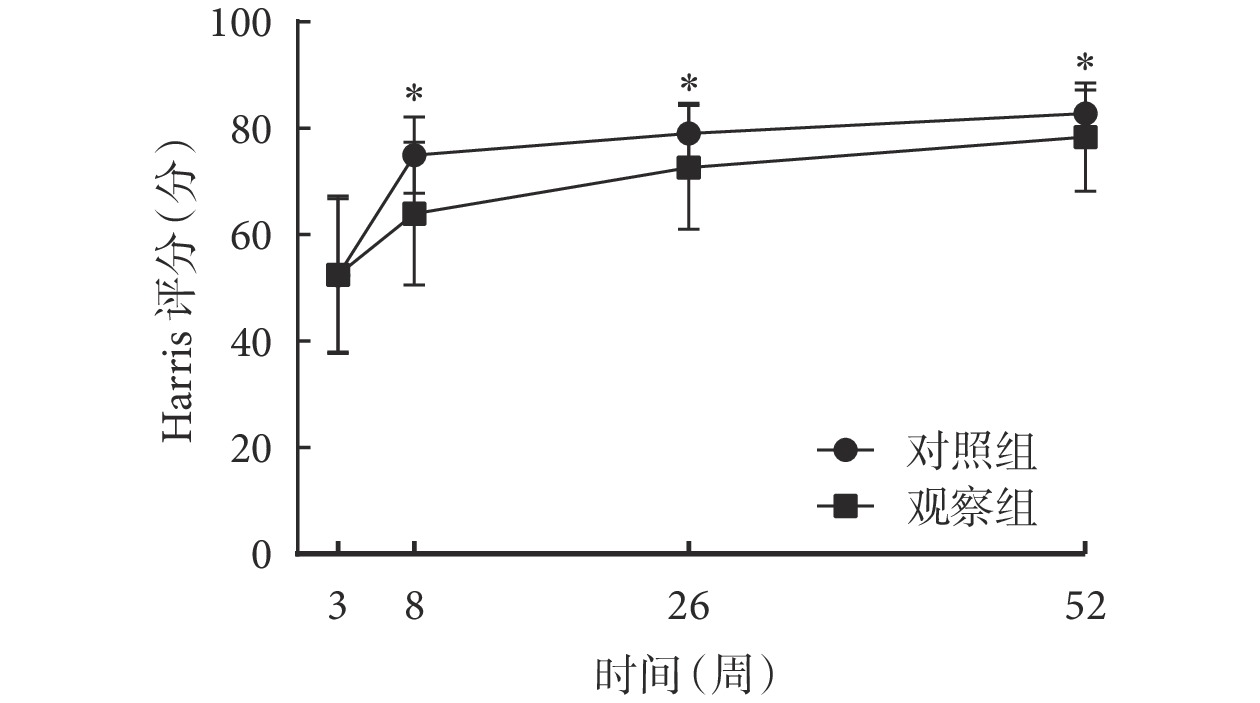 圖1
兩組患者術后 Harris 評分時間變化勢圖
圖1
兩組患者術后 Harris 評分時間變化勢圖
*組間比較,
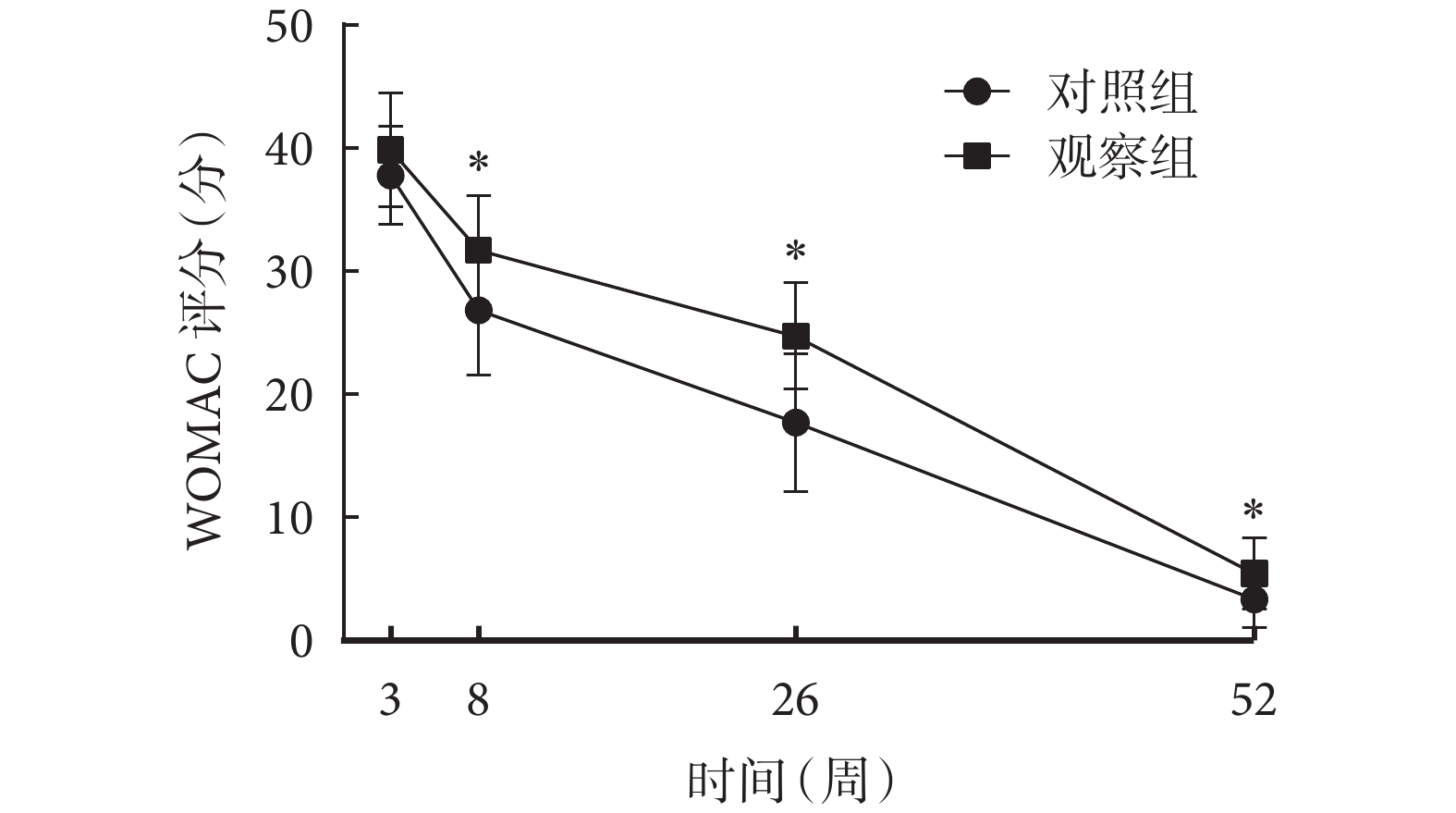
組間比較結果顯示,觀察組和對照組患者術后 3 周 WOMAC 評分[(39.26±3.96)vs.(39.88±4.65)分;P>0.05]比較,差異無統計學意義;術后 8 周[(26.86±5.31)vs.(31.73±4.47)分]、26 周[(17.71±5.62)vs.(24.73±4.31)分]、52 周[(3.34±2.34)vs.(5.44±2.92)分]WOMAC 評分比較差異有統計學意義(P<0.05)。組內比較結果顯示,術后 8、26、52 周,兩組患者 WOMAC 評分均隨時間延長呈不斷下降趨勢(P<0.05)。重復測量方差分析結果顯示,時間效應(F=930.155,P<0.001)、組別效應(F=6.566,P=0.001)、交互效應(F=18.683,P=0.015)均有統計學意義。兩組患者術后 WOMAC 評分時間變化趨勢圖見圖2。可見,術后 3 周兩組患者關節功能最差,隨著時間變化,兩組術后關節功能均有所改善,但觀察組患者術后功能較對照組改善更明顯。
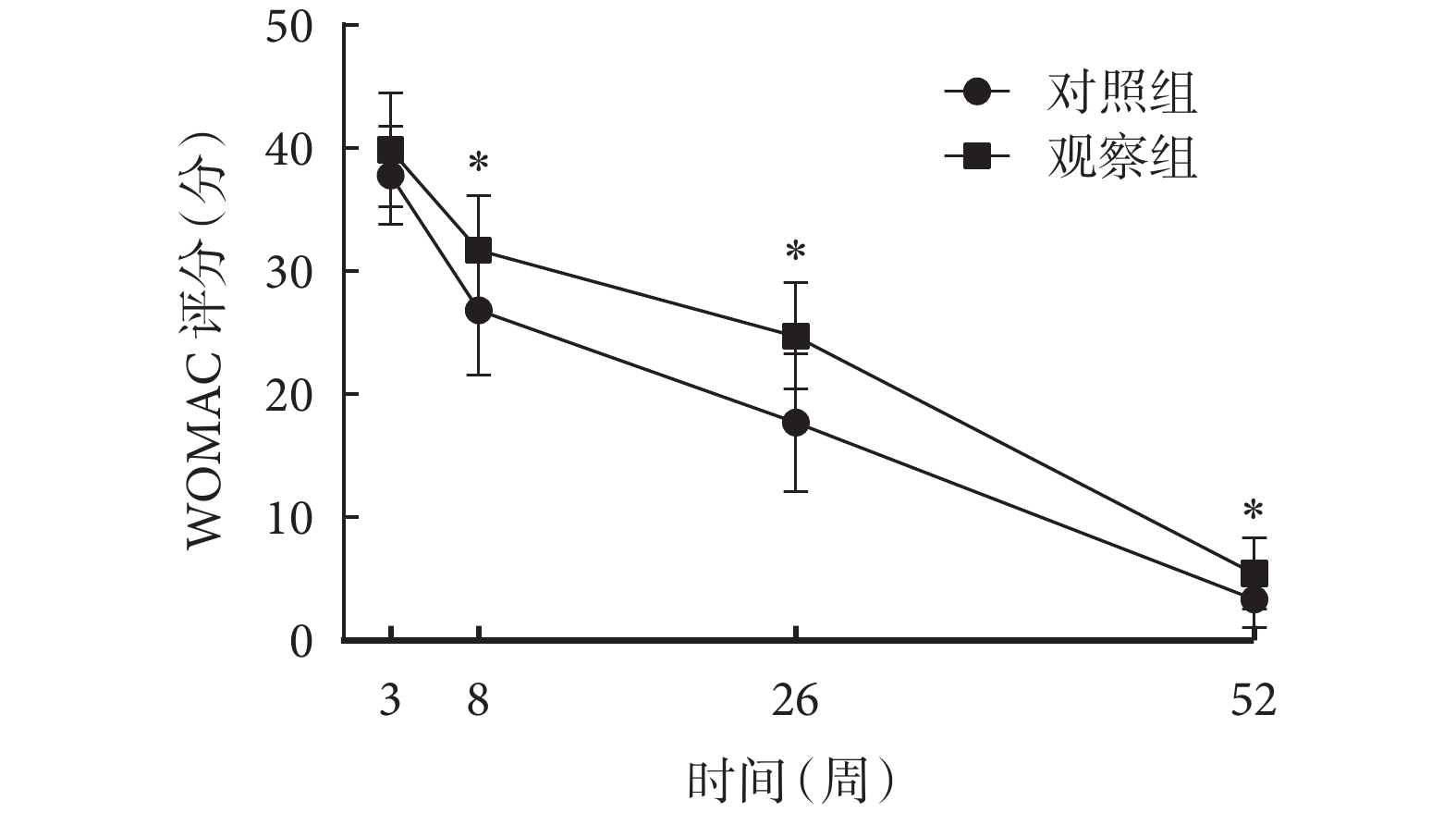 圖2
兩組患者術后 WOMAC 評分時間變化趨勢圖
圖2
兩組患者術后 WOMAC 評分時間變化趨勢圖
*組間比較,
2.3 兩組患者日常生活能力比較
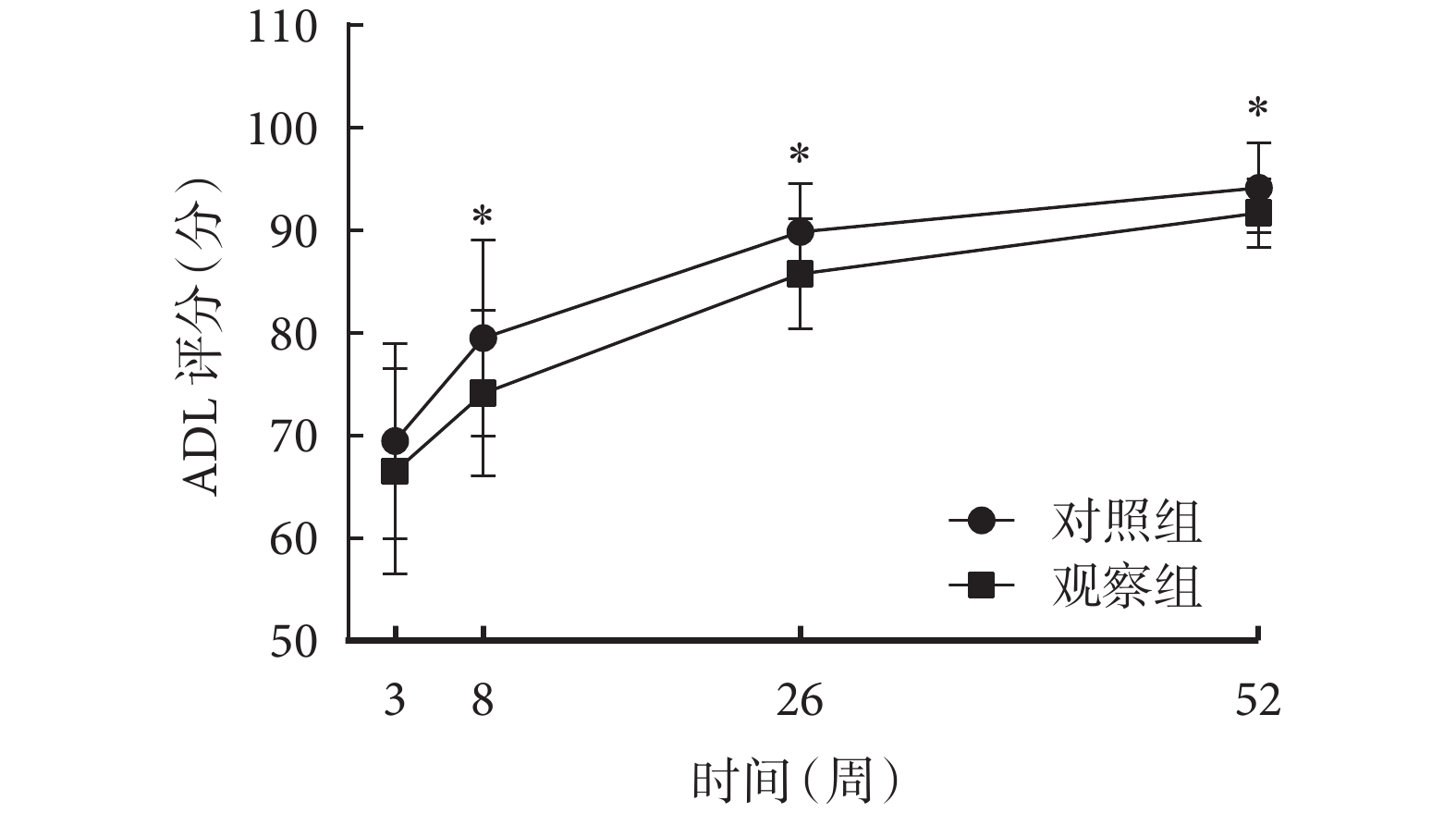
組間比較結果顯示,觀察組和對照組患者術后 3 周時 ADL 評分比較,差異無統計學意義[(69.45±9.52)vs.(66.51±10.01)分;P>0.05];術后 8 周[(79.55±9.55)vs.(74.12±8.04)分]、26 周[(89.88±4.69)vs.(85.78±5.37)分]、52 周[(94.19±4.36)vs.(91.71±3.34)分]的 ADL 評分比較,差異均有統計學意義(P<0.05)。組內比較結果顯示,術后 8、26、52 周,兩組患者 ADL 評分均隨時間延長呈不斷上升趨勢(P<0.05)。重復測量方差分析結果顯示,時間效應(F=167.438,P<0.001)、組別效應(F=10.137,P=0.002)、交互效應(F=1.166,P=0.323)均有統計學意義。兩組患者術后 ADL 評分時間變化趨勢圖見圖3。可見,隨著時間變化,兩組患者術后自理能力能均有所改善,但觀察組患者術后自理能力較對照組改善更明顯。
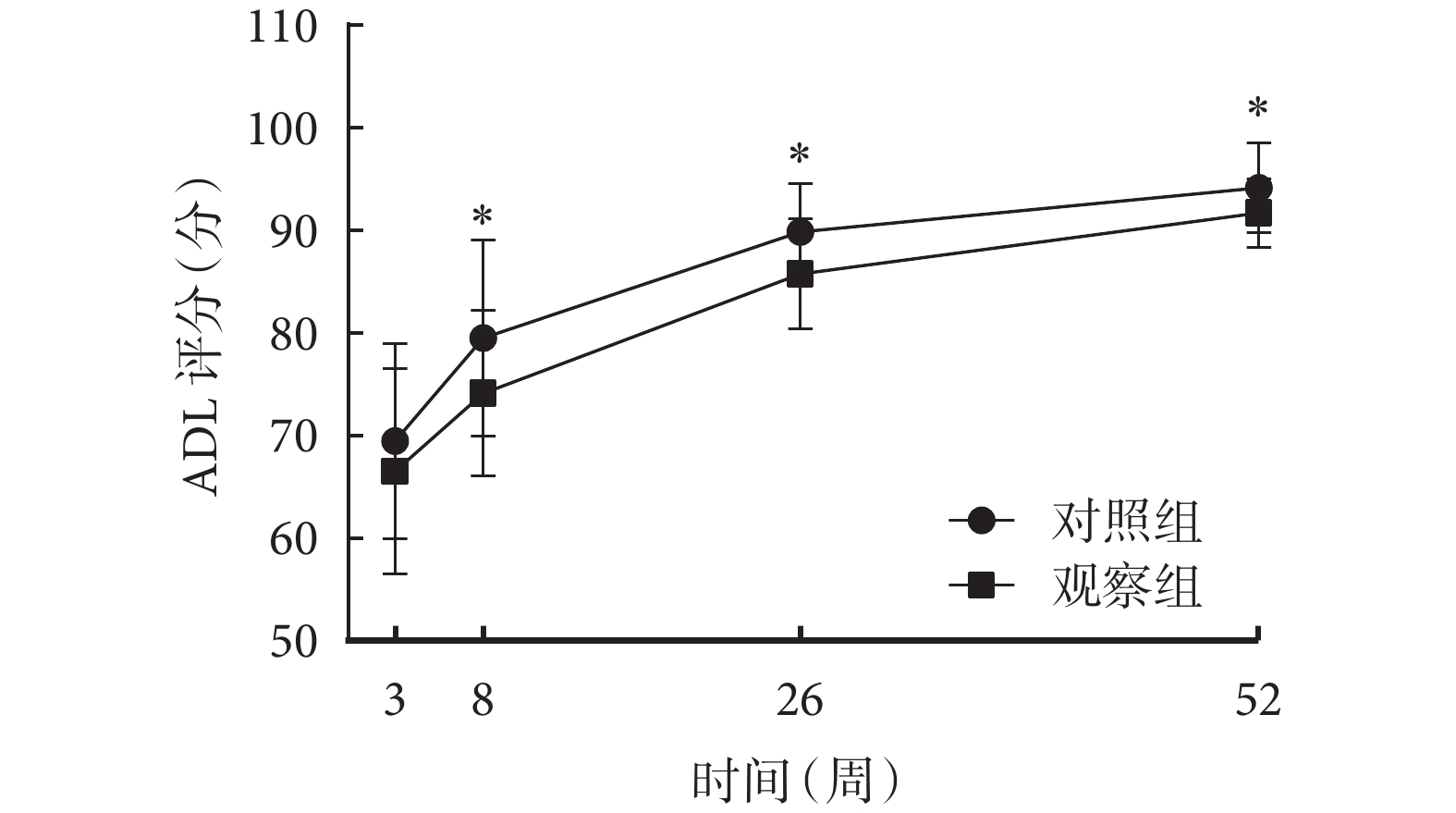 圖3
兩組患者術后 ADL 評分時間變化趨勢圖
圖3
兩組患者術后 ADL 評分時間變化趨勢圖
*組間比較,
2.4 兩組患者 HEI 評分比較
兩組患者術后 52 周時情緒穩定,觀察組為(3.20±4.11)分,對照組為(2.83±3.72)分;兩組比較,差異無統計學意義(t=0.421,P=0.675)。
2.5 兩組患者隨訪滿意度比較
兩組患者隨訪滿 52 周時的滿意度自評均較高,觀察組為(30.26±1.71)分,對照組為(29.44±1.63)分;兩組比較,差異無統計學意義(t=1.811,P=0.074)。
2.6 兩組患者并發癥、再入院情況比較
在術后 52 周的隨訪期內,對照組共有 24 例患者出現術后并發癥,包括腫脹 6 例、疼痛 7 例、敷料過敏 2 例、皮下出血 4 例、脫位 2 例和肌間靜脈血栓 3 例;其中,1 例患者脫位情況嚴重,急診手法復位未能成功,需再次入院接受治療。觀察組共有 8 例患者出現術后并發癥,包括腫脹 2 例、疼痛 3 例、肌間靜脈血栓 1 例、麻木 1 例及脫位 1 例。兩組并發癥發生情況比較,差異有統計學意義(χ2=13.675,P<0.001)。
觀察組中脫位患者在急診階段即成功完成了手法復位,并順利返回家中,未再出現需要入院治療的情況;對照組中 1 例脫位患者手法復位失敗入院。兩組患者再入院情況比較,差異無統計學意義(χ2=0.988,P=0.320)。
3 討論
3.1 關節置換術后隨訪管理的重要性
關節置換術是非常成熟的手術方式,其手術成功率高,術后康復階段面臨疼痛、腫脹、皮下淤血、功能鍛煉不足、關節脫位、感染等多重挑戰,影響患者恢復效果。此階段,術后隨訪成為關鍵環節,它不僅能夠系統評估患者的肌肉力量、步態及關節活動度恢復情況,還能及時識別并解決康復過程中出現的問題,促進個性化康復方案的實施。傳統隨訪模式如門診隨訪受限于機制與患者依從性,電話隨訪則面臨高失訪率與數據管理難題。單純線上隨訪雖便捷高效,但平臺安全與患者操作差異成為新挑戰。在此背景下,新興的簽約式隨訪管理模式應運而生,它結合我國國情與患者實際需求,為關節置換術后患者提供了更為有效、貼心的康復支持,有效提升了康復效果,降低了并發癥風險。本研究即是在簽約式隨訪模式下進行,取得了較好的效果。
3.2 兩種隨訪方式均可提升滿意度、降低再入院率
研究結果顯示兩組患者術后 52 周顯示出了較高的滿意度隨訪,兩組比較差異無統計學意義(P>0.05);且兩組患者術后 52 周再入院率比較,差異亦無統計學意義(P>0.05)。根據滿意度評分可知,無論是接受何種治療或干預措施,患者在術后 52 周內,對于隨訪模式、功能指導方法、切口癥狀管理、康復效果以及整體治療體驗等方面的滿意程度均保持在一個相對穩定且較高的水平上。究其原因很可能是因為患者在兩種隨訪模式下能夠接受不少于 9 次的單純線上隨訪服務。這些頻繁的隨訪不僅涵蓋了并發癥的預防、飲食睡眠指導、疼痛與腫脹的及時干預,還包括了對血栓、皮下淤血乃至脫位等潛在問題的專業處理。相比之下,未進行隨訪管理的患者在遇到并發癥時需要重新掛號就醫,或因忽視癥狀而延誤治療,從而影響了康復效果和患者滿意度,這與段丹等[14]研究中的研究結果相似。
3.3 綜合隨訪模式功能康復優于單純線上隨訪
本研究中結果顯示,對照組與觀察組術后 8 、26 、52 周關節功能評分,差異有統計學意義(P<0.05)。可見,綜合隨訪模式組患者術后關節功能康復效果較單純線上隨訪組改善顯著。
根據綜合隨訪模式組患者術后關節功能康復效果優于單純線上隨訪,究其原因可能是單純線上隨訪組患者因為時間不合適、距離太遠、來回費用太高、身體狀況不佳、家庭支持不足等原因不能進行線下隨訪,而患者因為單純線上隨訪具備時間靈活、空間便捷、時間人力成本節約等[22]優勢而選擇線上隨訪,但在精準性、有效性和及時性方面相較于綜合隨訪模式存在明顯差距。單純線上隨訪患者描述可能存在不準確性、患者與醫師對接,醫師接收的準確性也存在一定差異、患者不同設備、不同光線、不同拍照手法均可能造成偏差,這些因素共同影響了對患者病情評估和處置的精確性。相比之下,綜合隨訪展現出諸多獨特優勢[23]:首先,其直觀性讓醫師能直接觀察患者的體態、面色、表情等非語言信息,為全面評估患者狀況提供重要依據;其次,面對面即時反饋機制確保醫生能迅速對患者的癥狀、體征進行詳盡解釋,增進患者對自身病情的理解,實現醫患共享決策[24];再者,面對面的交流有助于構建醫患之間的信任與情感紐帶,這對患者的心理健康和治療效果均產生積極影響;此外,綜合隨訪模式還允許醫生執行詳細體檢,包括聽診、觸診等,以獲取更為準確的病情數據;對于復雜病例或多學科協作治療需求,綜合隨訪模式能更高效地組織專家會診,制定綜合治療方案;同時,醫生還能根據患者個體情況提供個性化健康教育和康復指導增強患者的治療依從性和自我管理能力,故而綜合隨訪模式組恢復較單純線上隨訪組恢復效果佳。
3.4 綜合隨訪模式能降低患者術后并發癥
本研究結果顯示,術后 52 周兩組并發癥發生情況比較,差異有統計學意義(P<0.05)。對照組患者在該時段內的并發癥發生率明顯低于觀察組,這一結果提示,相較于單純的線上隨訪模式,綜合隨訪模式在降低 THA患者術后并發癥方面展現出了更為顯著的優勢。
究其原因可能是綜合隨訪模式患者,在并發癥管理與醫護宣教時患者直面醫師,醫師直觀評估患者,患者能同頻接收宣教信息,但單純線上隨訪組患者因其年齡普遍較大,對電子產品使用不熟悉等[25]因素,其隨訪將通過其家屬為橋梁進行雙向溝通,這種溝通存在一定的弊端,如在信息傳遞過程中,家屬可能由于理解偏差、個人情感色彩或簡化信息的需要,導致醫生接收到的患者情況與實際有所出入。這種信息傳遞失真可能影響醫生對患者病情的判斷和后續治療方案的制定;家屬作為中介,可能因工作、生活等原因無法立即響應醫生的詢問或患者的需求,導致溝通效率與及時性降低,有時甚至會延誤治療時機;家屬往往不具備專業的醫療知識,在解釋病情、傳達醫囑或處理緊急情況時可能顯得力不從心,甚至誤導患者或延誤治療;家庭成員間的情感聯系可能使得溝通過程中摻雜過多的情感因素,影響對病情和治療的客觀判斷。長期依賴家屬作為溝通橋梁,可能使患者逐漸喪失在醫療決策中的主動性和參與感,影響其對治療方案的接受度和依從性。該研究與曲倩倩等[26]研究一致。而綜合隨訪模式患者如發生切口腫脹、疼痛、皮下淤血、功能鍛煉不到位等情況,醫師在線下復查時可以使用觸診和視診直接評估癥狀程度,必要時采取預防性抗菌藥物治療以預防感染,并教育患者正確保持體位、進行合理鍛煉及避免高危動作,同時注意飲食與休息,從而全面促進患者康復并有效降低并發癥發生風險。
3.5 綜合隨訪模式可提高術后患者生活質量
兩組患者均可通過微信、電話等方式得到正確的康復鍛煉方式及居家生活方法,如踝泵運動、直腿抬高、屈髖屈膝、髖外展等示范視頻以及居家生活指導,如正確的行走方式、正確的穿脫鞋襪、正確的床椅轉移、使用坐便器及使用助行器等,提高患者居家生活自理能力,從而提高患者的術后生活質量。本研究結果顯示,兩組患者在術后3周患者自理能力評分無差異(P>0.05);從術后 3 周開始,觀察組患者自理能力評分均高于對照組,經重復測量方差分析檢驗顯示,兩組患者比較差異具有統計學意義(F 組間=10.137,P<0.01)。表明對照組相較于觀察組患者自理能力提高更明顯,這與段丹等[14]研究結果相似。對照組通過單純線上隨訪,對醫囑的執行情況與遵醫行為較觀察組差。研究表明,日常生活能力在無監督的情況下會下降[25],綜合隨訪模式患者在隨訪過程中,如果康復鍛煉效果差,需每周來門診醫師幫助其鍛煉,患者因怕醫師批評、來回門診的折騰以及理解醫師為其好的初衷,歸家后功能鍛煉依從性更好,故康復效果較單純線上隨訪組更好,生活質量效果更佳。
兩種不同的隨訪干預模式在促進患者關節功能恢復、提升生活自理能力及術后滿意度方面的積極作用,并有效減少了術后并發癥及再入院率。值得注意的是,相較于單純線上隨訪,綜合隨訪模式在改善患者關節功能和日常生活自理能力方面展現出了更為顯著的優勢,對患者的康復過程具有更為深遠的意義。然而,本研究受限于單一醫療機構,這可能對結果的廣泛適用性造成一定影響。因此,未來研究建議擴大至不同等級醫院,以增強研究的代表性和結論的可靠性。此外,為更全面地評估術后患者康復效果,建議延長隨訪時間框架,如設定為 2 年、3 年、5 年乃至 10 年,以便深入觀察并了解患者的遠期康復結局。這樣的長期追蹤不僅能揭示治療模式的持久效益,還能為臨床實踐和康復策略的優化提供寶貴的參考依據。
利益沖突:所有作者聲明不存在利益沖突。
全髖關節置換術(total hip arthroplasty, THA)是指通過移除受損的股骨和髖臼部分,并植入人工關節的一種手術方法,能很好地重建患者的髖關節功能,減輕疼痛癥狀,提高患者日常生活能力,獲得良好的手術效果[1-2]。隨著手術技術的不斷革新[3-4]和加速康復外科理念的普及[5],THA 術后患者能夠更早地下床活動[6]并縮短住院時間[7],但術后康復并非一蹴而就。術后有效的康復鍛煉、藥物管理、疼痛管理[8]、睡眠管理[9]以及癥狀切口管理等[10]是保證手術效果的重要措施,這些關鍵的管理措施均需要通過專業的隨訪干預來得以保障和實施。隨訪干預不僅包括對患者康復進展的定期評估,還包括根據患者的具體情況提供個性化的指導和建議,以便及時調整康復計劃,以確保患者能夠順利康復并達到最佳的治療效果。隨著關節置換手術患者住院時間縮短成為常態,院外家庭承擔起主要的康復責任。然而,這一轉變給高齡[11]、自我恢復能力弱、術后行動受限、知識缺乏及文化程度低、依從性差等[12-13]患者帶來了挑戰,極大影響了患者術后康復效果。基于此,四川大學華西醫院骨科從 2019 年開始實施簽約式隨訪管理[14-15],并在開展過程中發現單純線上隨訪模式與綜合隨訪模式 2 種不同隨訪方式在患者術后康復中存在差異。故本研究旨在探討 2 種不同隨訪干預模式對 THA 術后患者康復效果的影響,以期為后續術后隨訪干預提供參考依據。
1 資料與方法
1.1 研究對象
選擇 2022 年 8 月—12 月在四川大學華西醫院行 THA 的患者。納入標準:① 行初次 THA 的患者;② 年齡≥18 歲;③ 手術由同一醫療組完成;④ 患者自愿參與本研究。排除標準:① 行髖關節翻修術或同時進行了雙側髖關節置換術的患者;② 研究期間行對側髖關節置換者;③ 有精神疾病患者;④ 患有嚴重心、腦血管疾病或確診為惡性腫瘤等疾病者;⑤ 有認知功能障礙的患者;⑥ 拒絕參與本研究的患者。本研究已通過四川大學華西醫院生物醫學倫理審查委員會批準[ 2021 年審(1170)號]。患者均知情同意,并簽同意書。
以 20 例患者進行預試驗,得到觀察組術后 52 周 Harris 功能評估為(79.0±5.68)分,對照組功術后 52 周 Harris 功能評估為(72.66±11.64)分,使用 CreateMed 樣本量軟件計算,其中Ⅰ類錯誤α默認為雙側 0.05,Ⅱ類錯誤β為單側 0.2,Zα=1.960(單側 0.025);Zα/2=1.960(雙側 0.05);Zα=1.645(單側 0.05);Zβ=0.842(單側 0.2);Zβ=1.282(單側 0.1),K=1,代入軟件得出觀察組與對照組樣本量分別為 33 例,按照脫落 20%計算,共需納入樣本量 79 例。
1.2 研究方法
1.2.1 分組
根據患者個人意愿,將符合納入標準的患者分為 2 組:單純線上隨訪組(對照組)和綜合隨訪模式組(觀察組)。兩組患者住院期間均遵循統一的關節置換圍手術期手術方案,并接受相同的隨訪方案。
1.2.2 隨訪方案
①觀察組隨訪方案:觀察組于出院當日接受出院指導,涵蓋傷口護理、疼痛控制、藥物使用、康復運動、家居生活調整、并發癥預防、飲食規劃及復診時間表(含病歷復印提示)。復診安排定為術后 3 周、術后 8 周、術后 26 周和術后 52 周至我院門診復診。出院 72 h(包含出院當日)、術后 1 周、術后 4 周、術后 12 周、術后 36 周完成單純線上隨訪,隨訪計劃將在出院當日由隨訪護士完成并告知患者知曉。在復診前隨訪團隊會預先為患者準備并開具必要的常規檢查醫囑,并協調好預約事宜。復診當日,隨訪護士根據隨訪量表對患者進行評估并將評估結果匯報給當日隨訪醫師,醫師根據患者目前存在的問題,再次全面評估患者的關節功能及手術效果,并根據評估結果開具醫囑。隨訪護士根據患者復診時具體情況,提供針對性的康復功能鍛煉指導和居家生活建議。若需進一步檢查,隨訪護士將及時聯系相關檢查室走隨訪綠色通道預約檢查,待檢查結果出爐后,由復診醫師解讀報告,隨訪護士根據醫師解讀結果與處置為患者制定個性化的用藥計劃及康復鍛煉方案。
② 對照組隨訪方案:對照組與觀察組隨訪方案相同,不同點為由于時間沖突、距離太遠、來回不便、花銷大等各種原因,患者該到線下復查時均未到醫院門診進行隨訪復查,從而進行線上復查。隨訪護士提前告知患者復查所需資料與線上復查內容:根據患者所處不同時間點復查內容有所變化,如術后 3 周,告知患者在當地行下肢靜脈彩色多普勒超聲,將結果發至隨訪手機端,根據要求拍攝助行器輔助下行走視頻、功能鍛煉視頻及傷口情況圖片。如果拍攝視頻達不到要求,需重新拍攝,如果評估患者恢復較差,視頻在線糾正患者的站立、負重、抱大腿等訓練動作。根據在線綜合評估結果,給患者制定后續康復計劃。
1.2.3 評價指標
根據 THA 術后常用療效評價指標進行術后療效評價。① 患者一般資料調查問卷:在查閱文獻和專家討論的基礎上,由研究者自行設計,共有 12 個條目。包括個人基本資料、疾病相關資料。其中個人基本資料包含姓名、性別、年齡、文化程度(小學及以下、初中、高中、大專、本科及以上)、體質量指數、婚姻狀況(未婚、已婚、離異/喪偶)、民族;住院疾病資料包括入院診斷、住院天數、手術部位(左側、右側)、醫療支付方式(醫療保險、自費)、工作情況(農民、工人、私營者、退休、失業、其他)、家庭人均月收入(<1 000 元、≥1 000 元且<2 000 元、≥2 000 元且<3 000 元、≥3 000 元)、存在合并癥。其中,根據以往經驗,將住院時間分為 5~6 d 和 7~13 d。
② 關節功能:A. Harris 髖關節功能評分量表[16]:作為評估髖關節疾病治療效果的重要工具,綜合考量了疼痛感受、功能恢復、關節形態異常及活動范圍四大關鍵維度,共涵蓋10個條目。量表采用百分制計分方式,得分越高代表髖關節功能越好。其中,≥90 分標志著髖關節功能達到優良水平;80~89 分表示狀況良好;70~79 分表明功能恢復尚可;<70 分則提示髖關節功能恢復欠佳。Cronbach α系數為 0.811~0.904 [17]。B. 西安大略和麥克馬斯特大學骨關節炎指數(Western Ontario and McMaster Universities Osteoarthritis Index, WOMAC)。該量表是一項專注于衡量骨關節炎患者癥狀程度及關節功能恢復狀態的標準化工具,側重于患者主觀體驗評價[18]。該指數構建了疼痛感知、關節僵硬感及日常功能受限3大核心維度,細分為 24 項具體指標,全面而細致地評估患者的實際狀況。其評分體系以 96 分為上限,得分越高,則直接反映出患者的關節病損程度越為嚴重,進而對日常生活造成更為顯著的不便與影響。各維度的 Cronbach α系數為 0.878~0.956[19]。
③ 生活自理能力評定量表(Activity of Daily Life, ADL)。該量表通過對進餐、洗澡、修飾、穿衣、大小便、如廁、床椅轉移等 10 項日常生活活動是否需要幫助及其幫助的程度分 0、5、10、15,共 4 個等級,總分為 100 分,得分越高表示獨立性越強、依賴性越小。100 分為生活自理,61~99 分為輕度功能障礙,41~60 分為中度功能障礙,≤40 分為重度功能障礙。該量表的內容效度為 0.80,重測信度為 0.86[20]。
④ 華西心晴指數量表(Huaxi Emotional-distress Index, HEI)。該量表由四川大學華西醫院精心研發,專為迅速篩查焦慮、抑郁及自殺風險等情緒狀態而設計。此問卷有 9 個關鍵條目,采用便捷的 Likert 5 級評分體系,評分范圍從“完全沒有”(賦 0 分)至“全部時間”(賦 4 分),匯總后得出總分為 0~36 分,劃分為 4 個等級:0~8 分為無不良情緒,9~12 分為輕度不良情緒,13~15 分為中度不良情緒,17~36 分為存在重度不良情緒。該量表的 Cronbach a 系數為 0.90[21]。
⑤ 滿意度評分。在查閱文獻及專家咨詢的基礎上,自行設計患者滿意度問卷,包括患者對隨訪模式、術后功能指導、健康宣教、傷口管理、預約掛號等 7 個方面的條目。采用 Likert 評分,從“非常不滿意”到“非常滿意”分別賦值 1~5 分,總分 35 分,得分越高滿意度越高。量表經 3 位專家評議,內容效度 0.898,
⑥ 并發癥與再入院。記錄患者出院后 52 周內的并發癥發生情況和因關節問題導致的再入院情況。
1.3 數據篩選
采用電子病歷結合問卷調查的方式,系統收集患者基線數據。事先詳細告知研究目的、重要性、隨訪計劃及匿名保密原則,確保知情同意后收集資料。術后定期(術后 3、8、26、52 周)運用 Harris、WOMAC、ADL 評估康復進展。隨訪護士在術后滿 52 周時收集患者滿意度和 HEI 評分,專業團隊統計并發癥與再入院情況。
1.4 質量控制
在研究設計階段,查閱大量國內外文獻,咨詢骨科學、骨科護理學等相關領域的專家,確定本次研究課題的方向,再依據本次課題的調查目標,使用正確的研究工具;咨詢流行病學與統計學專家,對該課題設計方案的合理性和科學性進行指導。在研究實施階段,開展相關培訓,使研究成員掌握本次研究的方法、目的以及注意事項,提高成員間的合作效率。在資料收集階段,由課題組成員進行資料的發放及回收,對研究對象進行解釋,使其知情同意,以取得配合;在收集過程中認真解釋患者相關疑問,保持中立態度;在收集階段設立督察員,以確認資料調查及回收的真實性與完整性。在數據統計分析階段,數據錄入采取雙人同時錄入,使用 Excel 基本功能及時發現和處理極端值與異常值;采用正確的統計分析方法。
1.5 統計學方法
采用 Epidata 錄入數據,SPSS 23.0 統計軟件進行數據分析。正態分布的計量資料以均數±標準差表示,組間比較采用采用獨立 t 檢驗。計數資料采用例數和百分比表示,組間比較采用χ2 檢驗。等級資料比較采用 Krustal-Wallis H 秩和檢驗,關節功能和自理能力比較采用重復測量方差分析。雙側檢驗水準α=0.05。
2 結果
2.1 兩組患者一般資料比較
本研究初步納入了 85 例 THA 患者,觀察組 43 例,對照組 42 例。在持續的隨訪過程中,由于對照組中 1 例患者中途退出,以及觀察組中 1 例患者因進行了對側 THA 手術而被排除,最終納入患者 83 例,即對照組 41 例,觀察組 42 例。兩組患者一般資料比較見表1。可見,兩組患者個人基本資料、疾病相關資料比較,差異均無統計學意義(P>0.05)。
2.2 兩組患者術后關節功能評分比較
組間比較結果顯示,觀察組和對照組術后 3 周 Harris 評分[(52.36±14.44)vs.(52.49±14.79)分;P>0.05]比較,差異無統計學意義;術后 8 周[(79.00±5.68)vs.(72.66±11.64)分]、26 周[(82.76±4.41)vs.(78.39±10.19)分]、52 周[(93.86±4.16)vs.(88.63±13.95)分]的 Harris 評分比較,差異均有統計學意義(P<0.05)。組內比較結果顯示,術后 8、26、52 周,兩組患者 Harris 評分均隨時間延長呈不斷上升趨勢(P<0.05)。重復測量方差分析結果顯示,時間效應(F=353.773,P<0.001)、組別效應(F=8.359,P=0.001)、交互效應(F=9.471,P=0.012)均有統計學意義。兩組患者術后 Harris 評分時間變化趨勢圖見圖1。可見,術后 3 周兩組患者關節功能最差,隨著時間的變化,兩組術后關節功能均有所改善,但觀察組患者術后功能較對照組改善更明顯。
 圖1
兩組患者術后 Harris 評分時間變化勢圖
圖1
兩組患者術后 Harris 評分時間變化勢圖
*組間比較,
組間比較結果顯示,觀察組和對照組患者術后 3 周 WOMAC 評分[(39.26±3.96)vs.(39.88±4.65)分;P>0.05]比較,差異無統計學意義;術后 8 周[(26.86±5.31)vs.(31.73±4.47)分]、26 周[(17.71±5.62)vs.(24.73±4.31)分]、52 周[(3.34±2.34)vs.(5.44±2.92)分]WOMAC 評分比較差異有統計學意義(P<0.05)。組內比較結果顯示,術后 8、26、52 周,兩組患者 WOMAC 評分均隨時間延長呈不斷下降趨勢(P<0.05)。重復測量方差分析結果顯示,時間效應(F=930.155,P<0.001)、組別效應(F=6.566,P=0.001)、交互效應(F=18.683,P=0.015)均有統計學意義。兩組患者術后 WOMAC 評分時間變化趨勢圖見圖2。可見,術后 3 周兩組患者關節功能最差,隨著時間變化,兩組術后關節功能均有所改善,但觀察組患者術后功能較對照組改善更明顯。
 圖2
兩組患者術后 WOMAC 評分時間變化趨勢圖
圖2
兩組患者術后 WOMAC 評分時間變化趨勢圖
*組間比較,
2.3 兩組患者日常生活能力比較
組間比較結果顯示,觀察組和對照組患者術后 3 周時 ADL 評分比較,差異無統計學意義[(69.45±9.52)vs.(66.51±10.01)分;P>0.05];術后 8 周[(79.55±9.55)vs.(74.12±8.04)分]、26 周[(89.88±4.69)vs.(85.78±5.37)分]、52 周[(94.19±4.36)vs.(91.71±3.34)分]的 ADL 評分比較,差異均有統計學意義(P<0.05)。組內比較結果顯示,術后 8、26、52 周,兩組患者 ADL 評分均隨時間延長呈不斷上升趨勢(P<0.05)。重復測量方差分析結果顯示,時間效應(F=167.438,P<0.001)、組別效應(F=10.137,P=0.002)、交互效應(F=1.166,P=0.323)均有統計學意義。兩組患者術后 ADL 評分時間變化趨勢圖見圖3。可見,隨著時間變化,兩組患者術后自理能力能均有所改善,但觀察組患者術后自理能力較對照組改善更明顯。
 圖3
兩組患者術后 ADL 評分時間變化趨勢圖
圖3
兩組患者術后 ADL 評分時間變化趨勢圖
*組間比較,
2.4 兩組患者 HEI 評分比較
兩組患者術后 52 周時情緒穩定,觀察組為(3.20±4.11)分,對照組為(2.83±3.72)分;兩組比較,差異無統計學意義(t=0.421,P=0.675)。
2.5 兩組患者隨訪滿意度比較
兩組患者隨訪滿 52 周時的滿意度自評均較高,觀察組為(30.26±1.71)分,對照組為(29.44±1.63)分;兩組比較,差異無統計學意義(t=1.811,P=0.074)。
2.6 兩組患者并發癥、再入院情況比較
在術后 52 周的隨訪期內,對照組共有 24 例患者出現術后并發癥,包括腫脹 6 例、疼痛 7 例、敷料過敏 2 例、皮下出血 4 例、脫位 2 例和肌間靜脈血栓 3 例;其中,1 例患者脫位情況嚴重,急診手法復位未能成功,需再次入院接受治療。觀察組共有 8 例患者出現術后并發癥,包括腫脹 2 例、疼痛 3 例、肌間靜脈血栓 1 例、麻木 1 例及脫位 1 例。兩組并發癥發生情況比較,差異有統計學意義(χ2=13.675,P<0.001)。
觀察組中脫位患者在急診階段即成功完成了手法復位,并順利返回家中,未再出現需要入院治療的情況;對照組中 1 例脫位患者手法復位失敗入院。兩組患者再入院情況比較,差異無統計學意義(χ2=0.988,P=0.320)。
3 討論
3.1 關節置換術后隨訪管理的重要性
關節置換術是非常成熟的手術方式,其手術成功率高,術后康復階段面臨疼痛、腫脹、皮下淤血、功能鍛煉不足、關節脫位、感染等多重挑戰,影響患者恢復效果。此階段,術后隨訪成為關鍵環節,它不僅能夠系統評估患者的肌肉力量、步態及關節活動度恢復情況,還能及時識別并解決康復過程中出現的問題,促進個性化康復方案的實施。傳統隨訪模式如門診隨訪受限于機制與患者依從性,電話隨訪則面臨高失訪率與數據管理難題。單純線上隨訪雖便捷高效,但平臺安全與患者操作差異成為新挑戰。在此背景下,新興的簽約式隨訪管理模式應運而生,它結合我國國情與患者實際需求,為關節置換術后患者提供了更為有效、貼心的康復支持,有效提升了康復效果,降低了并發癥風險。本研究即是在簽約式隨訪模式下進行,取得了較好的效果。
3.2 兩種隨訪方式均可提升滿意度、降低再入院率
研究結果顯示兩組患者術后 52 周顯示出了較高的滿意度隨訪,兩組比較差異無統計學意義(P>0.05);且兩組患者術后 52 周再入院率比較,差異亦無統計學意義(P>0.05)。根據滿意度評分可知,無論是接受何種治療或干預措施,患者在術后 52 周內,對于隨訪模式、功能指導方法、切口癥狀管理、康復效果以及整體治療體驗等方面的滿意程度均保持在一個相對穩定且較高的水平上。究其原因很可能是因為患者在兩種隨訪模式下能夠接受不少于 9 次的單純線上隨訪服務。這些頻繁的隨訪不僅涵蓋了并發癥的預防、飲食睡眠指導、疼痛與腫脹的及時干預,還包括了對血栓、皮下淤血乃至脫位等潛在問題的專業處理。相比之下,未進行隨訪管理的患者在遇到并發癥時需要重新掛號就醫,或因忽視癥狀而延誤治療,從而影響了康復效果和患者滿意度,這與段丹等[14]研究中的研究結果相似。
3.3 綜合隨訪模式功能康復優于單純線上隨訪
本研究中結果顯示,對照組與觀察組術后 8 、26 、52 周關節功能評分,差異有統計學意義(P<0.05)。可見,綜合隨訪模式組患者術后關節功能康復效果較單純線上隨訪組改善顯著。
根據綜合隨訪模式組患者術后關節功能康復效果優于單純線上隨訪,究其原因可能是單純線上隨訪組患者因為時間不合適、距離太遠、來回費用太高、身體狀況不佳、家庭支持不足等原因不能進行線下隨訪,而患者因為單純線上隨訪具備時間靈活、空間便捷、時間人力成本節約等[22]優勢而選擇線上隨訪,但在精準性、有效性和及時性方面相較于綜合隨訪模式存在明顯差距。單純線上隨訪患者描述可能存在不準確性、患者與醫師對接,醫師接收的準確性也存在一定差異、患者不同設備、不同光線、不同拍照手法均可能造成偏差,這些因素共同影響了對患者病情評估和處置的精確性。相比之下,綜合隨訪展現出諸多獨特優勢[23]:首先,其直觀性讓醫師能直接觀察患者的體態、面色、表情等非語言信息,為全面評估患者狀況提供重要依據;其次,面對面即時反饋機制確保醫生能迅速對患者的癥狀、體征進行詳盡解釋,增進患者對自身病情的理解,實現醫患共享決策[24];再者,面對面的交流有助于構建醫患之間的信任與情感紐帶,這對患者的心理健康和治療效果均產生積極影響;此外,綜合隨訪模式還允許醫生執行詳細體檢,包括聽診、觸診等,以獲取更為準確的病情數據;對于復雜病例或多學科協作治療需求,綜合隨訪模式能更高效地組織專家會診,制定綜合治療方案;同時,醫生還能根據患者個體情況提供個性化健康教育和康復指導增強患者的治療依從性和自我管理能力,故而綜合隨訪模式組恢復較單純線上隨訪組恢復效果佳。
3.4 綜合隨訪模式能降低患者術后并發癥
本研究結果顯示,術后 52 周兩組并發癥發生情況比較,差異有統計學意義(P<0.05)。對照組患者在該時段內的并發癥發生率明顯低于觀察組,這一結果提示,相較于單純的線上隨訪模式,綜合隨訪模式在降低 THA患者術后并發癥方面展現出了更為顯著的優勢。
究其原因可能是綜合隨訪模式患者,在并發癥管理與醫護宣教時患者直面醫師,醫師直觀評估患者,患者能同頻接收宣教信息,但單純線上隨訪組患者因其年齡普遍較大,對電子產品使用不熟悉等[25]因素,其隨訪將通過其家屬為橋梁進行雙向溝通,這種溝通存在一定的弊端,如在信息傳遞過程中,家屬可能由于理解偏差、個人情感色彩或簡化信息的需要,導致醫生接收到的患者情況與實際有所出入。這種信息傳遞失真可能影響醫生對患者病情的判斷和后續治療方案的制定;家屬作為中介,可能因工作、生活等原因無法立即響應醫生的詢問或患者的需求,導致溝通效率與及時性降低,有時甚至會延誤治療時機;家屬往往不具備專業的醫療知識,在解釋病情、傳達醫囑或處理緊急情況時可能顯得力不從心,甚至誤導患者或延誤治療;家庭成員間的情感聯系可能使得溝通過程中摻雜過多的情感因素,影響對病情和治療的客觀判斷。長期依賴家屬作為溝通橋梁,可能使患者逐漸喪失在醫療決策中的主動性和參與感,影響其對治療方案的接受度和依從性。該研究與曲倩倩等[26]研究一致。而綜合隨訪模式患者如發生切口腫脹、疼痛、皮下淤血、功能鍛煉不到位等情況,醫師在線下復查時可以使用觸診和視診直接評估癥狀程度,必要時采取預防性抗菌藥物治療以預防感染,并教育患者正確保持體位、進行合理鍛煉及避免高危動作,同時注意飲食與休息,從而全面促進患者康復并有效降低并發癥發生風險。
3.5 綜合隨訪模式可提高術后患者生活質量
兩組患者均可通過微信、電話等方式得到正確的康復鍛煉方式及居家生活方法,如踝泵運動、直腿抬高、屈髖屈膝、髖外展等示范視頻以及居家生活指導,如正確的行走方式、正確的穿脫鞋襪、正確的床椅轉移、使用坐便器及使用助行器等,提高患者居家生活自理能力,從而提高患者的術后生活質量。本研究結果顯示,兩組患者在術后3周患者自理能力評分無差異(P>0.05);從術后 3 周開始,觀察組患者自理能力評分均高于對照組,經重復測量方差分析檢驗顯示,兩組患者比較差異具有統計學意義(F 組間=10.137,P<0.01)。表明對照組相較于觀察組患者自理能力提高更明顯,這與段丹等[14]研究結果相似。對照組通過單純線上隨訪,對醫囑的執行情況與遵醫行為較觀察組差。研究表明,日常生活能力在無監督的情況下會下降[25],綜合隨訪模式患者在隨訪過程中,如果康復鍛煉效果差,需每周來門診醫師幫助其鍛煉,患者因怕醫師批評、來回門診的折騰以及理解醫師為其好的初衷,歸家后功能鍛煉依從性更好,故康復效果較單純線上隨訪組更好,生活質量效果更佳。
兩種不同的隨訪干預模式在促進患者關節功能恢復、提升生活自理能力及術后滿意度方面的積極作用,并有效減少了術后并發癥及再入院率。值得注意的是,相較于單純線上隨訪,綜合隨訪模式在改善患者關節功能和日常生活自理能力方面展現出了更為顯著的優勢,對患者的康復過程具有更為深遠的意義。然而,本研究受限于單一醫療機構,這可能對結果的廣泛適用性造成一定影響。因此,未來研究建議擴大至不同等級醫院,以增強研究的代表性和結論的可靠性。此外,為更全面地評估術后患者康復效果,建議延長隨訪時間框架,如設定為 2 年、3 年、5 年乃至 10 年,以便深入觀察并了解患者的遠期康復結局。這樣的長期追蹤不僅能揭示治療模式的持久效益,還能為臨床實踐和康復策略的優化提供寶貴的參考依據。
利益沖突:所有作者聲明不存在利益沖突。