引用本文: 陳新沖, 黃廣濤. 14例頭面部瘢痕癌潰瘍創面的臨床診療分析. 中國修復重建外科雜志, 2024, 38(3): 342-347. doi: 10.7507/1002-1892.202312020 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
瘢痕癌是皮膚科和燒傷整形外科常見的一種侵襲性腫瘤,發生于慢性炎癥或損傷部位,可持續多年[1]。其最常見于陳舊性燒傷瘢痕,也可見于創傷性傷口、靜脈淤積性潰瘍、壓瘡、骨髓炎性瘺管和其他慢性傷口[2]。關于瘢痕發生癌變的確切病因,目前尚不清楚。現有研究表明,瘢痕癌的發生、發展可能與慢性炎癥刺激導致細胞異型性增加,以及瘢痕組織對腫瘤細胞的免疫反應受損有關,其癌變的分子機制可能與一些腫瘤形成相關基因的突變有關,如P53、FasR(CD95)等[3-5]。有研究表明瘢痕癌常見病理類型是鱗狀細胞癌和基底細胞癌,而頭面部是這一細胞類型癌癥的高發區,這可能與頭面部瘢痕常年飽受日光暴曬以及碰撞、搔抓等易導致破潰、反復發作以致癌變有關[6-7]。目前關于頭面部瘢痕癌的診治,特別是腫瘤切除范圍及切除后的創面修復方法,仍值得進一步探討。
本研究通過回顧性分析2021年1月—2022年3月遵義醫科大學附屬醫院燒傷整形外科收治的14例頭面部瘢痕癌患者的人口流行病學特征、致傷因素、臨床表現、病理類型、診療方案及預后等情況,以期為瘢痕癌的預防和治療提供參考。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:經組織病理學活檢確診為癌癥,尚無局部淋巴結和全身多處轉移,擬行手術切除治療的瘢痕癌患者。排除不愿手術或因身體狀況不能耐受手術者。
本組男8例,女6例;發病年齡21~81歲,平均61.6歲,其中20~50歲4例,50~80歲9例,80歲以上1例。潛伏期1個月~70年,中位時間4年,其中潛伏期≥1年者13例。發病部位:頭頂部7例、頜面部6例、頸部1例。臨床表現為創傷后瘢痕愈合。致傷因素:① 創傷后腫塊形成、搔抓破潰后長期未愈者5例;② 抓傷后潰瘍形成持久未愈伴有膿性分泌物者5例;③ 燒傷后瘢痕形成,而后破潰感染伴局部包塊形成,包塊逐漸增大者1例;④ 燙傷后遺留頭皮瘢痕,后形成腫塊且進行性增大者2例;⑤ 針刺傷致局部疼痛,而后形成腫塊,且腫塊逐漸增大者1例。病理檢查結果示鱗狀細胞癌9例、基底細胞癌3例、皮脂腺癌1例、乳頭狀汗管囊腺瘤合并管狀頂泌汗腺腺瘤1例。患者詳細資料見表1。
1.2 手術方法
手術方法主要分為4類:單純腫瘤擴大切除1例,腫瘤擴大切除+植皮修復1例,腫瘤擴大切除+局部皮瓣轉移修復7例,腫瘤擴大切除+游離皮瓣移植修復5例。腫瘤擴大切除范圍主要取決于術中快速冰凍病理報告,切口一般距健康皮膚2~4 cm。創面修復方式選擇主要取決于創面局部情況,根據腫瘤切除后創面大小及鄰近組織的富余情況,針對性地采取直接縫合、植皮、局部皮瓣、游離皮瓣進行修復。較小創面可直接拉攏縫合;創面較大且無神經、骨外露則可采取植皮修復;其余選擇皮瓣移植修復,有條件者優先選擇局部皮瓣。本組采用局部皮瓣包括面動脈穿支皮瓣(1例)、顳淺動脈額支島狀頭皮瓣(1例)、頭皮局部筋膜瓣(5例)等,游離皮瓣包括股前外側皮瓣(4例)和胸背動脈穿支皮瓣(1例)。
1.3 術后處理
術后予以吸氧、抗感染、保暖、抗痙攣、活血等一般治療,密切觀察皮瓣血運,加強換藥促進切口愈合。待切口愈合、拆除手術縫線后,建議患者至腫瘤科進一步確定是否行放化療。
2 結果
14例患者均獲隨訪,隨訪時間16~33個月,平均27.8個月。2例(14.29%)患者瘢痕癌創面復發,其中1例術后化療2個療程,于術后2年復發,現予以口服中藥治療,仍健在;1例于術后1年復發,復發后化療2個療程,已死亡。1例行左眼及眼周腫瘤擴大切除+左眼眶內容物摘除+血管、神經探查吻合保護+游離左側旋股外側動脈降支穿支嵌合肌肉軸型皮瓣轉移修復+左大腿供區創面筋膜瓣成型修復+鼻再造重建+受區筋膜瓣成型修復術患者,術后切口愈合不良,行抗感染和擴創縫合術處理后愈合良好。其余患者瘢痕癌創面均未復發,創面愈合良好。所有行皮瓣修復創面者術后皮瓣均成活。見表1。
3 典型病例
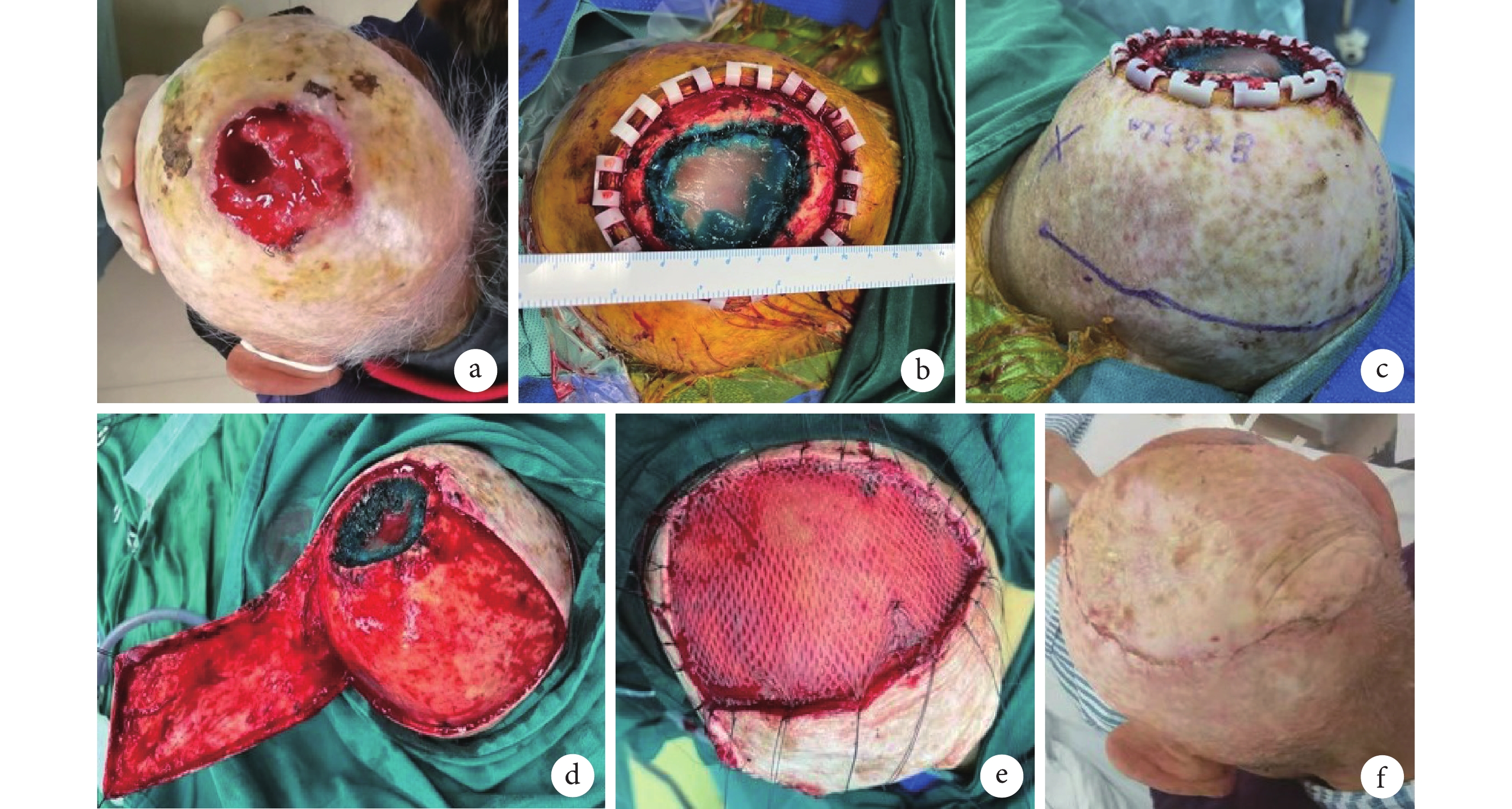
例3 患者,男,80歲。因“頭頂部皮膚破潰2年,疼痛、瘙癢、流膿1個月”入院。患者2年前頭頂部磕到車門頂,當即皮膚破潰、流血,未予以處理;后自覺傷處皮膚瘙癢,搔抓致皮膚破潰、流血,未予以特殊處理;隨后1年余每感瘙癢時自行撓抓,皮膚反復破潰、流血、結痂,局部形成潰瘍。近1個月時感右側頭痛,每次疼痛癥狀(脹痛)持續約10 s,無惡心、嘔吐等癥狀,頭頂部皮膚潰瘍處開始流少許膿性液體,伴血性分泌物;患者自行購買外用藥(具體不詳)局部治療,瘙癢及疼痛癥狀未見明顯改善,為進一步診治于我院就診。檢查:頭頂部見一大小約6 cm×5 cm皮膚軟組織缺損,伴有黑色結痂、流膿,基底部凹凸不平,頸部未捫及腫大淋巴結。組織病理檢查結果為鱗狀細胞癌。臨床診斷:頭頂部瘢痕癌潰瘍(鱗狀細胞癌)。行腫瘤擴大切除+顱骨部分切除+頭皮局部帶蒂皮瓣+植皮修復術治療。術后10 d皮瓣成活可,創面Ⅰ期愈合,拆除部分縫線。術后隨訪22個月,癌性創面無復發。見圖1。
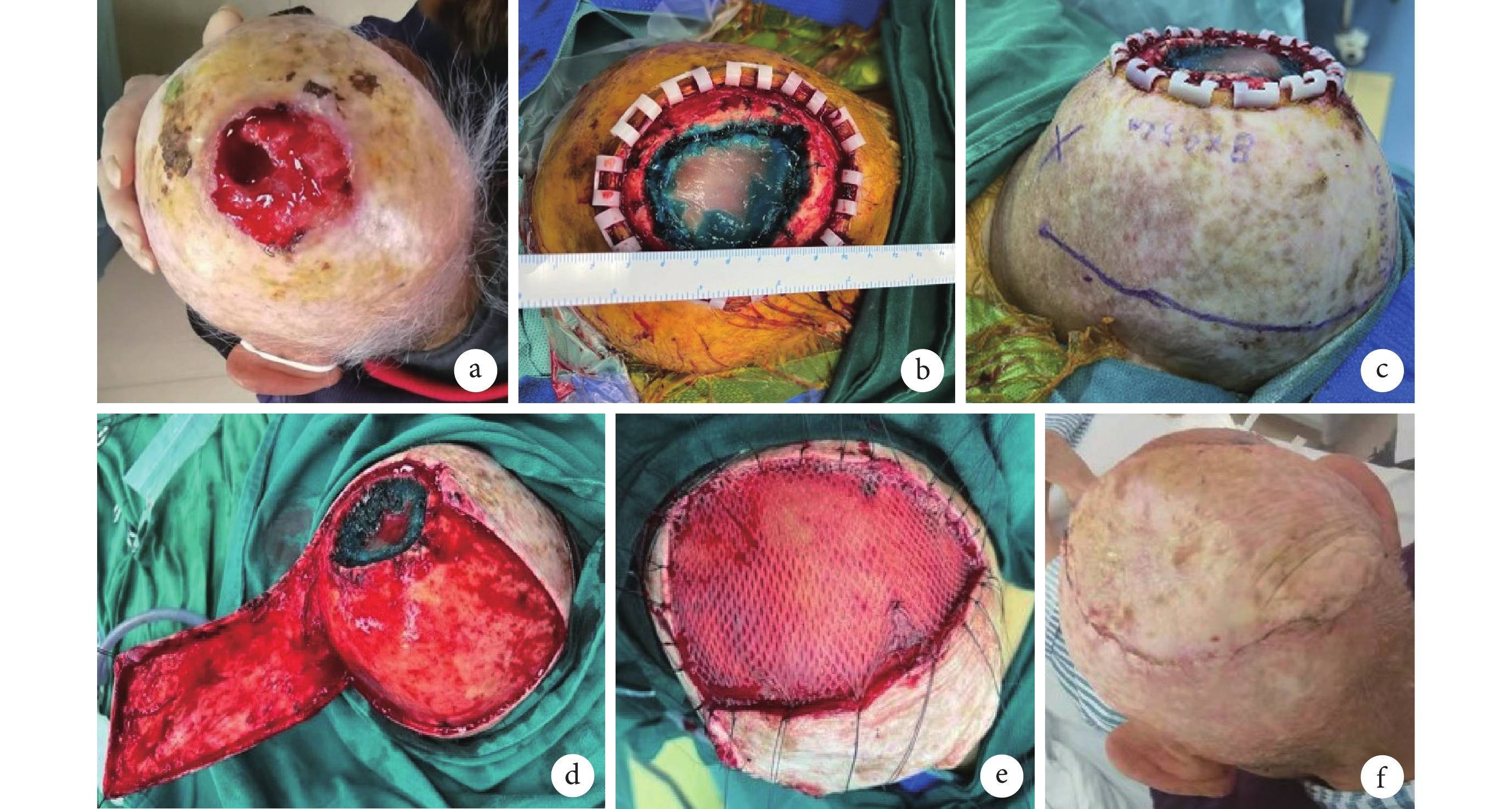 圖1
病例3
圖1
病例3
a. 術前換藥后創面;b. 術中完整切除腫瘤;c. 術中設計局部皮瓣;d. 術中切取皮瓣;e. 術后即刻;f. 術后1個月
Figure1. Case 3a. Wound after dressing change before operation; b. Complete resection of tumor during operation; c. Intraoperative design of local skin flap; d. Intraoperative resection of the flap; e. Immediately after operation; f. At 1 month after operation
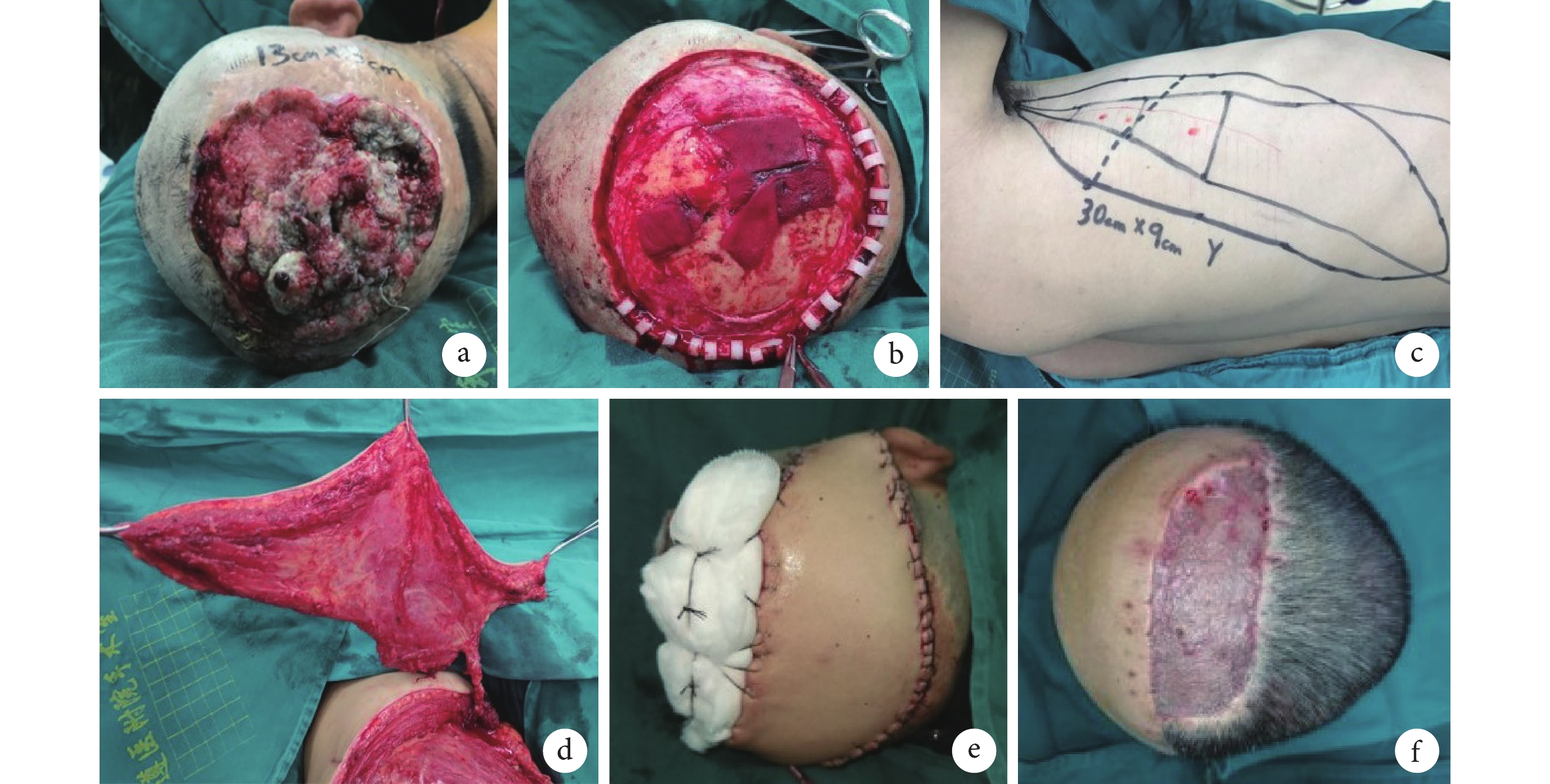
例13 患者,男,65歲。因“頭頂部包塊5年”入院。5年前因外傷致頭頂部傷口,大小約0.3 cm×0.3 cm,傷口愈合后形成包塊,未予以特殊治療;近來包塊逐漸增大,大小約13 cm×13 cm,表面破潰、流血、流膿。為進一步治療于我院就診。檢查:頭頂部見一大小約13 cm×8 cm包塊,表面破潰、流血、流膿,伴有臭味。病理檢查結果為高分化鱗狀細胞癌。臨床診斷:頭頂部瘢痕癌創面(鱗狀細胞癌)。行腫瘤擴大切除+右胸背動脈穿支皮瓣轉移修復術治療。術后2周創面Ⅰ期愈合;隨訪33個月無復發。見圖2。
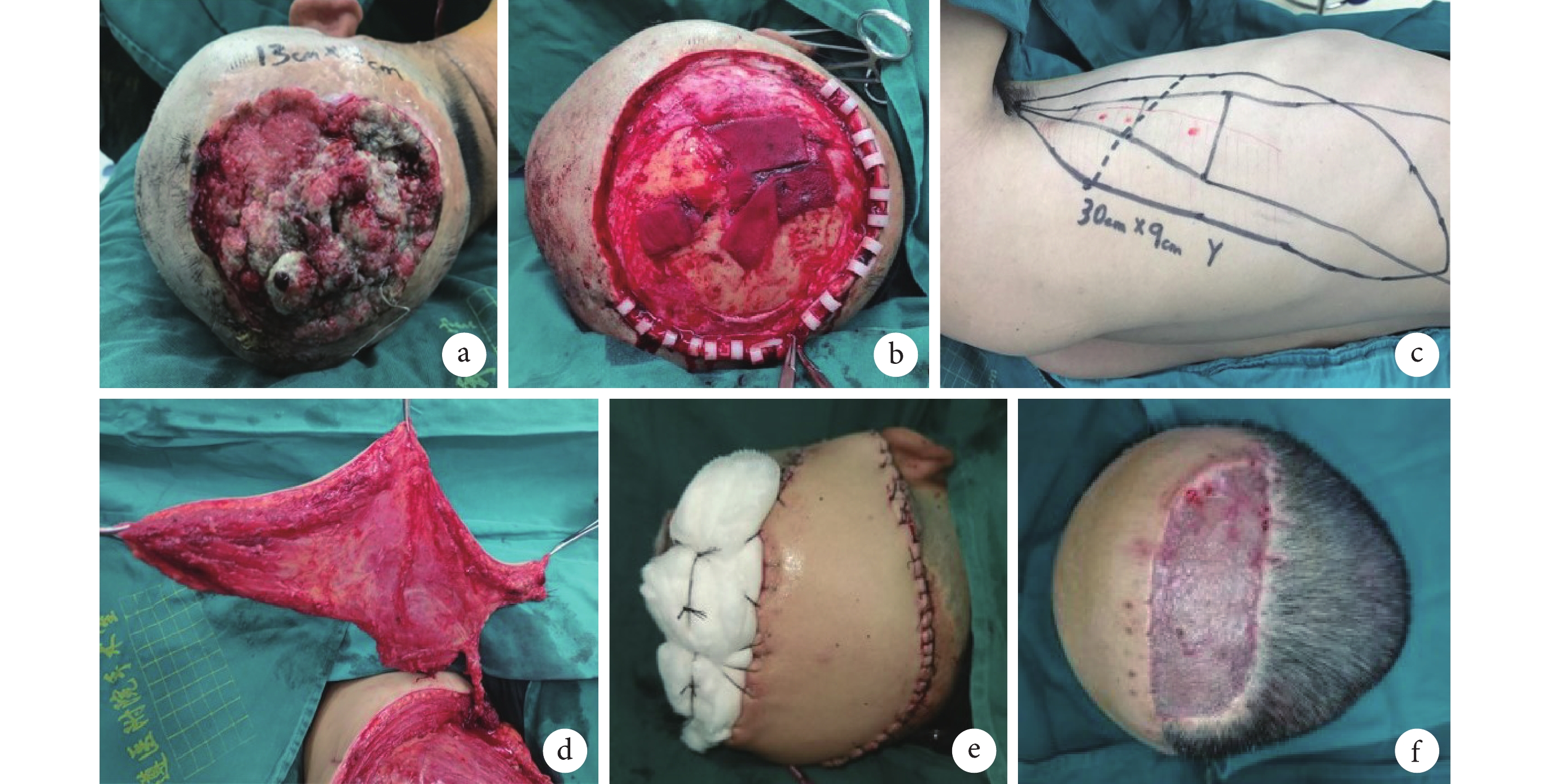 圖2
病例13
圖2
病例13
a. 術前換藥后創面;b. 術中完整切除病變;c. 術中設計右胸背動脈穿支皮瓣;d. 完整切取皮瓣;e. 移植皮瓣修復創面;f. 術后1個月
Figure2. Case 13a. Wound after dressing change before operation; b. Complete resection of tumor during operation; c. Right dorsal thoracic artery perforator flap was designed to repair the wound; d. Complete resection of the flap; e. Transplantation of flap to repair the wound; f. At 1 month after operation
4 討論
瘢痕反復破潰、持久難愈易發生癌變,其發生機制主要與慢性炎癥、免疫缺陷相關。首先,長期炎癥刺激可增加細胞異型性,創面組織中持續的細胞分裂、分化增生可增加DNA突變風險;其次,瘢痕組織成熟后較正常組織血液、淋巴循環差,且瘢痕內巨噬細胞缺乏,使之對突變細胞的免疫監視和清除功能受損,未能及時清除惡變細胞[8-12]。二者相互作用可加速潰瘍發生惡性轉變。頭面部是瘢痕癌常見部位之一,與頭面部常年暴露在外、易受紫外線照射,且瘢痕組織成熟后常有色素褪失,對紫外線的抵抗能力有所下降,使其組織細胞內的DNA易損傷突變有關。瘢痕癌按潛伏期長短分為急性瘢痕癌和慢性瘢痕癌,急性者瘢痕形成至發生癌變時間在1年以內,超過1年者為慢性瘢痕癌[4]。急性瘢痕癌在臨床上非常少見,本組僅有1例(7.14%),符合這一臨床特點。我們通過分析本組患者臨床特點發現,從初次受傷至確診為瘢痕癌的中位潛伏期為4年,男性多于女性(1.33∶1),與其他研究報道相符[13-15]。發病年齡平均61.6歲,多見于50~80歲年齡段。可見,頭面部瘢痕癌患者多見于中老年男性。
頭部瘢痕緊貼顱骨,血供欠佳,一旦破潰后不易愈合,最終可發展為腫瘤,并侵犯顱骨。顱骨較薄,受累后易突破顱骨,進而侵犯顱腔內的腦膜及其包圍的腦組織,導致嚴重后果。因此對頭部瘢痕,因重點在于預防瘢痕發生,若瘢痕破潰應及早切除并行植皮或皮瓣轉移修復。肢體和軀干部的瘢痕癌可通過截肢、擴大切除,治愈可能性較大;而頭部瘢痕癌受累較廣者,病變切除難度較大,且瘢痕癌對放、化療反應較差,完全治愈概率較小[16-21]。本研究有1例患者顱骨受累,術中根據冰凍病理檢查情況予以切除部分顱骨,行局部帶蒂皮瓣+植皮修復創面,術后愈合良好。
瘢痕癌常見病理類型是鱗狀細胞癌和基底細胞癌[22-23]。本組9例為鱗狀細胞癌(64.29%)、3例為基底細胞癌(21.43%),符合這一特點;且有1例罕見的皮脂腺癌和1例乳頭狀汗管囊腺瘤合并管狀頂泌汗腺腺瘤。皮脂腺癌發病率在亞洲人群中為百萬分之一,是一種來源于皮脂腺細胞的腺癌,可分為眼眶型和眶外型,一般認為眶外型皮脂腺癌預后較差;本病具有侵襲性且惡性程度高,對放療反應差,主要治療措施是手術切除[24-26]。本例患者病理活檢示:(左顳部)腫瘤性病變,(左顳部)皮脂腺癌(中分化);免疫組織化學檢測示瘤細胞:CK7(+)、P40(+)、P63(+)、EMA(瘤細胞呈泡沫狀+)、AR(部分弱+)、BerEP4(?)、CD15(?)、CEA(?)、S100(?)、Ki-67(熱點區40%);符合皮脂腺癌的病理特征。乳頭狀汗管囊腺瘤和管狀頂泌汗腺腺瘤均為皮膚附屬器罕見的良性腫瘤。乳頭狀汗管囊腺瘤可予以激光燒灼、液氮冷凍和手術切除,但若治療不徹底有復發風險[27]。頂泌汗腺腺瘤是頂泌汗腺的良性腫瘤,十分少見[28];雖來源于頂泌汗腺,但極少發生在頂泌汗腺部位;中老年常見,多見于面部,尤其眼瞼及其附近。本病預后好,若無進展可暫不處理,必要時手術切除[29]。
由于瘢痕長期存在,致使瘢痕患者習以為常,對瘢痕的破潰不以為然,多數患者對其不夠重視,使得潰瘍反復、遷延不愈,不及時治療導致惡變成癌。典型的瘢痕癌可根據瘢痕反復破潰、持久不愈的臨床表現而確診,而非典型瘢痕癌早期常因醫生缺乏經驗而被誤診為良性潰瘍,不恰當治療會帶來嚴重臨床后果。因此,對于瘢痕潰瘍長期不愈者(潰瘍持續時間≥1個月),應實施創面多點取材進行活檢,對早期診斷具有重要意義。目前瘢痕癌的首選治療方案是擴大切除術,切除范圍和深度可根據術中快速冰凍病理檢查結果決定,一般以距離創緣健康皮膚2~4 cm為宜。條件較好者,可采用Mohs顯微手術,徹底清除癌細胞同時又能最大限度保留周圍正常組織[30]。對于較小病灶可行單純擴大切除術;病灶較大者可行擴大切除+植皮修復術;病灶較大且合并深部組織外露者,應行擴大切除+皮瓣轉移修復,首選局部皮瓣,局部皮瓣不能覆蓋創面或血運較差者可采取游離皮瓣移植修復。若有淋巴結轉移,需行淋巴結清掃[31]。本研究共有2例患者復發,均為高齡患者,未進行二次手術,復發后均建議行放化療治療。其中1例患者化療2個療程后仍健在,現予以口服中草藥治療(具體用藥不詳);1例患者化療2個療程后去世。本研究復發的2例患者均采用腫瘤擴大切除+局部皮瓣轉移修復術,復發可能與局部皮瓣創緣病灶殘留有關。但本研究14例患者中有7例選擇了此術式,因患者數量有限,暫不能得出創面修復方式選擇與復發有關,以及植皮與皮瓣相比是否更易于早期發現復發病灶。
綜上述,頭面部瘢痕癌有其特殊性和嚴重的臨床后果,應早發現、早診斷、早處理。早期積極處理各種損傷后的創面,防止瘢痕形成,以及瘢痕破潰后及時給予正規治療,是防治瘢痕癌的重點;早期多部位病理活檢、盡早手術治療并定期隨訪是診治瘢痕癌的關鍵。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經遵義醫科大學附屬醫院倫理委員會批準(KLL-2023-631);本研究符合世界醫學會(WMA)制定的《赫爾辛基宣言》要求
作者貢獻聲明 陳新沖:文章撰寫及修改,臨床隨訪,數據收集和分析;黃廣濤:指導臨床數據整理、分析,研究總體設計和指導,手術實施
瘢痕癌是皮膚科和燒傷整形外科常見的一種侵襲性腫瘤,發生于慢性炎癥或損傷部位,可持續多年[1]。其最常見于陳舊性燒傷瘢痕,也可見于創傷性傷口、靜脈淤積性潰瘍、壓瘡、骨髓炎性瘺管和其他慢性傷口[2]。關于瘢痕發生癌變的確切病因,目前尚不清楚。現有研究表明,瘢痕癌的發生、發展可能與慢性炎癥刺激導致細胞異型性增加,以及瘢痕組織對腫瘤細胞的免疫反應受損有關,其癌變的分子機制可能與一些腫瘤形成相關基因的突變有關,如P53、FasR(CD95)等[3-5]。有研究表明瘢痕癌常見病理類型是鱗狀細胞癌和基底細胞癌,而頭面部是這一細胞類型癌癥的高發區,這可能與頭面部瘢痕常年飽受日光暴曬以及碰撞、搔抓等易導致破潰、反復發作以致癌變有關[6-7]。目前關于頭面部瘢痕癌的診治,特別是腫瘤切除范圍及切除后的創面修復方法,仍值得進一步探討。
本研究通過回顧性分析2021年1月—2022年3月遵義醫科大學附屬醫院燒傷整形外科收治的14例頭面部瘢痕癌患者的人口流行病學特征、致傷因素、臨床表現、病理類型、診療方案及預后等情況,以期為瘢痕癌的預防和治療提供參考。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:經組織病理學活檢確診為癌癥,尚無局部淋巴結和全身多處轉移,擬行手術切除治療的瘢痕癌患者。排除不愿手術或因身體狀況不能耐受手術者。
本組男8例,女6例;發病年齡21~81歲,平均61.6歲,其中20~50歲4例,50~80歲9例,80歲以上1例。潛伏期1個月~70年,中位時間4年,其中潛伏期≥1年者13例。發病部位:頭頂部7例、頜面部6例、頸部1例。臨床表現為創傷后瘢痕愈合。致傷因素:① 創傷后腫塊形成、搔抓破潰后長期未愈者5例;② 抓傷后潰瘍形成持久未愈伴有膿性分泌物者5例;③ 燒傷后瘢痕形成,而后破潰感染伴局部包塊形成,包塊逐漸增大者1例;④ 燙傷后遺留頭皮瘢痕,后形成腫塊且進行性增大者2例;⑤ 針刺傷致局部疼痛,而后形成腫塊,且腫塊逐漸增大者1例。病理檢查結果示鱗狀細胞癌9例、基底細胞癌3例、皮脂腺癌1例、乳頭狀汗管囊腺瘤合并管狀頂泌汗腺腺瘤1例。患者詳細資料見表1。
1.2 手術方法
手術方法主要分為4類:單純腫瘤擴大切除1例,腫瘤擴大切除+植皮修復1例,腫瘤擴大切除+局部皮瓣轉移修復7例,腫瘤擴大切除+游離皮瓣移植修復5例。腫瘤擴大切除范圍主要取決于術中快速冰凍病理報告,切口一般距健康皮膚2~4 cm。創面修復方式選擇主要取決于創面局部情況,根據腫瘤切除后創面大小及鄰近組織的富余情況,針對性地采取直接縫合、植皮、局部皮瓣、游離皮瓣進行修復。較小創面可直接拉攏縫合;創面較大且無神經、骨外露則可采取植皮修復;其余選擇皮瓣移植修復,有條件者優先選擇局部皮瓣。本組采用局部皮瓣包括面動脈穿支皮瓣(1例)、顳淺動脈額支島狀頭皮瓣(1例)、頭皮局部筋膜瓣(5例)等,游離皮瓣包括股前外側皮瓣(4例)和胸背動脈穿支皮瓣(1例)。
1.3 術后處理
術后予以吸氧、抗感染、保暖、抗痙攣、活血等一般治療,密切觀察皮瓣血運,加強換藥促進切口愈合。待切口愈合、拆除手術縫線后,建議患者至腫瘤科進一步確定是否行放化療。
2 結果
14例患者均獲隨訪,隨訪時間16~33個月,平均27.8個月。2例(14.29%)患者瘢痕癌創面復發,其中1例術后化療2個療程,于術后2年復發,現予以口服中藥治療,仍健在;1例于術后1年復發,復發后化療2個療程,已死亡。1例行左眼及眼周腫瘤擴大切除+左眼眶內容物摘除+血管、神經探查吻合保護+游離左側旋股外側動脈降支穿支嵌合肌肉軸型皮瓣轉移修復+左大腿供區創面筋膜瓣成型修復+鼻再造重建+受區筋膜瓣成型修復術患者,術后切口愈合不良,行抗感染和擴創縫合術處理后愈合良好。其余患者瘢痕癌創面均未復發,創面愈合良好。所有行皮瓣修復創面者術后皮瓣均成活。見表1。
3 典型病例
例3 患者,男,80歲。因“頭頂部皮膚破潰2年,疼痛、瘙癢、流膿1個月”入院。患者2年前頭頂部磕到車門頂,當即皮膚破潰、流血,未予以處理;后自覺傷處皮膚瘙癢,搔抓致皮膚破潰、流血,未予以特殊處理;隨后1年余每感瘙癢時自行撓抓,皮膚反復破潰、流血、結痂,局部形成潰瘍。近1個月時感右側頭痛,每次疼痛癥狀(脹痛)持續約10 s,無惡心、嘔吐等癥狀,頭頂部皮膚潰瘍處開始流少許膿性液體,伴血性分泌物;患者自行購買外用藥(具體不詳)局部治療,瘙癢及疼痛癥狀未見明顯改善,為進一步診治于我院就診。檢查:頭頂部見一大小約6 cm×5 cm皮膚軟組織缺損,伴有黑色結痂、流膿,基底部凹凸不平,頸部未捫及腫大淋巴結。組織病理檢查結果為鱗狀細胞癌。臨床診斷:頭頂部瘢痕癌潰瘍(鱗狀細胞癌)。行腫瘤擴大切除+顱骨部分切除+頭皮局部帶蒂皮瓣+植皮修復術治療。術后10 d皮瓣成活可,創面Ⅰ期愈合,拆除部分縫線。術后隨訪22個月,癌性創面無復發。見圖1。
 圖1
病例3
圖1
病例3
a. 術前換藥后創面;b. 術中完整切除腫瘤;c. 術中設計局部皮瓣;d. 術中切取皮瓣;e. 術后即刻;f. 術后1個月
Figure1. Case 3a. Wound after dressing change before operation; b. Complete resection of tumor during operation; c. Intraoperative design of local skin flap; d. Intraoperative resection of the flap; e. Immediately after operation; f. At 1 month after operation
例13 患者,男,65歲。因“頭頂部包塊5年”入院。5年前因外傷致頭頂部傷口,大小約0.3 cm×0.3 cm,傷口愈合后形成包塊,未予以特殊治療;近來包塊逐漸增大,大小約13 cm×13 cm,表面破潰、流血、流膿。為進一步治療于我院就診。檢查:頭頂部見一大小約13 cm×8 cm包塊,表面破潰、流血、流膿,伴有臭味。病理檢查結果為高分化鱗狀細胞癌。臨床診斷:頭頂部瘢痕癌創面(鱗狀細胞癌)。行腫瘤擴大切除+右胸背動脈穿支皮瓣轉移修復術治療。術后2周創面Ⅰ期愈合;隨訪33個月無復發。見圖2。
 圖2
病例13
圖2
病例13
a. 術前換藥后創面;b. 術中完整切除病變;c. 術中設計右胸背動脈穿支皮瓣;d. 完整切取皮瓣;e. 移植皮瓣修復創面;f. 術后1個月
Figure2. Case 13a. Wound after dressing change before operation; b. Complete resection of tumor during operation; c. Right dorsal thoracic artery perforator flap was designed to repair the wound; d. Complete resection of the flap; e. Transplantation of flap to repair the wound; f. At 1 month after operation
4 討論
瘢痕反復破潰、持久難愈易發生癌變,其發生機制主要與慢性炎癥、免疫缺陷相關。首先,長期炎癥刺激可增加細胞異型性,創面組織中持續的細胞分裂、分化增生可增加DNA突變風險;其次,瘢痕組織成熟后較正常組織血液、淋巴循環差,且瘢痕內巨噬細胞缺乏,使之對突變細胞的免疫監視和清除功能受損,未能及時清除惡變細胞[8-12]。二者相互作用可加速潰瘍發生惡性轉變。頭面部是瘢痕癌常見部位之一,與頭面部常年暴露在外、易受紫外線照射,且瘢痕組織成熟后常有色素褪失,對紫外線的抵抗能力有所下降,使其組織細胞內的DNA易損傷突變有關。瘢痕癌按潛伏期長短分為急性瘢痕癌和慢性瘢痕癌,急性者瘢痕形成至發生癌變時間在1年以內,超過1年者為慢性瘢痕癌[4]。急性瘢痕癌在臨床上非常少見,本組僅有1例(7.14%),符合這一臨床特點。我們通過分析本組患者臨床特點發現,從初次受傷至確診為瘢痕癌的中位潛伏期為4年,男性多于女性(1.33∶1),與其他研究報道相符[13-15]。發病年齡平均61.6歲,多見于50~80歲年齡段。可見,頭面部瘢痕癌患者多見于中老年男性。
頭部瘢痕緊貼顱骨,血供欠佳,一旦破潰后不易愈合,最終可發展為腫瘤,并侵犯顱骨。顱骨較薄,受累后易突破顱骨,進而侵犯顱腔內的腦膜及其包圍的腦組織,導致嚴重后果。因此對頭部瘢痕,因重點在于預防瘢痕發生,若瘢痕破潰應及早切除并行植皮或皮瓣轉移修復。肢體和軀干部的瘢痕癌可通過截肢、擴大切除,治愈可能性較大;而頭部瘢痕癌受累較廣者,病變切除難度較大,且瘢痕癌對放、化療反應較差,完全治愈概率較小[16-21]。本研究有1例患者顱骨受累,術中根據冰凍病理檢查情況予以切除部分顱骨,行局部帶蒂皮瓣+植皮修復創面,術后愈合良好。
瘢痕癌常見病理類型是鱗狀細胞癌和基底細胞癌[22-23]。本組9例為鱗狀細胞癌(64.29%)、3例為基底細胞癌(21.43%),符合這一特點;且有1例罕見的皮脂腺癌和1例乳頭狀汗管囊腺瘤合并管狀頂泌汗腺腺瘤。皮脂腺癌發病率在亞洲人群中為百萬分之一,是一種來源于皮脂腺細胞的腺癌,可分為眼眶型和眶外型,一般認為眶外型皮脂腺癌預后較差;本病具有侵襲性且惡性程度高,對放療反應差,主要治療措施是手術切除[24-26]。本例患者病理活檢示:(左顳部)腫瘤性病變,(左顳部)皮脂腺癌(中分化);免疫組織化學檢測示瘤細胞:CK7(+)、P40(+)、P63(+)、EMA(瘤細胞呈泡沫狀+)、AR(部分弱+)、BerEP4(?)、CD15(?)、CEA(?)、S100(?)、Ki-67(熱點區40%);符合皮脂腺癌的病理特征。乳頭狀汗管囊腺瘤和管狀頂泌汗腺腺瘤均為皮膚附屬器罕見的良性腫瘤。乳頭狀汗管囊腺瘤可予以激光燒灼、液氮冷凍和手術切除,但若治療不徹底有復發風險[27]。頂泌汗腺腺瘤是頂泌汗腺的良性腫瘤,十分少見[28];雖來源于頂泌汗腺,但極少發生在頂泌汗腺部位;中老年常見,多見于面部,尤其眼瞼及其附近。本病預后好,若無進展可暫不處理,必要時手術切除[29]。
由于瘢痕長期存在,致使瘢痕患者習以為常,對瘢痕的破潰不以為然,多數患者對其不夠重視,使得潰瘍反復、遷延不愈,不及時治療導致惡變成癌。典型的瘢痕癌可根據瘢痕反復破潰、持久不愈的臨床表現而確診,而非典型瘢痕癌早期常因醫生缺乏經驗而被誤診為良性潰瘍,不恰當治療會帶來嚴重臨床后果。因此,對于瘢痕潰瘍長期不愈者(潰瘍持續時間≥1個月),應實施創面多點取材進行活檢,對早期診斷具有重要意義。目前瘢痕癌的首選治療方案是擴大切除術,切除范圍和深度可根據術中快速冰凍病理檢查結果決定,一般以距離創緣健康皮膚2~4 cm為宜。條件較好者,可采用Mohs顯微手術,徹底清除癌細胞同時又能最大限度保留周圍正常組織[30]。對于較小病灶可行單純擴大切除術;病灶較大者可行擴大切除+植皮修復術;病灶較大且合并深部組織外露者,應行擴大切除+皮瓣轉移修復,首選局部皮瓣,局部皮瓣不能覆蓋創面或血運較差者可采取游離皮瓣移植修復。若有淋巴結轉移,需行淋巴結清掃[31]。本研究共有2例患者復發,均為高齡患者,未進行二次手術,復發后均建議行放化療治療。其中1例患者化療2個療程后仍健在,現予以口服中草藥治療(具體用藥不詳);1例患者化療2個療程后去世。本研究復發的2例患者均采用腫瘤擴大切除+局部皮瓣轉移修復術,復發可能與局部皮瓣創緣病灶殘留有關。但本研究14例患者中有7例選擇了此術式,因患者數量有限,暫不能得出創面修復方式選擇與復發有關,以及植皮與皮瓣相比是否更易于早期發現復發病灶。
綜上述,頭面部瘢痕癌有其特殊性和嚴重的臨床后果,應早發現、早診斷、早處理。早期積極處理各種損傷后的創面,防止瘢痕形成,以及瘢痕破潰后及時給予正規治療,是防治瘢痕癌的重點;早期多部位病理活檢、盡早手術治療并定期隨訪是診治瘢痕癌的關鍵。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經遵義醫科大學附屬醫院倫理委員會批準(KLL-2023-631);本研究符合世界醫學會(WMA)制定的《赫爾辛基宣言》要求
作者貢獻聲明 陳新沖:文章撰寫及修改,臨床隨訪,數據收集和分析;黃廣濤:指導臨床數據整理、分析,研究總體設計和指導,手術實施