引用本文: 萬豐, 汪松, 王遠, 文耿傲, 唐金龍, 李浩, 鄭偉. 關節鏡下帶袢鈦板懸吊固定治療后交叉韌帶脛骨止點撕脫骨折. 中國修復重建外科雜志, 2024, 38(3): 267-271. doi: 10.7507/1002-1892.202401028 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
后交叉韌帶(posterior cruciate ligament,PCL)是維持膝關節穩定性的重要結構,主要作用是限制脛骨相對于股骨后向移動[1-2]。PCL撕脫骨折常見于“儀表盤損傷”,是PCL損傷特殊類型,保守治療效果不理想,常有膝關節僵硬、關節不穩等并發癥[3-5]。研究表明,PCL脛骨止點撕脫骨折手術后骨折愈合率明顯高于保守治療[6]。切開復位內固定是治療此類損傷的傳統術式,可直視下對骨塊進行復位固定,術式經過多年改良已逐步實現小切口治療[7],但是對PCL撕脫骨折合并損傷(半月板損傷、軟骨損傷)難以同時治療。
隨著關節鏡技術的發展,膝關節鏡手術已在臨床獲得廣泛應用,關節鏡下微創治療PCL脛骨止點撕脫骨折及其合并損傷成為可能[6]。然而已有術式依然存在手術操作復雜、固定強度低、適用范圍窄等不足。為此,本課題組于2013年開始致力于關節鏡下懸吊固定術式治療PCL脛骨止點撕脫骨折研究,即構建以鈦板-袢環-界面螺釘為基礎的“牽拉懸吊”穩定結構,將撕脫骨塊壓在骨床內,保證骨塊固定牢靠,允許患者術后早期功能鍛煉,初步應用獲得良好臨床療效。在此基礎上,本次研究擴大樣本量并納入疼痛視覺模擬評分(VAS),以期進一步明確術式療效,為臨床廣泛應用奠定基礎。報告如下。
1 臨床資料
1.1 患者選擇標準
納入標準:① 經膝關節正側位X線片、CT三維重建及MRI檢查明確為PCL脛骨止點撕脫骨折,骨折移位>3 mm;② Meyers-McKeever 分型達Ⅱ型及以上;③ 受傷至手術時間<3周;④ 采用關節鏡下帶袢鈦板懸吊固定術式治療;⑤ 隨訪時間≥12個月。
排除標準:① 合并側副韌帶損傷、前交叉韌帶(anterior cruciate ligament,ACL)或PCL體部損傷;② 患側肢體先天性發育異常或存在膝關節既往手術史;③ 合并影響膝關節活動度或功能評價的疾病。
2017年6月—2022年10月,共52例(52膝)患者符合選擇標準納入研究。
1.2 一般資料
本組男29例,女23例;年齡19~66歲,平均40.6歲。致傷原因:交通事故傷24例,運動傷17例,摔傷11例。左側25例,右側27例。受傷至手術時間6~19 d,平均13.3 d。Meyers-McKeever分型:Ⅱ型30例,Ⅲ型22例。入院檢查:患者后抽屜試驗均為陽性。術前膝關節功能Lysholm評分(21.3±6.7)分,國際膝關節文獻委員會(IKDC)評分為(20.7±5.8)分,疼痛視覺模擬評分(VAS)(5.3±0.7)分;膝關節活動度(41.73±3.17)°。基于術前CT三維重建圖像測量,骨塊長徑13~25 mm,平均18.1 mm。
1.3 手術方法
全身麻醉輔以股神經阻滯麻醉下,患者取仰臥位,縛下肢止血帶(60 kPa)。取高位膝前內、外側關節鏡入路,切口長度均為0.6 cm;將關節腔內血腫清除并以生理鹽水反復沖洗,確保手術視野清晰。首先行膝關節探查,明確有無合并損傷及損傷程度,若發現損傷即同期行手術修復。本組4例伴半月板損傷,行關節鏡下半月板修復或半月板成形術;7例伴軟骨損傷,行關節鏡下微骨折術。然后使用刨刀及等離子刀頭清除ACL與PCL間軟組織,將關節鏡頭置入后關節腔,直視下作膝關節后內側關節鏡入路。
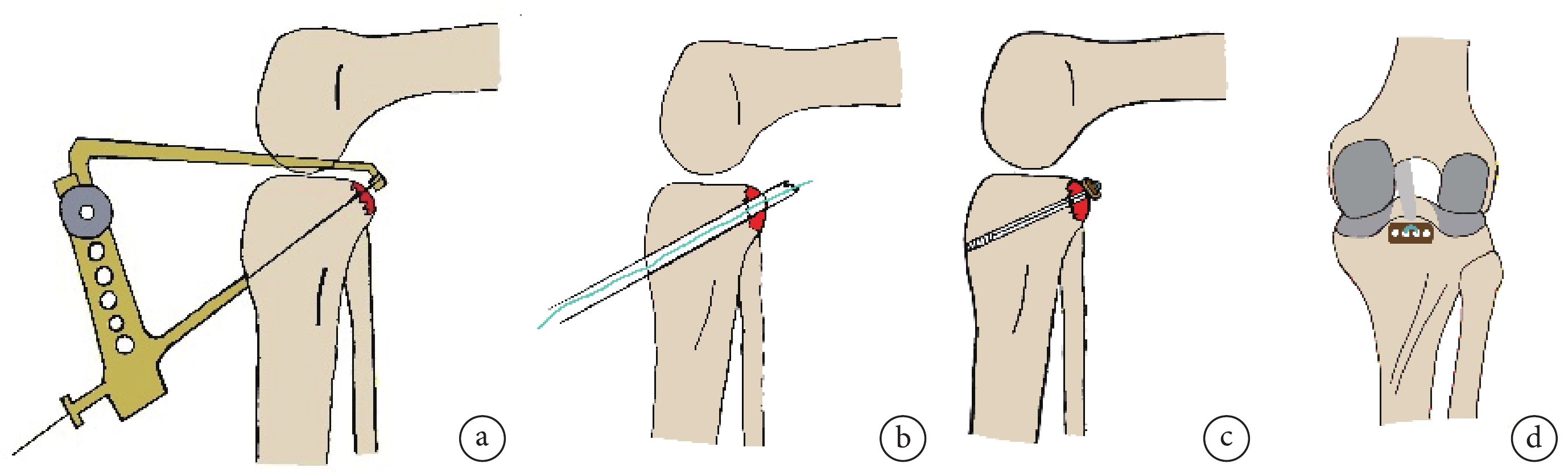
將關節鏡頭從后內側入路置入,清晰觀察PCL脛骨止點撕脫骨塊情況。將ACL脛骨導向器從膝前內側入路置入,置于撕脫骨塊上方,以導向器尖端感受撕脫骨塊中央位置后將其下壓復位并維持。于脛骨結節內側作一長約2 cm 縱切口(本組長度為2~4 cm,平均2.8 cm),沿導向器鉆入2.0 mm導針,使其由脛骨前側達撕脫骨塊中部,注意打鉆前于前外側入路置入PCL保護器并將其覆蓋于ACL脛骨導向器尖端后方,防止導針鉆入過深損傷腘窩處血管神經。撤出ACL脛骨導向器,選用4.5 mm 空心鉆沿導針擴大骨道。本組脛骨骨道長46.2~55.1 mm,平均51.8 mm。退出導針,從空心鉆內引入PDS縫線;退出空心鉆,保證PDS線一端穿出貫穿撕脫骨塊和脛骨骨道、另一端穿關節腔由前外側入路引出,將PDS線替換為高強線(作為袢環牽引線使用)。最后引入袢長 60 mm的帶袢鈦板(施樂輝公司,美國),置于PCL 撕脫骨塊表面,利用高強線將袢環從內向外引入脛骨隧道,尾端從脛骨骨道外口拉出。拽緊袢環使鈦板緊緊壓迫于撕脫骨塊上方,維持骨塊位置,隧道外口向內植入1枚直徑6 mm界面螺釘(施樂輝公司,美國)牢固固定袢環。最終達成穩定的鈦板-骨塊-袢環-界面螺釘“懸吊”結構。見圖1。關節鏡探查證實撕脫骨塊復位良好,PCL張力恢復;體格檢查示膝關節后抽屜試驗陰性。沖洗關節腔,撤鏡、縫合切口、無菌敷料包扎。
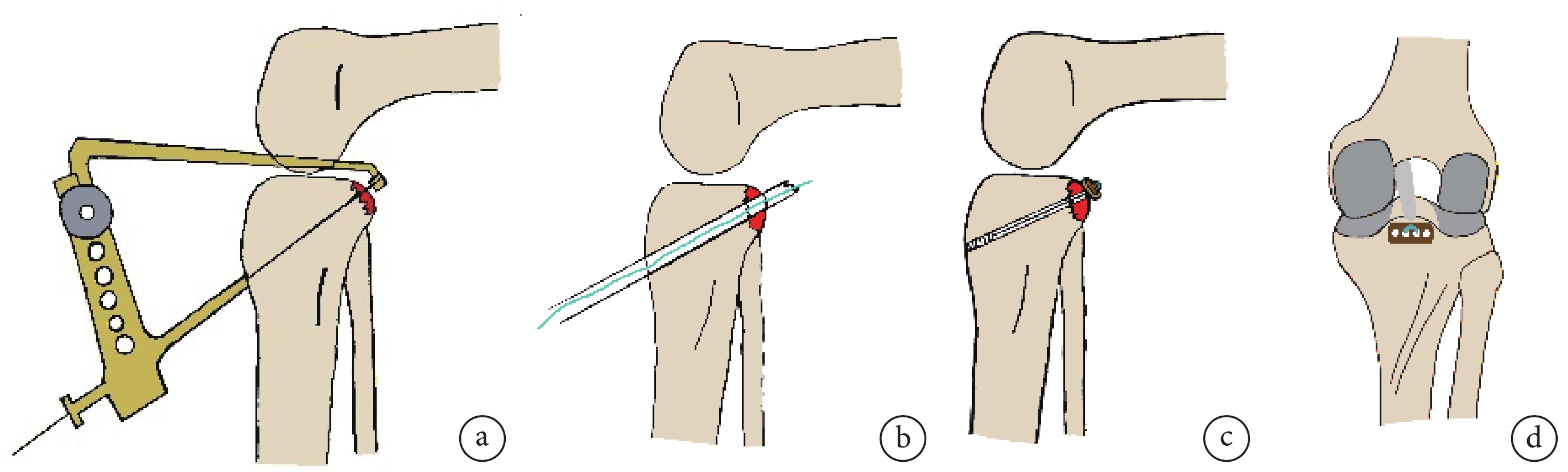 圖1
手術操作示意圖
圖1
手術操作示意圖
a. 關節鏡下采用ACL脛骨導向器復位撕脫骨塊;b. 以空心鉆建立脛骨骨道,骨道穿過撕脫骨塊中心,然后置入PDS縫線,一端貫穿撕脫骨塊和脛骨骨道,一端由前外側入路引出;c、d. 將帶袢鈦板壓迫于撕脫骨塊
Figure1. Surgical operation diagrama. The avulsed bone fragment was reduced by using ACL tibial guide under arthroscopy; b. A tibial bone tunnel passing through the center of the bone fragment was established by using a hollow drill; a PDS suture was inserted, with one end penetrating the avulsed bone fragment and the tibial bone tunnel, and the other end being led out via the anterolateral approach; c, d. The Endobutton was pressed on the avulsed bone fragment
1.4 術后處理
術后佩戴鉸鏈式膝關節支具保持膝關節穩定性,8周時拆除支具。術后第1天開始股四頭肌等長收縮、直腿抬高、踝泵鍛煉以及被動屈伸練習,使膝關節被動屈伸達30°,2周時達40°~60°,4~8周達90°~120°。術后6周內患者不負重下地鍛煉,6周后部分負重,8周左右達全負重行走。
1.5 療效評價指標
記錄手術時間、術中撕脫骨塊醫源性骨折發生情況,以及切口感染、下肢深靜脈血栓形成、神經血管損傷等并發癥發生情況。術后攝膝關節正側位X線片以及CT,明確骨折愈合情況及內固定有無失效。術前和末次隨訪時,行膝關節 Lysholm評分、IKDC評分、VAS評分以及測量膝關節活動度。
1.6 統計學方法
采用SPSS27.0統計軟件進行分析。計量資料采用Shapiro-Wilk法進行正態性檢驗,均符合正態分布或近似正態分布,以均數±標準差表示,手術前后比較采用配對t檢驗。檢驗水準α=0.05。
2 結果
本組手術時間46~81 min,平均56.2 min。術中發生撕脫骨塊醫源性骨折4例,將脛骨隧道上移至腱-骨交界區,繼續行“懸吊固定”術式,術畢后抽屜試驗呈陰性。
術后患者均獲隨訪,隨訪時間12~28個月,平均20.1個月。切口均Ⅰ期愈合。術后發生膝關節積液2例,予以膝關節加壓包扎、口服消腫藥物后,膝關節積液逐漸減少;膝前痛1例,經口服非甾體類抗炎藥后,癥狀逐漸好轉。無下肢深靜脈血栓形成、神經血管損傷等并發癥發生。術后3個月膝關節正側位X線片及CT復查示骨折均達骨性愈合,無內固定失效發生。術后12個月患者膝關節功能良好,均恢復正常活動。末次隨訪時,膝關節活動度達(133.44±4.17)°、Lysholm評分(93.6±3.1)分、IKDC評分(93.4±2.5)分、VAS評分(1.0±0.6)分,與術前比較差異均有統計學意義(t=?128.225,P<0.001;t=?71.568, P<0.001;t=?85.119,P<0.001;t=37.795,P<0.001)。見圖2。
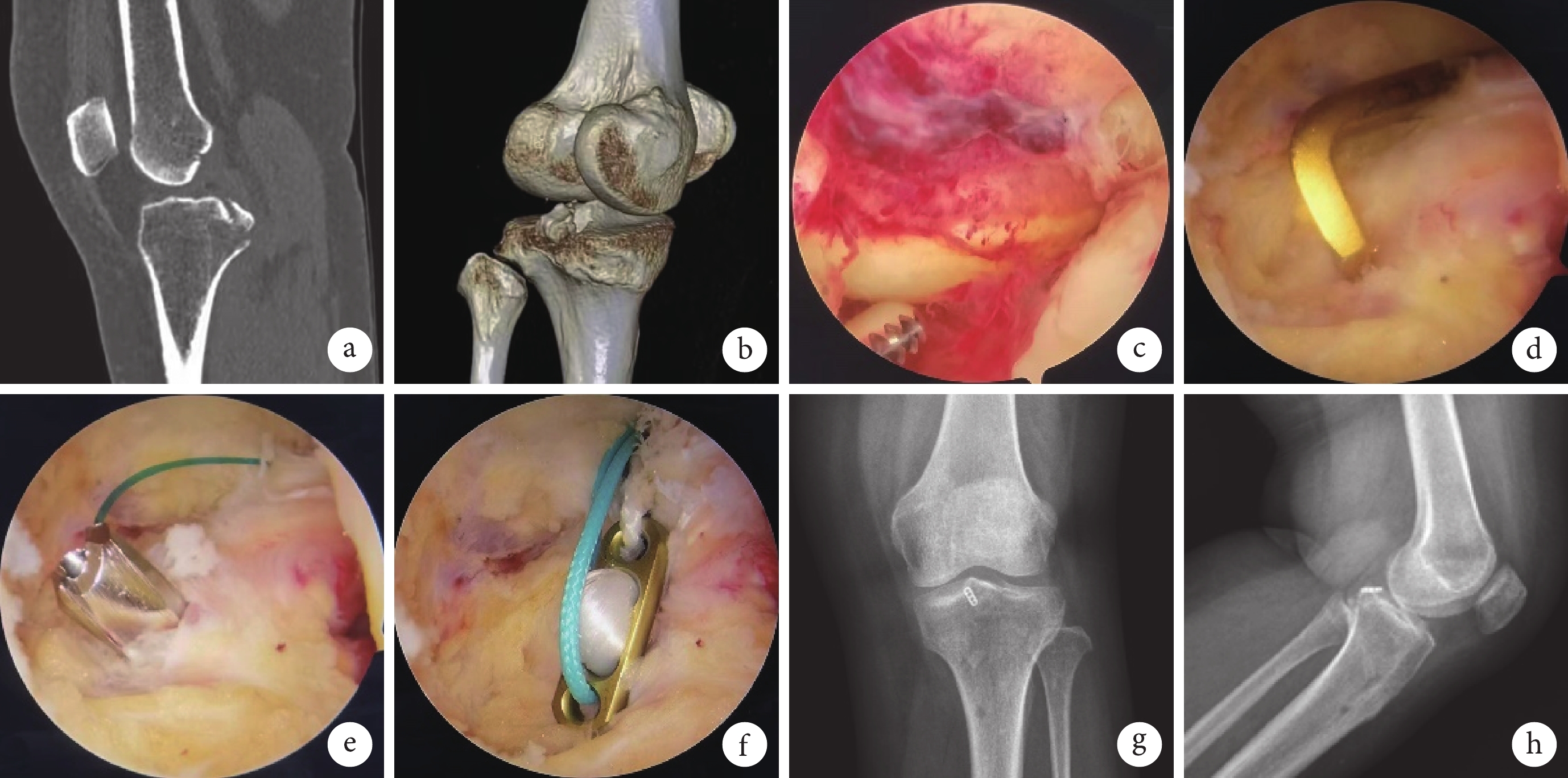
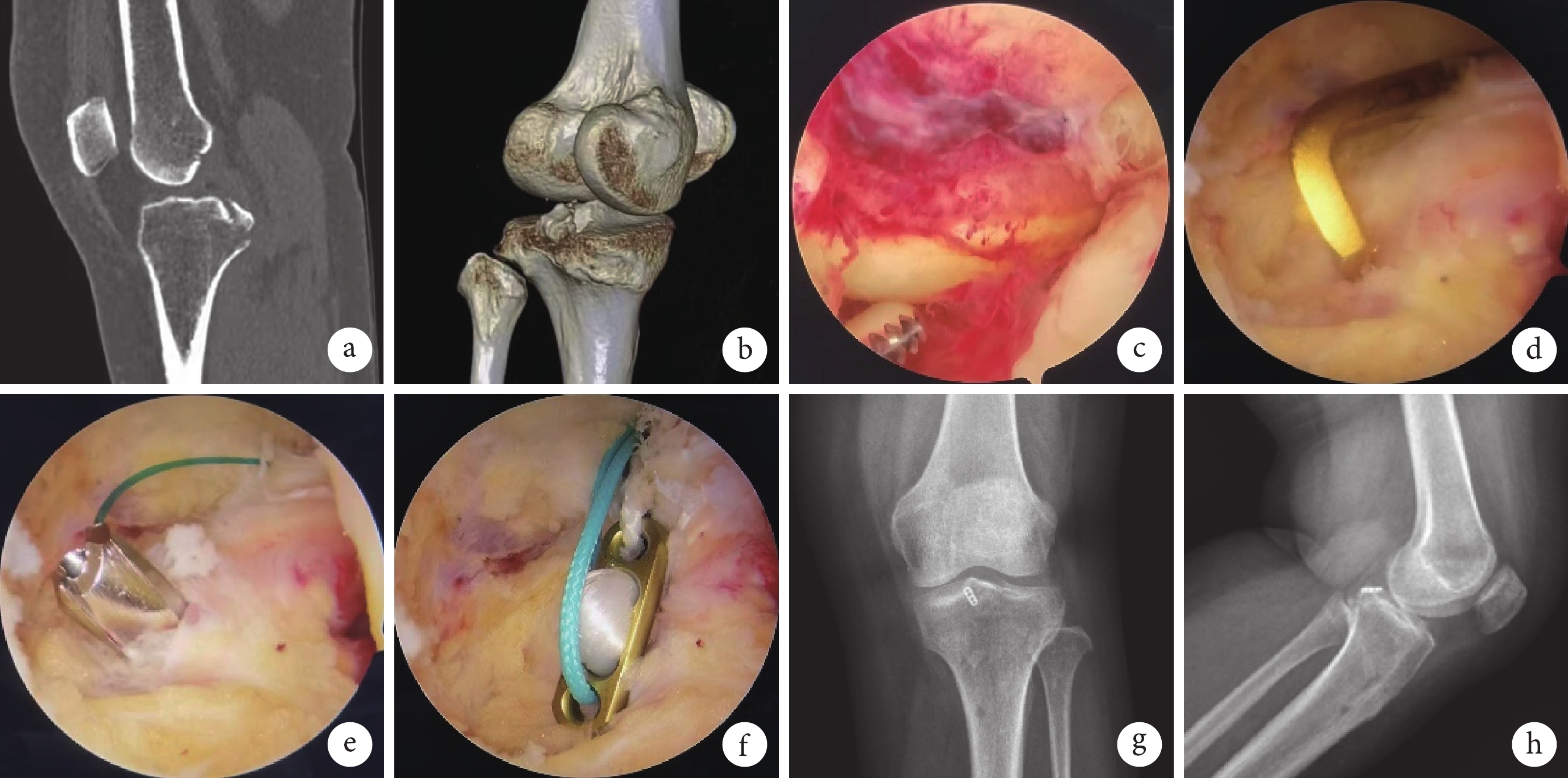 圖2
患者,女,47歲,左膝關節PCL脛骨止點撕脫骨折(Meyers-McKeever Ⅲ型)
圖2
患者,女,47歲,左膝關節PCL脛骨止點撕脫骨折(Meyers-McKeever Ⅲ型)
a、b. 術前CT掃描及三維重建;c. 術中清除血腫及軟組織;d. 術中ACL脛骨導向器復位撕脫骨塊;e. 術中建立脛骨骨道,穿過撕脫骨塊中心;f. 術中將帶袢鈦板翻轉覆于撕脫骨塊;g、h. 術后3個月正側位 X 線片示骨折愈合良好
Figure2. A 47-year-old female patient with PCL tibial insertion avulsion fracture of the left knee joint (Meyers-McKeever type Ⅲ)a, b. Preoperative CT scan and three-dimensional reconstruction; c. Removal of hematoma and soft tissue during operation; d. The avulsed bone fragment was reduced using ACL tibial guide; e. A tibial bone tunnel passing through the center of the bone fragment was established; f. The Endobutton was flipped over and covered on the avulsed bone fragment; g, h. Anteroposterior and lateral X-ray films at 3 months after operation showed the fracture healed
3 討論
目前,關節鏡下固定PCL脛骨止點撕脫骨折方式主要有空心螺釘[8]、可吸收螺釘[9]、帶線錨釘[10-11]、高強度縫線[12]等,各種內固定方式均有優點及劣勢。Choi等[13]提出在關節鏡輔助下使用空心螺釘固定PCL脛骨止點撕脫骨折,固定牢靠。然而,該術式原則上需骨塊尺寸超過螺釘直徑3倍[14],且空心螺釘需要二次手術取出。可吸收螺釘固定可避免二次手術,但仍對骨塊尺寸有嚴格要求,且螺釘機械強度低于金屬螺釘,存在斷裂風險[15]。帶線錨釘固定適用于撕脫骨塊較小及合并韌帶不全撕裂患者,用于骨質疏松患者易出現錨釘松動失效、縫線切割骨塊等問題[16]。高強度縫線固定適用范圍廣,包括小骨塊和粉碎性骨折,但操作復雜,而且因為縫線與骨塊為點接觸,易切割韌帶、骨道甚至撕脫骨塊[17]。我們提出的關節鏡下帶袢鈦板懸吊固定術式采用的懸吊固定系統是由鈦板-袢環-界面螺釘構成。術中將鈦板覆蓋于PCL脛骨止點撕脫處,袢環穿過骨道并收緊固定,界面螺釘擰入骨道擠壓袢環,以維持穩定的懸吊結構,能牢固固定撕脫骨塊。本研究結果顯示該術式治療PCL脛骨止點撕脫骨折療效顯著,患者術后恢復良好,可滿足絕大多數運動及日常生活需求。
我們總結該術式具有以下優勢:① 操作簡便:無需鏡下多次縫合穿線,只需建立單一骨道,大大簡化手術流程,明顯減少手術時間。本組平均手術時間56.2 min,相應麻醉時間也縮短,有利于降低術中和術后并發癥風險。② 固定強度高:Domnick等[18]對PCL撕脫骨折的4種固定方式(順行螺釘固定、逆行螺釘固定、鈦板懸吊固定、縫線固定)進行力學評估,證實鈦板懸吊固定方式的極限破壞載荷、屈服載荷、剛度和循環拉伸與螺釘固定無明顯差異,能提供足夠固定強度,維持骨塊穩定性。本組術后3個月影像學復查示骨折均達骨性愈合,無內固定失效發生,末次隨訪時膝關節活動度及功能評分較術前明顯提升。③ 術式適用范圍廣:帶袢鈦板與骨塊接觸面積大,將壓力均勻分布于骨塊及鄰近區域,可明顯降低應力集中效應,減少對撕脫骨塊的醫源性損傷,擺脫了骨塊尺寸對固定效果的不利影響[19-20]。本組術中4例發生骨塊醫源性損傷,術者雖然無法在較小或粉碎性骨塊中央打孔,但是可以將帶袢鈦板固定于腱-骨交界區,保證了手術成功率,同時避免骨道切割、縫線斷裂的風險。④ 并發癥少:手術操作在關節鏡直視下完成,避免對神經血管的損傷。本組無切口感染、下肢深靜脈血栓形成、神經血管損傷等并發癥發生。2例膝關節積液及1例膝前痛患者癥狀較輕,經簡單處理后即得到控制和改善。
綜上述,關節鏡下帶袢鈦板懸吊固定治療PCL脛骨止點撕脫骨折獲得了較好療效,具有創傷小、手術操作簡便、適應證廣泛,以及患者術后早期即可進行康復鍛煉等優點。但是本研究為單中心、回顧性研究,結果存在一定偏倚。后續將聯合其他醫學中心開展多中心、前瞻性、對照研究,為該術式治療PCL撕脫骨折提供高質量證據。此外,本組患者隨訪時間偏短,遠期膝關節退變是否加速也需要進一步觀察研究。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經徐州醫科大學附屬醫院醫學倫理委員會批準(XYFY2023-KL115-01)
作者貢獻聲明 萬豐、汪松:研究設計、文章撰寫;王遠、文耿傲:研究實施;唐金龍、李浩:數據收集整理、測量及統計分析;鄭偉:研究設計、對文章的內容作批評性審閱
后交叉韌帶(posterior cruciate ligament,PCL)是維持膝關節穩定性的重要結構,主要作用是限制脛骨相對于股骨后向移動[1-2]。PCL撕脫骨折常見于“儀表盤損傷”,是PCL損傷特殊類型,保守治療效果不理想,常有膝關節僵硬、關節不穩等并發癥[3-5]。研究表明,PCL脛骨止點撕脫骨折手術后骨折愈合率明顯高于保守治療[6]。切開復位內固定是治療此類損傷的傳統術式,可直視下對骨塊進行復位固定,術式經過多年改良已逐步實現小切口治療[7],但是對PCL撕脫骨折合并損傷(半月板損傷、軟骨損傷)難以同時治療。
隨著關節鏡技術的發展,膝關節鏡手術已在臨床獲得廣泛應用,關節鏡下微創治療PCL脛骨止點撕脫骨折及其合并損傷成為可能[6]。然而已有術式依然存在手術操作復雜、固定強度低、適用范圍窄等不足。為此,本課題組于2013年開始致力于關節鏡下懸吊固定術式治療PCL脛骨止點撕脫骨折研究,即構建以鈦板-袢環-界面螺釘為基礎的“牽拉懸吊”穩定結構,將撕脫骨塊壓在骨床內,保證骨塊固定牢靠,允許患者術后早期功能鍛煉,初步應用獲得良好臨床療效。在此基礎上,本次研究擴大樣本量并納入疼痛視覺模擬評分(VAS),以期進一步明確術式療效,為臨床廣泛應用奠定基礎。報告如下。
1 臨床資料
1.1 患者選擇標準
納入標準:① 經膝關節正側位X線片、CT三維重建及MRI檢查明確為PCL脛骨止點撕脫骨折,骨折移位>3 mm;② Meyers-McKeever 分型達Ⅱ型及以上;③ 受傷至手術時間<3周;④ 采用關節鏡下帶袢鈦板懸吊固定術式治療;⑤ 隨訪時間≥12個月。
排除標準:① 合并側副韌帶損傷、前交叉韌帶(anterior cruciate ligament,ACL)或PCL體部損傷;② 患側肢體先天性發育異常或存在膝關節既往手術史;③ 合并影響膝關節活動度或功能評價的疾病。
2017年6月—2022年10月,共52例(52膝)患者符合選擇標準納入研究。
1.2 一般資料
本組男29例,女23例;年齡19~66歲,平均40.6歲。致傷原因:交通事故傷24例,運動傷17例,摔傷11例。左側25例,右側27例。受傷至手術時間6~19 d,平均13.3 d。Meyers-McKeever分型:Ⅱ型30例,Ⅲ型22例。入院檢查:患者后抽屜試驗均為陽性。術前膝關節功能Lysholm評分(21.3±6.7)分,國際膝關節文獻委員會(IKDC)評分為(20.7±5.8)分,疼痛視覺模擬評分(VAS)(5.3±0.7)分;膝關節活動度(41.73±3.17)°。基于術前CT三維重建圖像測量,骨塊長徑13~25 mm,平均18.1 mm。
1.3 手術方法
全身麻醉輔以股神經阻滯麻醉下,患者取仰臥位,縛下肢止血帶(60 kPa)。取高位膝前內、外側關節鏡入路,切口長度均為0.6 cm;將關節腔內血腫清除并以生理鹽水反復沖洗,確保手術視野清晰。首先行膝關節探查,明確有無合并損傷及損傷程度,若發現損傷即同期行手術修復。本組4例伴半月板損傷,行關節鏡下半月板修復或半月板成形術;7例伴軟骨損傷,行關節鏡下微骨折術。然后使用刨刀及等離子刀頭清除ACL與PCL間軟組織,將關節鏡頭置入后關節腔,直視下作膝關節后內側關節鏡入路。
將關節鏡頭從后內側入路置入,清晰觀察PCL脛骨止點撕脫骨塊情況。將ACL脛骨導向器從膝前內側入路置入,置于撕脫骨塊上方,以導向器尖端感受撕脫骨塊中央位置后將其下壓復位并維持。于脛骨結節內側作一長約2 cm 縱切口(本組長度為2~4 cm,平均2.8 cm),沿導向器鉆入2.0 mm導針,使其由脛骨前側達撕脫骨塊中部,注意打鉆前于前外側入路置入PCL保護器并將其覆蓋于ACL脛骨導向器尖端后方,防止導針鉆入過深損傷腘窩處血管神經。撤出ACL脛骨導向器,選用4.5 mm 空心鉆沿導針擴大骨道。本組脛骨骨道長46.2~55.1 mm,平均51.8 mm。退出導針,從空心鉆內引入PDS縫線;退出空心鉆,保證PDS線一端穿出貫穿撕脫骨塊和脛骨骨道、另一端穿關節腔由前外側入路引出,將PDS線替換為高強線(作為袢環牽引線使用)。最后引入袢長 60 mm的帶袢鈦板(施樂輝公司,美國),置于PCL 撕脫骨塊表面,利用高強線將袢環從內向外引入脛骨隧道,尾端從脛骨骨道外口拉出。拽緊袢環使鈦板緊緊壓迫于撕脫骨塊上方,維持骨塊位置,隧道外口向內植入1枚直徑6 mm界面螺釘(施樂輝公司,美國)牢固固定袢環。最終達成穩定的鈦板-骨塊-袢環-界面螺釘“懸吊”結構。見圖1。關節鏡探查證實撕脫骨塊復位良好,PCL張力恢復;體格檢查示膝關節后抽屜試驗陰性。沖洗關節腔,撤鏡、縫合切口、無菌敷料包扎。
 圖1
手術操作示意圖
圖1
手術操作示意圖
a. 關節鏡下采用ACL脛骨導向器復位撕脫骨塊;b. 以空心鉆建立脛骨骨道,骨道穿過撕脫骨塊中心,然后置入PDS縫線,一端貫穿撕脫骨塊和脛骨骨道,一端由前外側入路引出;c、d. 將帶袢鈦板壓迫于撕脫骨塊
Figure1. Surgical operation diagrama. The avulsed bone fragment was reduced by using ACL tibial guide under arthroscopy; b. A tibial bone tunnel passing through the center of the bone fragment was established by using a hollow drill; a PDS suture was inserted, with one end penetrating the avulsed bone fragment and the tibial bone tunnel, and the other end being led out via the anterolateral approach; c, d. The Endobutton was pressed on the avulsed bone fragment
1.4 術后處理
術后佩戴鉸鏈式膝關節支具保持膝關節穩定性,8周時拆除支具。術后第1天開始股四頭肌等長收縮、直腿抬高、踝泵鍛煉以及被動屈伸練習,使膝關節被動屈伸達30°,2周時達40°~60°,4~8周達90°~120°。術后6周內患者不負重下地鍛煉,6周后部分負重,8周左右達全負重行走。
1.5 療效評價指標
記錄手術時間、術中撕脫骨塊醫源性骨折發生情況,以及切口感染、下肢深靜脈血栓形成、神經血管損傷等并發癥發生情況。術后攝膝關節正側位X線片以及CT,明確骨折愈合情況及內固定有無失效。術前和末次隨訪時,行膝關節 Lysholm評分、IKDC評分、VAS評分以及測量膝關節活動度。
1.6 統計學方法
采用SPSS27.0統計軟件進行分析。計量資料采用Shapiro-Wilk法進行正態性檢驗,均符合正態分布或近似正態分布,以均數±標準差表示,手術前后比較采用配對t檢驗。檢驗水準α=0.05。
2 結果
本組手術時間46~81 min,平均56.2 min。術中發生撕脫骨塊醫源性骨折4例,將脛骨隧道上移至腱-骨交界區,繼續行“懸吊固定”術式,術畢后抽屜試驗呈陰性。
術后患者均獲隨訪,隨訪時間12~28個月,平均20.1個月。切口均Ⅰ期愈合。術后發生膝關節積液2例,予以膝關節加壓包扎、口服消腫藥物后,膝關節積液逐漸減少;膝前痛1例,經口服非甾體類抗炎藥后,癥狀逐漸好轉。無下肢深靜脈血栓形成、神經血管損傷等并發癥發生。術后3個月膝關節正側位X線片及CT復查示骨折均達骨性愈合,無內固定失效發生。術后12個月患者膝關節功能良好,均恢復正常活動。末次隨訪時,膝關節活動度達(133.44±4.17)°、Lysholm評分(93.6±3.1)分、IKDC評分(93.4±2.5)分、VAS評分(1.0±0.6)分,與術前比較差異均有統計學意義(t=?128.225,P<0.001;t=?71.568, P<0.001;t=?85.119,P<0.001;t=37.795,P<0.001)。見圖2。
 圖2
患者,女,47歲,左膝關節PCL脛骨止點撕脫骨折(Meyers-McKeever Ⅲ型)
圖2
患者,女,47歲,左膝關節PCL脛骨止點撕脫骨折(Meyers-McKeever Ⅲ型)
a、b. 術前CT掃描及三維重建;c. 術中清除血腫及軟組織;d. 術中ACL脛骨導向器復位撕脫骨塊;e. 術中建立脛骨骨道,穿過撕脫骨塊中心;f. 術中將帶袢鈦板翻轉覆于撕脫骨塊;g、h. 術后3個月正側位 X 線片示骨折愈合良好
Figure2. A 47-year-old female patient with PCL tibial insertion avulsion fracture of the left knee joint (Meyers-McKeever type Ⅲ)a, b. Preoperative CT scan and three-dimensional reconstruction; c. Removal of hematoma and soft tissue during operation; d. The avulsed bone fragment was reduced using ACL tibial guide; e. A tibial bone tunnel passing through the center of the bone fragment was established; f. The Endobutton was flipped over and covered on the avulsed bone fragment; g, h. Anteroposterior and lateral X-ray films at 3 months after operation showed the fracture healed
3 討論
目前,關節鏡下固定PCL脛骨止點撕脫骨折方式主要有空心螺釘[8]、可吸收螺釘[9]、帶線錨釘[10-11]、高強度縫線[12]等,各種內固定方式均有優點及劣勢。Choi等[13]提出在關節鏡輔助下使用空心螺釘固定PCL脛骨止點撕脫骨折,固定牢靠。然而,該術式原則上需骨塊尺寸超過螺釘直徑3倍[14],且空心螺釘需要二次手術取出。可吸收螺釘固定可避免二次手術,但仍對骨塊尺寸有嚴格要求,且螺釘機械強度低于金屬螺釘,存在斷裂風險[15]。帶線錨釘固定適用于撕脫骨塊較小及合并韌帶不全撕裂患者,用于骨質疏松患者易出現錨釘松動失效、縫線切割骨塊等問題[16]。高強度縫線固定適用范圍廣,包括小骨塊和粉碎性骨折,但操作復雜,而且因為縫線與骨塊為點接觸,易切割韌帶、骨道甚至撕脫骨塊[17]。我們提出的關節鏡下帶袢鈦板懸吊固定術式采用的懸吊固定系統是由鈦板-袢環-界面螺釘構成。術中將鈦板覆蓋于PCL脛骨止點撕脫處,袢環穿過骨道并收緊固定,界面螺釘擰入骨道擠壓袢環,以維持穩定的懸吊結構,能牢固固定撕脫骨塊。本研究結果顯示該術式治療PCL脛骨止點撕脫骨折療效顯著,患者術后恢復良好,可滿足絕大多數運動及日常生活需求。
我們總結該術式具有以下優勢:① 操作簡便:無需鏡下多次縫合穿線,只需建立單一骨道,大大簡化手術流程,明顯減少手術時間。本組平均手術時間56.2 min,相應麻醉時間也縮短,有利于降低術中和術后并發癥風險。② 固定強度高:Domnick等[18]對PCL撕脫骨折的4種固定方式(順行螺釘固定、逆行螺釘固定、鈦板懸吊固定、縫線固定)進行力學評估,證實鈦板懸吊固定方式的極限破壞載荷、屈服載荷、剛度和循環拉伸與螺釘固定無明顯差異,能提供足夠固定強度,維持骨塊穩定性。本組術后3個月影像學復查示骨折均達骨性愈合,無內固定失效發生,末次隨訪時膝關節活動度及功能評分較術前明顯提升。③ 術式適用范圍廣:帶袢鈦板與骨塊接觸面積大,將壓力均勻分布于骨塊及鄰近區域,可明顯降低應力集中效應,減少對撕脫骨塊的醫源性損傷,擺脫了骨塊尺寸對固定效果的不利影響[19-20]。本組術中4例發生骨塊醫源性損傷,術者雖然無法在較小或粉碎性骨塊中央打孔,但是可以將帶袢鈦板固定于腱-骨交界區,保證了手術成功率,同時避免骨道切割、縫線斷裂的風險。④ 并發癥少:手術操作在關節鏡直視下完成,避免對神經血管的損傷。本組無切口感染、下肢深靜脈血栓形成、神經血管損傷等并發癥發生。2例膝關節積液及1例膝前痛患者癥狀較輕,經簡單處理后即得到控制和改善。
綜上述,關節鏡下帶袢鈦板懸吊固定治療PCL脛骨止點撕脫骨折獲得了較好療效,具有創傷小、手術操作簡便、適應證廣泛,以及患者術后早期即可進行康復鍛煉等優點。但是本研究為單中心、回顧性研究,結果存在一定偏倚。后續將聯合其他醫學中心開展多中心、前瞻性、對照研究,為該術式治療PCL撕脫骨折提供高質量證據。此外,本組患者隨訪時間偏短,遠期膝關節退變是否加速也需要進一步觀察研究。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經徐州醫科大學附屬醫院醫學倫理委員會批準(XYFY2023-KL115-01)
作者貢獻聲明 萬豐、汪松:研究設計、文章撰寫;王遠、文耿傲:研究實施;唐金龍、李浩:數據收集整理、測量及統計分析;鄭偉:研究設計、對文章的內容作批評性審閱