引用本文: 周健, 鄭玉岑, 陳偉, 常樹森, 魏在榮, 聶開瑜, 張芳, 李書俊, 龔飛宇. 抗生素骨水泥直接誘導皮膚再生技術修復足趾側方皮瓣供區創面的初步應用. 中國修復重建外科雜志, 2024, 38(4): 474-479. doi: 10.7507/1002-1892.202401054 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
手指指腹皮膚缺損在臨床上較常見,足趾側方皮瓣因具有血供可靠、可攜帶趾神經重建皮瓣感覺、皮瓣切取容易、供區隱蔽、損傷小等諸多優點,被修復重建外科醫師所青睞[1-2],是較理想的修復手指指腹皮膚缺損方法[3-6]。足趾側方皮瓣供區創面可采用創面植皮[7-8]、人工真皮聯合植皮[9-10]、局部帶蒂皮瓣[11-12]、游離皮瓣[13-14]等修復,各有優缺點,但均會造成第2供區損傷。1995年Hallock[15]提出“美學創傷外科”的理念,即用最小美學損失或功能性畸形來實現創面愈合。供區損傷對患者心理會造成較大影響,如何使供區以損傷最小化修復值得進一步探討。近年來,受骨科誘導膜技術的啟發,有研究者提出了抗生素骨水泥直接誘導皮膚再生技術,并將其應用于糖尿病足創面修復,獲得了較好臨床效果[16-17]。將該技術用于皮瓣供區修復尚罕見報道。2020年6月—2023年2月,我們應用抗生素骨水泥直接誘導皮膚再生技術修復足趾側方皮瓣供區創面10例11處,臨床效果滿意。報告如下。
1 臨床資料
1.1 一般資料
本組男7例,女3例;年齡21~63歲,平均40.6歲。均為手指指腹皮膚缺損,其中拇指末節3例,示指末節2例,示、中指中節1例,中指末節1例,環指末節3例。病程1~15 d,平均6.9 d。患者詳細資料見表1。
1.2 手術方法
入院后行手部創面徹底清創,解剖游離出動脈、神經及指背淺表靜脈;手部皮膚軟組織缺損范圍2.4 cm×1.8 cm~4.3 cm×3.4 cm。① 皮瓣設計和切取:患者于氣管插管全身麻醉下取平臥位,根據手部創面情況設計足趾側方皮瓣,范圍為2.5 cm×2.0 cm~4.5 cm×3.5 cm;皮瓣供區位于踇趾腓側5處,第2足趾脛側5處,第3足趾脛側1處。切取攜帶趾底動脈、趾底神經及1~2條趾背淺靜脈的足趾側方皮瓣,游離移植于手部創面。② 供區創面抗生素骨水泥覆蓋:11處皮瓣供區創面均不能直接縫合,其中2處有肌腱外露。將皮瓣供區創面徹底止血,將抗生素骨水泥(北京邦塞科技有限公司)調成糊狀,根據創面形狀行抗生素骨水泥覆蓋塑形,厚約0.2 cm;將抗生素骨水泥打多個小孔,待其發熱后取下,用生理鹽水冷卻降溫后覆蓋創面,絲線縫合固定,無菌敷料包扎足部創面。
1.3 術后處理
術后常規行抗感染、抗凝血、抗痙攣等治療。術后2周內皮瓣受區常規換藥,14 d手部皮瓣拆線;皮瓣供區每4~5天門診換藥1次,至術后約30 d取下抗生素骨水泥查看供區創面局部誘導膜和創面愈合情況,然后每3~4天換藥1次,每次換藥用人酸性FGF(上海脫騰瑞制藥股份有限公司)噴于創面,直至創面愈合。
2 結果
10例患者均獲隨訪,隨訪時間6個月~2年,平均14.7個月。11處皮瓣全部成活且皮瓣外形較好。足部供區創面均愈合,愈合時間40~72 d,平均51.7 d。供區無明顯瘢痕,與周圍正常皮膚色澤相近;供足外觀良好,穿鞋、行走功能未受影響。
3 典型病例
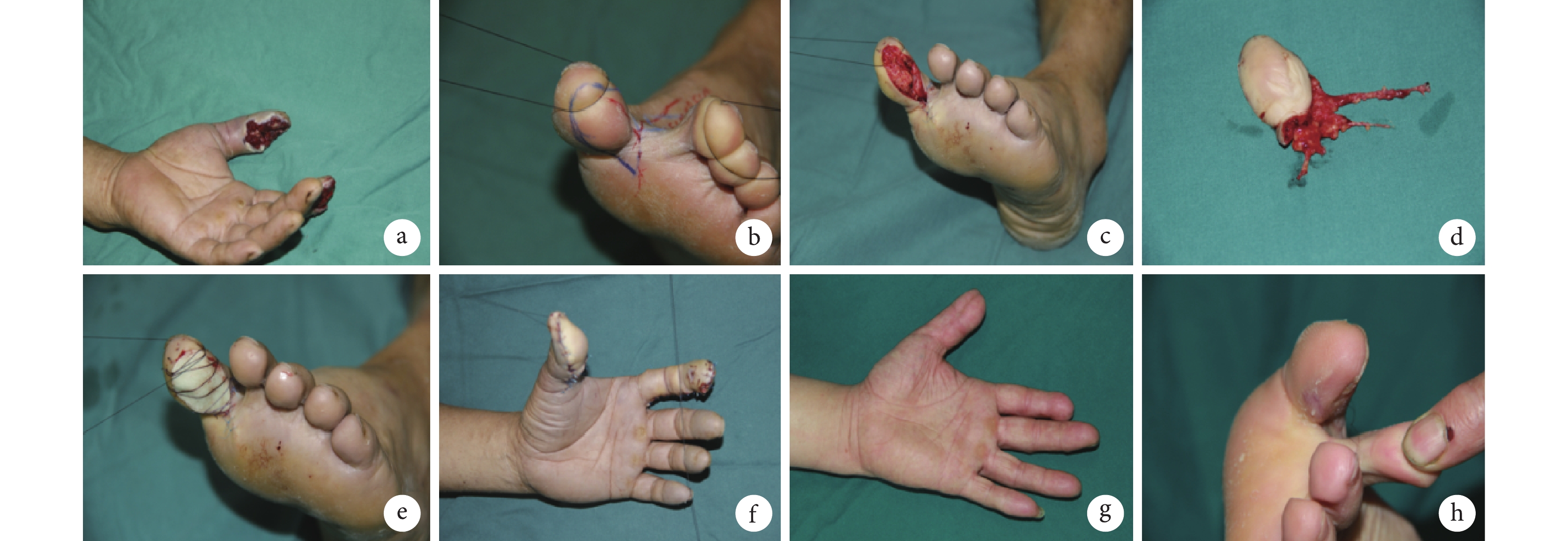
例6 患者,女,26歲。因“電鋸傷致右示、中指皮膚缺損15 d”入院。傷后于外院急診行手外傷清創及骨折克氏針內固定,術后出現右示、中指創面感染及皮膚壞死,行換藥處理,術后15 d轉入我院。檢查:示指近中節指腹皮膚缺損,面積為2.7 cm×2.4 cm,創面有屈肌腱和指骨外露;中指中節指腹皮膚缺損,面積為2.8 cm×2.4 cm,創面有屈肌腱外露。根據創面設計踇趾腓側皮瓣(面積2.8 cm×2.5 cm)與第2足趾脛側皮瓣(面積3.0 cm×2.5 cm)雙葉皮瓣修復。足部皮瓣供區創面徹底止血后,踇趾腓側皮瓣供區無骨及肌腱外露,第2足趾脛側皮瓣供區有伸肌腱外露,根據創面形狀行抗生素骨水泥覆蓋塑形、冷卻降溫后覆蓋創面,絲線縫合固定,無菌敷料包扎。術后即刻檢查兩皮瓣血運良好,抗生素骨水泥固定在位。術后14 d手部皮瓣拆線,足部供區每5天換藥1次,術后33 d取下抗生素骨水泥并外用人酸性FGF噴于創面,至術后55 d創面愈合。右示指因末節指骨骨髓炎于術后3個月行末節截指術。術后隨訪6個月,皮瓣外形好,足部皮瓣供區創面愈合后無明顯瘢痕,與周圍正常皮膚色澤相近。見圖1。
 圖1
例6
圖1
例6
a. 右示、中指創面;b. 皮瓣設計;c. 切取皮瓣;d. 皮瓣修復術后手部即刻外觀;e. 術后即刻足部供區創面背側,見第2足趾肌腱外露;f. 術后即刻足部供區創面跖側;g. 抗生素骨水泥覆蓋創面后即刻;h、i. 術后33 d拆除抗生素骨水泥創面情況,見誘導膜形成、創面縮小;j、k. 術后6個月足部皮瓣供區創面愈合后無明顯瘢痕,與周圍正常皮膚色澤相近;l. 右示指因末節指骨骨髓炎行末節截指術,兩皮瓣成活好
Figure1. Case 6a. Wounds of right index and middle finger; b. Flap design; c. Flap harvesting; d. Immediate appearance after the flap repair; e. Dorsal appearance of the foot donor site, showing the extensor tendon of the second toe exposed; f. Plantar appearance of the donor wound; g. Immediate appearance of the donor wound covered with antibiotic bone cement; h, i. Donor wound after removal of antibiotic bone cement at 33 days postoperatively, showing membrane induction and wound contraction; j, k. At 6 months postoperatively, the donor wound of the foot flap healed without obvious scarring, similar in color to the surrounding normal skin; l. The right index finger underwent phalanx amputation due to osteomyelitis, with both flaps surviving well
例8 患者,男,47歲。因“電鋸傷致左拇、示指皮膚缺損4 h”入院。急診行創面清創后封閉式負壓引流術,術后7 d拆除負壓裝置后檢查示左拇指末節指腹皮膚缺損,面積為4.3 cm×2.4 cm,創面有拇長屈肌腱和末節指骨外露。根據左拇指指腹創面設計右踇趾腓側皮瓣修復,皮瓣面積為4.5 cm×2.5 cm,足部皮瓣供區創面徹底止血后,無骨及肌腱外露,根據創面形狀行抗生素骨水泥覆蓋塑形、冷卻降溫后覆蓋創面,絲線縫合固定,無菌敷料包扎手、足部傷口。術后即刻檢查兩皮瓣血運良好,抗生素骨水泥固定在位。術后14 d手部皮瓣拆線,足部供區每5天換藥1次,術后32 d取下抗生素骨水泥并外用人酸性FGF噴于創面,至術后57 d創面愈合。術后隨訪9個月,皮瓣外形好,足部皮瓣供區創面愈合,無增生瘢痕,足部外觀良好。見圖2。
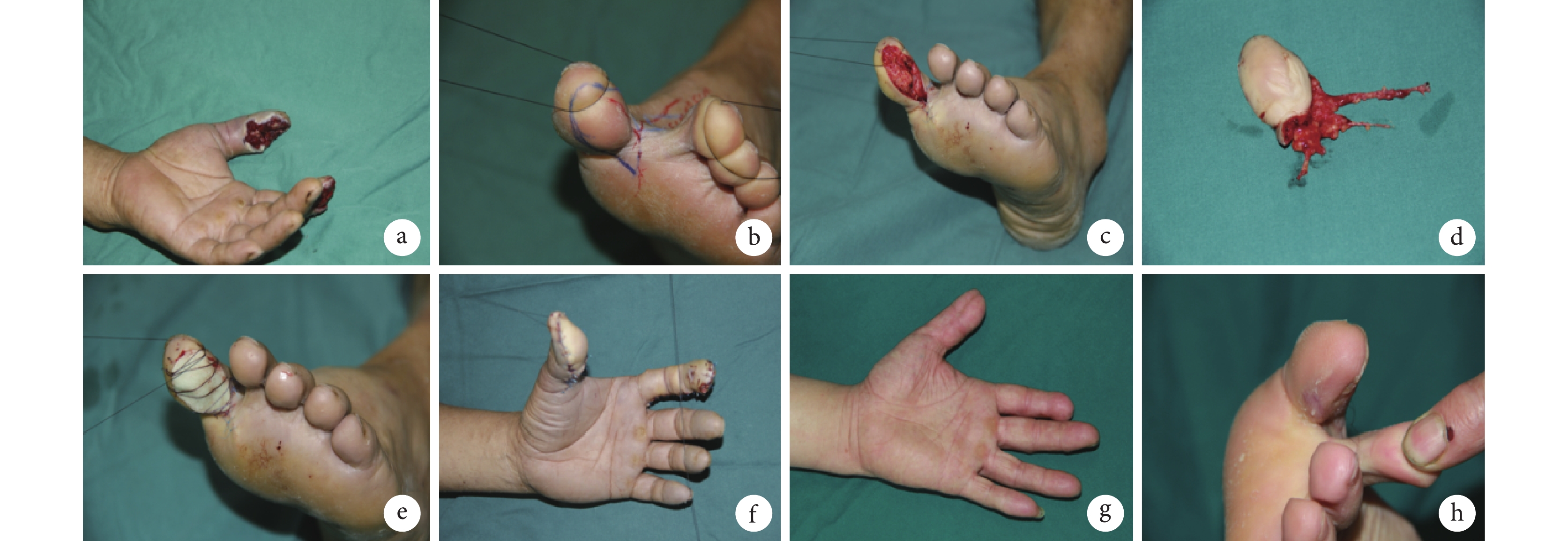 圖2
病例8
圖2
病例8
a. 左拇指創面;b. 皮瓣設計;c. 切取皮瓣后踇趾創面外觀,無骨及肌腱外露;d. 皮瓣外觀;e. 抗生素骨水泥覆蓋供區創面即刻外觀;f. 皮瓣修復創面后即刻;g. 術后9個月皮瓣外形好;h. 術后9個月足部皮瓣供區創面愈合后無明顯瘢痕,與周圍正常皮膚色澤相近
Figure2. Case 8a. Left thumb wound; b. Flap design; c. Wound after flap harvest, with no bone or tendon exposure; d. Appearance of flap; e. Immediate appearance of donor wound after being covered with antibiotic bone cement; f. Immediate appearance of thumb wound after skin flap repair; g. Good appearance of flap at 9 months postoperatively; h. At 9 months postoperatively, the donor wound healed without obvious scarring, similar in color to the surrounding normal skin
4 討論
足趾側方皮瓣是修復手指指腹皮膚缺損較理想的皮瓣,可使手指外形及功能得以最大程度還原[18]。但關于足部供區的修復,目前多采用植皮或皮瓣修復[19],效果明確,但會造成第2供區損傷。單純換藥技術會給患者帶來長時間多次換藥的痛苦,且有創面感染風險,即使創面愈合也存在明顯瘢痕甚至瘢痕攣縮[20]。隨著生物材料的發展,研究者們力求尋找一種可替代自身組織的材料。雙層人工真皮移植[21-22]、人羊膜活性皮膚替代物[23]、納米材料技術[24]等用于修復皮膚缺損具有手術簡便、手術風險小等優勢;但均為高值醫用耗材,價格昂貴,且僅用于一期臨時覆蓋創面,待局部肉芽或類真皮組織形成后仍需二期植皮修復,臨床難以廣泛應用。
抗生素骨水泥目前大量應用于軟組織缺損創面,特別是各種慢性創面[25-26],因其覆蓋創面后可形成誘導膜分泌多種因子,如TGF-β1、血管生成相關因子、VEGF等,這些因子均可促進創面愈合[27-28]。誘導膜形成的豐富血管系統,有利于改善局部血供,促進創面愈合[29]。誘導膜與創面能構成一個穩定、封閉、相對較少病原菌的微環境,有利于創面生長與愈合[30]。本研究中,我們將抗生素骨水泥安置于足趾側方皮瓣供區創面,術后30 d左右拆除抗生素骨水泥,觀察到創面已縮小,創面邊緣已上皮化,創面中央區域誘導膜形成良好。拆除抗生素骨水泥后在換藥時外用人酸性FGF,由于皮膚創傷部位微環境為弱酸性,酸性FGF在該環境下能夠更加穩定地發揮促創面愈合作用[31]。因此,抗生素骨水泥直接誘導皮膚再生技術用于足趾側方皮瓣供區創面修復可行。與傳統方法(如植皮、皮瓣、油砂覆蓋換藥等)相比,抗生素骨水泥無需損傷第2供區,手術操作簡便,換藥次數少,無明顯痛疼感,且治療費用低;創面愈合后無明顯瘢痕增生,與周圍正常皮膚色澤相近,患者易接受,大大降低了患者生理及心理負擔。
對于無糖尿病、下肢血管閉塞和硬化患者,足趾側方皮瓣供區創面本身血供良好,且創面面積不大,屬于正常創面。正常創面自然愈合過程分為炎癥期、增殖期及組織重塑期3個階段,期間有多種細胞、因子及細胞外基質相互作用,有序調控組織修復和創面愈合[32]。創面修復是在創面愈合的不同階段根據其特點給予人工干預,以縮短創面自然愈合時間或是改善創面愈合質量。我們認為手術本身就是對皮瓣供區造成創面,本研究創新性地利用抗生素骨水泥覆蓋創面,可持續緩慢釋放抗生素,使創面逐漸形成一局部無菌環境,抗生素骨水泥還可根據創面形狀進行塑形,通過緊密貼合創面消滅死腔、減少病原菌,降低炎癥反應[33];抗生素骨水泥形成的誘導膜能縮短創面愈合時間和改善創面愈合質量。這可能是抗生素骨水泥促進創面愈合的機制以及皮膚再生的模式。
抗生素骨水泥直接誘導皮膚再生技術修復足趾側方皮瓣供區創面的優勢:① 相比植皮或皮瓣修復足趾側方皮瓣供區創面,本術式避免了皮片和皮瓣壞死的風險;② 無第2供區損傷,患者更容易接受該術式;③ 手術操作簡便,手術時間短; ④ 相比油紗覆蓋換藥,術后護理及換藥更簡便,患者舒適感更好,無明顯疼痛;⑤ 出院后可門診或社區換藥,換藥次數少,降低了治療費用;⑥ 創面愈合后無明顯瘢痕增生,與周圍正常皮膚色澤相近。不足:① 不適用于直接修復大創面;② 治療過程相對較長。
應用抗生素骨水泥治療時需注意以下幾點:① 應用抗生素骨水泥塑形時,因溫度高會灼燒局部創面組織,影響創面愈合,故需要用生理鹽水將其溫度下降至30℃以下才能覆蓋創面。② 抗生素骨水泥需用絲線縫合固定,避免脫落,保持局部濕潤環境,有利于誘導膜形成及創面愈合。③ 不宜過早或過晚拆除抗生素骨水泥,因創面誘導膜成熟時間通常在術后1個月左右,這時會有創面周邊上皮化表現,過早拆除會因創面誘導膜未形成或形成不佳影響創面愈合,過晚拆除會延長創面愈合時間。④ 拆除抗生素骨水泥后外用人酸性FGF可加速創面生長愈合。
綜上述,抗生素骨水泥直接誘導皮膚再生技術修復足趾側方皮瓣供區創面,手術操作簡便,無第2供區損傷,創面愈合后無明顯瘢痕增生,與周圍正常皮膚色澤相近,是一種可行方法。但該技術初步臨床應用,病例較少,需進一步與其他方法進行前瞻性對比研究和大宗臨床病例研究明確其臨床效果。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;項目經費支持沒有影響文章觀點和對研究數據客觀結果的分析及其報道
倫理聲明 研究方案經遵義醫科大學附屬醫院倫理委員會批準(KLL-2024-013)
作者貢獻聲明 周健:病例收集、手術操作、文章撰寫;鄭玉岑、陳偉、聶開瑜、常樹森:手術實施;張芳、李書俊、龔飛宇:收集資料并統計分析;魏在榮:全文評審、經費支持
手指指腹皮膚缺損在臨床上較常見,足趾側方皮瓣因具有血供可靠、可攜帶趾神經重建皮瓣感覺、皮瓣切取容易、供區隱蔽、損傷小等諸多優點,被修復重建外科醫師所青睞[1-2],是較理想的修復手指指腹皮膚缺損方法[3-6]。足趾側方皮瓣供區創面可采用創面植皮[7-8]、人工真皮聯合植皮[9-10]、局部帶蒂皮瓣[11-12]、游離皮瓣[13-14]等修復,各有優缺點,但均會造成第2供區損傷。1995年Hallock[15]提出“美學創傷外科”的理念,即用最小美學損失或功能性畸形來實現創面愈合。供區損傷對患者心理會造成較大影響,如何使供區以損傷最小化修復值得進一步探討。近年來,受骨科誘導膜技術的啟發,有研究者提出了抗生素骨水泥直接誘導皮膚再生技術,并將其應用于糖尿病足創面修復,獲得了較好臨床效果[16-17]。將該技術用于皮瓣供區修復尚罕見報道。2020年6月—2023年2月,我們應用抗生素骨水泥直接誘導皮膚再生技術修復足趾側方皮瓣供區創面10例11處,臨床效果滿意。報告如下。
1 臨床資料
1.1 一般資料
本組男7例,女3例;年齡21~63歲,平均40.6歲。均為手指指腹皮膚缺損,其中拇指末節3例,示指末節2例,示、中指中節1例,中指末節1例,環指末節3例。病程1~15 d,平均6.9 d。患者詳細資料見表1。
1.2 手術方法
入院后行手部創面徹底清創,解剖游離出動脈、神經及指背淺表靜脈;手部皮膚軟組織缺損范圍2.4 cm×1.8 cm~4.3 cm×3.4 cm。① 皮瓣設計和切取:患者于氣管插管全身麻醉下取平臥位,根據手部創面情況設計足趾側方皮瓣,范圍為2.5 cm×2.0 cm~4.5 cm×3.5 cm;皮瓣供區位于踇趾腓側5處,第2足趾脛側5處,第3足趾脛側1處。切取攜帶趾底動脈、趾底神經及1~2條趾背淺靜脈的足趾側方皮瓣,游離移植于手部創面。② 供區創面抗生素骨水泥覆蓋:11處皮瓣供區創面均不能直接縫合,其中2處有肌腱外露。將皮瓣供區創面徹底止血,將抗生素骨水泥(北京邦塞科技有限公司)調成糊狀,根據創面形狀行抗生素骨水泥覆蓋塑形,厚約0.2 cm;將抗生素骨水泥打多個小孔,待其發熱后取下,用生理鹽水冷卻降溫后覆蓋創面,絲線縫合固定,無菌敷料包扎足部創面。
1.3 術后處理
術后常規行抗感染、抗凝血、抗痙攣等治療。術后2周內皮瓣受區常規換藥,14 d手部皮瓣拆線;皮瓣供區每4~5天門診換藥1次,至術后約30 d取下抗生素骨水泥查看供區創面局部誘導膜和創面愈合情況,然后每3~4天換藥1次,每次換藥用人酸性FGF(上海脫騰瑞制藥股份有限公司)噴于創面,直至創面愈合。
2 結果
10例患者均獲隨訪,隨訪時間6個月~2年,平均14.7個月。11處皮瓣全部成活且皮瓣外形較好。足部供區創面均愈合,愈合時間40~72 d,平均51.7 d。供區無明顯瘢痕,與周圍正常皮膚色澤相近;供足外觀良好,穿鞋、行走功能未受影響。
3 典型病例
例6 患者,女,26歲。因“電鋸傷致右示、中指皮膚缺損15 d”入院。傷后于外院急診行手外傷清創及骨折克氏針內固定,術后出現右示、中指創面感染及皮膚壞死,行換藥處理,術后15 d轉入我院。檢查:示指近中節指腹皮膚缺損,面積為2.7 cm×2.4 cm,創面有屈肌腱和指骨外露;中指中節指腹皮膚缺損,面積為2.8 cm×2.4 cm,創面有屈肌腱外露。根據創面設計踇趾腓側皮瓣(面積2.8 cm×2.5 cm)與第2足趾脛側皮瓣(面積3.0 cm×2.5 cm)雙葉皮瓣修復。足部皮瓣供區創面徹底止血后,踇趾腓側皮瓣供區無骨及肌腱外露,第2足趾脛側皮瓣供區有伸肌腱外露,根據創面形狀行抗生素骨水泥覆蓋塑形、冷卻降溫后覆蓋創面,絲線縫合固定,無菌敷料包扎。術后即刻檢查兩皮瓣血運良好,抗生素骨水泥固定在位。術后14 d手部皮瓣拆線,足部供區每5天換藥1次,術后33 d取下抗生素骨水泥并外用人酸性FGF噴于創面,至術后55 d創面愈合。右示指因末節指骨骨髓炎于術后3個月行末節截指術。術后隨訪6個月,皮瓣外形好,足部皮瓣供區創面愈合后無明顯瘢痕,與周圍正常皮膚色澤相近。見圖1。
 圖1
例6
圖1
例6
a. 右示、中指創面;b. 皮瓣設計;c. 切取皮瓣;d. 皮瓣修復術后手部即刻外觀;e. 術后即刻足部供區創面背側,見第2足趾肌腱外露;f. 術后即刻足部供區創面跖側;g. 抗生素骨水泥覆蓋創面后即刻;h、i. 術后33 d拆除抗生素骨水泥創面情況,見誘導膜形成、創面縮小;j、k. 術后6個月足部皮瓣供區創面愈合后無明顯瘢痕,與周圍正常皮膚色澤相近;l. 右示指因末節指骨骨髓炎行末節截指術,兩皮瓣成活好
Figure1. Case 6a. Wounds of right index and middle finger; b. Flap design; c. Flap harvesting; d. Immediate appearance after the flap repair; e. Dorsal appearance of the foot donor site, showing the extensor tendon of the second toe exposed; f. Plantar appearance of the donor wound; g. Immediate appearance of the donor wound covered with antibiotic bone cement; h, i. Donor wound after removal of antibiotic bone cement at 33 days postoperatively, showing membrane induction and wound contraction; j, k. At 6 months postoperatively, the donor wound of the foot flap healed without obvious scarring, similar in color to the surrounding normal skin; l. The right index finger underwent phalanx amputation due to osteomyelitis, with both flaps surviving well
例8 患者,男,47歲。因“電鋸傷致左拇、示指皮膚缺損4 h”入院。急診行創面清創后封閉式負壓引流術,術后7 d拆除負壓裝置后檢查示左拇指末節指腹皮膚缺損,面積為4.3 cm×2.4 cm,創面有拇長屈肌腱和末節指骨外露。根據左拇指指腹創面設計右踇趾腓側皮瓣修復,皮瓣面積為4.5 cm×2.5 cm,足部皮瓣供區創面徹底止血后,無骨及肌腱外露,根據創面形狀行抗生素骨水泥覆蓋塑形、冷卻降溫后覆蓋創面,絲線縫合固定,無菌敷料包扎手、足部傷口。術后即刻檢查兩皮瓣血運良好,抗生素骨水泥固定在位。術后14 d手部皮瓣拆線,足部供區每5天換藥1次,術后32 d取下抗生素骨水泥并外用人酸性FGF噴于創面,至術后57 d創面愈合。術后隨訪9個月,皮瓣外形好,足部皮瓣供區創面愈合,無增生瘢痕,足部外觀良好。見圖2。
 圖2
病例8
圖2
病例8
a. 左拇指創面;b. 皮瓣設計;c. 切取皮瓣后踇趾創面外觀,無骨及肌腱外露;d. 皮瓣外觀;e. 抗生素骨水泥覆蓋供區創面即刻外觀;f. 皮瓣修復創面后即刻;g. 術后9個月皮瓣外形好;h. 術后9個月足部皮瓣供區創面愈合后無明顯瘢痕,與周圍正常皮膚色澤相近
Figure2. Case 8a. Left thumb wound; b. Flap design; c. Wound after flap harvest, with no bone or tendon exposure; d. Appearance of flap; e. Immediate appearance of donor wound after being covered with antibiotic bone cement; f. Immediate appearance of thumb wound after skin flap repair; g. Good appearance of flap at 9 months postoperatively; h. At 9 months postoperatively, the donor wound healed without obvious scarring, similar in color to the surrounding normal skin
4 討論
足趾側方皮瓣是修復手指指腹皮膚缺損較理想的皮瓣,可使手指外形及功能得以最大程度還原[18]。但關于足部供區的修復,目前多采用植皮或皮瓣修復[19],效果明確,但會造成第2供區損傷。單純換藥技術會給患者帶來長時間多次換藥的痛苦,且有創面感染風險,即使創面愈合也存在明顯瘢痕甚至瘢痕攣縮[20]。隨著生物材料的發展,研究者們力求尋找一種可替代自身組織的材料。雙層人工真皮移植[21-22]、人羊膜活性皮膚替代物[23]、納米材料技術[24]等用于修復皮膚缺損具有手術簡便、手術風險小等優勢;但均為高值醫用耗材,價格昂貴,且僅用于一期臨時覆蓋創面,待局部肉芽或類真皮組織形成后仍需二期植皮修復,臨床難以廣泛應用。
抗生素骨水泥目前大量應用于軟組織缺損創面,特別是各種慢性創面[25-26],因其覆蓋創面后可形成誘導膜分泌多種因子,如TGF-β1、血管生成相關因子、VEGF等,這些因子均可促進創面愈合[27-28]。誘導膜形成的豐富血管系統,有利于改善局部血供,促進創面愈合[29]。誘導膜與創面能構成一個穩定、封閉、相對較少病原菌的微環境,有利于創面生長與愈合[30]。本研究中,我們將抗生素骨水泥安置于足趾側方皮瓣供區創面,術后30 d左右拆除抗生素骨水泥,觀察到創面已縮小,創面邊緣已上皮化,創面中央區域誘導膜形成良好。拆除抗生素骨水泥后在換藥時外用人酸性FGF,由于皮膚創傷部位微環境為弱酸性,酸性FGF在該環境下能夠更加穩定地發揮促創面愈合作用[31]。因此,抗生素骨水泥直接誘導皮膚再生技術用于足趾側方皮瓣供區創面修復可行。與傳統方法(如植皮、皮瓣、油砂覆蓋換藥等)相比,抗生素骨水泥無需損傷第2供區,手術操作簡便,換藥次數少,無明顯痛疼感,且治療費用低;創面愈合后無明顯瘢痕增生,與周圍正常皮膚色澤相近,患者易接受,大大降低了患者生理及心理負擔。
對于無糖尿病、下肢血管閉塞和硬化患者,足趾側方皮瓣供區創面本身血供良好,且創面面積不大,屬于正常創面。正常創面自然愈合過程分為炎癥期、增殖期及組織重塑期3個階段,期間有多種細胞、因子及細胞外基質相互作用,有序調控組織修復和創面愈合[32]。創面修復是在創面愈合的不同階段根據其特點給予人工干預,以縮短創面自然愈合時間或是改善創面愈合質量。我們認為手術本身就是對皮瓣供區造成創面,本研究創新性地利用抗生素骨水泥覆蓋創面,可持續緩慢釋放抗生素,使創面逐漸形成一局部無菌環境,抗生素骨水泥還可根據創面形狀進行塑形,通過緊密貼合創面消滅死腔、減少病原菌,降低炎癥反應[33];抗生素骨水泥形成的誘導膜能縮短創面愈合時間和改善創面愈合質量。這可能是抗生素骨水泥促進創面愈合的機制以及皮膚再生的模式。
抗生素骨水泥直接誘導皮膚再生技術修復足趾側方皮瓣供區創面的優勢:① 相比植皮或皮瓣修復足趾側方皮瓣供區創面,本術式避免了皮片和皮瓣壞死的風險;② 無第2供區損傷,患者更容易接受該術式;③ 手術操作簡便,手術時間短; ④ 相比油紗覆蓋換藥,術后護理及換藥更簡便,患者舒適感更好,無明顯疼痛;⑤ 出院后可門診或社區換藥,換藥次數少,降低了治療費用;⑥ 創面愈合后無明顯瘢痕增生,與周圍正常皮膚色澤相近。不足:① 不適用于直接修復大創面;② 治療過程相對較長。
應用抗生素骨水泥治療時需注意以下幾點:① 應用抗生素骨水泥塑形時,因溫度高會灼燒局部創面組織,影響創面愈合,故需要用生理鹽水將其溫度下降至30℃以下才能覆蓋創面。② 抗生素骨水泥需用絲線縫合固定,避免脫落,保持局部濕潤環境,有利于誘導膜形成及創面愈合。③ 不宜過早或過晚拆除抗生素骨水泥,因創面誘導膜成熟時間通常在術后1個月左右,這時會有創面周邊上皮化表現,過早拆除會因創面誘導膜未形成或形成不佳影響創面愈合,過晚拆除會延長創面愈合時間。④ 拆除抗生素骨水泥后外用人酸性FGF可加速創面生長愈合。
綜上述,抗生素骨水泥直接誘導皮膚再生技術修復足趾側方皮瓣供區創面,手術操作簡便,無第2供區損傷,創面愈合后無明顯瘢痕增生,與周圍正常皮膚色澤相近,是一種可行方法。但該技術初步臨床應用,病例較少,需進一步與其他方法進行前瞻性對比研究和大宗臨床病例研究明確其臨床效果。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;項目經費支持沒有影響文章觀點和對研究數據客觀結果的分析及其報道
倫理聲明 研究方案經遵義醫科大學附屬醫院倫理委員會批準(KLL-2024-013)
作者貢獻聲明 周健:病例收集、手術操作、文章撰寫;鄭玉岑、陳偉、聶開瑜、常樹森:手術實施;張芳、李書俊、龔飛宇:收集資料并統計分析;魏在榮:全文評審、經費支持