引用本文: 董一平, 駱聰聰, 張寧, 尤若楠, 袁強, 李無陰, 張穎. 聯合偏轉角內收型分型與股骨頸骨折內固定術后并發癥的相關性研究. 中國修復重建外科雜志, 2024, 38(4): 405-411. doi: 10.7507/1002-1892.202401063 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
股骨頸骨折是骨科臨床常見疾病,在老年人群中常見,多因低能創傷(如摔傷)所致;而在年輕患者中,股骨頸骨折通常由高能創傷(如高空墜落或交通事故傷等)所致[1]。對于年輕股骨頸骨折患者,應盡可能保留股骨頭,避免出現股骨頭壞死等并發癥,切開復位內固定是目前公認的有效治療方案,其中空心螺釘內固定是首選方法[2-4]。然而,股骨頸骨折術后并發癥(包括股骨頭壞死、骨不連、股骨頸短縮等)發生率仍較高,帶來重大社會負擔與醫療挑戰[5]。
Garden分型與骨折線位置分型是目前臨床上常用的股骨頸骨折分型,但對于股骨頸骨折術后并發癥的預測均存在一定局限性[6-8]。2023年本課題組基于對股骨頸骨折后骨盆正位偏轉角(anterior pelvic incidence,API)、髖關節軸位偏轉角(hip deflection angle,HDA)與聯合偏轉角(combined deflection angle,CDA)的研究,創新性地提出了股骨頸骨折CDA分型(CDA classification,CDAC),包括CDAC內收型(CDAC adduction type,CDAC-ADT,股骨頭在骨盆正位向內收方向移位,在髖關節軸位向后移位)、CDAC外展型(股骨頭在骨盆正位向外展方向移位,在髖關節軸位向后移位)、CDAC特殊型(股骨頭在骨盆正位向內收方向移位,在髖關節軸位向前移位),并考慮了此分型與股骨頸骨折術后并發癥的關系,認為此分型可能是一種有效的股骨頸骨折術后并發癥預測方法[9]。
本研究通過觀察CDAC-ADT與股骨頸骨折經空心螺釘內固定治療術后并發癥之間的相關性,以期對股骨頸骨折術后并發癥的預測與評估提供相應理論支撐。報告如下。
1 CDAC-ADT股骨頸骨折評估方法及分型
1.1 影像學成像標準
骨盆正位X線片成像標準(即髖關節CT成像標準):腿自然伸展與肩同寬,髕骨健側向前,雙腳腳趾相對;患者健側趾垂直于骨盆平面,其成像平面平行于雙側髂骨對稱平面。
髖關節軸位X線片成像標準:患者臀部朝上;探測器位于髂嵴上方,與身體正中矢狀面夾角約為45°;健側大腿抬高,膝關節彎曲固定,以保持身體穩定;在助手幫助下,腳趾保持垂直于骨盆平面;圖像上邊緣延伸超過髂嵴,而下邊緣延伸超過大轉子;中心線穿過股骨中部,垂直于探測器。
1.2 CDAC-ADT股骨頸骨折評估方法及分型
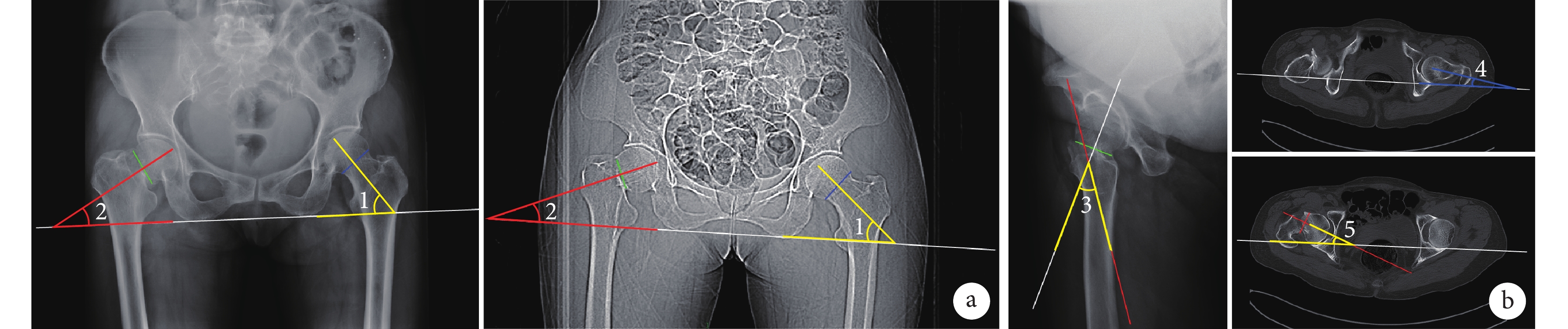
① API測量方法:在骨盆正位X線片或髖關節CT上繪制坐骨最低點的連接線(白色),在健側股骨頭的頭頸部交界處繪制連接線(藍色),測量股骨頸軸線與白線的夾角(∠1);在骨折側股骨頭的頭頸部交界處繪制連接線(綠色),測量該線的垂直線與白線的夾角(∠2);得出API=∠1?∠2。② HDA測量方法:在髖關節軸位X線片上繪制股骨頸軸線(紅色),繪制股骨頭和股骨頭頸部交界處的連接線(綠色);綠線的垂直線(白色)與紅線的夾角(∠3)即為HDA(此處定義股骨頭向后傾斜為正值)。于髖關節CT健側股骨頭完整平面上,繪制兩側髖臼后緣連接線(白色),測量股骨頸軸線與白線的夾角(∠4);于患側股骨頭完整平面上,繪制兩側髖臼后緣連接線(白色)及股骨頭軸線(紅色),測量白線和紅線的夾角(∠5);計算HDA=∠4+∠5。 CDA即為HDA+API。見圖1。
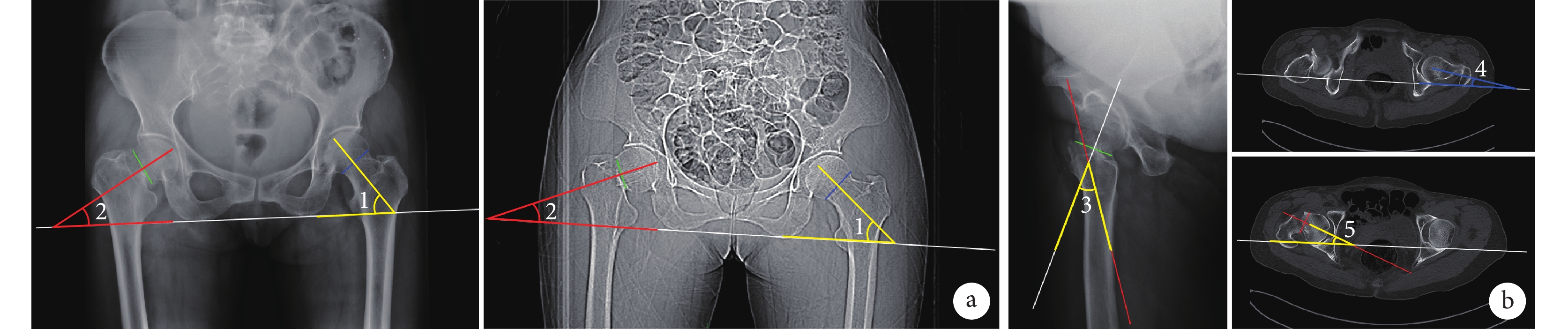 圖1
CDA測量方法
圖1
CDA測量方法
a. 分別在骨盆正位X線片和髖關節CT上測量API;b. 分別在髖關節軸位X線片和髖關節CT上測量HDA
Figure1. CDA measurementsa. API was measured on pelvic anteroposterior X-ray film and hip CT, respectively; b. HDA was measured on hip axial X-ray film and hip CT, respectively
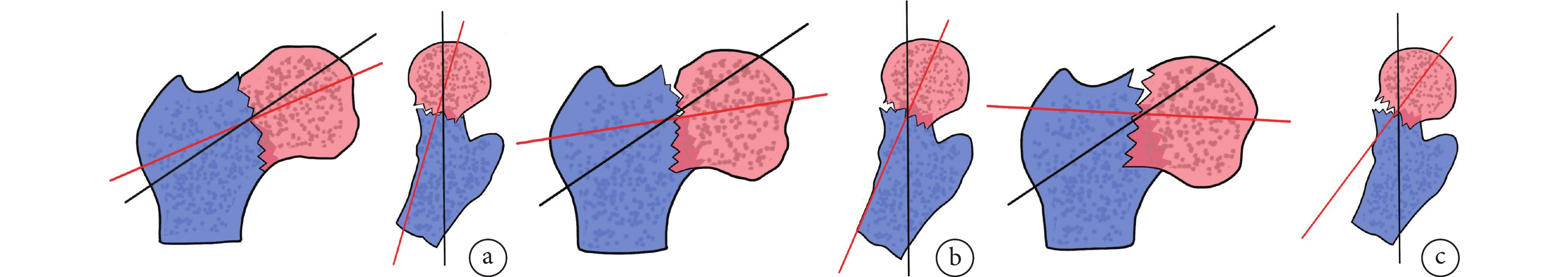
根據CDA不同,將CDAC-ADT股骨頸骨折分為3種亞型:Ⅰ型(CDA≤35°)、Ⅱ型(35°<CDA≤60°)和Ⅲ型(CDA>60°)。見圖2。
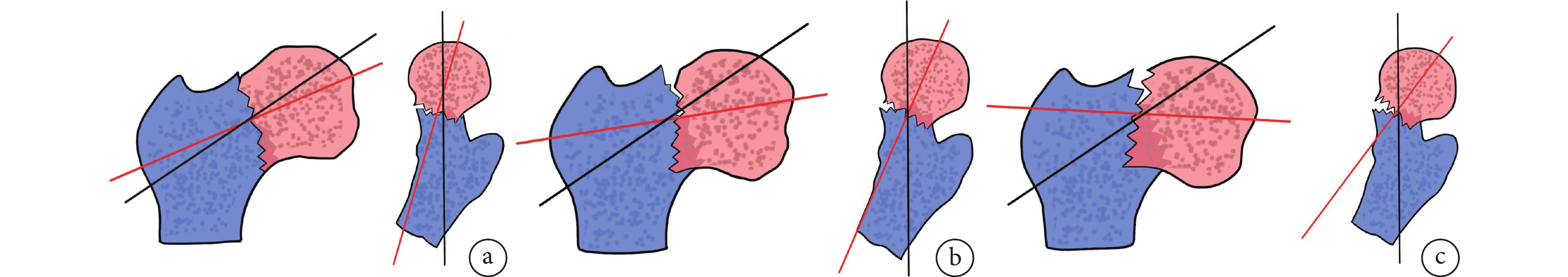 圖2
CDAC-ADT股骨頸骨折分型
圖2
CDAC-ADT股骨頸骨折分型
a. Ⅰ型;b. Ⅱ型;c. Ⅲ型
Figure2. CDAC-ADT femoral neck fracture classificationa. Type Ⅰ; b. Type Ⅱ; c. Type Ⅲ
2 臨床資料
2.1 一般資料
患者納入標準:① 明確診斷為股骨頸骨折,采用空心螺釘內固定治療;② 骨折分型為CDAC-ADT;③ 年齡≥18歲;④ 有標準骨盆正位X線片、患側髖關節軸位X線片或髖關節CT;⑤ 隨訪時間2年以上。排除標準:① 陳舊性病理性骨折;② 合并其他部位骨折;③ 患有脊髓灰質炎病毒感染、精神性疾病或其他嚴重消耗性疾病。
2018年1月—2021年12月,河南省洛陽正骨醫院(河南省骨科醫院)共121例患者符合選擇標準納入研究。本組男69例,女52例;年齡19~79歲,平均48.1歲。左側56例,右側65例。致傷原因:交通事故傷52例,高處墜落傷24例,摔傷45例。受傷至手術時間2~12 d,平均6.0 d。其中CDAC-ADT Ⅰ型18例、Ⅱ型46例、Ⅲ型57例;Garden分型Ⅱ型6例、Ⅲ型103例、Ⅳ型12例;按骨折線位置分型,頭下型26例、經頸型88例、基底型7例。
2.2 手術方法
患者于全身麻醉(23例)或蛛網膜下腔阻滯麻醉(98例)后,仰臥于手術臺上,術區常規消毒鋪巾。于G臂X線機透視下行牽引復位并維持最佳位置,透視下順股骨頸長軸方向經皮打入3枚空心螺釘,使3枚螺釘在股骨頸內分散呈等腰倒三角形并盡量靠近骨皮質。再次透視確認骨折復位、空心螺釘位置滿意后逐層縫合切口,沖洗后無菌敷料覆蓋,彈力繃帶自遠端向近端纏繞固定患側下肢。
2.3 術后康復
術后1 d進行踝泵運動,并鼓勵患者行股四頭肌鍛煉預防臥床并發癥;臥床行髖、膝關節屈伸功能鍛煉及等速肌力訓練,最初2~3次/d,5 min/次,后逐漸增加次數和延長時間。遵循“早活動、晚負重”原則,根據患者術后骨折愈合情況決定負重時機,影像學檢查示骨折線模糊后,可扶拐患肢輕負重行走鍛煉;若骨折延遲愈合或骨折線較上次清晰或出現股骨頸短縮,則停止負重,定期隨訪;若骨折線模糊,連續性骨痂通過骨折線則可完全負重。
2.4 并發癥評價標準
術后2年內定期門診隨訪,攝骨盆正位X線片和患側髖關節軸位X線片或髖關節CT。內固定失敗:與術后即刻X線片比較,隨訪期間X線片檢查發現退釘、內固定物進入關節、骨折愈合伴股骨頸短縮>10 mm或內翻畸形>10°[10]。骨折不愈合:術后9個月以上可見明顯骨折線,且符合骨折不愈合臨床癥狀[11]。股骨頭壞死:隨訪期間出現髖關節疼痛,且X線片上出現骨壞死表現,包括囊性變、新月征、股骨頭塌陷等或MRI檢查顯示雙線征[12]。
2.5 統計學方法
采用SPSS21.0統計軟件進行分析。計數資料以率表示,各并發癥與CDAC-ADT分型、Garden分型、骨折線位置分型之間的相關性分析采用列聯表卡方檢驗,相關性大小采用Pearson列聯系數r表示;檢驗水準α=0.05。
2.6 結果
本組患者均獲隨訪,隨訪時間8~44個月,平均24.9個月。術后共發生內固定失敗10例(8.3%)、骨折不愈合7例(5.8%)、股骨頭壞死30例(24.8%),并發癥總體發生率為38.8%。相關性分析示,患者CDAC-ADT分型與總體并發癥發生、內固定失敗、骨折不愈合、股骨頭壞死之間均具有相關性(P<0.05),Pearson列聯系數r分別為0.435、0.251、0.254、0.241。Garden分型與總體并發癥發生及內固定失敗、骨折不愈合無相關性(P>0.05),與股骨頭壞死具有相關性(P<0.05),Pearson列聯系數r為0.251。骨折線位置分型與總體并發癥發生以及內固定失敗、骨折不愈合、股骨頭壞死之間均無相關性(P>0.05)。見表1~3,圖3。
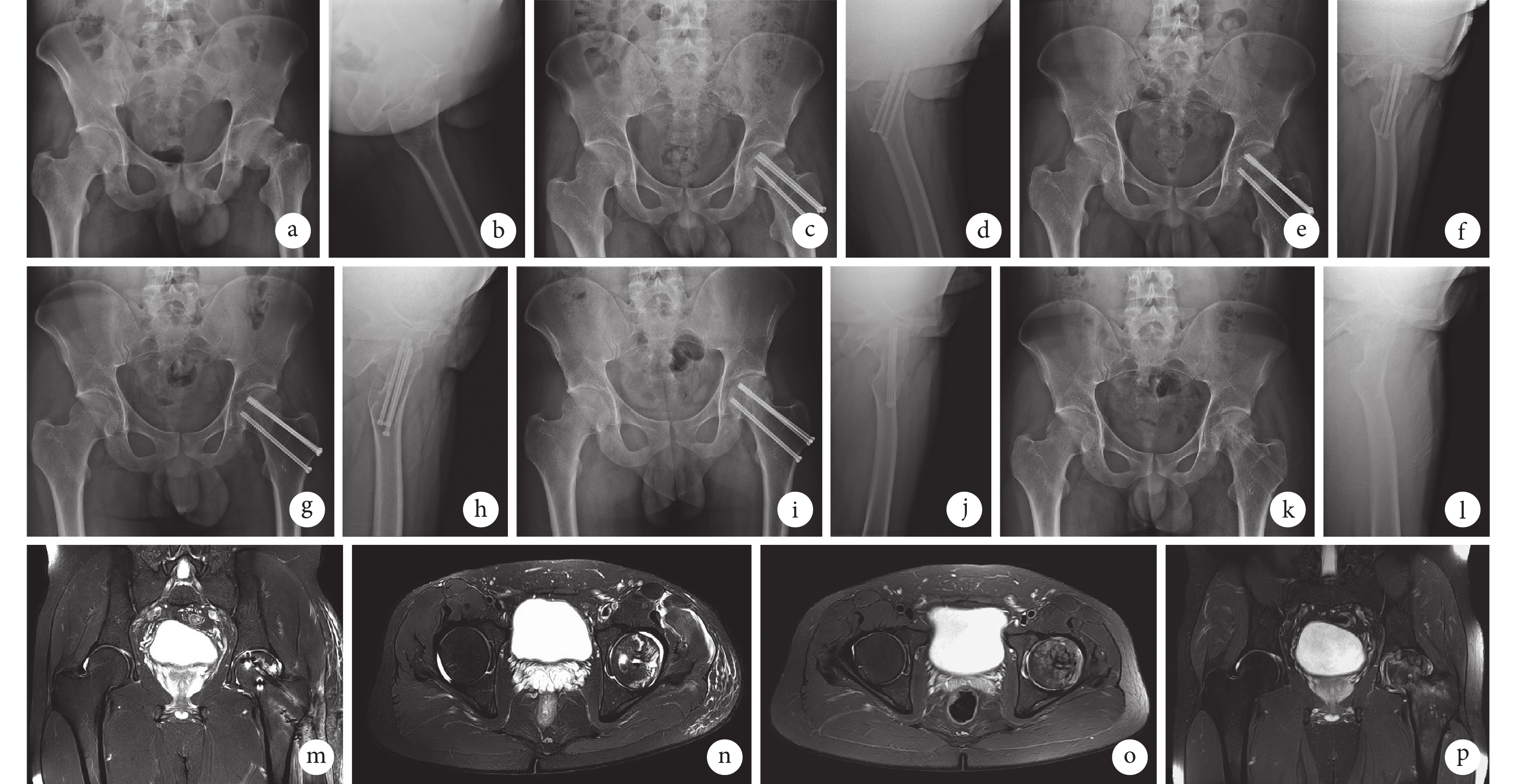
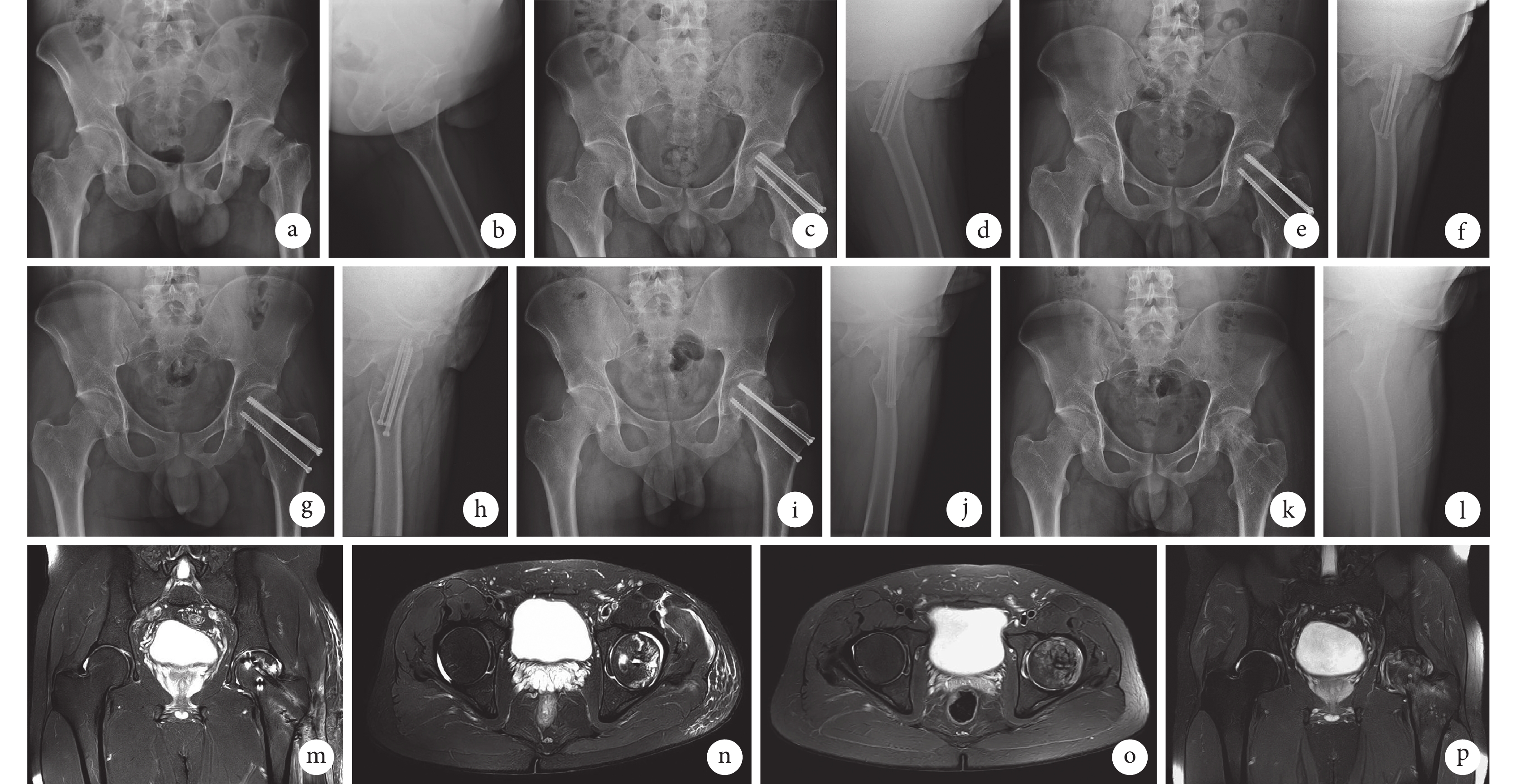 圖3
患者,男,26歲,左側股骨頸骨折,CDAC-ADT Ⅲ型,Garden分型 Ⅲ型,骨折線位置分型為經頸型,于術后20個月發現股骨頭壞死
圖3
患者,男,26歲,左側股骨頸骨折,CDAC-ADT Ⅲ型,Garden分型 Ⅲ型,骨折線位置分型為經頸型,于術后20個月發現股骨頭壞死
a、b. 術前正側位X線片;c、d. 術后2 d正側位X線片示復位呈陽性支撐,線位關系可,左髖關節對應關系可;e、f. 術后3個月正側位X線片示骨折端線位關系可,骨折線模糊可見,左髖關節對應關系可;g、h. 術后12個月正側位X線片示線位關系可,骨折線模糊不清,左髖關節對應關系可;i、j. 術后20個月正側位X線片示骨折線模糊不清,左髖關節對應關系好;k、l. 術后20個月內固定物取出術后2 d正側位X線片示骨折端線位關系可,骨折線模糊消失,股骨頭頸部可見螺釘取出殘留孔,左髖關節對應關系可;m、n. 術后20個月內固定物取出術后2 d MRI示左側股骨頭壞死,骨質密度不均勻,關節間隙可見積液;o、p. 術后42個月內固定物取出術后22個月MRI示左側股骨頭壞死,股骨頭關節面欠光整,股骨近端大面積骨髓水腫
Figure3. A 26-year-old male patient with left femoral neck fracture, CDAC-ADT type Ⅲ, Garden type Ⅲ, fracture line position of transcervical type, osteonecrosis of the femoral head was found at 20 months after operationa, b. Anteroposterior and lateral X-ray films before operation; c, d. Anteroposterior and lateral X-ray films at 2 days after operation showed that the reduction was positive, the linear relationship was acceptable, and the corresponding relationship of the left hip joint was acceptable; e, f. Anteroposterior and lateral X-ray films at 3 months after operation showed that the linear relationship of the fracture end was acceptable, the fracture line was blurred, and the corresponding relationship of the left hip joint was acceptable; g, h. Anteroposterior and lateral X-ray films at 12 months after operation showed that the line relationship was good, the fracture line was blurred, and the corresponding relationship of the left hip joint was good; i, j. Anteroposterior and lateral X-ray films at 20 months after operation showed that the fracture line was blurred, the corresponding relationship of the left hip joint was good; k, l. Anteroposterior and lateral X-ray films at 2 days after removal of internal fixator (at 20 months after operation) showed that the linear relationship of the fracture end was good, the fracture line was blurred and disappeared, the residual hole for screw removal could be seen in the neck of the femoral head, and the corresponding relationship of the left hip joint was good; m, n. MRI at 2 days after removal of internal fixator (at 20 months after operation) showed necrosis of the left femoral head, uneven bone density, and effusion in the joint space; o, p. MRI at 22 months after removal of internal fixator (at 42 months after operation) showed necrosis of the left femoral head, unsmooth articular surface of the femoral head, and large area of bone marrow edema in the proximal femur
3 討論
CDAC-ADT是通過在標準骨盆正位X線片、髖關節軸位X線片或髖關節CT測量得出的。通過計算API與HDA,進一步得出CDA,以明確股骨頸骨折后股骨頭的空間位移,從而建立簡單有效的三維模型,具有開創性意義,同時降低在臨床中進行三維重建的成本。本研究中,我們對骨盆正位X線片和髖關節軸位X線片的拍攝方法進行了標準化,有助于獲得準確的測量結果。同時,X線片或CT掃描為股骨頸骨折患者入院的常規檢查,不產生額外的經濟及心理負擔,且不存在并發癥及侵入性檢查風險。
由于股骨頸部位的解剖及其生理存在特殊性,導致在此部位發生骨折經常出現各類并發癥,已成為嚴重影響股骨頸骨折治療與康復的一大障礙[13]。目前,已有諸多學者進行了與股骨頸骨折術后并發癥(包括骨折不愈合、內固定失敗與股骨頭壞死等)相關的研究。研究顯示,股骨頸骨折術后并發癥發生率為31%,骨折不愈合總體發生率為19.3%[14-15]。王剛等[16]通過對空心螺釘內固定治療股骨頸骨折的患者進行回顧性分析,發現其內固定失敗率為14.2%,骨折不愈合率為6.79%,股骨頭壞死率為12.96%。另有研究表明,股骨頸骨折行空心螺釘內固定術后股骨頭壞死發生率為24.71%[17]。研究證實,股骨頸骨折并發癥通常于術后2年內發生,因此本研究選擇2年為隨訪期[18]。結果表明,CDAC-ADT股骨頸骨折術后并發癥總體發生率為38.8%,內固定失敗發生率為8.3%,骨折不愈合發生率為5.8%,股骨頭壞死發生率為24.8%,與大多數研究結果相似。
在髖關節的解剖中,旋股內側動脈是供應髖關節血供的最主要血管[19]。股骨頭血供則主要來自3個動脈系統,即支持帶動脈、圓韌帶動脈和骨內,其中最重要的支持帶動脈包括旋股外側和內側動脈在股骨頸底部的分支[20]。當發生股骨頸骨折時,股骨頸的內收移位會導致旋股內側動脈破裂,并對旋股外側動脈與旋股內側動脈造成擠壓,從而導致股骨頭壞死與骨折不愈合的發生。隨著CDA的增加,內收幅度增大,骨折端的空間位移與剪切力也隨之增大,近端血供難以滿足,從而并發癥發生概率也逐漸增高。本研究中,我們分析了不同CDAC-ADT分型的股骨頸骨折與各類并發癥之間的相關性。結果表明,隨著CDAC-ADT分型水平提高,患者并發癥發生率上升,同時內固定失敗、骨折不愈合、股骨頭壞死發生率也相應升高,差異均有統計學意義。表明CDAC-ADT分型與股骨頸骨折術后并發癥存在相關性,可在臨床實踐中應用于股骨頸骨折術后并發癥的預測。
部分學者指出,股骨頸骨折的Garden分型存在一定局限性[21-22]。由于Garden分型只能對股骨頸骨折進行有移位和無移位簡單區分,因此并非是一種可靠的并發癥預測方法,目前已有研究發現其與股骨頸骨折術后并發癥缺乏相關性[23-24]。但也有研究認為Garden分型對股骨頸骨折預后評估仍具有重要意義[25]。本研究中,我們分析了并發癥發生率與股骨頸骨折患者Garden分型之間的相關性。結果顯示,隨著Garden分型水平上升,患者并發癥總體發生率與骨折不愈合率呈現上升趨勢,但差異無統計學意義。Garden Ⅳ型患者中未出現內固定失敗,可能與Garden Ⅳ型患者較少有關。隨著Garden分型水平上升,股骨頭壞死發生率也隨之上升,差異有統計學意義。這一結果也與既往其他研究結果相符[26-27],隨著Garden分型水平上升,骨折位移也隨之增加,因此提高了股骨頸骨折術后股骨頭壞死發生概率。骨折線位置分型也是臨床上股骨頸骨折的常見分型方法,其根據損傷部位不同分為頭下型、經頸型和基底型,其中頭下型骨折最易損傷頭頸交界處的血管,因此股骨頭壞死發生率最高[28]。然而,有研究發現,此分型術后股骨頭壞死發生率雖存在差異,但缺乏統計學意義[29]。本研究中,我們對CDAC-ADT股骨頸骨折的骨折線位置進行分類,分析其與術后并發癥發生率的關系。結果表明,不同骨折線位置的股骨頸骨折并發癥發生率存在差異,且頭下型的并發癥總體發生率、骨折不愈合率與股骨頭壞死率均較高,但差異均無統計學意義。
本研究也存在一定局限性。首先,本研究僅納入CDAC-ADT股骨頸骨折患者,因此行Garden分型時未發現符合Garden Ⅰ型(不完全的外展嵌插骨折與無移位骨折)患者,可能導致結果偏倚。其次,本研究為單中心回顧性研究,可能存在選擇性偏倚,應進行更大樣本量和多中心研究進一步分析。
綜上述,本研究認為CDAC-ADT分型作為一種新的股骨頸骨折臨床分型系統,其與股骨頸骨折術后并發癥的相關性較Garden分型和骨折線位置分型更明顯,且方便易行。因此我們建議,在臨床實踐中應將CDAC-ADT和Garden分型、骨折線位置分型相結合,用于股骨頸骨折的診斷、治療和預后,以獲得更準確結果。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經河南省洛陽正骨醫院(河南省骨科醫院)倫理委員會批準(KY2023-017-01)
作者貢獻聲明 董一平:研究設計、數據收集整理及統計分析、文章撰寫;駱聰聰、張寧、袁強、尤若楠:數據收集整理及統計分析;李無陰:行政支持、經費支持;張穎:研究設計、論文審校、經費支持
股骨頸骨折是骨科臨床常見疾病,在老年人群中常見,多因低能創傷(如摔傷)所致;而在年輕患者中,股骨頸骨折通常由高能創傷(如高空墜落或交通事故傷等)所致[1]。對于年輕股骨頸骨折患者,應盡可能保留股骨頭,避免出現股骨頭壞死等并發癥,切開復位內固定是目前公認的有效治療方案,其中空心螺釘內固定是首選方法[2-4]。然而,股骨頸骨折術后并發癥(包括股骨頭壞死、骨不連、股骨頸短縮等)發生率仍較高,帶來重大社會負擔與醫療挑戰[5]。
Garden分型與骨折線位置分型是目前臨床上常用的股骨頸骨折分型,但對于股骨頸骨折術后并發癥的預測均存在一定局限性[6-8]。2023年本課題組基于對股骨頸骨折后骨盆正位偏轉角(anterior pelvic incidence,API)、髖關節軸位偏轉角(hip deflection angle,HDA)與聯合偏轉角(combined deflection angle,CDA)的研究,創新性地提出了股骨頸骨折CDA分型(CDA classification,CDAC),包括CDAC內收型(CDAC adduction type,CDAC-ADT,股骨頭在骨盆正位向內收方向移位,在髖關節軸位向后移位)、CDAC外展型(股骨頭在骨盆正位向外展方向移位,在髖關節軸位向后移位)、CDAC特殊型(股骨頭在骨盆正位向內收方向移位,在髖關節軸位向前移位),并考慮了此分型與股骨頸骨折術后并發癥的關系,認為此分型可能是一種有效的股骨頸骨折術后并發癥預測方法[9]。
本研究通過觀察CDAC-ADT與股骨頸骨折經空心螺釘內固定治療術后并發癥之間的相關性,以期對股骨頸骨折術后并發癥的預測與評估提供相應理論支撐。報告如下。
1 CDAC-ADT股骨頸骨折評估方法及分型
1.1 影像學成像標準
骨盆正位X線片成像標準(即髖關節CT成像標準):腿自然伸展與肩同寬,髕骨健側向前,雙腳腳趾相對;患者健側趾垂直于骨盆平面,其成像平面平行于雙側髂骨對稱平面。
髖關節軸位X線片成像標準:患者臀部朝上;探測器位于髂嵴上方,與身體正中矢狀面夾角約為45°;健側大腿抬高,膝關節彎曲固定,以保持身體穩定;在助手幫助下,腳趾保持垂直于骨盆平面;圖像上邊緣延伸超過髂嵴,而下邊緣延伸超過大轉子;中心線穿過股骨中部,垂直于探測器。
1.2 CDAC-ADT股骨頸骨折評估方法及分型
① API測量方法:在骨盆正位X線片或髖關節CT上繪制坐骨最低點的連接線(白色),在健側股骨頭的頭頸部交界處繪制連接線(藍色),測量股骨頸軸線與白線的夾角(∠1);在骨折側股骨頭的頭頸部交界處繪制連接線(綠色),測量該線的垂直線與白線的夾角(∠2);得出API=∠1?∠2。② HDA測量方法:在髖關節軸位X線片上繪制股骨頸軸線(紅色),繪制股骨頭和股骨頭頸部交界處的連接線(綠色);綠線的垂直線(白色)與紅線的夾角(∠3)即為HDA(此處定義股骨頭向后傾斜為正值)。于髖關節CT健側股骨頭完整平面上,繪制兩側髖臼后緣連接線(白色),測量股骨頸軸線與白線的夾角(∠4);于患側股骨頭完整平面上,繪制兩側髖臼后緣連接線(白色)及股骨頭軸線(紅色),測量白線和紅線的夾角(∠5);計算HDA=∠4+∠5。 CDA即為HDA+API。見圖1。
 圖1
CDA測量方法
圖1
CDA測量方法
a. 分別在骨盆正位X線片和髖關節CT上測量API;b. 分別在髖關節軸位X線片和髖關節CT上測量HDA
Figure1. CDA measurementsa. API was measured on pelvic anteroposterior X-ray film and hip CT, respectively; b. HDA was measured on hip axial X-ray film and hip CT, respectively
根據CDA不同,將CDAC-ADT股骨頸骨折分為3種亞型:Ⅰ型(CDA≤35°)、Ⅱ型(35°<CDA≤60°)和Ⅲ型(CDA>60°)。見圖2。
 圖2
CDAC-ADT股骨頸骨折分型
圖2
CDAC-ADT股骨頸骨折分型
a. Ⅰ型;b. Ⅱ型;c. Ⅲ型
Figure2. CDAC-ADT femoral neck fracture classificationa. Type Ⅰ; b. Type Ⅱ; c. Type Ⅲ
2 臨床資料
2.1 一般資料
患者納入標準:① 明確診斷為股骨頸骨折,采用空心螺釘內固定治療;② 骨折分型為CDAC-ADT;③ 年齡≥18歲;④ 有標準骨盆正位X線片、患側髖關節軸位X線片或髖關節CT;⑤ 隨訪時間2年以上。排除標準:① 陳舊性病理性骨折;② 合并其他部位骨折;③ 患有脊髓灰質炎病毒感染、精神性疾病或其他嚴重消耗性疾病。
2018年1月—2021年12月,河南省洛陽正骨醫院(河南省骨科醫院)共121例患者符合選擇標準納入研究。本組男69例,女52例;年齡19~79歲,平均48.1歲。左側56例,右側65例。致傷原因:交通事故傷52例,高處墜落傷24例,摔傷45例。受傷至手術時間2~12 d,平均6.0 d。其中CDAC-ADT Ⅰ型18例、Ⅱ型46例、Ⅲ型57例;Garden分型Ⅱ型6例、Ⅲ型103例、Ⅳ型12例;按骨折線位置分型,頭下型26例、經頸型88例、基底型7例。
2.2 手術方法
患者于全身麻醉(23例)或蛛網膜下腔阻滯麻醉(98例)后,仰臥于手術臺上,術區常規消毒鋪巾。于G臂X線機透視下行牽引復位并維持最佳位置,透視下順股骨頸長軸方向經皮打入3枚空心螺釘,使3枚螺釘在股骨頸內分散呈等腰倒三角形并盡量靠近骨皮質。再次透視確認骨折復位、空心螺釘位置滿意后逐層縫合切口,沖洗后無菌敷料覆蓋,彈力繃帶自遠端向近端纏繞固定患側下肢。
2.3 術后康復
術后1 d進行踝泵運動,并鼓勵患者行股四頭肌鍛煉預防臥床并發癥;臥床行髖、膝關節屈伸功能鍛煉及等速肌力訓練,最初2~3次/d,5 min/次,后逐漸增加次數和延長時間。遵循“早活動、晚負重”原則,根據患者術后骨折愈合情況決定負重時機,影像學檢查示骨折線模糊后,可扶拐患肢輕負重行走鍛煉;若骨折延遲愈合或骨折線較上次清晰或出現股骨頸短縮,則停止負重,定期隨訪;若骨折線模糊,連續性骨痂通過骨折線則可完全負重。
2.4 并發癥評價標準
術后2年內定期門診隨訪,攝骨盆正位X線片和患側髖關節軸位X線片或髖關節CT。內固定失敗:與術后即刻X線片比較,隨訪期間X線片檢查發現退釘、內固定物進入關節、骨折愈合伴股骨頸短縮>10 mm或內翻畸形>10°[10]。骨折不愈合:術后9個月以上可見明顯骨折線,且符合骨折不愈合臨床癥狀[11]。股骨頭壞死:隨訪期間出現髖關節疼痛,且X線片上出現骨壞死表現,包括囊性變、新月征、股骨頭塌陷等或MRI檢查顯示雙線征[12]。
2.5 統計學方法
采用SPSS21.0統計軟件進行分析。計數資料以率表示,各并發癥與CDAC-ADT分型、Garden分型、骨折線位置分型之間的相關性分析采用列聯表卡方檢驗,相關性大小采用Pearson列聯系數r表示;檢驗水準α=0.05。
2.6 結果
本組患者均獲隨訪,隨訪時間8~44個月,平均24.9個月。術后共發生內固定失敗10例(8.3%)、骨折不愈合7例(5.8%)、股骨頭壞死30例(24.8%),并發癥總體發生率為38.8%。相關性分析示,患者CDAC-ADT分型與總體并發癥發生、內固定失敗、骨折不愈合、股骨頭壞死之間均具有相關性(P<0.05),Pearson列聯系數r分別為0.435、0.251、0.254、0.241。Garden分型與總體并發癥發生及內固定失敗、骨折不愈合無相關性(P>0.05),與股骨頭壞死具有相關性(P<0.05),Pearson列聯系數r為0.251。骨折線位置分型與總體并發癥發生以及內固定失敗、骨折不愈合、股骨頭壞死之間均無相關性(P>0.05)。見表1~3,圖3。
 圖3
患者,男,26歲,左側股骨頸骨折,CDAC-ADT Ⅲ型,Garden分型 Ⅲ型,骨折線位置分型為經頸型,于術后20個月發現股骨頭壞死
圖3
患者,男,26歲,左側股骨頸骨折,CDAC-ADT Ⅲ型,Garden分型 Ⅲ型,骨折線位置分型為經頸型,于術后20個月發現股骨頭壞死
a、b. 術前正側位X線片;c、d. 術后2 d正側位X線片示復位呈陽性支撐,線位關系可,左髖關節對應關系可;e、f. 術后3個月正側位X線片示骨折端線位關系可,骨折線模糊可見,左髖關節對應關系可;g、h. 術后12個月正側位X線片示線位關系可,骨折線模糊不清,左髖關節對應關系可;i、j. 術后20個月正側位X線片示骨折線模糊不清,左髖關節對應關系好;k、l. 術后20個月內固定物取出術后2 d正側位X線片示骨折端線位關系可,骨折線模糊消失,股骨頭頸部可見螺釘取出殘留孔,左髖關節對應關系可;m、n. 術后20個月內固定物取出術后2 d MRI示左側股骨頭壞死,骨質密度不均勻,關節間隙可見積液;o、p. 術后42個月內固定物取出術后22個月MRI示左側股骨頭壞死,股骨頭關節面欠光整,股骨近端大面積骨髓水腫
Figure3. A 26-year-old male patient with left femoral neck fracture, CDAC-ADT type Ⅲ, Garden type Ⅲ, fracture line position of transcervical type, osteonecrosis of the femoral head was found at 20 months after operationa, b. Anteroposterior and lateral X-ray films before operation; c, d. Anteroposterior and lateral X-ray films at 2 days after operation showed that the reduction was positive, the linear relationship was acceptable, and the corresponding relationship of the left hip joint was acceptable; e, f. Anteroposterior and lateral X-ray films at 3 months after operation showed that the linear relationship of the fracture end was acceptable, the fracture line was blurred, and the corresponding relationship of the left hip joint was acceptable; g, h. Anteroposterior and lateral X-ray films at 12 months after operation showed that the line relationship was good, the fracture line was blurred, and the corresponding relationship of the left hip joint was good; i, j. Anteroposterior and lateral X-ray films at 20 months after operation showed that the fracture line was blurred, the corresponding relationship of the left hip joint was good; k, l. Anteroposterior and lateral X-ray films at 2 days after removal of internal fixator (at 20 months after operation) showed that the linear relationship of the fracture end was good, the fracture line was blurred and disappeared, the residual hole for screw removal could be seen in the neck of the femoral head, and the corresponding relationship of the left hip joint was good; m, n. MRI at 2 days after removal of internal fixator (at 20 months after operation) showed necrosis of the left femoral head, uneven bone density, and effusion in the joint space; o, p. MRI at 22 months after removal of internal fixator (at 42 months after operation) showed necrosis of the left femoral head, unsmooth articular surface of the femoral head, and large area of bone marrow edema in the proximal femur
3 討論
CDAC-ADT是通過在標準骨盆正位X線片、髖關節軸位X線片或髖關節CT測量得出的。通過計算API與HDA,進一步得出CDA,以明確股骨頸骨折后股骨頭的空間位移,從而建立簡單有效的三維模型,具有開創性意義,同時降低在臨床中進行三維重建的成本。本研究中,我們對骨盆正位X線片和髖關節軸位X線片的拍攝方法進行了標準化,有助于獲得準確的測量結果。同時,X線片或CT掃描為股骨頸骨折患者入院的常規檢查,不產生額外的經濟及心理負擔,且不存在并發癥及侵入性檢查風險。
由于股骨頸部位的解剖及其生理存在特殊性,導致在此部位發生骨折經常出現各類并發癥,已成為嚴重影響股骨頸骨折治療與康復的一大障礙[13]。目前,已有諸多學者進行了與股骨頸骨折術后并發癥(包括骨折不愈合、內固定失敗與股骨頭壞死等)相關的研究。研究顯示,股骨頸骨折術后并發癥發生率為31%,骨折不愈合總體發生率為19.3%[14-15]。王剛等[16]通過對空心螺釘內固定治療股骨頸骨折的患者進行回顧性分析,發現其內固定失敗率為14.2%,骨折不愈合率為6.79%,股骨頭壞死率為12.96%。另有研究表明,股骨頸骨折行空心螺釘內固定術后股骨頭壞死發生率為24.71%[17]。研究證實,股骨頸骨折并發癥通常于術后2年內發生,因此本研究選擇2年為隨訪期[18]。結果表明,CDAC-ADT股骨頸骨折術后并發癥總體發生率為38.8%,內固定失敗發生率為8.3%,骨折不愈合發生率為5.8%,股骨頭壞死發生率為24.8%,與大多數研究結果相似。
在髖關節的解剖中,旋股內側動脈是供應髖關節血供的最主要血管[19]。股骨頭血供則主要來自3個動脈系統,即支持帶動脈、圓韌帶動脈和骨內,其中最重要的支持帶動脈包括旋股外側和內側動脈在股骨頸底部的分支[20]。當發生股骨頸骨折時,股骨頸的內收移位會導致旋股內側動脈破裂,并對旋股外側動脈與旋股內側動脈造成擠壓,從而導致股骨頭壞死與骨折不愈合的發生。隨著CDA的增加,內收幅度增大,骨折端的空間位移與剪切力也隨之增大,近端血供難以滿足,從而并發癥發生概率也逐漸增高。本研究中,我們分析了不同CDAC-ADT分型的股骨頸骨折與各類并發癥之間的相關性。結果表明,隨著CDAC-ADT分型水平提高,患者并發癥發生率上升,同時內固定失敗、骨折不愈合、股骨頭壞死發生率也相應升高,差異均有統計學意義。表明CDAC-ADT分型與股骨頸骨折術后并發癥存在相關性,可在臨床實踐中應用于股骨頸骨折術后并發癥的預測。
部分學者指出,股骨頸骨折的Garden分型存在一定局限性[21-22]。由于Garden分型只能對股骨頸骨折進行有移位和無移位簡單區分,因此并非是一種可靠的并發癥預測方法,目前已有研究發現其與股骨頸骨折術后并發癥缺乏相關性[23-24]。但也有研究認為Garden分型對股骨頸骨折預后評估仍具有重要意義[25]。本研究中,我們分析了并發癥發生率與股骨頸骨折患者Garden分型之間的相關性。結果顯示,隨著Garden分型水平上升,患者并發癥總體發生率與骨折不愈合率呈現上升趨勢,但差異無統計學意義。Garden Ⅳ型患者中未出現內固定失敗,可能與Garden Ⅳ型患者較少有關。隨著Garden分型水平上升,股骨頭壞死發生率也隨之上升,差異有統計學意義。這一結果也與既往其他研究結果相符[26-27],隨著Garden分型水平上升,骨折位移也隨之增加,因此提高了股骨頸骨折術后股骨頭壞死發生概率。骨折線位置分型也是臨床上股骨頸骨折的常見分型方法,其根據損傷部位不同分為頭下型、經頸型和基底型,其中頭下型骨折最易損傷頭頸交界處的血管,因此股骨頭壞死發生率最高[28]。然而,有研究發現,此分型術后股骨頭壞死發生率雖存在差異,但缺乏統計學意義[29]。本研究中,我們對CDAC-ADT股骨頸骨折的骨折線位置進行分類,分析其與術后并發癥發生率的關系。結果表明,不同骨折線位置的股骨頸骨折并發癥發生率存在差異,且頭下型的并發癥總體發生率、骨折不愈合率與股骨頭壞死率均較高,但差異均無統計學意義。
本研究也存在一定局限性。首先,本研究僅納入CDAC-ADT股骨頸骨折患者,因此行Garden分型時未發現符合Garden Ⅰ型(不完全的外展嵌插骨折與無移位骨折)患者,可能導致結果偏倚。其次,本研究為單中心回顧性研究,可能存在選擇性偏倚,應進行更大樣本量和多中心研究進一步分析。
綜上述,本研究認為CDAC-ADT分型作為一種新的股骨頸骨折臨床分型系統,其與股骨頸骨折術后并發癥的相關性較Garden分型和骨折線位置分型更明顯,且方便易行。因此我們建議,在臨床實踐中應將CDAC-ADT和Garden分型、骨折線位置分型相結合,用于股骨頸骨折的診斷、治療和預后,以獲得更準確結果。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經河南省洛陽正骨醫院(河南省骨科醫院)倫理委員會批準(KY2023-017-01)
作者貢獻聲明 董一平:研究設計、數據收集整理及統計分析、文章撰寫;駱聰聰、張寧、袁強、尤若楠:數據收集整理及統計分析;李無陰:行政支持、經費支持;張穎:研究設計、論文審校、經費支持