引用本文: 張凱亭, 李卓, 揭珂, 徐鏡程, 鄒保利, 莫方東, 鄒運璇, 朱永展. 外側合頁骨折對踝上截骨術早期療效的影響及危險因素分析. 中國修復重建外科雜志, 2024, 38(6): 742-747. doi: 10.7507/1002-1892.202403022 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
自1995年Takakura等[1]首次報道內側開放楔形踝上截骨術(supramalleolar osteotomy, SMO)以來,該術式已成為臨床治療踝內翻性骨關節炎的常用方法,其通過截骨將踝關節負荷從內側轉移至退變程度較輕或正常的外側關節部分,恢復脛距關節正常對位關系,從而矯正畸形、減輕疼痛、改善關節功能,延緩踝關節炎進展[2-4]。開放楔形脛骨高位截骨術(high tibial osteotomy,HTO)也是治療膝關節骨關節炎常用術式,通過截骨調整下肢力線,從而減輕內側關節間室負荷,延緩膝關節炎進展[5-8]。SMO和HTO術中通常都會保留部分完整的外側骨皮質作為截骨撐開支點,這部分被稱為“合頁”。既往研究發現[9-12],若HTO術中矯正角度或撐開間隙過大,可能造成外側合頁骨折(lateral hinge fracture,LHF),進而致使截骨部位微動增加,嚴重者可導致內固定物斷裂、矯正角度丟失、截骨端延遲愈合甚至不愈合。基于同樣的理論機制,LHF可能也會對SMO產生類似影響。文獻報道SMO術中LHF的發生率為15.5%~61.5%[13-14],但目前關于LHF對SMO療效的影響尚未見相關研究探討。鑒于此,我們對2016年1月—2022年12月于佛山市中醫院接受SMO治療的踝內翻性骨關節炎患者進行回顧性研究,評估LHF對SMO早期療效的影響,并探究導致其產生的相關危險因素。報告如下。
1 臨床資料
1.1 一般資料
納入標準:① 年齡≥18歲;② 使用內側開放楔形SMO治療的單側踝內翻性骨關節炎患者;③ 保守治療時間≥6個月,癥狀無明顯改善且逐漸加重,如行走疼痛、日常活動受限;④ 隨訪時間≥12個月,且隨訪資料完整。排除標準:① 合并Charcot足;② 類風濕性關節炎患者;③ 感染性疾病或神經肌肉性疾病患者;④ 脛骨遠端對齊不良是由既往骨折畸形愈合所致。
2016年1月—2022年12月,佛山市中醫院共39例(39足)患者符合選擇標準納入研究。其中男10例,女 29 例;年齡41~71歲,平均57.7歲。左足16例,右足23例。術前攝負重踝關節正側位X線片,Takakura分期:Ⅱ期6足,Ⅲa期19足,Ⅲb期14足。
1.2 手術方法
患者于持續硬膜外麻醉下取仰臥位,患肢大腿根部上氣壓止血帶。采用踝關節前內側入路,作一長6~8 cm弧形切口,逐層分離暴露踝關節內側和前側骨面后,清理踝關節周圍骨贅。用Hohmann拉鉤仔細保護隱神經和脛后肌腱,C臂X線機透視引導下從內踝尖近端5 cm處由內上向外下(外側位于下脛腓聯合以上或下脛腓聯合水平)平行鉆入2枚2.0 mm克氏針,作為截骨定位。用擺鋸沿克氏針由內上向外下進行截骨,注意保留5 mm外側骨皮質作為合頁。為了使脛骨關節面角(tibial anterior surface angle,TAS)和脛骨外側面角(tibial lateral surface angle,TLS)分別達到90°~95° 和80°~82°[1],應完全截斷脛骨后側骨皮質。最后,根據患者術前選擇采用自體髂骨(14足)或同種異體骨(25足)對截骨間隙進行植骨,采用鎖定鋼板固定截骨部位。若截骨間隙過大或距骨復位受限,在脛骨同一截骨水平處行腓骨截骨術并用鎖定鋼板固定(9足),必要時可行內側韌帶松解(4足)。若患者存在踝關節外側不穩定或后足內翻畸形,則同時行外側韌帶修復(14足)或跟骨截骨術(3足)。
1.3 術后處理
術后即刻X線片測量外側合頁間隙>2 mm者定義為不穩定LHF[15],并于術后前2周采用石膏制動;其余患者術后第2天即開始進行踝關節和足部其他關節主被動功能鍛煉,夜間使用夜靴將踝關節固定于中立位。術后6周開始進行部分負重,12周即開始指導患者于充氣靴輔助下完全負重并加強功能鍛煉。
1.4 療效評價指標
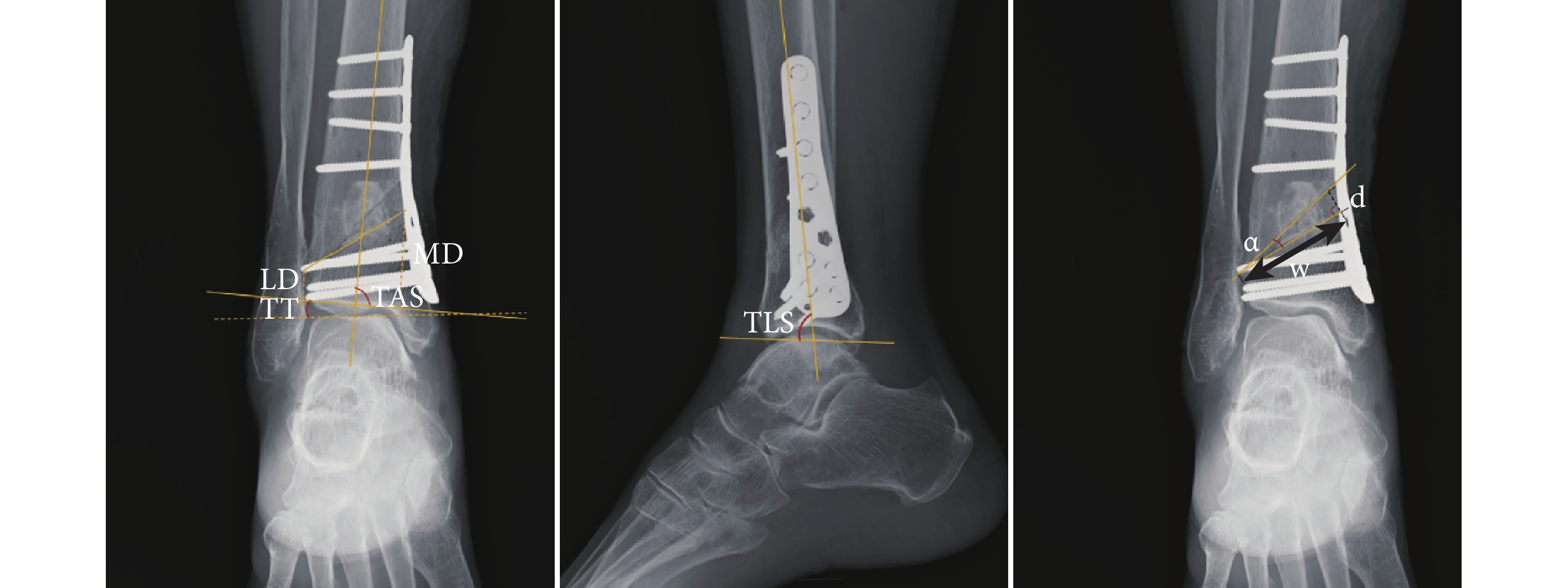
術后2、6、12周,6個月及之后每年隨訪1次。術后即刻攝踝關節正側位X線片,判斷外側合頁位置是否并發LHF。于術后即刻X線片測量截骨處內側至踝關節線距離(distance from medial osteotomy to ankle joint line,MD)、截骨處外側至踝關節線距離(distance from lateral osteotomy to ankle joint line,LD)、SMO矯正角(α)和遠端截骨面寬度(w),并通過計算w·tanα間接得出截骨撐開量(d)。隨訪期間攝負重踝關節正側位X線片。于手術前后X線片測量TAS、TLS和距骨傾斜角(tibiotalar angle,TT)。見圖1。采用美國矯形足踝協會(AOFAS)評分及疼痛視覺模擬評分(VAS)評價踝關節功能和疼痛情況。記錄所有患者截骨達骨性愈合時間,骨性愈合標準為X線片示骨折線模糊,有連續性骨痂通過骨折線。
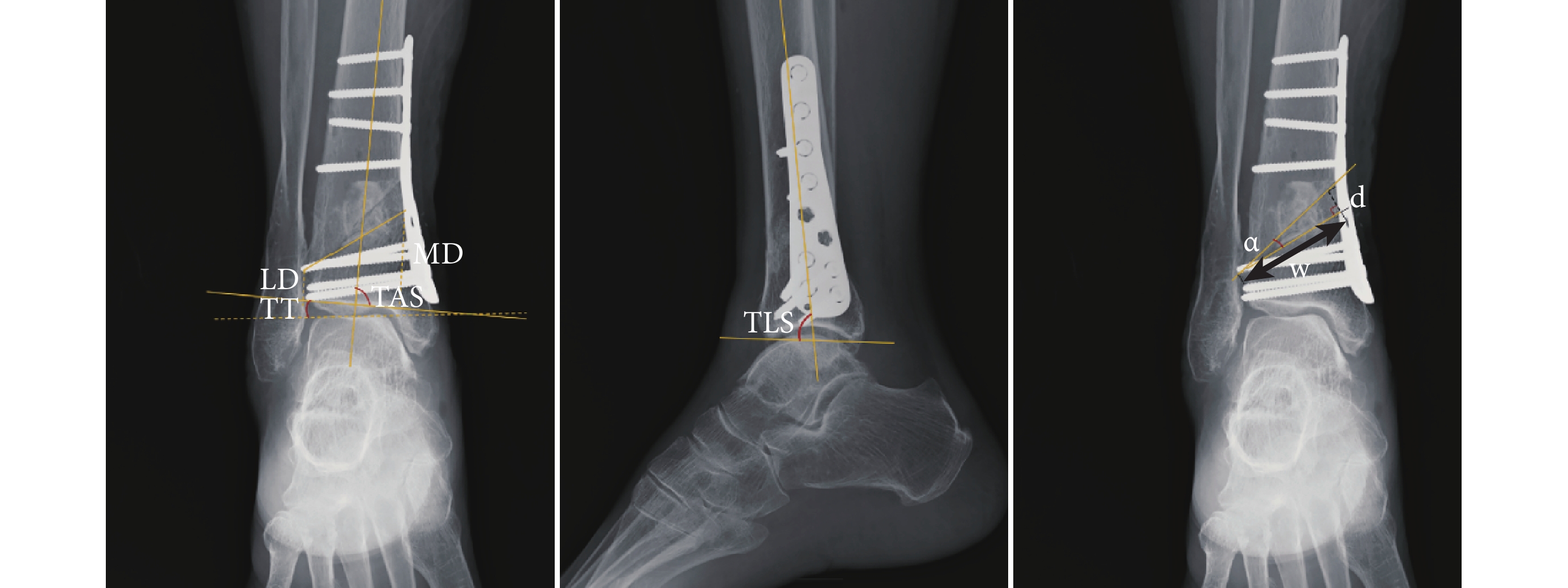 圖1
影像學指標測量示意圖
Figure1.
Schematic diagram of imaging index measurement
圖1
影像學指標測量示意圖
Figure1.
Schematic diagram of imaging index measurement
1.5 統計學方法
采用SPSS25.0統計軟件進行分析。計量資料經Kolmogorov-Smirnov正態性檢驗,均符合正態分布,數據以均數±標準差表示,組間比較采用獨立樣本t檢驗,組內手術前后比較采用配對t檢驗。計數資料組間比較采用四格表卡方檢驗或Fisher確切概率法。對發生與未發生LHF患者的年齡、性別、側別、身體質量指數(body mass index,BMI)、Takakura分期、術前VAS評分、術前AOFAS評分、術前TAS、術前TLS、術前TT、SMO矯正角、截骨撐開量、MD、LD等變量進行單因素分析,并進一步采用logistic回歸分析篩選SMO術中發生LHF的危險因素;若為連續變量,則先通過可視分箱轉化為分級資料后再行logistic回歸分析。檢驗水準α=0.05。
2 結果
患者均獲隨訪,隨訪時間 12~54個月,平均27.1個月。本組術中13足發生LHF(A組),26足未發生LHF(B組)。X線片復查示A組1例合并脛骨關節面劈裂骨折患者出現截骨延遲愈合,予以石膏固定后成功愈合;其余患者均愈合,兩組患者愈合時間比較差異無統計學意義(P>0.05)。末次隨訪時,兩組患者VAS評分、AOFAS評分及TAS、TLS、TT與術前比較差異均有統計學意義(P<0.05);上述指標手術前后變化值兩組間比較差異均無統計學意義(P>0.05)。單因素分析示,兩組間SMO矯正角、截骨撐開量和LD比較差異有統計學意義(P<0.05);將SMO矯正角、截骨撐開量和LD轉化為分級資料并進一步行logistic回歸分析示,LD過大是SMO術中發生LHF的危險因素(P<0.05)。見表1~3,圖2。
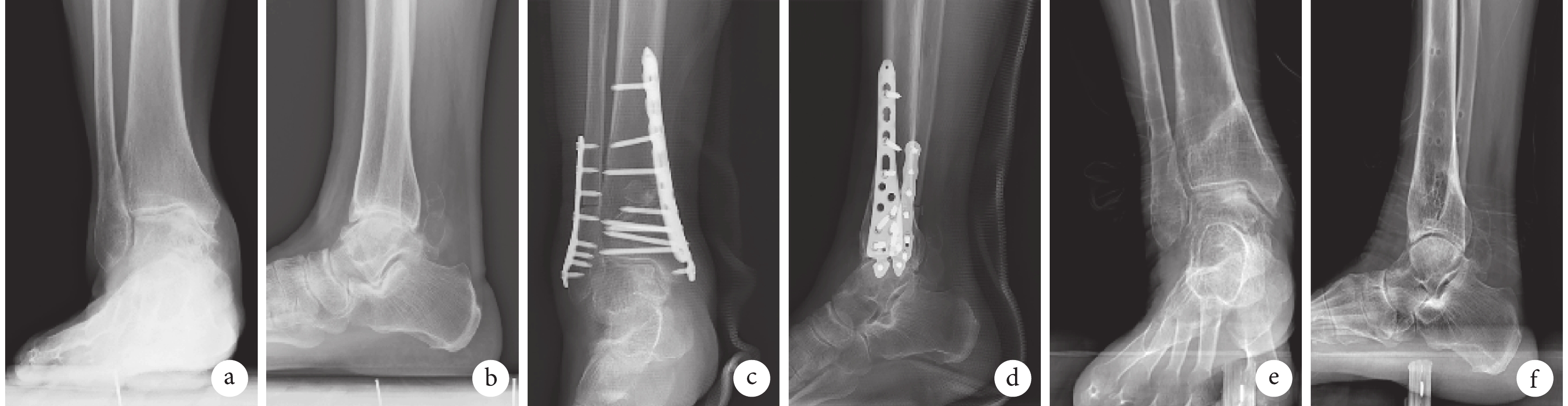
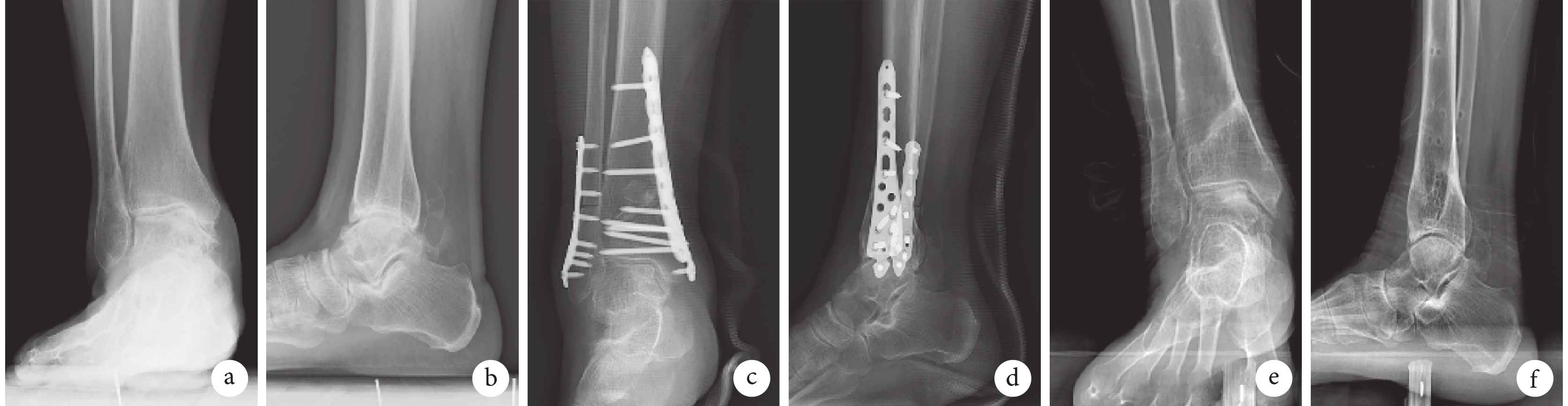 圖2
B組患者,女,66歲,右踝內翻性骨關節炎(Takakura Ⅲa期),行SMO聯合腓骨截骨治療
圖2
B組患者,女,66歲,右踝內翻性骨關節炎(Takakura Ⅲa期),行SMO聯合腓骨截骨治療
a、b. 術前踝關節負重正側位X線片;c、d. 術后即刻正側位X線片示截骨處外側無斷裂,內固定物位置良好;e、f. 術后27個月踝關節負重正側位X線片示截骨部位愈合良好,內固定物已拆除
Figure2. A 66-year-old female patient with right varus-type ankle osteoarthritis (Takakura stage Ⅲa) in group B underwent SMO combined with fibular osteotomya, b. Preopreative ankle joint weight-bearing anteroposterior and lateral X-ray films; c, d. Anteroposterior and lateral X-ray films at immediate after operation showed that there was no fracture on the lateral hinge, and the position of internal fixator was good; e, f. Ankle joint weight-bearing anteroposterior and lateral X-ray films at 27 months after operation showed that the osteotomy site healed well, and the internal fixator had been removed
3 討論
理想情況下,SMO或HTO術中都會保留約5 mm或1 cm完整外側骨皮質,這一骨性結構可以為截骨部位提供外側支撐,被稱為“外側合頁”。Miller等[9]的研究表明,HTO術中發生LHF時,軸向強度和扭轉強度會降低約58%和68%。Takeuchi等[10]及 Nakamura等[16]均認為截骨間隙大小和LHF的發生密切相關;吳敏等[17]回顧了84例采用HTO治療者,同樣發現截骨撐開間隙過大是導致HTO術中發生LHF的危險因素。而Park等[14]對36例采用SMO治療患者進行回顧分析后發現,截骨撐開間隙大小與SMO術中發生LHF無相關性。與Park等的研究一致,本研究結果也表明,在所納入患者的截骨撐開范圍內(7.2~18.4 mm),截骨撐開量與LHF的發生并無明顯相關性,而外側合頁位置過高是導致其產生的危險因素。我們分析造成這種差異的原因可能有:①與HTO不同,SMO于脛骨遠端截骨,此處脛骨皮質厚度大于近端,因此在相同截骨撐開量情況下,SMO比HTO術中發生LHF的風險低;② SMO截骨部位外側具有豐富的軟組織結構,如下脛腓前韌帶、骨間膜和下脛腓后韌帶,它們可以對外側合頁起到保護作用,降低術中發生LHF風險。
通過分析文獻[10,13-14,17-18]并結合臨床實踐,我們認為SMO術中發生LHF的原因如下:① 截骨過深導致外側合頁保留較少。② 截骨位置過高導致外側合頁位于下脛腓聯合復合體以上,合頁失去外側軟組織保護,使其發生斷裂的風險顯著升高。Nha等[15]將10具成人小腿尸體標本分為兩組,分別采用朝向下脛腓聯合近端1/3和高于下脛腓聯合的截骨平面進行SMO,結果發現前者LHF發生率明顯更低。③ 在合頁位于下脛腓聯合以上且未行腓骨截骨時,行內側撐開可能會受到外側腓骨阻擋,造成合頁處應力集中,進而導致發生LHF。④ 醫生技術水平和手術經驗也會對SMO術中發生LHF產生影響。我們通過分析發現,本研究中LHF發生多集中于開展此手術的初期階段,隨著對該術式理解的加深以及手術技巧與經驗積累,LHF發生亦逐漸減少。
目前,對于LHF的處理方法尚未達成共識。我們術中并未對LHF進行額外固定,僅通過測量術后即刻X線片上LHF間隙大小作為術后是否采取干預處理(石膏制動)的依據,雖然研究結果顯示該方式效果良好,但由于本組患者樣本量太小,其是否具有指導意義仍需進一步研究。此外,本研究中1例患者出現脛骨遠端關節面劈裂骨折且在術后發生延遲愈合,分析是合頁位置過于靠近關節面所致,因此術中截骨時最好保證合頁位于下脛腓聯合上半部分,并建議對合并關節面劈裂骨折者進行解剖復位并螺釘固定。2012年Takeuchi等[10]對104例HTO患者進行研究分析,并根據LHF發生位置與上脛腓關節的相對關系提出LHF分型系統,該分型系統較好地反映了LHF的臨床特點并能指導治療策略選擇,目前在臨床廣泛應用。然而由于脛骨遠端和近端結構不同,該分型系統不適用于SMO術中發生的LHF,未來進一步大樣本研究可以嘗試對其進行分型,并根據分型選擇合適處理方案。
為避免或減少LHF的發生,我們總結了以下SMO手術注意事項及操作要點:① 術前應精確設計截骨平面,并確保外側合頁位于下脛腓聯合上半部分;② 術中截骨時需達到足夠深度且保證脛骨前后側皮質完全截斷,并采用C臂X線機反復透視確認,保持與術前規劃截骨平面一致;③ 術中采用撐開器撐開時應緩慢謹慎地增大截骨間隙,直至達所需矯正角度;④ 術中行清理及松解后發現距骨仍復位困難時,應果斷行腓骨截骨,不應繼續盲目嘗試撐開;⑤ 術中一旦發生脛骨遠端外側關節面劈裂骨折,應對其解剖復位并采用螺釘進行額外固定。
綜上述,SMO術中外側合頁位置過高或過低都可能導致LHF發生,一旦發生LHF,需根據骨折位置及穩定性選用合適治療及康復方案,以避免截骨端延遲愈合或不愈合等并發癥的發生,經恰當處理后患者可獲得與未發生LHF患者相似的臨床療效。但由于本研究樣本量較少且隨訪時間較短,我們的處理方案是否具有指導意義仍需進一步行大樣本及隨訪周期較長的研究確定。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
倫理聲明 研究方案經佛山市中醫院科研倫理委員會批準(KY2022118-1)
作者貢獻聲明 朱永展:臨床試驗設計、手術實施、對文章的知識性內容作批評性審閱;張凱亭:統計分析、文章撰寫及修改;李卓、揭珂:臨床數據收集、統計分析;徐鏡程、鄒保利、莫方東:臨床隨訪及數據采集;鄒運璇:檢驗臨床數據及統計學方法可靠性
自1995年Takakura等[1]首次報道內側開放楔形踝上截骨術(supramalleolar osteotomy, SMO)以來,該術式已成為臨床治療踝內翻性骨關節炎的常用方法,其通過截骨將踝關節負荷從內側轉移至退變程度較輕或正常的外側關節部分,恢復脛距關節正常對位關系,從而矯正畸形、減輕疼痛、改善關節功能,延緩踝關節炎進展[2-4]。開放楔形脛骨高位截骨術(high tibial osteotomy,HTO)也是治療膝關節骨關節炎常用術式,通過截骨調整下肢力線,從而減輕內側關節間室負荷,延緩膝關節炎進展[5-8]。SMO和HTO術中通常都會保留部分完整的外側骨皮質作為截骨撐開支點,這部分被稱為“合頁”。既往研究發現[9-12],若HTO術中矯正角度或撐開間隙過大,可能造成外側合頁骨折(lateral hinge fracture,LHF),進而致使截骨部位微動增加,嚴重者可導致內固定物斷裂、矯正角度丟失、截骨端延遲愈合甚至不愈合。基于同樣的理論機制,LHF可能也會對SMO產生類似影響。文獻報道SMO術中LHF的發生率為15.5%~61.5%[13-14],但目前關于LHF對SMO療效的影響尚未見相關研究探討。鑒于此,我們對2016年1月—2022年12月于佛山市中醫院接受SMO治療的踝內翻性骨關節炎患者進行回顧性研究,評估LHF對SMO早期療效的影響,并探究導致其產生的相關危險因素。報告如下。
1 臨床資料
1.1 一般資料
納入標準:① 年齡≥18歲;② 使用內側開放楔形SMO治療的單側踝內翻性骨關節炎患者;③ 保守治療時間≥6個月,癥狀無明顯改善且逐漸加重,如行走疼痛、日常活動受限;④ 隨訪時間≥12個月,且隨訪資料完整。排除標準:① 合并Charcot足;② 類風濕性關節炎患者;③ 感染性疾病或神經肌肉性疾病患者;④ 脛骨遠端對齊不良是由既往骨折畸形愈合所致。
2016年1月—2022年12月,佛山市中醫院共39例(39足)患者符合選擇標準納入研究。其中男10例,女 29 例;年齡41~71歲,平均57.7歲。左足16例,右足23例。術前攝負重踝關節正側位X線片,Takakura分期:Ⅱ期6足,Ⅲa期19足,Ⅲb期14足。
1.2 手術方法
患者于持續硬膜外麻醉下取仰臥位,患肢大腿根部上氣壓止血帶。采用踝關節前內側入路,作一長6~8 cm弧形切口,逐層分離暴露踝關節內側和前側骨面后,清理踝關節周圍骨贅。用Hohmann拉鉤仔細保護隱神經和脛后肌腱,C臂X線機透視引導下從內踝尖近端5 cm處由內上向外下(外側位于下脛腓聯合以上或下脛腓聯合水平)平行鉆入2枚2.0 mm克氏針,作為截骨定位。用擺鋸沿克氏針由內上向外下進行截骨,注意保留5 mm外側骨皮質作為合頁。為了使脛骨關節面角(tibial anterior surface angle,TAS)和脛骨外側面角(tibial lateral surface angle,TLS)分別達到90°~95° 和80°~82°[1],應完全截斷脛骨后側骨皮質。最后,根據患者術前選擇采用自體髂骨(14足)或同種異體骨(25足)對截骨間隙進行植骨,采用鎖定鋼板固定截骨部位。若截骨間隙過大或距骨復位受限,在脛骨同一截骨水平處行腓骨截骨術并用鎖定鋼板固定(9足),必要時可行內側韌帶松解(4足)。若患者存在踝關節外側不穩定或后足內翻畸形,則同時行外側韌帶修復(14足)或跟骨截骨術(3足)。
1.3 術后處理
術后即刻X線片測量外側合頁間隙>2 mm者定義為不穩定LHF[15],并于術后前2周采用石膏制動;其余患者術后第2天即開始進行踝關節和足部其他關節主被動功能鍛煉,夜間使用夜靴將踝關節固定于中立位。術后6周開始進行部分負重,12周即開始指導患者于充氣靴輔助下完全負重并加強功能鍛煉。
1.4 療效評價指標
術后2、6、12周,6個月及之后每年隨訪1次。術后即刻攝踝關節正側位X線片,判斷外側合頁位置是否并發LHF。于術后即刻X線片測量截骨處內側至踝關節線距離(distance from medial osteotomy to ankle joint line,MD)、截骨處外側至踝關節線距離(distance from lateral osteotomy to ankle joint line,LD)、SMO矯正角(α)和遠端截骨面寬度(w),并通過計算w·tanα間接得出截骨撐開量(d)。隨訪期間攝負重踝關節正側位X線片。于手術前后X線片測量TAS、TLS和距骨傾斜角(tibiotalar angle,TT)。見圖1。采用美國矯形足踝協會(AOFAS)評分及疼痛視覺模擬評分(VAS)評價踝關節功能和疼痛情況。記錄所有患者截骨達骨性愈合時間,骨性愈合標準為X線片示骨折線模糊,有連續性骨痂通過骨折線。
 圖1
影像學指標測量示意圖
Figure1.
Schematic diagram of imaging index measurement
圖1
影像學指標測量示意圖
Figure1.
Schematic diagram of imaging index measurement
1.5 統計學方法
采用SPSS25.0統計軟件進行分析。計量資料經Kolmogorov-Smirnov正態性檢驗,均符合正態分布,數據以均數±標準差表示,組間比較采用獨立樣本t檢驗,組內手術前后比較采用配對t檢驗。計數資料組間比較采用四格表卡方檢驗或Fisher確切概率法。對發生與未發生LHF患者的年齡、性別、側別、身體質量指數(body mass index,BMI)、Takakura分期、術前VAS評分、術前AOFAS評分、術前TAS、術前TLS、術前TT、SMO矯正角、截骨撐開量、MD、LD等變量進行單因素分析,并進一步采用logistic回歸分析篩選SMO術中發生LHF的危險因素;若為連續變量,則先通過可視分箱轉化為分級資料后再行logistic回歸分析。檢驗水準α=0.05。
2 結果
患者均獲隨訪,隨訪時間 12~54個月,平均27.1個月。本組術中13足發生LHF(A組),26足未發生LHF(B組)。X線片復查示A組1例合并脛骨關節面劈裂骨折患者出現截骨延遲愈合,予以石膏固定后成功愈合;其余患者均愈合,兩組患者愈合時間比較差異無統計學意義(P>0.05)。末次隨訪時,兩組患者VAS評分、AOFAS評分及TAS、TLS、TT與術前比較差異均有統計學意義(P<0.05);上述指標手術前后變化值兩組間比較差異均無統計學意義(P>0.05)。單因素分析示,兩組間SMO矯正角、截骨撐開量和LD比較差異有統計學意義(P<0.05);將SMO矯正角、截骨撐開量和LD轉化為分級資料并進一步行logistic回歸分析示,LD過大是SMO術中發生LHF的危險因素(P<0.05)。見表1~3,圖2。
 圖2
B組患者,女,66歲,右踝內翻性骨關節炎(Takakura Ⅲa期),行SMO聯合腓骨截骨治療
圖2
B組患者,女,66歲,右踝內翻性骨關節炎(Takakura Ⅲa期),行SMO聯合腓骨截骨治療
a、b. 術前踝關節負重正側位X線片;c、d. 術后即刻正側位X線片示截骨處外側無斷裂,內固定物位置良好;e、f. 術后27個月踝關節負重正側位X線片示截骨部位愈合良好,內固定物已拆除
Figure2. A 66-year-old female patient with right varus-type ankle osteoarthritis (Takakura stage Ⅲa) in group B underwent SMO combined with fibular osteotomya, b. Preopreative ankle joint weight-bearing anteroposterior and lateral X-ray films; c, d. Anteroposterior and lateral X-ray films at immediate after operation showed that there was no fracture on the lateral hinge, and the position of internal fixator was good; e, f. Ankle joint weight-bearing anteroposterior and lateral X-ray films at 27 months after operation showed that the osteotomy site healed well, and the internal fixator had been removed
3 討論
理想情況下,SMO或HTO術中都會保留約5 mm或1 cm完整外側骨皮質,這一骨性結構可以為截骨部位提供外側支撐,被稱為“外側合頁”。Miller等[9]的研究表明,HTO術中發生LHF時,軸向強度和扭轉強度會降低約58%和68%。Takeuchi等[10]及 Nakamura等[16]均認為截骨間隙大小和LHF的發生密切相關;吳敏等[17]回顧了84例采用HTO治療者,同樣發現截骨撐開間隙過大是導致HTO術中發生LHF的危險因素。而Park等[14]對36例采用SMO治療患者進行回顧分析后發現,截骨撐開間隙大小與SMO術中發生LHF無相關性。與Park等的研究一致,本研究結果也表明,在所納入患者的截骨撐開范圍內(7.2~18.4 mm),截骨撐開量與LHF的發生并無明顯相關性,而外側合頁位置過高是導致其產生的危險因素。我們分析造成這種差異的原因可能有:①與HTO不同,SMO于脛骨遠端截骨,此處脛骨皮質厚度大于近端,因此在相同截骨撐開量情況下,SMO比HTO術中發生LHF的風險低;② SMO截骨部位外側具有豐富的軟組織結構,如下脛腓前韌帶、骨間膜和下脛腓后韌帶,它們可以對外側合頁起到保護作用,降低術中發生LHF風險。
通過分析文獻[10,13-14,17-18]并結合臨床實踐,我們認為SMO術中發生LHF的原因如下:① 截骨過深導致外側合頁保留較少。② 截骨位置過高導致外側合頁位于下脛腓聯合復合體以上,合頁失去外側軟組織保護,使其發生斷裂的風險顯著升高。Nha等[15]將10具成人小腿尸體標本分為兩組,分別采用朝向下脛腓聯合近端1/3和高于下脛腓聯合的截骨平面進行SMO,結果發現前者LHF發生率明顯更低。③ 在合頁位于下脛腓聯合以上且未行腓骨截骨時,行內側撐開可能會受到外側腓骨阻擋,造成合頁處應力集中,進而導致發生LHF。④ 醫生技術水平和手術經驗也會對SMO術中發生LHF產生影響。我們通過分析發現,本研究中LHF發生多集中于開展此手術的初期階段,隨著對該術式理解的加深以及手術技巧與經驗積累,LHF發生亦逐漸減少。
目前,對于LHF的處理方法尚未達成共識。我們術中并未對LHF進行額外固定,僅通過測量術后即刻X線片上LHF間隙大小作為術后是否采取干預處理(石膏制動)的依據,雖然研究結果顯示該方式效果良好,但由于本組患者樣本量太小,其是否具有指導意義仍需進一步研究。此外,本研究中1例患者出現脛骨遠端關節面劈裂骨折且在術后發生延遲愈合,分析是合頁位置過于靠近關節面所致,因此術中截骨時最好保證合頁位于下脛腓聯合上半部分,并建議對合并關節面劈裂骨折者進行解剖復位并螺釘固定。2012年Takeuchi等[10]對104例HTO患者進行研究分析,并根據LHF發生位置與上脛腓關節的相對關系提出LHF分型系統,該分型系統較好地反映了LHF的臨床特點并能指導治療策略選擇,目前在臨床廣泛應用。然而由于脛骨遠端和近端結構不同,該分型系統不適用于SMO術中發生的LHF,未來進一步大樣本研究可以嘗試對其進行分型,并根據分型選擇合適處理方案。
為避免或減少LHF的發生,我們總結了以下SMO手術注意事項及操作要點:① 術前應精確設計截骨平面,并確保外側合頁位于下脛腓聯合上半部分;② 術中截骨時需達到足夠深度且保證脛骨前后側皮質完全截斷,并采用C臂X線機反復透視確認,保持與術前規劃截骨平面一致;③ 術中采用撐開器撐開時應緩慢謹慎地增大截骨間隙,直至達所需矯正角度;④ 術中行清理及松解后發現距骨仍復位困難時,應果斷行腓骨截骨,不應繼續盲目嘗試撐開;⑤ 術中一旦發生脛骨遠端外側關節面劈裂骨折,應對其解剖復位并采用螺釘進行額外固定。
綜上述,SMO術中外側合頁位置過高或過低都可能導致LHF發生,一旦發生LHF,需根據骨折位置及穩定性選用合適治療及康復方案,以避免截骨端延遲愈合或不愈合等并發癥的發生,經恰當處理后患者可獲得與未發生LHF患者相似的臨床療效。但由于本研究樣本量較少且隨訪時間較短,我們的處理方案是否具有指導意義仍需進一步行大樣本及隨訪周期較長的研究確定。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
倫理聲明 研究方案經佛山市中醫院科研倫理委員會批準(KY2022118-1)
作者貢獻聲明 朱永展:臨床試驗設計、手術實施、對文章的知識性內容作批評性審閱;張凱亭:統計分析、文章撰寫及修改;李卓、揭珂:臨床數據收集、統計分析;徐鏡程、鄒保利、莫方東:臨床隨訪及數據采集;鄒運璇:檢驗臨床數據及統計學方法可靠性