引用本文: 劉修齊, 仲鶴鶴, 陳方, 金瑛, 向寬, 謝淘, 熊華章, 吳術紅. 改良關節鏡下彈性固定Latarjet手術治療復發性肩關節前脫位的中期療效觀察. 中國修復重建外科雜志, 2024, 38(6): 679-683. doi: 10.7507/1002-1892.202403125 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
肩關節脫位為臨床常見運動損傷類型,據統計肩關節前脫位總發病率約20.1/10萬,男性患者居多[1]。此類損傷保守治療后極易復發,運動較多的男性患者復發率約達100%[2-3]。關節脫位復發與肩胛盂骨缺損大小及是否合并Hill-Sachs損傷有關,研究表明肩胛盂前下方骨缺損超過15%,復發率顯著增加[4-5]。傳統Latarjet手術通過移位喙突截骨至肩胛盂前下方并螺釘固定,以改善肩關節骨性約束,降低肩關節向前下脫位發生率,但存在骨關節炎、骨不愈合或骨吸收等并發癥[6-7]。2012年Boileau等[8]提出了改良關節鏡下彈性固定Latarjet手術,但目前該術式中期療效報道較少。2018年1月—2020年10月,我們采用改良關節鏡下彈性固定Latarjet手術治療的復發性肩關節前脫位患者中,30例隨訪時間>3年。現回顧分析30例患者臨床資料,以期為臨床實踐提供參考。報告如下。
1 臨床資料
1.1 一般資料
本組男19例,女11例;年齡18~41歲,平均27.3歲。左側9例,右側21例。初次肩關節脫位原因:運動傷25例,交通事故傷5例。肩關節脫位3~7次,平均4.9次;肩關節末次脫位至手術時間3~10 d,平均4.1 d。肩胛盂骨缺損均超過20%,其中21%~25% 18例、26%~30% 9例、>30% 者3例。合并Hill-Sachs損傷27例,其中在軌內21例、在軌外6例。
1.2 手術方法
全身麻醉聯合臂叢阻滯麻醉下,患者取患肩墊高側斜仰臥位。EndoButton鋼板過高強線后備用,白線為固定線、紫線為防旋線。在喙突尖端處向下方作長約3 cm切口,暴露喙突并切斷喙肩韌帶,評估喙突大小后使用擺鋸截骨,喙突下表面用磨鉆打磨光滑,喙突中心作直徑3.5 mm骨道并經過骨隧道引入備用高強線。于喙突截骨端3 mm位置制備直徑1.5 mm骨道引入防旋線。喙突截骨制備完成后肩關節外展45°~60° 行持續牽引。部分縫合切口,將其作為前側入路。
常規關節鏡后方入路,清理肩袖間隙及肩胛下肌肌腱表面肌膜,評估肩關節動態穩定性、肩胛盂骨缺損大小、肱骨頭后上方Hill-Sachs損傷在軌內以及在軌外情況等。使用射頻標記左肩8:00、右肩4:00位置。按由后向前、從內到外順序劈開肩胛下肌腱及其后側關節囊、肌膜與肌腹,至前側肌膜位置后開窗,擴大肩胛下肌腱劈裂口,寬度為1.3 cm,充分顯露肩胛盂前下方缺損骨床;磨鉆打磨骨床新鮮化,將本團隊自行設計制作的定位器平行于肩胛盂,采用克氏針定位,使用直徑4.5 mm空心鉆頭在確定位置鉆孔,形成骨隧道;取出克氏針,PDS線引入空心鉆內,于喙突切口處經肩胛下肌腱劈裂口引入PDS線,PDS線過2號愛惜邦線(強生公司,美國),2號愛惜邦線由前向后過喙突骨塊上的高強線;左手拉住防旋線,右手拉住固定線,雙手一松一緊緩慢將喙突骨塊通過劈開的肩胛下肌腱拉入關節腔內,復位喙突骨塊,固定線打結固定,通過防旋線調節喙突方位,錨釘固定。經關節鏡觀察肩胛盂、移植骨塊位置,不縫合關節囊。
1.3 術后處理及療效評價指標
術后患者佩戴頸肩懸吊支具8~12周。術后第2天開始握拳以及肘關節、腕關節主動活動;4~6周開始肩關節被動活動,逐步增加除外旋外的各向被動活動度;6~8周開始肩關節主動外展、外旋活動,患肩肌肉從等長康復訓練過渡至抵抗重力運動;8~12周逐漸開始抗阻力運動并增加肩關節活動度;6個月開始進行非對抗性體育鍛煉。
手術前后采用疼痛視覺模擬評分(VAS)、美國加州大學洛杉磯分校(UCLA)評分、Rowe評分、美國肩肘外科協會(ASES)評分、Walch-Duplay評分及0° 外旋、外展90° 外旋活動度評價肩關節疼痛及功能。復查肩關節X線片、CT掃描及三維重建,觀察肩關節喙突骨塊在位、愈合吸收以及肩胛盂缺損修復、關節退行性變程度等情況。
1.4 統計學方法
采用SPSS25.0統計軟件進行分析。計量資料經Shapiro-Wilk正態性檢驗均符合正態分布,以均數±標準差表示,手術前后比較采用重復測量方差分析,若不滿足球形檢驗,采用Greenhouse-Geisser法進行校正,不同時間點間比較采用 Bonferroni 法;檢驗水準取雙側α=0.05。
2 結果
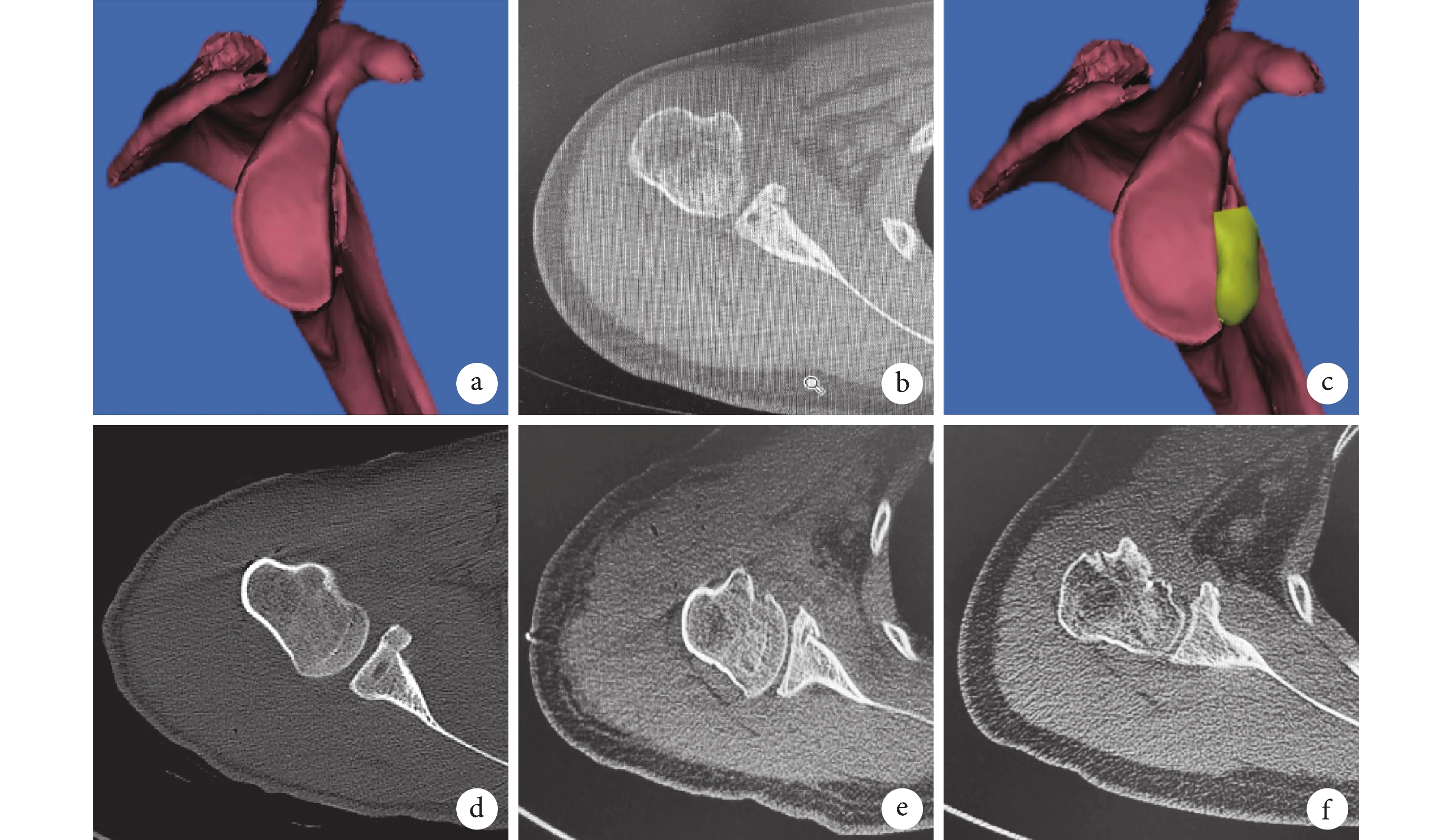
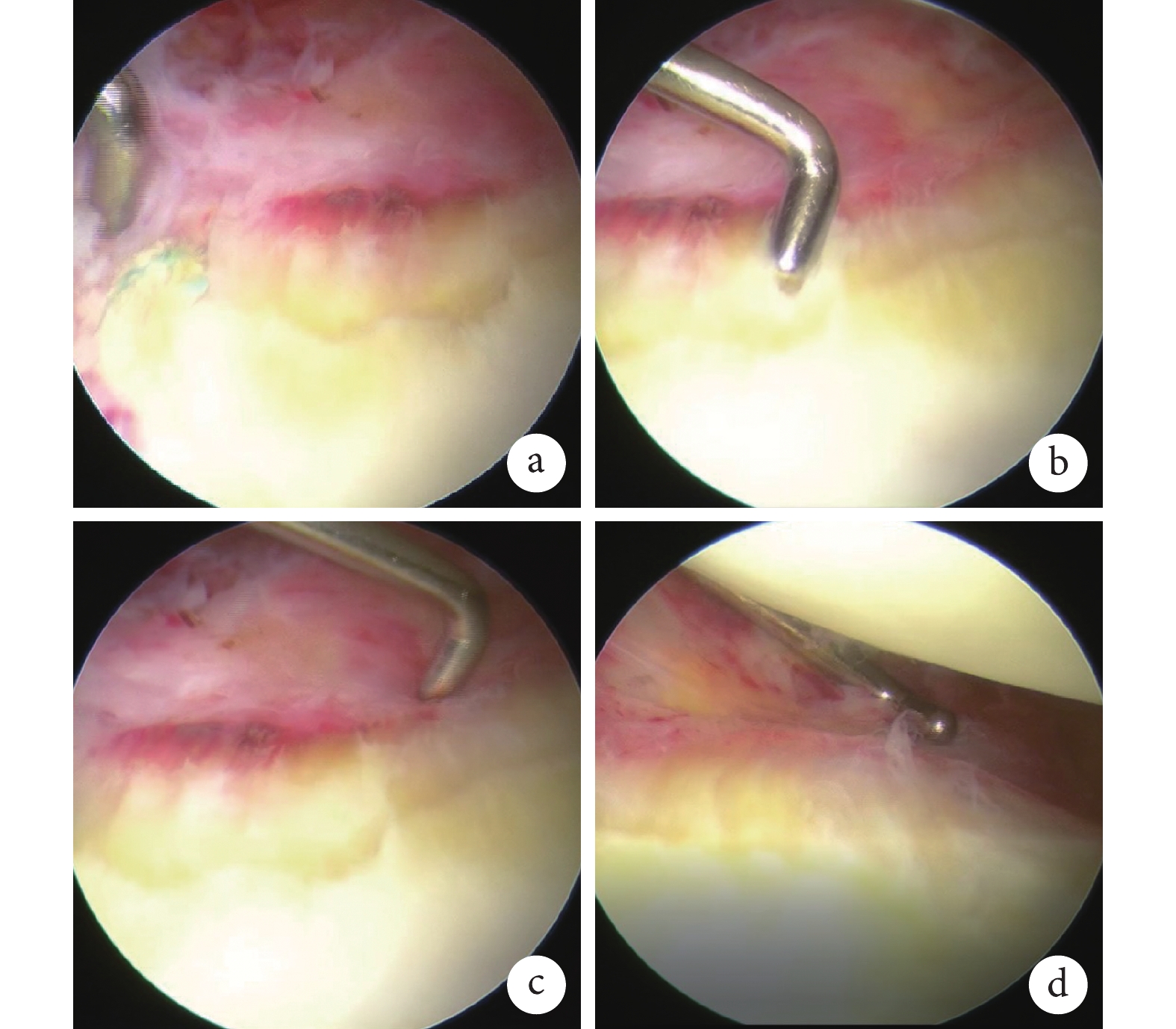
本組手術時間51~79 min,平均68.4 min。術后切口均Ⅰ期愈合,無神經、血管損傷等并發癥發生;3例出現一過性發熱,為血腫吸收所致。患者均獲隨訪,隨訪時間36~60個月,平均44.6個月。隨訪期間均無肩關節脫位或半脫位復發。術后1、6個月及末次隨訪時,VAS評分、UCLA評分、Rowe評分、ASES評分、Walch-Duplay評分以及0° 外旋、外展90° 外旋活動度均較術前改善,差異有統計學意義(P<0.05);術后隨時間延長各指標進一步改善,各時間點間差異均有統計學意義(P<0.05)。見表1。影像學復查示,術后1 d喙突骨塊位于肩胛盂前下方;隨訪期間無肩關節骨關節炎發生,肩胛盂解剖結構恢復,無喙突骨塊延遲愈合或不愈合(圖1)。1例術后20個月因摔傷致右肱骨小結節骨折,行關節鏡下內固定術同時進行肩關節鏡下二次探查,見防旋線固定在位,喙突骨塊塑形良好,肩胛盂平整;肩胛下肌腱與骨塊緊密貼合;無骨塊吸收及肩關節退行性改變;聯合腱 “Sling”結構被周圍軟組織覆蓋(圖2)。
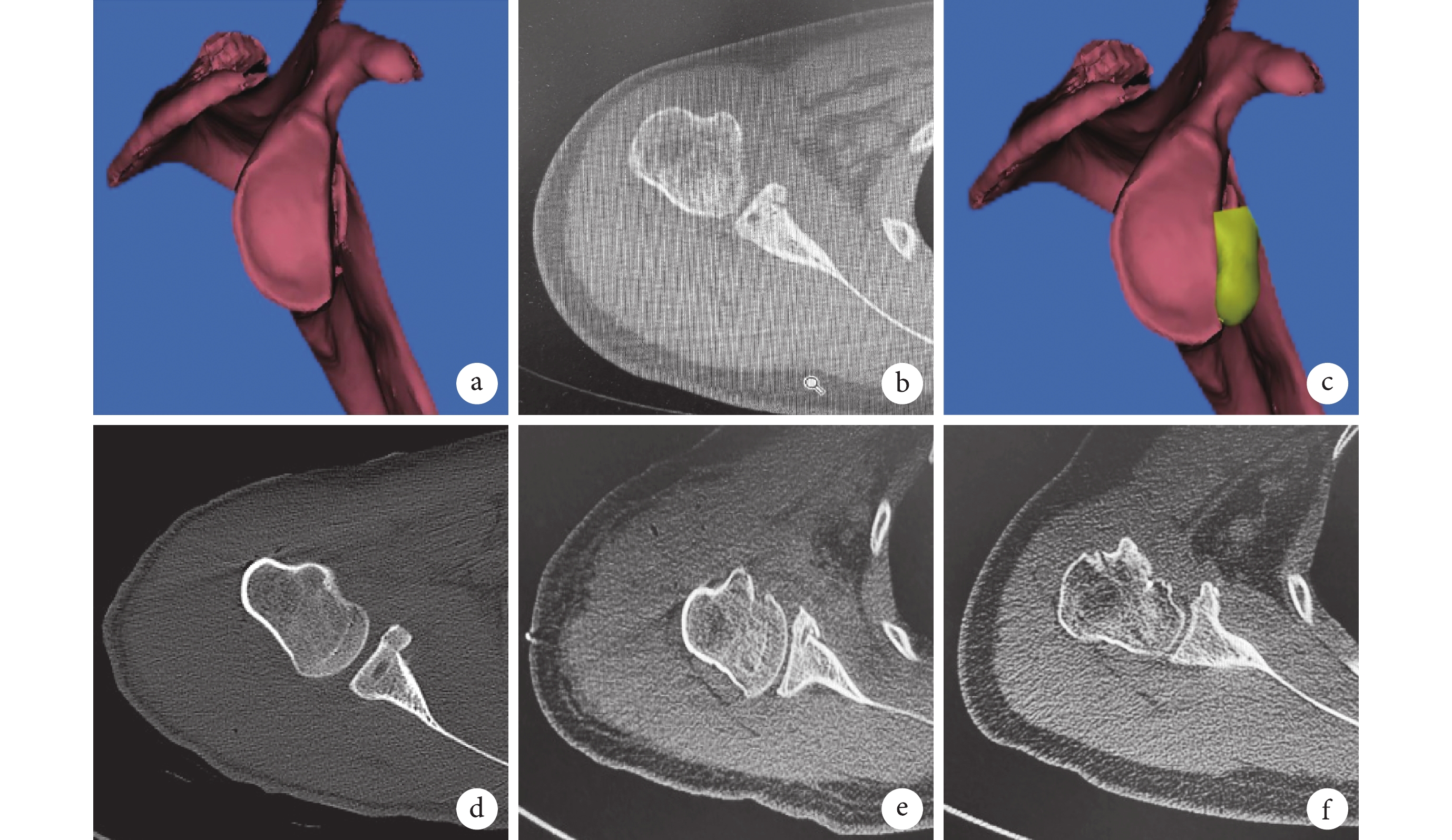 圖1
患者,男,24歲,右肩關節復發性前脫位
圖1
患者,男,24歲,右肩關節復發性前脫位
a. 術前CT三維重建示肩胛盂骨缺損;b、c. 術后1 d CT掃描及三維重建示喙突骨塊與肩胛盂匹配; d~f. 術后1、20、36個月CT示骨塊愈合
Figure1. A 24-year-old male patient with right recurrent anterior shoulder dislocationa. Preoperative CT three-dimensional reconstruction showed the glenoid defect; b, c. CT scan and three-dimensional reconstruction at 1 day after operation showed the coracoid graft matched the glenoid; d-f. CT scan showed the coracoid graft healed at 1, 20, and 36 months after operation, respectively
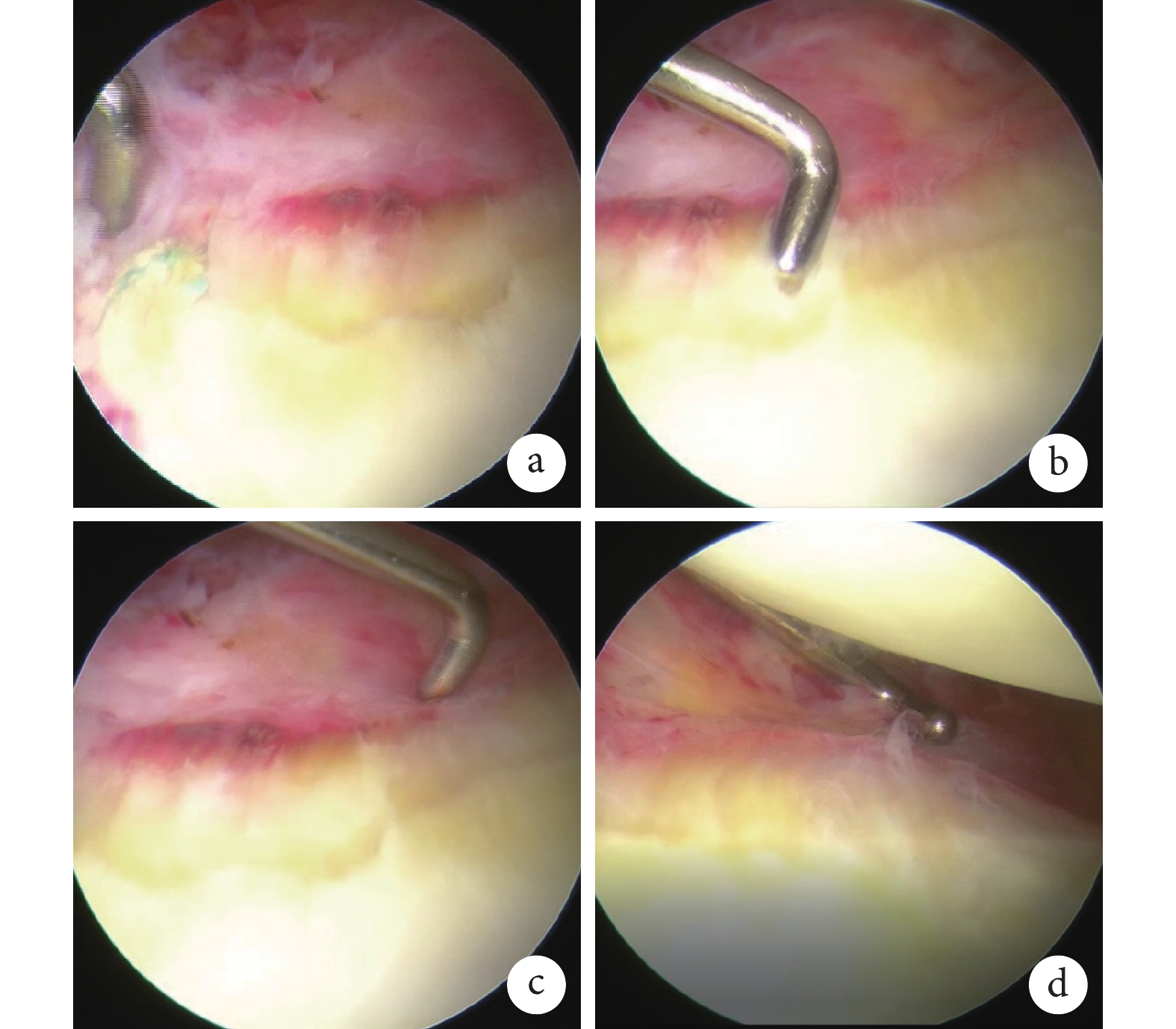 圖2
患者,男,29歲,右肩關節復發性前脫位術后20個月二次關節鏡下探查
圖2
患者,男,29歲,右肩關節復發性前脫位術后20個月二次關節鏡下探查
a. 防旋線固定在位;b. 喙突骨塊塑形良好、無吸收,肩胛盂平整;c. 肩胛下肌腱與喙突骨塊緊密貼合;d. 肩關節關節軟骨光滑,無退行性改變,聯合腱“Sling”結構被周圍軟組織覆蓋(探鉤所示)
Figure2. A 29-year-old male patient with right recurrent anterior shoulder dislocation underwent secondary arthroscopic exploration at 20 months after operationa. Anti-rotation suture was fixed in place; b. The coracoid graft was well shaped without bone resorption and the glenoid was flat; c. The subscapular tendon was tightly attached to the coracoid graft; d. The cartilage of the shoulder joint was smooth without any signs of joint degeneration; the “Sling” structure of the combined tendon was enveloped by surrounding soft tissue (as shown by the probing hook)
3 討論
改良關節鏡下彈性固定Latarjet手術通過優化操作步驟和保護措施,提高了手術效率和安全性,同時確保了手術效果[9-14]。通過回顧本組患者臨床資料,我們總結了該術式特點以及操作體會,具體如下:① 術中解剖結構顯示清晰,有助于術者精確操作,也提高了手術安全性。② 手術過程簡化有助于縮短手術時間,較傳統關節鏡下Latarjet手術治療復發性肩關節前脫位時間明顯縮短[15],本組手術時間平均68.4 min。通過小切口喙突截骨減少處理喙突部分時間;簡化肩胛盂和喙突對位過程,不僅能縮短手術時間,還能降低手術操作對脫位肩關節的影響。③ 喙突骨塊與肩胛盂目標位置貼合良好,未引起早期肩關節退行性改變。④ 術中關節鏡入路通過套管置線,能規避向后牽拉喙突帶來的縫線纏繞問題。鏡下直視操作避免損傷喙突周圍血運,為損傷組織修復提供條件,有利于骨塊愈合與關節功能改善。⑤ 術中注意充分清理肩胛下肌腱表面筋膜,避免阻擋喙突穿過肩胛下肌腱進入關節腔。⑥ 術中根據喙突骨塊大小評估肩胛下肌腱劈裂口寬度;術前明確腋神經與肌皮神經解剖,降低劈開肩胛下肌腱時對神經的影響;使用大鉗子擴大肌腱隧道,避免射頻刺激腋神經。注意充分清理肩胛下肌腱表面筋膜、準確評估喙突骨塊大小、截骨面打磨光滑和適當劈開肩胛下肌腱是手術成功關鍵。⑦ 本團隊根據手術需求自行設計了定位器械,以確保術中移植骨塊準確放置,避免損傷肩胛盂。但是需注意,改良手術雖降低了并發癥發生風險,但仍存在神經、血管損傷等潛在風險。
本研究中,1例患者術后20個月因摔傷致右肱骨小結節骨折,再次手術行關節鏡下肱骨小結節內固定術同時行肩關節腔二次探查,鏡下顯示喙突骨塊塑形良好、無吸收,關節盂平整,無肩關節退行性改變表現,提示獲得較好療效。但本組僅1例行肩關節二次探查,且術后時間較短,遠期肩胛盂塑形情況需進一步驗證。
綜上述,改良關節鏡下彈性固定Latarjet手術治療復發性肩關節前脫位,骨塊固定可靠,術后肩關節功能恢復較好,并發癥發生率較低。但本研究患者例數有限、隨訪時間仍較短,術式療效有待更大樣本量及更長隨訪時間研究以驗證。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經遵義醫科大學附屬醫院生物醫學研究倫理委員會批準(KLL-2022-618)
作者貢獻聲明 劉修齊:研究方案實施、文章撰寫;仲鶴鶴:收集數據;陳方、金瑛:分析數據;向寬:患者隨訪;謝淘:指導患者功能鍛煉;熊華章:指導文章撰寫;吳術紅:研究方案設計、手術實施
肩關節脫位為臨床常見運動損傷類型,據統計肩關節前脫位總發病率約20.1/10萬,男性患者居多[1]。此類損傷保守治療后極易復發,運動較多的男性患者復發率約達100%[2-3]。關節脫位復發與肩胛盂骨缺損大小及是否合并Hill-Sachs損傷有關,研究表明肩胛盂前下方骨缺損超過15%,復發率顯著增加[4-5]。傳統Latarjet手術通過移位喙突截骨至肩胛盂前下方并螺釘固定,以改善肩關節骨性約束,降低肩關節向前下脫位發生率,但存在骨關節炎、骨不愈合或骨吸收等并發癥[6-7]。2012年Boileau等[8]提出了改良關節鏡下彈性固定Latarjet手術,但目前該術式中期療效報道較少。2018年1月—2020年10月,我們采用改良關節鏡下彈性固定Latarjet手術治療的復發性肩關節前脫位患者中,30例隨訪時間>3年。現回顧分析30例患者臨床資料,以期為臨床實踐提供參考。報告如下。
1 臨床資料
1.1 一般資料
本組男19例,女11例;年齡18~41歲,平均27.3歲。左側9例,右側21例。初次肩關節脫位原因:運動傷25例,交通事故傷5例。肩關節脫位3~7次,平均4.9次;肩關節末次脫位至手術時間3~10 d,平均4.1 d。肩胛盂骨缺損均超過20%,其中21%~25% 18例、26%~30% 9例、>30% 者3例。合并Hill-Sachs損傷27例,其中在軌內21例、在軌外6例。
1.2 手術方法
全身麻醉聯合臂叢阻滯麻醉下,患者取患肩墊高側斜仰臥位。EndoButton鋼板過高強線后備用,白線為固定線、紫線為防旋線。在喙突尖端處向下方作長約3 cm切口,暴露喙突并切斷喙肩韌帶,評估喙突大小后使用擺鋸截骨,喙突下表面用磨鉆打磨光滑,喙突中心作直徑3.5 mm骨道并經過骨隧道引入備用高強線。于喙突截骨端3 mm位置制備直徑1.5 mm骨道引入防旋線。喙突截骨制備完成后肩關節外展45°~60° 行持續牽引。部分縫合切口,將其作為前側入路。
常規關節鏡后方入路,清理肩袖間隙及肩胛下肌肌腱表面肌膜,評估肩關節動態穩定性、肩胛盂骨缺損大小、肱骨頭后上方Hill-Sachs損傷在軌內以及在軌外情況等。使用射頻標記左肩8:00、右肩4:00位置。按由后向前、從內到外順序劈開肩胛下肌腱及其后側關節囊、肌膜與肌腹,至前側肌膜位置后開窗,擴大肩胛下肌腱劈裂口,寬度為1.3 cm,充分顯露肩胛盂前下方缺損骨床;磨鉆打磨骨床新鮮化,將本團隊自行設計制作的定位器平行于肩胛盂,采用克氏針定位,使用直徑4.5 mm空心鉆頭在確定位置鉆孔,形成骨隧道;取出克氏針,PDS線引入空心鉆內,于喙突切口處經肩胛下肌腱劈裂口引入PDS線,PDS線過2號愛惜邦線(強生公司,美國),2號愛惜邦線由前向后過喙突骨塊上的高強線;左手拉住防旋線,右手拉住固定線,雙手一松一緊緩慢將喙突骨塊通過劈開的肩胛下肌腱拉入關節腔內,復位喙突骨塊,固定線打結固定,通過防旋線調節喙突方位,錨釘固定。經關節鏡觀察肩胛盂、移植骨塊位置,不縫合關節囊。
1.3 術后處理及療效評價指標
術后患者佩戴頸肩懸吊支具8~12周。術后第2天開始握拳以及肘關節、腕關節主動活動;4~6周開始肩關節被動活動,逐步增加除外旋外的各向被動活動度;6~8周開始肩關節主動外展、外旋活動,患肩肌肉從等長康復訓練過渡至抵抗重力運動;8~12周逐漸開始抗阻力運動并增加肩關節活動度;6個月開始進行非對抗性體育鍛煉。
手術前后采用疼痛視覺模擬評分(VAS)、美國加州大學洛杉磯分校(UCLA)評分、Rowe評分、美國肩肘外科協會(ASES)評分、Walch-Duplay評分及0° 外旋、外展90° 外旋活動度評價肩關節疼痛及功能。復查肩關節X線片、CT掃描及三維重建,觀察肩關節喙突骨塊在位、愈合吸收以及肩胛盂缺損修復、關節退行性變程度等情況。
1.4 統計學方法
采用SPSS25.0統計軟件進行分析。計量資料經Shapiro-Wilk正態性檢驗均符合正態分布,以均數±標準差表示,手術前后比較采用重復測量方差分析,若不滿足球形檢驗,采用Greenhouse-Geisser法進行校正,不同時間點間比較采用 Bonferroni 法;檢驗水準取雙側α=0.05。
2 結果
本組手術時間51~79 min,平均68.4 min。術后切口均Ⅰ期愈合,無神經、血管損傷等并發癥發生;3例出現一過性發熱,為血腫吸收所致。患者均獲隨訪,隨訪時間36~60個月,平均44.6個月。隨訪期間均無肩關節脫位或半脫位復發。術后1、6個月及末次隨訪時,VAS評分、UCLA評分、Rowe評分、ASES評分、Walch-Duplay評分以及0° 外旋、外展90° 外旋活動度均較術前改善,差異有統計學意義(P<0.05);術后隨時間延長各指標進一步改善,各時間點間差異均有統計學意義(P<0.05)。見表1。影像學復查示,術后1 d喙突骨塊位于肩胛盂前下方;隨訪期間無肩關節骨關節炎發生,肩胛盂解剖結構恢復,無喙突骨塊延遲愈合或不愈合(圖1)。1例術后20個月因摔傷致右肱骨小結節骨折,行關節鏡下內固定術同時進行肩關節鏡下二次探查,見防旋線固定在位,喙突骨塊塑形良好,肩胛盂平整;肩胛下肌腱與骨塊緊密貼合;無骨塊吸收及肩關節退行性改變;聯合腱 “Sling”結構被周圍軟組織覆蓋(圖2)。
 圖1
患者,男,24歲,右肩關節復發性前脫位
圖1
患者,男,24歲,右肩關節復發性前脫位
a. 術前CT三維重建示肩胛盂骨缺損;b、c. 術后1 d CT掃描及三維重建示喙突骨塊與肩胛盂匹配; d~f. 術后1、20、36個月CT示骨塊愈合
Figure1. A 24-year-old male patient with right recurrent anterior shoulder dislocationa. Preoperative CT three-dimensional reconstruction showed the glenoid defect; b, c. CT scan and three-dimensional reconstruction at 1 day after operation showed the coracoid graft matched the glenoid; d-f. CT scan showed the coracoid graft healed at 1, 20, and 36 months after operation, respectively
 圖2
患者,男,29歲,右肩關節復發性前脫位術后20個月二次關節鏡下探查
圖2
患者,男,29歲,右肩關節復發性前脫位術后20個月二次關節鏡下探查
a. 防旋線固定在位;b. 喙突骨塊塑形良好、無吸收,肩胛盂平整;c. 肩胛下肌腱與喙突骨塊緊密貼合;d. 肩關節關節軟骨光滑,無退行性改變,聯合腱“Sling”結構被周圍軟組織覆蓋(探鉤所示)
Figure2. A 29-year-old male patient with right recurrent anterior shoulder dislocation underwent secondary arthroscopic exploration at 20 months after operationa. Anti-rotation suture was fixed in place; b. The coracoid graft was well shaped without bone resorption and the glenoid was flat; c. The subscapular tendon was tightly attached to the coracoid graft; d. The cartilage of the shoulder joint was smooth without any signs of joint degeneration; the “Sling” structure of the combined tendon was enveloped by surrounding soft tissue (as shown by the probing hook)
3 討論
改良關節鏡下彈性固定Latarjet手術通過優化操作步驟和保護措施,提高了手術效率和安全性,同時確保了手術效果[9-14]。通過回顧本組患者臨床資料,我們總結了該術式特點以及操作體會,具體如下:① 術中解剖結構顯示清晰,有助于術者精確操作,也提高了手術安全性。② 手術過程簡化有助于縮短手術時間,較傳統關節鏡下Latarjet手術治療復發性肩關節前脫位時間明顯縮短[15],本組手術時間平均68.4 min。通過小切口喙突截骨減少處理喙突部分時間;簡化肩胛盂和喙突對位過程,不僅能縮短手術時間,還能降低手術操作對脫位肩關節的影響。③ 喙突骨塊與肩胛盂目標位置貼合良好,未引起早期肩關節退行性改變。④ 術中關節鏡入路通過套管置線,能規避向后牽拉喙突帶來的縫線纏繞問題。鏡下直視操作避免損傷喙突周圍血運,為損傷組織修復提供條件,有利于骨塊愈合與關節功能改善。⑤ 術中注意充分清理肩胛下肌腱表面筋膜,避免阻擋喙突穿過肩胛下肌腱進入關節腔。⑥ 術中根據喙突骨塊大小評估肩胛下肌腱劈裂口寬度;術前明確腋神經與肌皮神經解剖,降低劈開肩胛下肌腱時對神經的影響;使用大鉗子擴大肌腱隧道,避免射頻刺激腋神經。注意充分清理肩胛下肌腱表面筋膜、準確評估喙突骨塊大小、截骨面打磨光滑和適當劈開肩胛下肌腱是手術成功關鍵。⑦ 本團隊根據手術需求自行設計了定位器械,以確保術中移植骨塊準確放置,避免損傷肩胛盂。但是需注意,改良手術雖降低了并發癥發生風險,但仍存在神經、血管損傷等潛在風險。
本研究中,1例患者術后20個月因摔傷致右肱骨小結節骨折,再次手術行關節鏡下肱骨小結節內固定術同時行肩關節腔二次探查,鏡下顯示喙突骨塊塑形良好、無吸收,關節盂平整,無肩關節退行性改變表現,提示獲得較好療效。但本組僅1例行肩關節二次探查,且術后時間較短,遠期肩胛盂塑形情況需進一步驗證。
綜上述,改良關節鏡下彈性固定Latarjet手術治療復發性肩關節前脫位,骨塊固定可靠,術后肩關節功能恢復較好,并發癥發生率較低。但本研究患者例數有限、隨訪時間仍較短,術式療效有待更大樣本量及更長隨訪時間研究以驗證。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經遵義醫科大學附屬醫院生物醫學研究倫理委員會批準(KLL-2022-618)
作者貢獻聲明 劉修齊:研究方案實施、文章撰寫;仲鶴鶴:收集數據;陳方、金瑛:分析數據;向寬:患者隨訪;謝淘:指導患者功能鍛煉;熊華章:指導文章撰寫;吳術紅:研究方案設計、手術實施