引用本文: 林金鑾, 謝昀, 鄭力峰, 方凱彬, 林建華. 封閉式負壓引流結合改良抗生素骨水泥體表半開放技術治療慢性潰瘍創面. 中國修復重建外科雜志, 2024, 38(9): 1117-1122. doi: 10.7507/1002-1892.202404105 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
慢性潰瘍創面是指在各種內在或外界因素作用下,創面無法通過正常修復機制達到愈合,從而進入一種病理性炎癥反應狀態[1]。臨床中常見外傷、糖尿病足以及痛風等造成的皮膚缺損以及骨、肌腱、鋼板外露等慢性潰瘍創面[2]。目前,臨床對此類創面治療方案是多次清創聯合封閉式負壓引流(vacuum sealing drainage,VSD),并配合傳統膜誘導技術,即將抗生素骨水泥以團塊狀填充空腔,誘導骨膜形成[3]。但是團塊狀骨水泥不利于抗生素釋放,與潰瘍創面接觸面積有限,容易松動,局部形成誘導膜效果差,無法覆蓋裸露的肌腱、鋼板及骨組織,通常最終需皮瓣覆蓋創面,創傷大、 出血多。此外,VSD覆蓋創面時間較長,需多次更換敷料,費用高,而且引流管容易堵塞并形成菌巢或者厭氧菌感染,細菌在潰瘍創面形成菌膜進而導致新陳代謝水平降低,利于細菌隱藏于創面;同時,VSD 持續高負壓引流容易引起創面血管閉合,造成創面內和周圍組織血液灌注不足,發生創面周圍組織缺血,從而導致靜脈使用抗生素效果欠佳。為解決上述問題,我們將團塊狀抗生素骨水泥改為薄片覆蓋創面,命名為“薄片抗生素骨水泥半開放外置技術”,并提出清創-VSD-體表薄片抗生素骨水泥半開放外置序貫方案,并于2019年1月用于臨床治療慢性潰瘍創面。現回顧分析患者臨床資料,探討該方案的可行性及有效性。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:① 慢性潰瘍創面;② 采用清創-VSD-傳統骨水泥技術覆蓋或者清創-VSD-體表薄片抗生素骨水泥半開放外置序貫方案治療。排除標準:① 伴有心、肝、腎等重要臟器疾病,無法手術治療;② 依從性差,未獲得完整隨訪;③ 伴有凝血功能障礙; ④ 對骨水泥及抗生素過敏。
2019年1月—2023年6月,共收治60例慢性潰瘍創面患者,其中43例符合選擇標準納入研究。23例采用清創-VSD-體表薄片抗生素骨水泥半開放外置序貫方案(改良組),20例采用清創-VSD-傳統骨水泥技術覆蓋治療(對照組)。兩組患者性別、年齡、合并2型糖尿病患者構成比、存在吸煙史患者構成比、身體質量指數以及創面部位等基線資料比較,差異均無統計學意義(P>0.05)。見表1。
1.2 治療方法
入院后兩組均常規行實驗室檢查,包括血常規、紅細胞沉降率、C反應蛋白和降鈣素原等炎癥標志物;合并骨外露、鋼板外露患者常規行骨三相顯像或MRI檢查明確不合并骨髓炎。
1.2.1 改良組
治療期間控制患者血糖及血壓、改善貧血及低蛋白血癥,常規建議患者戒煙。
① 清創、VSD處理:首先,徹底清理肉眼可見的壞死及感染組織,清創后遺留創面范圍為1 cm×1 cm~10 cm×8 cm;同時取深層組織送細菌培養以及藥敏試驗,以指導術后抗生素的使用。采用VSD 敷料覆蓋創面,引流管連接負壓裝置,負壓保持在50~ 70 kPa;之后每天以3 000 mL生理鹽水沖洗創面1次。1周后拆除VSD敷料,如創面肉芽尚新鮮,無明顯膿性滲液,即進行下一步骨水泥覆蓋(本組16例);如仍有明顯滲液,則更換VSD敷料繼續負壓引流,待達要求后進行下一步處理(本組7例)。
② 薄片抗生素骨水泥制作及固定:結合上述分泌物培養結果以及入院前細菌培養結果選擇敏感抗生素,一般是金黃色葡萄球菌等常見細菌,選用萬古霉素按照合適比例制備抗生素骨水泥(40 g骨水泥中加入4 g萬古霉素);將抗生素骨水泥與甲基丙烯酸甲酯單體按合適比例(20 g骨水泥加入9.4 g甲基丙烯酸甲酯單體)混合攪拌至“面糊狀”后,制成厚度為2~3 mm薄片,緊密貼附創面并消滅死腔,注意薄片面積略小于創面且低于創緣水平,以減小皮膚張力,利于誘導膜長入;在骨水泥硬化前用血管鉗尖端戳孔,以利于滲液流出;縫線固定薄片至創面周圍皮膚。
術后定期換藥,加強護理,繼續口服敏感抗生素2周。骨水泥覆蓋創面8周后誘導膜形成達高峰期,再次入院拆除骨水泥,取深層組織送細菌培養及藥敏試驗,確認目前抗生素治療效果,為后續創面修復提供參考。
③ 創面修復:根據創面大小、誘導膜形成情況、肉芽組織飽滿程度等選擇適當修復術式。本組2例創面較小僅常規換藥處理;16例取同側肢體游離皮片修復;5例選擇皮瓣修復,其中腓腸神經營養血管皮瓣3例、局部皮瓣1例、股外側皮神經游離皮瓣1例,皮瓣切取范圍5 cm×5 cm~10 cm×8 cm。術后待植皮或者皮瓣成活后行積極患肢功能鍛煉。
1.2.2 對照組
對照組除采用傳統團塊狀抗生素骨水泥覆蓋創面并填塞死腔外,其他流程與改良組一致。8例清創+VSD 1次后行骨水泥覆蓋,12例需2次及以上清創+VSD處理;創面范圍為4 cm×2 cm~8 cm×8 cm。骨水泥拆除后,創面植皮修復7例、直接拉攏縫合1例、皮瓣修復12例。
1.3 療效評價指標
1.3.1 主要評價指標
① 創面愈合質量:創面愈合評價標準[4]:優,創面經1次骨水泥覆蓋后,經植皮或未植皮后達完全愈合;良,創面經2次及以上骨水泥覆蓋,經植皮或未植皮后達完全愈合;中:創面經治療后有好轉,無膿性分泌物,但肉芽生長量少,不能直接閉合或植皮覆蓋,需要皮瓣或者皮膚牽張覆蓋創面;差:創面經治療后仍有分泌物,肉芽生長不良,較清創前無改變甚至加重。② 細菌培養陽性率:記錄骨水泥覆蓋后8周細菌培養陽性患者例數,并計算陽性率。③ 骨水泥松動率:記錄骨水泥覆蓋后隨訪過程中出現骨水泥松動或者斷裂患者例數,并計算松動率。
1.3.2 次要評價指標
患者手術次數、創面愈合時間、住院次數、住院時間、住院費用。其中創面愈合時間為第1次手術開始至末次植皮/皮瓣判定成活或直接拉攏縫合切口愈合的時間。
1.4 統計學方法
采用SPSS25.0統計軟件進行分析。 計量資料采用Shapiro-Wilk檢驗,如符合正態分布,以均數±標準差表示,組間比較采用獨立樣本t檢驗;如不符合正態分布,以M(Q1,Q3)表示,組間比較采用Wilcoxon秩和檢驗。計數資料以頻數或率表示,組間比較采用四格表卡方檢驗、列聯表卡方檢驗或Fisher確切概率法。等級資料采用Wilcoxon秩和檢驗。檢驗水準 α=0.05。
2 結果
骨水泥覆蓋后,改良組創面細菌培養陽性率及骨水泥松動率均低于對照組,差異有統計學意義(P<0.05)。與對照組相比,改良組手術次數、住院次數、住院時間以及住院費用均減少,差異有統計學意義(P<0.05)。兩組患者均完成創面修復,無截肢患者;改良組創面愈合質量優于對照組,愈合時間也更短,差異均有統計學意義(P<0.05)。患者均獲隨訪,隨訪時間1~5年,平均3.4年。隨訪期間創面潰瘍均無復發。見表2及圖1、2。
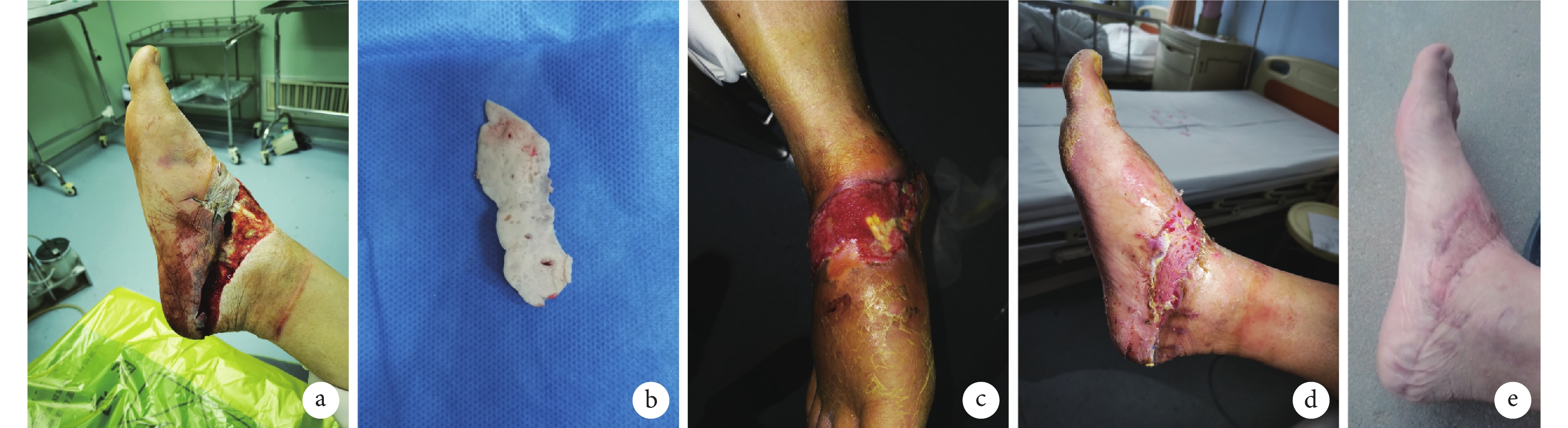
 圖1
改良組患者,男,62歲,右小腿內側骨外露創面
圖1
改良組患者,男,62歲,右小腿內側骨外露創面
a. 治療前創面外觀;b. 將薄片抗生素骨水泥外置覆蓋裸露骨質;c、d. 骨水泥覆蓋8周后可見誘導膜形成良好,植皮修復創面;e. 修復術后2周創面愈合良好
Figure1. A 62-year-old male patient with a bone exposure wound on the medial of the right calf in the improved groupa. Appearance of the wound before treatment; b. The antibiotic-impregnated cement sheet were placed externally to cover the exposed bone; c, d. After 8 weeks of antibiotic-impregnated cement covering, the induced membrane formed well and the wound was repaired by skin grafting; e. The wound healed well at 2 weeks after repair
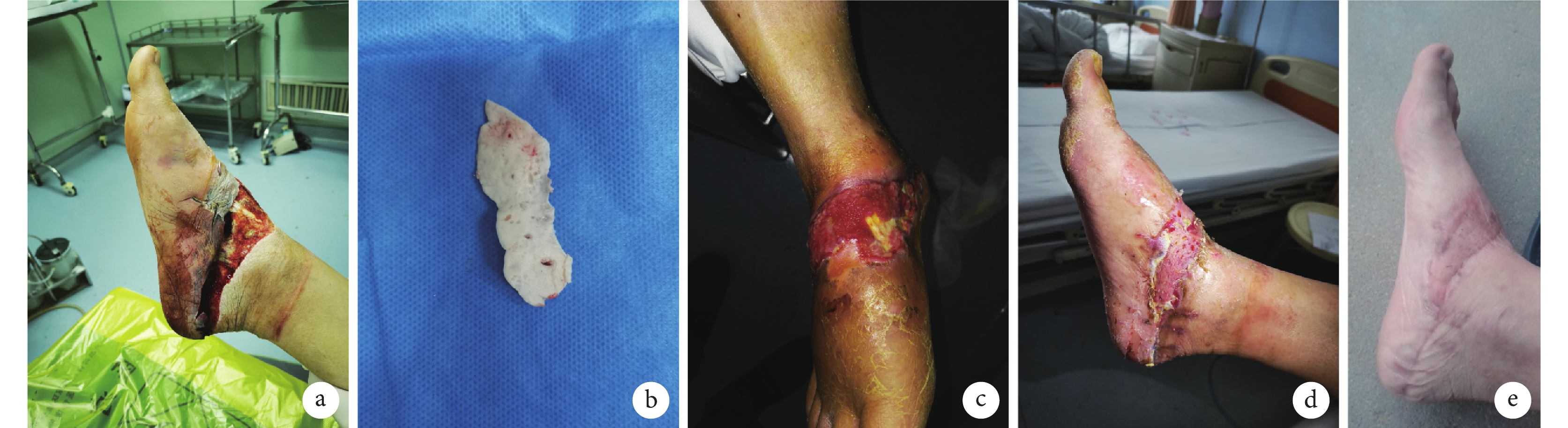 圖2
改良組患者,男,39歲,右足內側肌腱外露創面
圖2
改良組患者,男,39歲,右足內側肌腱外露創面
a. 治療前創面外觀;b. 制備薄片抗生素骨水泥;c. 骨水泥覆蓋8周后可見誘導膜形成良好;d. 植皮修復后1周創面外觀;e. 修復術后1個月創面愈合良好
Figure2. A 39-year-old male patient with a tendon exposure wound on the medial of the right foot in the improved groupa. Appearance of the wound before treatment; b. Preparation of antibiotic-impregnated cement sheet; c. After 8 weeks of antibiotic-impregnated cement covering, the induced membrane formed well; d. Appearance of the wound at 1 week after skin grafting; e. The wound healed well at 1 month after repair
3 討論
目前臨床慢性潰瘍創面多見,傳統治療方案為多次清創聯合定期更換VSD[5]或者團塊狀骨水泥覆蓋創面,但骨水泥常出現松動,影響誘導膜形成,使其無法覆蓋裸露的肌腱、鋼板及骨質,末次手術常需皮瓣修復創面。2000年,Masquelet 等[1]首次報道膜誘導技術治療感染性骨缺損,之后該技術臨床應用越來越廣泛。抗生素骨水泥通過占位效應在局部形成誘導膜,消滅死腔同時起到局部抗生素載體的作用,并在一定程度上加強骨缺損區穩定性[6]。研究表明局部形成的誘導膜可以通過多種機制輔助創面修復及促進骨愈合[7-9]。但是誘導膜形成需要通過抗生素骨水泥持續穩定刺激,所以骨水泥松動會直接影響誘導膜厚度,并影響最終療效[10-11]。骨水泥松動原因很多,制備技術原因包括:① 非面團初期進行骨水泥填充,黏附性差;② 傳統團塊狀骨水泥超過骨外露直徑或者創面大小,與組織接觸面積小,留有腔隙;③ 骨水泥未預留孔,縫線無法加強固定,積液不易流出,影響創面-骨水泥界面一期穩定,容易后期松動。針對以上原因導致的松動,我們提出在抗生素骨水泥充分混合至“面糊狀”時,根據創面情況將其捏至2~3 mm厚的薄片貼附于創面,且大小不超過創面,以減小皮膚張力,并預留適量側孔,特別是低位預留空隙,利于縫線牢靠外置固定,同時便于滲液引出,使骨水泥貼附病灶。本研究改良組骨水泥松動率明顯低于對照組,差異有統計學意義,提示改良技術可以有效預防骨水泥松動的發生。除骨水泥松動外,骨水泥形狀也會影響誘導膜形成,有研究表明團塊狀骨水泥比串珠狀更容易形成誘導膜[12]。本研究結果提示薄片骨水泥相對于團塊狀骨水泥更穩定,利于誘導膜形成。
裸露的骨質、肌腱及鋼板表面覆蓋的誘導膜為后期植皮、植骨成活奠定了營養基礎。本研究改良組創面愈合優良率為83%(18/23),高于對照組40%(8/20),因此保護誘導膜非常重要。我們總結術中操作時需注意以下幾點:① 清創階段盡量使用低壓沖洗,一般不超過15 PSI [13]。② 取出骨水泥過程中,沿原切口進入,采用刀片縱形切開誘導膜取出骨水泥,避免采用電刀。如果整塊取出困難或者骨水泥-骨界面連接比較緊,可采用咬骨鉗或骨刀等方法將骨水泥變小后取出,避免損傷誘導膜;最后縫合誘導膜,保證其完整性。
在膜誘導技術中,抗生素是通過骨水泥表面微孔和裂隙釋放。臨床一般選擇粉末狀、對細菌敏感、熱穩定性的抗生素,對局部細胞活力和成骨活性沒有危害[14-15]。既往細菌培養結果示,慢性潰瘍病原菌65%~70%為金黃色葡萄球菌,20%~30%為銅綠假單胞菌,所以目前局部抗生素方案一般是萬古霉素、慶大霉素或者二者合用,抗菌譜廣,熱穩定性好,過敏少,并且對成骨影響小,其中慶大霉素骨水泥會增加誘導膜的厚度[12]。本研究選用萬古霉素,按照40 g骨水泥粉劑中加入4 g萬古霉素進行配置,一般超過5 g萬古霉素時骨水泥會變松散,不易塑形;另外,在治療過程中根據藥敏試驗結果調整抗生素的種類。穩定的抗生素骨水泥也有利于局部抗生素的釋放。本研究發現薄片抗生素骨水泥可以有效釋放抗生素,骨水泥覆蓋8周后改良組細菌培養陽性率較對照組低,也間接反映了局部抗生素濃度更高。而局部抗生素濃度提升避免了因全身抗生素用量不足導致的耐藥菌株出現和創面遷延難愈,同時還能減少口服抗生素的用藥時間以及長期全身用藥帶來的副作用。目前,對于有預留孔的薄片抗生素骨水泥濃度,另外一個擔心的問題是前期抗生素釋放快、后期有效濃度不足。但已有文獻報道常規抗生素骨水泥植入體內后3個月~5年仍能發現抗生素釋放[16]。本研究一般在術后8周(即誘導膜形成的高峰期)取出骨水泥,因此該時間段有足夠的抗生素穿入生物膜及骨皮質,維持局部有效濃度。
綜上述,清創-VSD-體表薄片抗生素骨水泥半開放外置序貫方案治療慢性潰瘍創面,可有效減少骨水泥松動發生,利于誘導膜形成,減小末次創面修復手術創傷,減少手術次數及住院時間,且操作簡便。但本研究樣本量及隨訪時間有限,后續將擴大樣本量、延長隨訪時間進一步驗證上述結論。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經福建醫科大學附屬第一醫院醫學倫理委員會醫學研究與臨床技術應用分會批準(閩醫大附一倫理醫研[2022]700號)
作者貢獻聲明 林金鑾:撰寫文章及治療方案構思、實施;方凱彬:數據統計;鄭力峰:患者隨訪;謝昀、林建華:文章校對及提供經費支持;所有作者均參與手術
慢性潰瘍創面是指在各種內在或外界因素作用下,創面無法通過正常修復機制達到愈合,從而進入一種病理性炎癥反應狀態[1]。臨床中常見外傷、糖尿病足以及痛風等造成的皮膚缺損以及骨、肌腱、鋼板外露等慢性潰瘍創面[2]。目前,臨床對此類創面治療方案是多次清創聯合封閉式負壓引流(vacuum sealing drainage,VSD),并配合傳統膜誘導技術,即將抗生素骨水泥以團塊狀填充空腔,誘導骨膜形成[3]。但是團塊狀骨水泥不利于抗生素釋放,與潰瘍創面接觸面積有限,容易松動,局部形成誘導膜效果差,無法覆蓋裸露的肌腱、鋼板及骨組織,通常最終需皮瓣覆蓋創面,創傷大、 出血多。此外,VSD覆蓋創面時間較長,需多次更換敷料,費用高,而且引流管容易堵塞并形成菌巢或者厭氧菌感染,細菌在潰瘍創面形成菌膜進而導致新陳代謝水平降低,利于細菌隱藏于創面;同時,VSD 持續高負壓引流容易引起創面血管閉合,造成創面內和周圍組織血液灌注不足,發生創面周圍組織缺血,從而導致靜脈使用抗生素效果欠佳。為解決上述問題,我們將團塊狀抗生素骨水泥改為薄片覆蓋創面,命名為“薄片抗生素骨水泥半開放外置技術”,并提出清創-VSD-體表薄片抗生素骨水泥半開放外置序貫方案,并于2019年1月用于臨床治療慢性潰瘍創面。現回顧分析患者臨床資料,探討該方案的可行性及有效性。報告如下。
1 臨床資料
1.1 一般資料
患者納入標準:① 慢性潰瘍創面;② 采用清創-VSD-傳統骨水泥技術覆蓋或者清創-VSD-體表薄片抗生素骨水泥半開放外置序貫方案治療。排除標準:① 伴有心、肝、腎等重要臟器疾病,無法手術治療;② 依從性差,未獲得完整隨訪;③ 伴有凝血功能障礙; ④ 對骨水泥及抗生素過敏。
2019年1月—2023年6月,共收治60例慢性潰瘍創面患者,其中43例符合選擇標準納入研究。23例采用清創-VSD-體表薄片抗生素骨水泥半開放外置序貫方案(改良組),20例采用清創-VSD-傳統骨水泥技術覆蓋治療(對照組)。兩組患者性別、年齡、合并2型糖尿病患者構成比、存在吸煙史患者構成比、身體質量指數以及創面部位等基線資料比較,差異均無統計學意義(P>0.05)。見表1。
1.2 治療方法
入院后兩組均常規行實驗室檢查,包括血常規、紅細胞沉降率、C反應蛋白和降鈣素原等炎癥標志物;合并骨外露、鋼板外露患者常規行骨三相顯像或MRI檢查明確不合并骨髓炎。
1.2.1 改良組
治療期間控制患者血糖及血壓、改善貧血及低蛋白血癥,常規建議患者戒煙。
① 清創、VSD處理:首先,徹底清理肉眼可見的壞死及感染組織,清創后遺留創面范圍為1 cm×1 cm~10 cm×8 cm;同時取深層組織送細菌培養以及藥敏試驗,以指導術后抗生素的使用。采用VSD 敷料覆蓋創面,引流管連接負壓裝置,負壓保持在50~ 70 kPa;之后每天以3 000 mL生理鹽水沖洗創面1次。1周后拆除VSD敷料,如創面肉芽尚新鮮,無明顯膿性滲液,即進行下一步骨水泥覆蓋(本組16例);如仍有明顯滲液,則更換VSD敷料繼續負壓引流,待達要求后進行下一步處理(本組7例)。
② 薄片抗生素骨水泥制作及固定:結合上述分泌物培養結果以及入院前細菌培養結果選擇敏感抗生素,一般是金黃色葡萄球菌等常見細菌,選用萬古霉素按照合適比例制備抗生素骨水泥(40 g骨水泥中加入4 g萬古霉素);將抗生素骨水泥與甲基丙烯酸甲酯單體按合適比例(20 g骨水泥加入9.4 g甲基丙烯酸甲酯單體)混合攪拌至“面糊狀”后,制成厚度為2~3 mm薄片,緊密貼附創面并消滅死腔,注意薄片面積略小于創面且低于創緣水平,以減小皮膚張力,利于誘導膜長入;在骨水泥硬化前用血管鉗尖端戳孔,以利于滲液流出;縫線固定薄片至創面周圍皮膚。
術后定期換藥,加強護理,繼續口服敏感抗生素2周。骨水泥覆蓋創面8周后誘導膜形成達高峰期,再次入院拆除骨水泥,取深層組織送細菌培養及藥敏試驗,確認目前抗生素治療效果,為后續創面修復提供參考。
③ 創面修復:根據創面大小、誘導膜形成情況、肉芽組織飽滿程度等選擇適當修復術式。本組2例創面較小僅常規換藥處理;16例取同側肢體游離皮片修復;5例選擇皮瓣修復,其中腓腸神經營養血管皮瓣3例、局部皮瓣1例、股外側皮神經游離皮瓣1例,皮瓣切取范圍5 cm×5 cm~10 cm×8 cm。術后待植皮或者皮瓣成活后行積極患肢功能鍛煉。
1.2.2 對照組
對照組除采用傳統團塊狀抗生素骨水泥覆蓋創面并填塞死腔外,其他流程與改良組一致。8例清創+VSD 1次后行骨水泥覆蓋,12例需2次及以上清創+VSD處理;創面范圍為4 cm×2 cm~8 cm×8 cm。骨水泥拆除后,創面植皮修復7例、直接拉攏縫合1例、皮瓣修復12例。
1.3 療效評價指標
1.3.1 主要評價指標
① 創面愈合質量:創面愈合評價標準[4]:優,創面經1次骨水泥覆蓋后,經植皮或未植皮后達完全愈合;良,創面經2次及以上骨水泥覆蓋,經植皮或未植皮后達完全愈合;中:創面經治療后有好轉,無膿性分泌物,但肉芽生長量少,不能直接閉合或植皮覆蓋,需要皮瓣或者皮膚牽張覆蓋創面;差:創面經治療后仍有分泌物,肉芽生長不良,較清創前無改變甚至加重。② 細菌培養陽性率:記錄骨水泥覆蓋后8周細菌培養陽性患者例數,并計算陽性率。③ 骨水泥松動率:記錄骨水泥覆蓋后隨訪過程中出現骨水泥松動或者斷裂患者例數,并計算松動率。
1.3.2 次要評價指標
患者手術次數、創面愈合時間、住院次數、住院時間、住院費用。其中創面愈合時間為第1次手術開始至末次植皮/皮瓣判定成活或直接拉攏縫合切口愈合的時間。
1.4 統計學方法
采用SPSS25.0統計軟件進行分析。 計量資料采用Shapiro-Wilk檢驗,如符合正態分布,以均數±標準差表示,組間比較采用獨立樣本t檢驗;如不符合正態分布,以M(Q1,Q3)表示,組間比較采用Wilcoxon秩和檢驗。計數資料以頻數或率表示,組間比較采用四格表卡方檢驗、列聯表卡方檢驗或Fisher確切概率法。等級資料采用Wilcoxon秩和檢驗。檢驗水準 α=0.05。
2 結果
骨水泥覆蓋后,改良組創面細菌培養陽性率及骨水泥松動率均低于對照組,差異有統計學意義(P<0.05)。與對照組相比,改良組手術次數、住院次數、住院時間以及住院費用均減少,差異有統計學意義(P<0.05)。兩組患者均完成創面修復,無截肢患者;改良組創面愈合質量優于對照組,愈合時間也更短,差異均有統計學意義(P<0.05)。患者均獲隨訪,隨訪時間1~5年,平均3.4年。隨訪期間創面潰瘍均無復發。見表2及圖1、2。
 圖1
改良組患者,男,62歲,右小腿內側骨外露創面
圖1
改良組患者,男,62歲,右小腿內側骨外露創面
a. 治療前創面外觀;b. 將薄片抗生素骨水泥外置覆蓋裸露骨質;c、d. 骨水泥覆蓋8周后可見誘導膜形成良好,植皮修復創面;e. 修復術后2周創面愈合良好
Figure1. A 62-year-old male patient with a bone exposure wound on the medial of the right calf in the improved groupa. Appearance of the wound before treatment; b. The antibiotic-impregnated cement sheet were placed externally to cover the exposed bone; c, d. After 8 weeks of antibiotic-impregnated cement covering, the induced membrane formed well and the wound was repaired by skin grafting; e. The wound healed well at 2 weeks after repair
 圖2
改良組患者,男,39歲,右足內側肌腱外露創面
圖2
改良組患者,男,39歲,右足內側肌腱外露創面
a. 治療前創面外觀;b. 制備薄片抗生素骨水泥;c. 骨水泥覆蓋8周后可見誘導膜形成良好;d. 植皮修復后1周創面外觀;e. 修復術后1個月創面愈合良好
Figure2. A 39-year-old male patient with a tendon exposure wound on the medial of the right foot in the improved groupa. Appearance of the wound before treatment; b. Preparation of antibiotic-impregnated cement sheet; c. After 8 weeks of antibiotic-impregnated cement covering, the induced membrane formed well; d. Appearance of the wound at 1 week after skin grafting; e. The wound healed well at 1 month after repair
3 討論
目前臨床慢性潰瘍創面多見,傳統治療方案為多次清創聯合定期更換VSD[5]或者團塊狀骨水泥覆蓋創面,但骨水泥常出現松動,影響誘導膜形成,使其無法覆蓋裸露的肌腱、鋼板及骨質,末次手術常需皮瓣修復創面。2000年,Masquelet 等[1]首次報道膜誘導技術治療感染性骨缺損,之后該技術臨床應用越來越廣泛。抗生素骨水泥通過占位效應在局部形成誘導膜,消滅死腔同時起到局部抗生素載體的作用,并在一定程度上加強骨缺損區穩定性[6]。研究表明局部形成的誘導膜可以通過多種機制輔助創面修復及促進骨愈合[7-9]。但是誘導膜形成需要通過抗生素骨水泥持續穩定刺激,所以骨水泥松動會直接影響誘導膜厚度,并影響最終療效[10-11]。骨水泥松動原因很多,制備技術原因包括:① 非面團初期進行骨水泥填充,黏附性差;② 傳統團塊狀骨水泥超過骨外露直徑或者創面大小,與組織接觸面積小,留有腔隙;③ 骨水泥未預留孔,縫線無法加強固定,積液不易流出,影響創面-骨水泥界面一期穩定,容易后期松動。針對以上原因導致的松動,我們提出在抗生素骨水泥充分混合至“面糊狀”時,根據創面情況將其捏至2~3 mm厚的薄片貼附于創面,且大小不超過創面,以減小皮膚張力,并預留適量側孔,特別是低位預留空隙,利于縫線牢靠外置固定,同時便于滲液引出,使骨水泥貼附病灶。本研究改良組骨水泥松動率明顯低于對照組,差異有統計學意義,提示改良技術可以有效預防骨水泥松動的發生。除骨水泥松動外,骨水泥形狀也會影響誘導膜形成,有研究表明團塊狀骨水泥比串珠狀更容易形成誘導膜[12]。本研究結果提示薄片骨水泥相對于團塊狀骨水泥更穩定,利于誘導膜形成。
裸露的骨質、肌腱及鋼板表面覆蓋的誘導膜為后期植皮、植骨成活奠定了營養基礎。本研究改良組創面愈合優良率為83%(18/23),高于對照組40%(8/20),因此保護誘導膜非常重要。我們總結術中操作時需注意以下幾點:① 清創階段盡量使用低壓沖洗,一般不超過15 PSI [13]。② 取出骨水泥過程中,沿原切口進入,采用刀片縱形切開誘導膜取出骨水泥,避免采用電刀。如果整塊取出困難或者骨水泥-骨界面連接比較緊,可采用咬骨鉗或骨刀等方法將骨水泥變小后取出,避免損傷誘導膜;最后縫合誘導膜,保證其完整性。
在膜誘導技術中,抗生素是通過骨水泥表面微孔和裂隙釋放。臨床一般選擇粉末狀、對細菌敏感、熱穩定性的抗生素,對局部細胞活力和成骨活性沒有危害[14-15]。既往細菌培養結果示,慢性潰瘍病原菌65%~70%為金黃色葡萄球菌,20%~30%為銅綠假單胞菌,所以目前局部抗生素方案一般是萬古霉素、慶大霉素或者二者合用,抗菌譜廣,熱穩定性好,過敏少,并且對成骨影響小,其中慶大霉素骨水泥會增加誘導膜的厚度[12]。本研究選用萬古霉素,按照40 g骨水泥粉劑中加入4 g萬古霉素進行配置,一般超過5 g萬古霉素時骨水泥會變松散,不易塑形;另外,在治療過程中根據藥敏試驗結果調整抗生素的種類。穩定的抗生素骨水泥也有利于局部抗生素的釋放。本研究發現薄片抗生素骨水泥可以有效釋放抗生素,骨水泥覆蓋8周后改良組細菌培養陽性率較對照組低,也間接反映了局部抗生素濃度更高。而局部抗生素濃度提升避免了因全身抗生素用量不足導致的耐藥菌株出現和創面遷延難愈,同時還能減少口服抗生素的用藥時間以及長期全身用藥帶來的副作用。目前,對于有預留孔的薄片抗生素骨水泥濃度,另外一個擔心的問題是前期抗生素釋放快、后期有效濃度不足。但已有文獻報道常規抗生素骨水泥植入體內后3個月~5年仍能發現抗生素釋放[16]。本研究一般在術后8周(即誘導膜形成的高峰期)取出骨水泥,因此該時間段有足夠的抗生素穿入生物膜及骨皮質,維持局部有效濃度。
綜上述,清創-VSD-體表薄片抗生素骨水泥半開放外置序貫方案治療慢性潰瘍創面,可有效減少骨水泥松動發生,利于誘導膜形成,減小末次創面修復手術創傷,減少手術次數及住院時間,且操作簡便。但本研究樣本量及隨訪時間有限,后續將擴大樣本量、延長隨訪時間進一步驗證上述結論。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突;經費支持沒有影響文章觀點和對研究數據客觀結果的統計分析及其報道
倫理聲明 研究方案經福建醫科大學附屬第一醫院醫學倫理委員會醫學研究與臨床技術應用分會批準(閩醫大附一倫理醫研[2022]700號)
作者貢獻聲明 林金鑾:撰寫文章及治療方案構思、實施;方凱彬:數據統計;鄭力峰:患者隨訪;謝昀、林建華:文章校對及提供經費支持;所有作者均參與手術