引用本文: 唐林, 周鑫, 黃宇, 劉安銘, 陳孝均. 以旋髂深動脈為蒂的髂骨肌皮瓣修復合并空腔的下肢復合缺損創面. 中國修復重建外科雜志, 2024, 38(9): 1105-1110. doi: 10.7507/1002-1892.202405014 復制
版權信息: ?四川大學華西醫院華西期刊社《中國修復重建外科雜志》版權所有,未經授權不得轉載、改編
高能創傷導致的下肢復合缺損往往涉及皮膚、骨、肌肉等組織,常合并深部空腔形成, 一期修復面臨供區及組織來源選擇的困境,尤以小腿遠端為甚。合并的空腔一方面使得局部外觀干癟、空虛,患者自主體驗感差,另一方面容易形成皮下血腫,導致二次感染,甚至壓迫皮瓣吻合后的血管蒂,出現血管危象,因此需要攜帶肌瓣填塞空腔。為此,Hallock[1]提出“嵌合皮瓣(Chimeric flap)”理念,即在同一血管體區切取由同一源血管供血的2塊或多塊組織瓣(穿支皮瓣、肌瓣、筋膜瓣或骨瓣),從而實現深部空腔和淺表創面的立體修復。傳統的供區選擇難以實現一次性修復多種組織缺損。近年來,以腹部為供區的組織瓣因其組織量豐富、設計靈活、穿支搭配多樣、位置隱蔽、可攜帶多種組織成分等優點,逐漸成為修復四肢復雜創面的主要選擇[2-5]。其中以旋髂深動脈(deep circumflex iliac artery,DCIA)供血的嵌合穿支皮瓣為代表,包括肌-皮瓣、骨-皮瓣、肌-骨-皮瓣等,根據“缺什么,補什么”的原則,可攜帶腹內斜肌肌瓣填塞深部空腔,或嵌合髂骨瓣修復骨缺損。目前研究主要報道髂骨(皮)瓣的臨床應用,鮮有單獨提出制備攜帶腹內斜肌嵌合皮瓣的觀點。2017年3月—2020年9月,西南醫科大學附屬中醫醫院應用攜帶部分腹內斜肌,制備以DCIA為蒂的髂骨肌皮瓣修復7例下肢復合缺損創面,獲得良好效果。報告如下。
1 臨床資料
1.1 一般資料
本組男4例,女3例;年齡24~58歲,中位年齡37歲。致傷原因:機器絞傷2例,高處墜落傷2例,交通事故傷3例。損傷部位:左下肢3例,右下肢4例。創面污染嚴重,均伴有不同程度的血管、肌腱外露及脛骨不同部位開放性骨折,根據Gustilo-Anderson分型:Ⅲa型1例,Ⅲb型4例,Ⅲc型2例(合并脛前動脈斷裂);骨折國際內固定研究協會/美國骨創傷協會(AO/OTA)分型:42-C3型2例,43-A2型2例,43-B1型3例。受傷至入院時間為2~10 h,平均6 h。
1.2 手術方法
1.2.1 急診清創
以大量生理鹽水、雙氧水、聚維酮碘溶液沖洗創面,清除失活或疑似壞死組織;顯露清創骨折斷端,摘除受污染的游離骨塊,適當短縮后填塞抗生素骨水泥曠置。確定下肢力線正常,克氏針固定骨折斷端后,距皮緣2~3 cm放置股骨遠端鎖定加壓鋼板,跨骨折線后保證螺釘雙皮質固定;吻合修復斷裂的血管(如脛前動脈、足背動脈)、神經及肌腱等,以封閉式負壓引流(vacuum sealing drainage,VSD)敷料暫時封閉創面。3~5 d更換1次VSD敷料。待創面分泌物細菌培養轉陰及肉芽組織紅潤后,二期行皮瓣修復術。本組患者清創后均遺留脛骨遠端骨缺損及小腿下段軟組織缺損,骨缺損長度為2.0~7.0 cm,皮膚缺損范圍為11.0 cm×8.0 cm~20.0 cm×13.0 cm;失活肌肉清創后伴深部空腔形成,范圍為2.0 cm×2.0 cm×2.0 cm~5.5 cm×4.0 cm×3.5 cm。
1.2.2 皮瓣設計與切取
術前CT血管造影評估下腹壁DCIA血管管徑、走行及穿支分布情況。患者于全身麻醉下取仰臥位,取出骨水泥,再次清創受區后制作樣布。于髂前上嵴附近初步設計皮瓣位置,切開皮瓣上緣向遠端掀起,顯露腹外斜肌腱膜,沿髂嵴外側骨面及腹股溝韌帶遠端尋找合適的肌骨皮支或肌皮支,根據穿支位置調整皮瓣設計。緊貼髂嵴逐層切開淺筋膜及腹外斜肌腱膜,逆行解剖肌骨皮支,直至顯露腹內斜肌深面的髂嵴內段主干,保護其發出的骨膜支;逆行解剖肌皮支,以腹內斜肌穿出點為中心,順肌纖維方向切取部分肌瓣,直至顯露升支主干,向下解剖至升支與橫支分叉處近端。遠離髂前上嵴3~5 cm處標記骨缺損區所需長度并切取髂骨瓣,鑿取髂骨內板,保留髂骨外板及臀肌附著于供區,骨膜剝離器向髂窩方向推開髂肌,保留所需寬度及厚度游離髂骨,確保斷蒂前骨面滲血明顯。抬起皮瓣,檢查皮瓣下有無明顯出血點,電凝或結扎止血;檢查皮瓣血供,測量需要的血管蒂長度后結扎并剪斷,皮瓣游離完成。顯微鏡下修整皮瓣,沿血管蒂走行剔除多余脂肪,適當裸化血管,結扎不必要的細小分支。本組骨瓣切取范圍為2.0 cm×2.0 cm×2.0 cm~7.0 cm×3.0 cm×2.5 cm,皮瓣切取范圍為12.0 cm×8.0 cm~21.0 cm×13.0 cm,肌瓣切取范圍為3.0 cm×2.0 cm×2.0 cm~5.5 cm×4.0 cm×4.0 cm。血管蒂長度為8.0~12.0 cm,平均9.0 cm。
1.2.3 立體修復與皮瓣血循環重建
取出骨水泥,塑形髂骨塊充分貼合脛骨骨缺損區,克氏針或解剖鋼板固定。修整血管蒂斷端,適當開大管徑。DCIA血管蒂與脛前動脈、足背動脈或脛后動脈行端-側吻合,伴行靜脈與脛前靜脈、小隱靜脈或大隱靜脈等行端-端吻合。皮瓣順利通血后,雙極電凝嚴格止血肌肉斷面,以可吸收線將肌瓣縫合固定于空腔周圍肌肉。
1.2.4 供區修復
大量生理鹽水、聚維酮碘溶液沖洗供區。髂骨供區大段骨缺損使用骨水泥占位、小段骨缺損骨蠟止血,內側將腹橫肌、腹橫筋膜與髂肌、髂肌筋膜縫合,外側將腹內斜肌、腹外斜肌與臀肌、闊筋膜縫合,最后縫合固定腹外斜肌腱膜于髂嵴上。放置血漿引流管后,逐層縫合皮膚。
1.3 術后處理
術后常規給予預防感染、止痛、充分補液、預防血管痙攣等處理;嚴密觀察皮瓣毛細血管反應,發現血管危象及時探查處理。術后屈髖屈膝位臥床休息,減輕腹壁張力。皮瓣穩定拆線后,加強踝關節主、被動功能訓練。術后定期隨訪,根據骨愈合情況拆除外置鋼板,同時行皮瓣減容。由同一組手術醫生門診隨訪,評估皮瓣外形、質地、骨愈合情況及下肢功能恢復情況。
2 結果
術后除1例皮瓣邊緣部分壞死,經二期植皮愈合外,其余皮瓣全部成活;供、受區創面均Ⅰ期愈合。7例患者均獲隨訪,隨訪時間16~24個月,平均18個月。骨缺損斷端愈合良好,愈合時間8~10個月,平均7.3個月。末次隨訪時,皮瓣外形滿意,質地柔軟,未出現異常毛發生長、色素沉著等。供區僅遺留線性瘢痕,未出現腹壁疝等并發癥。根據Paley骨折愈合評分標準評價骨愈合情況,優5例、良2例。肢體功能重建滿意,術后12~16個月實現完全負重,根據下肢功能評定標準(LEFS)評價,優6例、良1例。
3 典型病例
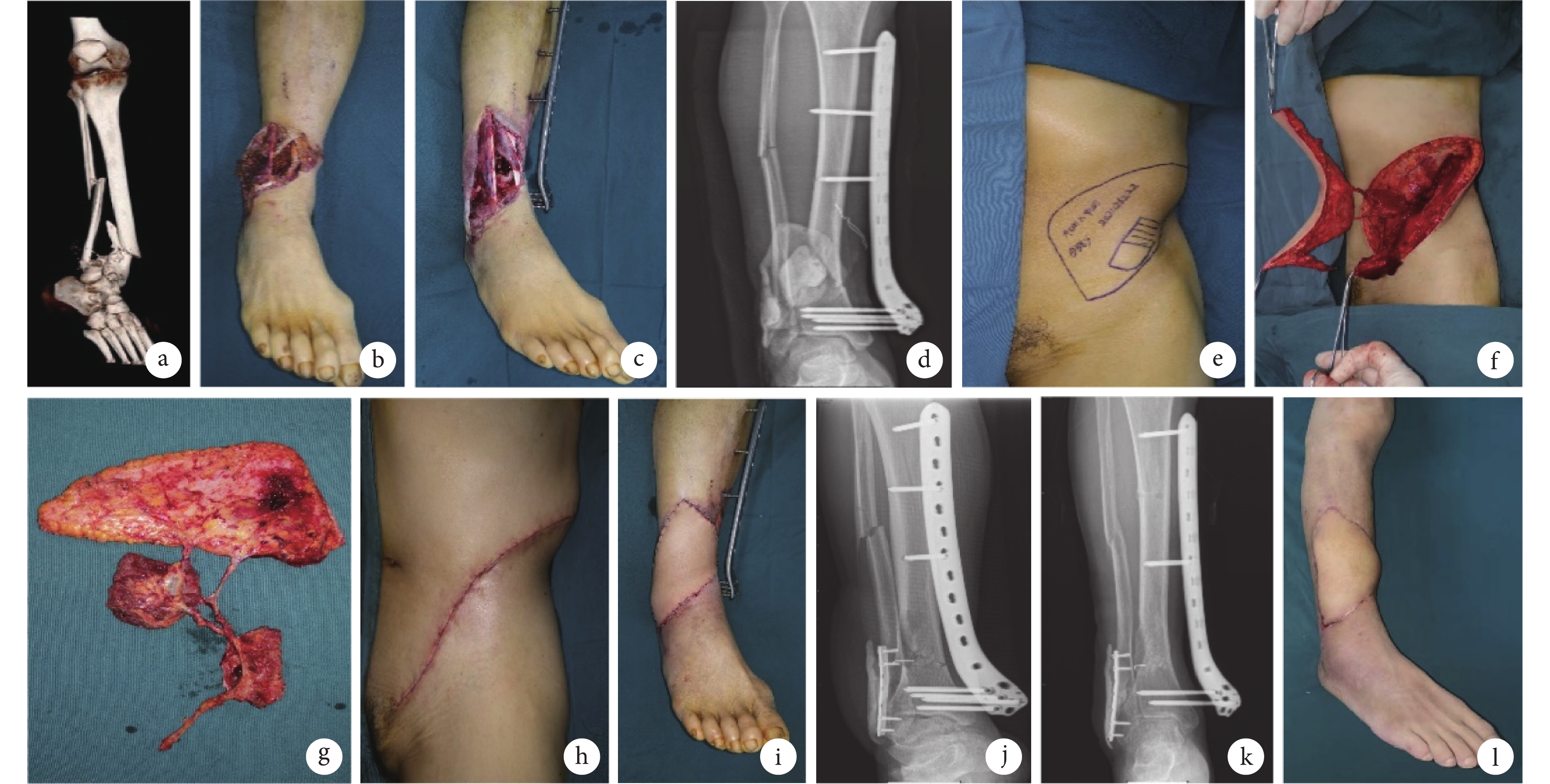
患者 男,58歲。因“交通事故致右踝關節不全離斷3 h”入院。查體:右脛、腓骨骨折斷端外露,污染嚴重,脛前肌、踇長伸肌、趾長伸肌、腓骨長短肌等嚴重挫傷,脛前動脈于伸肌下支持帶水平斷裂。診斷:右下肢開放性骨折(Gustilo-Anderson Ⅲc型);右脛骨干骨折(AO/OTA 42-C3型)、右腓骨骨折。一期急診清創,吻合脛前動脈、修復脛前肌腱、咬除失活及游離骨塊,遺留脛骨遠端骨缺損約5.0 cm×3.0 cm×2.0 cm,于骨缺損處填塞骨水泥曠置。清除壞死肌肉后,遺留空腔約4.0 cm×3.0 cm×3.0 cm,切除壞死皮緣后,皮膚缺損面積約19.0 cm×9.0 cm。外置18孔股骨遠端長鎖定鋼板固定骨折斷端。以VSD敷料封閉創面,每間隔3~5 d更換1次敷料。入院后15 d,創面分泌物細菌培養陰性,肉芽組織生長紅潤。制備DCIA嵌合髂骨肌皮瓣(髂骨瓣大小為5.0 cm×3.0 cm×2.0 cm,肌瓣大小為4.0 cm×3.0 cm×3.0 cm,皮瓣面積為19.0 cm×9.0 cm)修復創面,去除骨水泥,糾正腓骨長度,復位后植入腓骨遠端解剖鋼板,1枚克氏針固定髂骨瓣。DCIA血管蒂與足背動脈行端-側吻合,伴行靜脈與大隱靜脈行端-端吻合,供區一期關閉。術后10個月復查X線片見骨缺損及骨折斷端愈合良好;術后12個月去除鋼板,Paley骨折愈合評價及LEFS評價均達優。見圖1。
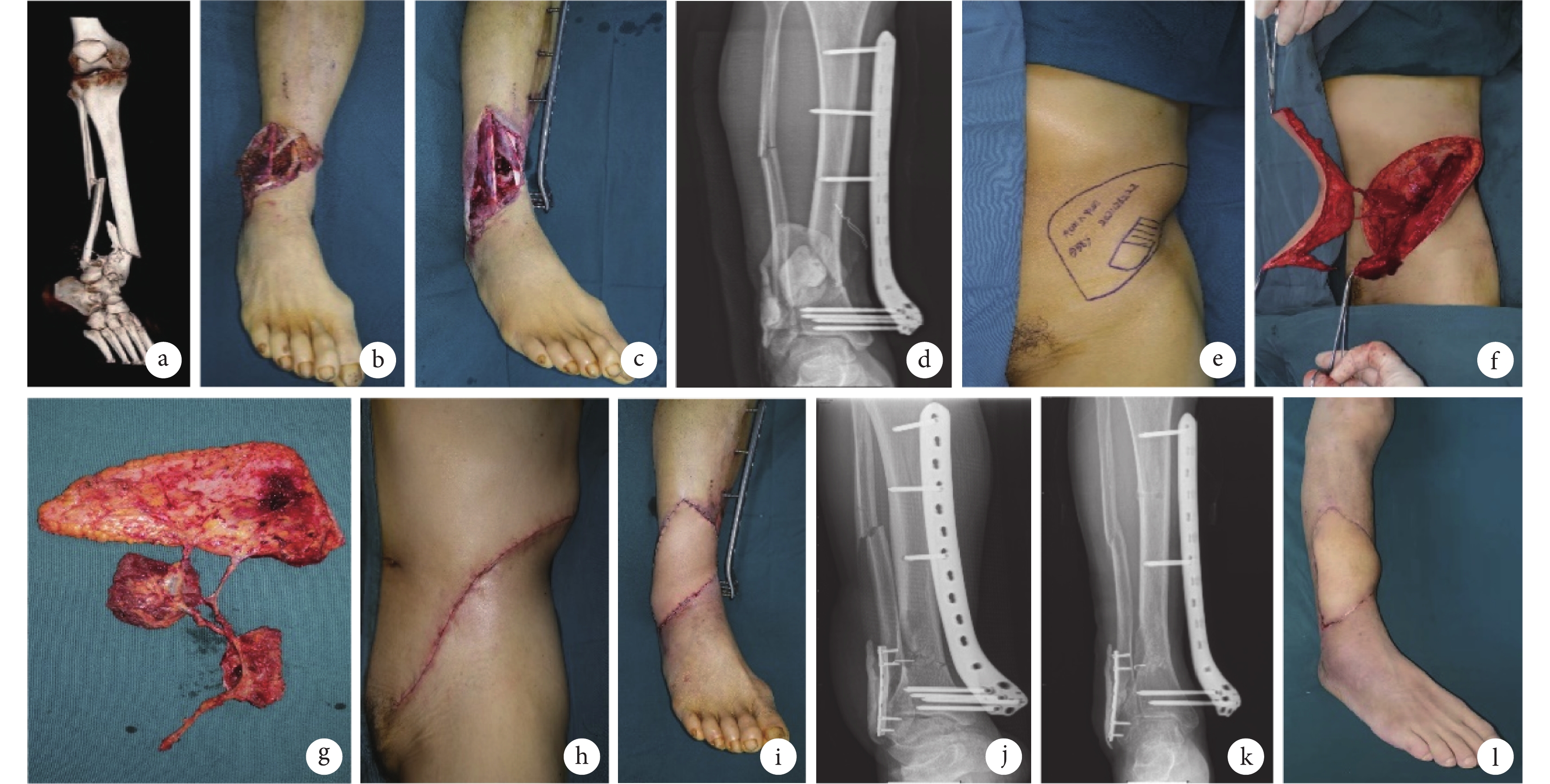 圖1
典型病例
圖1
典型病例
a、b. 術前CT三維重建及外觀;c、d. 急診清創后外觀及骨折固定X線片;e~g. 術中皮瓣設計及切取;h~j. 術后即刻供受區外觀及X線片;k. 術后10個月X線片示骨缺損斷端愈合良好;l. 術后12個月受區外觀
Figure1. A typical casea, b. Preoperative CT three-dimensional reconstruction and appearance; c, d. Appearance and X-ray film of fracture fixation after emergency debridement; e-g. Intraoperative design and dissection of the flap; h-j. Appearance and X-ray film of donor and recipient sites immediately after operation; k. X-ray film at 10 months after operation showed that the bone defect healed well; l. Appearance of the recipient sites at 12 months after operation
4 討論
4.1 DCIA的應用解剖
DCIA在腹股溝韌帶附近起于髂外動脈或股動脈,后發出橫支與升支。橫支緊貼髂骨內側壁,根據其行程可分為腹股溝段、髂嵴內段和髂嵴上段,發出肌骨皮支、肌皮支及終末皮支,營養髂骨和髂嵴后方皮膚,且與髂腰動脈、臀上動脈、旋股外側動脈等均有吻合;升支淺出筋膜層后,走行于腹橫肌與腹內斜肌之間,發出肌皮支營養腹壁肌肉和髂嵴上方皮膚。鄭和平等[6]指出髂嵴內段沿途發出2~8支口徑為0.2~0.7 mm的肌骨支穿過肌肉附麗進入髂嵴前部,由此構成髂骨瓣的解剖基礎。Kim等[7]研究總結DCIA起始處距離腹股溝韌帶(5.30±6.22)mm,直徑為(2.75±0.39)mm,大部分起源于髂外動脈(90%),少部分起源于股動脈(10%);其伴行靜脈起源于髂外靜脈或股靜脈,距離腹股溝韌帶(10.11±4.66)mm,起始處直徑為(2.28±0.36)mm,兩者之間距離為(4.75±3.14)mm,故DCIA與四肢主干血管口徑相近,匹配度高,吻合后通暢率高。
Shin等[8]研究表明橫支與升支的解剖關系包括:① 共干型:即共同起源于髂外動脈或股動脈的1條分支,呈Y形,占87%。橫支可視為DCIA主干的延續,升支起始處距DCIA起始處(43.5±21.2)mm,穿行出髂肌處距腹股溝韌帶(4.5±5.0)mm;② 不共干型:即分別起源于髂外動脈或股動脈,呈U形,占4.3%;③ 缺如型:橫支缺如型,由髂腰動脈代償營養髂骨內側壁,占8.7%。根據術中皮島穿支來源,Zhang等[9]總結以DCIA為血供的髂骨皮瓣制備形式包括:① 肌骨皮支型:即使用營養髂骨的肌骨皮支營養皮島;② 終末皮支-肌骨皮支型:即橫支的終末皮支營養皮島,肌骨皮支營養髂骨;③ 升支-肌骨皮支型:即升支營養皮島,肌骨皮支營養髂骨;④ 雙源型:即升支和橫支共同營養皮島。雙源型能攜帶較大面積皮瓣,為避免可能出現的靜脈危象,也有學者建議攜帶旋髂淺靜脈或腹壁淺靜脈對皮瓣進行“超回流”[10]。其中升支、橫支共干型+升支-肌骨皮支型/雙源型共同構成以DCIA為血供的髂骨-肌-皮瓣的解剖基礎。
此外,由于腹前外側壁皮膚血供具有多源性特點,旋髂淺動脈、腹壁淺動脈、腹壁下動脈、肋間動脈等亦參與營養,故制備大面積皮瓣時,也可攜帶上述動脈穿支行“外增壓”,保證皮瓣灌注[11]。
4.2 DCIA嵌合穿支皮瓣應用現狀
以DCIA為供血系統,其組織瓣制備形式包括髂骨瓣、髂骨-皮瓣以及髂骨-肌-皮瓣。因髂骨自然輪廓接近下頜骨,髂骨瓣被廣泛用于口腔頜面重建[12]。同時髂骨瓣兼具皮質骨和松質骨成分,移植后能早期建立血循環,促進成骨并提供有效支撐,也多將其用于四肢長骨骨缺損修復重建及股骨頭壞死保頭治療,遠期隨訪效果良好[13-14]。由于旋髂淺動脈深支亦發出骨膜支營養髂嵴前緣骨質,故當DCIA發育細小或橫支缺如時,可選擇髂腰動脈或旋髂淺動脈制備髂骨瓣[15]。
1979年Taylor等[16]最早報道髂骨皮瓣的解剖特征。傳統的髂骨皮瓣多為肌骨皮支型,往往需要攜帶部分腹內斜肌肌袖,用以保護髂嵴內段發出營養髂骨內板的肌骨支,造成骨瓣體積臃余。其皮島的大小和形態也受限于髂骨的大小和形態,二者長軸需一致且緊密貼合,術中操作容易出現骨皮分離,限制其臨床應用。經Safak等[17]和Kimata等[18]改良設計,延續為終末皮支-肌骨皮支型髂骨皮瓣,骨瓣與皮島直接依靠DCIA終末段相連,增加了二者的自由度與靈活性,且術中無需過多肌肉內解剖,對腹壁結構損傷小,沿髂骨內側壁顯露DCIA主干視野清晰,故此類髂骨皮瓣成為最常見的DCIA嵌合穿支皮瓣制備形式。皮島一方面提供監測骨瓣血運的觀察窗,另一方面能夠覆蓋軟組織缺損,用于修復合并骨及皮膚軟組織缺損的復合創面。目前多數文獻報道的DCIA嵌合穿支皮瓣為終末皮支-肌骨皮支型或升支-肌骨皮支型髂骨皮瓣,鮮有文獻報道髂骨-肌-皮瓣的應用。究其原因主要在于分離升支時,需在腹內斜肌肌肉內解剖,對腹前外側壁結構的損傷增加了術后腹壁疝形成風險。
一方面,腹壁結構穩定性由腹外斜肌、腹內斜肌和腹橫肌共同維持,三者都由第5~11肋間神經及肋下神經、髂腹下神經及髂腹股溝神經支配,功能上相互代償,結構上相互協同;另一方面,升支作為Ⅰ級穿支,發出數條肌支進入腹內斜肌,保證肌肉血供的同時也賦予其更高的自由度,將其從附著髂骨的“肌袖”變為獨立的“肌瓣”,保留升支使得DCIA嵌合穿支皮瓣設計可以更靈活。然而升支的解剖結構、走行情況以及與上述神經的位置關系都有諸多不確定因素,在肌肉內完整分離血管蒂且不損傷支配神經是切取肌瓣的關鍵。升支淺出筋膜層后,走行于腹橫肌表面,在腹內斜肌深面發出穿支血管進入皮下。當升支肌內段走行迂曲、較長時,盲目追求完整分離血管神經束往往造成供區更廣泛的損傷。相反地,制備攜帶部分腹內斜肌的髂骨皮瓣可以最大程度減少手術風險,縮短手術時間,也并不會額外增加供區損傷。類似于保留肌肉的游離橫形腹直肌肌皮瓣與不保留肌肉的游離腹壁下動脈穿支皮瓣,并無多中心、大規模的回顧性研究支持保留更多肌肉能減少腹壁膨隆的形成傾向[19]。攜帶多組肋間神經的腹內斜肌肌瓣最早被Wang等[20]報道用于陳舊性面癱的動力性重建,切取肌瓣長8~9 cm、寬3~4 cm,后期隨訪也無腹壁疝發生。
4.3 合并空腔的下肢復合創面治療策略
下肢復合缺損創面是指涉及皮膚、肌肉、肌腱、血管、神經、韌帶等2種及以上組織缺損的復雜創面,多由高能量損傷、慢性感染、腫瘤en-block切除等原因所致。根據“缺什么,補什么”的原則,嵌合穿支皮瓣在修復此類創面中扮演著重要角色,尤其契合骨整形理念中早期重建的要求,減少后續手術次數,提高遠期療效[21]。
合并主干血管缺損時,制備Flow-through穿支皮瓣重建肢體遠端血供;合并重要肌腱缺損時,攜帶闊筋膜或腹外斜肌腱膜橋接肌腱斷端[22];合并骨缺損時,攜帶骨瓣重建骨連續性,恢復下肢負重功能。常見的自體骨來源包括髂骨、腓骨、肋骨等,其中髂骨具有骨量豐富、易塑形、結構堅強等優勢,常被作為首選[23]。合并空腔時,則攜帶肌瓣填塞。一方面肌瓣具有組織占位效應,能消滅空腔,避免局部血腫形成;另一方面肌瓣血供豐富,抗感染能力強。常見的肌瓣供區包括大腿外側、肩胛背、下腹部等,其中股外側肌和背闊肌組織量豐富,既能切取一整塊肌瓣,用于骨髓炎骨缺損病灶占位;也能分開制備2~3個肌瓣,一次性填塞多個空腔[24]。不同于其他供區,下腹部供區兼具骨瓣、肌瓣及筋膜瓣等優點,能一次性攜帶多種組織,也使得DCIA嵌合穿支皮瓣越來越多地被用于修復下肢復合缺損創面。
4.4 本術式適應證和優缺點
適應證:伴有骨及皮膚缺損,合并深部空腔的復合創面,且骨缺損長度不超過8.0 cm,空腔寬度不超過6.0 cm。長段骨缺損(長度超過8.0 cm)建議使用腓骨瓣或Ilizarov技術。空腔寬度即肌瓣橫徑,橫徑越大,破壞的肌纖維組織越多,肌肉收縮的連續性越差,后期隨訪肌力恢復越差。切取肌瓣時,盡量順肌纖維方向斜形切取,盡可能多地保留完整肌纖維束。
優點:① 一次性實現由內到外、由淺及深的三維立體修復,減少手術次數;② DCIA血管解剖相對恒定,皮瓣血供來源豐富,術中可供選擇的穿支方案多;③ 肌瓣、骨瓣與皮瓣三者自由度高,術中方便擺放;④ 供區僅遺留線性瘢痕。
缺點:① 存在供區并發癥發生風險,包括繼發骨折、血清腫、局部神經損傷、供區慢性疼痛等,尤其是切取大段髂骨后,需抗生素骨水泥Spacer占位,起到局部止血、穩定骨盆的作用;② 股前外側皮神經與橫支關系緊密,分離時可能損傷神經造成大腿外側感覺麻木等;③ 對術者顯微技術要求高,需熟悉供區解剖層次。
4.5 本術式注意事項
① 當皮瓣面積較大時,建議攜帶一套旋髂淺或腹壁淺動靜脈系統,保證皮瓣的灌注與回流充分;② 作為術中髂骨瓣備選方案,分離DCIA主干時,注意保護旋髂淺動脈;③ 盡量保證髂骨外板完整性,骨蠟止血后將腹外斜肌腱膜縫合于髂嵴上;④ 擺放血管蒂時,勿扭轉、迂曲及打折,注意周圍組織有無卡壓等情況;⑤ 適當塑形髂骨使其與骨缺損區服帖,并選擇合適的內固定方式。
綜上述,以DCIA為蒂的髂骨肌皮瓣供區隱蔽、設計靈活、組織成分高度自由、術中擺放方便,能一期立體修復合并深部空腔的下肢復合缺損創面,最大程度實現肢體外形修復及負重功能重建,近期隨訪效果滿意。但本研究病例數較少,隨訪時間有限,遠期肌瓣是否因失神經支配出現萎縮以及腹壁有無肌疝形成均有待延長隨訪時間,進一步作大樣本、多中心對照研究;肌瓣長寬比也需研究明確。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
倫理聲明 研究方案經西南醫科大學附屬中醫醫院醫學實驗倫理委員會批準(BY2023006)
作者貢獻聲明 黃宇、劉安銘:研究設計及實施;陳孝均:數據收集整理及分析;唐林:起草文章;周鑫:對文章的知識性內容作批評性審閱
高能創傷導致的下肢復合缺損往往涉及皮膚、骨、肌肉等組織,常合并深部空腔形成, 一期修復面臨供區及組織來源選擇的困境,尤以小腿遠端為甚。合并的空腔一方面使得局部外觀干癟、空虛,患者自主體驗感差,另一方面容易形成皮下血腫,導致二次感染,甚至壓迫皮瓣吻合后的血管蒂,出現血管危象,因此需要攜帶肌瓣填塞空腔。為此,Hallock[1]提出“嵌合皮瓣(Chimeric flap)”理念,即在同一血管體區切取由同一源血管供血的2塊或多塊組織瓣(穿支皮瓣、肌瓣、筋膜瓣或骨瓣),從而實現深部空腔和淺表創面的立體修復。傳統的供區選擇難以實現一次性修復多種組織缺損。近年來,以腹部為供區的組織瓣因其組織量豐富、設計靈活、穿支搭配多樣、位置隱蔽、可攜帶多種組織成分等優點,逐漸成為修復四肢復雜創面的主要選擇[2-5]。其中以旋髂深動脈(deep circumflex iliac artery,DCIA)供血的嵌合穿支皮瓣為代表,包括肌-皮瓣、骨-皮瓣、肌-骨-皮瓣等,根據“缺什么,補什么”的原則,可攜帶腹內斜肌肌瓣填塞深部空腔,或嵌合髂骨瓣修復骨缺損。目前研究主要報道髂骨(皮)瓣的臨床應用,鮮有單獨提出制備攜帶腹內斜肌嵌合皮瓣的觀點。2017年3月—2020年9月,西南醫科大學附屬中醫醫院應用攜帶部分腹內斜肌,制備以DCIA為蒂的髂骨肌皮瓣修復7例下肢復合缺損創面,獲得良好效果。報告如下。
1 臨床資料
1.1 一般資料
本組男4例,女3例;年齡24~58歲,中位年齡37歲。致傷原因:機器絞傷2例,高處墜落傷2例,交通事故傷3例。損傷部位:左下肢3例,右下肢4例。創面污染嚴重,均伴有不同程度的血管、肌腱外露及脛骨不同部位開放性骨折,根據Gustilo-Anderson分型:Ⅲa型1例,Ⅲb型4例,Ⅲc型2例(合并脛前動脈斷裂);骨折國際內固定研究協會/美國骨創傷協會(AO/OTA)分型:42-C3型2例,43-A2型2例,43-B1型3例。受傷至入院時間為2~10 h,平均6 h。
1.2 手術方法
1.2.1 急診清創
以大量生理鹽水、雙氧水、聚維酮碘溶液沖洗創面,清除失活或疑似壞死組織;顯露清創骨折斷端,摘除受污染的游離骨塊,適當短縮后填塞抗生素骨水泥曠置。確定下肢力線正常,克氏針固定骨折斷端后,距皮緣2~3 cm放置股骨遠端鎖定加壓鋼板,跨骨折線后保證螺釘雙皮質固定;吻合修復斷裂的血管(如脛前動脈、足背動脈)、神經及肌腱等,以封閉式負壓引流(vacuum sealing drainage,VSD)敷料暫時封閉創面。3~5 d更換1次VSD敷料。待創面分泌物細菌培養轉陰及肉芽組織紅潤后,二期行皮瓣修復術。本組患者清創后均遺留脛骨遠端骨缺損及小腿下段軟組織缺損,骨缺損長度為2.0~7.0 cm,皮膚缺損范圍為11.0 cm×8.0 cm~20.0 cm×13.0 cm;失活肌肉清創后伴深部空腔形成,范圍為2.0 cm×2.0 cm×2.0 cm~5.5 cm×4.0 cm×3.5 cm。
1.2.2 皮瓣設計與切取
術前CT血管造影評估下腹壁DCIA血管管徑、走行及穿支分布情況。患者于全身麻醉下取仰臥位,取出骨水泥,再次清創受區后制作樣布。于髂前上嵴附近初步設計皮瓣位置,切開皮瓣上緣向遠端掀起,顯露腹外斜肌腱膜,沿髂嵴外側骨面及腹股溝韌帶遠端尋找合適的肌骨皮支或肌皮支,根據穿支位置調整皮瓣設計。緊貼髂嵴逐層切開淺筋膜及腹外斜肌腱膜,逆行解剖肌骨皮支,直至顯露腹內斜肌深面的髂嵴內段主干,保護其發出的骨膜支;逆行解剖肌皮支,以腹內斜肌穿出點為中心,順肌纖維方向切取部分肌瓣,直至顯露升支主干,向下解剖至升支與橫支分叉處近端。遠離髂前上嵴3~5 cm處標記骨缺損區所需長度并切取髂骨瓣,鑿取髂骨內板,保留髂骨外板及臀肌附著于供區,骨膜剝離器向髂窩方向推開髂肌,保留所需寬度及厚度游離髂骨,確保斷蒂前骨面滲血明顯。抬起皮瓣,檢查皮瓣下有無明顯出血點,電凝或結扎止血;檢查皮瓣血供,測量需要的血管蒂長度后結扎并剪斷,皮瓣游離完成。顯微鏡下修整皮瓣,沿血管蒂走行剔除多余脂肪,適當裸化血管,結扎不必要的細小分支。本組骨瓣切取范圍為2.0 cm×2.0 cm×2.0 cm~7.0 cm×3.0 cm×2.5 cm,皮瓣切取范圍為12.0 cm×8.0 cm~21.0 cm×13.0 cm,肌瓣切取范圍為3.0 cm×2.0 cm×2.0 cm~5.5 cm×4.0 cm×4.0 cm。血管蒂長度為8.0~12.0 cm,平均9.0 cm。
1.2.3 立體修復與皮瓣血循環重建
取出骨水泥,塑形髂骨塊充分貼合脛骨骨缺損區,克氏針或解剖鋼板固定。修整血管蒂斷端,適當開大管徑。DCIA血管蒂與脛前動脈、足背動脈或脛后動脈行端-側吻合,伴行靜脈與脛前靜脈、小隱靜脈或大隱靜脈等行端-端吻合。皮瓣順利通血后,雙極電凝嚴格止血肌肉斷面,以可吸收線將肌瓣縫合固定于空腔周圍肌肉。
1.2.4 供區修復
大量生理鹽水、聚維酮碘溶液沖洗供區。髂骨供區大段骨缺損使用骨水泥占位、小段骨缺損骨蠟止血,內側將腹橫肌、腹橫筋膜與髂肌、髂肌筋膜縫合,外側將腹內斜肌、腹外斜肌與臀肌、闊筋膜縫合,最后縫合固定腹外斜肌腱膜于髂嵴上。放置血漿引流管后,逐層縫合皮膚。
1.3 術后處理
術后常規給予預防感染、止痛、充分補液、預防血管痙攣等處理;嚴密觀察皮瓣毛細血管反應,發現血管危象及時探查處理。術后屈髖屈膝位臥床休息,減輕腹壁張力。皮瓣穩定拆線后,加強踝關節主、被動功能訓練。術后定期隨訪,根據骨愈合情況拆除外置鋼板,同時行皮瓣減容。由同一組手術醫生門診隨訪,評估皮瓣外形、質地、骨愈合情況及下肢功能恢復情況。
2 結果
術后除1例皮瓣邊緣部分壞死,經二期植皮愈合外,其余皮瓣全部成活;供、受區創面均Ⅰ期愈合。7例患者均獲隨訪,隨訪時間16~24個月,平均18個月。骨缺損斷端愈合良好,愈合時間8~10個月,平均7.3個月。末次隨訪時,皮瓣外形滿意,質地柔軟,未出現異常毛發生長、色素沉著等。供區僅遺留線性瘢痕,未出現腹壁疝等并發癥。根據Paley骨折愈合評分標準評價骨愈合情況,優5例、良2例。肢體功能重建滿意,術后12~16個月實現完全負重,根據下肢功能評定標準(LEFS)評價,優6例、良1例。
3 典型病例
患者 男,58歲。因“交通事故致右踝關節不全離斷3 h”入院。查體:右脛、腓骨骨折斷端外露,污染嚴重,脛前肌、踇長伸肌、趾長伸肌、腓骨長短肌等嚴重挫傷,脛前動脈于伸肌下支持帶水平斷裂。診斷:右下肢開放性骨折(Gustilo-Anderson Ⅲc型);右脛骨干骨折(AO/OTA 42-C3型)、右腓骨骨折。一期急診清創,吻合脛前動脈、修復脛前肌腱、咬除失活及游離骨塊,遺留脛骨遠端骨缺損約5.0 cm×3.0 cm×2.0 cm,于骨缺損處填塞骨水泥曠置。清除壞死肌肉后,遺留空腔約4.0 cm×3.0 cm×3.0 cm,切除壞死皮緣后,皮膚缺損面積約19.0 cm×9.0 cm。外置18孔股骨遠端長鎖定鋼板固定骨折斷端。以VSD敷料封閉創面,每間隔3~5 d更換1次敷料。入院后15 d,創面分泌物細菌培養陰性,肉芽組織生長紅潤。制備DCIA嵌合髂骨肌皮瓣(髂骨瓣大小為5.0 cm×3.0 cm×2.0 cm,肌瓣大小為4.0 cm×3.0 cm×3.0 cm,皮瓣面積為19.0 cm×9.0 cm)修復創面,去除骨水泥,糾正腓骨長度,復位后植入腓骨遠端解剖鋼板,1枚克氏針固定髂骨瓣。DCIA血管蒂與足背動脈行端-側吻合,伴行靜脈與大隱靜脈行端-端吻合,供區一期關閉。術后10個月復查X線片見骨缺損及骨折斷端愈合良好;術后12個月去除鋼板,Paley骨折愈合評價及LEFS評價均達優。見圖1。
 圖1
典型病例
圖1
典型病例
a、b. 術前CT三維重建及外觀;c、d. 急診清創后外觀及骨折固定X線片;e~g. 術中皮瓣設計及切取;h~j. 術后即刻供受區外觀及X線片;k. 術后10個月X線片示骨缺損斷端愈合良好;l. 術后12個月受區外觀
Figure1. A typical casea, b. Preoperative CT three-dimensional reconstruction and appearance; c, d. Appearance and X-ray film of fracture fixation after emergency debridement; e-g. Intraoperative design and dissection of the flap; h-j. Appearance and X-ray film of donor and recipient sites immediately after operation; k. X-ray film at 10 months after operation showed that the bone defect healed well; l. Appearance of the recipient sites at 12 months after operation
4 討論
4.1 DCIA的應用解剖
DCIA在腹股溝韌帶附近起于髂外動脈或股動脈,后發出橫支與升支。橫支緊貼髂骨內側壁,根據其行程可分為腹股溝段、髂嵴內段和髂嵴上段,發出肌骨皮支、肌皮支及終末皮支,營養髂骨和髂嵴后方皮膚,且與髂腰動脈、臀上動脈、旋股外側動脈等均有吻合;升支淺出筋膜層后,走行于腹橫肌與腹內斜肌之間,發出肌皮支營養腹壁肌肉和髂嵴上方皮膚。鄭和平等[6]指出髂嵴內段沿途發出2~8支口徑為0.2~0.7 mm的肌骨支穿過肌肉附麗進入髂嵴前部,由此構成髂骨瓣的解剖基礎。Kim等[7]研究總結DCIA起始處距離腹股溝韌帶(5.30±6.22)mm,直徑為(2.75±0.39)mm,大部分起源于髂外動脈(90%),少部分起源于股動脈(10%);其伴行靜脈起源于髂外靜脈或股靜脈,距離腹股溝韌帶(10.11±4.66)mm,起始處直徑為(2.28±0.36)mm,兩者之間距離為(4.75±3.14)mm,故DCIA與四肢主干血管口徑相近,匹配度高,吻合后通暢率高。
Shin等[8]研究表明橫支與升支的解剖關系包括:① 共干型:即共同起源于髂外動脈或股動脈的1條分支,呈Y形,占87%。橫支可視為DCIA主干的延續,升支起始處距DCIA起始處(43.5±21.2)mm,穿行出髂肌處距腹股溝韌帶(4.5±5.0)mm;② 不共干型:即分別起源于髂外動脈或股動脈,呈U形,占4.3%;③ 缺如型:橫支缺如型,由髂腰動脈代償營養髂骨內側壁,占8.7%。根據術中皮島穿支來源,Zhang等[9]總結以DCIA為血供的髂骨皮瓣制備形式包括:① 肌骨皮支型:即使用營養髂骨的肌骨皮支營養皮島;② 終末皮支-肌骨皮支型:即橫支的終末皮支營養皮島,肌骨皮支營養髂骨;③ 升支-肌骨皮支型:即升支營養皮島,肌骨皮支營養髂骨;④ 雙源型:即升支和橫支共同營養皮島。雙源型能攜帶較大面積皮瓣,為避免可能出現的靜脈危象,也有學者建議攜帶旋髂淺靜脈或腹壁淺靜脈對皮瓣進行“超回流”[10]。其中升支、橫支共干型+升支-肌骨皮支型/雙源型共同構成以DCIA為血供的髂骨-肌-皮瓣的解剖基礎。
此外,由于腹前外側壁皮膚血供具有多源性特點,旋髂淺動脈、腹壁淺動脈、腹壁下動脈、肋間動脈等亦參與營養,故制備大面積皮瓣時,也可攜帶上述動脈穿支行“外增壓”,保證皮瓣灌注[11]。
4.2 DCIA嵌合穿支皮瓣應用現狀
以DCIA為供血系統,其組織瓣制備形式包括髂骨瓣、髂骨-皮瓣以及髂骨-肌-皮瓣。因髂骨自然輪廓接近下頜骨,髂骨瓣被廣泛用于口腔頜面重建[12]。同時髂骨瓣兼具皮質骨和松質骨成分,移植后能早期建立血循環,促進成骨并提供有效支撐,也多將其用于四肢長骨骨缺損修復重建及股骨頭壞死保頭治療,遠期隨訪效果良好[13-14]。由于旋髂淺動脈深支亦發出骨膜支營養髂嵴前緣骨質,故當DCIA發育細小或橫支缺如時,可選擇髂腰動脈或旋髂淺動脈制備髂骨瓣[15]。
1979年Taylor等[16]最早報道髂骨皮瓣的解剖特征。傳統的髂骨皮瓣多為肌骨皮支型,往往需要攜帶部分腹內斜肌肌袖,用以保護髂嵴內段發出營養髂骨內板的肌骨支,造成骨瓣體積臃余。其皮島的大小和形態也受限于髂骨的大小和形態,二者長軸需一致且緊密貼合,術中操作容易出現骨皮分離,限制其臨床應用。經Safak等[17]和Kimata等[18]改良設計,延續為終末皮支-肌骨皮支型髂骨皮瓣,骨瓣與皮島直接依靠DCIA終末段相連,增加了二者的自由度與靈活性,且術中無需過多肌肉內解剖,對腹壁結構損傷小,沿髂骨內側壁顯露DCIA主干視野清晰,故此類髂骨皮瓣成為最常見的DCIA嵌合穿支皮瓣制備形式。皮島一方面提供監測骨瓣血運的觀察窗,另一方面能夠覆蓋軟組織缺損,用于修復合并骨及皮膚軟組織缺損的復合創面。目前多數文獻報道的DCIA嵌合穿支皮瓣為終末皮支-肌骨皮支型或升支-肌骨皮支型髂骨皮瓣,鮮有文獻報道髂骨-肌-皮瓣的應用。究其原因主要在于分離升支時,需在腹內斜肌肌肉內解剖,對腹前外側壁結構的損傷增加了術后腹壁疝形成風險。
一方面,腹壁結構穩定性由腹外斜肌、腹內斜肌和腹橫肌共同維持,三者都由第5~11肋間神經及肋下神經、髂腹下神經及髂腹股溝神經支配,功能上相互代償,結構上相互協同;另一方面,升支作為Ⅰ級穿支,發出數條肌支進入腹內斜肌,保證肌肉血供的同時也賦予其更高的自由度,將其從附著髂骨的“肌袖”變為獨立的“肌瓣”,保留升支使得DCIA嵌合穿支皮瓣設計可以更靈活。然而升支的解剖結構、走行情況以及與上述神經的位置關系都有諸多不確定因素,在肌肉內完整分離血管蒂且不損傷支配神經是切取肌瓣的關鍵。升支淺出筋膜層后,走行于腹橫肌表面,在腹內斜肌深面發出穿支血管進入皮下。當升支肌內段走行迂曲、較長時,盲目追求完整分離血管神經束往往造成供區更廣泛的損傷。相反地,制備攜帶部分腹內斜肌的髂骨皮瓣可以最大程度減少手術風險,縮短手術時間,也并不會額外增加供區損傷。類似于保留肌肉的游離橫形腹直肌肌皮瓣與不保留肌肉的游離腹壁下動脈穿支皮瓣,并無多中心、大規模的回顧性研究支持保留更多肌肉能減少腹壁膨隆的形成傾向[19]。攜帶多組肋間神經的腹內斜肌肌瓣最早被Wang等[20]報道用于陳舊性面癱的動力性重建,切取肌瓣長8~9 cm、寬3~4 cm,后期隨訪也無腹壁疝發生。
4.3 合并空腔的下肢復合創面治療策略
下肢復合缺損創面是指涉及皮膚、肌肉、肌腱、血管、神經、韌帶等2種及以上組織缺損的復雜創面,多由高能量損傷、慢性感染、腫瘤en-block切除等原因所致。根據“缺什么,補什么”的原則,嵌合穿支皮瓣在修復此類創面中扮演著重要角色,尤其契合骨整形理念中早期重建的要求,減少后續手術次數,提高遠期療效[21]。
合并主干血管缺損時,制備Flow-through穿支皮瓣重建肢體遠端血供;合并重要肌腱缺損時,攜帶闊筋膜或腹外斜肌腱膜橋接肌腱斷端[22];合并骨缺損時,攜帶骨瓣重建骨連續性,恢復下肢負重功能。常見的自體骨來源包括髂骨、腓骨、肋骨等,其中髂骨具有骨量豐富、易塑形、結構堅強等優勢,常被作為首選[23]。合并空腔時,則攜帶肌瓣填塞。一方面肌瓣具有組織占位效應,能消滅空腔,避免局部血腫形成;另一方面肌瓣血供豐富,抗感染能力強。常見的肌瓣供區包括大腿外側、肩胛背、下腹部等,其中股外側肌和背闊肌組織量豐富,既能切取一整塊肌瓣,用于骨髓炎骨缺損病灶占位;也能分開制備2~3個肌瓣,一次性填塞多個空腔[24]。不同于其他供區,下腹部供區兼具骨瓣、肌瓣及筋膜瓣等優點,能一次性攜帶多種組織,也使得DCIA嵌合穿支皮瓣越來越多地被用于修復下肢復合缺損創面。
4.4 本術式適應證和優缺點
適應證:伴有骨及皮膚缺損,合并深部空腔的復合創面,且骨缺損長度不超過8.0 cm,空腔寬度不超過6.0 cm。長段骨缺損(長度超過8.0 cm)建議使用腓骨瓣或Ilizarov技術。空腔寬度即肌瓣橫徑,橫徑越大,破壞的肌纖維組織越多,肌肉收縮的連續性越差,后期隨訪肌力恢復越差。切取肌瓣時,盡量順肌纖維方向斜形切取,盡可能多地保留完整肌纖維束。
優點:① 一次性實現由內到外、由淺及深的三維立體修復,減少手術次數;② DCIA血管解剖相對恒定,皮瓣血供來源豐富,術中可供選擇的穿支方案多;③ 肌瓣、骨瓣與皮瓣三者自由度高,術中方便擺放;④ 供區僅遺留線性瘢痕。
缺點:① 存在供區并發癥發生風險,包括繼發骨折、血清腫、局部神經損傷、供區慢性疼痛等,尤其是切取大段髂骨后,需抗生素骨水泥Spacer占位,起到局部止血、穩定骨盆的作用;② 股前外側皮神經與橫支關系緊密,分離時可能損傷神經造成大腿外側感覺麻木等;③ 對術者顯微技術要求高,需熟悉供區解剖層次。
4.5 本術式注意事項
① 當皮瓣面積較大時,建議攜帶一套旋髂淺或腹壁淺動靜脈系統,保證皮瓣的灌注與回流充分;② 作為術中髂骨瓣備選方案,分離DCIA主干時,注意保護旋髂淺動脈;③ 盡量保證髂骨外板完整性,骨蠟止血后將腹外斜肌腱膜縫合于髂嵴上;④ 擺放血管蒂時,勿扭轉、迂曲及打折,注意周圍組織有無卡壓等情況;⑤ 適當塑形髂骨使其與骨缺損區服帖,并選擇合適的內固定方式。
綜上述,以DCIA為蒂的髂骨肌皮瓣供區隱蔽、設計靈活、組織成分高度自由、術中擺放方便,能一期立體修復合并深部空腔的下肢復合缺損創面,最大程度實現肢體外形修復及負重功能重建,近期隨訪效果滿意。但本研究病例數較少,隨訪時間有限,遠期肌瓣是否因失神經支配出現萎縮以及腹壁有無肌疝形成均有待延長隨訪時間,進一步作大樣本、多中心對照研究;肌瓣長寬比也需研究明確。
利益沖突 在課題研究和文章撰寫過程中不存在利益沖突
倫理聲明 研究方案經西南醫科大學附屬中醫醫院醫學實驗倫理委員會批準(BY2023006)
作者貢獻聲明 黃宇、劉安銘:研究設計及實施;陳孝均:數據收集整理及分析;唐林:起草文章;周鑫:對文章的知識性內容作批評性審閱